ЛЕПТОСПИРОЗ.ppt
- Количество слайдов: 19


• Лептоспироз — острая зоонозная инфекционная болезнь с преимущественно фекально-оральным механизмом передачи возбудителя, которая характеризуется лихорадкой, интоксикацией, поражением сосудов, почек, печени и центральной нервной системы. • Возбудители лептоспироза ― лептоспиры. • Лептоспиры — спиральные бактерии (спирохеты), подвижны и способны к поступательному, вращательному и сгибательному движению. При разрушении микроорганизмов выделяется эндотоксин.
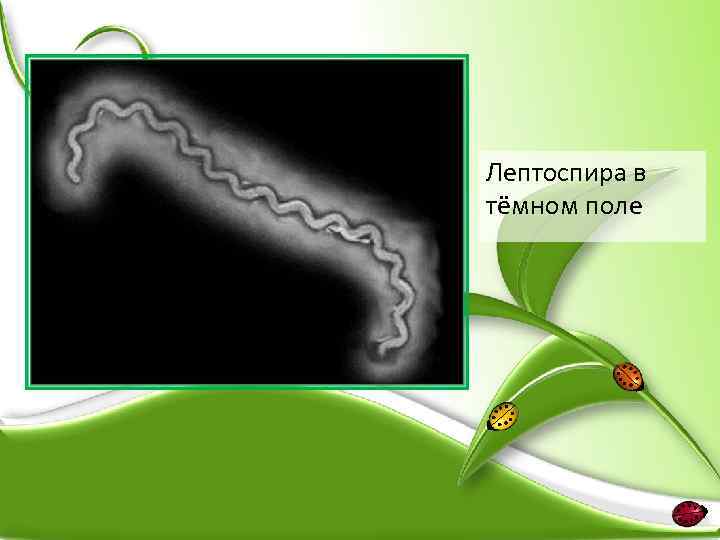
Лептоспира в тёмном поле

• Лептоспиры длительно выживают в пресной воде, что обеспечивает продолжительное сохранение микроорганизмов в природных условиях. • Возбудители устойчивы к действию низких температур, не утрачивают активность после замораживания. В естественных водоемах они могут оставаться жизнеспособными 2 -3 нед, в почве — до 3 мес, на пищевых продуктах — несколько дней. • Лептоспиры чувствительны к действию ультрафиолетового облучения, кислот, щелочей, дезинфицирующих веществ, нагреванию.

Эпидемиология • Различают природные и антропургические (сельскохозяйственные) очаги лептоспироза. В природных очагах основным резервуаром и источниками лептоспир служат полевые и домовые грызуны разных видов, в сельскохозяйственных ― сельскохозяйственные животные и собаки. Больной человек, хотя и выделяет лептоспиры в о/с, источником инфекции не является. • Основной механизм заражения фекально-оральный, пути водный (основной), пищевой, контактный. Входными воротами инфекции служат поврежденные и неповрежденные кожные покровы, слизистые оболочки (преимущественно желудочно-кишечного тракта).

• Заражение лептоспирозом происходит при употреблении воды из открытых естественных и искусственных водоемов, пищевых продуктов, загрязненных инфицированной мочой животных. Возможно заражение через контаминированные возбудителем предметы быта и производства. • Лептоспиры могут внедряться через кожные покровы при купании в непроточных водоемах и хождении по влажной почве босиком. Заражение может произойти при непосредственном контакте с больными животными (при уходе за животными, укусе и т. п. ). • Характерна летне-осенняя сезонность.

Клиническая картина • Инкубационный период длится от 3 до 30 дней, чаще 6 -14 дней. • Характерно острое начало болезни. На фоне потрясающего озноба температура тела в течение 1 -2 дней достигает высоких цифр — 39 -40°С. Больные жалуются на головную боль, выраженные боли в икроножных и иногда брюшных мышцах, слабость, головокружение, бессонницу, отсутствие аппетита, боли в области поясницы.

• Характерен внешний вид больного. Лицо одутловато, гиперемировано. Инъекция конъюнктивальных сосудов. • Нередки герпетические высыпания на губах и крыльях носа. • С большим постоянством отмечается увеличение печени, реже селезёнки. • Факультативным признаком является мелкоточечная скарлатиноподобная или кореподобная сыпь, появляющаяся с 3 -6 дня болезни. • У части больных с 3 -5 дня болезни регистрируется желтуха. Соответственно выделяют желтушные и безжелтушные формы лептоспироза.

• Уже в начальном периоде болезни нередко отмечаются положительный симптом Пастернацкого, прогрессирующее снижение диуреза. • В конце 1 -й начале 2 -й недели болезни проявления общетоксического синдрома уменьшаются, нормализуется температура, прогрессируют признаки почечной и печёночной недостаточности. Нередко развиваются геморрагический и менингеальный синдромы.

• Период реконвалесценции длительный, его продолжительность составляет от 2 -3 нед до 2 мес. Сохраняются слабость, головные боли, увеличение печени, зуд кожи. • Нередко наблюдается полиурия. В этом периоде не исключено развитие осложнений, вызванных бактериальной флорой, и рецидивов болезни, частота которых достигает 20 -60%.
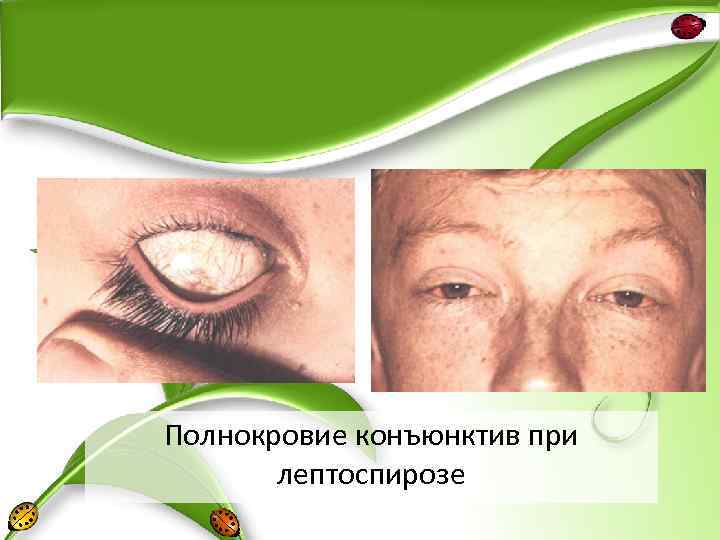
Полнокровие конъюнктив при лептоспирозе

Осложнения • Могут быть специфическими (острая почечная и печеночная недостаточность, массивные кровотечения и кровоизлияния, ИТШ, отек мозга, ириты и иридоциклиты, помутнение стекловидного тела) и неспецифическими (пневмония, отит, миокардит).

Диагностика • Лептоспироз можно заподозрить, если отмечается острое начало болезни, высокая лихорадка ремиттирующего характера, сильная головная боль, боли в мышцах, особенно икроножных, инъекция сосудов склер, гиперемия лица, увеличение печени. • На фоне этих симптомов часто в разных комбинациях отмечаются кровоизлияния в кожу, носовые кровотечения, сыпь различного характера, герпес на губах, желтуха и потемнение мочи (при этом кал не обесцвечивается), менингеальные явления, олигурия и даже анурия. Аналогичная картина, но без желтухи позволяет заподозрить безжелтушный лептоспироз — водную лихорадку.

• Лабораторное подтверждение диагноза лептоспироза проводится с помощью исследований крови и мочи. • Кровь для получения гемокультуры (2 -3 мл крови из вены) засевают на 10 -20 мл водопроводной воды. Кровь (5 мл) для заражения морской свинки. Кровь (2 -3 мл) для РА. • Моча (1 -2 мл) в стерильную посуду для посева. Основной метод ― серологический (ИФА, РСК, ПЦР).

Лечение • Больные лептоспирозом подлежат обязательной госпитализации в стационары. • В остром периоде больные соблюдают постельный режим, им назначается молочно-растительная диета, обильное питье. В качестве этиотропной терапии используется пенициллин по 500 тыс. ЕД 6 раз в сутки внутримышечно на протяжении 7 -10 дней. Этиотропным препаратом является и специфический противолептоспирозный поливалентный гаммаглобулин. • Гаммаглобулин вводят (после выявления чувствительности больных к гетерогенному белку) внутримышечно в первые сутки 10 -15 мл.

• При возникновении геморрагического синдрома проводят внутримышечные введения 1% раствора викасола, внутривенные введения 10% раствора хлорида кальция). • При тяжелом течении лептоспироза показано назначение преднизолона по 40 -60 мг в сутки внутрь. Реконвалесценты выписываются при наличии полного клинического выздоровления не ранее 10 дня нормальной температуры.

Мероприятия в эпидемическом очаге • Информация в ЦГСЭН: экстренное извещение не позднее 12 часов после выявления больного. • Карантин не накладывается • Меры в отношении источника возбудителя • Госпитализация • Дератизация

Меры в отношении факторов передачи возбудителя • • • Дезинфекция Дезинсекция не проводится Меры в отношении других лиц в очаге Разобщение не проводится Экстренная профилактика не проводится

Диспансеризация • Продолжается 6 мес с обязательным клиническим обследованием терапевтом, невропатологом, окулистом, а детей ― педиатром 1 раз в 2 месяца. • В эти же сроки проводят контрольные общие анализы мочи и крови, а перенёсшим желтушную форму лептоспироза ― биохимический анализ крови. • С учёта снимают по истечении срока диспансерного наблюдения при нормализации клинических и лабораторных показателей.
ЛЕПТОСПИРОЗ.ppt