bb24ae8faec01e4a0b03c43467de88b5.ppt
- Количество слайдов: 152

ระบบทางเดนปสสาวะ นพ. อเนก หลาเพชร รพ. เซกา จงหวดบงกาฬ

เนอหา §ระบบทางเดนปสสาวะและการทำงาน §อาการวทยาจากความผดปกตในระบบทางเดนปสสาวะ §ความผดปกตในระบบทางเดนปสสาวะ ทางอายรกรรม §ภาวะไตเสอม ไตวายระยะสดทาย §การบำบดทดแทนไต และเกณฑการดแลรกษา §การรกษาไตวายดวยการฟอกเลอดดวยเครองไตเทยม หลกการ ภาวะแทรกซอน §การลางไตทางชองทอง หลกการ ภาวะแทรกซอน §การปลกถายไต หลกการและภาวะแทรกซอน
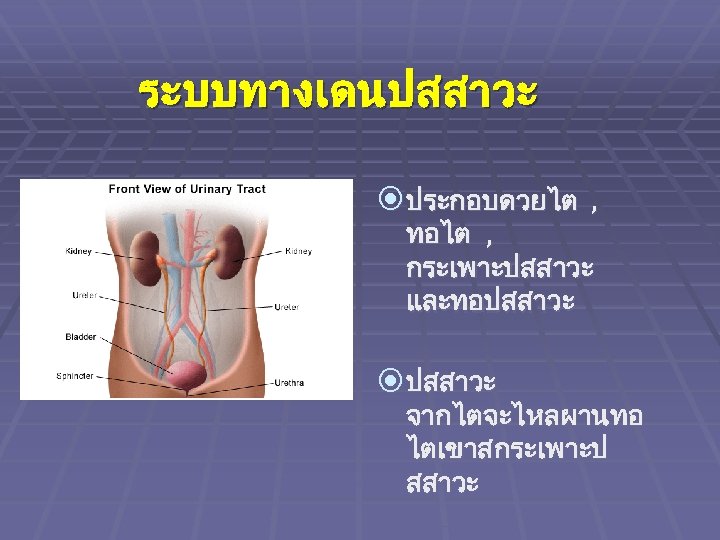
ระบบทางเดนปสสาวะ ประกอบดวยไต , ทอไต , กระเพาะปสสาวะ และทอปสสาวะ จากไตจะไหลผานทอ ไตเขาสกระเพาะป สสาวะ
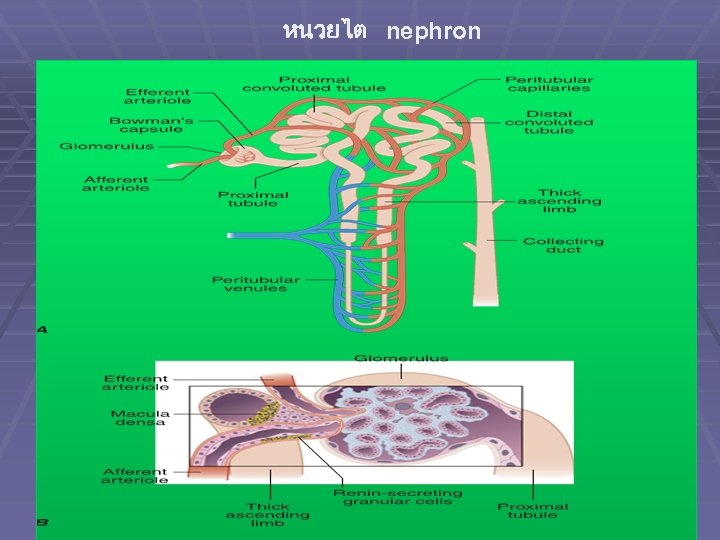
หนวยไต nephron

หนาทของไตและระบบทางเดนปสสาวะ § ควบคมสมดล นำและเกลอ § ขบถายของเสยจากการทำงานของรางกาย § § § จากอาหารทกน สรางสารเคม ฮอรโมนควบคมความดนโลหต สรางสารเคม ฮอรโมนควบคมการการสรางเมดเลอดแดง สรางสารเคมฮอรโมน ควบคมการสรางกระดก และความแขงแรงของกระดก
Edema
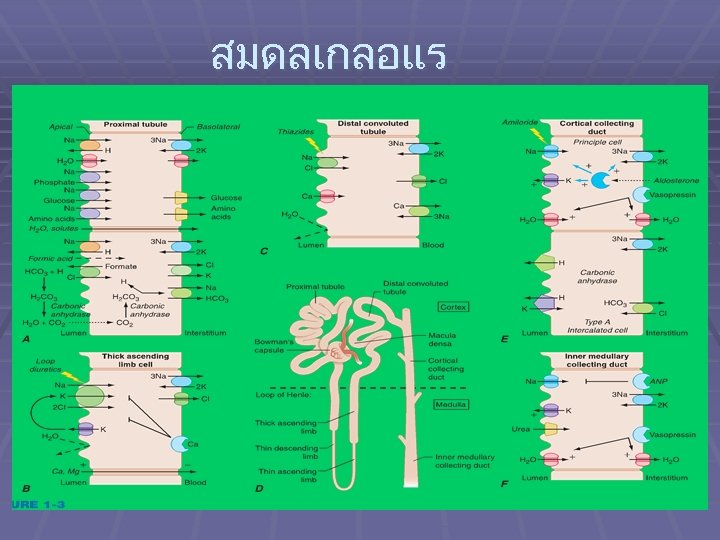
สมดลเกลอแร

สาเหตททำใหเกดภาวะไตเสอมหรอไ ตเจบปวย § พการแตกำเนดเชนไตเปนถงนำ § § ไตอยในตำแหนงทผดปกต หลอดเลอดไปเลยงไตเสอม ตบตน จากการเจบปวยดวยโรคเบาหวาน ความดนโลหตสง อวน ไขมนในเลอดสง จากสารเคม หรอสารพษททำลายไต ยาแกปวด สมนไพร อาหาร นวไตเรอรง สารกอนวไต ระบบทางเดนปสสาวะอดตน การอกเสบทไตเรอรง การตดเชอเรอรง

อาการทแสดงวาเราอาจจะมภา วะไตเสอม หรอไตวาย § § § § ปสสาวะออกนอยลงกวา 1 ลตรตอวน ปสสาวะออกมากกวา 3 ลตรตอวน ปสสาวะบอย ปสสาวะเปนฟอง ปสสาวะมเลอดปน หรอมตะกอนขนหลงปสสาวะใหมๆ บวม ปวดหลง รวมกบมไข โรคประจำตวมานาน ควบคมไมไดเชนเบาหวาน ความดนโลหตสง

Renovascular Hypertension (RVHT) § Etiology § Common: Renal artery atherosclerosis § Less common: Fibromuscular disease § Diagnosis มอาการของ severe HT § Duplex ultrasonography § MRA § Renal artery angiogram with specialized testing § Treatment § § § Medications Renal vein angioplasty / stenting Controversial – best option

Proteinuria § Normal protein excretion less than 100 mg/day § Spot urine protein / creatinine ratio in mg/dl compares well with 24 -hr urine collection § § § 0. 1 = 100 mg/day 1 = 1000 mg/day 3 = 3000 mg/day

Proteinuria (Cont’d) § Normal amounts of protein may cause a positive reaction in concentrated urine § False positive reactions § Alkaline Urine § Antiseptics § False negative reaction § Myeloma (since immunoglobuins or light chains may not be detected)

Proteinuria Etiology § Overflow – myeloma § Glomerular – glomerulonephritis § Decreased reabsorption – tubulointerstitial disease § Altered renal hemodynamics – fever, exercise, standing upright, seizures § Treatment – depends on etiology


Hematuria § > 3 -5 RBC/hpf § Dipstick positivity without microscopic presence of RBC may be secondary to: § Myoglobin (Rhabdomyolysis) § Free hemoglobin (hemolysis) § Ascorbic acid § Antiseptics (Betadine) § Lysis of RBC secondary to dilute urine (< 1. 006)

Etiology of Hematuria § Menstruation § Urologic neoplasms § Renal cystic disease § Coagulopathies § Sickle cell disease § Nephrolithiasis § Need to r/o cancer in those > 40 yrs by imaging test (US or IVP and cystography)

Hematuria/Special Diagnosis § Benign Familial Hematuria § Onset during childhood § Unexplained microscopic / gross hematuria § Family history of hematuria § Loin Pain Hematuria Syndrome § Severe flank pain, progressive § Patients in their 30’s § Treatment – opioids, nephrectomy


Leukocyturia § > 3 -5 WBC/hpf § If clean void, same in men and women § Dipstick sensitivity - > 90% § Etiology § False positive (contaminants) § UTI § Tubulointerstitial disease § Nephrolithiasis (irritation)

Polyuria

Renal Biopsy § Used to diagnose glomerular diseases or unusual causes of acute kidney failure § Complication § § § 1/10 – gross hematuria 1/100 – blood transfusion 1/1000 – nephrectomy § Usually not indicated when urinary protein < 1 gm/day, normal GFR, no systemic disease

Nephrotic Syndrome § Diagnosis § Urinary albumin > 3 -3. 5 gm/24 hrs § Hypoalbuminemia § Edema § Hyperlipidemia

Nephrotic Syndrome Etiology § Primary § § § Membranous (most common) Minimal change Focal segmental glomerulonephritis (most common in blacks) § Secondary § § § DM SLE Hepatitis B, C HIV NSAID drugs Multiple others

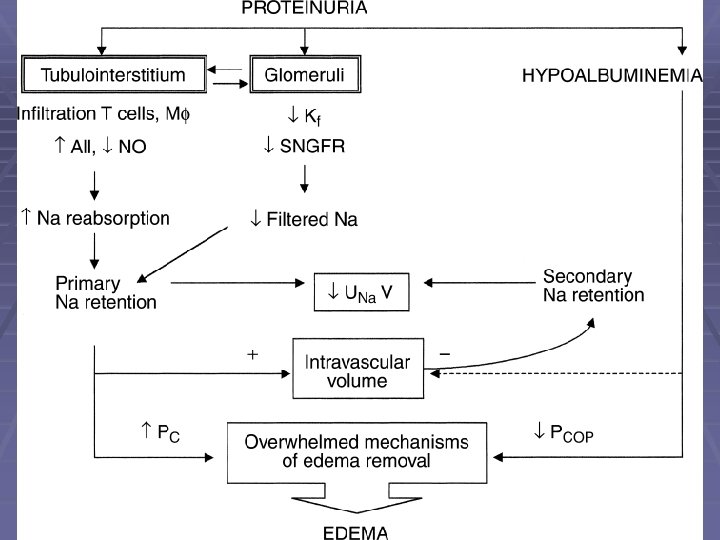

Nephrotic Syndrome Treatment § Treatment of primary cause § ACE Inhibitors § proteinuria § serum albumin § lipids § Low Salt Diet / Diuretics - edema § STATINS / Diet - lipids

Acute Glomerulonephritis § Usually decreased GFR, oliguria, HTN and urine sediment with erythrocytes and casts § Proteinuria usually NOT nephrotic range

Acute Glomerulonephritis Ig. A Nephropathy § Most common form worldwide § Presentation § Asymptomatic hematuria § Episodic gross hematuria following URI § Course – variable § Treatment – supportive

Acute Glomerulonephritis Henoch-Schönlein Purpura § Presentation: arthralgias, purpura, abdominal pain § No proven therapy

Acute Glomerulonephritis Poststreptococcal Glomerulonephritis (PSGN) § Latency period of 10 -14 days after infection with nephritogenic Group A Bhemolytic streptococca § Lab ASO, anti-DNAse, decreased CH 50 and C 3 § Course – usually self-limited

Acute Glomerulonephritis Diseases Associated with Reduced Serum Complement Level § Postinfectious § SLE § Cryoglobulinemia § Idiopathic membranoproliferative GN

Acute Glomerulonephritis Diseases Associated with Normal Serum Complement § Minimal change § Focal segmental glomerulonephritis § Membranous § Ig. A § Henoch-Schönlein Purpura § Anti-glomerular basement membrane § Pauci-immune

Acute Glomerulonephritis Rapidly Progressive Glomerulonephritis (RPGN) § Anti-GBM antibody disease when associated with pulmonary hemorrhage – Goodpasture’s Syndrome § Treatment: immunosuppressives and plasmaphersis

Acute Glomerulonephritis Rapidly Progressive Glomerulonephritis (RPGN) (Cont’d) § Pauci-immune § P-ANCA – polyarteritis § C-ANCA – Wegener’s granulomatosis § Sinus and lower respiratory Sx § Treatment: Cyclophosamide/steroids

Tubulointerstitial Nephritis § Affects tubules and space between the tubules § Diagnosis is usually made on clinical grounds and history § Etiology § Allergic interstitial nephritis – reversible form § Analgesic nephropathy – 1%-10% of patients with ESRD - acetaminophen, NSAID § Labs – metabolic acidosis § Urine – bland urinary sediment

Polycystic Kidney Disorder (PKD) § Autosomal Recessive (ARPKD) § Usually lethal in neonatal period § Autosomal Dominant (ADPKD) § Common cause of kidney failure § Frequency 1/000, all races § Symptoms (flank pain, hematuria, renal stones, HTN, UTI) § 50% develop renal failure < 70 yr § Associated with cerebral aneurysm § Age < 30: two renal cysts § Age > 30: at least two cysts in each kidney

Medullary Sponge Kidney § Doesn’t cause renal failure § Associated with hematuria, hypercalciuria, nephrocalcinosis § Diagnosis by IVP showing small cystic outpouchings of renal papillary duct § Treatment - supportive

Acute Renal Failure (ARF) / Acute Kidney Failure (AKF) § Sudden diminution of GFR § 2 -5% of hospital admissions § 30% of ICU patients § 3 main etiologies § Prerenal § Renal – intrinsic § Postrenal – obstructive

Prerenal § Most common cause – ECF volume depletion § intake, diarrhea, vomiting, hemorrhage, sepsis, third spacing, medications, NSAID, ACE, CHF, ascites

Prerenal (Cont’d) § FENa = Urine Na/Plasma Na Urine Creat/Plasma Creat x 100% Useful marker for prerenal azotemia Usually < 1% Diuretics/osmotic diuresis – interfere with test

Prerenal (Cont’d) § Patients with volume overload (CHF, ascites) have the same presentation (FENa, UA results) as those with prerenal azotemia § ACE Inhibitors decrease resistance of glomerular efferent arterioles. This is associated with renal insufficiency in those with renal vascular disease, solitary kidneys or bilateral renal artery stenosis. Presents like prerenal. Usually reversible after discontinuation of the drug

Postrenal Azotemia § Ultrasound evaluation appropriate tool § Catheterization may identify post bladder obstruction (most commonly – prostate) § FENa, Bun/Creat ratio are not reliable § Postobstructive diuresis – usually physiologic because of Na and water retention and abnormal but transient abnormal renal tubule function § Limited recovery if high-grade obstruction > 3 months

Acute Tubular Necrosis (ATN) § Common in ICU patients § Associated with renal ischemia/toxicity § Onset insidious or acute § Typically have initial oliguric phase followed by a diuretic phase (caused by renal tubular dysfunction) § UA – pigmented/granular casts § FENa – usually high – decreased urinary creatinine concentration


Acute Tubular Necrosis (ATN) Treatment § Minimize further damage § Correct volume status § Use of diuretics – questionable efficacy § Dialysis may “bridge” till spontaneous resolution in oliguric patients § Mortality related to: age; preexisting chronic illnesses § Infusion of dopamine – no data for clinical improvement

Contrast – Mediated Nephropathy § Creatinine increases 1 -2 days after exposure and peaks at day 3 -5 § Usually transient – resolves by 2 weeks § Usually not associated with oliguria § UA – non diagnostic § FENa – low

Contrast – Mediated Nephropathy (Cont’d) § More common in diabetes, older patients § Best prevented – choose alternative diagnostic testing, avoid nephrotoxins, ensure optimal fluid balance, use of nonionic, less hyperosmolar agents (metrizamole) § Use D 5 ½ NS or ½ NS with acetylcysteine (p. o. ) in high risk patients

Antibiotic – Induced Nephrotoxicity § Insidious onset 1 -2 weeks § Most common drugs – amnioglycosides § Other drugs – amphotericin B > 2 gms vancomycin

Antibiotic – Induced Nephrotoxicity (Cont’d) § Common risk factors: § Advanced age § Volume depletion § Renal insufficiency § Prolonged duration of drug use § Multiple nephrotoxic drugs § FENa – high

Antibiotic – Induced Nephrotoxicity Aminoglycosides § Potassium, magnesium wasting § Associated with hypocalcemia § Avoid excessive peaks (> 10 g/ml) and troughs (> 2 g/ml) (Gentamicin and Tobramycin) § Once daily dose may be beneficial in prevention

Drug-Induced Acute Interstitial Nephritis § Associated drugs – penicillins, quinolones, NSAID, diuretics, cimetidine, cephalosporins § Diagnosis suggested by: Systemic hypersensitivity – fever, rash, eosinophilia; UA – sterile pyuria, eosinophiluria

Drug-Induced Acute Interstitial Nephritis (Cont’d) § Eosinophiluria § Special stains: Wright’s / Hansel’s § Nonspecific – Acute prostatis, RPGN, cholesterol emboli § Treatment: supportive

Acute Oliguric Urate Nephropathy § Most common with lymphoproliferative and hematologic disorders and tumor lysis syndrome § Preventive therapy § Allopurinol before chemotherapy / radiation § Volume repletion § Urine p. H > 6. 5 using sodium bicarbonate

Hepatorenal Syndrome § Thought to be a physiologic response to systemic complications of liver disease § Most common in decompensated cirrhotics but may occur with fulminant hepatitis or hepatic malignancy

Hepatorenal Syndrome (Cont’d) § Diagnosis § Exclude other etiologies (ATN, interstitial nephritis, prerenal azotemia) § Urine Na < 10 m. Eq / L (exclusion of diuretics) FENA < 1% § Treatment – supportive § Liver transplant

Rhabdomyolysis § Etiology – muscle trauma, strenuous exercise, influenza, drugs, alcoholism, cocaine § Associated with high CPK, creatinine levels, and rapid increases in creatinine of 2 mg / dl per day § UA – dipstick heme § Absent RBC on micro, pigmented cast

Rhabdomyolysis (Cont’d) § Treatment § Volume repletion § Alkalinize the urine § Furosemide if oliguria § Prognosis – good

Renal Atheroemboli § Rarely occur spontaneously - usually follows vascular interventions § Diagnosis confirmed (if needed) by biopsy of muscle, skin or kidney that shows typical biconcave clefts in small vessels

Renal Atheroemboli (Cont’d) § No treatment shown to be beneficial – Recovery of renal function poor § Elevated sed rate hypocomplementia, leukocytosis, eosinophilia, eosinophiluria

โรคนวในระบบทางเดนปส สาวะ นายแพทยอภชย ทองดอนบม ศลยแพทยระบบทางเดนปสสาวะ โรงพยาบาลเซกา
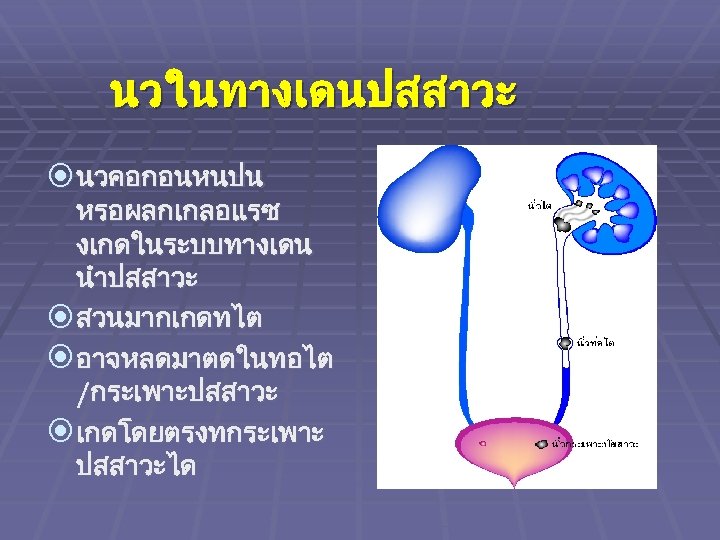
นวในทางเดนปสสาวะ นวคอกอนหนปน หรอผลกเกลอแรซ งเกดในระบบทางเดน นำปสสาวะ สวนมากเกดทไต อาจหลดมาตดในทอไต /กระเพาะปสสาวะ เกดโดยตรงทกระเพาะ ปสสาวะได

ประเภทของนวทพบบอย นวแคลเซยม Calcium oxalate : Most common 60 % (10 -12 % associated with uric acid : Epitaxis) Mix Calcium phosphate + oxalate : 11 % นวยรก Uric acid (p. H < 5. 5) 10% Infection นวเขากวาง (Struvite) 9% Cystine < 1% Pathophysiology of stone ○ Supersaturation ○ Inhibitors

Calcium Stone-Formation
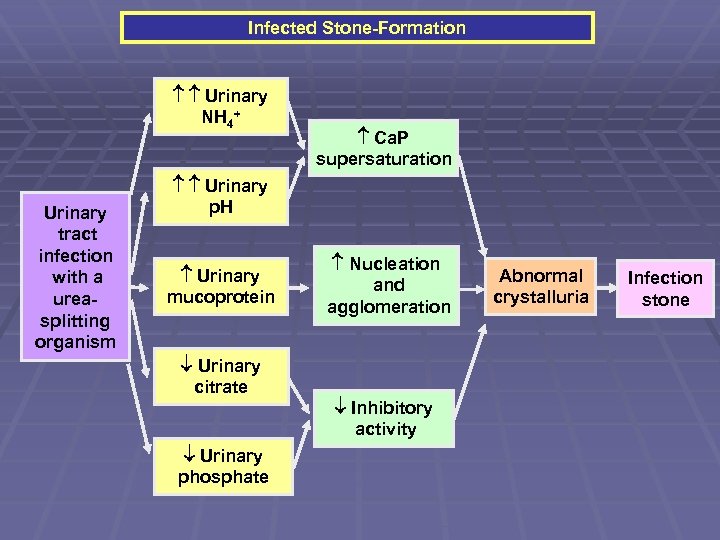
Infected Stone-Formation Urinary NH 4+ Urinary tract infection with a ureasplitting organism Ca. P supersaturation Urinary p. H Urinary mucoprotein Urinary citrate Urinary phosphate Nucleation and agglomeration Inhibitory activity Abnormal crystalluria Infection stone
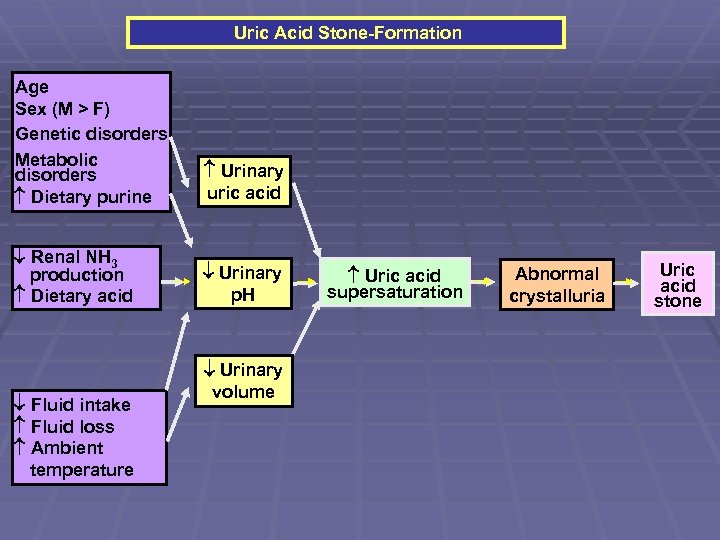
Uric Acid Stone-Formation Age Sex (M > F) Genetic disorders Metabolic disorders Dietary purine Urinary uric acid Renal NH 3 production Dietary acid Urinary p. H Fluid intake Fluid loss Ambient temperature Urinary volume Uric acid supersaturation Abnormal crystalluria Uric acid stone
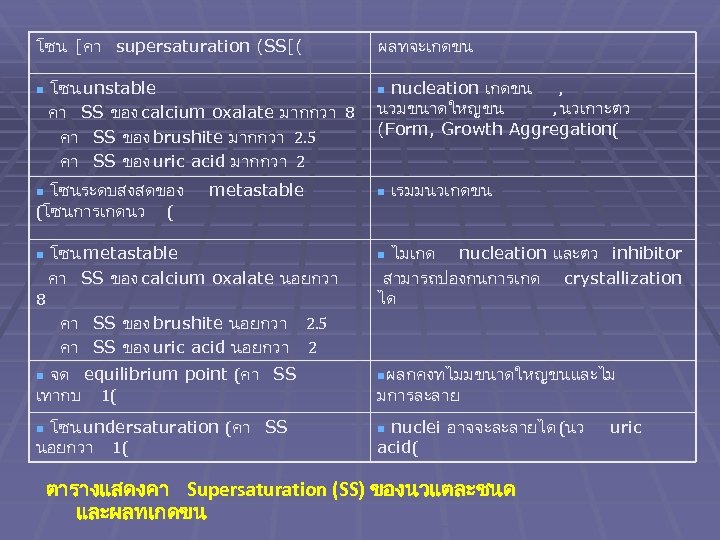
โซน [คา supersaturation (SS[( n โซน unstable คา SS ของ calcium oxalate มากกวา 8 คา SS ของ brushite มากกวา 2. 5 คา SS ของ uric acid มากกวา 2 โซนระดบสงสดของ (โซนการเกดนว ( n n metastable โซน metastable คา SS ของ calcium oxalate นอยกวา 8 ผลทจะเกดขน nucleation เกดขน , นวมขนาดใหญขน , นวเกาะตว (Form, Growth Aggregation( n n เรมมนวเกดขน ไมเกด nucleation และตว inhibitor สามารถปองกนการเกด crystallization ได n คา SS ของ brushite นอยกวา 2. 5 คา SS ของ uric acid นอยกวา 2 จด equilibrium point (คา SS เทากบ 1( n โซน undersaturation (คา SS นอยกวา 1( n nผลกคงทไมมขนาดใหญขนและไม มการละลาย nuclei อาจจะละลายได (นว acid( n ตารางแสดงคา Supersaturation (SS) ของนวแตละชนด และผลทเกดขน uric

นวในสตรมครรภ 1: 1500 Conventional US – sensitivity 28. 5% Doppler US – RI MRI, MRU Treatment : - Spontaneous passage 70 -80% ) Stone < 6 mm (

นวในสตรมครรภ Risk of obstructive pyelonephritis § Pyelonephritis, premature labor, premature rupture membrane, abortion # Drainage - Ureteral stent - PCN # URS with HO –laser Not recommend – ultrasonic lithotripsy and eletrohydraulic lithotripsy

แนวทางการวนจฉยนวในแบบทางเดนป สสาวะ (Diagnosis( ประวต , การตรวจรางกาย ตรวจปสสาวะ § PH>7. 5 Infected stones § PH<5. 5 Uric acid § Sediment for crystalluria § Urine culture –urea splitting organisms Biochemical screen § Urea & Electrolyte, Ca, PO 4, uric acid, bicarbonate PTH ถาแคลเซยมสง Xray (plain – IVU- ascending urogram- CT) US Stone analysis

การวนจฉยของนวในทางเดนป สสาวะ การตรวจทางหองปฏบตการ จะพบเมดเลอดแดงในปสสาวะ ถาพบเมดเลอดขาวในปสสาวะจะตองตรวจวา มการตดเชอทางเดนปสสาวะ การตรวจความสมบรณของเมดเลอดแดง (CBC) ถามการตดเชอจะพบเมดเลอดขาวเพมส งขน การตรวจการทำงานของไตหากพบวาคา creatinine มากกวา 1. 5 mg% ไมควรฉดฉดสตรวจไตเพราะอาจจะทำใหไตเ สอมมากขน ควรเลยงไปใชการตรวจ MRI,

การวนจฉยของนวในทางเดนป สสาวะ(2) การตรวจทางรงส การถายภาพเอกเรย KUB (Kidney, ureter, and bladder ( ถาหากเปนนวททบแสงกสามารถเหน นวไดหากเปนนวทโปรงแสงกไม สามารถเหน IVU) Intravenous urogram ( เปนการฉดสเขาเสนเลอดดำ และสนนจะถกขบออกทางไตหลงจากฉด จะ x-ray เงาไตทเวลา 1 , 5 , 10 , 15 นาทหลงฉดส ขอตองระวงคอแพตอสทฉดและท

การวนจฉยของนวในทางเดนป สสาวะ(3( เอกเรยคอมพวเตอร (CT ( มกใชในกรณทมอาการปวดทองอยางเฉ ยบพลนเพอตรวจหานวททอไต โดยมความแมนยำในการตรวจถง 99 % โดยทไมตองฉดสารทบแสงเขาเสนเล อดดำ อลตราซาวน ขอดคอสามารถตรวจในคนทองไดไมตอ งเจอรงส ไมตองฉดสารทบแสง ทำในคนสงอายไดอยางปลอดภย ขอเสยคอมกจะไมพบนวททอไตแล

อาการและอาการแสดงของนวในทางเ ดนปสสาวะ ขนอยกบตำแหนง ไมมอาการ ปวด: ( ไต ปวดตอๆ – ทอไต ปวดบบๆ - กระเพาะปสสาวะ ปวดทองนอย อาจมราวไปททอปสสาวะสวนปลาย ( อาการของภาวะแทรกซอน ปสสาวะเปนเลอด , การตดเชอ เคลอนตำแหนง , การอดตน , มะเรง

อาการและอาการแสดงของนวในทางเดนปสส าวะ(2) นวทไต อาจจะไมมอาการหรอมแคอาการปวดตอๆทบรเว ณบนเอว มอาการปวดเอวปสสาวะขน ปสสาวะเปนเลอด หรอ สนำลางเนอ หากมการอกเสบ ตดเชอรวมดวยกจะมไขสง หนาวสน ปสสาวะเปนหนองกลนเหมนคาว หากมการอดตนรวมดวยกจะมกอนในทองสวน บนซายหรอขวาทมนวอย หากมนวทไต 2 ขางและประสทธภาพในการทำงานเสอมไป ผปวยกจะมอาการ ปสสาวะนอยลง บวม โลหตจาง คลนไส อาเจยน ผวหนงแหงคลำและคน ผปวยอาจจะซม หรอ ไมรสกตว ถามของเสยคางอยในกระแสเลอดมาก
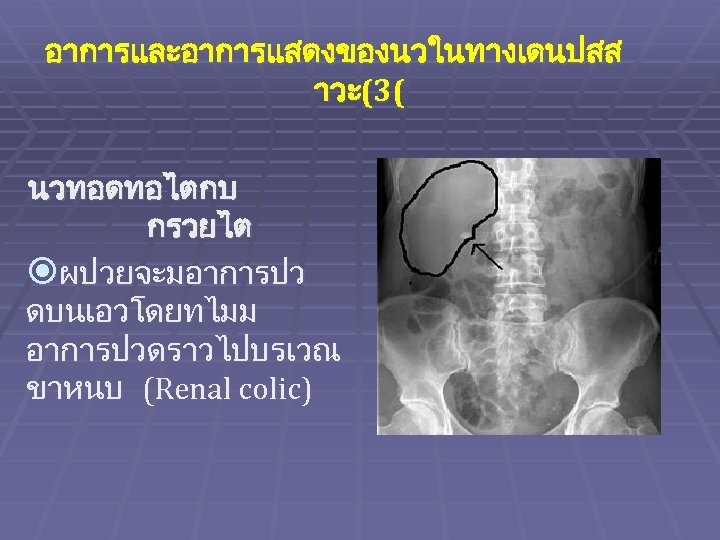
อาการและอาการแสดงของนวในทางเดนปสส าวะ(3( นวทอดทอไตกบ กรวยไต ผปวยจะมอาการปว ดบนเอวโดยทไมม อาการปวดราวไปบรเวณ ขาหนบ (Renal colic)
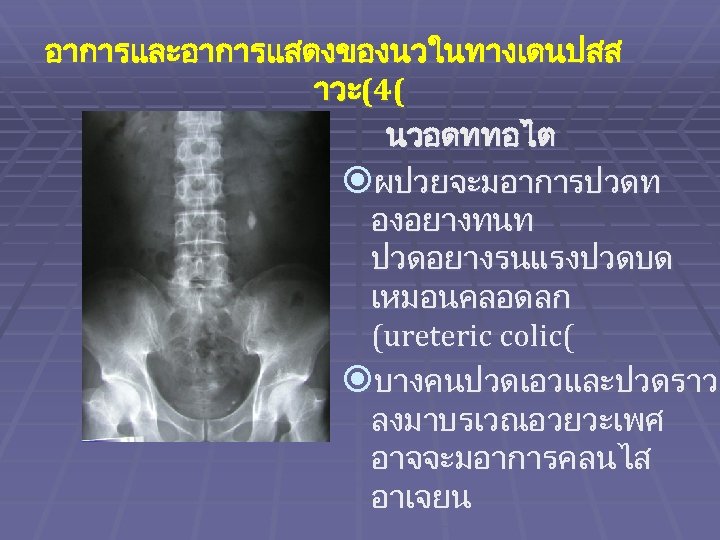
อาการและอาการแสดงของนวในทางเดนปสส าวะ(4( นวอดททอไต ผปวยจะมอาการปวดท องอยางทนท ปวดอยางรนแรงปวดบด เหมอนคลอดลก (ureteric colic( บางคนปวดเอวและปวดราว ลงมาบรเวณอวยวะเพศ อาจจะมอาการคลนไส อาเจยน

อาการและอาการแสดงของนวในทางเ ดนปสสาวะ (5( นวอดททอไตตอก บกระเพาะปสสาวะ ผปวยจะมอาการระคา ยเคองเวลาปสสาวะ ปสสาวะกะปรบกะปรอย บางครงจะมปสสาวะเป นเลอดหรอรสกปว ดปสสาวะตลอดเวลาเหมอ นปสสาวะไมสด
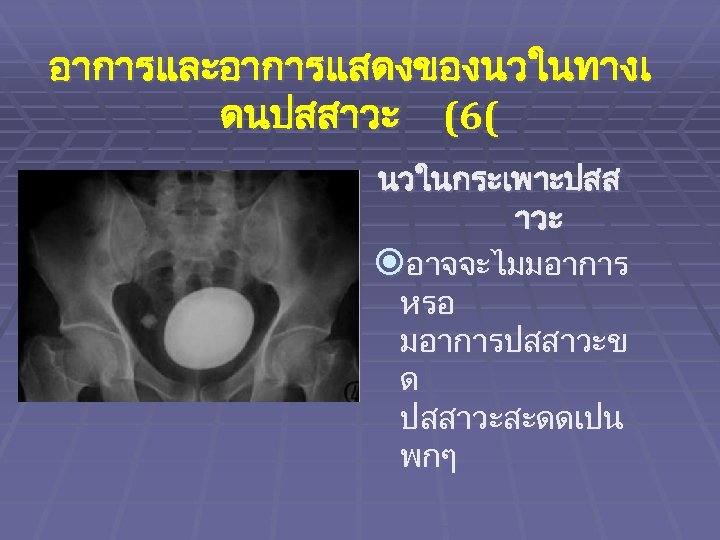
อาการและอาการแสดงของนวในทางเ ดนปสสาวะ (6( นวในกระเพาะปสส าวะ อาจจะไมมอาการ หรอ มอาการปสสาวะข ด ปสสาวะสะดดเปน พกๆ

Renal colic Spasm of ureter Lactic acid production Stimulate slow – type A and fast – type C fiber via T 11 - L 1 CNS First 1½ hr : - Increase RBF, renal pelvic pressure “Preglomerular vasodilatation” 1 ½ - 5 hr : - Decrease RBF, increase renal pelvic pressure “Preglomerular vasoconstriction” > 5 hr : - Decrease RBF , renal pelvic pressure

Treatment For acute attack: analgesics and Definitive A) Conservative : <1 cm with no complication ( fluid , antispasmodics, change urine PH, antibiotics & follow up ) B)Active (ESWL-Percutanouse nephro- lithotomy, nephro- lithotomy , Pyelo-lithotomy, Retrograde endoscopy, uretrolithotomy ) C)Treatment of complication( calculus anuria , hydronephrosis and pyonephrosis) D)Prevention of recurrence Multiple : urethral –ureter-kidney-bladder

การรกษานว ยาทใชรกษานวทเกดจากแคลเซยม ยาขบปสสาวะ ไดแก hydrochlorothiazide, chlorothiazide ซงสามารถลดการขบแคลเซยมแตตองให โปแตสเซยมเสรมดวยเนองจากยาขบป สสาวะ จะทำใหโปแตสเซยมในเลอดตำซงสง ผลให citrate ตำเกดนวไดงาย Cellulose phosphate จะจบกบแคลเซยมในลำไสเพอลดการด ดซม ใชในกรณทปสสาวะมแคลเซยมสงและ เกดนวซำ

การรกษานว (2( ยาทใชรกษานวทเกดจาก ใหรบประทานอาหารทม oxalates วตามนบ เชนกลวย ถว แตงโม ถวเหลอง ธญพชหรอรบประทานวตามน บ 6 Cholestyramine เปนยาทใชรกษาไขมนในเลอดสงแตสามา รถนำมาใชรกษานวได ยาทใชรกษานวทเกดจากกรดยรก sodium bicarbonate แตควรระวงในผปวยทมความดนโลหตส ง โรคหวใจ ยาทลดกรดยรกไดแก allopurinol 6

การรกษานว (3( ยาทใชรกษานว Struvite Stones ยาปฏชวนะ เพอฆาเชอแบคทเรยตองใ หนาน 10 -14 วน Acetohydroxamic Acid ยานจะลดการเกดนวแมวาในปสสาวะยง มเชอแบคทเรย Aluminum Hydroxide Gel เพอจบกบ phosphate ในลำไส ยาทใชรกษา sodium bicarbonate Cystine Stones เพอเพมความเปนดางใหแกปสสาวะ

การรกษานว (4( การรกษาดวยการผาตด ขอบงชในการผาตด กอนนวมขนาดใหญเกนไปทจะหลดอ อกเอง กอนนวมขนาดโตขน กอนนวอดกนทางเดนปสสาวะ กอนนวทำใหเกดการตดเชอ
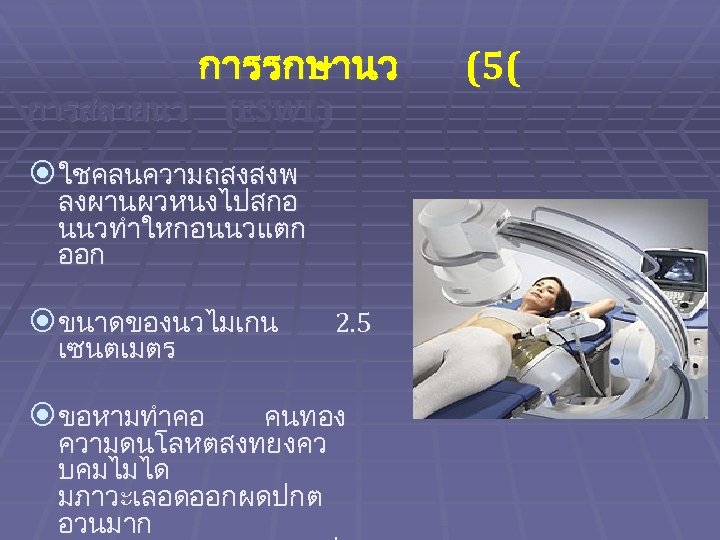
การสลายนว การรกษานว (ESWL) ใชคลนความถสงสงพ ลงผานผวหนงไปสกอ นนวทำใหกอนนวแตก ออก ขนาดของนวไมเกน เซนตเมตร ขอหามทำคอ 2. 5 คนทอง ความดนโลหตสงทยงคว บคมไมได มภาวะเลอดออกผดปกต อวนมาก (5(
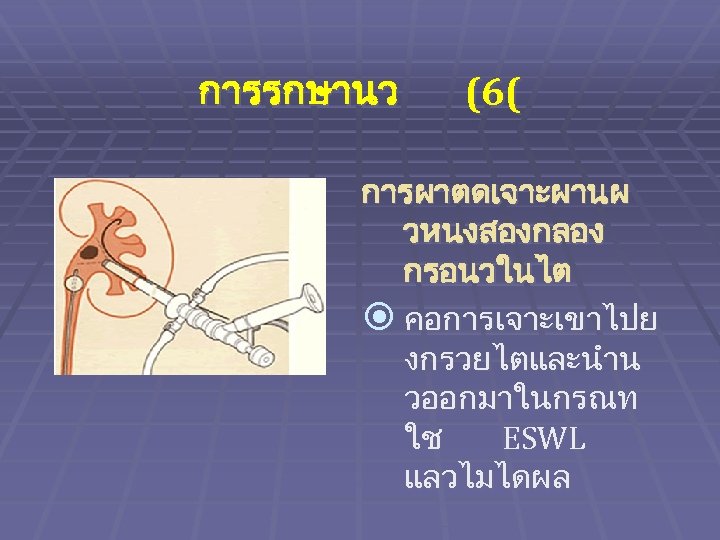
การรกษานว (6( การผาตดเจาะผานผ วหนงสองกลอง กรอนวในไต คอการเจาะเขาไปย งกรวยไตและนำน วออกมาในกรณท ใช ESWL แลวไมไดผล
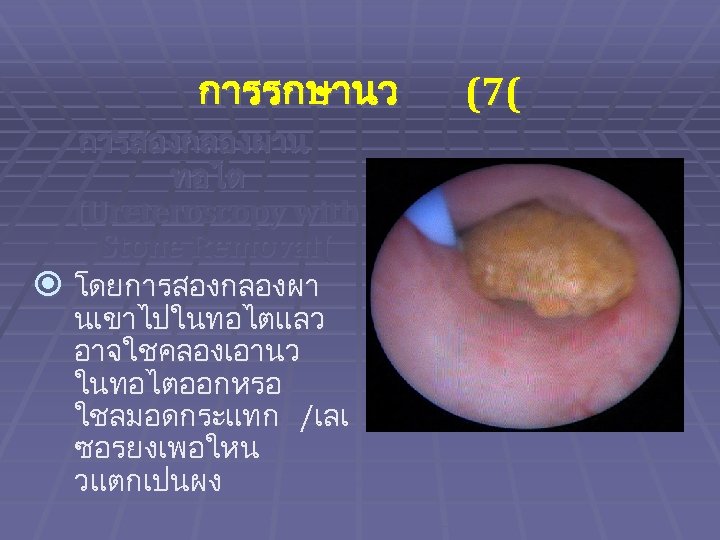
การรกษานว การสองกลองผาน ทอไต (Ureteroscopy with Stone Removal( โดยการสองกลองผา นเขาไปในทอไตแลว อาจใชคลองเอานว ในทอไตออกหรอ ใชลมอดกระแทก /เลเ ซอรยงเพอใหน วแตกเปนผง (7(

การรกษานว การขบนวทกระ เพาะปสสาวะ (Cystolithotripsy ( ทำกรณทนว ขนาดโตไมเกน 2 เซนตเมตร ใชลมอดกระแทกน วหรอใชเลเซอร ยงเพอใหน วแตกเปนผงถาน วโต > 2เซนตเมตร (8( การผาตดเปดเพ อเอานวออก (open surgery) Nephrolithotomy Ureterolithotomy Cystolithotomy Urethrolithotomy

ผทเสยงตอการเก ดนวซำ Pediatric urolithiasis Cystine, uric a, struvite stone Multiple stone Nephrocalcinosis Single kidney Nephrolithaisis that need surgery Family history Timing : 3 month after symptom/surgery

การปองกนการเกดนวซำหล งการรกษา ใหดมนำมากกวาวนละ 8 แกว การดมนำมะนาววนละแกวจะเพมระด บซเตรท ซงปองกนนวทเกดจากแคลเซยม ผทมนวควรรบประทานอาหารทม ใยมาก ควรหลกเลยงเครองดม โคลา เนองจากไปลดระดบซเตรท ผปวยทมเปนนวแคลเซยมควรลดก ารรบประทานเกลอโซเดยมเนองจากโซเด

การปองกนการเกดนวซำหลงการ รกษา (2( ใหลดอาหารโปรตนเนองจากอาหารโปรตน จะเพมการขบเกลอแคลเซยม ยรก และออกซาเลทในปสสาวะทำใหเกดนวไ ดงาย ลดอาหารทใหสารททำใหกรดยรก สงเชนเครองใน , สตวปก , ถว , ยอดผก , สาหราย ใหลดอาหารทมออกซาเลทสงเชนผกโ ขม, ผกตว , ผกกระโดน , ผกแพว , ชะพล , ใบมนสำปะหลง , หนอไม , ผกสะเมด , กระถน ถายงม




Definition of CKD § Chronic > 3 months § Kidney Damage § Hematuria / Albuminuria § Biopsy § Abnormal Imaging Tests § Glomerular Filtration Rate(GFR) ≤ 60 ml/min

Creatinine Clearance § Most widely used test to estimate glomerular filtration § § rate (GFR) Creatinine is derived from muscle creatine Cockcroft – Gault formula CCR = (140 -age) (lean body weight – kg) X. 85 (if female) PCR X 72 in ml/min n Verify completeness of collection based on creatinine excretion § § n Adults < 50: 20 -25 mg/kg lean WT in men 15 -20 mg/kg lean WT in women Adults > 50 to 90: levels fall up to 50% to 10 mg/kg – men/women Usually monitoring plasma creatinine is all that is needed

Kidney Function Assessment § Methods of Estimating GFR § Inulin/Iothalamate Clearance “ Gold Standard ” § Creatinine Clearance ; 24 hrs Urine = 70 x Urine Cr(g/vol) = Ucr x V Plasma Cr § Equations § Cockcroft-Gault § MDRDCKD-EPI

Kidney Function Assessment Cockcroft. Gault MDRD www. mdrd. com

Quantification of Proteinuria (Positive dipstick) Normal Abnormal 24 h Urine Protein < 300 mg/24 h > 300 mg/24 h Spot Urine Protein/Cr ratio (mg/gm) < 200 mg/gm > 200 mg/gm

ระยะเวลาของการเสอมของไต § ระยะท 1 § § การกรองของไตปกตหรอเพมขนในผปวย กลมเสยง ระยะท 2 การกรองของไต 60 -89 ซซตอนาท ระยะท 3 การกรองของไต 30 -59 ซซตอนาท ระยะท 4 การกรองของไต 15 -30 ซซตอนาท ระยะท 5 การกรองของไตนอยกวา 15 ซซตอนาท
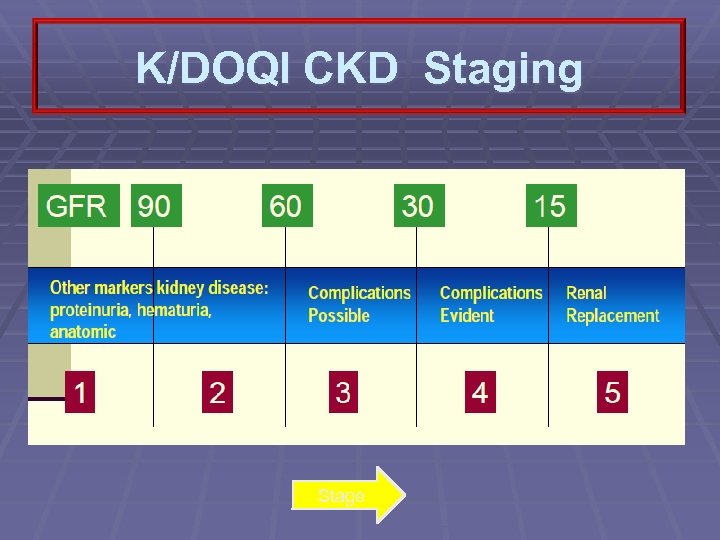
K/DOQI CKD Staging Stage

เมอไตเสอมจะสงผลอยางไร ตอรางกายมนษย § ของเสยในรางกายคง ทำใหเหนอยออนเพลย เบออาหาร คลนไสอาเจยน รนแรงมากจะมอาการชกเกรง สบสนหมดสต § ความดนโลหตสง ปวดศรษะ วงเวยน
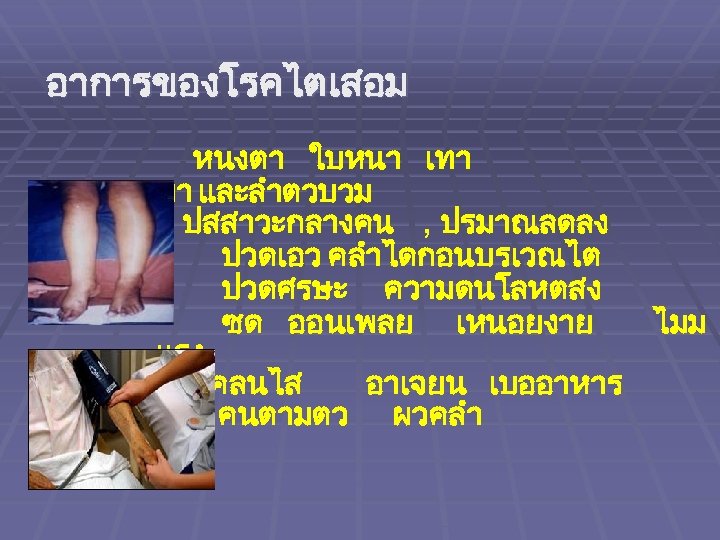
อาการของโรคไตเสอม หนงตา ใบหนา เทา ขา และลำตวบวม ปสสาวะกลางคน , ปรมาณลดลง ปวดเอว คลำไดกอนบรเวณไต ปวดศรษะ ความดนโลหตสง ซด ออนเพลย เหนอยงาย ไมม แรง คลนไส อาเจยน เบออาหาร คนตามตว ผวคลำ
โลหตจาง
กระดกบาง กระดกพรน กระดกผหกงาย
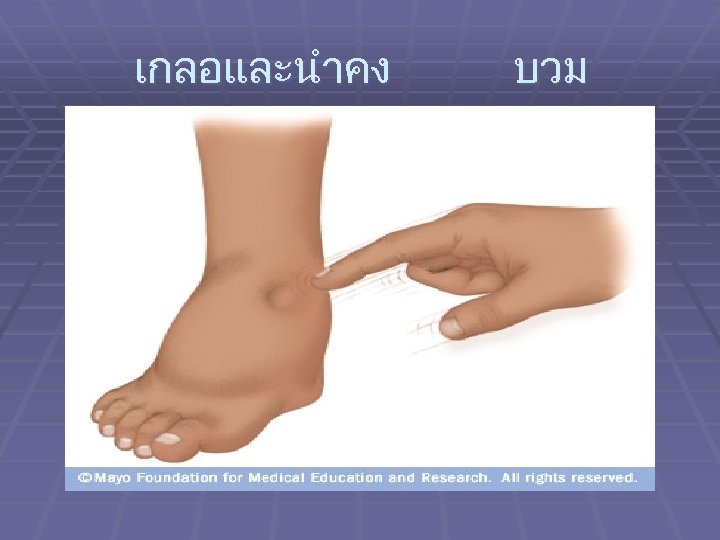
เกลอและนำคง บวม
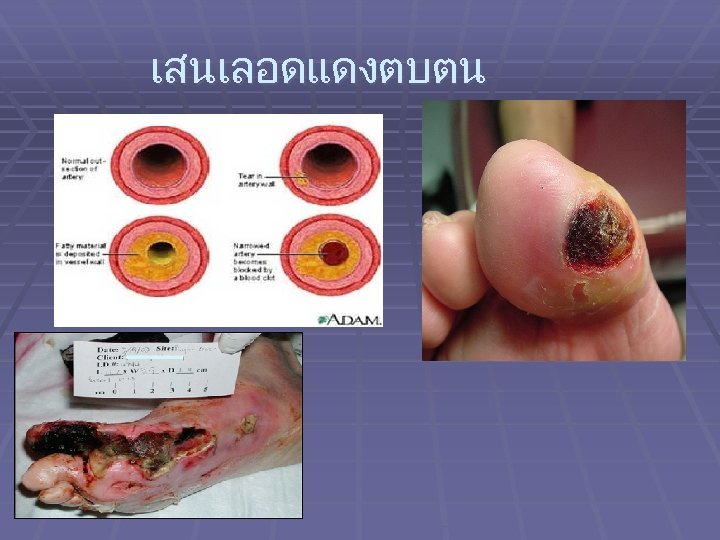
เสนเลอดแดงตบตน

การดแลรกษาตนเองในภาวะท มไตเสอม § หลกเลยง งดใชยาหรอสารเคมทมพษตอไตไดแกยาแกปวด สมนไพร ยาโฆษณาชวนเชอ งดการใชยาขบปสสาวะ § ควบคมปรมาณนำทดมแตละวนตามคำแนะนำ ของแพทยในผปวยแตละราย ขนอยกบสาเหตของไตเสอม § งดทานอาหารรสเคม นว จำกดอาหารบางประเภททจะทำใหไตทำงานหนก § รกษาความดนโลหตใหอยในเกณฑปกตอยางเครง ครด นอยกวา 130 มลลเมตรปรอท

ความเขาใจผดๆเกยวกบการเ กดภาวะไตเสอม ไตวายและการรกษา § ใชยาเบาหวานมานานๆๆ จะทำใหเปนไตวาย § ใชยาความดนโลหต หรอยาเบาหวานหลายๆๆชนดทำใหไตวาย § มยาทใชฟอกไตได สามารถชำระลางของเสยจากไตได § นำผลไมสกด สมนไพรสวามารถรกษาไตได

แนวทางการดแลบำบดทดแท นไต §การลางไตทางชองทอง §การฟอกเลอดดวยเครองไ ตเทยม §การปลกถายเปลยนไต

หากไตวายระยะสดทายจะดแลร กษาอยางไร § รกษาบำบดไตทดแทน ลางไต ฟอกไตเพอกำจดของเสย เกลอและนำสวนเกนออกจากรางกาย § การฟอกไต ลางไตไมสามรถทำทกอยางไดดเทาไตปกต ของมนษย เพราะไมสามารถสรางสารเคมหรอฮอรโมนได § การเปลยนไต เปนการรกษาทใกลเคยงคนปกตมากทสด

หากทำการฟอกเลอดหรอลางไตแลว ตองเครงครดการดแลตนเองอยางไร § ควบคมอาหาร เกลอ และนำ § ควบคมการรบประทานยาความดนโลหตสมำเส มอ § ตดตามการรกษาอยางตอเนองตามแผนการร กษา § ยอมรบและทำใจใหเบกบาน อด ฮด ส กบชวต อยาปลอยชวตตามเวรกรรม
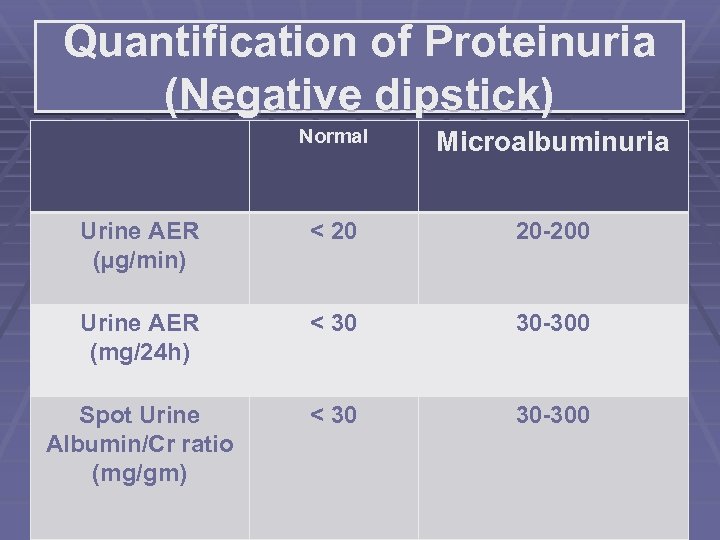
Quantification of Proteinuria (Negative dipstick) Normal Microalbuminuria Urine AER (µg/min) < 20 20 -200 Urine AER (mg/24 h) < 30 30 -300 Spot Urine Albumin/Cr ratio (mg/gm) < 30 30 -300
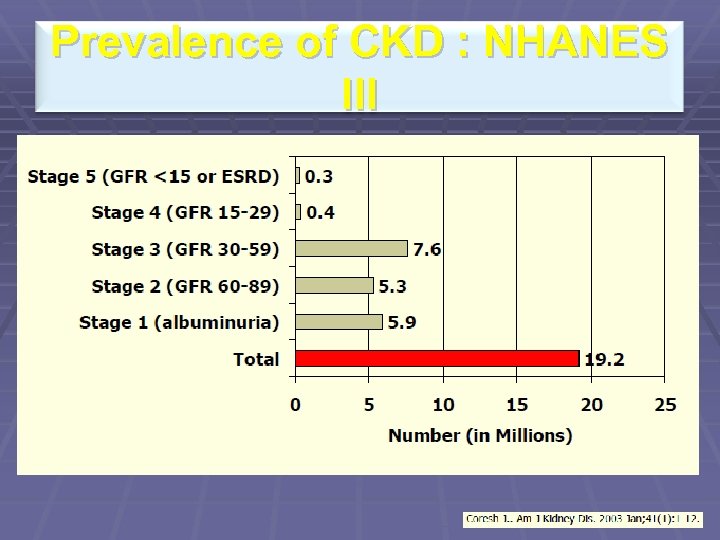
Prevalence of CKD : NHANES III
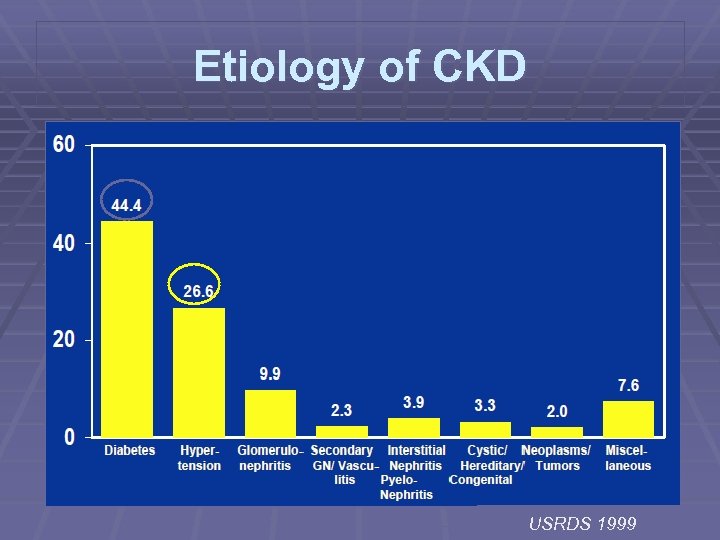
Etiology of CKD USRDS 1999

Management § Delayed CKD Progression § Treatment of Comorbidities § Transition to End Stage Kidney Disease : Renal Replacement Therapy (RRT)

Delayed CKD Progression § Hypertension Control § Blood sugar Control § ACE Inhibitor/Angiotensin II Receptor Blocker § Moderate Protein restriction
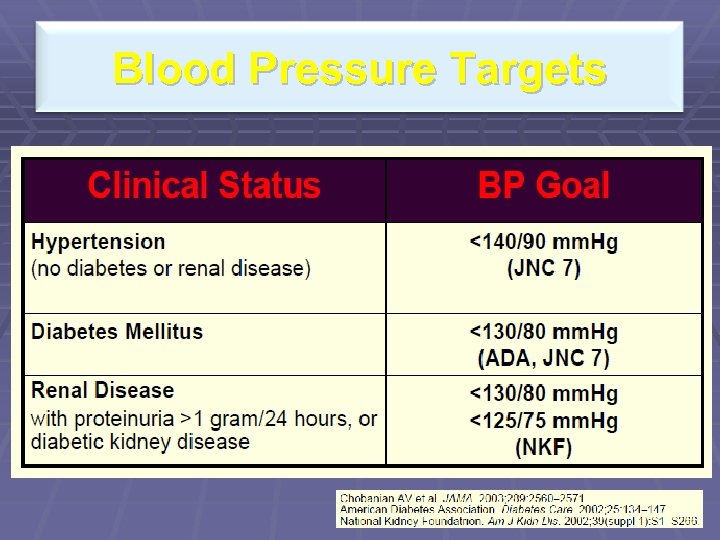
Blood Pressure Targets
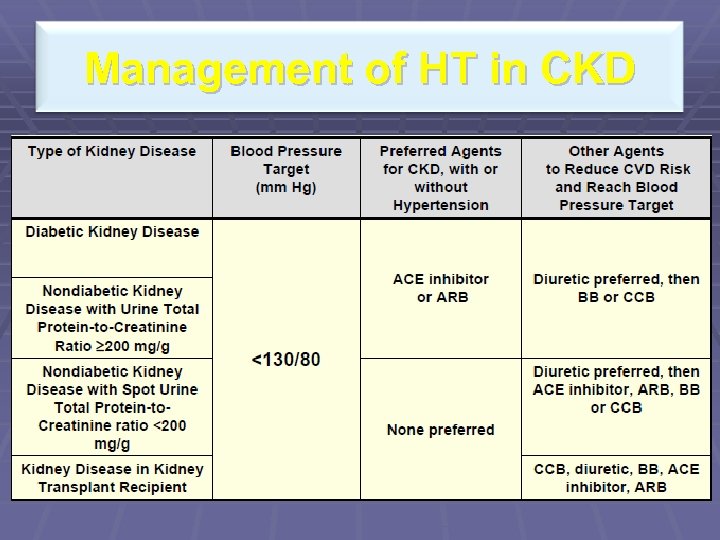
Management of HT in CKD

Blood sugar Control § Hb. A 1 C < 7 § Oral Hypoglycemic Agents : Cr < 1. 2 in Female § Glipizide Cr < 1. 4 in Male § Glibenclamide § Metformin ; Lactic Acidosis § Insulin

ACEI / ARB § ACE Inhibitor § Enalapril § Ramipril § Lisinopril - Perindopril - Captopril § ARB § Losartan § Irbesartan § Candesartan - Valsartan - Telmisartan

ACEI / ARB § Action : Efferent vasodilatation § Effects : Reduced Proteinuria § Adverse events § Serum Cr rising (if rising > 30% from baseline within 2 weeks Discontinued the drug) § Hyperkalemia

Treatment of Comorbidities § CVD § Anemia § Calcium Phosphate & Renal Osteodystrophy § Hyperlipidemia § Nutrition & Acidosis
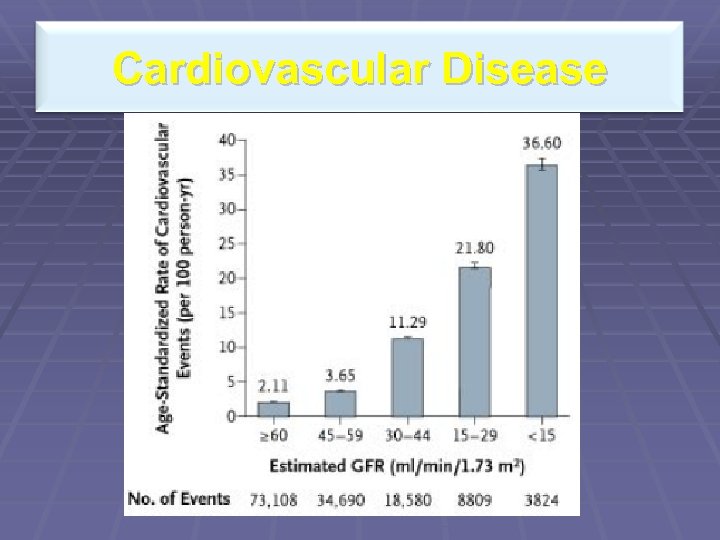
Cardiovascular Disease
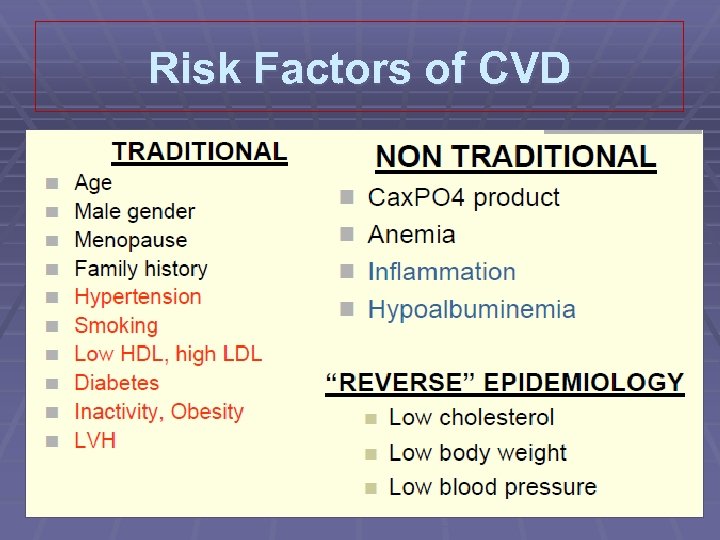
Risk Factors of CVD

Anemia § Etiology & Work up

Anemia § Benefits of anemia management

Principles management of Anemia

Calcium Phosphate & Osteodystrophy

Dyslipidemia in CKD Treatment : Lifestyle modification; Food, Exercise Medication; -HMG-Co. A Reductase inhibitor(Statin) -Gemfibrozil (Lopid) -Fenofibrate

Nutrition & Acidosis § Protein Restriction CKD III-IV Protein 0. 6 -0. 8 gm/kg/day CKD V ≤ 0. 6 gm/kg/day § Acidosis § Sodium Bicarbonate 22 -24 mg/d. L Sodamint (300 mg) § Other medication: Folic acid, Bco, avoid MTV

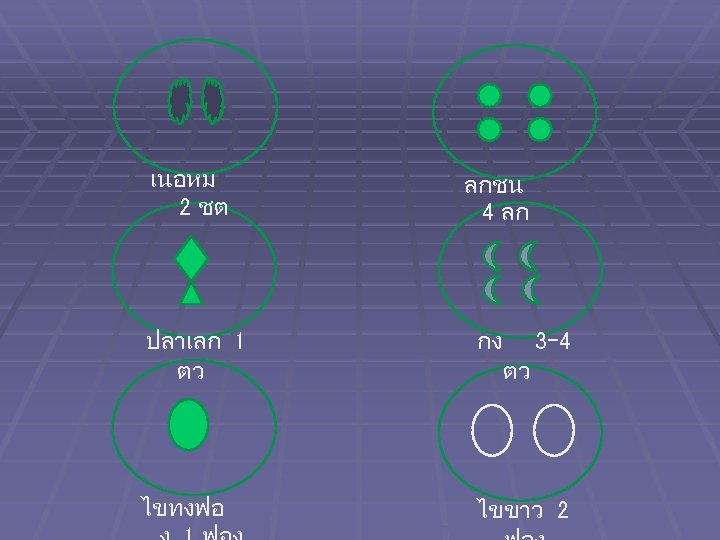
Protein § Protein 0. 6 -0. 8 g/kg/day § Example: BW 50 kg = 0. 6 x 50 = 30 g /day § Protein 1 สวน = 7 g = 30 =4 สวน 7
เนอหม 2 ชต ลกชน 4 ลก ปลาเลก 1 ตว กง ไขทงฟอ ไขขาว 2 3 -4 ตว
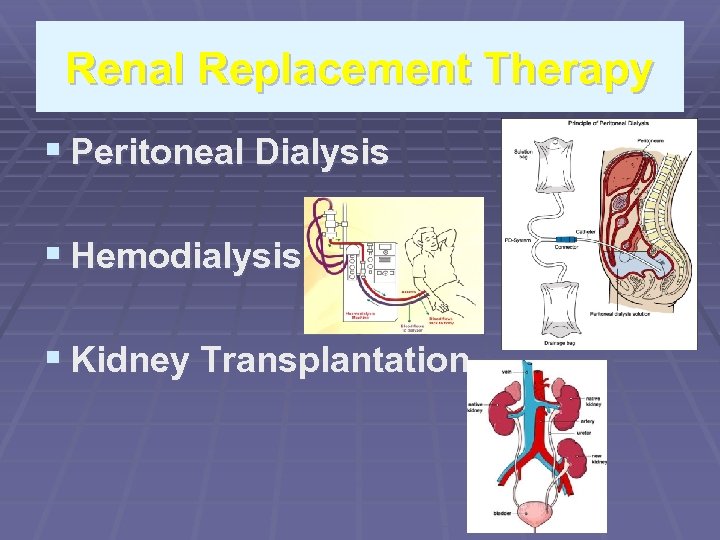
Renal Replacement Therapy § Peritoneal Dialysis § Hemodialysis § Kidney Transplantation

Criteria for placing a patient for RRT Presence of uremic syndrome i. e 1. Hyperkalemia(unresponsive to conventional therapy) 2. Extra cellular volume expansion 3. Acidosis refractory to medical therapy 4. Bleeding diathesis 5. Creatinine clearance 10 ml/min per 1. 73 m sq

HEMODIALYSIS § It removes waste products like potassium and § § § urea as well as free water from blood in renal failure. Principle revolves around diffusion of solutes across semi permeable membrane Dialysate flows opposite to blood flow direction in extra corporeal circuit. This counter current flow maintains concentration gradient increasing efficacy of dialysis.


COMPLICATIONS OF HEMODIALYSIS § § § DECREASE IN BLOOD PRESSURE FATIGUE CHEST PAIN LEG CRAMPS NAUSEA HEADACHE SEPSIS LEADING TO ENDOCARDITIS OSTEOMYLITIS HEPARIN ALLEGRY(RARE) LONG TERM COMPLICATIONS LIKE AMYLOIDOSIS NEUROPATHY HEART DISEASE

PERITONEAL DIALYSIS § Works on the principal of peritoneal membrane § § § acting as a natural semi-permeable membrane Dialysis fluid when instilled around it is removed by diffusion, excessive fluid by osmosis(by altering conc of glucose in fluid. ) Simple to perform Less complex Used both children and elderly In diabetics and cardiovascular diseases


TYPES OF PERITONEAL DIALYSIS § § § § § Continuous ambulatory peritoneal dialysis Automated peritoneal dialysis CAPD uses smallest quantity of of fluid daily to prevent uremia 2 L bags are changed 3 -5 times a day A total dialysate of 10 L is produced. APD involves cyclic peritoneal dialysis, Intermittent peritoneal dialysis Night intermittent dialysis Tidal intermittent dialysis

SIDE EFFECTS OF PERITONEAL DIALYSIS § § § § Peritonitis(staph 60%, gram –ve 20%, fungi<5%) Exit site infection Catheter malfunction Loss of ultrafilteration Obesity Hernia Back pain hyperlipidemia
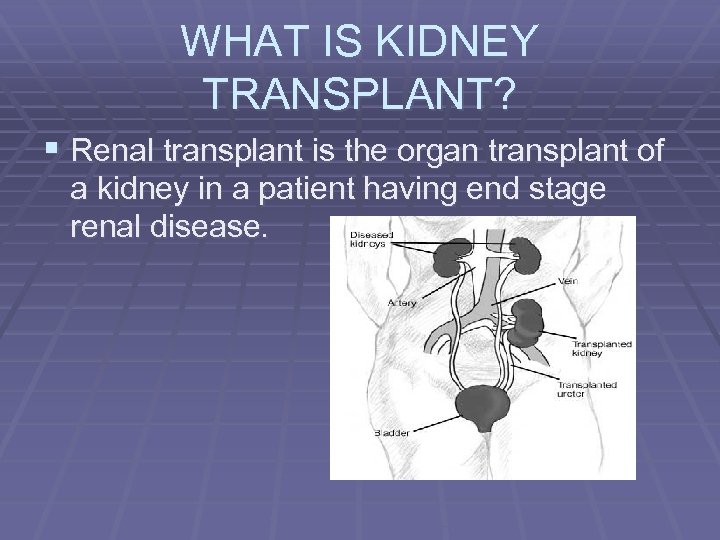
WHAT IS KIDNEY TRANSPLANT? § Renal transplant is the organ transplant of a kidney in a patient having end stage renal disease.

PROGNOSIS § It is a life extending procedure § A patient can live 10 to 15 years longer with a § § § kidney transplant than if kept on dialysis Ideally, transplant should be pre-emptive, i. e take place before patient starts on with dialysis Studies suggest the longer a patient is on dialysis before transplant, the less time the kidney will last. It has better prognosis in younger patients, even 75 year old recipients gain an average of 4 more years.

TRANSPLANT REQUIREMENTS Vary from program to program, country to country. § Age must be less than 69 years TRANSPLANT EXCLUSION CRITERIA § Mental illness, § substance abuse, § significant cardiovascular disease, § terminal incurable infectious diseases § cancer HIV IS NO LONGER A CONTRA-INDICATION TO TRANSPLANT

INDICATIONS OF TRANSPLANT § ESRD(end stage renal disease), regardless of § § § primary cause I. e drop in GFR 20 -25% of normal. Malignant hypertension Infections Diabetes mellitus Glomerulonephritis Poly cystic kidney disease Auto immune conditions like Lupus and good pastures syndrome

CONTRA INDICATIONS § Cardio pulmonary insufficiency § Hepatic insufficiency § Recent cancer § Substance abuse § Tobacco use and morbid obesity risks for surgical complications

HOW RENAL TRANSPLANT IS DONE § The barely functional kidney is not removed § § as it increases surgical morbidities The donated kidney is placed in the ILIAC FOSSA with a separate blood supply Donors renal artery is connected to EXTERNAL ILIAC ARTERY of recipient Renal vein is connected to EXTERNAL ILIAC VEIN of the recipient. The whole operation takes 3 hours

ABOUT DONORS 1. 2. 3. Donors may be “LIVING” or “DECEASED” MAY or MAY NOT be genetically related even ABO COMPATIBILITY and TISSUE MATCH are no longer a requirement. In 2004 FDA approved the Cedars- Sinai High dose IVIG therapy which stops recipient’s immune system from tissue rejection.

COMPLICATIONS OF RENAL TRANSPLANT § Transplant rejection § Infection and sepsis due to immunosuppressants § Post transplant lymphoproliferative § § § disorders(lymphomas)due to immunosuppressants. Electrolyte imbalance(Ca and Ph) causing bone problems Acne, hairsuitism, hair loss, obesity, hypercholestrolemia, diabetes mellitus(type 2) In case of rejection, patient may opt for a second transplant and return to dialysis intermediatly.
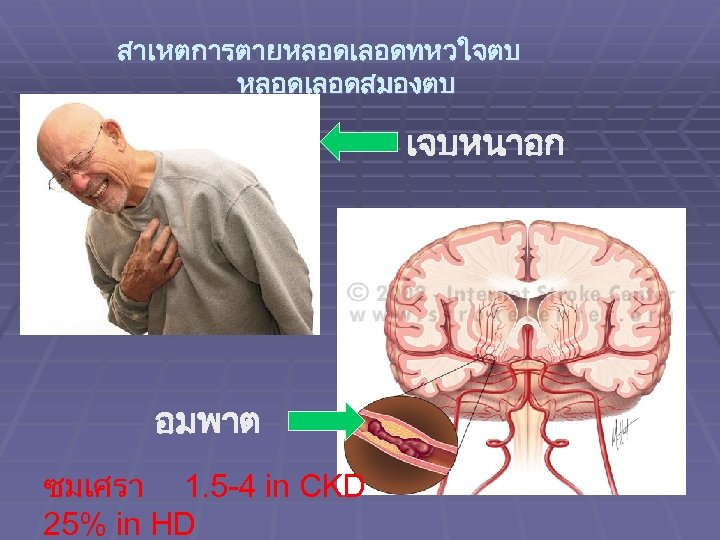
สาเหตการตายหลอดเลอดทหวใจตบ หลอดเลอดสมองตบ เจบหนาอก อมพาต ซมเศรา 1. 5 -4 in CKD 25% in HD
bb24ae8faec01e4a0b03c43467de88b5.ppt