ауруханадан тыс босану.pptx
- Количество слайдов: 31

Қарағанды Мемлекеттік Медицина Университеті № 1 Жедел және кідіріссіз медициналық көмек кафедрасы СӨЖ Тақырыбы: Ауруханадан тыс босану Қабылдаған: Байекеева М. С. Орындаған: Сейсенбекова А. Қ
1. 2. 3. 4. 5. 6. 7. 8. Жоспар Босанулар денегіміз не Босанудың жіктелуі. Босанудың клиникалық көрінісі Стационардан тыс босануларды жүргізудң тәсілі (үйде, жолда) Босану кезінде қандай асқыныстар даму мүмкін, оларды алдын - алу Апгар шкаласы бойынша жаңа туған нәрестенің жағдайын бағалау Босанушыларға реанимациялық көмек көрсетудің ерекшеліктері Жаңа туған нәрестелерде реанимациялық көмек көрсетудің ерекшеліктері
Босану денегіміз не? Босану - физиологиялық құбылыс, бұл кезеңде жатырдан ұрық, бала жолдасы қағанақ суымен бірге ығыстырылып шығарылады (босану жолдарынан). Босану мерзімінде (partus maturus normalis) жүктіліктің 37 -41 аптасында, мезгілінен ерте босану (partus preamaturus), жүктіліктің 37 аптасына жетпей; мерзімінен кеш босану (partus seretinus), жүктіліктің 42 аптасынан жоғары болғанда кездеседі.
Босанудың жіктелуі Босану 1. Мерзімінде жүктіліктің 37 -41 аптасында, 2. мезгілінен ерте босану, жүктіліктің 37 аптасына жетпей; 3. мерзімінен кеш босану, жүктіліктің 42 аптасынан жоғары болғанда кездеседі.

Босану ағымы Босанудың клиникалық ағымын үш кезеңге бөледі. Бірінші кезең - жатыр мойнының ашылуы. Екінші кезең - ұрықтың босану жолдарынан өтіп, туылуы. Үшінші кезең - плацентаның жатыр қабырғасынан бөлініп бала жолдасының туылуы. Бірінші кезеңде ретті толғақ басталып, жатыр мойны жайылып, толық ашылады (10 -12 см). Жатыр мойнының ашылуы толғақтың күшіне, жиілігіне, ұзақтығына байланысты. Босанудың басында толғақтың ұзақтығы -10 -15 сек; ортасында - 30 -40 сек; соңында - 45 -50 сек. Толғақтың күші үш түрлі болады: әлсіз (10 -15 сек), орташа (30 -40 сек) және күшті (45 -50 сек). Босанудың басында толғақ 15 -20 мин сайын қайталанып, біртіндеп жиілейді. Босанудың бірінші кезеңінің ағымында латентті, белсенді және бәсіңкі фазаны ажыратады.
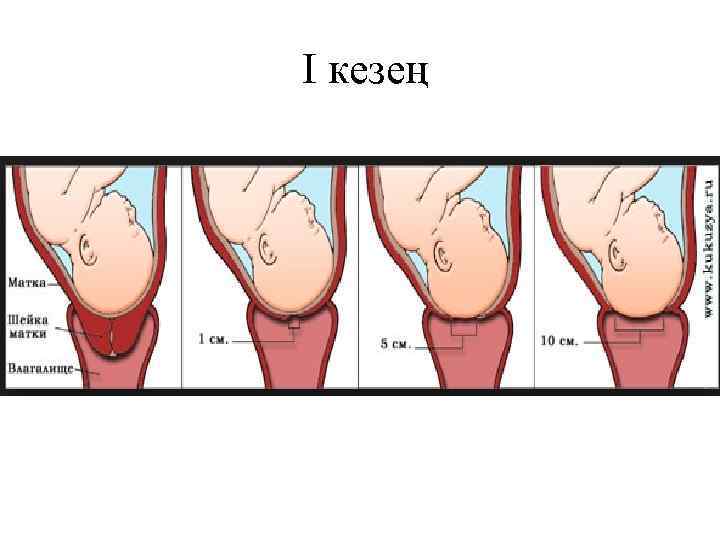
І кезең

Латентті фаза – ретті толғақтан бастап, жатыр мойнының 3– 4 см ашылғанға дейінгі аралығы. Ұзақтығы: тұңғыш босанушыларда – 4– 8 сағат; босанып жүрген әйелдерде – 2– 4 сағат. Латентті фазадан кейін бірден белсенді фаза басталады, бұл фазада жатыр мойны тез жайылып, 4 см-ден 8 см-ге дейін ашылады. Осыдан кейін бірден нәресте басының төмен түсуімен - бәсіңкі фаза басталады. Латентті фазадағы жатыр мойнының ашылу жылдамдығы: 0, 35 см бір сағатта. Белсенді фазада – 1, 5– 2 см сағатына тұңғыш босанушыларда, 2– 2, 5 см сағатына босанып жүрген әйелдерде. Бәсіңкі фазада – 1– 1, 5 см сағатына. Сонымен жатыр, мойнының ашылу қарқыны жатыр бұлшық еттерінің жиырылуына, жатыр мойнының резистенттілігіне байланысты. Жатыр мойны ашылған сайын, оның жиектері жұқаланып, жатырдың төменгі сегменті пайда болады. Жатыр мойнының ашылуымен қатар, бір мезгілде нәрестенің төменгі бөлігі біртіндеп босану жолдары арқылы жылжиды. Толғақ басталғанда нәресте басы жамбас қуысына түседі, ал жатыр мойны толық (10– 12 см) ашылғанда, оның басы үлкен сегментімен жамбастың кіре беріс жазықтығында орнығады. Нәресте басымен орныққанда қағанақ суы алдыңғы және артқы бөлігі болып екіге бөлінеді; себебі нәресте басы жатырдың төменгі сегментінің қабырғасын босану жолдарының негізгі сүйектеріне басып тұрады. Жатыр мойны толық ашылғанда қағанақ қуығы өзінің физиологиялық функциясын жоғалтады.

Жатыр мойны толық ашылғанда, жатыр қуысы қысымының артуы салдарынан, қағанақ қуығының қабықшасы жарылып, қағанақ суының алдыңғы бөлігі төгіледі (қағанақ суының мезгілінде кетуі). Қағанақ қабықшасы толғақ басталмай жарылса — қағанақ суының мезгілсіз кетуі; ал толғақ басталғанан кейін немесе жатыр мойны толық ашылмай жарылса — қағанақ суының ерте кетуі дейді. Бірінші кезеңнің ұзақтығы: тұңғыш босанушыларда – 11– 12 сағат, босанып жүрген әйелдерде – 7– 8 сағат.
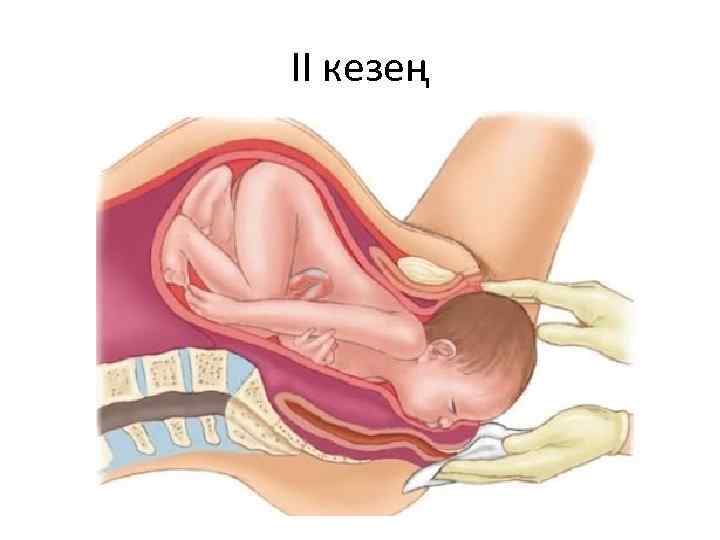
ІІ кезең

II кезең — жатыр мойнынын толық ашылып, ұрықтың босану жолдарынан өтіп, туылуы. Тұңғыш босанушыларда бұл кезеңнің ұзақтығы – 1 сағаттан 2 сағатқа дейін, босанып жүрген әйелдерде 5– 10 минуттан 1 сағатқа дейін созылады. Осы кезеңде жатыр бұлшық еттерінің жиырылуына, құрсақ диафрагма және жамбас бұлшық еттері қосылып, әйелдің күшену кезеңі басталады. Күшенген кезде жатыр қуыс қысымы қатты жоғарылап, оның күші ұрықтың жатыр қуысынан шығуына әсер етеді және ұрық бірнеше күрделі қимыддар жасап, төменгі бөлігімен (бас немесе құйрығымен) жамбас түбіне түсіп, оған қатты қысым жасайды. Осыдан кейін қосымша құрсақ диафрагма жиырылуы әйелдің күшенуін ұлғайтып, жиілетіп, ұрықтың төменгі бөлігі жыныс қуысын созады. Әйел күшенген кезде созылған жыныс қуысынан нәресте басының шамалы бөлігі көрініп, қайтадан жыныс қуысына кіреді (күшенбеген мезгілде); бұл бастың "кесіп шығуы" - бастың ішкі бұрылысы бітіп, оның шалқаюы басталады. Егер нәресте басы, әйел күшенбеген мезгілде жыныс қуысының сыртында бір қалыпта тұрса - бұны бастың "жарып шығуы" дейді. Бас толық жыныс ернеуінен шыкқаннан кейін, оның денесі туылып, қағанақ суының артқы бөлігі ағады.
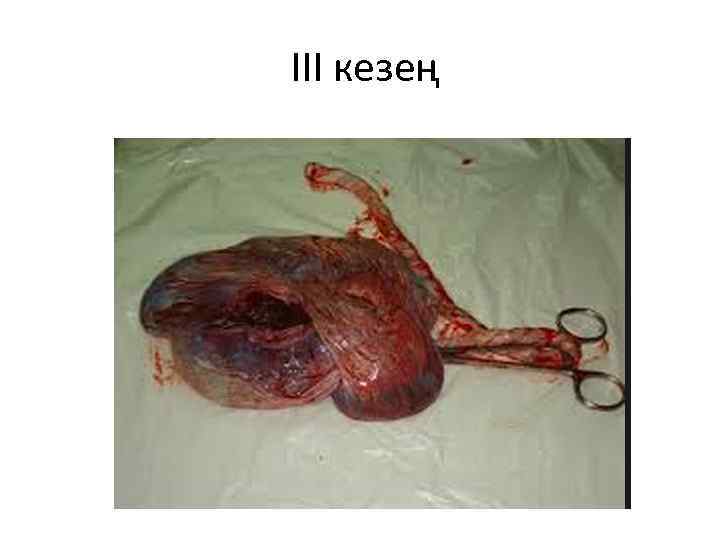
ІІІ кезең

• III кезең – нәресте туылғаннан кейін басталады. Плацентаның жатыр қабырғасынан бөлініп, бала жолдасының туылуьгмен аяқталады. Нәресте туылғаннан кейін, бірнеше минут жатыр тоникалық жиырылу қалпында болады, жатыр деңгейі кіндік тұсында анықталады. Осыдан кейін жатырдың ретті жиырылуы басталады - бұны бала жолдасының бөлінуіндегі толғақ дейді, осы толғақтың алғашқы кездерінде плацента жатыр қабырғасынан бөліне бастайды. • Бала жолдасы туылғаннан кейін, жатыр қатты жиырылып, оның деңгейі шатпен кіндік ортасында болады. III кезеңде жатыр қуысынан қан кетеді, қанның мөлшері әдетте 300– 500 мл аспайды (дене салмағының 0, 5%–ті). III кезеңнің ұзақтығы – 5– 30 минут Бала жолдасы туылғаннан кейін босанушыны – босанған әйел дейді.
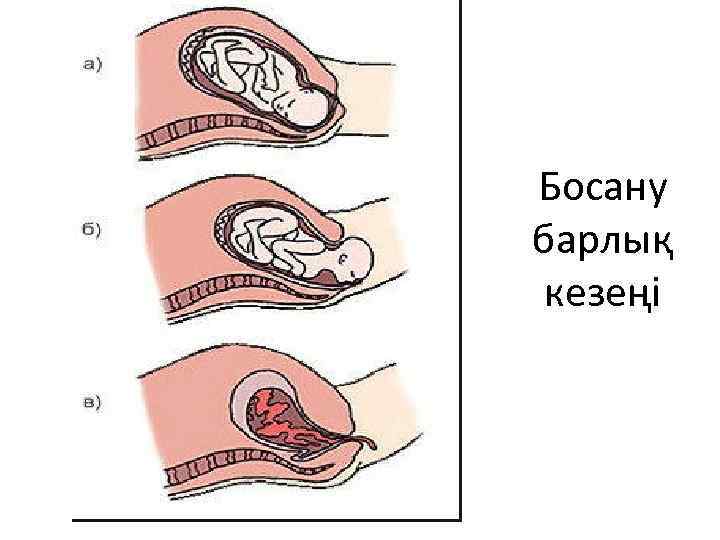
Босану барлық кезеңі

Босану ағымын жүргізу Бірінші кезеңде босану ағымын жүргізу Дәрігер бірінші кезеңде әйелдің жалпы жағдайын (қан қысымын, тамыр соғуын), толғақ күшінің жиілігін, ұзақтығын, жатыр мойнының ашылу қарқынын және нәресте басының жылжуын анықтайды. Жатырды қолмен сипап, толғақтың күшін толық анықтау жеткіліксіз, сондықтан жатырдың жиырылу қасиетін гистерография, реография, радиотелеметрия арқылы анықтаған жөн, алайда ауруханадан тыс болғандықтан, ондай мүмкіндік жоқ. Бірінші кезеңде – нәрестенің күй– жағдайын, жүрек соғуын бақылау өте қажет Босану ағымында тек сыртқы акушерия тәсілі арқылы жатыр мойнының ашылуын, нәресте басының жылжуын анықтау қиын. Сондықтан қынаптық зерттеу әдісін кеңінен қолданады. Қынаптық зерттеуде: жатыр түбі бұлшық еттерінің, қынап қабырғасының (кеңдігін, үзындығын т. б. ) жағдайын анықтай отырып, жатыр мойнынын. ашылу қарқынын, ернеуінің қалың–жұқалығын, жұмсақтығын, қағанақ қуығының жағдайын және ұрықтың төменгі бөлігі – басының еңбектерін, жіктерін және оның жамбас қуысының жазықтықтарына қатынасын анықтайды.

• Екінші кезеңде дәрігер әйелдің жалпы күйжағдайын, толғақтың күшін, ұзақтығын, ұрықтың жүрек соғуын. Анаға түсініктеме беріледі – дұрыс терең тыныс алуды, күшену ережелері жайлы. • Нәресте басымен жатқанда "аралықты қорғау” бірнеше қол әрекеттерінен тұрады. Бірінші тәсілде – нәресте басының мезгілінен бұрын шалқаймауын қамтамасыз ету. Ол үшін дәрігер сол қолын шат үстіне және жыныс қуысынан шығып келе жатқан бас үстіне қойып, жайлап бастың мезгілінен бұрын шалқаймауына және босану жолдарынан тез жылжымауына кедергі жасайды.

Екінші тәсілде – аралық ұлпасына түсетін күшті азайту. Ол үшін: оң қолды алақан жағымен аралыққа қойып, төрт саусақты сол, үлкен саусақты оң жыныс ернеуіне тірейді. Бармақ ұштарымен үлкен жыныс ернеуінің жұмсақ ұлпаларын жайлап басыңқырап, төмен түсіреді, бір мезгілде оң қол алақанымен аралық ұлпасын басып, оны қорғайды, сөйтіп оған түскен күшті азайтады. Үшінші тәсілде – әйелдің күшену күшін реттейді. Бас төбе бұдырмақтарымен сыртқы жыныс ернеуіне тірелгенде, аралықтың жыртылу қаупі артады (әйел қатты күшене бастайды). Күшену күшін реттеу үшін: шүйде шұңқыры симфиздің төменгі жиегіне тірелгенде, әйел күшенуін тоқтатып, терең және жиі тыныс алуы керек. Акушерка әйелдің күшенуі біткенше, қолдарымен бастың жылжуын ұстап, біртіндеп, оң қолының саусақтарымен жыныс ернеуін созып, сол қолымен басты жоғары көтеріп, шығарып алады. Төртінші тәсілде - нәресте иығын босатып, оны тудырып алу. Нәресте басы туылғаннан кейін, иық іштей, бас сырттай бұрылады. Әйел күшенген кезде, бас бетімен ананың оң не сол санына бұрылады (позициясына карама–қарсы), иық ішкі бұрылыс жасап, жамбастың шығаберіс жазықтығының тік өлшеміне сәйкес келеді. Алдымен алдыңғы, содан кейін артқы иық шығады. Ол үшін акушерка нәрестенің басын екі қолымен ұстап, алдыңғы иығы босап шыққанша, оны ақырындап төмен тартады, содан кейін оң қолын аралыққа қойып, сол қолымен басты жоғары көтеріп, артқы иықты босатып аладі. Иық белдеуі шыққан соң қолтық астына екі қолдың сұқ саусақтарын енгізіп, оны жоғары көтеріп, нәрестені тартып тудырып алады.

Босанудың үшінші кезеңінде бала жолдасының жатыр қабырғасынан бөліну процесі жүреді. Бұл процесс қалыпты жағдайда 250 мл-ден аспайтын қан ағумен сипатталады. Бала жолдасының бөліну кезеңіндегі физиологиялық қан ағудың бұзылысы патологиялық қан ағуға алмасуы мүмкін. Сондықтан, әйел бұл кезеңде үнемі акушер қарауында болуы керек. Бала жолдасының бөліну кезеңі қатаң бақылауда болады. Дәрігер мен акушер әйелдің жалпы жағдайын, тері, кілегей қабаттарының түсін бақылап, қан қысымын, тамыр соғысын өлшеп отырады. ОКСИТОЦИН! (белсеңді жүргізу) Баяу жүргізу: бала жолдасының бөліну белгілерін анықтайды. Бала жолдасының бөлінуін жүргізу кезеңінде плацентаның бөліну белгілерін білу және оның көрінген уақытын белгілеу керек.

Шредер белгісі Нәресте туғаннан кейін жатыр көлемі дөңгеленіп, түбі кіңдік деңгейіне орналасады. Егер плацента толығымен бөлінген болса, жатыр созылып, түбі кіндік тұсынан жоғары көтеріледі және жиі ортаңғы сызықтан оңға қарай қисаяды. I — высота стояния дна матки после рождения младенца, II— высота стояния дна матки после отделения плаценты, III — высота стояния дна матки после рождения последа.
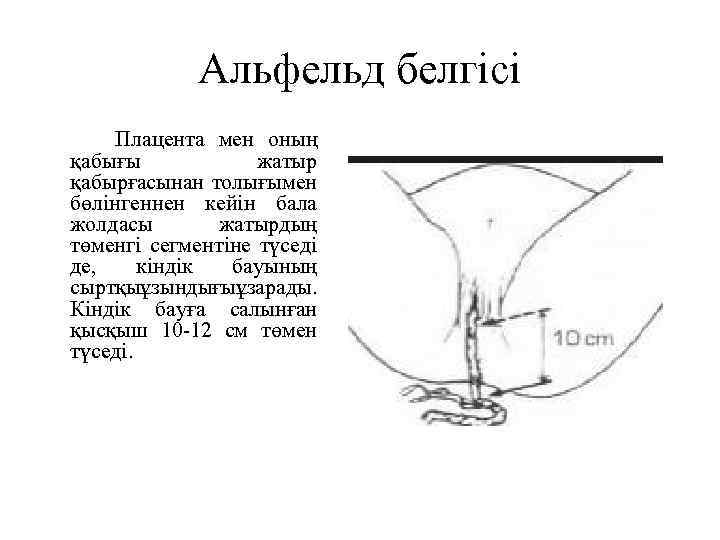
Альфельд белгісі Плацента мен оның қабығы жатыр қабырғасынан толығымен бөлінгеннен кейін бала жолдасы жатырдың төменгі сегментіне түседі де, кіндік бауының сыртқы зындығы зарады. ұ ұ Кіндік бауға салынған қысқыш 10 -12 см төмен түседі.

Чукалов-Кюстнер белгісі Егер де алақан қырымен жатыр үстін шат жігінің жоғарғы жағынан басқан жағдайда плацента жатыр қабырғасынан бөлінген болса, бала жолдасының кіндік бауы жоғары тартылмайды. Ал егер плацента толығымен бөлінбеген болса, кіндік бауы керісінше, кері қарай тартылады.

Довженко белгісі Әйел терең дем алған кезде бала жолдасының кіндігі жоғары тартылмаса, бала жолдасының бөлінгені деп есептеледі.
Бала жолдасының қалыпты бөліну кезеңінде нәресте туғаннан кейін плацентаның бөліну белгілері байқалады, 1 -2 күшенуден кейін бала жолдасы туады. Егер де плацента бөлінуі кешігіп, қан кетулер болмаса және әйелдің жағдайы жақсы болса, бала жолдасының бөлінуін 1 сағатта күтуге болады. Плацента толығымен бөлінген жағдайда бала жолдасы өздігінен түспейтін болса, келесі тәсілдер қолданады: Абуладзе тәсілі. Қуықты босатқаннан кейін жатырды сипалап, уқалап, содан кейін құрсақ еттерін ұзынынан бүктеп көтеріп, әйелді күшендіреді. Бұл ретте жатыр қабырғасынан бөлінген бала жолдасы тез түсе қалады.

Креде-Лазаревич тәсілі. Қуықты босатқаннан кейін дәрігер жатырды уқалап, оның деңгейін ортасына келтіреді. Акушер босанған әйелдің сол жағынан тұрып (бетімен аяғына бұрылып), оң қолдың бас бармағын жатырдың алдыңғы қабырғасына, ал алақанды жатыр түбіне орналастырып, жатыр түбін алға және төмен қарай басады. Осы әрекет арқылы бала жолдасын тудырады.

Бала жолдасының бөліну ағымының қалыпты кезеңінде бала жолдасы түгелімен туылады. Нақты болу үшін дәрігер бала жолдасының бөлшектері мен қағанақ қабықшаларын түгендеуі қажет. Ол үшін бала жолдасын кіндік бауынан ұстап жоғары көтеріп, оның жатырдан ажыраған жерін, олардың бүтіндігін тексереді, сонымен қатар плацентаның қосымша бөліктеріне көңіл аударады. Қабықшаны тексергеннен соң, плацентаны қарайды. Алдымен бала жолдасына қараған бетін, соңынан аналық бетін қарайды. Аналық бетін қарау үшін қағанақ қабықшасын жыртып, бала жолдасының үстіне ұйыған қандарды алып тастап, мұқият тексереді. Плацентаның аналық беті қалыпты жағдайда тегіс, жылтыр, күрең қызыл түсті болуы керек.
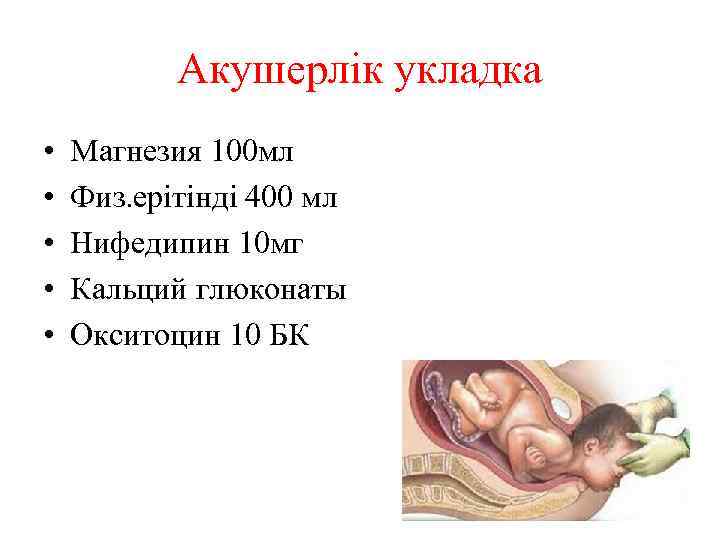
Акушерлік укладка • • • Магнезия 100 мл Физ. ерітінді 400 мл Нифедипин 10 мг Кальций глюконаты Окситоцин 10 БК
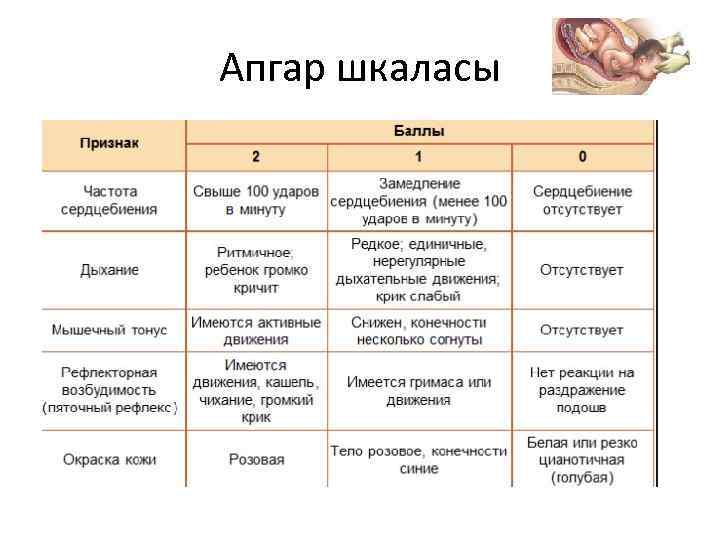
Апгар шкаласы

Жаңа туған нәрестелерде реанимациялық көмек көрсетудің ерекшеліктері




Әдебиеттер: Негізгі: Руководство по скорой медицинской помощи + CD/ под ред. Багненко С. Ф. , Верткина А. Л. , Мирошничеко А. Г. – М. , 2008, 816 с. Верткин А. Л. Скорая медицинская помощь: руководство для врача. – М. , 2007, 368 с. Қосымша: Руководство по скорой медицинской помощи. Ред. С. Ф. Багненко, А. Л. Верткин, А. Г. Мирошниченко, М. Ш. Хубутия. ГОЭТАР-медиа 2007. – 816 с. Руководство по первичной медико-санитарной помощи. А. А. Баранов, А. И. Денисов, А. Г. Чучалин, ред. М. : ГЭОТАР – Медиа, 2007. – 1584 с. Сумин С. А. Неотложные состояния. – 6 -ое издание. –М. – МИА. -2006. – 800 с. Нагнибеда А. Н. Неотложные состояния в акушерстве и гинекологии на догоспитальном этапе: Справ. /А. Н. Нагнибеда, Л. П. Павлова; под ред. Э. К. Айламазяна. -2 -е изд. Исправ. и доп. -СПб. : Спец. Лит, 2000. -78 с.
ауруханадан тыс босану.pptx