злокачественные новообразования гортани.pptx
- Количество слайдов: 28

Злокачественные образования гортани. Кафедра оториноларингологии Ст-ка 3 гр IV к. пед фак-та Даниелян Л. Т.

К злокачественным опухолям, чаще всего встречающимся в области гортани, прежде всего относится плоскоклеточный рак, поражающий все отделы гортани (редко наблюдаются различные виды сарком и еще реже другие формы злокачественных опухолей — аденокистозный рак, карциноид и др. )

Рак гортани. Эпидемиология: • Рак гортани занимает первое место среди злокачественных образований головы и шеи , составляя 2, 6 % в общей структуре заболеваний злокачественными новообразованиями. За последние 10 лет увеличения заболеваемости раком гортани не отмечено. Среди больных раком этой локализации 96 % составляют мужчины. Пик заболеваемости у мужчин зафиксирован в возрасте 65 -74 лет, у женщин 70 – 79 лет. • По исследованиям , проводившемся за 2004 год , впервые рак гортани в РФ был диагностирован у 7001 больного. Около 1/3 пациентов (32, 4%) имели I и II стадию заболевания, 49, 6% - III стадию, 15, 5 % - IV стадию. Смертность от рака гортани в 2004 г. среди мужчин составила 5355 человек, у женщин – 247 человек. В течение первого года после установления диагноза умерли 32, 8% больных , что связано не только с поздней диагностикой , но и с отказом больных от ларингэктомией, приводящей к потере голосовой функции.

Факторы риска • Курение • Злоупотребление алкоголем • Производственные вредности ( пыль, газы) • Голосовая нагрузка

Факторы риска • Нередко раковая опухоль развивается на фоне разнообразных патологических процессов и состояний. Так, у 60% больных возникновению рака гортани предшествовал хронический ларингит, чаще гиперпластический. • Понятием «предрак» обозначают те патологические состояния, которые могут дать начало развитию злокачественной опухоли. Предраковые опухоли принято делить на факультативные и облигатные. К факультативной форме предрака относят редко малигнизируемые опухоли, а к облигатной - те, которые часто (не менее чем в 15% наблюдений) переходят в рак. Так, к облигатному предраку относят твердую папиллому, которая озлокачествляется у 15 -20%
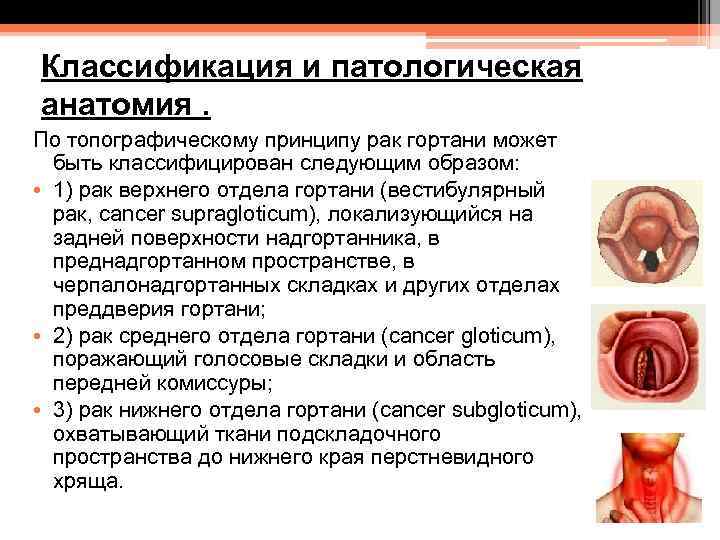
Классификация и патологическая анатомия. По топографическому принципу рак гортани может быть классифицирован следующим образом: • 1) рак верхнего отдела гортани (вестибулярный рак, cancer supragloticum), локализующийся на задней поверхности надгортанника, в преднадгортанном пространстве, в черпалонадгортанных складках и других отделах преддверия гортани; • 2) рак среднего отдела гортани (cancer gloticum), поражающий голосовые складки и область передней комиссуры; • 3) рак нижнего отдела гортани (cancer subgloticum), охватывающий ткани подскладочного пространства до нижнего края перстневидного хряща.

Рак верхнего отдела гортани. • Вестибулярная область наиболее богата рыхлой клетчаткой, жировой тканью, лимфатической сетью, широко связанной с яремными и надключичными лимфатическими узлами. При раковой опухоли преддверия гортани наблюдается наиболее раннее и обширное метастазирование. Следует учесть также, что формирование опухоли преддверия гортани сопровождается на ранних стадиях весьма скудной субъективной симптоматикой, напоминающей проявления банального катара глотки (фарингита), что приводит к тому, что заболевание нередко распознается лишь на более поздних стадиях. • Вестибулярный рак, возникнув с одной стороны, очень быстро охватывает и противоположную сторону и прорастает в преднагортанное пространство. Рак, возникающий в желудочках гортани, быстро пролабирует в просвет гортани, вызывая нарушение голосообразования и дыхания.

Рак среднего отдела гортани • Это наиболее «благоприятная» для излечения локализация рака гортани. Чаще опухоль возникает в передних 2/3 голосовой складки, поражая ее верхнюю поверхность и свободный край. На голосовой складке могут быть экзофитные и инфильтративные формы рака (последние встречаются несколько реже). В процессе роста опухоль вначале ограничивает подвижность голосовой складки, а затем полностью иммобилизует ее. Опухоль, как правило, плотная, бугристая, чаще бледно розового цвета. В поздних стадиях наступает изъязвление, которое покрывается беловатым фибринозным налетом. Экзофитно растущая раковая опухоль постепенно уменьшает ширину просвета гортани, приводя к стенозу. Область голосовых складок имеет всего 1 или 2 лимфатических капиллярных сосуда, поэтому метастазирование здесь наблюдается значительно реже и позже, чем при других локализациях рака гортани.

Рак нижнего отдела гортани • встречается реже, чем верхнего и среднего отделов. Нижний отдел гортани значительно менее богат лимфатической сетью, которая связана с предгортанными, претрахеальными и надключичными лимфатическими узлами, из которых отток осуществляется в глубокую яремную лимфати ческую сеть. Для опухолей нижнего отдела характерен эндофитный рост, они почти не возвышаются над слизистой оболочкой. Еще одно отличие от новообразований верхнего и среднего отделов, склонных расти впереди и кверху, состоит в том, что опухоли нижнего отдела чаще растут книзу. . • Распространению рака гортани препятствуют стоящие на его пути преграды в виде связок и мышц гортани, а способствуют этому распространению лимфатические сосуды, которые, однако, тоже имеют свой барьер в виде голосовых складок, где они сильно редуцированы.
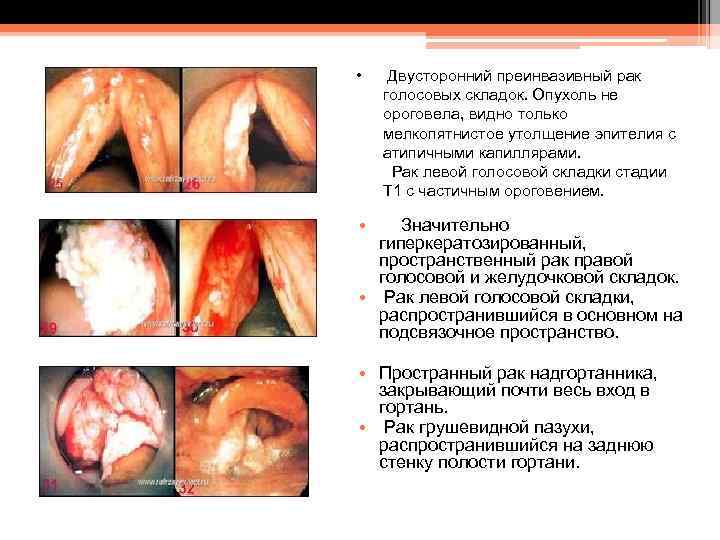
• Двусторонний преинвазивный рак голосовых складок. Опухоль не ороговела, видно только мелкопятнистое утолщение эпителия с атипичными капиллярами. Рак левой голосовой складки стадии Т 1 с частичным ороговением. • Значительно гиперкератозированный, пространственный рак правой голосовой и желудочковой складок. • Рак левой голосовой складки, распространившийся в основном на подсвязочное пространство. • Пространный рак надгортанника, закрывающий почти весь вход в гортань. • Рак грушевидной пазухи, распространившийся на заднюю стенку полости гортани.

В зависимости от развития ракового процесса различают 4 стадии Стадия I: опухоль или язва, ограниченная слизистой оболочкой или подслизистым слоем, не занимающая целиком какой либо отдел гортани, при сохранившейся подвижности голосовых складок и черпаловидных хрящей. Метастазы не определяются. Стадия II: опухоль или язва, также ограниченная слизистой оболочкой или подслизистым слоем, занимает целиком какой либо отдел гортани, но не выходит за его пределы. Подвижность гортани также сохранена и метастазы в регионарные лимфатические узлы не определяются. Стадия III: опухоль переходит на другие отделы гортани или остается в одном, но вызывает неподвижность соответствующей половины гортани; опухоль распространяется на соседние органы и регионарные лимфатические узлы, причем конгломераты лимфатических узлов не спаяны с сосудами, нервами и позвоночником. Стадия IV: обширная опухоль, занимающая большую часть гортани, с инфильтрацией подлежащих тканей; опухоль, прорастающая в соседние органы; неподвижные метастазы в лимфатических узлах шеи; опухоль любого размера при наличии отдаленных метастазов

Международная классификация рака гортани по стадиям в системе TNM. • Первичная опухоль характеризуется следующим образом: • Т 1 - опухоль ограничивается одним анатомическим элементом гортани, не доходя его границы; • Т 2 - опухоль полностью занимает один анатомический элемент и доходит до его границы; • ТЗ - опухоль распространяется за пределы одного анатомического элемента; • Т 4 - опухоль распространяется за пределы гортани или имеются отдаленные метастазы.

Международная классификация рака гортани по стадиям в системе TNM. На основании перечисленных критериев рак гортани (и вообще верхних дыхательных путей) распределяется по стадиям, например: • I стадия - T 1 N 0 M 0; • II стадия - Т 1 N 0 MО или T 2 N 0 M 0; • III стадия - T 1 N 2 M 0, или T 2 N 1 -3 M 0, или T 34 N 0 -2 M 0; • IV стадия - T 1 -3 N 3 M 0 или T 1 -3 N 0 -3 M.

• Клиническая картина. Рак гортани долгое время может развиваться бессимптомно или же симптомы бывают так слабо выражены. Симптоматика рака каждого из отделов гортани имеет свои особенности. • . Рак преддверия — при локализации в области входа в гортань (надгортанник, черпало надгортанные складки). Ранние симптомы: щекотание, ощущение инородного тела, покашливание, неловкость при глотании, в дальнейшем боль при глотании, иногда отдающая в ухо. При распространении на глотку дисфагия и боль нарастают. При поражении надгортанника симптомы мало выражены; они появляются главным образом при распространении опухоли на преддверные складки, когда могут возникать болевые ощущения, вначале нерезкая, но постепенно усиливающаяся хрипота и покашливание. Эти симптомы резче выражены при поражении гортанных желудочков.

Клиническая картина. • Рак голосовых складок Первым симптомом является дисфония. Охриплость прогрессирующего характера, нередко в сочетании с кашлем. При распространении на черпаловидную область — покалывание, иногда боль, иррадиирующая в ухо, в более поздней стадии. При ларингоскопии опухоль, вначале чаще всего ограничивающаяся передними 2/3 голосовых складок, затем распространяющаяся и на заднюю их треть. Во II стадии — неподвижность складки при локализации в области входа в гортань (надгортанник, черпало надгортанные складки). • Рак подскладочного отдела Довольно длительное бессимптомное течение. Первый симптом — охриплость (возникает при прорастании опухоли в голосовую складку). В более поздней стадии присоединяется затруднение дыхания. Ларингоскопически опухоль обычно определяется лишь тогда, когда она подходит к голосовой складке. Чаще всего к моменту установления диагноза опухоль оказывается очень распространенной.

Клиническая картина. В позднем периоде развития рака гортани отмечаются дисфония и боль при глотании, иногда резкая, отдающая в уши, попадание пищи в дыхательные пути с рефлекторным мучительным кашлем, прогрессирующее расстройство дыхания вследствие нарастающего стеноза, обильная саливация. Ларингоскопически обычно наблюдаются изъязвления и некроз опухоли, прорастание ее в окружающие органы и ткани. Описан ряд симптомов указанного прорастания: • Изамбера симптом — увеличение объема хрящевого скелета гортани в поздней стадии рака гортани. Утолщение главным образом щитовидного хряща со сглаживанием его контуров вследствие прорастания хряща опухолью и распиранием его пластинок. При этом часто ограничиваются пассивные и активные движения гортани. • Дюкена симптом — ригидность щитоподъязычной мембраны вследствие прорастания опухоли в клетчатку преднадгортанникового пространства. • Мура симптом — симптом гортанной крепитации. При передвижении гортани в горизонтальном направлении получается ощущение хруста, или крепитации. Это является следствием трения выступов заднего края щитовидного хряща о переднюю поверхность шейных позвонков.

Клиническая картина. • Основным ларингоскопическим признаком рака гортани является наличие на стенках ее опухоли (часто говорят «плюс ткань» ). Величина и расположение опухоли могут быть различны. Характерна бугристая опухоль, однако при эндофитном росте слизистая оболочка может быть гладкой и неизмененной, лишь инъецированность ее сосудами иногда бывает признаком злокачественного процесса. В более поздней стадии на поверхности опухоли могут быть видны блюдцеобразные углубления, иногда покрытые белесоватым налетом, - это распад опухоли в виде изъязвлений. При фонации можно наблюдать ограничение подвижности голосовой складки либо всей половины гортани вплоть до полной их неподвижности.

Диагностика • Важным звеном в раннем распознавании опухоли является оценка ларингоскопической картины, поэтому необходим тщательный осмотр гортани. Иногда непрямая ларингоскопия затруднена из за повышенного рефлекса или анатомических особенностей, чаще всего надгортанника его лепесток отклонен кзади или свернут в трубку. В этом случае производится поверхностная анестезия слизистой оболочки корня языка, задней стенки глотки и верхнего отдела гортани. • В ряде случаев, особенно при локализации опухоли в подголосовом отделе, а также если непрямая ларингоскопия не позволяет получить четкого представления о состоянии органа, возникает необходимость выполнения прямой ларингоскопии. Для этой цели используются бронхоэзофагоскоп или гибкая оптика. С помощью фиброскопа можно исследовать гортанные желудочки, нижний отдел гортани, определить распространение опухоли книзу.

Диагностика • Ценным вспомогательным методом ранней диагностики опухолей является микроларингоскопия, для осуществления ее используют микроскопы с фокусным расстоянием 300 400 мм. Непрямая микроларингоскопия применяется преимущественно с диагностической целью. Если предполагается необходимость какого либо вмешательства, производится прямая микроларингоскопия. • При исследовании гортани широко применяются рентгенография и томография, в т. ч. компьютерная и магнитно резонансная. КТ, в отличие от обычной томографии, позволяет исследовать гортань в горизонтальных срезах, что дает возможность определить состояние не только передней и боковой стенок гортани, но также гортаноглот ки и шейного отдела пищевода. • Ларингограмма при раке гортани (прямая проекция): левый желудочек гортани не заполнен рентгеноконтрастным веществом (стрелкой указан дефект наполнения)
Диагностика • Гистологическое исследование имеет решающее значение при установлении диагноза злокачественной опухоли. Биопсию желательно производить непосредственно перед началом лечения. Для исследования берут кусочек на видимой границе здоровой и опухолевой ткани. При несоответствии клинической картины и данных гистологического исследования биопсию повторяют. Если повторные (не более трех) биопсии не разрешили несоответствия клинических и гистологических данных, выполняется тирео или ларинготомия, иссекается вся опухоль или основная ее часть и направляется на срочное исследование (цитодиагностика). В зависимости от результатов экстренного гистологического исследования вскрытие гортани может завершиться резекцией или полным удалением гортани. • Для диагностики метастазов в редких случаях применяют лимфоангиографию и лимфонодулографию; используется также радионуклидная диагностика.

Дифференциальная диагностика • Папилломатоз гортани отличается по ларингоскопической картине от рака тем, что разрастается по поверхности без изъязвления и инфильтрации подлежащей ткани и имеет вид сосочковой опухоли, напоминая цветную капусту. Раку более свойственна бугристая поверхность, гладкая и ровная характерна для эндофитного роста, который встречается относительно редко. • Гиперпластический ларингит, как правило, поражает обе полови¬ны гортани симметрично, а рак локализуется обычно в одном участке. При подозрении на озлокачествление гиперплазированной ткани показана биопсия. • Пахидермия представляет собой разрастание и ороговение плоского эпителия обычно в межчерпаловидном пространстве и является по существу ограниченным гиперпластическим ларингитом. Поверхность пахидермии, как правило, плоская; при появлении здесь значительных утолщений возникает подозрение на озлокачествление, поэтому необходима биопсия. Такой больной должен находиться на диспансерном наблюдении. • Не всегда просто при осмотре дифференцировать рак с туберкулезом и сифилисом. Правильной диагностике помогут тщательно собранный анамнез и соответствующие лабораторные исследования, включая биопсию.

Лечение Основными методами лечения рака гортани являются • хирургический • лучевой • химиотерапевтический. Первые два метода могут применяться самостоятельно, химиотерапия - лишь в качестве вспомогательного. В последнее время разработан и внедряется в практику метод фотодинамической терапии (ФДТ), при котором специальный краситель через кровь или местно подается в опухоль. Клетки опухоли, в отличие от здоровой ткани, пропускают этот краситель через свои оболочки внутрь. Затем опухоль подвергается воздействию лучей определенной частоты. Эти лучи воспринимаются красителем, находящимся в раковых клетках, и под их воздействием происходит реакция, при которой краситель выделяет синглетный (одновалентный кислород), разрушающий раковую клетку. Этот метод пока еще осваивается практикой и находит ограниченное применение. Выбор гистологического строения раковой опухоли и в определенной степени от ее локализации. традиционного метода зависит от стадии заболевания.

Лечение • В I стадии многие предпочитают лучевой метод, в то же время эндоларингеальное удаление, а затем лучевое воздействие являются более эффективными. • Во II стадии наиболее обоснованным является сочетание хирургического и лучевого методов, хотя тот и другой могут быть применены раздельно. Опухоль удаляется в пределах здоровых тканей и затем осуществляют лучевое воздействие на пути лимфооттока. • В III стадии ведущим является комбинированный метод: сначала проводится хирургическое лечение, а затем лучевое. При лучевом воздействии поражаются отдельные раковые клетки и их небольшие скопления, в то время как крупные раковые образования под влиянием актинотерапии обычно не подвергаются полной резорбции. В некоторых случаях предпочитают начинать с лучевого лечения, после которого производят операцию, хотя заживление после лучевого лечения ухудшается. • В IV стадии рака гортани радикальное лечение, как хирургическое, так и лучевое, не показано. Назначается симптоматическое лечение: химиотерапия, паллиативное облучение и при необходимости — трахеотомия, гастростомия, перевязка сосудов при кровотечениях. И. Я. Сендулский, однако, при комбинированном лечении получал благоприятные отдаленные результаты даже у тех больных, где, помимо гортани, раковый процесс захватывал корень языка, шейный отдел глоткии пищевода, щитовидную железу или трахею. •

Лечение • Хирургическое лечение Виды операций при раке гортани: • эндоларингеальное удаление опухоли - показано при опухоли 1 стадии, среднего отдела. • Удаление опухоли наружным доступом: а. Тиреотомия, ларингофиссура - при 2 стадии, средний этаж; б. Подподъязычная фаринготомия. Производят при опухолях нефиксированной части надгортанника экстирпацию надгортанника. • Резекция гортани. Производят при локализации опухоли в передних 2/3 голосовых складо с распространением на переднюю комиссуру; при поражении одной голосовой складки; при ограниченном раке нижнего отдела гортани; при ограниченном раке верхнего отдла гортани при условии инактности черпаловидных хрящей. • Виды резекций: · боковая ( сагитальная). · Передне-боковая (диагональная). · Передняя ( фронтальная). · Горизонтальная. Схема передней (фронтальной) резекции гортани. Пунктиром очерчен участок, подлежащий удалению. •

Лечение • Ларингэктомия производится, если невозможа резекция, либо при третьей стадии. • Расширенная ларингэктомия удаляется гортань, подъязычная кость, корень языка, боковые стенки гортаноглотки. Операция инвализидизируюая. В итоге формируется трахеостома и вводится пищводный зонд для питания. • Хордэктомия удаление одной голосовой складки. Показанием к хордэктомии является опухолевое поражение одной голосовой складки без перехода процесса на комиссуру и голосовой отросток черпаловидного хряща. • Гемиларингэктомия половинная резекция гортани показана при поражении опухолью одной половины гортани. ) • Рекоструктивные операции на гортани Преследуется цель восстановления естественного дыхания, голосообразовательной функции и глотания. Схема гемиларингэктомии (вид сверху). Заштрихованы участки, подле жащие удалению.

Лечение • Лучевая терапия (глубокая рентгенотерапия, рентгенотерапия с применением свинцовой решетки, ротационная рентгенотерапия, телегамма терапия) успешно применяется в I и II стадии рака гортани; иногда лучевая терапия дает эффект даже в III стадии. При распространенных формах поражения (III стадия) чаще все же применяют комбинированное лечение. Как лучевая терапия, так и хирургическое вмешательство сочетаются с лечением антибиотиками (предупреждающими развитие инфекции, особенно лучевых перихондритов), витаминотерапией. При дисфагии во время лучевой терапии применяют ингаляцию аэрозоля новокаина или рекомендуют полоскание 0, 5% раствором новокаина или дают внутрь 5% масляный раствор анестезина. В настоящее время дополнительно к основным видам лечения или в IV стадии заболевания применяют химиотерапию (циклофосфан, метотрексат, тиофосфамид, сарколизин и др. ). Циклофосфан (эндоксан) дают ежедневно в дозе 200 мг. Общая доза на курс лечения 8 — 14 г Метотрексат (в таблетках по 2, 5 мг: для парентерального введения в ампулах по 5 мг и 50 мг в растворе — последнее для в/в введения). Бензотэф вводят в/в в дозе 24 мг в 20 мл стерильного изотонического раствора натрия хлорида 3 раза в неделю. Курс лечения 15 — 20 введений. Тиофосфамид (Тио. ТЭФ) назначают в дозе 15 — 20 мг через день с постепенным снижением до 10 мг/сут. Сарколизин. Разовая доза 30 — 50 мг (для детей 0, 5 — 0, 7 мг/кг). Препарат вводят 1 раз в неделю; на курс лечения 150 — 250 мг.

Прогноз • Прогноз зависит от локализации опухоли, стадии заболевания, правильного выбора метода лечения. Он наиболее благоприятен при раке голосовой складки (90% излечения при I и II стадиях), менее благоприятен при раке вестибулярного отдела и подскладочного отдела (при комбинированном методе лечения — 60— 70% выживаемости в течение 5 лет) и неблагоприятен у больных с неподвижными регионарными метастазами опухоли или с метастазами в отдаленные органы. Прогноз жизненный и функциональный (выживаемость более 5 лет) при ранней диагностике (I и II стадии) и своевременно проведенном лечении рака гортани у подавляющего большинства больных благоприятный. В III стадии заболевания прогноз благополучен более чем у половины больных, в IV стадии у многих больных возможно продление жизни.

Саркома гортани • Саркома гортани является очень редким заболеванием (соотношение между саркомой и раком в области горла составляет 1 случай к 35). Саркомой гортани чаще болеют мужчины, чем женщины, средний возраст, в котором возникает опухоль 40 60 лет. Гистологическая классификация • По большей части опухоль является первичной и исходит из надхрящницы или подслизистого слоя. Обычно саркомы состоят из незрелой соединительной ткани. Клинические проявления сходны с симптомами рака гортани. Для сарком характерно более бурное развитие болезни, агрессивное течение, раннее метастазирование. Диагностика • Биопсия • Гистологическое исследование Лечение • Хирургическое • Радиохирургическое с использованием инновационной методики «Кибер нож» • Лучевая терапия • Химиотерапия • Комплексное лечение, сочетающее в себе комбинацию перечисленных выше методов.
злокачественные новообразования гортани.pptx