Заболевания хрусталика.ppt
- Количество слайдов: 63

Заболевания хрусталика. Глаукома.

Строение хрусталика. Хрусталик — это прозрачная двояковыпуклая биологическая линза диаметром около 9– 10 мм, которая располагается в переднем отделе глаза между радужкой и СТ, находясь в углублении последнег. Передняя поверхность хрусталика имеет форму шара с радиусом кривизны около 11 мм. Задняя поверхность напоминает параболоид с кривизной вершины, равной 6 мм. Передняя поверхность граничит с передней камерой глаза посредством зрачка, а по периферии — с задней поверхностью радужки. Центр передней поверхности хрусталика называется передним полюсом, который располагается на расстоянии примерно 3 мм кзади от задней поверхности роговой оболочки. Экватор хрусталика лежит в пределах ресничных отростков на расстоянии 0, 5 мм от них. Экваториальная поверхность имеет многочисленные складки, образование которых связано с тем, что к этой области прикрепляется ресничный поясок. С возрастом плотность вещества хрусталика возрастает. В правильном положении хрусталик удерживают многочисленные волокна, формирующие подвешивающую связку хрусталика. Волокна тянутся к хрусталику от плоской части ресничного тела, начинаясь от зубчатого края сетчатки и его отростков. Подходя к хрусталику и частично перекрещиваясь , нити прикрепляются к его капсуле в области экватора, а также на расстоянии до 2 мм кпереди и 1 мм кзади от него. Волокна ресничного пояска, вплетаясь в капсулу хрусталика, специальными веществами цементируются с ней и участвуют в образовании зонулярной (перикапсулярной) пластинки капсулы. Места прикрепления ресничного пояска к капсуле названы пластинами Бергера. Экватор хрусталика вместе с передними и задними волокнами ресничного пояска ограничивает пространство треугольной формы (канал Ганновера, или Петитов канал). Большая часть задней поверхности хрусталика соприкасается со СТ, отделяясь от него узкой капиллярной щелью, которая называется захрусталиковым пространством. По наружному краю указанное пространство ограничивается циркулярной гиалоидо-капсулярной связкой (связка Вигера), фиксирующей хрусталик к СТ. Связка обеспечивает правильное положение хрусталика. При нарушении анатомотопографических соотношений структур связочного аппарата хрусталика возникает его смещение — эктопия. При рождении в норме хрусталик прозрачен. С возрастом по мере его роста ядро приобретает желтоватый оттенок, что, вероятно, связано с влиянием на него ультрафиолетового излучения. Структурные элементы хрусталика — капсула, эпителий, волокна. Всё вещество хрусталика заключено в капсулу (сумку) — тонкую, бесструктурную, сильно преломляющую лучи света, высокоэластичную и довольно плотную базальную мембрану. Под передней капсулой располагается один слой эпителиальных клеток, распространяющихся на экватор хрусталика. Клетки преэкваториальной зоны по мере деления мигрируют кзади и в последующем превращаются в хрусталиковые волокна. Высокую рефракционную способность (19 диоптрий) обеспечивает высокая концентрация белковых филаментов, а прозрачность обусловлена их строгой организацией, однородностью структуры волокон в пределах каждого поколения. Одним из факторов, влияющих на рефракционную способность хрусталика, служит повышение концентрации белка по мере приближения к ядру хрусталика. Сохранение прозрачности хрусталика возможно лишь при незначительных точечных разрушениях капсулы. В этих случаях дефект закрывают эпителиальные клетки, что предотвращает дальнейшие деструктивные изменения волокон. При обширных повреждениях наступают необратимые нарушения взаимоотношений волокон с влагой передней камеры, наступает их отёк, деструкция, нарушение прозрачности и развивается помутнение хрусталика (катаракта).
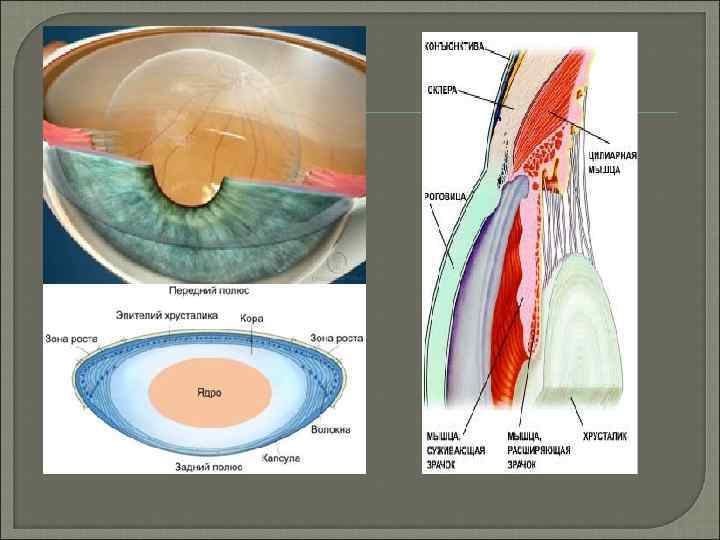

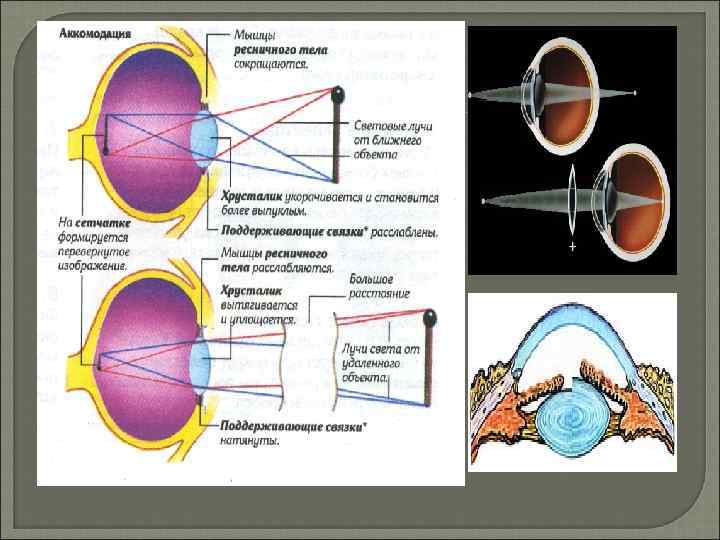
Функции хрусталика функция светопроведения и светопреломления, разделительная функция между передним и задним отделом глазного яблока функция защитного барьера функция аккомодации — приспособительная функция глаза, обеспечивающая возможность чёткого различения предметов, расположенных на разных расстояниях от него. По теории Гельмгольца, в механизме аккомодации предусмотрено взаимодействие таких анатомических структур, как цилиарное тело, циннова связка и хрусталик. При этом при зрении вдаль цилиарная мышца расслабляется, а циннова связка, соединяющая внутреннюю поверхность цилиарного тела и экваториальную зону хрусталика, находится в натянутом состоянии и, таким образом, не даёт хрусталику возможности принять более выпуклую форму, обеспечивая чёткость изображения предметов на сетчатке. В процессе аккомодации происходит сокращение циркулярных волокон цилиарной мышцы, круг суживается, в результате чего циннова связка расслабляется, а хрусталик, благодаря своей эластичности, принимает более выпуклую форму. При этом увеличивается преломляющая способность хрусталика, что обеспечивает возможность чёткой фокусировки на сетчатке изображений предметов, расположенных на близком расстоянии от глаза. Таким образом, аккомодация — это динамическая рефракция глаза, обеспеченная хрусталиком, цилиарным телом и цинновой связкой.

Заболевания хрусталика. Катаракта — заболевание глаза, основной признак которого — различной степени выраженности стойкие помутнения вещества или капсулы хрусталика, сопровождающиеся понижением остроты зрения.

Классификация По времени возникновения катаракты принято делить на две основные группы: врождённые (наследственные) приобретённые. Врождённые катаракты обычно не прогрессируют и бывают ограниченными или частичными. Приобретённые катаракты имеют прогрессирующее течение. Приобретённые катаракты по этиологическому признаку подразделяют на несколько групп: –старческие (возрастные); –травматические (контузионные и в результате проникающих ранений глаза); –осложнённые (при увеитах, близорукости высокой степени и других заболеваниях глаза); –лучевые (радиационные); –токсические (в результате воздействия нафтолановой кислоты и др. ); –вызванные общими заболеваниями организма (эндокринные нарушения, расстройства обмена веществ).

Классификация В зависимости от локализации помутнений и по морфологическому признаку катаракты подразделяют на следующие основные группы: –передняя полярная; –задняя полярная; –веретенообразная; –слоистая, или зонулярная; –ядерная; –кортикальная; –задняя субкапсулярная (чашеобразная); –тотальная (полная). По степени зрелости катаракты различают следующие формы: –начальная; –незрелая; –перезрелая.

Клиническая картина Основной клинический симптом катаракты — прогрессивное снижение зрения вследствие помутнения хрусталика.

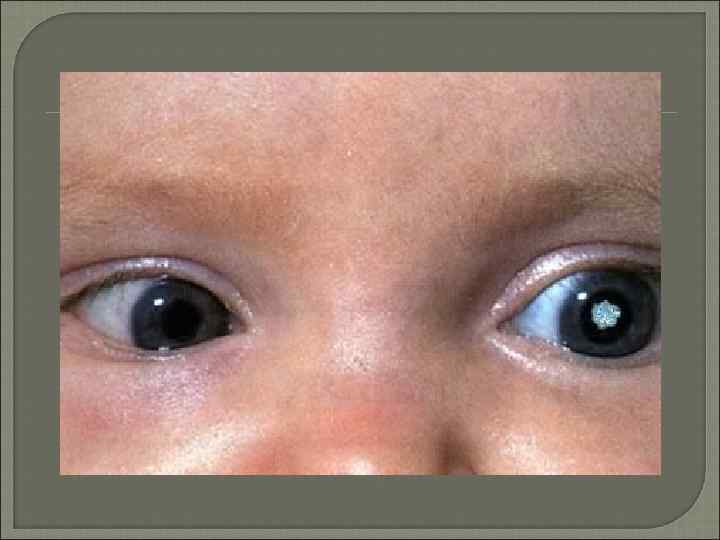
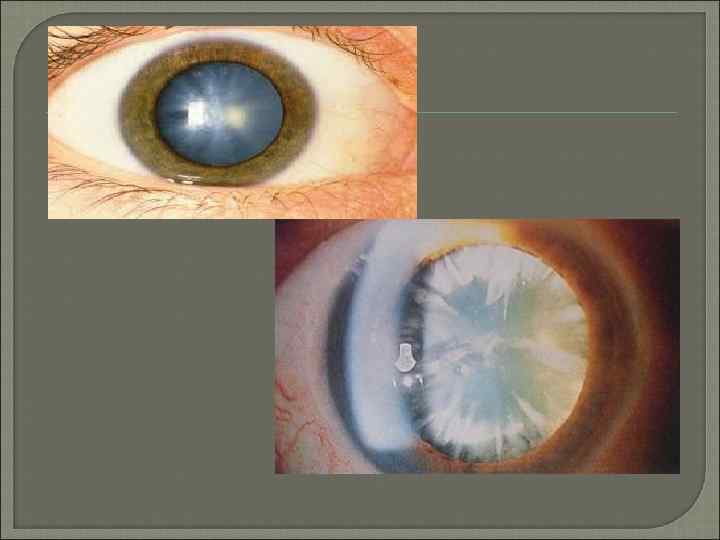
Врожденные катаракты Наиболее распространённые формы врождённых помутнений хрусталика — полярная и слоистая (зонулярная) катаракта. Полярная катаракта — это помутнение хрусталика в виде круглого пятна белого или серого цвета, расположенного у переднего или заднего полюса хрусталика под капсулой. Участок помутнения может быть сращён с капсулой. Слоистую (зонулярную) катаракту диагностируют наиболее часто (до 40% всех врождённых катаракт). Помутнения располагаются строго в одном или нескольких слоях вокруг ядра хрусталика. Прозрачные и мутные слои чередуются. Степень снижения зрения зависит от плотности помутнений в центре хрусталика. Сумочные катаракты регистрируют сравнительно редко. Они характеризуются изолированными помутнениями самой разнообразной формы, величины и интенсивности одной лишь сумки хрусталика. Помутнения связаны с неполным или неправильным процессом обратного развития эмбриональной сосудистой сумки хрусталика. Врождённая центральная (ядерная) катаракта проявляется в виде нежных пылевидных помутнений лишь в области центрального эмбрионального ядра или диффузных помутнений, захватывающих и область фетального ядра (большая катаракта). Веретенообразная катаракта имеет семейный характер, обнаруживают её очень редко. Врождённая полная катаракта, как правило, двусторонняя, составляет 10% случаев всех врождённых катаракт и носит прогрессирующий характер. Чаще других форм врождённых катаракт сочетается с другими анатомическими и функциональными аномалиями развития глаза. Форменное зрение отсутствует, необходимо быстрое решение вопроса о хирургическом лечении с целью профилактики амблиопии и улучшения зрительных функций. Плёнчатая катаракта развивается либо внутриутробно после рассасывания полной катаракты, либо после рождения в течение длительного времени.
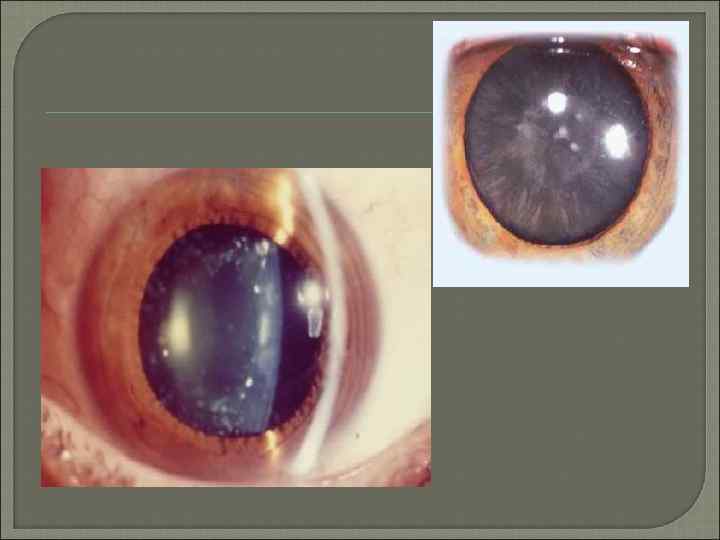

Приобретенные катаракты При корковой катаракте первые признаки помутнения возникают в коре хрусталика у экватора. Центральная часть длительное время остаётся прозрачной, поэтому острота зрения не изменяется. Жалобы больных сводятся к появлению «мушек» , пятен, диплопии или полиопии, когда одним глазом больной видит несколько предметов, особенно светящихся. Состояние начальной катаракты длится у разных людей по разному: у одних этот период исчисляют десятилетиями, у других процесс прогрессирует, и через 1– 3 года наступает стадия незрелой или набухающей катаракты. При этом помутнение захватывает почти всю кору хрусталика, в связи с чем больные жалуются на резкое снижение зрения. Набухание хрусталика может приводить к сужению УПК, что затрудняет отток внутриглазной жидкости и иногда угрожает возникновением глазной гипертензии. С течением времени хрусталик начинает терять воду, и помутнение приобретает грязно серый оттенок, становится более гомогенным. Это стадия зрелой катаракты , при которой утрачивается предметное зрение, но сохраняется светоощущение и способность определять местонахождение источника света. Пациент может различать цвета. Эти важные показатели служат основанием для благоприятного прогноза относительно возвращения полноценного зрения после удаления катаракты. Следующая стадия возрастной катаракты — перезрелая катаракта. При первой фазе перезревания (молочной катаракте) хрусталиковые массы становятся жидкими, приобретают молочный оттенок. Молокоподобные массы хрусталика обладают способностью рассеивать свет, поэтому больные при проверке светоощущения не могут точно определить направление луча. Проекция света становится неправильной, несмотря на сохранность светочувствительного аппарата. Затем разжиженные хрусталиковые массы подвергаются резорбции, большое ядро опускается книзу, наступает фаза морганиевой катаракты. При перезрелой катаракте существует опасность развития тяжёлых осложнений: факолитического иридоциклита, глаукомы. Ядерная катаракта. Помутнение появляется во внутренней части эмбрионального ядра и медленно распространяется по всему ядру хрусталика. Вначале помутнение неинтенсивное , а затем ядро может приобретать желтоватую, бурую и даже чёрную окраску. По мере увеличения помутнений снижается острота зрения, преимущественно вдаль. Это связано с тем, что уплотнённое крупное ядро сильнее преломляет световые лучи, что клинически проявляется развитием близорукости, которая может достигать 10, 0– 12, 0 диоптрий. Ядерная катаракта на протяжении нескольких лет остаётся незрелой. С течением времени нарастает интенсивность окраски эмбрионального ядра, зеленоватый или слегка буроватый оттенок распространяется на ядро взрослого. Острота зрения падает до 0, 2. Для зрелой бурой катаракты характерна более насыщенная окраска ядра. Интенсивность окраски может достигать чёрного цвета. Острота зрения в этом случае зависит от интенсивности окраски ядра и может колебаться от светоощущения до 0, 1. Субкапсулярная катаракта характеризуется ранним и интенсивным снижением зрения. Для этого вида катаракты специфично оводнение в виде субкапсулярных вакуолей, которые располагаются преимущественно под передней капсулой, иногда занимая всю капсулярную зону. При данном виде катаракты рано начинает снижаться острота зрения. Наибольшая многоликость помутнений хрусталика характерна для катаракты после травмы органа зрения. Течение травматической катаракты зависит от характера повреждения органа зрения. Стационарные травматические катаракты могут быть плёнчатыми, полурассосавшимися , а также частичными (локальными) или полными (тотальными) помутнениями хрусталика при анатомически нормальном его расположении или его смещении (сублюксации)
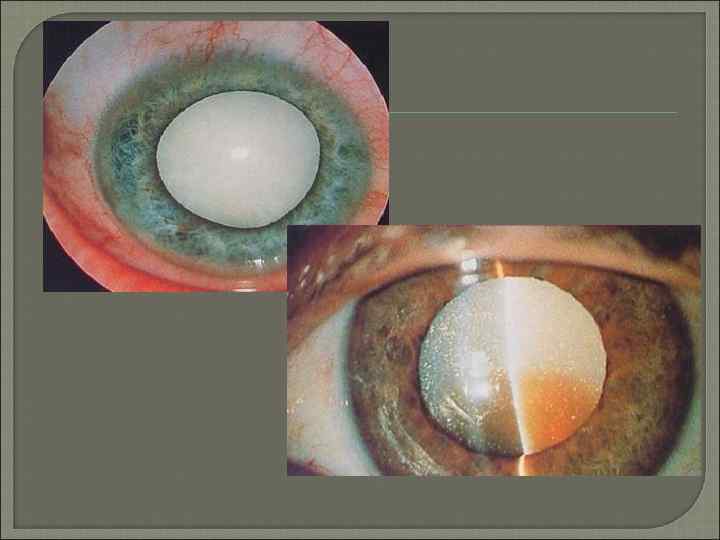

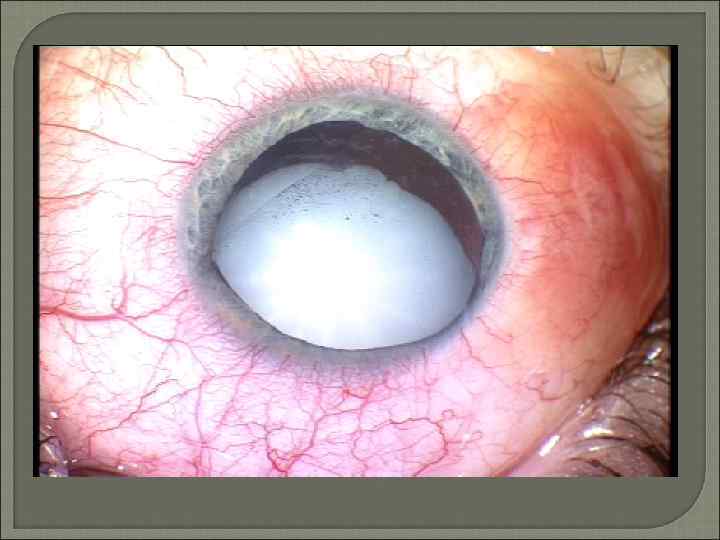
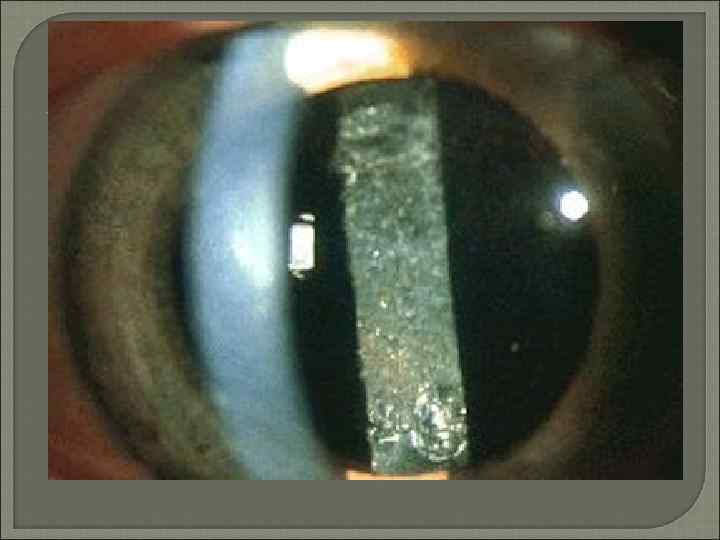
Приобретенные катаракты Травматическая катаракта. Наибольшая многоликость помутнений хрусталика характерна для катаракты после травмы органа зрения. Течение травматической катаракты зависит от характера повреждения органа зрения. Стационарные травматические катаракты могут быть плёнчатыми, полурассосавшимися , а также частичными (локальными) или полными (тотальными) помутнениями хрусталика при анатомически нормальном его расположении или его смещении (сублюксации) Токсическая катаракта Токсические катаракты бывают вызваны попаданием в организм токсических веществ (нафталина, таллия, динитрофенола, тринитротолуола и др. ), избытка некоторых лекарственных препаратов (сульфаниламидов) и обычных ингредиентов пищи (галактозы, глюкозы, ксилозы). Начинается такая катаракта субкапсулярными помутнениями и затем распространяется на корковые слои в виде отдельных помутнений. Под эпителием сумки появляются вакуоли, и происходит распад кортикальных волокон хрусталика. Вторичная катаракта Помутнение задней капсулы хрусталика остаётся основной причиной ухудшения зрения в различные сроки после операции экстракции катаракты. Закономерно чаще заболевание регистрируют у пациентов с системными, синдромными заболеваниями, сопутствующей катаракте патологией глаза.

Медикаментозное лечение катаракты • Офтан Катахром♠ улучшает окислительные и энергетические процессы в хрусталике. • Азапентацен (квинакс♠) тормозит образование хиноновых соединений и действует на белки хрусталика при помутнениях в различных его слоях. • Таурин (тауфон♠) — аминокислота, содержащая серу. Способствует улучшению энергетических процессов в хрусталике и других тканях глаза. Стимулирует репаративные процессы. • Вита–Йодурол♠ — содержит ряд активных веществ (кальция хлорид, магния хлорид, никотиновую кислоту, аденозин). Медикаментозное лечение при катарактах оправдано только при начинающихся помутнениях в хрусталике и совершенно безосновательно при уже развившихся катарактах различной этиологии.

Хирургическое лечение катаракты Виды хирургических вмешательств: экстракапсулярная экстракция катаракты ультразвуковаяфакоэмульсификация механическая факофрагментация интракапсулярная экстракция катаракты. Основное направление в технологии хирургии катаракты в настоящее время — это уменьшение операционного разреза с целью снижения травматичности проведения операции, улучшения функций в ранние сроки после операции, снижения числа осложнений. Технологии малых разрезов имеют следующие этапы: –формирование тоннельного разреза; –формирование переднего капсулорексиса; –гидродиссекция, гидроделинеация; –фрагментация ядра хрусталика; –удаление остаточных хрусталиковых масс; –имплантация ИОЛ; –завершающие этапы операции.
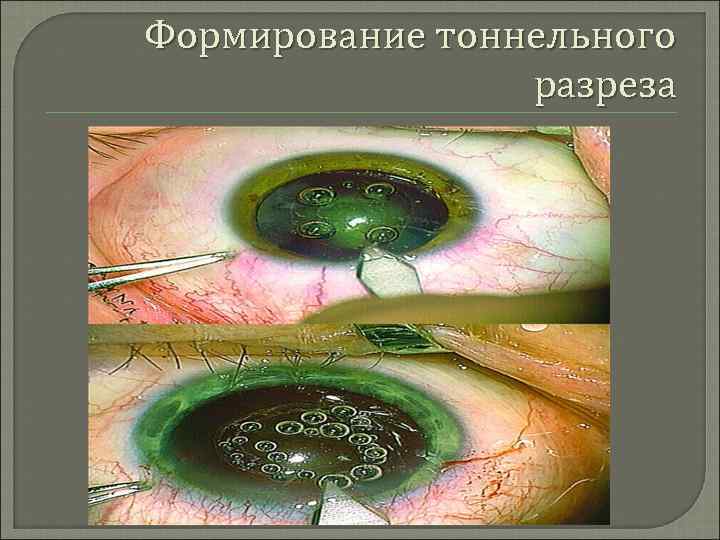
Формирование тоннельного разреза
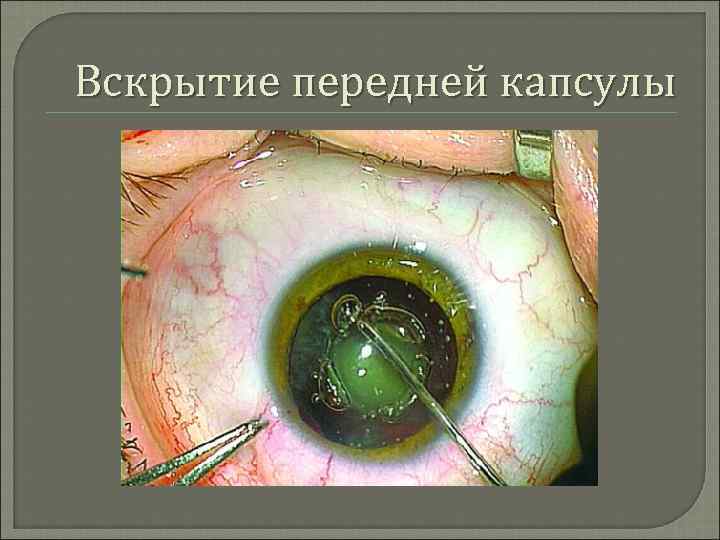
Вскрытие передней капсулы
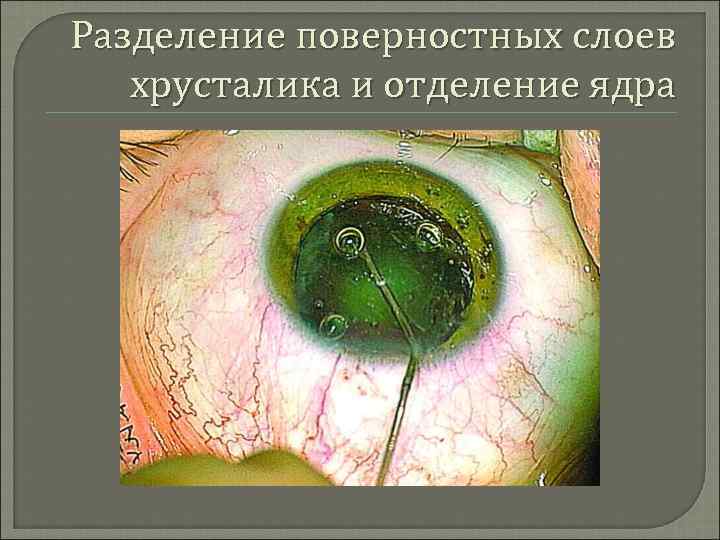
Разделение поверностных слоев хрусталика и отделение ядра
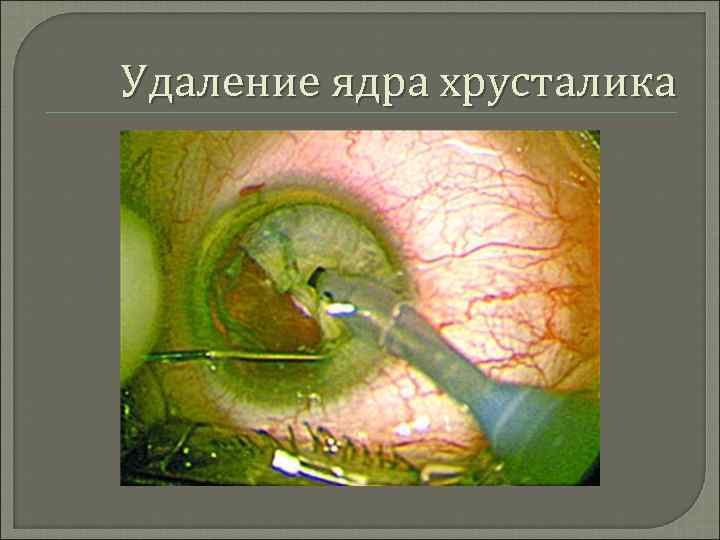
Удаление ядра хрусталика
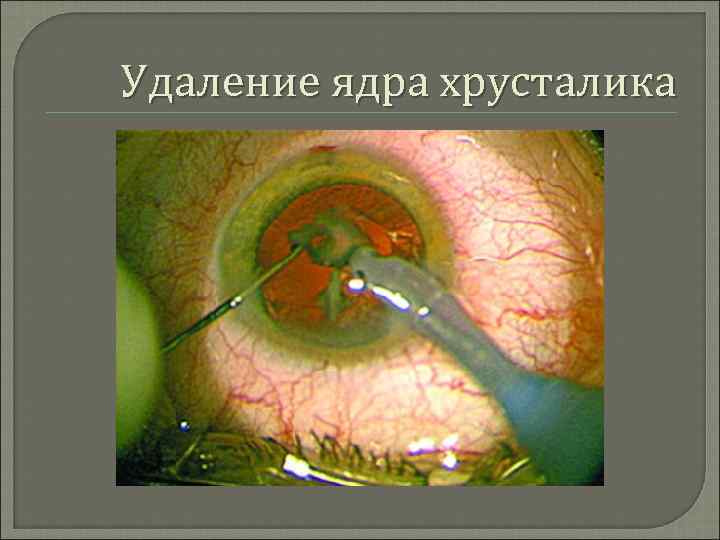
Удаление ядра хрусталика
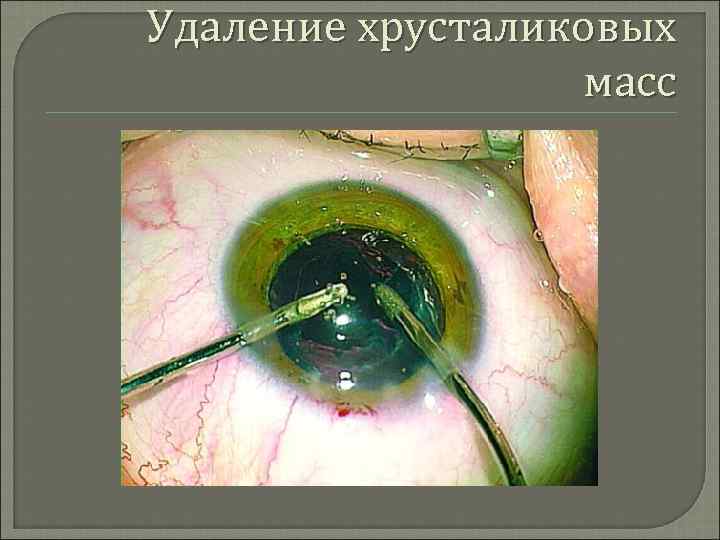
Удаление хрусталиковых масс
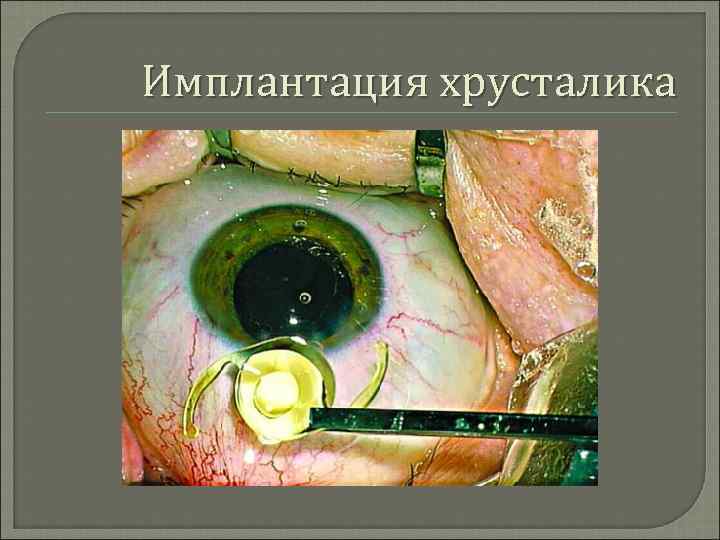
Имплантация хрусталика
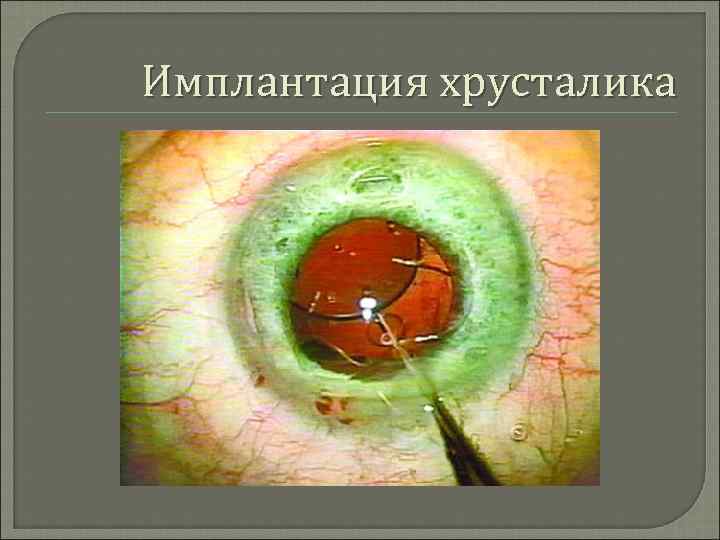
Имплантация хрусталика

Полеоперационные осложнения Хирургическое вмешательство на глазу — это дозированная травма, в ответ на которую возникает реактивное воспаление, протекающее по общебиологическим законам. Анализ течения послеоперационного периода показывает, что на выраженность воспалительной реакции большое влияние оказывают: этиология катаракты, степень дистрофических изменений в переднем сегменте глаза с нарушением гемодинамики и микроциркуляции, нарушения местного иммунного статуса. Геморрагические осложнения в послеоперационном периоде чаще всего возникают при выполнении оптико реконструктивных хирургических вмешательств, в ходе которых проводят дополнительные хирургические вмешательства: синехиотомию, иридотомию, пластику радужки и другие манипуляции. Предрасполагающими причинами возникновения транзиторной гипертензии глаза в послеоперационном периоде служат: нарушение офтальмотонуса до операции, выраженная деструкция дренажной системы глаза, псевдоэксфолиативный синдром. Лечение гипертензии проводят комплексно. Макулярный отёк. С повсеместным переходом на технологии самогерметизирующихся «малых разрезов» в хирургии катаракты было отмечено, что частота возникновения отёка сетчатки макулярной области закономерно снизилась. Частота возникновения отёка значительно возрастает при удалении осложнённых катаракт. К предоперационным предрасполагающим факторам возникновения отёка сетчатки относят патологию стекловидного тела, закономерно встречающуюся при осложнённых катарактах любой этиологии. К провоцирующим факторам следует отнести и дистрофические изменения тканей и сосудов сетчатки, сосудистой оболочки.

Глаукома Глауко ма — большая группа глазных заболеваний, характеризующаяся постоянным или периодическим повышением внутриглазного давления с последующим развитием типичных дефектов поля зрения, снижением зрения и атрофией зрительного нерва.
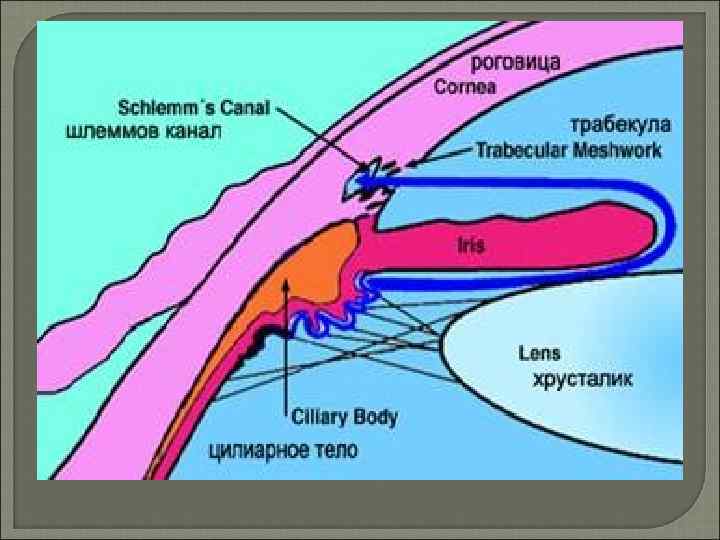

Этиология глаукомы наследственная предрасположенность миопическую рефракцию (близорукость) возраст пациента гипотонию, сахарный диабет, заболевания щитовидной железы.

Классификация 1. По происхождению: первичная связанная с нарушением дренажной системы глаза и как следствие ухудшение оттока внутриглазной жидкости; вторичная, которая возникает в результате других заболеваний глаза (воспалений, катаракты, диабетических изменений, тромбоза, травмы, опухоли и т. д. ) или после глазных операций; сочетанная, связанная с дефектами развития глаза или других структур организма. 2. По возрасту пациента: врожденная (проявляется до 3 х лет); инфантильная (от 3 х до 10 ти лет); ювенальная (от 11 ти до 35 ти лет); глаукома взрослых.

Классификация По механизму повышения внутриглазного давления открытоугольная, закрытоугольная. По уровню внутриглазного давления: с повышенным ВГД (внутриглазным давлением); с нормальным показателями ВГД.

Классификация 5. По степени поражения зрительного нерва. Стадии глаукомы: I начальная (границы поля зрения нормальные, но есть небольшие изменения в парацентральных отделах поля зрения); II развитая (выраженные изменения поля зрения в парацентральном отделе в сочетании с его сужением); III далеко зашедшая (границы поля зрения концентрически сужены или имеется выраженное сужение в одном из сегментов); IV терминальная (полная потеря зрения или сохранение цветоощущения с неправильной проекцией. Иногда сохраняется небольшой островок поля зрения в височном секторе).

Открытоугольная глаукома От крыто уголь ная гла у ко ма — это прогрес си рующее деге не ра тив ное изме не ние в дре наж ной си с теме гла за. Симптомы за бо ле ва ния обыч но раз ви ва ет ся не за мет но для боль ного. Субъек тив ные ощуще ния у большин ст ва боль ных от сут ствуют. Иног да бы вают жа ло бы на чув ство пол но ты в гла за го лов ную боль, за тума ни ва ние зре ния, по яв ле ние ра дуж ных кругов при взгля де на свет. Очень скуд ны и ви димые изме не ния в гла зу. Могут об на ружи вать ся расши ре ние пе ред них ци ли ар ных ар те рий (симп том коб ры), при биоми к ро скопии ди с трофия — ра дуж ной обо лоч ки и на ру ше ние це ло сти пиг мент ной каймы по краю зрач ка. Приго нио скопии угол от крыт. По выше ние внут риг лаз ного дав ле ния в на чаль ной ста дии бо лез ни не по сто ян но и ча сто выяв ля ет ся только при су точ ной то номет рии, компрес си он но то номет ри че ских и то нографи че ских ис сле до ва ни ях. Экс ка вация зри тель ного нер ва и изме не ния по зре ния воз ни кают спу стя не сколько лет. Зре ние по с тепен но ухуд ша ет ся вп лоть до слепо ты.
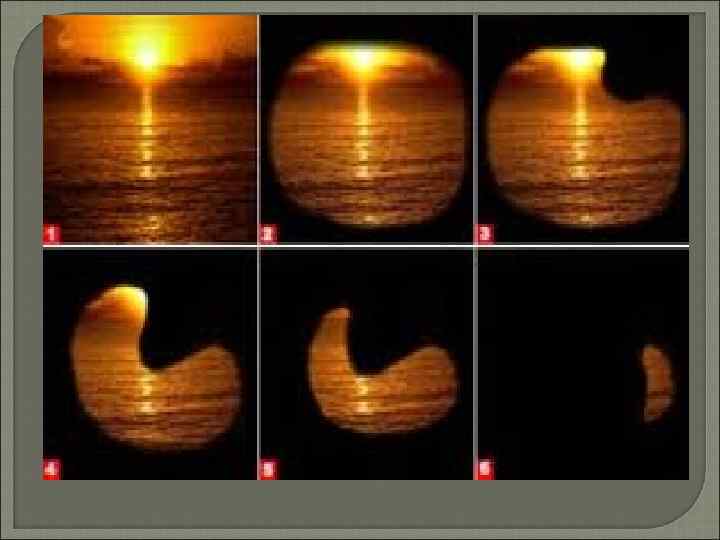

Закрытоугольная глаукома За крыто уголь ная гла у ко ма — это со сто я ние, обу с ло в лен ное бло ка дой уг ла пе ред ней каме ры кор нем ра дуж ной обо лоч ки. Для нее ха рак тер ны жа ло бы боль ного на боль в гла зу и го лов ную боль, за тума ни ва ние зре ния, по яв ле ние ра дуж ных кругов во кру ис точ ни ка све та и за стой ные яв ле ния в пе ред нем от рез ке гла з Не ред ко за бо ле ва ние на чи на ет ся с острого или по до строго при ступа, ко то рый сопро вож да ет ся острой бо лью в об ла сти гла и го ло вы, общим не домога ни ем, не ред ко тош но той и рво той. Отме ча ет ся выражен ная инъекция пе ред них ци ли ар ных ар те ри Рого вая обо лоч ка отеч на, каме ра мел кая, зра чок расши рен. Возмож ны отек ра дуж ки, об ра зо ва ние зад них си не хий и го нио си не хий. Глаз ное дно вид но в тумане, диск зри тель ного нер ва отеч ный, с не чет ки ми кон ту рами. го нио скопии При угол каме ры пол но стью за крыт. Внут риг лаз ное дав ле ние по выша ет до 60– 80 мм рт. ст. Зре ние рез ко по нижа ет ся.
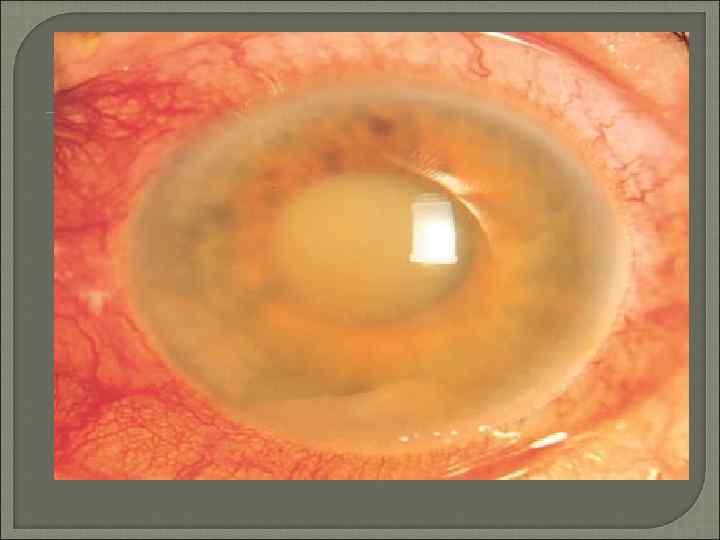

Вторичные глаукомы Воспалительная глаукома развивается в процессе воспаления или после его окончания при кератитах, рецидивирующих эписклеритах, склеритах и увеитах. Болезнь протекает по типу хронической открытоугольной глаукомы при распространенном поражении эписклеральных сосудов и дренажной системы глаза, или закрытоугольной глаукомы в результате образования задних синехий, сращения и заращения зрачка и гониосинехий. Факогенная глаукома представлена тремя видами: факотопической, факоморфической и факолитической. Сосудистая глаукома включает в себя две клинико патогенетические формы: неоваскулярную и флебогипертензивную.
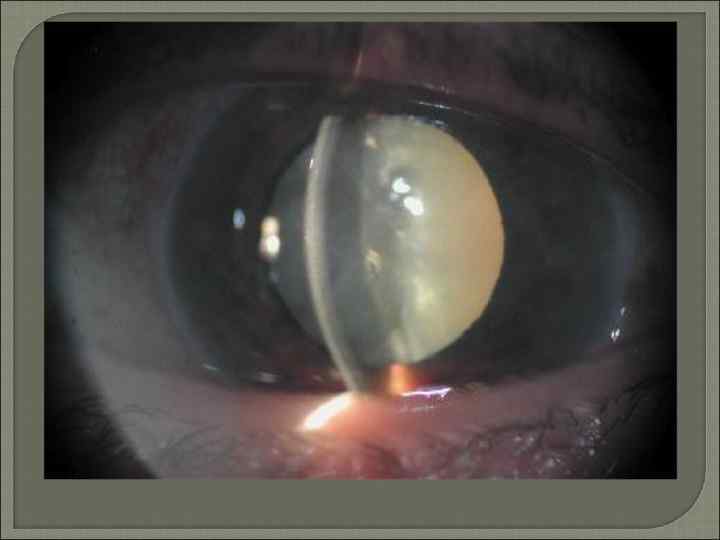

Вторичная глаукома Дистрофическая глаукома. В эту группу отнесены те формы вторичной глаукомы, в происхождении которых решающую роль играют заболевания дистрофического характера. Травматическая глаукома может быть вызвана механическим, химическим и радиационным повреждением глаза. Причины повышения ВГД неодинаковы в разных случаях: внутриглазные геморрагии (гифема, гемофтальм), повреждение структур угла передней камеры, блокада дренажной системы глаза сместившимся хрусталиком или продуктами его распада, химическое или радиационное повреждение эпи и интрасклеральных сосудов, последствия травматического увеита. Глаукома возникает в различные сроки после травмы, иногда даже через несколько лет, как это имеет место при травматической рецессии УПК. Послеоперационная глаукома. Операции на глазном яблоке и орбите могут осложниться временным или постоянным повышением ВГД. Наиболее часто причиной послеоперационной глаукомы служит экстракция катаракты (афакическая глаукома), кератопластика, операции при отслойке сетчатки Послеоперационная глаукома может быть, как открыто так и закрытоугольной. В отдельных случаях возможно возникновение вторичной злокачественной глаукомы (с витреохрусталиковым блоком). Неопластическая глаукома возникает как осложнение внутриглазных или орбитальных новообразований. Причинами повышения ВГД служат блокада угла передней камеры опухолью, отложение продуктов распада опухолевой ткани в трабекулярном фильтре, образование гониосинехий. Глаукома может возникнуть и при заболеваниях орбиты как следствие повышения давления в орбитальных, внутриглазных и эписклеральных венах.

Диагностика глаукомы Тонометрия – основной метод определения внутриглазного давления (ВГД). Измерение давления производится в положении лежа тонометром Маклакова весом 10 грамм , при этом тонометрическое давление не должно превышать 26 мм рт. ст. (диапазон от 16 до 26 мм рт. ст. ). Величина внутриглазного давления примерно одинакова на обоих глазах (допустимая разница составляет до 3 мм рт. ст. ).


Суточная тонометрия Измерение суточных колебаний внутриглазного давления (ВГД) носит название суточной тонометрии. Обычно пациенту с подозрением на глаукому рекомендуется 2 х кратная тонометрия: в 6 8 часов утром (не вставая с постели) и через 12 часов вечером. В норме величина суточных колебаний уровня внутриглазного давления (ВГД) не должна превышать 5 мм рт. ст.

Тонография Электронная тонография позволяет получить более точные данные о показателях гидродинамики глаза. Метод заключается в проведении продленной тонометрии (4 минуты) при помощи специального прибора (электронного тонографа). На дисплее тонографа исследователь считывает данные об истинном (не тонометрическом) внутриглазном давлении (Р 0), затем, по специальным таблицам вычисляет основные показатели гидродинамики глаза – коэффициент легкости оттока (С), минутный объем водянистой влаги (F) и коэффициент Беккера (соотношение Р 0/С). Показатели гидродинамики глаза в норме Показатель Диапазон значений Истинное внутриглазное давление (P 0) мм рт. ст. Минутный объем водянистой влаги (F) Коэффициент легкости оттока (C) 0. 2 0. 3 мм 3 /мин/мм рт. ст. Коэффициент Беккера (P 0/C) 30 100 Среднее значение 10. 48 – 19 мм рт. ст. 14 16 1. 1 4. 0 мм 3 /мин 2. 0 мм 3 /мин 0. 14 0. 56 мм 3 /мин/мм рт. ст. 60 70
Тонография

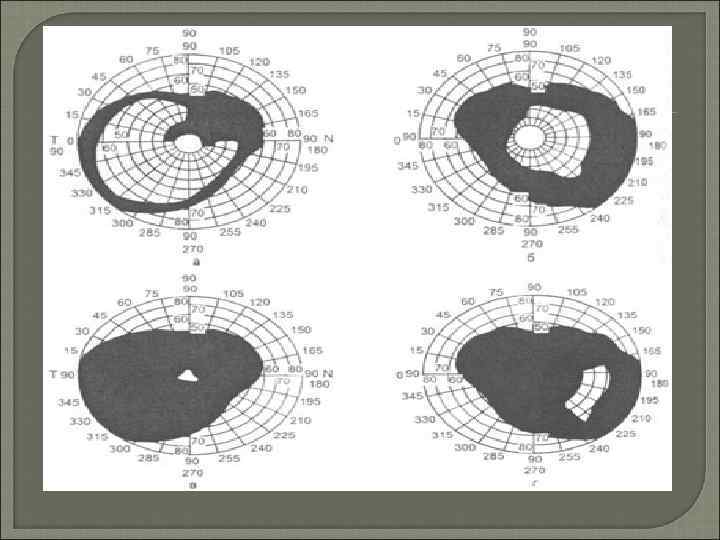
Периметрия исследование границ поля зрения является неотъемлемой частью диспансерного обследования больного глаукомой и должны выполняться 1 раз в 3 месяца, а при необходимости и чаще.
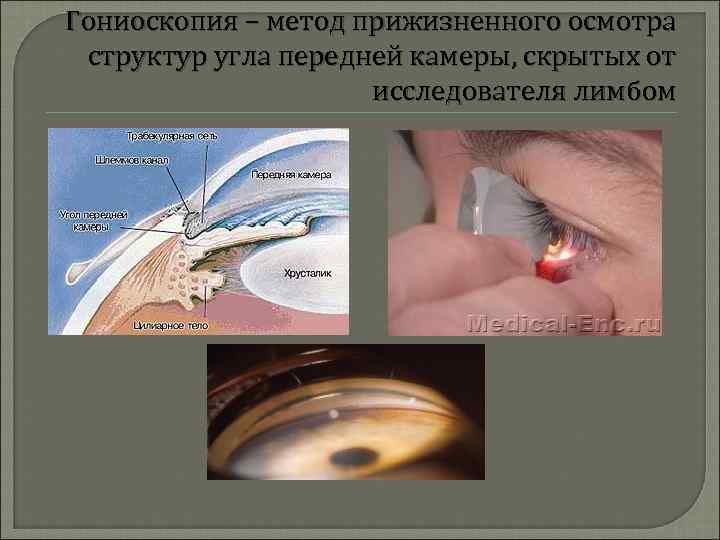
Гониоскопия – метод прижизненного осмотра структур угла передней камеры, скрытых от исследователя лимбом
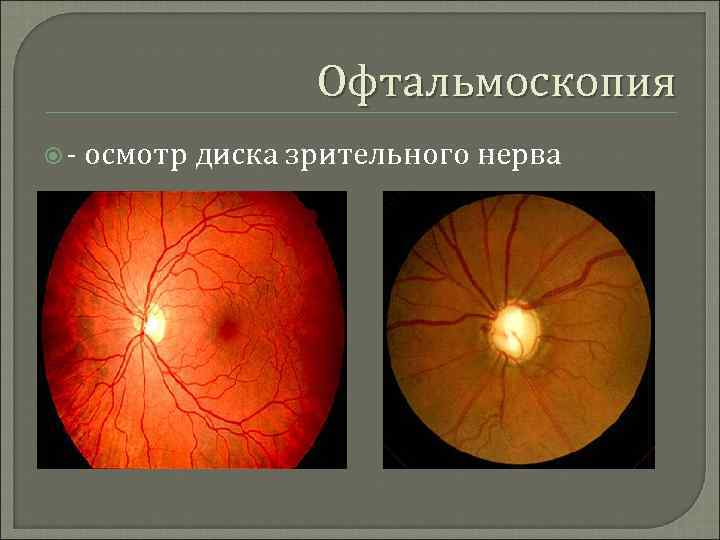
Офтальмоскопия осмотр диска зрительного нерва

Диагностика Для качественной и количественной оценки структурных изменений диска зрительного нерва и окружающей зоны сетчатки используются: конфокальная сканирующая лазерная офтальмоскопия; лазерная поляриметрия; оптическая когерентная томография; гейдельбергская лазерная ретинотомография.
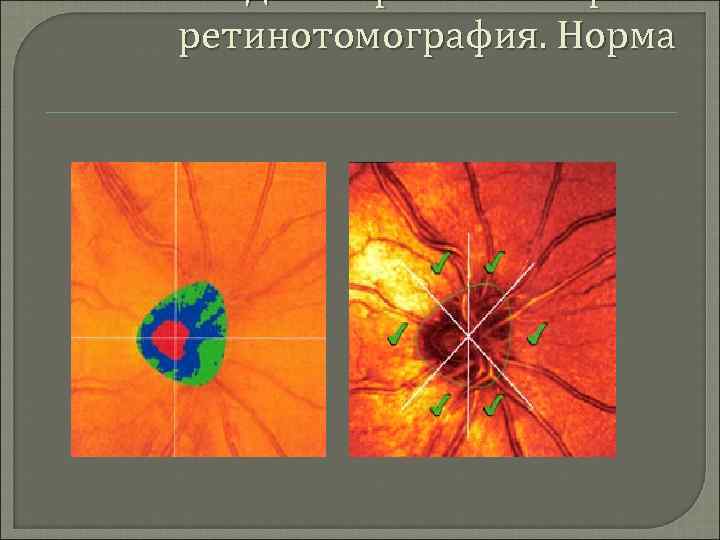
Гейдельбергская лазерная ретинотомография. Норма
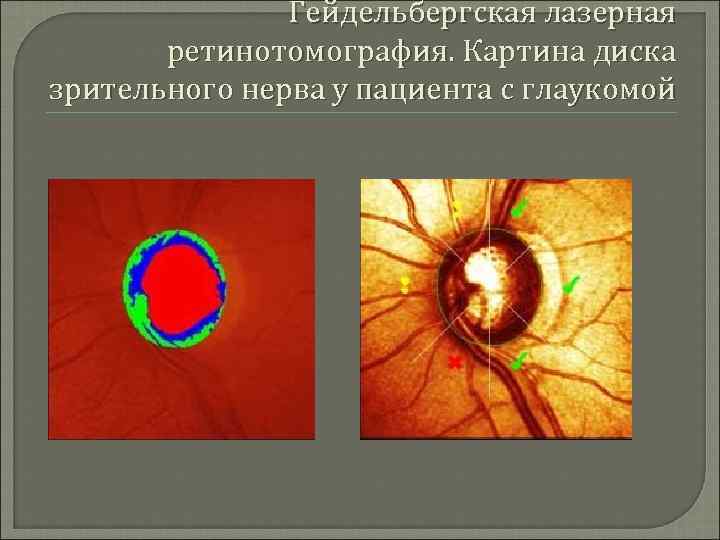
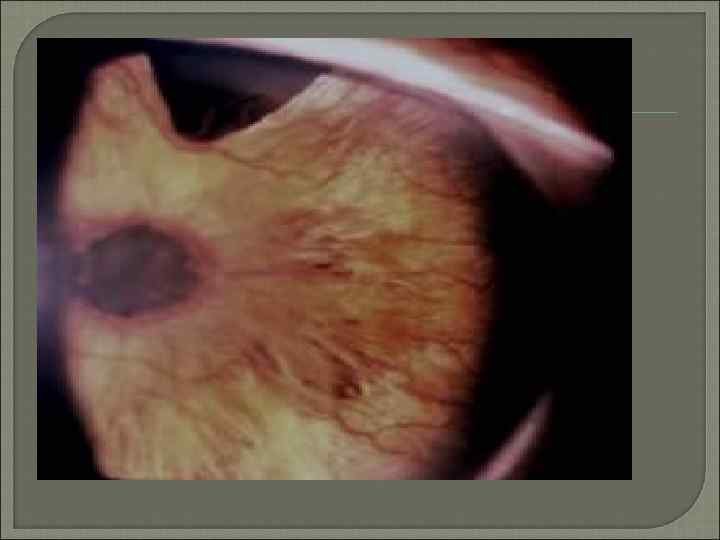
Гейдельбергская лазерная ретинотомография. Картина диска зрительного нерва у пациента с глаукомой

Медикаментозное лечение глаукомы ЛС I выбора: Ксалатан 0, 005% р-р - в конъюнктивальный мешок по 1 капле 1 раза в сутки, снижают ВГД до 38% от исходного уровня. Траватан 0, 004% р-р, – в конъюнктивальный мешок по 1 капле 1 раза в сутки, снижают ВГД до 38% от исходного уровня. Тимолол 0, 25 -0, 5% р-р или пролонгированного действия 0, 1% гель – по 1 капле 1 -2 раза в сутки. Снижает ВГД до 25 -30% от исходного уровня. ЛС II выбора: Бетоптик 0, 5% р-р и Бетоптик-С 0, 25% – по 1 капле 2 раза в сутки, снижает ВГД до 20% от исходного уровня. Пилокарпин 1, 2 и 4% р-р – по 1 капле до 4 раз в сутки, снижает ВГД до 17 -20% от исходного уровня. Азопт 1% р-р – по 1 капле 2 раза в сутки, снижает ВГД до 20% от исходного уровня. Проксодолол 1 -2% р-р – по 1 капле 2 раза в сутки, снижает ВГД до 20% от исходного уровня. Трусопт 2% р-р – по 1 капле 3 раза в сутки, снижает ВГД до 20% от исходного уровня. Комбинированные ЛС: Пилокарпин + тимолол (фотил, тимпило, фотил-форте) – по 1 капле 2 раза в сутки, снижает ВГД до 30% от исходного уровня. Латанопрост+тимолол (ксалаком) – по 1 капле 1 раз в день (утром), снижает ВГД до 30% от исходного уровня Метипранолол + пилокарпин (нормоглаукон) – по 1 капле 2 раза в сутки, снижает ВГД до 25% от исходного уровня.

Хирургическое лечение глаукомы К хирургическому лечению следует прибегать в тех случаях, когда другими способами нормализовать внутриглазное давление не удается, и ухудшение поля зрения продолжает прогрессировать. Большинство операций направлено на снижение внутриглазного давления. С этой целью создаются дополнительные пути оттока жидкости из полости глаза в окружающие ткани. В норме жидкость оттекает через специальную сеточку (трабекулу) в канал (синус) и далее из глаза по сосудам. Когда функционирование этих структур нарушено, а каплями давление не снижается, то пути приходится восстанавливать хирургически. Существуют два 3 основные типа операций: Фистулизирующие (проникающие); Непроникающие; С применением дренажных устройств.

К фистулизирующим относят операцию, связанную с удалением микроскопического кусочка дренажной зоны с участком синуса и трабекулы – СИНУСТРАБЕКУЛЭКТОМИЮ. Считается, что эта операция наиболее длительно и эффективно снижает внутриглазное давление, благодаря чему получила наибольшее распространение в мире. Операция проводится в условиях стационара, срок госпитализации – 7 дней.
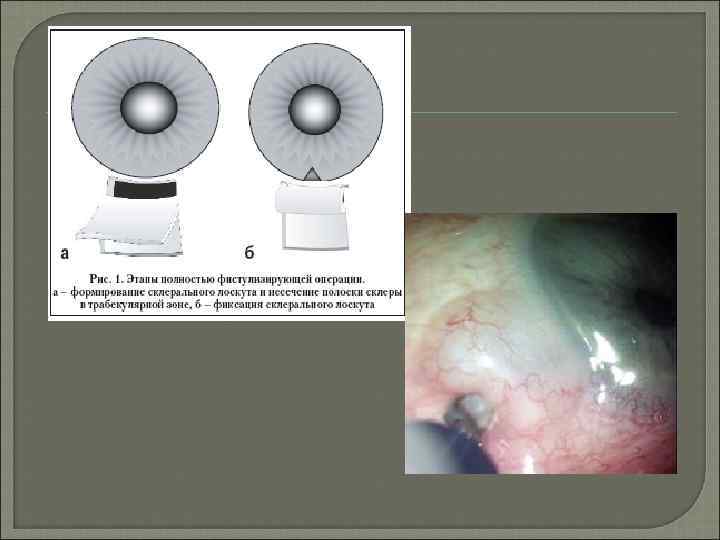

Наиболее распространенным непроникающим вмешательством является НГСЭ (непроникающая глубокая склерэктомия). Она заключается в иссечении такого же участка ткани, как и при синусотрабекулэктомии, однако, в этом случае не формируется полноценного отверстия, а оставляется тончайшая пленка. Гипотензивный эффект в таком случае выражен меньше и не такой продолжительный, но вероятность тех или иных осложнений значительно ниже, чем при фистулизирующих вмешательствах.

К постановке в зону оттока жидкости микроскопических дренажных устройств прибегают тогда, когда обычная хирургия вероятнее всего будет малоэффективна: вторичные глаукомы, проведенные ранее неэффективные фистулизирующие вмешательства. Некоторые современные дренажи представляют собой трубочку, по которой происходит отток внутриглазной жидкости. Некоторые не имеют отверстий, и отток внутриглазной жидкости происходит вдоль их поверхности. Существуют также сложные, так называемые «клапанные» (Ahmed, Krupin) и «не клапанные» (Molteno, Baerveldt) дренажи. Независимо от вида, все дренажные устройства преследуют одну цель – снижение глазного давления путем улучшения оттока жидкости.

Заболевания хрусталика.ppt