ЗАБОЛЕВАНИЯ ОБОДОЧНОЙ КИШКИ


ЗАБОЛЕВАНИЯ ОБОДОЧНОЙ КИШКИ КАФЕДРА ХИРУРГИЧЕСКИХ БОЛЕЗНЕЙ № 1 КОМИ ФИЛИАЛА ГОУ ВПО « КГМА РОСЗДРАВА»

План лекции 1. Актуальноть темы 2. Мегаколон, болезнь Фавалли Гиршпрунга 3. Дивертикулы и дивертикулез ободочной кишки 4. Полипы и полипоз ободочной кишки 5. Диффузный полипоз ободочной кишки 6. Неспецифический язвенный колит 7. Болезнь Крона 8. Рак ободочной кишки 9. Пневматоз ободочной кишки 10. Литература

ЗАБОЛЕВАНИЯ ОБОДОЧНОЙ КИШКИ Заболевания ободочной кишки является сравни тельно частой патологией и согласно современ ным данным на 1000 населения приходится 1 больной. Так в НИИ проктологии ежегодно получают стационарную помощь 2500 больных и консультативную 15000 больных с различными поражениями толстой кишки. В США из 60 млн. жителей старше 40 лет пато логия этого органа обнаружена у 6000, а Англии из 10000 больных 11, а в ФРГ из 10000 10. Многие вопросы затронутой темы далеки от своего окончательного решения, следовательно, становится очевидным актуальность данной проблемы.

ЗАБОЛЕВАНИЯ ОБОДОЧНОЙ КИШКИ Хирургическая патология ободочной кишки является одной из частых среди заболеваний желудочно кишечного тракта, требующих оперативного лечения. Наиболее распространенными заболеваний являются: рак ободочной кишки, полипоз, неспецифический колит, болезнь Крона (гранулематозный колит), дивертикулез, мегаколон (болезнь Фавалли Гиршпрунга), пневматоз.

ЗАБОЛЕВАНИЯ ОБОДОЧНОЙ КИШКИ Процент осложнений и неблагоприятных исходов достигает 50— 70%. Более чем у 50% больных правильный диагноз устанавливают только при появлении осложнений заболевания непроходимость, перфорация ободочной кишки, кровотечение. Все это объясняется запущенностью патологичес кого процесса в связи с трудностями диагностики и недостаточной осведомленностью практических врачей с разнообразием форм различной пато логии, отсутствием общепринятой тактики при выборе метода обследования и лечения.
ЗАБОЛЕВАНИЯ ОБОДОЧНОЙ КИШКИ

МЕГАКОЛОН Гигантизм ободочной кишки. Встречаются различные виды гигантизма частей толстой кишки: мегацекум, мегасигма, мегаколон, мегаректум. Любой из этих диагнозов всегда связан с хроническими запорами.

А. М. Аминев (1979) различает по происхождению следующие формы мегаколон: 1. Врожденный мегаколон, аганглиоз ободочной кишки, болезнь Фавалли Гиршпрунга. 2. Идиопатический мегаколон (парезы, параличи желудочно кишечного тракта). 3. Скрытый мегаколон. 4. Вторичный мегаколон: а) на почве рубцовых процессов в ободочной кишке после воспалительных процессов (рубцы, спайки, перетяжки); б) после травм, в том числе операционных; в) обтурации опухолью; г) запоры при эндокринных расстройствах гигантизм, микседема, кретинизм и др. ; д) токсический мегаколон при острых воспалительных заболеваниях желудочно кишечного тракта; е) атонические запоры у пожилых людей; ж) запоры при различных нарушениях нервной системы и психики.

Консервативное лечение 1. Диета должны входить фрукты, овощи, ягоды, грибы, необходимо индивидуально подбирать состав продуктов, которые не будут вызывать у данного человека образования большого количества газов, но будут способствовать улучшению моторики кишечника. Эти продукты должны составлять 50— 60% дневного рациона. 2. Стимуляция перистальтики кишечника массажем, лечебной гимнастикой, электрическими методами. 3. Применение различных клизм, включая клизму по Огневу. Клизма по Огневу состоит из 30 мл 3% раство ра перекиси водорода, 30 мл 2% глицерина чистого, 40 мл 10% раствора хлорида натрия. Весь состав в общем количестве 100 мл медленно вводят в прямую кишку. 4. Внутривенное введение белковых препаратов, солевых растворов. 5. Витаминотерапия.

Болезнь Фавалли- Гиршпрунга Наследственная патология, основными клиничес кими проявлениями которой являются запоры и вздутие живота. Причина недоразвитие (гипоганглиоз) или полное отсутствие (аганглиоз) ганглионарных клеток межмышечного (ауэрбахова) и подслизистого (мейснерова) сплетения. Аганглионарная зона чаще всего (80 90% случаев) локализуется в прямой кишке (у взрослых), на большем или меньшем по протяжённости участке сигмовидной кишки или на другом участке ободочной (у детей). Участок кишки, лишённый ганглиев, находится в состоянии спастического сокращения, выше распо ложенные участки кишечника гипертрофируются.

Болезнь Фавалли- Гиршпрунга Запоры носят упорный характер и появляются с момента рождения ребёнка или в раннем детском возрасте. Длительность запоров от нескольких дней до нескольких месяцев. Вздутие кишечника, сопровождающее запоры и дополняющее клиническую симптоматику не исчезает даже после очистительной клизмы, к которой больные, как правило прибегают самостоятельно и часто. Иногда запор сменяется поносом (парадоксальный), длящимся несколько дней и приводящим к изнурению больного.

Результаты диагностического исследования: Увеличение живота, метеоризм. Пальпируются плотные петли кишечника. Per rectum: повышение тонуса анального сфинктера, пустая ампула прямой кишки. Ректороманоскопия: спазм прямой кишки, после которого идёт участок расширения, заполненный каловыми массами. Ирригоскопия: зоны сужений. Рентгеноконтрастные методы в т. ч. пассаж бария сульфата выявляет нарушения (замедление) пассажа бариевой взвеси. Биопсию прямой кишки аганглиоз, повышение холинэстеразной активности парасимпатических ганглиев.

Осложнения Острая кишечная непроходимость Перфорация кишечника Кровотечение Энтероколит Лечение Хирургическое удаление аганглионарной зоны и декомпенсированно расширеных отделов толстого кишечника. Важным условием успешного операционного лечения является проведение комплекса предварительных консервативных мероприятий для снятия острых воспалительных явлений.

Дивертикулы и дивертикулёз толстой кишки Мешковидные выпячиванийя в стенке кишки. Дивертикулит воспалительный процесс дивертикула. Чаще врождённый. Приобретенные дивертикулы возникают в результате выпячивания слизистой оболочки через дефекты в мышечной. Они чаще локализуются у места вхождения в стенку кишечника сосудов, т. е. с брыжеечной стороны. Причинами, способствующими возникновению дивертикулов являются воспалительные процессы в кишке, ослабляющие её стенку и повышение внутрибрюшного давления (при запорах). Дивертикулёз чаще поражает людей старше 40 лет
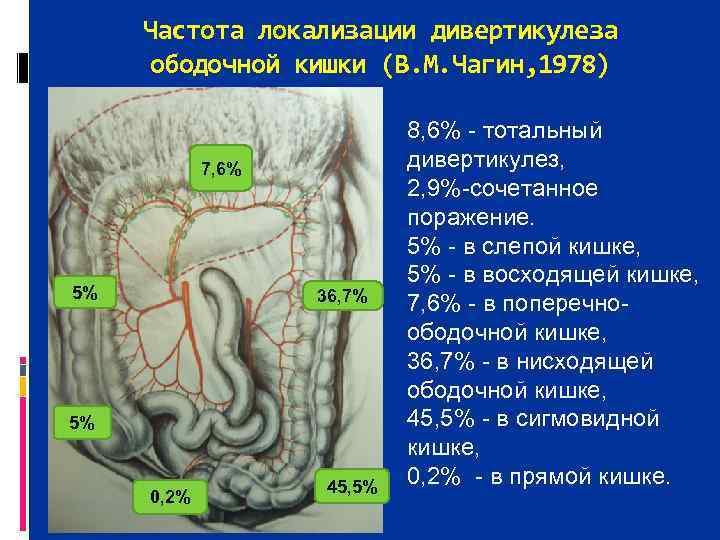
Частота локализации дивертикулеза ободочной кишки (В. М. Чагин, 1978) 8, 6% тотальный 7, 6% дивертикулез, 2, 9% сочетанное поражение. 5% в слепой кишке, 5% в восходящей кишке, 5% 36, 7% 7, 6% в поперечно ободочной кишке, 36, 7% в нисходящей ободочной кишке, 5% 45, 5% в сигмовидной кишке, 45, 5% 0, 2% в прямой кишке. 0, 2%

Клинические проявления дивертикула отсутствуют. Клиника появляется при дивертикулите: боли внизу живота, неустойчивый стул, снижением аппетита, тошнотой, иногда рвотой. при перфорации в забрюшинную клетчатку развивается её флегмона. При перфорации в клетчатку межу листков брыжейки развивается параколитический абсцесс. Перфорация в брюшную полость перитонит. осложнениям дивертикулита: кровотечение, непроходимость кишечника, малигнизация. Лишь у 15% больных дивертикулезом развивается дивертикулит.
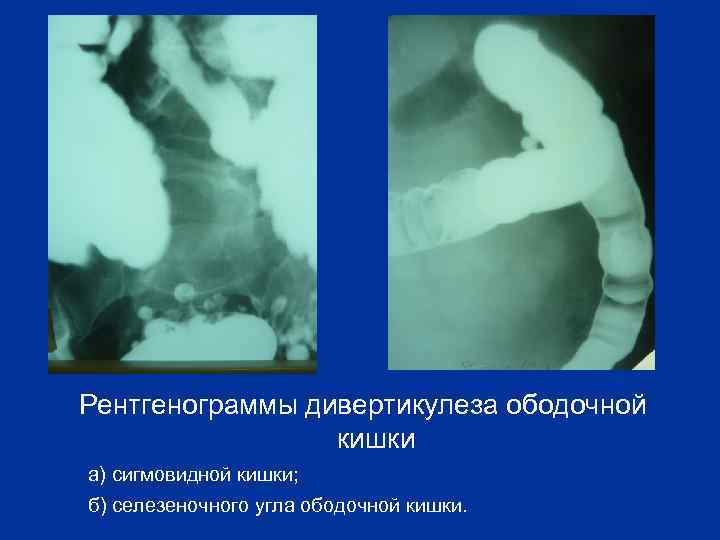
Рентгенограммы дивертикулеза ободочной кишки а) сигмовидной кишки; б) селезеночного угла ободочной кишки.
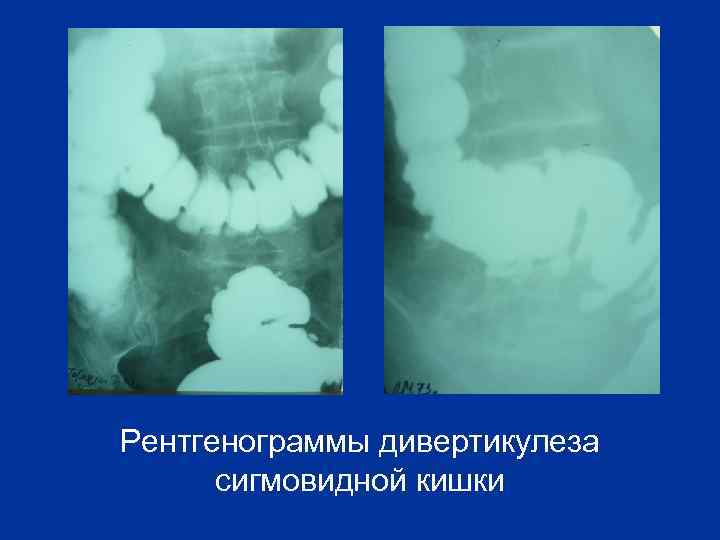
Рентгенограммы дивертикулеза сигмовидной кишки

Лечение Консервативное лечение, направлено на уменьшение воспалительных явлений слизистой толстого кишечника, после проведения которой одиночные дивертикулы удаляются при наличии осложнений путём выворачивания дивертикула в просвет кишки. Оперативное лечение при дивертиуклёзе удаление поражённого участка кишки. Целесообразно сочетание этих операций с миотомией ободочной кишки, что ведёт к снижению внутрикишечного давления.

Полипы и полипоз ободочной кишки Полипом принято называть всякую опухоль на ножке, свисающую из стенок полого органа в его просвет, независимо от микроскопического строения. Термин «полип» впервые введен Гиппократом, а по мнению А. В. Мельникова этот термин известен со времен Галена для обозначения образований на ножке в полости носа. В. Л. Ривкин отмечает, что термин «полип» первым применил Цельс. Полипы могут располагаться в любом отделе пищеварительного тракта

Классификация полипов 1. По распространенности полипов: а) одиночные; б) множественные (групповые, разбросанные по разным отделам толстой кишки); в) диффузный (семейный) полипоз. 2. По морфологическим признакам: а) железистые; б) железисто ворсинчатые; в) ворсинчатые; г) гиперпластические; д) ювенильные (кистозно гранулирующиеся) фиброзные; ж) псевдополипоз. В клиническом диагнозе добавляем: с малигнизацией; без малигнизации.

Этиология и патогенез Теории патогенеза: воспалительная (К. Ф. Славянский, Н. В. Склифосовский и др. ), эмбриональная, дисрегенераторная, вирусная и др. Воспалительную теорию отстаивают на основании: 1. Наличия у большинства больных в анамнезе перенесенных в прошлом воспалительных заболеваний кишечника (колиты, энтероколиты, дизентерия, язвенный колит); 2. Преимущественной локализации полипов в местах физиологического сужения, где чаще всего слизистая оболочка подвергается раздражению и травме от стаза фекальных масс; 3. Наличия воспалительной реакции в полипе и слизистой оболочке кишки; 4. Получение экспериментального полипоза под влиянием раздражения.

Этиология и патогенез У 85 90% больных полипы и рак толстой кишки локализуются в прямой и сигмовидной кишке; 30% больных до выявления у них полипов страдали хроническими заболеваниями кишечника (колит, дизентерия, язвенный проктосигмоидит), 16, 4% больных в прошлом перенесли дизентерию, 4, 1% больных перенесли брюшной тиф, индекс малигнизации полипов достигает 60 100%, особенно тяжело протекает диффузный (семейный) полипоз, который рассматривается как облигатный предрак, что ставит эту патологию в один ряд с проблемой рака толстой кишки. летальность при НЯК достигают 70— 80%.

Патологическая анатомия полипов Развиваются преимущественно на вершине складок слизистой оболочки и располагаются по ходу складок слизистой ободочной кишки; Находятся на разном расстоянии один от другого, иногда сливаются своими ножками в виде целых гроздей. Размеры различны - от едва заметного бугорка до 3 -4 см в диаметре и более. Форма их самая разнообразная; Сидят на широком основании или на ножке различной толщины и величины; Полиморфизм является характерной чертой; Цвет полипов серо-красноватый, темно-красный или желтоватый, поверхность всегда покрыта слизью, консистенция мягкая. Твердая - может указывать на раковое перерождение.

Патогистология полипов По гистологическому строению состоят из гипертрофированных желез слизистой оболочки и соединительной ткани. Железы увеличены в объеме, удлинены, просвет их расширен, они образуют выпячивания и ветвятся. В некоторых железах отмечается закупорка просвета и развитие кист. Среди эпителия большое количество бокаловидных клеток, волокнистая соединительная ткань содержит много гладких мышечных волокон и сосудов. Ножки полипов состоят из такой же соединительной ткани. В зависимости от гистологической картины: 1 -я группа - типичные железистые полипы; 2 -я группа - полипы с признаками атипического роста; 3 -я группа - полипы с признаками злокачественного роста; 4 -я группа - полипоподобные образования, которые клини- чески расцениваются как полипы нижнего отдела прямой кишки.

Клиника Дискомфорт в кишечнике задолго до выявления полипов. Бессимптомное течение (чаще при одиночных полипах). Клинические симптомы появляются в основном в тот период, когда полипы начинают увеличиваться в размерах и претерпевать значительные морфологические и биологические изменения. Патологические выделения (кровь, слизь) при дефекации, иногда кровь выделяется струей. При низком расположении полипов кровь имеют алый цвет. При высокой локализации — цвет крови изменяется, так как она перемешивается с каловыми массами.

Клиника Нарушение функции ободочной кишки (поносы или запоры), их чередование, тенезмы. Присоединение колита проявляется болезненными тенезмами. Общая слабость, головокружение, головные боли, анемия, истощение. Ремиттирующий характер заболевания. В период ремиссии улучшение. Кровотечение уменьшается или прекращается. Иногда течение заболевания осложняется кишечной непроходимостью, инвагинацией, выпадением полипов. Боли в животе, в прямой кишке (41, 6— 64, 7%) обычно бывают тупые, тянущие, иррадиируют в крестец и в поясницу, чаще локализуются в нижних отделах и в левой половине живота. Зуд и жжение в заднем проходе.

Диагностика Ректороманоскопия, фиброколоноскопия. Рентгенологическое исследование. Признаки: 1. При тугом заполнении просвета ободочной кишки контрастным веществом выявляются округлые просветления с ровными контурами или небольшим краевым «дефектом наполнения» . При этом кишка нередко гаустрирована и на фоне петлистого рельефа слизистой оболочки выявление полипов затруднено. 2. При двойном контрастировании полипы обнаруживают в виде кольцеобразных тканей или полуколец на внутреннем контуре кишки. 3. Полипы размером более 1 см в диаметре нередко изъязвляются. На фоне газа они могут выглядеть в виде малоконтрастных теней, в виде депо бария различной формы и величины.

Дифференциальный диагноз Миомы (длительно протекает бессимптомно, при больших размерах может вызвать непроходимость кишки, не имеют ножку). Липомы (локализуется чаще в правой половине ободочной кишки, в подслизистом слое, может локализоваться равномерно по всей ободочной кишке и достигать больших размеров); фибромы Неэпителиальные опухоли обычно достигают больших размеров и почти никогда не имеют ножку. Ангиомы наиболее частым признаком является периодическое кровотечение при дефекации;

Дифференциальный диагноз Дизентерия; Ворсинчатая опухоль (одиночная, чаще в прямой и сигмовидной кишке, выделением большого количества слизи с высоким содержанием калия – гипокалиемия, боли, тенезмы, кровоточивость. Чаще у пожилых, тенденция к малигнизации); Туберкулез ободочной кишки (чаще в слепой кишке); Актиномикоз (локализуется преимущественно в слепой кишке); Болезнь Крона и др.

Лечение полипов Эндоскопическая полипэктомия показана при - полипах различной величины и формы на выраженной ножке; - при небольших полипах диаметром до 1. 5 см на широком основании. Коагулируются эндоскопически мелкие полипы диаметром до 0, 3— 0, 5 см, расположенные друг от друга на некотором расстоянии. Противопоказания к эндоскопической полипэктомии: - острый колит, - повышенная кровоточивость тканей, - большой полип на широком основании.

ДИФФУЗНЫЙ ПОЛИПОЗ ОБОДОЧНОЙ КИШКИ Тяжелое заболевание с множественным поражением полипами слизистой оболочки разных отделов ободочной кишки с высоким индексом злокачествен- ного превращения полипов (65 -100%) и выраженным семейным характером заболевания (передается по признаку доминантного гена независимо от пола). Наиболее часто превращаются в рак полипы, расположенные в прямой и сигмовидной кишке. Синдром Пейтца-Егерса сочетание распространен- ного полипоза желудочно-кишечного тракта с пигментными пятнами на коже (в виде веснушек), преимущественно на лице, слизистых оболочек губ и век ( впервые описал J. Peuiz в 1921 г. ).

ДИФФУЗНЫЙ ПОЛИПОЗ ОБОДОЧНОЙ КИШКИ Пигментные пятна чаще встречаются на лице, имеют вид коричневых или темно коричневых, иногда буровато желтых пятен различной величины (от мелкоточечных до размера чечевицы) с четкими контурами. Они напоминают веснушки, по отличаются от них отсутствием сезонности проявления. Располагаются на коже вокруг рта, носа, на губах, щеках, подбородке, реже на лбу. Пигментные пятна бывают на шее, груди, спине, предплечьях, кистях рук, животе, на слизистых оболочках полости рта (десна, твердое небо, щеки, язык) и на слизистой оболочке прямой кишки. Ведущим симптомом у этих больных являются кровотечение из прямой кишки, анемия, боли и животе и понос с частотой стула до 10— 15 раз в сутки и более.

ДИФФУЗНЫЙ ПОЛИПОЗ ОБОДОЧНОЙ КИШКИ Синдрома Гарднера (E. Gardner, 1948) сочетание с доброкачественными опухолями мягких тканей (фибромы) и костей (остеомы лица, чаще нижней челюсти, нижних конечностей), внутренних органов и кожи, при этом кожные признаки предшествуют кишечным проявлениям. Сочетание с полипозом других отделов желудочно кишечного тракта. Сочетание с облысением, атрофическими измене ниями ногтей, пигментацией кожи с анемией и отеками, преимущественно в возрасте старше 40 лет. Это сочетание объясняется недостаточностью витамина А и С, рибофлавина, пиридоксина, никотиновой кислоты, обусловленных уменьшением их всасывания в кишечнике.

ДИФФУЗНЫЙ ПОЛИПОЗ ОБОДОЧНОЙ КИШКИ Синдром Турко сочетание со злокачественными опухолями различных отделов нервной системы (медуллобластома спинного мозга, глиалобластома головного мозга). D. Wagner и Wenz (1969) описали протеиноферлюст синдром – значительное снижение белка в сыворотке крови при сочетании генерализованного полипоза с телеангиэктазией. Среди различных проявлений диффузного полипоза отмечено сочетание его с недоразвитием организма, инфантилизмом, истощением, наблюдается исчерченность и ломкость ногтей.

две основные группы семейного полипоза 1 я группа — диффузный (семейный) полипоз прямой кишки и ободочной (классический вариант); 2 я группа — отдельные синдромы полипоза (Пейтца — Егерса, Гарднера, Турко — Депре и др. ).

стадии развития диффузного полипоза толстой кишки: 1 стадия бессимптомный период (кратковременный) 2 стадия – начальная, тяжесть в животе, метеоризм, урчание, кашицеобразный стул, иногда с примесью крови и слизи в кале; 3 стадия обильное выделение крови и слизи из прямой кишки, частый жидкий стул, метеоризм, чувство полноты и периодические боли в животе, тенезмы, потеря аппетита, астенией, выраженным неврастеническим синдромом, нарушением электролитного и протеинового состояний. В отдельных случаях отмечается недоразвитие организма и инфантилизм.

Клиника и диагностика диффузного полипоза ободочной кишки Кровянистые выделения из прямой кишки Жидкий стул (иногда бывает до 15 20 раз в сутки) Испражнения состоят из жидких каловых масс, смешанных с кровью и слизью; иногда из слизи, окрашенной кровью, иногда из чистой или измененной крови в большем или меньшем количестве Предшествует дискомфорт со стороны желудка: боли в эпигастрии и области правого подреберья в сочетании с изжогой, отрыжкой, тошнотой и даже рвотой

Клиника и диагностика диффузного полипоза ободочной кишки Боли чаще локализуются в левой половине живота и в нижних его отделах, иногда в эпигастральной области и прямой кишке, могут быть разлитыми ноющего, реже схваткообраз ного характера. Вздутие и болезненность живота при пальпации. Общее состояние тяжелое, особенно у больных с прогрессирующей анемией и кахексией, что нередко приводит к неблагоприятному исходу. Гипохромная железодефицитная анемия, увеличение СОЭ, лейкоцитоз Изменения водно электролитного обмена и кислотно основного состояния (КОС) в сторону метаболического ацидоза. Снижение клеточного калия и уровня плазматического натрия, уменьшение концентрации кальция и магния.

Клиника и диагностика диффузного полипоза ободочной кишки Нарушение всасывания жиров и витаминов и потери их через желудочно кишечный тракт развивается недостаточность витаминов в организме. Снижение протромбинового индекса (иногда до 60%), что указывает на нарушение функциональ ной деятельности печени. Отмечено снижение свертывающей способности крови и повышение антитромбиновой активности.

Лечение диффузного полипоза Единственно эффективным методом лечения этого заболевания является радикальное хирургическое вмешательство удаление пораженных отделов или всей толстой кишки с возможным сохранением прямой кишки или ее заднепроходного канала со сфинктером. Наложение илеоректального анастомоза, при сохранении правого отдела толстой кишки наложением цекоректального, асцендоректального или трансверзоректального анастомозов. Тщательное удаление полипов из прямой кишки важнейшее условие профилактики рецидивов и малигнизации, больным с илеоректальным анасто мозом рекомендуется не реже одного раза в 3 4 мес. производить ректоскопию с электрокоагуляцией или эксцизией имеющихся полипов.

Прогноз заболевания при диффузном полипозе малигнизация полипов наблюдается в любом отделе толстой кишки, но особенно часто превращаются в рак полипы, расположенные в прямой кишке (49, 6%) и сигмовидной ободочной (24, 3%). при диффузном полипозе первично множественный рак встречается в 51, 2% случаев, в то время как частота рака этой локализации без диффузного полипоза составляет всего 3, 9%

Неспецифический язвенный колит Это воспалительное заболевание толстого кишечника, проявляющееся хроническим воспалительным процессом, с развитием язвенно некротических измененний в слизистой оболочке прямой и ободочной кишки. Распростанённость заболевания: 1. 2 на 100000 населения. Теории происхождения неспецифического язвенного колита: инфекционная ферментативная гормональная сосудистая алиментарная неврогенная аллергическая

Неспецифический язвенный колит Классификация: По распространённости: Тотальное Сегментарное По клинической картине: Острая форма Хроническая рецидивирующая форма Хроническая непрерывная форма

Неспецифический язвенный колит Острая форма. Встречается у 10 % больных. Отмечается понос до 40 раз в сутки с выделением крови, слизи, иногда гноя. Сильные боли по всему животу, тенезмы, рвота. Страдает общее состояние больного. Живот вздут, болезненен при пальпации вдоль толстой кишки. При ректороманоскопии определяется отёчность и кровоточивость слизистой оболочки толстой кишки, в просвете кишки слизь, гной, кровь. Возможно возникновение осложнений: массивного кровотечения, перфорации толстой кишки, токсической дилятации с перфорацией кишки и развитием перитонита. Летальность при острой форме 20%.

Неспецифический язвенный колит Хроническая рецидивирующая форма. Встречается у 50 % больных. Характеризуется сменой периодов обострений и ремиссий. Обострение чаще спровоцировано погрешностями в диете, применением антибиотиков и слабительных. Хроническая непрерывная форма. Характеризуется тем, что после незаметного возникновения заболевания болезнь медленно, но постоянно прогрессирует. Такая форма встречается у 35 40% больных.

Лечение неспецифического язвенного колита Консервативное Оперативное: Показания к оперативному лечению непрерывное течение заболевания, не купирующееся консервативными мероприятиями, развитие рака. При токсической дилятации толстой кишки выполняют илео или колостомию. В остальных ситуациях прибегают к резекции поражённого отдела кишки, колэктомии, или колопроктэктомии, завершающейся наложением илеостомы.

ОСЛОЖНЕНИЯ НЯК 1. Перфорация толстой кишки. Перфорации нередко предшествует острая дилатация ободочной кишки. Показаны субтотальная колэктомия или проктоколэктомия. В настоящее время оставлена операция ушивания перфоративного отверстия и проксимальной декомпрессии. 2. Острая токсическая дилатация толстой кишки Выделяют три степени расширения толстой кишки: 1 степень – диаметр кишки достигает 8 10 см 2 степень – диаметр кишки от 10 до 14 см 3 степень – диаметр 14 см и более. Вторая и третья степень при отсутствии эффекта от консервативной терапии в течение 6 24 ч, подлежат операции. Показана субтотальная колэктомия или проктоколэктомия.

3. Массивное кишечное кровотечение развивается в 3% наблюдений. В 1 5% случаев больным показана операция субтотальная колэктомия или проктоколэктомия. 4. Стриктуры толстой кишки развиваются в 9% наблюдений, нередко до степени полной непроходимости кишечника. 5. Рак толстой кишки на фоне НЯК может развиться в 3% случаев, опасность заболеть раком толстой кишки у больных НЯК в 11 раз больше, чем у здоровых людей, чрезвычайно плохой прогноз преобладание низкодифференцированных форм и трудностей дифференциальной диагностики. Характерной особенностью такого рака является первичная множественность опухолей.

Хирургическое лечение НЯК показано в следующих случаях: Перфорация ободочной кишки или обоснованное подозрение. Острая дилатация, не поддающаяся консервативной терапии в течение 6 24 ч. Профузное кишечное кровотечение. Развитие стойких стриктур с явлениями частичной кишечной непроходимости, при хроническом и рецидивирующем течении. Рак на фоне хронического процесса. Рецидив заболевания на оставшихся участках. Неэффективность консервативной терапии при молниеносной форме в течение 7 10 дней.

ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ Субтотальная колэктомия с илеоректальным анастомозом. Проктоколэктомия с абдоминальной илеостомией. Проктоколэктомия с анальной илеостомией.

Болезнь Крона Частота возникновения (первичная заболеваемость): 2 4 заболеваний на 100000 жителей в год; Встречаемость (численность больных): 30 50 больных на 100000 жителей Развивается чаще у людей среднего возраста, чаще у мужчин; Теории патогенеза: инфекционная, развития дисбактериоза, аутоиммунная, психическая теория, наследственная и др.
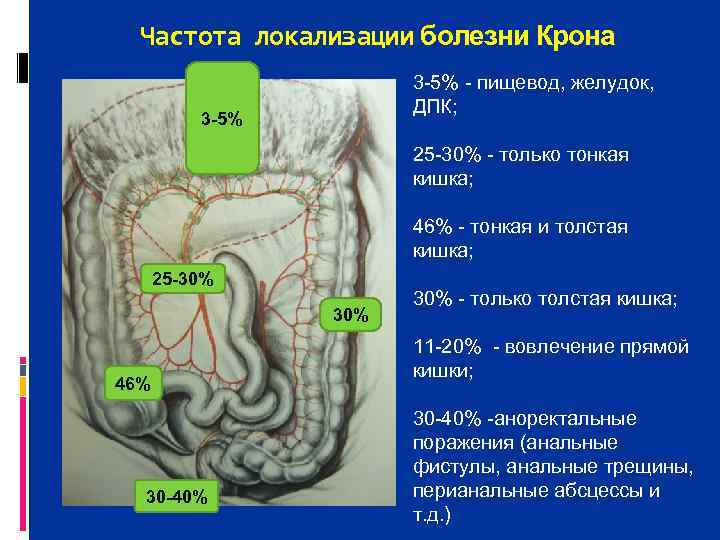
Частота локализации болезни Крона 3 5% пищевод, желудок, ДПК; 3 -5% 25 30% только тонкая кишка; 46% тонкая и толстая кишка; 25 -30% 30% только толстая кишка; 30% 11 20% вовлечение прямой кишки; 46% 30 40% аноректальные поражения (анальные фистулы, анальные трещины, 30 -40% перианальные абсцессы и т. д. )

Клиника болезнь Крона 1) Кишечная симптоматика: боли в животе, особенно после еды ; поносы; кровь в стуле (редко); симптомы нарушения всасывания; пальпируемое объёмное образование брюшной полости; повреждения в анальной области (анальные фистулы, абсцедирующий парапроктит). 2) Внекишечная симптоматика: анемия, лихорадка, общее недомогание, снижение веса, артрит, узловатая эритема, вторичная аменоррея, афтозный стоматит, глазная симптоматика Сочетается с болезнью Бехтерева, редко амилоидоз.

Диагностика Лйкоцитоз, высокое СОЭ, анемия, гипопротеинемия, высокий СРБ, Эндоскопическое исследование: афтозные и язвенные поражения на нормальной или воспаленной слизистой оболочке, фиссурные язвы, рельеф булыжной мостовой, сужение просвета, стенозирование сегментарное, прерывистое распространение в кишке. Прямая кишка не повреждена в 80%.

Рентгенологическое исследование Изъязвления (афты) Рельеф булыжной мостовой Отсутствие растяжения кишки Феномены дистанции (утолщение стенки) Выявление фистул Сужение просвета, стеноз (нитевидный) Сегментарное, прерывистое распостранение в кишке

Гистология Лимфоцитарная трансмуральная инфильтрация, прерывистое распостранение; Очаговая лимфоидная гиперплазия; Фиброзирование всех слоев стенки; Трещины ; Эпителиоидные гранулемы в подслизистом слое; Изредка абсцессы крипт; Сохранение бокаловидных клеток (толстая кишка)

Осложнения течения болезни Крона Частые: Стенозы с последующей острой кишечной непроходимостью или хронической (частичной) кишечной непроходимостью Перфорация и перитонит Абсцесс брюшной полости, межпетельный абсцесс Септико токсическая клиническая картина Редкие: Тяжелые кровотечения Токсический мегаколон Карцинома кишки

Консервативное лечение Режим постельный Лечебное питание пища с малым содержанием клетчатки и раздражителей, малыми порциями, часто (5 6 раз в день) Инфузионная терапия, коррекция дефицита электролитов Антибактериальная терапия (сульфасалазин, салазоперидазин, пентаса, салофальк, антибиотики широкого спектра действия) Гормонотерапия (гидрокортизон, преднизолон)

Хирургическое лечение Резекция пораженного участка кишки в пределах макроскопически здоровых тканей – «экономно» Анастомозы «конец в конец» Пластика стриктур Иссечение фистул Илеостомия, колостомия – в тяжелых случаях

РАК ОБОДОЧНОЙ КИШКИ Классификация I стадия небольшая ограниченная опухоль в толще слизистой оболочки и подслизистом слое кишечной стенки, без регионарных метастазов. II а стадия опухоль больших размеров, но занимает не больше полуокружности стенки кишки, не выходит за пределы кишки и, не переходит на соседние органы, без регионарных метастазов; II б стадия опухоль того же или меньшего размера с одиночными метастазами в ближайших лимфатических узлах.

Классификация Il. I a стадия опухоль занимает более полуокруж ности кишки, прорастает всю ее стенку или соседнюю брюшину, без метастазов; III б стадия опухоль любого размера, но при наличии множественных регионарных места стазов в лимфатических узлах. IV стадия обширная опухоль, прорастающая соседние органы с множественными регионарными метастастазами или любая опухоль с отдаленными метастазами.

Классификация по Дюку (Duke, 1932 г. ). Стадия А - опухоль в пределах стенки кишки Стадия В - опухоль выходит за пределы стенки кишки Стадия С - опухолевые клетки находят в регионарных лимфатических узлах Стадия D - наличие отдаленных метастазов В стадии С по Дюку после операции следует проводить химиотерапию для лечения микрометастазов. При раке прямой кишки в стадии В и С по Дюку надо проводить лучевую терапию

Международная классификация по системе ТNМ Т первичная опухоль. N регионарные лимфатические узлы. М отдаленные метастаэы: Р гистопатологические категории (определяемые после операции): PI рак, инфильтрирующий только слизистую оболочку толстой кишки; Р 2 рак, инфильтрирующий подслизистый слой; РЗ рак, инфильтрирующий мышечную оболочку; Р 4 рак, инфильтрирующий серозную оболочку или выходящий за ее пределы. G деление по степени клеточной дифференцировки: G 1 рак с высокой степенью дифференцировки опухолевых клеток; G 2 рак со средней степенью дифференцировки клеток; G 3 анапластическая карцинома.

Группировка по стадиям. по Dukes Стадия 0 Тis N 0 М 0 Стадия 1 Т 1 N 0 М 0 А Т 2 N 0 М 0 Стадия 2 Т 3 N 0 М 0 В 1 Т 4 N 0 М 0 Стадия 3 Любая Т N 1 М 0 С 1 Любая Т N 2, N 3 М 0 Стадия 4 Любая Т Любая N М 1 D Примечание: Cтадия В по Dukes больше коррелирует с Т 3 N 0 М 0 и меньше с Т 4 N 0 М 0, Cтадия С по Dukes (любая Т N 1 М 0 и любая Т N 2 М 0)

Основные факторы риска развития рака толстой кишки Аденоматозные полипы Рак толстой кишки у кого либо из родственников (в 3 5 раз возрастает риск развития рака) Возраст старше 40 лет Хронический язвенный колит Колит Крона Рак толстой кишки в анамнезе Облучение таза в связи с раком простаты или шейки матки Семейный полипоз Гамартоматозные полипы (синдром Пейтца Джигерса) Иммунодефициты

Макроскопические формы рака ободочной и прямой кишки. Экзофитная - опухоли, растущие в просвет кишки Блюдцеобразная - опухоли овальной формы с приподнятыми краями и плоским дном. Эндофитная - опухоли, инфильтрирующие стенку кишки, не имеющие четких границ.
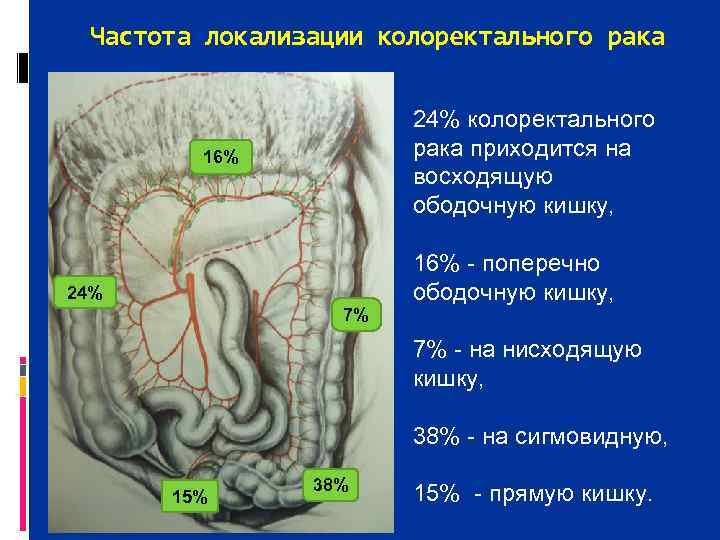
Частота локализации колоректального рака 24% колоректального 16% рака приходится на восходящую ободочную кишку, 16% поперечно 24% ободочную кишку, 7% на нисходящую кишку, 38% на сигмовидную, 38% 15% прямую кишку.

Для рака ободочной кишки характерно относительно позднее метастазирование. Эндофитные формы рака ободочной кишки дают метастазы в более ранние сроки и значительно чаще, чем экзофитные.

Клиническая картина зависит от локализации, размера опухоли и наличия метастазов. Рак правых отделов ободочной кишки: Анемия вследствие медленной кровопотери, а также действия токсических продуктов опухоли, которые всасываются в кровеносное русло в этих отделах. Нередко в брюшной полости определяется опухолевидный инфильтрат и возникают боли в животе, но из за большого диаметра проксимальных отделов ободочной кишки и жидкого содержимого острая кишечная непроходимость развивается редко и на поздних стадиях заболевания.

Клиническая картина зависит от локализации, размера опухоли и наличия метастазов. Рак левых отделов ободочной кишки: Нарушения функциональной и моторной деятельности кишки: к развитию кишечной непроходимости предрасполагают небольшой диаметр дистальных отделов ободочной кишки, плотные каловые массы и частое циркулярное поражение кишки опухолью. Патогномоничным признаком рака толстой кишки является наличие патологических примесей в стуле (темной крови, слизи).

Диагностика. Ректальное исследование Ирригоскопия Эндоскопия с биопсией: Ректороманоскопия с биопсией опухоли Колоноскопия с биопсией опухоли КТ и УЗИ, сцинтиграфия печени для исключения метастазов обзорная рентгенография органов брюшной полости Лапароскопия Проба на скрытую кровь Определение Кэаг не применяют для скрининга, но метод может быть использован при динамическом наблюдении больных с карциномой толстой кишки в анамнезе; повышенный титр указывает на рецидив или метастазирование.

Скрининговые тесты - Среди всего населения: ректальное исследование, клинический анализ крови, после 40 лет ректороманоскопия каждые 3 5 лет. Среди населения с колоректальным раком у родственников: ректороманоскопия каждые 3 5 лет начиная с 35 лет, контрастное исследование толстой кишки каждые 3 5 лет. Пациенты с язвенным колитом более 10 лет нуждаются в резекции толстой кишки, и ежегодной колоноскопии с биопсией. Пациенты с семейным полипозом резекция толстой кишки, исследование кишки через каждые 6 месяцев.
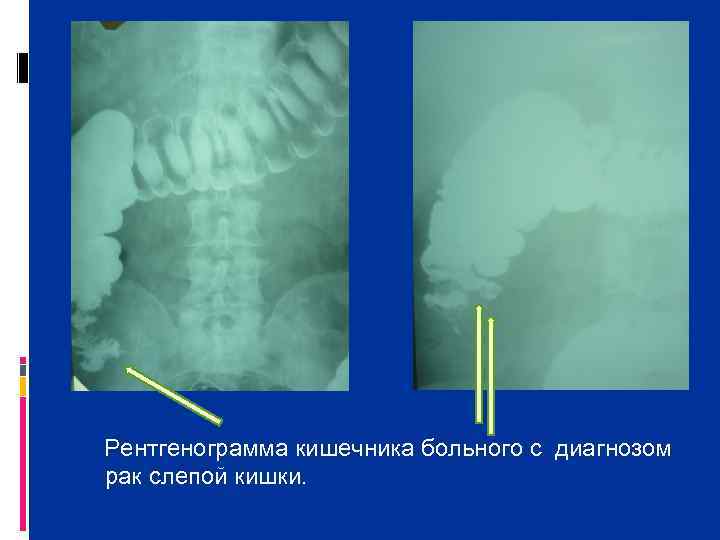
Рентгенограмма кишечника больного с диагнозом рак слепой кишки.
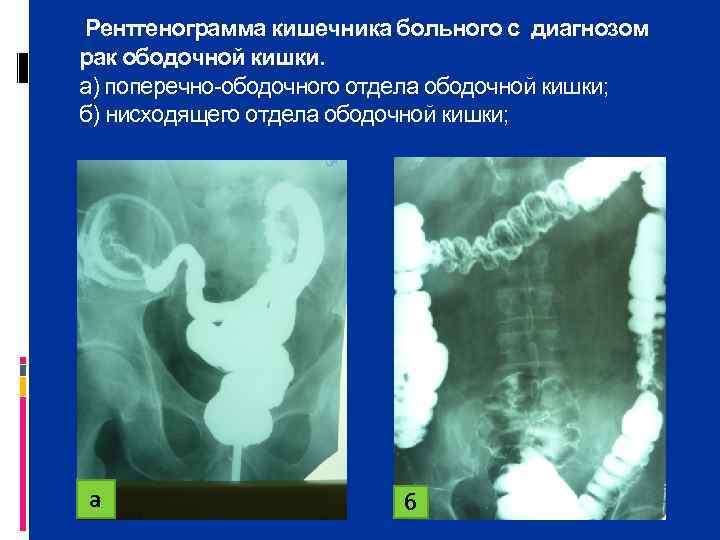
Рентгенограмма кишечника больного с диагнозом рак ободочной кишки. а) поперечно ободочного отдела ободочной кишки; б) нисходящего отдела ободочной кишки; а б
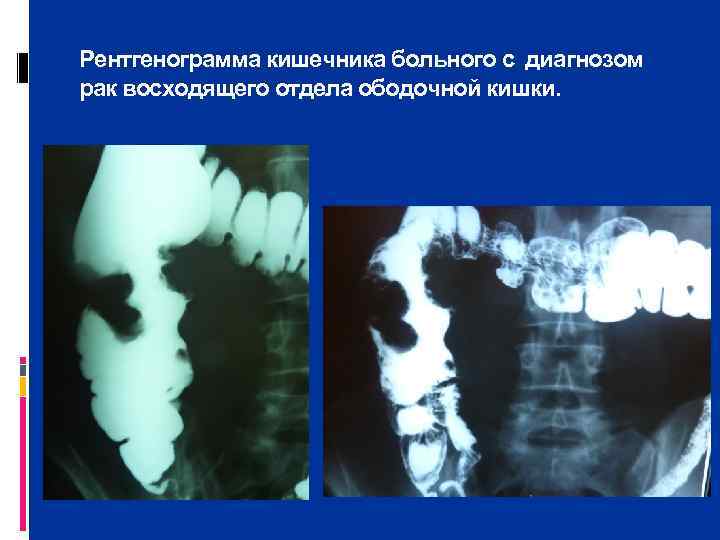
Рентгенограмма кишечника больного с диагнозом рак восходящего отдела ободочной кишки.
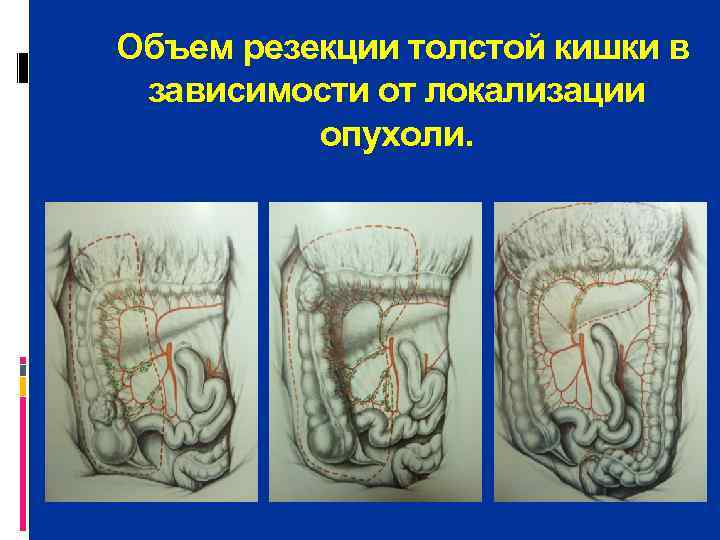
Объем резекции толстой кишки в зависимости от локализации опухоли.
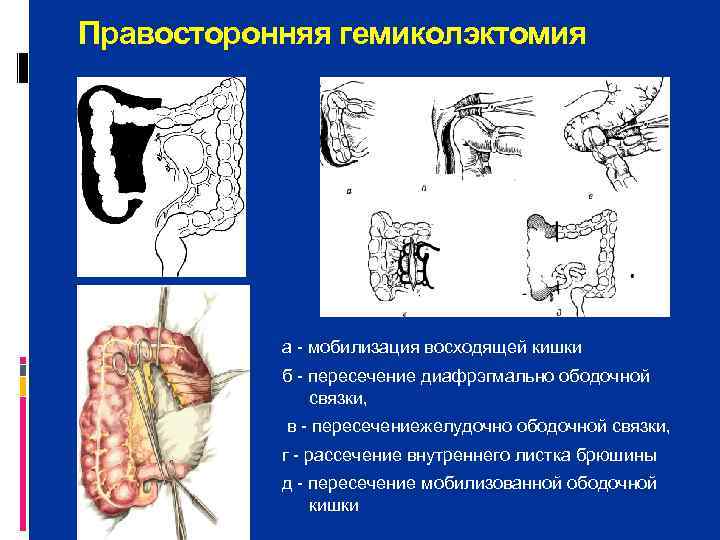
Правосторонняя гемиколэктомия а мобилизация восходящей кишки б пересечение диафрэгмально ободочной связки, в пересечениежелудочно ободочной связки, г рассечение внутреннего листка брюшины д пересечение мобилизованной ободочной кишки
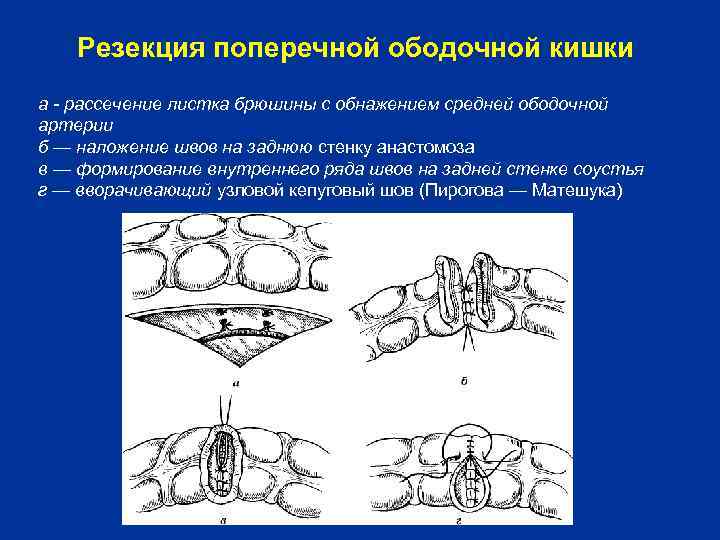
Резекция поперечной ободочной кишки а - рассечение листка брюшины с обнажением средней ободочной артерии б — наложение швов на заднюю стенку анастомоза в — формирование внутреннего ряда швов на задней стенке соустья г — вворачивающий узловой кепуговый шов (Пирогова — Матешука)
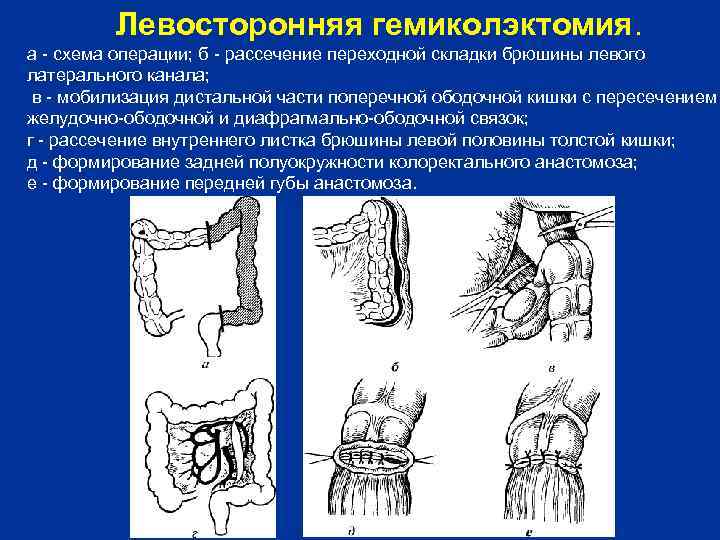
Левосторонняя гемиколэктомия. а схема операции; б рассечение переходной складки брюшины левого латерального канала; в мобилизация дистальной части поперечной ободочной кишки с пересечением желудочно ободочной и диафрагмально ободочной связок; г рассечение внутреннего листка брюшины левой половины толстой кишки; д формирование задней полуокружности колоректального анастомоза; е формирование передней губы анастомоза.
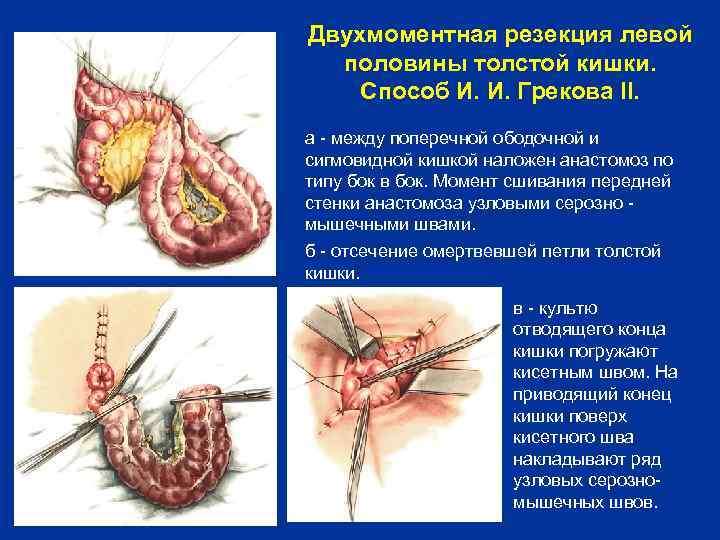
Двухмоментная резекция левой половины толстой кишки. Способ И. И. Грекова II. а между поперечной ободочной и сигмовидной кишкой наложен анастомоз по типу бок в бок. Момент сшивания передней стенки анастомоза узловыми серозно мышечными швами. б отсечение омертвевшей петли толстой кишки. в культю отводящего конца кишки погружают кисетным швом. На приводящий конец кишки поверх кисетного шва накладывают ряд узловых серозно мышечных швов.
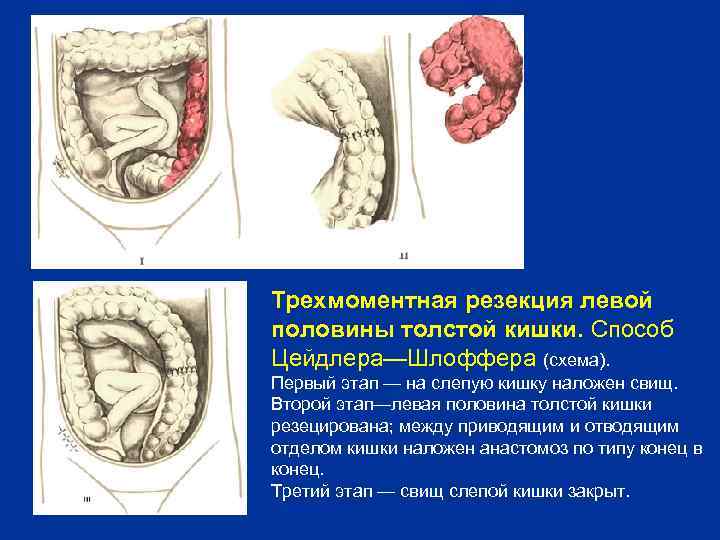
Трехмоментная резекция левой половины толстой кишки. Способ Цейдлера—Шлоффера (схема). Первый этап — на слепую кишку наложен свищ. Второй этап—левая половина толстой кишки резецирована; между приводящим и отводящим отделом кишки наложен анастомоз по типу конец в конец. Третий этап — свищ слепой кишки закрыт.

Одномоментная резекция сигмовидной кишки. Анастомоз по типу конец в конец. Наложение первого ряда узловых швов на заднюю стенку анастомоза.
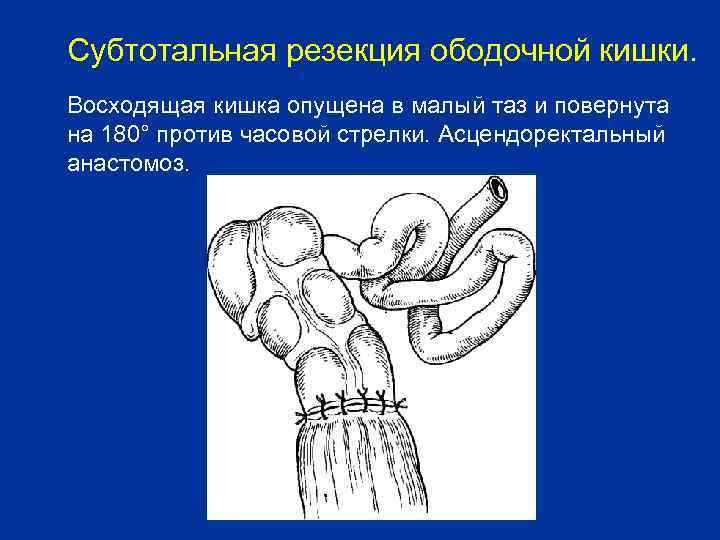
Субтотальная резекция ободочной кишки. Восходящая кишка опущена в малый таз и повернута на 180° против часовой стрелки. Асцендоректальный анастомоз.
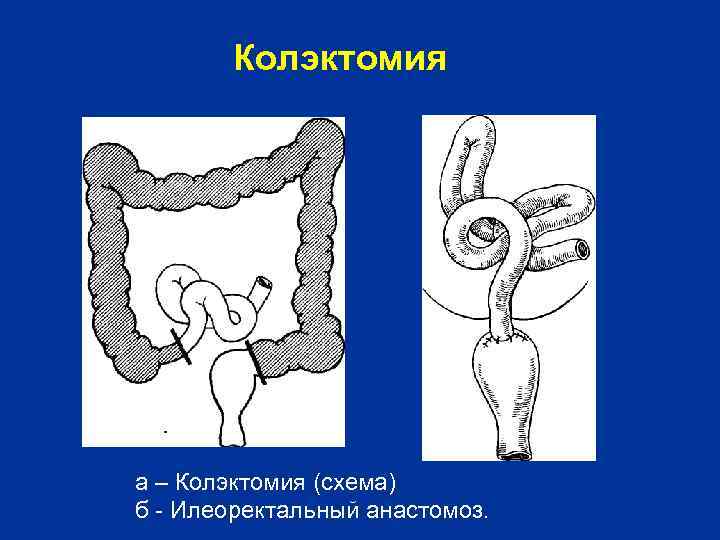
Колэктомия а – Колэктомия (схема) б Илеоректальный анастомоз.
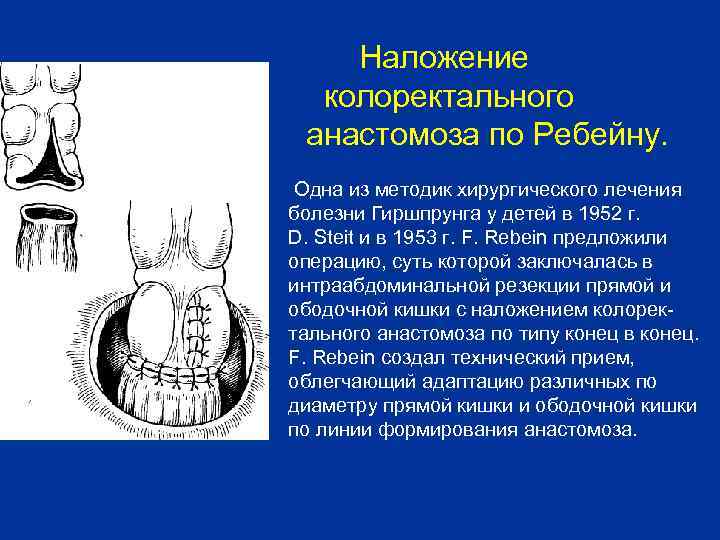
Наложение колоректального анастомоза по Ребейну. Одна из методик хирургического лечения болезни Гиршпрунга у детей в 1952 г. D. Steit и в 1953 г. F. Rebein предложили операцию, суть которой заключалась в интраабдоминальной резекции прямой и ободочной кишки с наложением колорек тального анастомоза по типу конец в конец. F. Rebein создал технический прием, облегчающий адаптацию различных по диаметру прямой кишки и ободочной кишки по линии формирования анастомоза.

Прогноз. Общая 10 летняя выживаемость составляет 45% и за последние годы существенно изменилась. При раке, ограниченном слизистой оболочкой (часто выявляют при проведении пробы на скрытую кровь или при колоноскопии), выживаемость составляет 80 90%. При опухолях, ограниченных региональными лимфатическим узлами, 50 60%. Основные факторы, влияющие на прогноз хирургического лечения рака толстой кишки: распространенность опухоли по окружности кишечной стенки, глубина прорастания, анатомическое и гистологическое строение опухоли, регионарное и отдаленное метастазирование. После резекции печени по поводу изолированных метастазов 5 летняя выживаемость составляет 25%. После резекции легких по поводу изолированных метастазов 5 летняя выживаемость составляет 20%.

ПНЕВМАТОЗ ОБОДОЧНОЙ КИШКИ Впервые газовые кисты кишечника во время операции наблюдал и описал Е. Hahn (1899). Он оперировал больного по поводу язвы желудка и при этом обнару жил газовые пузыри в стенках желудка и тонкой кишки. И. Н. Мирончик (1967) собрал в мировой литературе 90 наблюдений пневматоза кишечника у детей грудного возраста. До настоящего времени это заболевание является малоизученным. Существуют разные теории происхождения этого заболевания.

ПНЕВМАТОЗ ОБОДОЧНОЙ КИШКИ Макроскопическая картина. Количество газа в стенке кишки, количество пузырьков и их размеры могут быть самыми разнообразными, от 1 до 20 30 мм. Воздушные кисты, возникшие под серозной оболочкой кишечника, могут широко распространяться, создавая вид мыльной пены, крепитирующей под руками, воспалительная гиперемия при этом отсутствует. Микроскопически в подслизистом слое, мышечной оболочке, субсерозном слое расположены округлые кистозные полости, которые имеют выстилку из уплощенного эндотелия. Иногда образуются гигантские клетки (некоторые считают их клетками типа гигантских клеток инородных тел).

ПНЕВМАТОЗ ОБОДОЧНОЙ КИШКИ Экссудата в кистах не бывает. Соединительная ткань и мышечные волокна вокруг пузырьков газа имеют вид тонких прослоек, изредка в них встречаются единичные лимфоциты, эозинофильные лейкоциты и плазмати ческие клетки. Очень часто по соседству с пузырями в стенке кишки возникают обширные и более мелкие поля кровоизлияний. Кровь может проникать и в просвет пузырей. Мелкие пузыри, выстланные эндотелием, как правило, связаны с лимфатическими сосудами. Состав газа в пузырьках приближается по составу к атмосферному воздуху.

ПНЕВМАТОЗ ОБОДОЧНОЙ КИШКИ В начальной стадии может протекать бессимптомно. В дальнейшем появляются боли в животе неопределенного характера без четкой локализации, метеоризм, запоры или поносы. При разрыве стенки субсерозной кисты может развиться пневмоперитонеум без признаков перитонита. Пальпаторно в животе иногда определяются опухоле видные образования эластической консистенции (крупные кисты или скопления кист), иногда наблюдается крепи тация за счет как бы лопающихся мелких пузырьков. На рентгенограмме при тугом заполнении толстой кишки контрастным веществом можно обнаружить ячеистость ее контуров. При ректороманоскопии или колоноскопии в слизистой оболочке могут быть обнаружены пузырьки газа с мелкими кровоизлияниями по периферии.

ПНЕВМАТОЗ ОБОДОЧНОЙ КИШКИ Лапароскопия может выявить, но и оказать благоприят ное действие на пневматоз. При лапароскопии меняет ся давление в брюшной полости, что само по себе может привести к выздоровлению. По поводу пневматоза, даже если этот диагноз поставлен при тщательном обследовании больного, нет необходимости проводить какие либо специальные лечебные мероприятия. Газ обычно рассасывается в ближайшие дни без особых местных и общих реакций. Чаще всего диагноз устанавливают непосредственно во время оперативного вмешательства, предпринятого по поводу предполагаемого другого заболевания. Достаточно выпускание газа из кист, т. е. для восстановления проходимости кишечника.

Литература:
Заболевания ободочной кишки (слайды).ppt
- Количество слайдов: 93

