Лекция толстая кишка Прохоцкий.ppt
- Количество слайдов: 41
 Ярославская государственная медицинская академия Кафедра госпитальной хирургии ХИРУРГИЯ ТОЛСТОЙ КИШКИ Прохоцкий Алексей Николаевич Кандидат медицинских наук
Ярославская государственная медицинская академия Кафедра госпитальной хирургии ХИРУРГИЯ ТОЛСТОЙ КИШКИ Прохоцкий Алексей Николаевич Кандидат медицинских наук
 ТОЛСТАЯ КИШКА: - Слепая кишка - Восходящая ободочная кишка - Поперечно ободочная кишка Ободочная кишка - Нисходящая ободочная кишка - Сигмовидная кишка - Прямая кишка
ТОЛСТАЯ КИШКА: - Слепая кишка - Восходящая ободочная кишка - Поперечно ободочная кишка Ободочная кишка - Нисходящая ободочная кишка - Сигмовидная кишка - Прямая кишка
 СТЕНКА ТОЛСТОЙ КИШКИ - Слизистая оболочка. Выстлана однослойным цилиндрическим эпителием с большим количеством бокаловидных (слизистых) клеток. - Подслизистая оболочка. Рыхлый слой соединительной ткани, содержащий кровеносные и лимфатические сосуды - Мышечная оболочка. Состоит из пучков гладкомышечных клеток, расположенных циркулярно. Между ними имеются свободные промежутки, что обуславливает ее складчатость (гаустрацию). - Серозная оболочка. Имеет три продольных тяжа (тений): брыжеечную, сальниковую, свободную
СТЕНКА ТОЛСТОЙ КИШКИ - Слизистая оболочка. Выстлана однослойным цилиндрическим эпителием с большим количеством бокаловидных (слизистых) клеток. - Подслизистая оболочка. Рыхлый слой соединительной ткани, содержащий кровеносные и лимфатические сосуды - Мышечная оболочка. Состоит из пучков гладкомышечных клеток, расположенных циркулярно. Между ними имеются свободные промежутки, что обуславливает ее складчатость (гаустрацию). - Серозная оболочка. Имеет три продольных тяжа (тений): брыжеечную, сальниковую, свободную
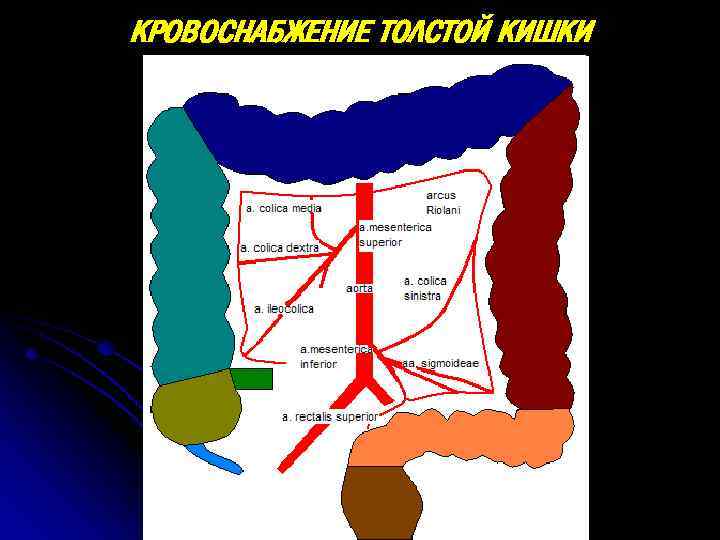 КРОВОСНАБЖЕНИЕ ТОЛСТОЙ КИШКИ
КРОВОСНАБЖЕНИЕ ТОЛСТОЙ КИШКИ
 ИННЕРВАЦИЯ ТОЛСТОЙ КИШКИ ● ЭКСТРАМУРАЛЬНАЯ Симпатическая (plexus mesentericus superior et inferior) - Парасимпатическая: до сигмовидной кишки - осуществляется блуждающим нервом (n. vagus), а сигмовидной и прямой – внутренностными тазовыми нервами (nn. splanchnici pelvini) Эти системы выполняют противоположные функции. Замедление перистальтики кишки и угнетение секреции желез происходит при раздражении симпатической , а усиление перистальтики и секреции – парасимпатической системы ● ИНТРАМУРАЛЬНАЯ - Межмышечное (ауэрбахово) - Подслизистое (майснерово)
ИННЕРВАЦИЯ ТОЛСТОЙ КИШКИ ● ЭКСТРАМУРАЛЬНАЯ Симпатическая (plexus mesentericus superior et inferior) - Парасимпатическая: до сигмовидной кишки - осуществляется блуждающим нервом (n. vagus), а сигмовидной и прямой – внутренностными тазовыми нервами (nn. splanchnici pelvini) Эти системы выполняют противоположные функции. Замедление перистальтики кишки и угнетение секреции желез происходит при раздражении симпатической , а усиление перистальтики и секреции – парасимпатической системы ● ИНТРАМУРАЛЬНАЯ - Межмышечное (ауэрбахово) - Подслизистое (майснерово)
 ОБСЛЕДОВАНИЕ ТОЛСТОЙ КИШКИ ● Пальцевой исследование прямой кишки /тактильное обследование на глубину 10 – 13 см/ ● Исследование ректальным зеркалом /визуальный осмотр а глубину 12 – 14 см/ ● Ректороманоскопия /осмотр кишки жестким ректороманоскопом на протяжении 25 – 30 см/ ● Колоноскопия /осмотр кишки гибким колоноскопом световолоконной оптикой на всем протяжении, до баугиневой заслонки/ ● Обзорная рентгенография брюшной полости /позволяет выявить признаки кишечной непроходимости и перфорации кишки/ ● Ирригоскопия /двойное контрастирование толстой кишки барием и воздухом/
ОБСЛЕДОВАНИЕ ТОЛСТОЙ КИШКИ ● Пальцевой исследование прямой кишки /тактильное обследование на глубину 10 – 13 см/ ● Исследование ректальным зеркалом /визуальный осмотр а глубину 12 – 14 см/ ● Ректороманоскопия /осмотр кишки жестким ректороманоскопом на протяжении 25 – 30 см/ ● Колоноскопия /осмотр кишки гибким колоноскопом световолоконной оптикой на всем протяжении, до баугиневой заслонки/ ● Обзорная рентгенография брюшной полости /позволяет выявить признаки кишечной непроходимости и перфорации кишки/ ● Ирригоскопия /двойное контрастирование толстой кишки барием и воздухом/
 ФУНКЦИЯ ТОЛСТОЙ КИШКИ - Всасывание электролитов и воды - Формирование каловых масс Секреция большого количества слизи, способствующей эвакуации каловых масс - Синтез кишечной микрофлорой витаминов В 12 и К -
ФУНКЦИЯ ТОЛСТОЙ КИШКИ - Всасывание электролитов и воды - Формирование каловых масс Секреция большого количества слизи, способствующей эвакуации каловых масс - Синтез кишечной микрофлорой витаминов В 12 и К -
 БОЛЕЗНЬ ГИРШПРУНГА Причина – во врожденной гипоплазии и даже аплазии межмышечных интрамуральных (ауэрбаховых и майснеровских) нервных сплетениях определенных участков толстой кишки. Пораженный отдел кишки спастически сокращен. Здесь отсутствует перистальтика и способность к расслаблению. В результате затрудняется продвижение кала через этот аганглиозный участок и развивается вторичная дилятация и гипертрофия проксимальных отделов кишки, имеющих нормальную гистоструктуру. Первые симптомы заключаются в запорах, продолжающихся несколько дней. Дефекация сопровождается выделением большого количества зловонного кала. Нередко это сопровождается отставанием в физическом развитии, анемией, снижением питания. При крайне выраженной патологии возникают явления кишечной непроходимости.
БОЛЕЗНЬ ГИРШПРУНГА Причина – во врожденной гипоплазии и даже аплазии межмышечных интрамуральных (ауэрбаховых и майснеровских) нервных сплетениях определенных участков толстой кишки. Пораженный отдел кишки спастически сокращен. Здесь отсутствует перистальтика и способность к расслаблению. В результате затрудняется продвижение кала через этот аганглиозный участок и развивается вторичная дилятация и гипертрофия проксимальных отделов кишки, имеющих нормальную гистоструктуру. Первые симптомы заключаются в запорах, продолжающихся несколько дней. Дефекация сопровождается выделением большого количества зловонного кала. Нередко это сопровождается отставанием в физическом развитии, анемией, снижением питания. При крайне выраженной патологии возникают явления кишечной непроходимости.
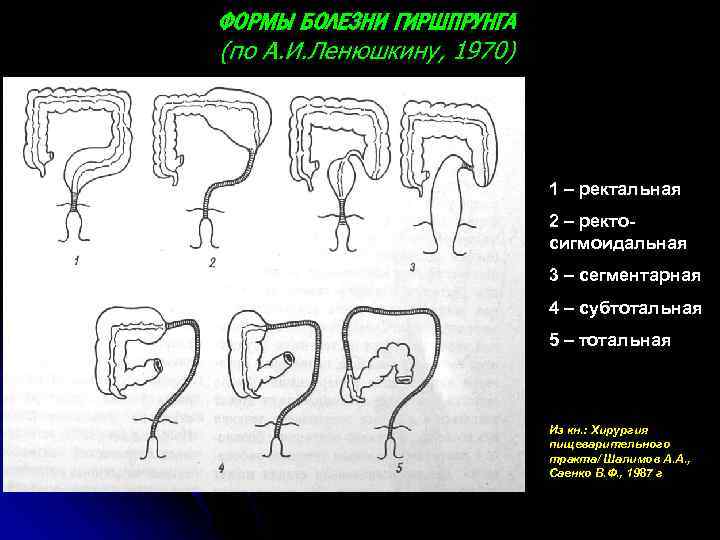 ФОРМЫ БОЛЕЗНИ ГИРШПРУНГА (по А. И. Ленюшкину, 1970) 1 – ректальная 2 – ректосигмоидальная 3 – сегментарная 4 – субтотальная 5 – тотальная Из кн. : Хирургия пищеварительного тракта/ Шалимов А. А. , Саенко В. Ф. , 1987 г
ФОРМЫ БОЛЕЗНИ ГИРШПРУНГА (по А. И. Ленюшкину, 1970) 1 – ректальная 2 – ректосигмоидальная 3 – сегментарная 4 – субтотальная 5 – тотальная Из кн. : Хирургия пищеварительного тракта/ Шалимов А. А. , Саенко В. Ф. , 1987 г
 ДИАГНОСТИКА В диагностике важное место отводится ирригоскопии, при которой выявляется спастически сокращенный, неперистальтирующий сегмент сигмовидной или прямой кишки, а проксимальные отделы – расширены. Наиболее точным методом диагностики болезни Гиршпрунга является биопсия прямой кишки. Биопсию проводят под наркозом в условиях операционной. Иссекается участок кишечника выше зубчатой линии на 3 -5 см размерами 1 х 0, 5 см, при этом необходимо иссекать кишечную стенку на всю толщину. Отсутствие ганглиев межмышечного нервного сплетения в биопсийном материале будет свидетельствовать о заболевании.
ДИАГНОСТИКА В диагностике важное место отводится ирригоскопии, при которой выявляется спастически сокращенный, неперистальтирующий сегмент сигмовидной или прямой кишки, а проксимальные отделы – расширены. Наиболее точным методом диагностики болезни Гиршпрунга является биопсия прямой кишки. Биопсию проводят под наркозом в условиях операционной. Иссекается участок кишечника выше зубчатой линии на 3 -5 см размерами 1 х 0, 5 см, при этом необходимо иссекать кишечную стенку на всю толщину. Отсутствие ганглиев межмышечного нервного сплетения в биопсийном материале будет свидетельствовать о заболевании.
 ЛЕЧЕНИЕ В настоящее время установлено, что всем больным с субкомпенсированными и декомпенсированнми формами болезни Гиршпрунга показано оперативное лечение. Консервативное лечение неэффективно. Целью операции является резекция декомпенсированных отделов ободочной кишки (расширенных отделов) и аганглионарной зоны.
ЛЕЧЕНИЕ В настоящее время установлено, что всем больным с субкомпенсированными и декомпенсированнми формами болезни Гиршпрунга показано оперативное лечение. Консервативное лечение неэффективно. Целью операции является резекция декомпенсированных отделов ободочной кишки (расширенных отделов) и аганглионарной зоны.
 НЕСПЕЦИФИЧЕСКИЙ ЯЗВЕННЫЙ КОЛИТ (НЯК) Язвенный колит – воспалительное заболевание толстой кишки, характеризующееся геморрагическигнойным воспалением, главным образом слизистой и подслизистого слоя кишечной стенки с развитием местных и системных осложнений. По настоящее время неизвестна этиология и не расшифрован патогенез неспецифического язвенного колита. Существует значительное число гипотез, связывающих возникновение этого заболевания с различными факторами инфекционными, гормональными, аллергическими, неврогенными, генетическими, сосудистыми, алиментарными и др. Воспалительный процесс при НЯК начинается со слизистой оболочки прямой и сигмовидных кишок. По мере прогрессирования заболевания, диффузному неспецифическому воспалительному процессу подвергаются проксимальные отделы толстой кишки
НЕСПЕЦИФИЧЕСКИЙ ЯЗВЕННЫЙ КОЛИТ (НЯК) Язвенный колит – воспалительное заболевание толстой кишки, характеризующееся геморрагическигнойным воспалением, главным образом слизистой и подслизистого слоя кишечной стенки с развитием местных и системных осложнений. По настоящее время неизвестна этиология и не расшифрован патогенез неспецифического язвенного колита. Существует значительное число гипотез, связывающих возникновение этого заболевания с различными факторами инфекционными, гормональными, аллергическими, неврогенными, генетическими, сосудистыми, алиментарными и др. Воспалительный процесс при НЯК начинается со слизистой оболочки прямой и сигмовидных кишок. По мере прогрессирования заболевания, диффузному неспецифическому воспалительному процессу подвергаются проксимальные отделы толстой кишки
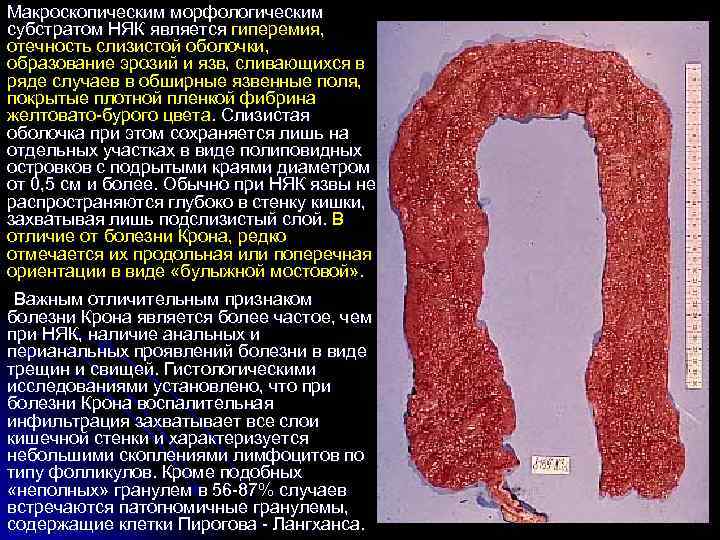 Макроскопическим морфологическим субстратом НЯК является гиперемия, отечность слизистой оболочки, образование эрозий и язв, сливающихся в ряде случаев в обширные язвенные поля, покрытые плотной пленкой фибрина желтовато-бурого цвета. Слизистая оболочка при этом сохраняется лишь на отдельных участках в виде полиповидных островков с подрытыми краями диаметром от 0, 5 см и более. Обычно при НЯК язвы не распространяются глубоко в стенку кишки, захватывая лишь подслизистый слой. В отличие от болезни Крона, редко отмечается их продольная или поперечная ориентации в виде «булыжной мостовой» . Важным отличительным признаком болезни Крона является более частое, чем при НЯК, наличие анальных и перианальных проявлений болезни в виде трещин и свищей. Гистологическими исследованиями установлено, что при болезни Крона воспалительная инфильтрация захватывает все слои кишечной стенки и характеризуется небольшими скоплениями лимфоцитов по типу фолликулов. Кроме подобных «неполных» гранулем в 56 -87% случаев встречаются патогномичные гранулемы, содержащие клетки Пирогова - Лангханса.
Макроскопическим морфологическим субстратом НЯК является гиперемия, отечность слизистой оболочки, образование эрозий и язв, сливающихся в ряде случаев в обширные язвенные поля, покрытые плотной пленкой фибрина желтовато-бурого цвета. Слизистая оболочка при этом сохраняется лишь на отдельных участках в виде полиповидных островков с подрытыми краями диаметром от 0, 5 см и более. Обычно при НЯК язвы не распространяются глубоко в стенку кишки, захватывая лишь подслизистый слой. В отличие от болезни Крона, редко отмечается их продольная или поперечная ориентации в виде «булыжной мостовой» . Важным отличительным признаком болезни Крона является более частое, чем при НЯК, наличие анальных и перианальных проявлений болезни в виде трещин и свищей. Гистологическими исследованиями установлено, что при болезни Крона воспалительная инфильтрация захватывает все слои кишечной стенки и характеризуется небольшими скоплениями лимфоцитов по типу фолликулов. Кроме подобных «неполных» гранулем в 56 -87% случаев встречаются патогномичные гранулемы, содержащие клетки Пирогова - Лангханса.
 КЛАССИФИКАЦИЯ НЯК Согласно клинической классификации выделяют: по форме течения - острую (острая и молниеносная), хроническую рецидивирующую и хроническую непрерывную; по развитию заболевания - интермиттирующую, ремиттирующую; по степени тяжести - легкую, среднетяжелую, тяжелую степени; по распространенности поражения – проктит, проктосигмоидит, субтотальное и тотальное поражение; по активности воспаления - с минимальной, умеренной, выраженной активностью; по наличию осложнений - с местными, с системными осложнениями
КЛАССИФИКАЦИЯ НЯК Согласно клинической классификации выделяют: по форме течения - острую (острая и молниеносная), хроническую рецидивирующую и хроническую непрерывную; по развитию заболевания - интермиттирующую, ремиттирующую; по степени тяжести - легкую, среднетяжелую, тяжелую степени; по распространенности поражения – проктит, проктосигмоидит, субтотальное и тотальное поражение; по активности воспаления - с минимальной, умеренной, выраженной активностью; по наличию осложнений - с местными, с системными осложнениями
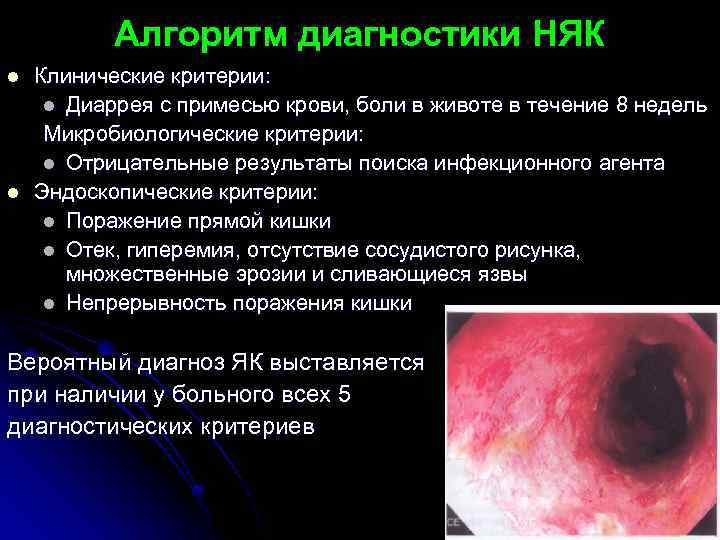 Алгоритм диагностики НЯК l l Клинические критерии: l Диаррея с примесью крови, боли в животе в течение 8 недель Микробиологические критерии: l Отрицательные результаты поиска инфекционного агента Эндоскопические критерии: l Поражение прямой кишки l Отек, гиперемия, отсутствие сосудистого рисунка, множественные эрозии и сливающиеся язвы l Непрерывность поражения кишки Вероятный диагноз ЯК выставляется при наличии у больного всех 5 диагностических критериев
Алгоритм диагностики НЯК l l Клинические критерии: l Диаррея с примесью крови, боли в животе в течение 8 недель Микробиологические критерии: l Отрицательные результаты поиска инфекционного агента Эндоскопические критерии: l Поражение прямой кишки l Отек, гиперемия, отсутствие сосудистого рисунка, множественные эрозии и сливающиеся язвы l Непрерывность поражения кишки Вероятный диагноз ЯК выставляется при наличии у больного всех 5 диагностических критериев
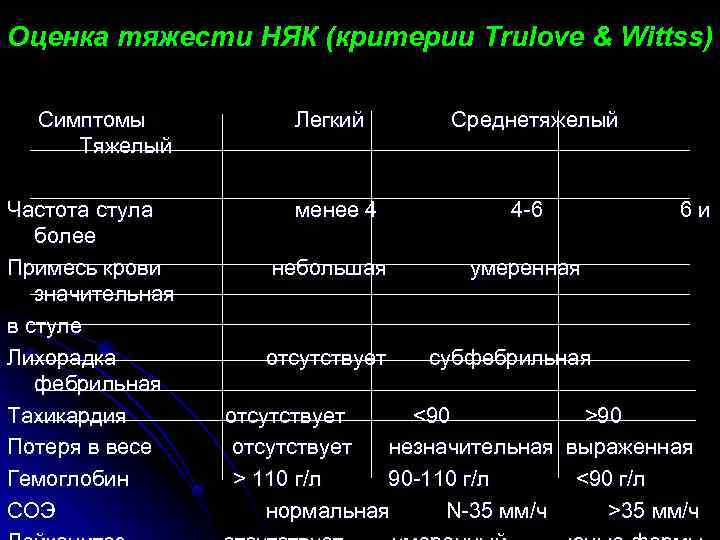 Оценка тяжести НЯК (критерии Trulove & Wittss) Симптомы Тяжелый Частота стула более Примесь крови значительная в стуле Лихорадка фебрильная Тахикардия Потеря в весе Гемоглобин СОЭ Легкий менее 4 небольшая отсутствует Среднетяжелый 4 -6 6 и умеренная субфебрильная отсутствует <90 >90 отсутствует незначительная выраженная > 110 г/л 90 -110 г/л <90 г/л нормальная N-35 мм/ч >35 мм/ч
Оценка тяжести НЯК (критерии Trulove & Wittss) Симптомы Тяжелый Частота стула более Примесь крови значительная в стуле Лихорадка фебрильная Тахикардия Потеря в весе Гемоглобин СОЭ Легкий менее 4 небольшая отсутствует Среднетяжелый 4 -6 6 и умеренная субфебрильная отсутствует <90 >90 отсутствует незначительная выраженная > 110 г/л 90 -110 г/л <90 г/л нормальная N-35 мм/ч >35 мм/ч
 Осложнения НЯК l l Кишечные l Кишечное кровотечение – 4, 5% l Токсическая дилятация – 4% l Перфорация толстой кишки – 2% l Малигнизация (при анамнезе более 15 лет – до 10%) Внекишечные проявления l Поражения печени до 30% (первично склерозирующий холангит – 3%) l Острая артропатия – 15% l Эписклерит – 5 -8% l Узловатая эритема – 2 -4% l Гангренозная пиодермия – 1 -2%
Осложнения НЯК l l Кишечные l Кишечное кровотечение – 4, 5% l Токсическая дилятация – 4% l Перфорация толстой кишки – 2% l Малигнизация (при анамнезе более 15 лет – до 10%) Внекишечные проявления l Поражения печени до 30% (первично склерозирующий холангит – 3%) l Острая артропатия – 15% l Эписклерит – 5 -8% l Узловатая эритема – 2 -4% l Гангренозная пиодермия – 1 -2%
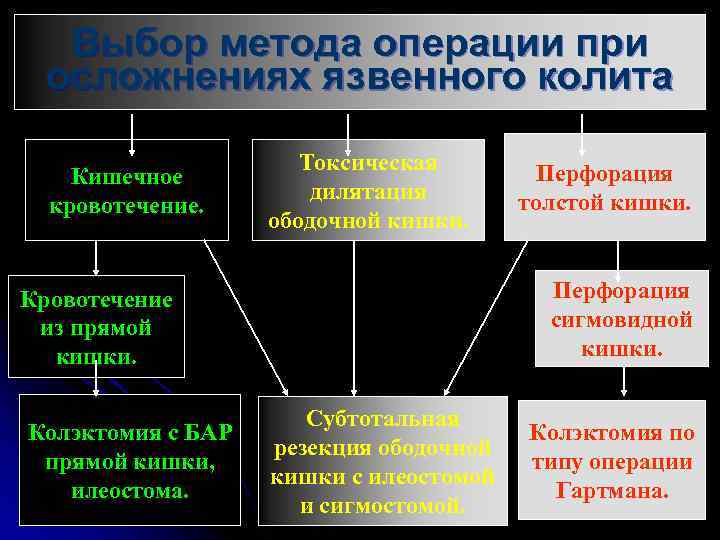 Выбор метода операции при осложнениях язвенного колита Кишечное кровотечение. Токсическая дилятация ободочной кишки. Перфорация сигмовидной кишки. Кровотечение из прямой кишки. Колэктомия с БАР прямой кишки, илеостома. Перфорация толстой кишки. Субтотальная резекция ободочной кишки с илеостомой и сигмостомой. Колэктомия по типу операции Гартмана.
Выбор метода операции при осложнениях язвенного колита Кишечное кровотечение. Токсическая дилятация ободочной кишки. Перфорация сигмовидной кишки. Кровотечение из прямой кишки. Колэктомия с БАР прямой кишки, илеостома. Перфорация толстой кишки. Субтотальная резекция ободочной кишки с илеостомой и сигмостомой. Колэктомия по типу операции Гартмана.
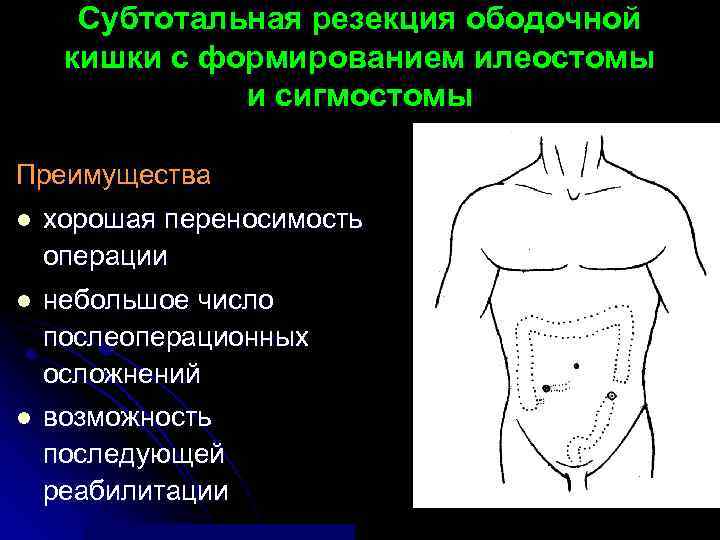 Субтотальная резекция ободочной кишки с формированием илеостомы и сигмостомы Преимущества l хорошая переносимость операции l небольшое число послеоперационных осложнений l возможность последующей реабилитации
Субтотальная резекция ободочной кишки с формированием илеостомы и сигмостомы Преимущества l хорошая переносимость операции l небольшое число послеоперационных осложнений l возможность последующей реабилитации
 Местная терапия отключенной прямой кишки после субтотальной резекции ободочной кишки Санация (проточное промывание) через сигмостому антисептическими и вяжущими растворами (фурацилин, отвары трав); l Свечи (преднизолон 10 мг, метронидазол 250 мг, салофальк 250 мг); l Микроклизмы (преднизолон 30 мг, гидрокортизон 125 мг, , метрогил 500 мг, «гипозоль» . l
Местная терапия отключенной прямой кишки после субтотальной резекции ободочной кишки Санация (проточное промывание) через сигмостому антисептическими и вяжущими растворами (фурацилин, отвары трав); l Свечи (преднизолон 10 мг, метронидазол 250 мг, салофальк 250 мг); l Микроклизмы (преднизолон 30 мг, гидрокортизон 125 мг, , метрогил 500 мг, «гипозоль» . l
 БОЛЕЗНЬ КРОНА Неспецифическое воспалительное рецидивирующее заболевание, относящееся к группе кишечных грануломатозов. Она может поражать любой отдел желудочно-кишечного тракта, от пищевода до ануса. Первоначально описана в 1932 году Кроном, Гинзбургом и Оппенгеймером как регионарный терминальный илеит, и в настоящее время чаще всего встречаются формы с поражением данной локализации. Центральным звеном патогенеза является поражение лимфатической системы с вовлечением в патологический процесс кишечной стенки и развитием гранулематозного воспаления и других тканевых изменений.
БОЛЕЗНЬ КРОНА Неспецифическое воспалительное рецидивирующее заболевание, относящееся к группе кишечных грануломатозов. Она может поражать любой отдел желудочно-кишечного тракта, от пищевода до ануса. Первоначально описана в 1932 году Кроном, Гинзбургом и Оппенгеймером как регионарный терминальный илеит, и в настоящее время чаще всего встречаются формы с поражением данной локализации. Центральным звеном патогенеза является поражение лимфатической системы с вовлечением в патологический процесс кишечной стенки и развитием гранулематозного воспаления и других тканевых изменений.
 БОЛЕЗНЬ КРОНА Морфологические изменения характеризуются утолщением стенки кишки, под серозным покровом видны сероватые бугорки, напоминающие по виду туберкуломы. Подслизистый слой резко утолщен и вызывает растяжение слизистой оболочки, последняя напоминает «булыжную мостовую» , где чередуются глубокие язвы с сохраненными участками слизистой. При хроническом течении – слизистая атрофична, имеются разрастания соединительной ткани в виде фиброзных тяжей, язвы, микроабсцессы.
БОЛЕЗНЬ КРОНА Морфологические изменения характеризуются утолщением стенки кишки, под серозным покровом видны сероватые бугорки, напоминающие по виду туберкуломы. Подслизистый слой резко утолщен и вызывает растяжение слизистой оболочки, последняя напоминает «булыжную мостовую» , где чередуются глубокие язвы с сохраненными участками слизистой. При хроническом течении – слизистая атрофична, имеются разрастания соединительной ткани в виде фиброзных тяжей, язвы, микроабсцессы.
 БОЛЕЗНЬ КРОНА В зависимости от поражения того или иного отдела пищеварительного тракта присоединяются специфические для данного органа симптомы. Осложнения: перитонит, стеноз, непроходимость, кровотечение, свищи. Является факультативным предраковым заболеванием.
БОЛЕЗНЬ КРОНА В зависимости от поражения того или иного отдела пищеварительного тракта присоединяются специфические для данного органа симптомы. Осложнения: перитонит, стеноз, непроходимость, кровотечение, свищи. Является факультативным предраковым заболеванием.
 Критерии достоверного диагноза болезни Крона (Lennard-Jones, 1976) l Рентгенологические, эндоскопические и операционные: l l l Прерывистое поражение слизистой оболочки Вовлечение в патологический процесс подвздошной кишки Кишечно-кожные свищи Перианальные проявления Глубокие продольные язвы слизистой Морфологические l l l Саркоидные гранулемы Нормальное содержание бокаловидных клеток в области воспаления Лимфоидные фолликулы в слизистой оболочке и подслизистой основе Достоверный диагноз болезни Крона выставляется при наличии 3 критериев или гранулемы + 1 критерий
Критерии достоверного диагноза болезни Крона (Lennard-Jones, 1976) l Рентгенологические, эндоскопические и операционные: l l l Прерывистое поражение слизистой оболочки Вовлечение в патологический процесс подвздошной кишки Кишечно-кожные свищи Перианальные проявления Глубокие продольные язвы слизистой Морфологические l l l Саркоидные гранулемы Нормальное содержание бокаловидных клеток в области воспаления Лимфоидные фолликулы в слизистой оболочке и подслизистой основе Достоверный диагноз болезни Крона выставляется при наличии 3 критериев или гранулемы + 1 критерий
 Базисная консервативная терапия болезни Крона Системная терапия Преднизолон -1 мг/кг/сут, Азатиоприн - 2 мг/кг/сут, Антибиотики -(цефалоспорины 4 г + метронидазол 750 мг; ципрофлоксацин 400 мг/сут), Инфузионная терапия -(50 -70 мл/кг в сутки), Коррекция белковых нарушений - (альбумин, р-ры аминокислот), Коррекция электролитных нарушений - (КCl 4 -6 г, Са. Cl 4 г), Энтеральное питание -(Модулен, Нутризон Энергия, Пептамен); Местная терапия Свечи с преднизолоном - (10 мг); Свечи с метронидазолом - (250 мг); Микроклизмы с гидрокортизоном - (60 -120 мг); Аппликации: мазь «Левомеколь» , «Метрогил желе» ;
Базисная консервативная терапия болезни Крона Системная терапия Преднизолон -1 мг/кг/сут, Азатиоприн - 2 мг/кг/сут, Антибиотики -(цефалоспорины 4 г + метронидазол 750 мг; ципрофлоксацин 400 мг/сут), Инфузионная терапия -(50 -70 мл/кг в сутки), Коррекция белковых нарушений - (альбумин, р-ры аминокислот), Коррекция электролитных нарушений - (КCl 4 -6 г, Са. Cl 4 г), Энтеральное питание -(Модулен, Нутризон Энергия, Пептамен); Местная терапия Свечи с преднизолоном - (10 мг); Свечи с метронидазолом - (250 мг); Микроклизмы с гидрокортизоном - (60 -120 мг); Аппликации: мазь «Левомеколь» , «Метрогил желе» ;
 Методы хирургического лечения болезни Крона толстой кишки 1. Операция отключения Показания: неэффективность консервативной терапии; тяжелое соматическое состояние пациента, выраженные метаболические нарушения; прогрессирование перианальных осложнений. 2. Сегментарная резекция толстой кишки Показания: тяжесть воспалительного процесса в толстой кишке; невозможность точной дифференциальной диагностики с язвенным колитом; непосредственная угроза развития осложнений (кишечное кровотечение, дилатация ободочной кишки, перфорация толстой кишки). 3. Тотальное удаление толстой кишки Показания: неэффективность консервативной терапии и ухудшение общего самочувствия; продолжение значительного воспалительного процесса в толстой кишке, формирование стриктур. 4. Сочетанная операция – илеостомия + промежностноанальная операция Показания: наличие острых или хронических недренируемых затеков в параректальной клетчатке. 5. Промежностно-анальная операция
Методы хирургического лечения болезни Крона толстой кишки 1. Операция отключения Показания: неэффективность консервативной терапии; тяжелое соматическое состояние пациента, выраженные метаболические нарушения; прогрессирование перианальных осложнений. 2. Сегментарная резекция толстой кишки Показания: тяжесть воспалительного процесса в толстой кишке; невозможность точной дифференциальной диагностики с язвенным колитом; непосредственная угроза развития осложнений (кишечное кровотечение, дилатация ободочной кишки, перфорация толстой кишки). 3. Тотальное удаление толстой кишки Показания: неэффективность консервативной терапии и ухудшение общего самочувствия; продолжение значительного воспалительного процесса в толстой кишке, формирование стриктур. 4. Сочетанная операция – илеостомия + промежностноанальная операция Показания: наличие острых или хронических недренируемых затеков в параректальной клетчатке. 5. Промежностно-анальная операция
 ДИВЕРТИКУЛЕЗ ТОЛСТОЙ КИШКИ Дивертикулез - множественные сообщающееся с полостью кишки грыжеподобные выпячивание слизистой, выходящее за пределы контуров стенки органа. Встречаются почти у 25% взрослых, большая часть приходится на возраст 50 -60 лет и старше. Этиопатогенез: - "грыжевая" теория – ослабление стенки кишки из-за старения соединительнотканных структур, замещение их мышечной ткани жировой клетчаткой, возникновение дивертикулов в местах вхождения в стенку кишки кровеносных сосудов; - дискординация сокращения продольных и циркулярных мышечных слоев кишечной стенки с повышением внутрикишечного давления, что ведет к образованию пульсионных дивертикулов в слабых местах
ДИВЕРТИКУЛЕЗ ТОЛСТОЙ КИШКИ Дивертикулез - множественные сообщающееся с полостью кишки грыжеподобные выпячивание слизистой, выходящее за пределы контуров стенки органа. Встречаются почти у 25% взрослых, большая часть приходится на возраст 50 -60 лет и старше. Этиопатогенез: - "грыжевая" теория – ослабление стенки кишки из-за старения соединительнотканных структур, замещение их мышечной ткани жировой клетчаткой, возникновение дивертикулов в местах вхождения в стенку кишки кровеносных сосудов; - дискординация сокращения продольных и циркулярных мышечных слоев кишечной стенки с повышением внутрикишечного давления, что ведет к образованию пульсионных дивертикулов в слабых местах
 Локализация дивертикулов в ободочной кишке Только в сигмовидной кишке - 26% В сигмовидной и нисходящей кишках - 47% Субтотальное распространение (до восходящей кишки) - 11% Тотальный дивертикулез - 16%
Локализация дивертикулов в ободочной кишке Только в сигмовидной кишке - 26% В сигмовидной и нисходящей кишках - 47% Субтотальное распространение (до восходящей кишки) - 11% Тотальный дивертикулез - 16%
 ДИВЕРТИКУЛЕЗ ТОЛСТОЙ КИШКИ Клинические формы заболевания: 1) дивертикулез толстой кишки без клинических проявлений. Выявляется как случайная находка; 2) дивертикулез с клиническими проявлениями, включающими боли в животе и различные нарушения функции кишечника; 3) дивертикулез с осложненным течением: дивертикулит, перфорации дивертикулов, кишечные кровотечения, непроходимость кишечника, наружные и внутренние кишечные свищи.
ДИВЕРТИКУЛЕЗ ТОЛСТОЙ КИШКИ Клинические формы заболевания: 1) дивертикулез толстой кишки без клинических проявлений. Выявляется как случайная находка; 2) дивертикулез с клиническими проявлениями, включающими боли в животе и различные нарушения функции кишечника; 3) дивертикулез с осложненным течением: дивертикулит, перфорации дивертикулов, кишечные кровотечения, непроходимость кишечника, наружные и внутренние кишечные свищи.
 ДИВЕРТИКУЛЕЗ ТОЛСТОЙ КИШКИ Осложнения: - дивертикулит: боли в животе, повышение t o, СОЭ, лейкоцитоз. При распространенном воспалительном процессе - раздражение брюшины, образование инфильтрата; - перфорация с развитием перитонита или образованием абсцесса, который может вскрываться в мочевой пузырь, уретру, влагалище, тонкую кишку с образованием внутренних свищей; - пенетрация в брыжейку, жировой подвесок, что ведет к образованию плотного, большого инфильтрата ("псевдоопухоль") с развитием обтурационной кишечной непроходимости; - кровотечение различной тяжести, при левостороннем дивертикулезе алой кровью, при правостороннем дегтеобразный стул.
ДИВЕРТИКУЛЕЗ ТОЛСТОЙ КИШКИ Осложнения: - дивертикулит: боли в животе, повышение t o, СОЭ, лейкоцитоз. При распространенном воспалительном процессе - раздражение брюшины, образование инфильтрата; - перфорация с развитием перитонита или образованием абсцесса, который может вскрываться в мочевой пузырь, уретру, влагалище, тонкую кишку с образованием внутренних свищей; - пенетрация в брыжейку, жировой подвесок, что ведет к образованию плотного, большого инфильтрата ("псевдоопухоль") с развитием обтурационной кишечной непроходимости; - кровотечение различной тяжести, при левостороннем дивертикулезе алой кровью, при правостороннем дегтеобразный стул.
 ПОЛИП – опухоль на ножке или широком основании, свисающая из стенок полого органа в его просвет 1. ВОСПАЛИТЕЛЬНЫЕ ПОЛИПЫ – разрастания слизистой оболочки в ответ на острое воспаление. Их относят к певдополипам (ложным) 2. ГИПЕРПЛАСТИЧЕСКИЕ (МИЛИАРНЫЕ) ПОЛИПЫ – мелкие полиповидные образования, возникающие в результате гиперплазии нормальной слизистой оболочки 3. ГАМАРТОМНЫЕ (ЮВЕНИЛЬНЫЕ) ПОЛИПЫ – относят к пороку развития, при непропорциональном развитии какого-либо тканевого компонента 4. 5. ВСЕ ЭТИ ПОЛИПЫ НЕ ОТНОСЯТСЯ К НЕОПЛАСТИЧЕСКИМ ОБРАЗОВАНИЯМ
ПОЛИП – опухоль на ножке или широком основании, свисающая из стенок полого органа в его просвет 1. ВОСПАЛИТЕЛЬНЫЕ ПОЛИПЫ – разрастания слизистой оболочки в ответ на острое воспаление. Их относят к певдополипам (ложным) 2. ГИПЕРПЛАСТИЧЕСКИЕ (МИЛИАРНЫЕ) ПОЛИПЫ – мелкие полиповидные образования, возникающие в результате гиперплазии нормальной слизистой оболочки 3. ГАМАРТОМНЫЕ (ЮВЕНИЛЬНЫЕ) ПОЛИПЫ – относят к пороку развития, при непропорциональном развитии какого-либо тканевого компонента 4. 5. ВСЕ ЭТИ ПОЛИПЫ НЕ ОТНОСЯТСЯ К НЕОПЛАСТИЧЕСКИМ ОБРАЗОВАНИЯМ
 4. АДЕНОМАТОЗНЫЕ ПОЛИПЫ – предраковое заболевание 5. ● ТУБУЛЯРНЫЕ (ТРУБЧАТЫЕ) АДЕНОМЫ – образования характерного розового цвета с гладкой плотной поверхностью ● ВОРСИНЧАТЫЕ АДЕНОМЫ – имеют множественные ветвеподобные выросты на своей поверхности. Вследствие выраженной насыщенности ворсинчатых аденом клетками они подвержены риску малигнизации в большей степени ● ТРУБЧАТО-ВОРСИНЧАТЫЕ АДЕНОМЫ состоят из элементов как трубчатых, так и ворсинчатых аденом
4. АДЕНОМАТОЗНЫЕ ПОЛИПЫ – предраковое заболевание 5. ● ТУБУЛЯРНЫЕ (ТРУБЧАТЫЕ) АДЕНОМЫ – образования характерного розового цвета с гладкой плотной поверхностью ● ВОРСИНЧАТЫЕ АДЕНОМЫ – имеют множественные ветвеподобные выросты на своей поверхности. Вследствие выраженной насыщенности ворсинчатых аденом клетками они подвержены риску малигнизации в большей степени ● ТРУБЧАТО-ВОРСИНЧАТЫЕ АДЕНОМЫ состоят из элементов как трубчатых, так и ворсинчатых аденом
 СИНДРОМЫ ПОЛИПОЗА ДИФФУЗНЫЙ СЕМЕЙНЫЙ ПОЛИПОЗ – аутосомное доминантное заболевание, характеризующееся наличием более чем 100 аденоматозных полипов в толстой кишке. После 40 лет у 100% больных развивается рак. Полипы обычно появляются в молодом возрасте Лечение: хирургическое – проктоколэктомия или субтотальная резекция толстой кишки с формированием илеоректального анастомоза
СИНДРОМЫ ПОЛИПОЗА ДИФФУЗНЫЙ СЕМЕЙНЫЙ ПОЛИПОЗ – аутосомное доминантное заболевание, характеризующееся наличием более чем 100 аденоматозных полипов в толстой кишке. После 40 лет у 100% больных развивается рак. Полипы обычно появляются в молодом возрасте Лечение: хирургическое – проктоколэктомия или субтотальная резекция толстой кишки с формированием илеоректального анастомоза
 СИНДРОМЫ ПОЛИПОЗА СИНДРОМ Гáрдена – разновидность семейного полипоза. Кроме полипоза толстой кишки при этом заболевании встречаются: остеомы, кисты, опухоли мягких тканей, десмоидные опухоли брюшной стенки и брыжейки кишки, периампулярный рак, рак щитовидной железы Лечение: хирургическое, аналогичное диффузному семейному полипозу СИНДРОМ Тюркό – семейный полипоз в сочетании со злокачественными опухолями ЦНС СИНДРОМ Пейтца-Егерса – гамартомные полипы по всему ЖКТ. Пигментация кожи и слизистых оболочек в области щёк, губ и на пальцах. Лечение: удаляют полипы, только проявляющиеся клиничекими симптомами. Резекцию кишки применяют крайне редко и в минимальном объеме
СИНДРОМЫ ПОЛИПОЗА СИНДРОМ Гáрдена – разновидность семейного полипоза. Кроме полипоза толстой кишки при этом заболевании встречаются: остеомы, кисты, опухоли мягких тканей, десмоидные опухоли брюшной стенки и брыжейки кишки, периампулярный рак, рак щитовидной железы Лечение: хирургическое, аналогичное диффузному семейному полипозу СИНДРОМ Тюркό – семейный полипоз в сочетании со злокачественными опухолями ЦНС СИНДРОМ Пейтца-Егерса – гамартомные полипы по всему ЖКТ. Пигментация кожи и слизистых оболочек в области щёк, губ и на пальцах. Лечение: удаляют полипы, только проявляющиеся клиничекими симптомами. Резекцию кишки применяют крайне редко и в минимальном объеме
 КЛИНИЧЕСКИЕ ФОРМЫ РАКА ТОЛСТОЙ КИШКИ - Токсикоанемическая: Слабость, утомляемоить, анемия, потеря веса. Более характерна для рака правой половины толстой кишки. - Энтероколитическая: Запоры, поносы, неустойчивый стул, вздутие кишечника, выделение слизи и крови. Более характерна для рака левой половины толстой кишки - Обтурационная: Запоры, приступообразные боли, копростаз, вздутие живота. Более характерна для рака левой половины толстой кишки - Псевдовоспалительная: Повышение температуры, боли, нарушение общего состояния. Более характерна для рака правой половины толстой кишки - Опухолевая или атипичная: Бессимптомное течение, при пальпации возможно определение опухоли
КЛИНИЧЕСКИЕ ФОРМЫ РАКА ТОЛСТОЙ КИШКИ - Токсикоанемическая: Слабость, утомляемоить, анемия, потеря веса. Более характерна для рака правой половины толстой кишки. - Энтероколитическая: Запоры, поносы, неустойчивый стул, вздутие кишечника, выделение слизи и крови. Более характерна для рака левой половины толстой кишки - Обтурационная: Запоры, приступообразные боли, копростаз, вздутие живота. Более характерна для рака левой половины толстой кишки - Псевдовоспалительная: Повышение температуры, боли, нарушение общего состояния. Более характерна для рака правой половины толстой кишки - Опухолевая или атипичная: Бессимптомное течение, при пальпации возможно определение опухоли
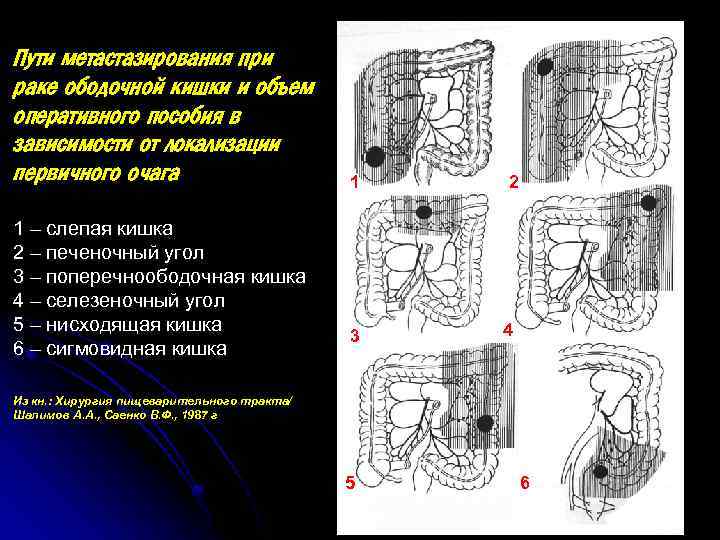 Пути метастазирования при раке ободочной кишки и объем оперативного пособия в зависимости от локализации первичного очага 1 – слепая кишка 2 – печеночный угол 3 – поперечноободочная кишка 4 – селезеночный угол 5 – нисходящая кишка 6 – сигмовидная кишка 1 3 2 4 Из кн. : Хирургия пищеварительного тракта/ Шалимов А. А. , Саенко В. Ф. , 1987 г 5 6
Пути метастазирования при раке ободочной кишки и объем оперативного пособия в зависимости от локализации первичного очага 1 – слепая кишка 2 – печеночный угол 3 – поперечноободочная кишка 4 – селезеночный угол 5 – нисходящая кишка 6 – сигмовидная кишка 1 3 2 4 Из кн. : Хирургия пищеварительного тракта/ Шалимов А. А. , Саенко В. Ф. , 1987 г 5 6
 КИШЕЧНЫЕ СВИЩИ Классификация П Д Колчаногова, 1957 ☼ Врожденные Приобретенные (лечебные, травматические, прочие) ☼ Наружные Внутренние ☼ Губовидные Трубчатые ☼ Высокие (желудок, тонкая кишка) Низкие (толстокишечные) ☼ Полные Неполные ☼ Сформированные Несформированные ☼ Осложненные Неосложненные
КИШЕЧНЫЕ СВИЩИ Классификация П Д Колчаногова, 1957 ☼ Врожденные Приобретенные (лечебные, травматические, прочие) ☼ Наружные Внутренние ☼ Губовидные Трубчатые ☼ Высокие (желудок, тонкая кишка) Низкие (толстокишечные) ☼ Полные Неполные ☼ Сформированные Несформированные ☼ Осложненные Неосложненные
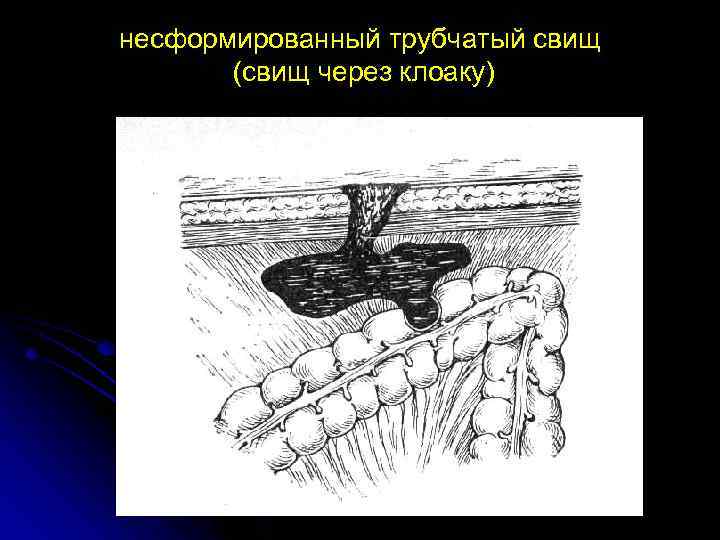 несформированный трубчатый свищ (свищ через клоаку)
несформированный трубчатый свищ (свищ через клоаку)
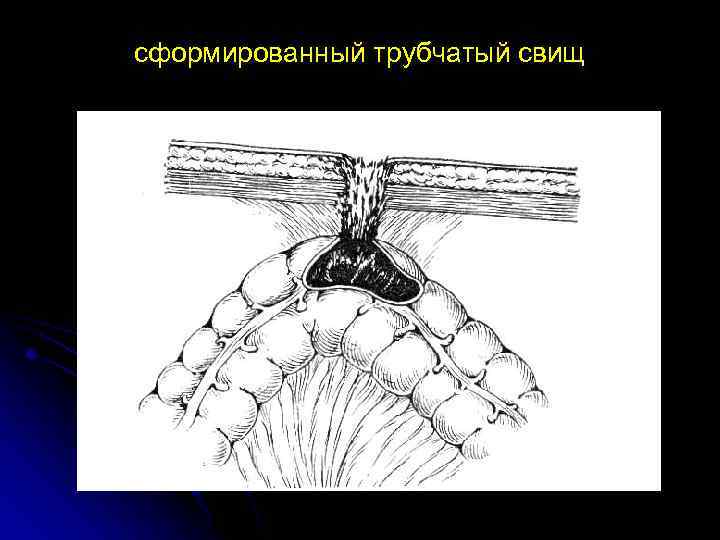 сформированный трубчатый свищ
сформированный трубчатый свищ
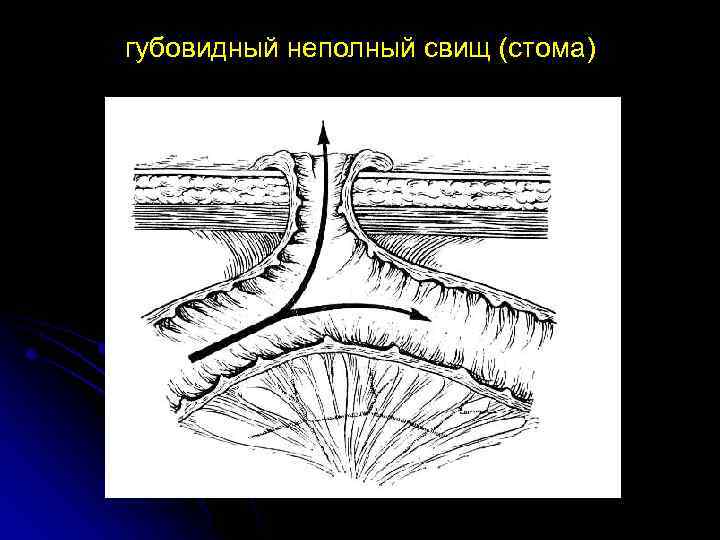 губовидный неполный свищ (стома)
губовидный неполный свищ (стома)
 КИШЕЧНЫЕ СВИЩИ Классификация П Д Колчаногова, 1957 ☼ Врожденные Приобретенные (лечебные, травматические, прочие) ☼ Наружные Внутренние ☼ Губовидные Трубчатые ☼ Высокие (желудок, тонкая кишка) Низкие (толстокишечные) ☼ Полные Неполные ☼ Сформированные Несформированные ☼ Осложненные Неосложненные
КИШЕЧНЫЕ СВИЩИ Классификация П Д Колчаногова, 1957 ☼ Врожденные Приобретенные (лечебные, травматические, прочие) ☼ Наружные Внутренние ☼ Губовидные Трубчатые ☼ Высокие (желудок, тонкая кишка) Низкие (толстокишечные) ☼ Полные Неполные ☼ Сформированные Несформированные ☼ Осложненные Неосложненные


