Хронический панкреатит.ppt
- Количество слайдов: 55

Хронический панкреатит: клиника, диагностика, тактика ведения больных. Гл. внештатный гастроэнтеролог Прив. ЖД, зав. отделением гастроэнтерологии НУЗ ДКБ, к. м. н. Логинов С. В.

Хронический панкреатит - группа хронических заболеваний поджелудочной железы различной, преимущественно воспалительной природы, с фазово –прогрессирующими очаговыми, сегментарными или диффузными дегенеративными или деструктивными изменениями ее экзокринной ткани, атрофией железистых элементов (панкреоцитов) и замещением их соединительной (фиброзной) тканью, изменениями в протоковой системе поджелудочной железы с образованием кист и конкрементов, с различной степенью нарушения экзокринной и эндокринной функций. Nair R. J. , Lawler L. , Miller M. R. Chronic Pancreatitis // Am Fam Physician. – 2007. Калинин А. В. , 2001. Минушкин О. Н. , 2002.

Частота хронического панкреатита среди населения различных стран варьирует от 0, 2 до 0, 68%. Заболевание диагностируется у 6– 8% гастроэнтерологических больных. В развитых странах хронический панкреатит заметно «помолодел» : средний возраст пациентов, у которых устанавливают этот диагноз, снизился с 50 до 39 лет, среди больных на 30% увеличилась доля женщин. Ежегодно выявляется 8 новых случаев на 100000 населения. Возросла доля алкогольного панкреатита с 40 до 75%.

В России наблюдается еще более драматичный рост заболеваемости распространенность хронического панкреатита среди взрослых составляет 27 – 50 случаев на 100000 населения. Охлобыстин А. В. , Буклис Э. Р. , 2003. Самсонов А. А. , 2007. ? ? ?

Факторы риска: - гиперлипидемия; - гиперкальциемия; - сахарный диабет, - курение, - употребление кофе, - нитраты и нитриты, используемые в сельском хозяйстве, - некоторые промышленные агенты и химические вещества, - соли тяжелых металлов (стронций, цинк, свинец).
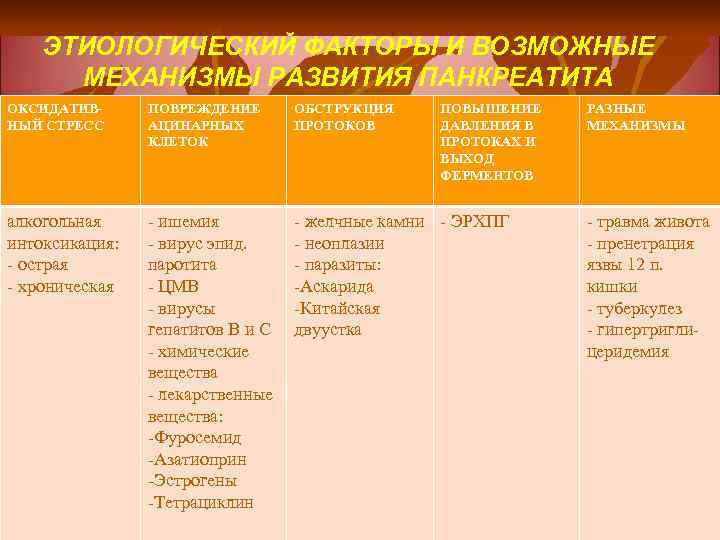
ЭТИОЛОГИЧЕСКИЙ ФАКТОРЫ И ВОЗМОЖНЫЕ МЕХАНИЗМЫ РАЗВИТИЯ ПАНКРЕАТИТА ОКСИДАТИВНЫЙ СТРЕСС ПОВРЕЖДЕНИЕ АЦИНАРНЫХ КЛЕТОК ОБСТРУКЦИЯ ПРОТОКОВ ПОВЫШЕНИЕ ДАВЛЕНИЯ В ПРОТОКАХ И ВЫХОД ФЕРМЕНТОВ алкогольная интоксикация: - острая - хроническая - ишемия - вирус эпид. паротита - ЦМВ - вирусы гепатитов В и С - химические вещества - лекарственные вещества: -Фуросемид -Азатиоприн -Эстрогены -Тетрациклин - желчные камни - ЭРХПГ - неоплазии - паразиты: -Аскарида -Китайская двуустка РАЗНЫЕ МЕХАНИЗМЫ - травма живота - пренетрация язвы 12 п. кишки - туберкулез - гипертриглицеридемия

Патологические состояния, возникающие у больных после холецистэктомии I. Функциональные расстройства сфинктера Одди (в результате потери функционирующего желчного пузыря) II. Билиарная гипертензия с наличием органических препятствий току желчи: n Холедохолитиаз ( рецидивный (5 -20%), резидуальный (5 -10%)) n Стеноз большого дуоденального сосочка (БДС), недостаточность БДС n Стриктуры желчных протоков, несостоятельность желчеотводящих анастомозов (6, 5 -20%) III. Существующие заболевания пищеварительного тракта, имеющиеся до холецистэктомии или развившиеся после неё: n Хронический панкреатит n Язвенная болезнь желудка или двенадцатиперстной кишки n Грыжи пищеводного отверстия диафрагмы n Нарушение моторики тонкой или толстой кишки Э. П. Яковенко, 2000 г.

Классификация хронического панкреатита (Ивашкин В. Т. и соавт. , 1990 г. ) 1. По морфологическим признакам: 1) интерстициально–отечный; 2) паренхиматозный; 3) фиброзно–склеротический; 4) гиперпластический (псевдотуморозный); 5) кистозный. 2. По клиническим проявлениям: 1) болевой; 2) гипосекреторный; 3) астеноневротический (ипохондрический); 4) латентный; 5) сочетанный. 3. По характеру клинического течения: 1) редко рецидивирующий; 2) часто рецидивирующий; 3) персистирующий. 4. По этиологии: 1) билиарнозависимый; 2) алкогольный; 3) дисметаболический; 4) инфекционный; 5) лекарственный; 6) идиопатический.

5. Осложнения: 1) нарушения оттока желчи; 2) портальная гипертензия; 3) инфекционные (холангит, абсцессы); 4) воспалительные (киста, парапанкреатит, «ферментативный холецистит» , эрозивный эзофагит); 5) гастро– дуоденальные кровотечения; 6) выпотной плеврит, пневмония, острый респираторный дистресс–синдром, паранефрит, острая почечная недостаточность; 7) эндокринные нарушения (сахарный диабет, гипогликемические состояния).

Клиника 1. Абдоминальный болевой синдром постоянный или приступообразный характер болей, возникают во время или после еды, локализация – эпигастрий, при обструкции протоков – опоясывающие боли, иррадиация в спину, сопровождаются тошнотой или рвотой, не приносящей облегчения, купирование болей достигается приемом ИПП, спазмолитиков; 2. Синдром экзокринной недостаточности метеоризм, панкреатогенная диарея (полифекалия, фрагменты непереваренной пищи, «жирный блеск» ), анорексия, снижение массы тела; 3. Воспалительно–деструктивный синдром воспаление, склероз и кистообразование могут сопровождаться сдавливанием холедоха, развитием желтухи с ахолией, кожным зудом. Желтуха появляется или увеличивается чаще после болевого приступа, носит рецидивирующий характер. Гипербилирубинемия за счет конъюгированной фракции отмечается у 1/3 больных. 4. Инкреторная недостаточность панкреатогенный сахарный диабет, гипогликемические состояния. «Псевдопанкреатическая триада» : гипергликемия, сухость во рту и жажда без кетоацидоза.

Симптомы нарушения пищеварения и всасывания и механизмы их развития Клинические признаки Механизм развития Мышечная слабость, отеки Нарушение гидролиза белков и абсорбции аминокислот Переваривание углеводов интестинальной микрофлорой Метеоризм, урчание, обильное отхождение газов Абдоминальные боли Повышение внутрикишечного давления. Структурные изменения кишечной стенки, лимфоузлов, поджелудочной железы.
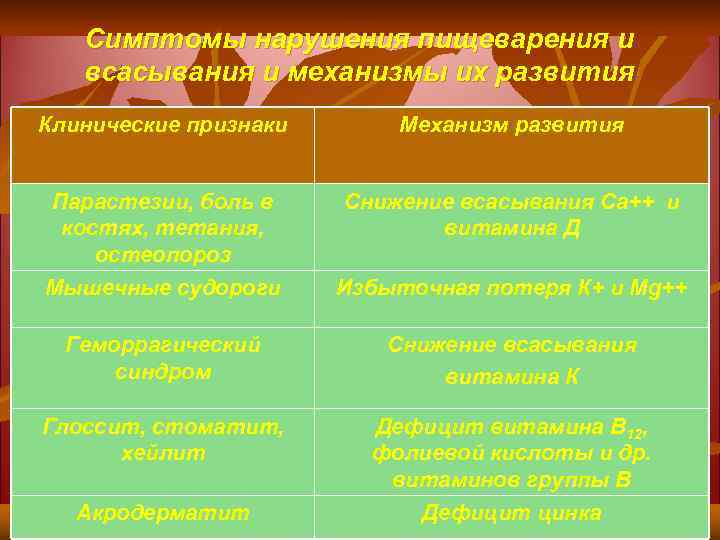
Симптомы нарушения пищеварения и всасывания и механизмы их развития Клинические признаки Механизм развития Парастезии, боль в костях, тетания, остеопороз Снижение всасывания Са++ и витамина Д Мышечные судороги Избыточная потеря К+ и Мg++ Геморрагический синдром Снижение всасывания витамина К Глоссит, стоматит, хейлит Дефицит витамина В 12, фолиевой кислоты и др. витаминов группы В Акродерматит Дефицит цинка
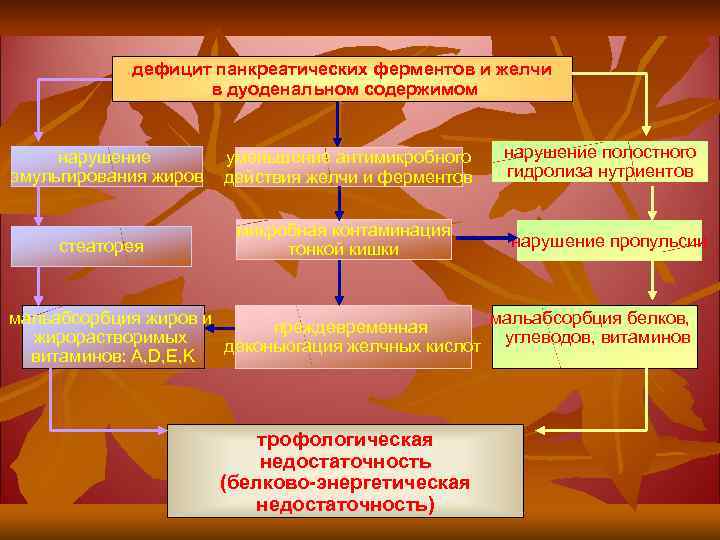
дефицит панкреатических ферментов и желчи в дуоденальном содержимом нарушение эмульгирования жиров уменьшение антимикробного действия желчи и ферментов стеаторея микробная контаминация тонкой кишки нарушение полостного гидролиза нутриентов нарушение пропульсии мальабсорбция белков, мальабсорбция жиров и преждевременная жирорастворимых деконьюгация желчных кислот углеводов, витаминов: A, D, E, K трофологическая недостаточность (белково-энергетическая недостаточность)

Диагностика 1. ОАК: в ряде случаев умеренный лейкоцитоз, увеличение СОЭ; 2. ОАМ: наличие билирубина, повышение уровня а-амилазы при обострении и снижение при склерозирующей форме; 3. БАК: увеличение уровня а-амилазы, липазы, трипсина, ɤглобулинов, билирубина за счет конъюгированной фракции при желтухе, глюкозы при нарушении инкреторной функции (склерозирующая форма); 4. копрограмма: полифекалия (более 400 гр/сут), мазеподобная консистенция, непереваренная клетчатка, стеаторея, креаторея, амилорея; 5. рентгенография, гипотоническая дуоденография: признаки увеличения головки, кальцинаты, дискинези 12 п. к. или дуоденостаз;

6. УЗИ позволяет определять изменения размеров ПЖ, изменение ее эхогенности (понижение и/или повышение), неровность контура, псевдокисты, кальциноз, отсутствие изменений на ранних стадиях заболевания. Различным вариантом ХП присуща различная картина. Отечно-интерстициальный вариант: увеличение размеров железы, наличие участков низкой плотности, нечеткость контуров железы за счет отека парапанкреатической клетчатки. Паренхиматозный ХП: нормальные размеры железы, умеренное ее уплотнение, волнистость контуров. Фиброзно-склеротический ХП : выраженное увеличением плотности железы, иногда с включением участков известковой плотности; неравномерное уменьшение размеров железы, нередки деформации и расширения крупных протоков. Кистозная форма ХП: мелкие кисты (до 15 мм), размеры железы нередко бывают увеличены, часто деформации и расширения протоков. Псевдотуморозный вариант: локальные изменения, чаще в области головки, на контуре железы дополнительное образование, в зоне этого поражения участки уплотнения чередуются с небольшими зонами низкой плотности, а также с выраженной деформацией протоков, остальные отделы железы могут быть мало измененными. УЗИ выявляет четкие изменения в железе у 60 -70% больных ХП, поэтому метод неприменим для исключения заболевания.

7. Компьютерная томография (КТ) поджелудочной железы. Частично из-за ее дороговизны применяется в основном в случаях подозрительных в отношении возможной карциномы ПЖ. При неосложненных формах хронического панкреатита диагностическая информация близка к таковой, полученной при УЗИ. Только лишь в 515%, данные КТ существенно превосходят данные УЗИ. Это превосходство особенно заметно при псевдоопухолевых и кистозных формах ХП. При карциномах ПЖ диагностическая эффективность близка к 85%, особенно при повторных исследованиях. Иногда опухоль, обнаруженная при ультразвуковом исследовании не видна при КТ. У больных, подозрительных в отношении опухоли железы, при отрицательных результатах одного метода желательно выполнение второго вида исследования. 8. Магнитно-резонансовая томография (МРТ). Роль исследования при заболеваниях ПЖ растет, чувствительность МРТ по выявлению фиброза железы повышает ее диагностическую ценность. На установках последнего поколения выполняется МРХПГ, которая позволяет наглядно визуализировать нормальные и патологически измененные панкреатические и желчные протоки.

9. ФЭГДС - косвенные признаки патологии ПЖ: 1. Экзогастральная деформация (выбухание) задней стенки тела желудка - свидетельство увеличенной в размерах железы. 2. Признаки воспаления слизистой и дискинезии постбульбарного отдела ДПК. 3. Выявление признаков дуоденального папиллита (частого спутника ХП). При ФЭГДС выявляются спутники ХП - гастродуоденальные язвы и РЭ. 10. ЭРХПГ - комбинированное рентгеноэндоскопическое исследование. Позволяет обнаружить сужения и расширения ВП, которые характерны для тяжелых форм ХП. Наибольшая информация при раке ПЖ, если при этом поражается ВП. Показания для проведения ЭРПХГ: - подозрения на карциному ПЖ; - тяжелые формы ХП, которые в дальнейшем предполагается оперировать - особенно панкреатиты у больных после операции на желчном пузыре и протоках, и ХП протекающие с упорным болевым синдромом и похуданием; - псевдоопухолевые формы ХП. Осложнения ЭРПХГ: а) острый панкреатит; б) холангит. ЭРХПГ неинформативна у 20 -40% обследованных.

Алкогольный панкреатит: диагностика. Распознать его природу трудно. При сборе анамнеза больной часто заявляет, что пьет, "как все, не больше". Тем не менее, пациент с алкогольным ХП потребляет алкоголя существенно больше, чем это регламентируется современными медицинскими постулатами. Поджелудочная железа большинства людей более чувствительна к алкоголю, чем печень. "Печеночные дозы" должны быть уменьшены вдвое. Токсичные в отношении печени дозы алкоголя для мужчин Доза Количество этанола Временной отрезок Относительно безопасная 210 мл (530 мл водки) неделя Опасная 80 -160 мл (200 -400 мл водки) сутки Очень опасная Более 160 мл (более 400 мл водки) сутки Для женщин дозы составляют 2/3 доз для мужчин.

Возможности уточнения этиологии хронического алкогольного панкреатита Данные клинических, лабораторных и инструментальных исследований Положительный результат, (%) Анализ сведений, сообщаемых больным 15 -20 Внешние признаки хронической интоксикации алкоголем 50 Характерный признак алкогольной гепатопатии - маркер алкогольной интоксикации безуглеводистый трансферрин 80 -90 Резкий подъем активности амилазы, аминотрансфераз и глютаматдегидрогеназы в сыворотке крови вслед за приемом токсической дозы алкоголя 70 -80

Пример формулировки диагноза n n Хронический билиарный панкреатит, паренхиматозный, болевая форма, редко рецидивирующее течение, стадия обострения. Хронический алкогольный панкреатит, фиброзно-склеротический, часто рецидивирующее течение, стадия обострения. Инсулинозависимый сахарный диабет средней степени тяжести.

Цели лечения при хроническом панкреатите Как правило, врачу при лечении пациента с хроническим панкреатитом требуется: 1) устранить: n n абдоминальную боль; симптомы экзокринной недостаточности; 2)восстановить белково-энергетический статус организма.

Немедикаментозное лечение n n n Абстиненция при алкогольном панкреатите. Первые 2 -3 дня при выраженном обострении голодная диета, либо минимизация рациона с частым дробным приемом пищи, приготовленной в вареном виде или на пару, по показаниям парентеральное питание, нутритивная поддержка при участиии врача-диетолога, нутрициолога, щелочное питье (дегазированная минеральная вода – «Боржоми» , «Ессентуки № 2, 4» ).

Устранение боли n n Ферментные средства Антисекреторные препараты Антацидные, энтеросорбирующие средства Спазмолитики, анальгетики

Механизм анальгетического эффекта панкреатических ферментов при хроническом панкреатите Увеличение интрадуоденального уровня протеолитических ферментов Инактивация трипсином холецистокинин-релизинг фактора Снижение выделения холецистокинина Снижение панкреатической секреции Уменьшение внутрипротокового и тканевого давления Купирование болевого синдрома


ТРЕБОВАНИЯ К ИДЕАЛЬНОМУ ФЕРМЕНТНОМУ ПРЕПАРАТУ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ 1. Оптимальное состав ферментов в физиологической пропорции 2. Кислотоустойчивость 3. Равномерное и быстрое перемешивание с пищей 4. Одновременный пассаж с пищей через привратник и пилорический сфинктер 5. Быстрое и 100 % высвобождение ферментов в двенадцатиперстной кишке 6. Безопасность
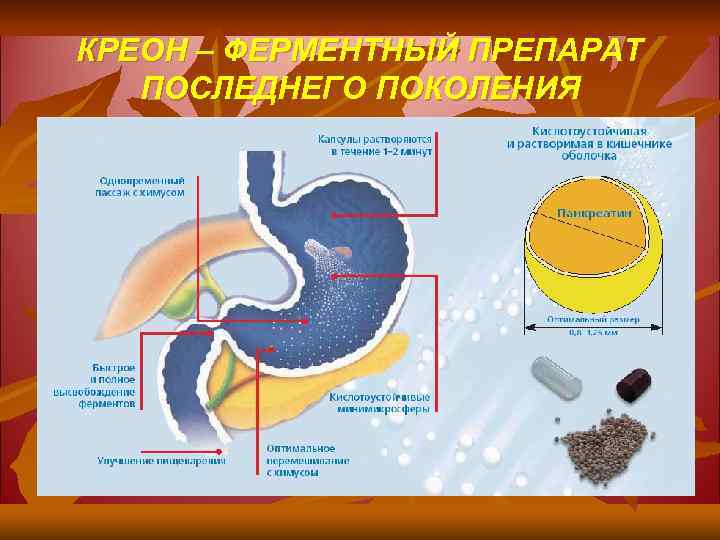
КРЕОН – ФЕРМЕНТНЫЙ ПРЕПАРАТ ПОСЛЕДНЕГО ПОКОЛЕНИЯ
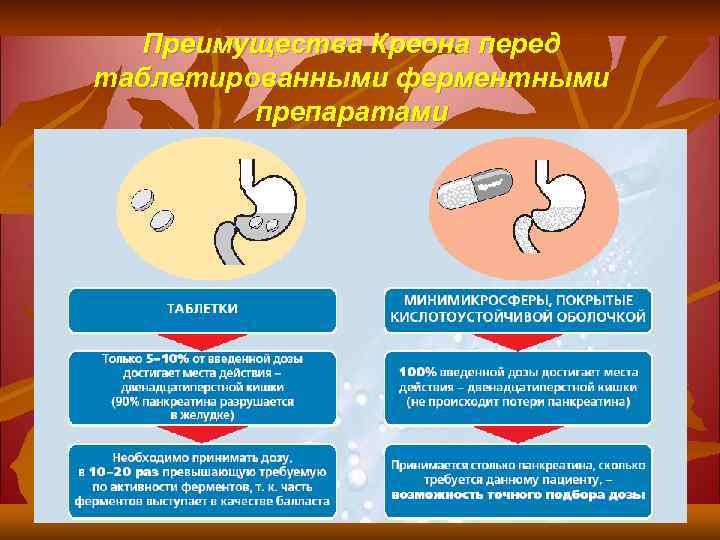
Преимущества Креона перед таблетированными ферментными препаратами
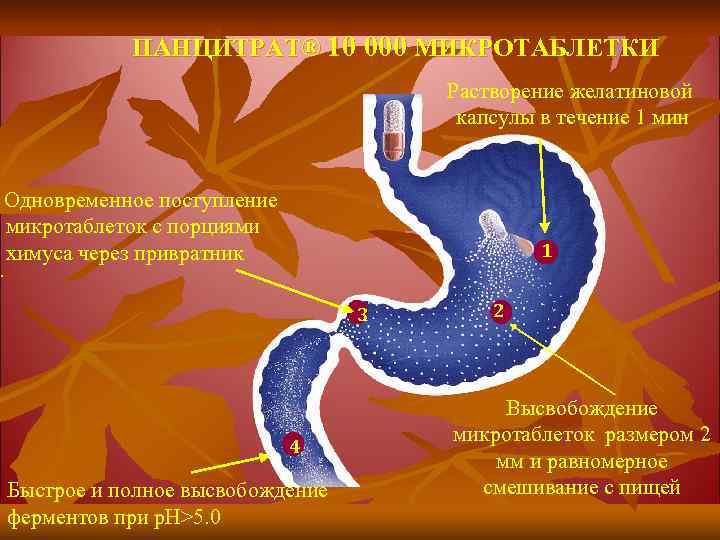
ПАНЦИТРАТ® 10 000 МИКРОТАБЛЕТКИ Растворение желатиновой капсулы в течение 1 мин Одновременное поступление микротаблеток с порциями химуса через привратник 1 . 3 4 Быстрое и полное высвобождение ферментов при р. Н>5. 0 2 Высвобождение микротаблеток размером 2 мм и равномерное смешивание с пищей

Панцитрат® и Креон® соответствуют современным требованиям к идеальному препарату для заместительной ферментной терапии Требования Панцитрат®, Креон® Высокое содержание липазы в препарате Липаза 10 000 ЕД, липаза 25 000 ЕД Кислотоустойчивость Микротаблетки Панцитрата и минимикросферы Креона покрыты энтеросолюбильной оболочкой, поэтому они не разрушаются в желудке, что обеспечивает полноценное высвобождение ферментов в ДПК Равномерное и быстрое перемешивание с пищей и одновременная эвакуация в ДПК, что определяется оптимальным размером микротаблеток и минимикросфер в капсуле препарата (менее 2, 0 мм) Быстрое и 100 % высвобождение ферментов в ДПК Распад микротаблетки и начало действия ферментов (вкл. липазу) при p. H ДПК ≥ 5, 0. Полное высвобождение и максимальная активность липазы при p. H 6, 8 Безопасность Благоприятный профиль переносимости препарата Из доклада проф. И. В. Маева на заседании Гастро. Школы 16 марта 2008 и др.
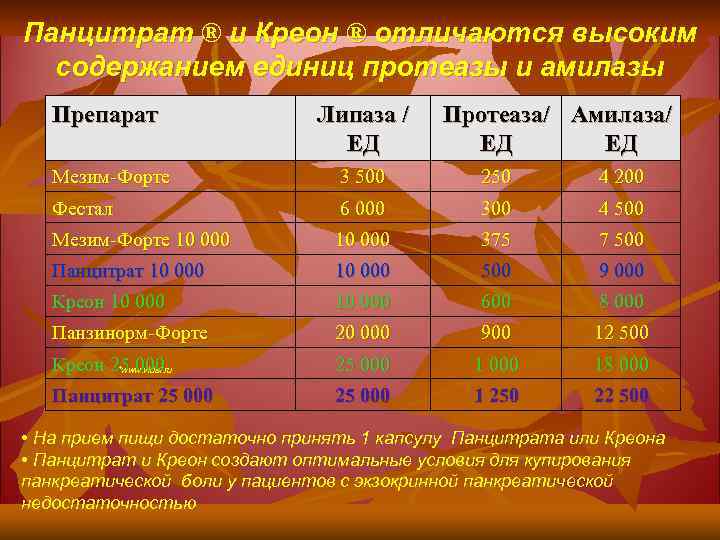
Панцитрат ® и Креон ® отличаются высоким содержанием единиц протеазы и амилазы Препарат Липаза / Протеаза/ Амилаза/ ЕД ЕД ЕД Мезим-Форте 3 500 250 4 200 Фестал 6 000 300 4 500 Мезим-Форте 10 000 375 7 500 Панцитрат 10 000 500 9 000 Креон 10 000 600 8 000 Панзинорм-Форте 20 000 900 12 500 Креон 25 000 *www. vidal. ru 25 000 18 000 Панцитрат 25 000 1 250 22 500 • На прием пищи достаточно принять 1 капсулу Панцитрата или Креона • Панцитрат и Креон создают оптимальные условия для купирования панкреатической боли у пациентов с экзокринной панкреатической недостаточностью

Дозы микротаблеток или минимикросфер панкреатина для коррекции экзокринной панкреатической недостаточности (рекомендации Немецкой гастроэнтерологической ассоциации) ЕД липазы Завтрак (основной прием пищи) 1 -й перекус Обед (основной прием пищи) 2 -й перекус/чай Ужин (основной прием пищи) 3 -й перекус 25, 000 -40, 000 10, 000 -20, 000 25, 000 -40, 000 10, 000 -25, 000 -40, 000 10, 000 -20, 000 Итого: 105 000 – 185 000 ЕД липазы / сут Layer, P. & Keller, J. Lipase supplementation therapy: standards, alternatives, and perspectives. Pancreas 2003
Способ применения: n Внутрь до и/или во время еды, не разжевывая n Принимается 3 -6 раз в день по 1 капсуле 10 000 – - 40000 ЕД Противопоказания*: n Повышенная чувствительность к компонентам препарата n Острый панкреатит (* относятся ко всему классу)

Оптимизация ферментной заместительной терапии с целью коррекции трофологической недостаточности У пациентов с хроническим панкреатитом часто требуется коррекция дозы ферментного препарата с целью восстановления нутритивного статуса, и доза препарата, купирующая стеаторею и диарею, не всегда является достаточной. Стартовая доза полиферментного препарата у больных с симптомами белково-энергетической недостаточности 40000 -50000 Ед. с каждым приемом пищи

Возможные причины неэффективности заместительной терапии и пути решения Причины Характеристика Неадекватное назначение препарата: - назначение низкой дозы Несоблюдение больным схемы приема препаратов - снижение кратности приема Пути решения Правильный выбор - неадекватный выбор препарата, который препарата (Креон, из-за больших размеров таблетки / гранул Панцитрат) и стартовой поступает в ДПК не одновременно с пищей дозы 25 -40 000 ЕД в основные приемы пищи - прием в неправильное время: до или после еды Прием во время каждого приема пищи, в т. ч. в «перекусы» Оценка комплаентности Стеаторея внепанкреатического происхождения Целиакия, лямбиоз, СИБР могут имитировать или усугублять имеющуюся экзокринную панкреатическую недостаточность, например у больных ХП Аглютеновая диета и др. Нарушение (усиление) моторики кишечника Инкреторная недостаточность ПЖ с нарушением иннервации кишечника, состояние после ваготомии, СИБР Дюспаталин Ацидификация ДПК Наблюдается при гастриноме, выраженном ИПП (Санпраз, Нексиум) снижении объемного секрета желчи и панкреатических бикарбонатов Тинидазолы Альфа-нормикс

«Комплекс сильных ферментов» (Витамакс) Состав: 16 БАВ с ферментативной активностью природного происхождения панкреатин, бромелайн, папаин, трипсин, химотрипсин, липаза, амилаза, протеаза, лактаза, мальтаза А, сахараза, реннин, РНКазы, ДНКазы, пепсин, каталаза; + внутренний фактор витамина В 12, соли желчных кислот, бифидум-бактерии, эхинацея, цинк, сок ростков ячменя и пшеницы, спирулина, хлорелла.

«Комплекс сильных ферментов» (Витамакс) Показания: хронический панкреатит в стадии стихающего обострения, в качестве средства поддерживающей терапии, для профилактики обострений, в режиме «по требованию» . Способ применения: по 1 капсуле 3 раза в день до или во время еды.


Более эффективный контроль кислотности при помощи Нексиума способствует повышению эффективности лечения панкреатита ® n n Более эффективный контроль кислотности по сравнению с омепразолом и лансопразолом Более быстрое достижение стойкой редукции симптомов, чем при использовании омепразола, лансопразола Более высокая частота вылечивания панкреатита по сравнению с омепразолом, лансопразолом Снижение влияния симптомов панкреатита на повседневную жизнь 1 Miner P et al. Am J Gastroenterol 2006; 101: 404– 5, 406; 2 Röhss K et al. Clin Drug Invest 2004; 24: 1– 7; 3 Kahrilas P et al. Aliment Pharmacol Ther 2000; 14: 1249– 58; 4 Richter JE et al. Am J Gastroenterol 2001; 96: 656– 65; 5 Castell DO et al. Am J Gastroenterol 2002; 97: 575– 83; 6 Labenz J et al. Aliment Pharmacol Ther 2005; 21: 739– 46; 7 Lauritsen K et al. Aliment Pharmacol Ther 2003; 17: 333– 41; 8 Labenz J et al. Aliment Pharmacol Ther 2005: 22: 803– 11; 9 Lauritsen K et al. Gastroenterology 2002; 122(Suppl 1): A 200, poster

САНПРАЗ – сильнодействующий, точный, мощный ингибитор протонного насоса, без лекарственного взаимодействия. Меньший потенциал взаимодействия с системой цитохрома Р – 450 по сравнению с общеизвестными ИПП (омепразол, лансопразол).

Стабильное облегчение симптомов панкреатита по сравнению с омепразолом, лансопразолом. Большая продолжительность действия по сравнению с омепразолом при однократном приеме в дозе 40 мг. Удобный, потенциально высококомплаентный режим дозирования 40 - 80 мг/сут.

Мебеверин: современная галеническая форма Дюспаталин 200 мг гранула оболочка, мебеверина устойчивая к мембрана, обеспечивающая кислой среде постепенное высвобождение мебеверина
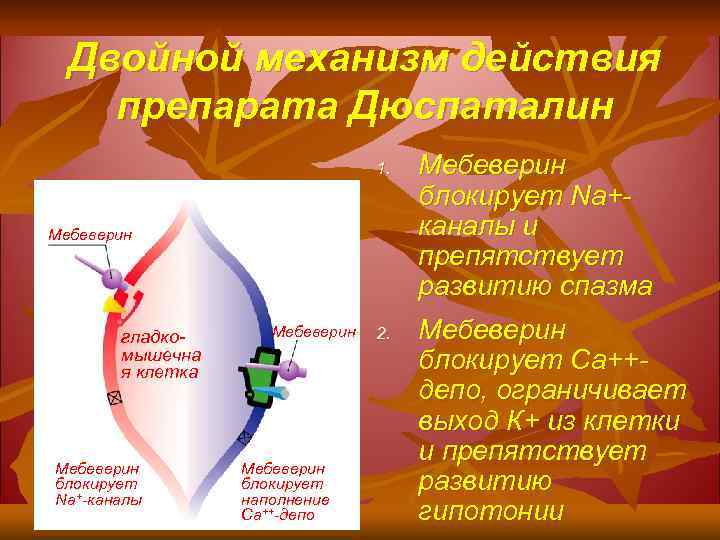
Двойной механизм действия препарата Дюспаталин 1. Мебеверин гладкомышечна я клетка Мебеверин блокирует Nа+-каналы Мебеверин блокирует наполнение Са++-депо 2. Мебеверин блокирует Na+каналы и препятствует развитию спазма Мебеверин блокирует Сa++депо, ограничивает выход К+ из клетки и препятствует развитию гипотонии

Основные преимущества препарата Дюспаталин • • • Избирательность действия (в 20 -40 раз селективнее папаверина по действию на сфинктер Одди) Нормализует моторику (оптимальное сочетание спазмолитического и прокинетического эффекта), устраняя не только болевой синдром, но и сопутствующие диспепсические расстройства Не действует на холинэргическую систему и не вызывает побочных эффектов Купирует дуодено-гастральный рефлюкс Современная галеническая форма с постепенным высвобождением действующего вещества Удобство назначения и удобство приема (по 1 капсуле 200 мг х 2 раза в сутки)
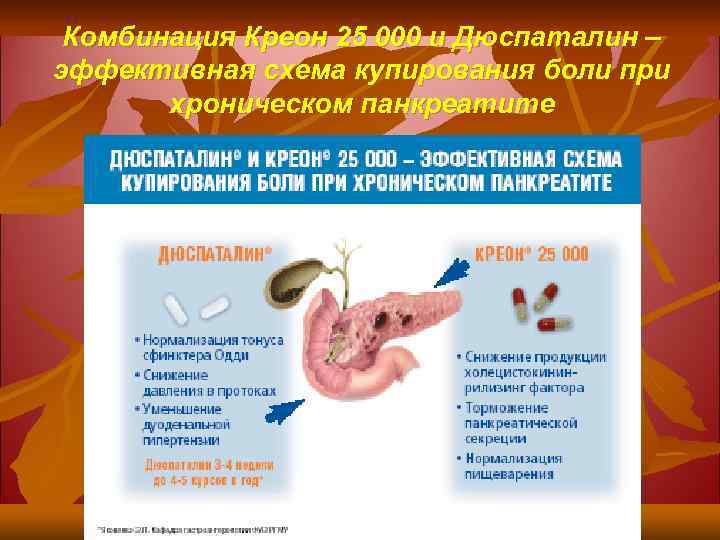
Комбинация Креон 25 000 и Дюспаталин – эффективная схема купирования боли при хроническом панкреатите

МЕТЕОСПАЗМИЛ комбинированный препарат, содержащий 2 активных компонента Альверина Симетикон Цитрат обеспечивающих 3 взаимодополняющих эффекта: 1. Устранение абдоминальной боли 2. Устранение метеоризма 3. Нормализация стула (частоты и консистенции)

МЕХАНИЗМ ДЕЙСТВИЯ МЕТЕОСПАЗМИЛА n n Альверин миотропный спазмолитик без м -холинолитической активности, регулирующий кишечную моторику и снижающий болевую чувствительность. Симетикон гидрофобный компонент, снижающий поверхностное натяжение, препятствует вспениванию газов в кишечнике – снижает внутрипросветное давление и уменьшает количество газа в кишечнике.

МЕТЕОСПАЗМИЛ: режим дозирования Назначается по 1 -2 капсуле 3 раза в день Продолжительность лечения 2 -3 недели

ПЕПСАН: ФАРМАКОЛОГИЧЕСКИЕ СВОЙСТВА ГВАЙАЗУЛЕН • Местное противовоспалительное действие • Снижение секреции соляной кислоты • Усиление регенеративных процессов • Антиоксидантное действие ДИМЕТИКОН • Противопенное действие • Уменьшение дуоденальной гипертензии ФОРМА ВЫПУСКА: Капсулы (30 шт. ), гель для приема внутрь (саше)

ПЕПСАН: преимущества Отсутствие системного действия Не содержит солей аллюминия Быстрота действия Не взаимодействует с лекарственными препаратами Может применяться больным с сахарным диабетом Разрешено применение беременным и кормящим женщинам Возможно длительное применение

Оптимальная схема лечения больного ХП в фазе обострения n n n Панцитрат или Креон 10000 - 40000 3 -4 раза в день до еды за 40 мин. (купирование болевого синдрома) + 3 -4 раза в день во время еды (купирование нарушений пищеварения) 2 -4 недели, затем Панцитрат или Креон 10000 - 40000 во время еды длительно (профилактика рецидивов). Ингибиторы протонной помпы (Санпраз 40 мг, Нексиум 20, 40 мг) 2 раза в день за 30 мин. до еды 4 недели. Спазмолитик (Дюспаталин 200 мг, Метеоспазмил, Бускопан 10 мг) 2 -3 раза в день за 30 мин. до еды 2 - 4 недели. Антациды (Пепсан, Маалокс, Релцер) по 1 саше (15 мл) 3 раза в день через 1 час после еды 2 недели. При необходимости: - Анальгетики (НПВП, парацетамол); - Октреотид 100 -200 мкг п/к 3 раза в день 5 дней.
Показания к хирургическому лечению: - конкременты в протоках железы; - стриктуры панкреатического протока или Фатерова соска; - кисты, абсцессы ПЖ.

Диспансеризация. Пожизненное диспансерное наблюдение с визитами к гастроэнтерологу 2 раза в год. Пациенты должны быть проинформированы о необходимости: самоконтроля, ведения пищевого дневника, применения препаратов пищеварительных ферментов «по требованию» , наличия в домашней аптечке спазмолитиков, антисекреторных средств, антацидных препаратов.

Спасибо за внимание!

Отделение гастроэнтерологии НУЗ ДКБ тел. раб. (8 -452) 41 -21 -19 Логинов Сергей Викторович тел. моб. +7 -917 -201 -70 -88, (8 -452) 91 -95 -31
Хронический панкреатит.ppt