Хроническая обструктивная болезнь легких (ХОБЛ)


Хроническая обструктивная болезнь легких (ХОБЛ) Morbus pulmonum obstructivus chronicus Chronic obstructive pulmonary disease (COPD) Профессор А. Э. Макаревич

ХОБЛ – самостоятельная нозоологическая форма с соответствующими стадиями, каждой стадии присущи свои функциональные, клинические и морфологические характеристики. ХОБЛ более точно отражает суть патологии, при которой респираторный отдел легкого изменяется в большей степени, чем бронхи. ХОБЛ – индуцируется воспалительной реакцией (отличается при БА), которая существует независимо от степени тяжести болезни. Патогенетические процессы при ХОБЛ: • обструкция дыхательных путей ХБ (поражение крупных средних бронхов); • бронхиолит ( прогрессирующее воспаление и фиброз мелких, безхрящевых бронхов с их обтурацией и ограничением воздухотока) • эмфизема легких (ЭЛ) – деструкция стенок альвеол и их прикреплений к стенкам терминальных бронхиол. • внелегочные изменения (остеопороз, анемия, миопатия и др. ) ХОБЛ осложняется постепенным и неуклонным: • снижением бронхиальной проходимости, • повышением воздушности легких; • нарастанием хронической дыхательной недостаточности (ХДН) и формированием хронического легочного сердца (ХЛС).
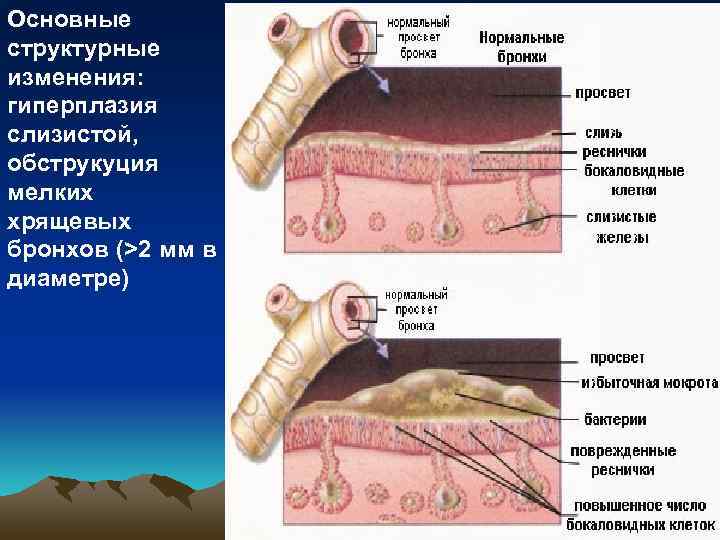
Основные структурные изменения: гиперплазия слизистой, обструкуция мелких хрящевых бронхов (>2 мм в диаметре)
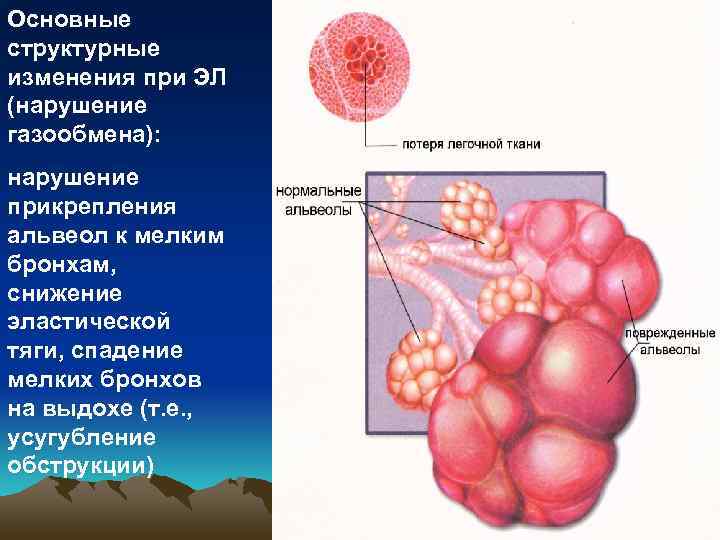
Основные структурные изменения при ЭЛ (нарушение газообмена): нарушение прикрепления альвеол к мелким бронхам, снижение эластической тяги, спадение мелких бронхов на выдохе (т. е. , усугубление обструкции)

Схема ХОБЛ БА – полностью обратимая обструкция бронхов ! Больные с ХБ и ЭЛ без обструкции не входят в ХОБЛ ! 1. ХБ + ЭЛ с обструкцией, обычно возникают вместе. 2. больные с БА + симптомы ХБ (астматическая форма ХОБЛ). 3. 4. больные с ХБ + ЭЛ + БА и с неполной обратимостью обструкции.

ХОБЛ наиболее распространенное заболевание; дорогостоящая проблема общества и главная растущая проблема ЗО в мире вследствие высокой заболеваемости, стоимости лечения и летальности. В РФ число больных ХОБЛ >11 млн. чел (по официальной медицинской статистике только 1 млн. чел). В Англии ~ 20% мужчин и 10% женщин > 45 лет имеют хронический кашель и мокроту (ХОБЛ). В США 16 млн. (14% взрослых мужчин и 8% женщин) болеют ХОБЛ. Резервные возможности легких большие, поэтому ХОБЛ формируется постепенно и диагностируется поздно (только в 25% случаев своевременно), когда ХОБЛ многое "опустошил" в легких и лечение не может затормозить его прогрессирование. Больные ХОБЛ составляют 1/2 инвалидов вследствие хронических болезней легких. Инвалидность при ХОБЛ устанавливается, поздно и практически сразу 2 я группа. Время жизни инвалидов с ХОБЛ в среднем не более 6 лет ( в 3 раза меньше, чем при БА). Экономические расходы на 1 больного ХОБЛ в 3 раза больше, чем при БА. Прямые экономические потери из за госпитализации и интенсивного лечения (80% всех материальных средств идет на стационарную помощь и 20% на амбулаторное лечение), а непрямые – из за инвалидности и плохого качества жизни. Так, экономические затраты на лечение больных тяжелым ХОБЛ в ОИТР в 7 раз больше, чем в пульмонологическом отделении (они в 25 раз превышают стоимость лечения больных с легкой и средней степенью тяжести ХОБЛ).

Летальность от ХОБЛ занимает 5 место (после ИБС, онкологических заболеваний, нарушений мозгового кровообращения и несчастных случаев), причем она растет быстрее, чем от других ведущих причин (ИБС, инсульт). В Европе летальность от ХОБЛ колеблется от 2, 3 (Греция) до 40 (Венгрия) на 100000 населения и повышается по мере увеличения старения. ХОБЛ главная причина заболеваемости и летальности у пожилых. Смертность от ХОБЛ возникает в 95% случаев у лиц старше 55 лет (в 10 раз выше у курильщиков). ХОБЛ частая причина госпитализации, летальность госпитализируемых больных > 15% (больше таковой от ИМ). Каждый год в США из за ХОБЛ 0, 5 млн. госпитализируется, осуществляется 14 млн. амбулаторных визитов и умирает >0, 1 млн. чел (это "поглощает" 15 млрд. $). В Англии ХОБЛ обуславливает 10% срочных госпитализаций и 30000 смертей. В США за последние 15 летальность от ХОБЛ увеличилась в 10 раз и занимает 4 место (через 20 лет будет занимать 3 место) среди всех болезней. В 21 веке летальность от болезней органов дыхания будет занимать 2 место в общей структуре смертности. По прогнозам ВОЗ летальность от ХОБЛ выйдет на 3 место к 2020 г.

Этиология ХОБЛ (факторы риска) Экзогенные (ведущие): 1. Длительное и интенсивное курение (уд. вес > 90%). 2. Загрязнение воздуха агрессивными, вредными промышленными поллютантами. 3. Инфекционные агенты. Эндогенные: 4. выраженный дефицит α 1 -антитрипсина: • гиперреактивность бронхов; • возраст >45 лет; • частые или хронические заболевания ЛОР-органов; • частые ОРЗ, острые бронхиты, пневмонии; • генетически обусловленные дефекты ресничек, альвеолярных макрофагов, качественные изменения бронхиальной слизи; • семейная склонность к хроническим бронхолегочным заболеваниям (ХОБЛ не передается по наследству!); • низкий уровень жизни, плохое питание; • длительное злоупотребление алкоголем. Факторы 1, 2, 3, 4 – безусловные в развитии ХОБЛ, а другие – вероятные. Факторы, предрасполагающие к развитию ХОБЛ обычно комбинируются (в чистом виде встречаются редко).

Основные компоненты патофизиологии ХОБЛ: • воспаление дыхательных путей (депонирование в них нейтрофилов «главная клетка» ), с выделением большого количества провоспалительных цитокинов; • нарушения мукоцилиарного транспорта, • обструкция дыхательных путей, структурные изменения в них (ремоделирование) с поражением паренхимы легких • системные эффекты (дисфункция эндокринная и скелетных мышц, анемия, остеопороз, снижение массы тела). 2 основных процесса комплексного механизма воспаления при ХОБЛ: • нарушение бронхиальной проходимости; • развитие центролобулярной ЭЛ.

Первичные механизмы развития ХОБЛ: нарушения МЦТ → дефекты слизеообразования → местный иммунодефицит → инфильтрация клетками эффекторами → колонизация бронхов микробами с проникновением в дистальные отделы→ активация протеолитических систем → разрушение структуры легких и развитие ЭЛ. Вначале, под действием ряда ФР (токсических стимулов) формируется хроническое воспаление дыхательных путей нарушаются структурно функциональные свойства слизистой и подслизистой оболочек бронхов (метаплазия, перестройка эпителия): увеличивается число бокаловидных клеток с последующим ростом продукции вязкой мокроты (ухудшаются ее вязко эласти ческие параметры, возникает гипер дискриния), снижается число реснитчатых клеток (слизистая бронхов местами становится “лысой”), формируется дисфункция МЦТ и стимулируется вагальный рефлекс.

Вторичные механизмы патогенеза ХОБЛ: • нарушение соотношения вентиляция/ перфузия (из за обструкции, бронхоконстрикции, гиперсереции мокроты и раннего спадения мелких бронхов на выдохе) → • гипоксемия (снижается энерго обеспеченность клеток) и гиперкапния → • формирование ЛГ (из за гипоксической вазоконстрикции) и ХЛС → • утомление дыхательных мышц (вследствие снижения их силы сокращения и резкого повышения работы дыхания).

В процессе эволюции ХОБЛ респираторная инфекция не является главной причиной его формирования. Можно условно выделить два периода развития заболевания: • начальный неинфекционный (в патогенезе доминируют экзогенные факторы риска под действием поллютантов у предрасположенных лиц развиваются изменения структуры дыхательных путей, легочной ткани, реологии мокроты и местной защиты бронхов) и поздне • инфекционный: вследствие ухудшения очищения бронхов (снижения естественной резистентности бронхов) идет распространение воспалительного процесса на дистальные бронхи (в них постоянно “тлеет” инфекция, особенно в зонах формирования вторичных бронхоэктазов).

Механизмы обструкции при ХОБЛ: Обратимые: • воспалительный отек (инфильтрация) слизистой и подслизистой бронхов; • обструкция избыточно выделяемой слизью; • бронхоспазм. Позднее (в ходе эволюции болезни) утрачивается обратимый компонент и формируется необратимая обструкция за счет: • экспираторного коллапса мелких, бесхрящевых бронхов на выдохе вследствие сопутствующей ЭЛ; • стеноза, деформации и облитерации просвета бронхов; • фибропластических изменений бронхиальной стенки.

Патологические и структурные изменения при ХОБЛ Крупные бронхи: • неспецифическое увеличение слизистых желез; • метаплазия эпителия и десквамация эпителиальных клеток (появление «лысой слизистой» ); • гипертрофии гладких мышц дыхательных путей. Мелкие бронхи – воспалительных отек, утолщение стенок с расширением или сужением просвета бронхов (с последующим их искривлением) за счет развития перибронхитической рубцовой ткани; признаки эмфиземы легких.
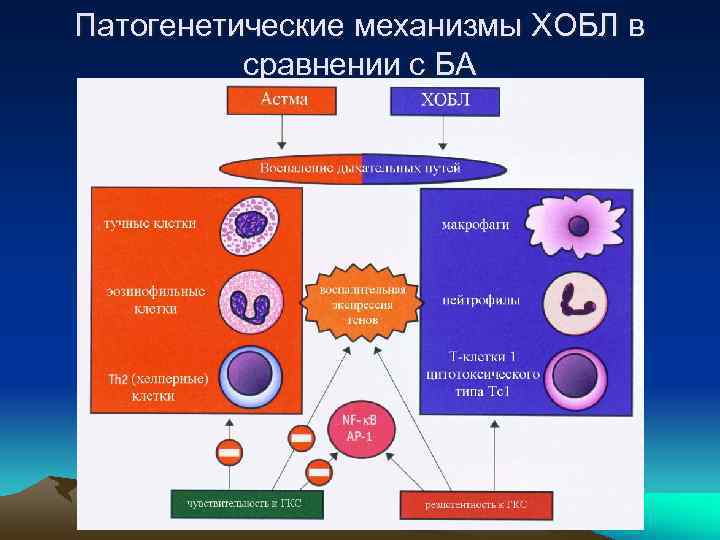
Патогенетические механизмы ХОБЛ в сравнении с БА

Различие обструкционных путей при ХОБЛ (а) и БА (б)
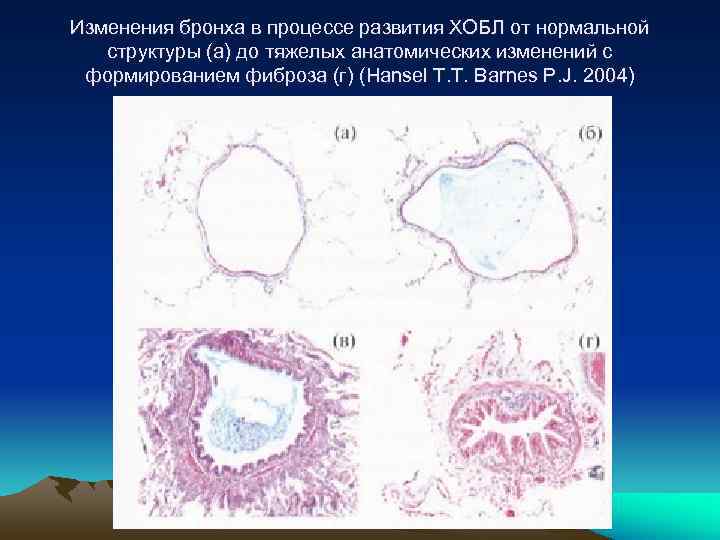
Изменения бронха в процессе развития ХОБЛ от нормальной структуры (а) до тяжелых анатомических изменений с формированием фиброза (г) (Hansel T. T. Barnes P. J. 2004)
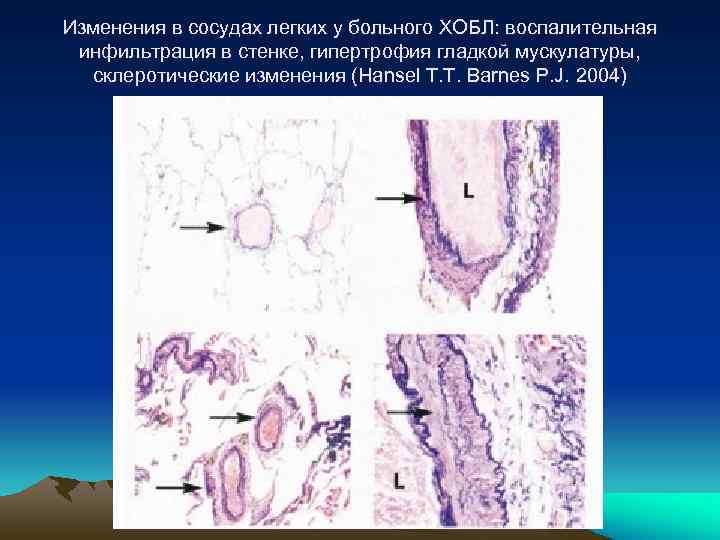
Изменения в сосудах легких у больного ХОБЛ: воспалительная инфильтрация в стенке, гипертрофия гладкой мускулатуры, склеротические изменения (Hansel T. T. Barnes P. J. 2004)
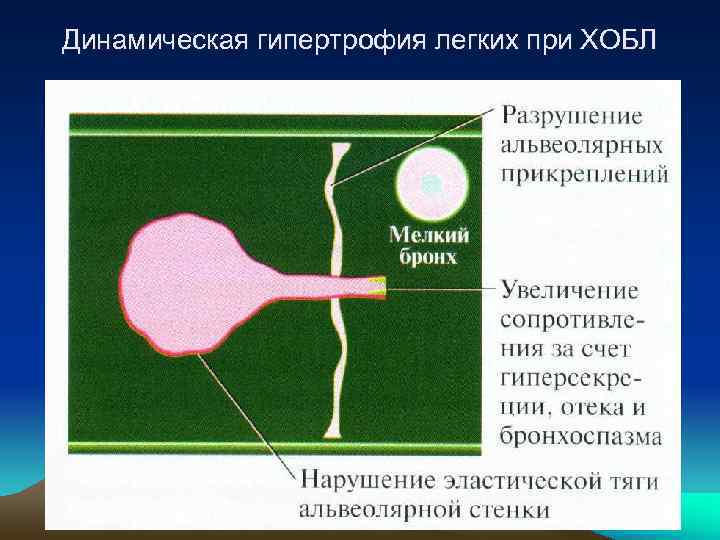
Динамическая гипертрофия легких при ХОБЛ
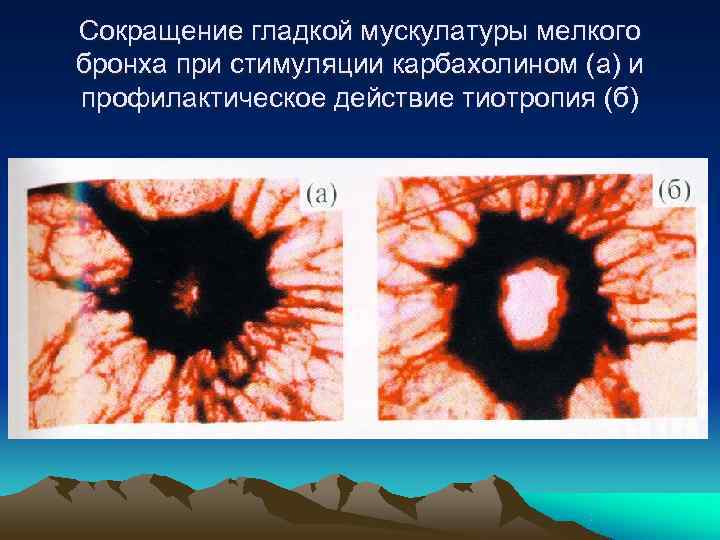
Сокращение гладкой мускулатуры мелкого бронха при стимуляции карбахолином (а) и профилактическое действие тиотропия (б)

Различие в механизмах воспаления при ХОБЛ и БА Воспаление ХОБЛ БА Микроскопически: Интактная, сквамозная Хрупкая, вариабельная поверхность эпителия метаплазия патология Базальная мембрана Нормальная толщина Утолщена (БМ) Бокаловидные клетки Метаплазия и гиперплазия ? бронхов Мокрота Нейтрофилы/макрофаги, 2: /1 Эозинофилия, кристаллы Шарко-Лейдена, спирали Куршмана Ремодулирующий Фиброз в бронхиолах и ? фиброз стенках альвеол Эпителий бронхов Гиперплазия бокаловидных Гиперплазия бокаловидных клеток Гладкие мышцы Увеличение массы в малых бронхов бронхах и крупных бронхах Слизистые железы Увеличение массы Увеличение массы (нет (повышается содержание изменений в муцине) бронхов кислого гликопротеина)

Воспаление ХОБЛ БА Фенотип главных Нейтрофильное воспаление, Эозинофильное воспале-ние, эффекторных цитотоксические Т-лимфо- тучные, Т-лимфоциты циты СД +8 , альвеолярные воспалительных макрофаги ++, тучные, Th 1 - СД +4 , альвеолярны клеток ответ макрофаги +; Th 2 - ответ Ведущие воспали- ЛТВ 4, ФНО-а, ИЛ-8, ЛТД 4 , гистамин, ИЛ-4, 5 тельные медиаторы оксидантный стресс +++ оксидантный стресс + Воспалительные Периферические дыхательные Все дыхательные пути, пути, гиперреактивность бронхов эффекты бронхов +/-, фиброз ++, метаплазия эпителия ++, фиброз +, деструктивное (гиперплазия бока-ловидных воспаление, нет вовлечения клеток), необратимая паренхимы, десквамация деструкция паренхимы, эпи-телия, секреция стек- секреция мокроты +++ (менее вязкая, чем при БА); ловидной мокроты +; утолщение БМ +, гипертрофия утолщение БМ +++, мышц в хрящевых бронхах гипертрофия мышечной обо -лочки в мышечных бронхиолах Макроскопические Избыточная серозно-гнойная Острое вздутие, обструкция мокрота в просвете бронхов, бронхов всех калибров, изменения утолщение стенки бронхов при наличии отека, эмфизема легких -/+ легких ++

4 этапа эволюции ХОБЛ : 1 этап. Ситуация угрозы болезни: воздействие экзо и/или эндогенных AH на здорового человека, которое может вызывать “бреши” в локальной защите дыхательных путей. 2 этап. Состояние предболезни , появляется симптоматика патологического процесса в разных вариантах: привычный кашель курильщика; кашель от воздействия раздражающих аэрозолей; кашель при нарушении дренажной и калориферной функции носа; дыхательный дискомфорт (бронхоспазм) при контакте с раздражающими аэрозолями и при смене температуры среды; затяжное или рецидивирующее течение острого бронхита. 3 этап (к 40 50 годам). Развернутая клиника ХОБЛ с триадой симптомов: кашель и мокрота (избыточное образование бронхиального секрета), одышка (из за прогрессирующей обструкции мелких бронхов и перераздувания легких в период обострения). Вероятно, ХОБЛ может начинаться уже в детстве (на фоне периодически переносимых инфекций, пассивного воздействия табачного дыма). Постепенная эволюция ХОБЛ и большие компенсаторные возможности молодого организма способствуют тому, что клинические симптомы появляются после 40 лет. 4 этап. Развитие осложнений ХОБЛ , обусловленных инфекцией (вторичная пневмония, абсцесс легких, трахеобронхиальная дискинезия) и эволюцией заболевания бронхитический пневмосклероз, ЛГ и ХЛС с аритмиями, пневмоторакс, патологическое ночное апноэ, выраженная ДН (по скорости развития она делится на ОДН, появляющейся за несколько ч при обострении и ХДН, формирующейся в течение многих лет), кровохарканье, ХСН, ТЭЛА (выявляется на секции у трети больных ХОБЛ), пневмотораксом или ателектазом доли.

Эволюция курильщика-бронхитика 45 лет - ОФВ 1=2, 0 л (50% от D) 55 лет появляется одышка при ФН ОФВ 1 ~ 1, 2 л (30% от D) 60 лет -- одышка в покое, ОФВ 1 ~ 0, 8 л (20% от D) 65 лет финал (смерть от нарастающей ХДН) Летальность: через год ~ 30% через 5 лет ~ 80% через 10 лет ~ 95%

Классификация ХБ (МКБ-10) J. 41. Простой, слизисто гнойный (поражение крупных бронхов и отсутствие одышки). J. 42. Необозначенный как ХБ (бронхит, трахеобронхит) исключается: ХАБ, ХОБЛ, эмфизем бронхит, простой и слизисто гнойный ХБ). J. 43. Первичная эмфизема легких исключается: из за вдыхания химических веществ, газов, дыма; компенсаторная, интерстициальная на фоне ХОБ: травматическая, эмфизем бронхит. J. 44. ХОБЛ (поражение мелких бронхов и доминирование одышки) ХОБ+ЭЛ, БА с постоянной обструкцией бронхов. Исключается: БА с обратимой обструкцией бронхов, бронхоэктазы, ХБ ( J. 41) , ЭЛ (J. 43).

Для простого ХБ характерны следующие симптомы (появляются обычно к 40 годам): • наличие многолетнего продуктивного кашля (из за повышенного образования мокроты), который не отражается на самочувствии больного и на его качестве жизни; • “тяжесть” в грудной клетке; • кровохарканье может быть в период переносимых ОРВИ (в этих случаях необходимо исключать бронхоэктазы и бронхогенный рак).
Клинические проявления ХОБЛ варьируют Первые симптомы – стойкая одышка при ФН ("клеймо" болезни) и кашель, а другие проявления (например, свистящее дыхание визинг или боли в грудной клетки) появляются позже, по мере прогрессирования болезни. При ХОБЛ имеется достаточно выраженная клиническая симптоматика одышка и визинг (присоединяющийся по мере ее прогрессирования), кашель (нередко малопродуктивный), удлиненный выдох, боли в грудной клетке (обусловленные ишемией межреберных мышц; иногда связанные с ИБС или бронхогенным раком), снижение веса, отеки лодыжек, част "зимний бронхит", ограничение трудоспособности со снижением качества жизни. Симптомы ХОБЛ эпизодические, усиливаются в период обострения (увеличивается продуктивный кашель, одышка и визинг).

Обострение ХОБЛ -- острое, эпизодически возникающее существенное ухудшение состояния (≥ 3 дней), накладывающиеся на стабильное течение болезни и сопровождающееся: усилением воспаления дыхательных путей, обструкции (ОФВ 1 снижается >20% от обычного уровня) и симптоматики -- одышки (иногда появляется и в покое), увеличением объема и гнойности отделяемой мокроты (согласно Антонисена , наличие 3 этих признаков указывает на тяжелое обострение, а 2 -х -- на умеренное), а также -- усилением кашля, снижением дневной работоспособности, повышением температуры тела (без видимой причины), увеличением ЧД или ЧСС >20% уровня от исходного и необходимостью изменения обычной схемы лечения. Нередко отмечают лихорадку, проявления ОРВИ и появление отеков лодыжек. Темпы снижения ОФВ 1 коррелируют с частотой обострений за год -- больные с большим числом обострений имели и большую скорость снижения ОФВ 1 (и худшее качество жизни). Виды обострений ХОБЛ: • простое (возраст больного <60 лет, частота >4 раз в год и ОФВ 1>50%) и осложненное (возраст пациента >60 лет, сопутствующие заболевания, частота обострений >4 р/г, ОФВ 1<50%, применялись ГКС и АБ в последние 3 мес); • легкое, средней степени тяжести (лечится в стационаре), тяжелое (признаки ОДН р. О 2 < 60 мм рт. ст. и ЧД в покое>25/мин) и рецидивирующее (утяжеление симптоматики в течение 14 дней, несмотря на проводимое лечение); • инфекционно зависимое (до 80% случаев) и неинфекционное. В трети случаев обострение вызвано респираторными вирусами.

Классификация ХОБЛ ( «GOLD» , 2003) по степени тяжести Стадия Характеристика I – легкая ОФВ 1 /ФЖЕЛ<70%; O ФВ 1 ≥ 80%; хронический кашель продукция мокроты обычно, но не всегда; м. б. одышка при ФН; больной может не замечать, что функция легких у него нарушена II - средне- ОФВ 1 /ФЖЕЛ<70%; 50%≤ O ФВ 1 <80%; хронический кашел тяжелая продукция мокроты - обычно (они многие годы предшествуют обструкции бронхов); симптомы прогрессируют; больные обращаются за медицинской помощью из-за типичной одышки при ФН и обострений III – тяжелая ОФВ 1 /ФЖЕЛ<70%; 30%≥ O ФВ 1 <50%; хронический кашель продукция мокроты обычно; нарастают одышка (ограничивающая дневную активность), цианоз и число обострений; снижается качество жизни IV - крайне ОФВ 1 /ФЖЕЛ<70%; O ФВ 1 <30% или <50% в сочетани тяжелая хронической ДН (одышка и цианоз в покое) и/или ХСН по ПЖ типу. Качество жизни резко ухудшено. Обострения могут быть опасными для жизни.
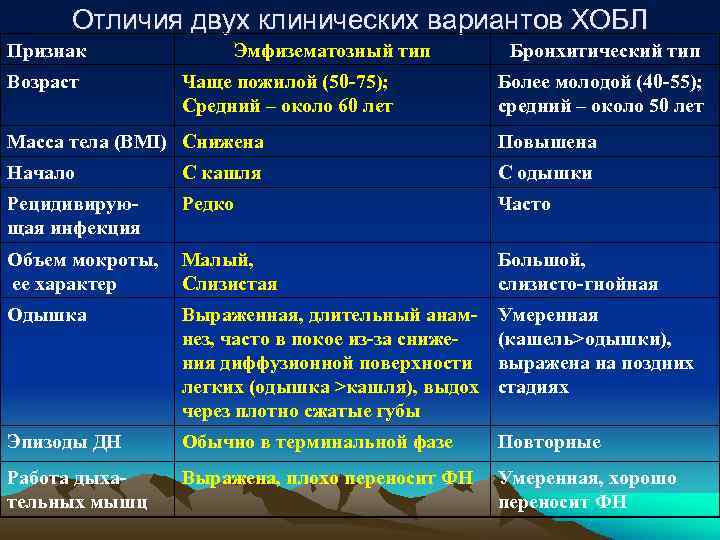
Отличия двух клинических вариантов ХОБЛ Признак Эмфизематозный тип Бронхитический тип Возраст Чаще пожилой (50 -75); Более молодой (40 -55); Средний – около 60 лет средний – около 50 лет Масса тела (BMI) Снижена Повышена Начало С кашля С одышки Рецидивирую- Редко Часто щая инфекция Объем мокроты, Малый, Большой, ее характер Слизистая слизисто-гнойная Одышка Выраженная, длительный анам- Умеренная нез, часто в покое из-за сниже- (кашель>одышки), ния диффузионной поверхности выражена на поздних легких (одышка >кашля), выдох стадиях через плотно сжатые губы Эпизоды ДН Обычно в терминальной фазе Повторные Работа дыха- Выражена, плохо переносит ФН Умеренная, хорошо тельных мышц переносит ФН

Признак Эмфизематозный тип Бронхитический тип Гипоксемия, Поздно, при ФН Рано, цианоз в покое или гиперкапния при незначительной ФН Объективные Незначительные Масса сухих хрипов и данные изменения перкуторных и небольшое количество аускультативных данных влажных в нижних отделах Конечности на Теплые Холодные ощупь Цианоз Легкий или нет Заметный Признаки ХЛС и Появляются поздно (в тер Появляются рано и часто, ПЖ недостаточ- минальный период или нередки аритмии (но не ности (отеки тяжелого обострения), дли ФП) из за стойкой ЛГ, ног) тельное время ХЛС компен гипоксемии, постоянной сировано, развивается ХДН интоксикации Рентгенография Выраженная ЭЛ Усиление легочного ри грудной клетки (повышенная сунка (за счет бронхиаль пневмотизация), малые ного и сосудистого компо размеры сердца нентов), пневмосклероз умеренная ЭЛ, >сердце Гематокрит В норме Увеличен

Признак Эмфизематозный тип Бронхитический тип Функциональ Снижается диффузионная Проявления ные способность легких, прогрессирующей ХДН нарушения доминирование ХДН и ХСН Патанатомия Умеренная центролобулярная Выраженные признаки ЭЛ эндобронхиального воспаления в бронхах разного калибра Развитие Медленное прогрессирование Более быстрое болезни прогрессирование Смерть В пожилом возрасте В среднем возрасте (жизнь на 10 15 лет короче)

Диагностика ХБ 1. Анамнез (+ тщательный учет факторов риска). 2. Клиника ( верификация обструкции бронхов, наличия ЭЛ и визинга в период выдоха). Диагноз ХОБЛ ставится клинико анамнестически. Важный компонент диагностики указание на прогрессирование болезни и снижение ТФН). Одышка прогрессирует (ухудшается со временем), персистирует (отмечается каждый день), ухудшается в период ФН или респираторной инфекции 3. Лабораторные данные: • спирометрия (↓ОФВ 1+ пробы с бронхолитиками) для верификации обструкции бронхов; • анализ крови (лейкоцитоз, рост СОЭ и Нв для исключения частой анемии); • уровень а 1 антипротеазы; • газы артериальной крови (выявление гипоксемии ра. О 2<60 мм рт. ст. ) иногда пульсоксиметрия; • анализ мокроты; • рентгенологическое обследование грудной клетки (рентгенологический диагноз ХОБЛ не ставят!); • ЭКГ и Эхо. КГ; • Бронхоскопия (характер и степень выраженности эндобронхита)

Дифференциальный диагноз ХОБЛ -- с группой заболеваний, сопровождающихся кашлем с мокротой и одышкой: • БА (ХОБЛ и БАмогут сочетаться! чаще ХОБЛ присоединяется к БА); • рак бронха; • пневмокониозы; • бронхоэктазы; • диффузный облитерирующий бронхиолит; • муковисцедоз; • туберкулез легких; • гастроэзофагеальная рефлюксная болезнь; • ХСН с выраженной дисфункцией ЛЖ.

Цели лечения ХОБЛ • предотвращение дальнейшего ухудшения бронхо легочной функции и симптоматики; • снижение темпов прогрессирования диффузного повреждения бронхов; • повышение ТФН; • снижение частоты обострений ХОБЛ и удлинение ремиссий; • Предотвращение и лечение осложнений, если они появляются; • улучшение качества жизни и снижение смертности. 2 этапа терапии : • тактический -- активное лечение обострения; • стратегический -- последующая длительная базисная, поддерживающая терапия с физической реабилитацией, до достижения стойкой ремиссии. Лечение ХОБЛ комплексное: • элиминация (или снижение действия) ФР (веществ, раздражающих бронхи); • применение бронходилятаторов, АБ и ГКС (с целью снижения воспаления); • иммуномодуляторы и вакцинация; • коррекция ХДН (длительная оксигенотерапия); • реабилитация (включая тренировку дыхательных мышц).

Простой ХБ в терапии упор делается на устранении раздражающих бронхи аэрозольных веществ. Лечение требуется только в период обострения (АБ, при необходимости бронходилататоры). При ХОБЛ главное уменьшить: воспаление бронхов (тем самым улучшить бронхиальную проходимости за счет уменьшения сопутствующих альвеолярной гипоксии, гипоксемии и обратимой обструкции бронхов; работу дыхательных мышц и вероятность бактериальных осложнений (последствий). Дыхательные пути ведущий путь введения ЛС при ХОБЛ.

3 группы бронхолитиков базисная терапия ХОБЛ: • холинолитики (ЛС 1 го ряда); • Иβ 2 АГ короткого и длительного действия; • теофиллины. Цель лечения профилактика обострений, возвращение просвета бронхов к исходному и повышение ОФВ 1. Лечение ХОБЛ похоже на БА, но нет ступенчатого уменьшения лечения, по мере улучшения самочувствия, как при БА. При ХОБЛ отмечается больший эффект от холинолитиков (преимущественно действующих на крупные бронхи) и меньший от использования Иβ 2 АГ (действующих преимущественно на мелкие бронхи), чем при БА.

Назначают: аэрозольный тиотропиум бромид (ТБ) (длительного действия 1 р/сут через хэндхалер утром, бронхорасширяющий эффект зависит от дозы и сохраняется в течение 24 ч) или ипратропиум бромид (ИБ) со спейсером (короткого действия; 1 2 вдоха по 3 4 р/сут; < 12 вдохов/сут). Лучше назначать бронхолитик в небулайзере, повышающем на 40% доставку аэрозоля в дыхательные пути (особенно при тяжелом ХОБЛ с утомлением дыхательных мышц). (+) ТБ и ИБ (по сравнению с Иβ 2 АГ): больше терапевтический коридор и период действия ~ 5 6 ч (хотя начинают действовать медленнее, через 30 мин), сохранение активности при многолетнем приеме, нет кардиотоксического действия. ТБ и ИБ высокоэффективны у пожилых больных (особенно тех, кто плохо переносит Иβ 2 АГ) для длительной и многолетней терапии ХОБЛ (к ним не развивается тахифилаксия). При средней тяжести ХОБЛ назначают постоянно бронходилататоры длительного действия (ТБ). Более сильный аэрозольный бронходилятатор беродуал (комбинация фенотерола с ИБ), 1 2 ингаляции, 3 4 р/сут.

Селективные Иβ 2 АГ (фенатерол, сальбутамол, тербуталин) стимулируют β адренорецепторы (их максимальная плотность определяется на уровне мелких и средних бронхов) и расслабляют гладкую мускулатуру бронхов; снижают гиперреактивность дыхательных путей, секрецию медиаторов из тучных клеток, продукцию секрета в бронхах и отек их слизистой; ускоряют МЦТ и облегчают симптоматику больного (уменьшают одышку вследствие бронхоспазма). В отличие от БА при ХОБЛ эпизодическая одышка связана с ФН. Большая часть больных ХОБЛ требует постоянной терапии бронходилятаторами, поэтому использование ими Иβ 2 АГ короткого действия неудовлетворительно – их надо часто вдыхать и к ним быстро развивается привыкание (тахифилаксия). Иβ 2 АГ не обладают истинной противовоспалительной активностью и не влияют на продукцию слизи. Их назначают «по требованию» , также со спейсером, в небольших дозах (3 4 р/сут), при которых очень редки кардиотоксические влияния (резкое повышение потребности миокарда в кислороде, тахикардия, аритмии), гипокалиемия и тремор рук. Эффект действия Иβ 2 АГ быстрый (через 4 8 мин), а продолжительность 3 6 ч. Большие дозы оказывают и больший эффект. Подбор бронхолитика проводится после оценки его влияния на ОФВ 1 должен быть прирост >20% от исходного уровня через 15 мин (в этом случае проба считается положительной). Если обратимость обструкции доказана (обычно она выявляется у трети больных ХОБЛ), то назначение Иβ 2 АГ обоснованно. Бронходилататоры назначают больным ХОБЛ, как минимум, на 7 дн. Для регулярного лечения ХОБЛ обычно используют более эффективные Иβ 2 АГ длительного действия (сальметерол, формотерол по 1 вдоху, 2 р/сут), которые обеспечивают бронхокоснтрикцию в течение всего дня и в отдаленном периоде снижают частоту обострений заболевания.

Показания для приема ГКС стойкая обструкция бронхов (ОФВ 1<50% у тяжелых больных) с гипоксемией и повторяющимися обострениями (>3 раз, за последние 3 г), плохо купируемая приемом максимальных доз бронхолитиков, положительный ответ на ГКС (рост ОФВ 1>15% от исход. уровня), эпизоды сильной обструкции бронхов в анамнезе. Вначале назначают ИГКС со спейсером (они менее эффективны, чем оральные формы): ингакорт, бекотид, будезонид, флютиказон 1 вдох по 3 4 р/сут (максимальная доза 800 мкг). Длительность приема от 2 х недель до 10 мес. При наступлении (+) эффекта, доза постепенно уменьшается. У ИГКС почти нет побочного действия в таких небольших дозах. В стационаре ГКС (30 40 мг преднизолона) назначают всем больным (в/в или орально) с выраженным обострением, при отсутствии противопоказаний в течение 10 дн. Комплексный подход к лечению ХОБЛ обеспечивается долговременным назначением комбинированной аэрозольной терапии сальметеролом (Иβ 2 АГ длительного действия, 2 р/сут по 50 мкг) с флютиказоном (ИГКС по 500 мкг, 2 р/сут) или серетидом (сальметерол+бекламетазон) или симбикортом (формотерол+будезонид). После того как использован весь арсенал ЛС используют оральные ГКС коротким пробным курсом : преднизолон первые 7 14 дн по 20 40 мг/сут, потом быстро снижают дозу до 10 мг и через 2 недели от ГКС ”уходят”. Это позволяет выявить больных с существенным астматическим компонентом, ускорить выход из обострения и у значительной части больных поддерживать низкий уровень симптоматики.

Медикаментозная терапия больных в зависимости от тяжести ХОБЛ (GOLD) Стадия Лечение I. Легкая Исключение воздействия неблагоприятных ФР; ежегодная вакцинопрофилактика (против гриппа и пневмококка); М холиноблокаторы, Иβ 2 АГ короткого действия по необходимости ( «нет симптомов – нет ЛС» , если есть их контроль) II. Средняя + регулярный прием одного или нескольких бронхолитиков длительного действия (М холиноблокатор, Иβ 2 АГ короткого или длительного действия, теофиллины длительного действия); легочная реабилитация III . + ИГКС при повторных обострениях; лечение Тяжелая обострений IV. Очень + длительная оксигенотерапия при явлениях ХДН; тяжелая решение вопроса о резекции легких или вопроса об их пересадке
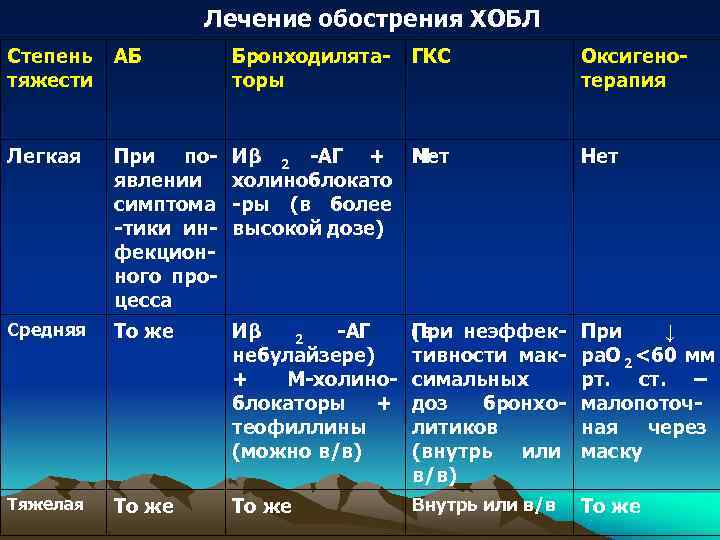
Лечение обострения ХОБЛ Степень АБ Бронходилята ГКС Оксигено тяжести торы терапия Легкая При по Иβ 2 АГ + М Нет явлении холиноблокато симптома ры (в более тики ин высокой дозе) фекцион ного про цесса Средняя То же Иβ 2 АГ (в При неэффек При ↓ небулайзере) тивности мак ра. О 2 <60 мм + М холино симальных рт. ст. – блокаторы + доз бронхо малопоточ теофиллины литиков ная через (можно в/в) (внутрь или маску в/в) Тяжелая То же Внутрь или в/в То же

Этиотропное применение АБ необходимо для: обеспечения длительного безмикробного интервала, уменьшения бактериальной колонизации дыхательных путей (но не прерывает ее полностью) и снижения на них микробной нагрузки. АБ показаны при: частых (>4 р/г) и тяжелых обострениях ХОБЛ (наличии двух или трех признаков обострения по Антонинсену или необходимости проведения ИВЛ), особенно в осенне зимнее время, с признаками инфекционного процесса на фоне бронхообструкции: появлении умеренной лихорадки; более вязкой, гнойной мокроты и в больших объемах; усилении одышки даже на фоне отсутствия лихорадочного синдрома; наличии патогенной флоры в мокроте; эндоскопических симптомов гнойного поражения бронхов; выраженного лейкоцитоза в периферической крови; наличии рентгенологических изменений в легких.

В случаях легкого обострения ХОБЛ назначают в обычных дозах, орально один из следующих АБ 1 й линии широкого спектра действия: • β лактамы амоксициклин (внутрь по 0, 5 г, 3 р/сут, 7 дн/). В н. вр. к нему имеется довольно высокая резистентность микробов, поэтому иногда сразу используют защищенные формы аминопенициллинов, резистентные к действию В лактамаз микробов амоксиклав (0, 25 г, 3 р/сут) или уназин (0, 375 г, 2 р/сут); • доксициклин (рондомицин, вибрамицин) 0, 1 г, по 2 р/сут, потом 0, 1 г, 1 р/сут). Эти АБ дополнительно воздействуют на микоплазму , но плохо действуют на гемофильную палочку, к ним также имеется довольно высокая местная резистентность микрофлоры; • макролиды кларитромицин (0, 5 г, 2 р/сут), азитромицин (0, 5 г, 1 р/сут, в течение 3 дней). Только эти два макролида эффективно действуют на гемофильную палочку. Достоинства макролидов даются кротким курсом, имеют низкую общую дозу и малое влияние на нормальную микрофлору. Эти АБ все же лучше зарезервировать для тяжелого обострения ХОБЛ, когда нельзя выявить патоген или нет эффекта от ранее проводимого стандартного лечения АБ в течение недели. Обычный эритромицин и другие макролиды слабо действуют на гемофильную палочку и не могут быть АБ выбора при обострении ХОБЛ; • оральные Цеф2 3 п цефаклор или цефуроксим (0, 5 г, 2 р/сут).

АБ терапии обострения ХОБЛ Простое Осложненное обострение с обострение: Возраст >65 лет, >4 высоким риском наличия сине ≤ 4 обострений в обострений/г, наличие гнойной палочки. Факторы год, нет серьезных хронических инфицирования ею сопутствующих заболе недавняя госпитализация; болезней, ваний (ХСН, СД, частое >4 р/г, или недавнее ОФВ 1>50% патология печени или (последние 3 мес) назначение почек), ОФВ 1<50% АБ; хронический «бронхиальный сепсис» , длительное использование ГКС, тяжелое течение с ОФВ 1 <30%; выделение сине гнойной палочки во время предшествующих обострений или ее носительство АБ при пока К АБ часто отмечается АБ: ФХ с антисинегнойной заниях: орально резистентность. АБ активностью (ципрофло амоксициллин, выбора: орально ксацин, левофлоксацин) или β доксициклин. амоксиклав или лактамы с антисинегнойной Альтернатива – респираторные ФХ. активностью ±Ам. Г амоксиклав, кла Парентерально – ритромицин, рес амоксиклав, Цеф2 3 п, пираторные ФХ, респираторные ФХ

Схемы вакцинации Патоген Вид популяции Частота Вирус инфлюенцы Пожилые (старше 65 Ежегодно тип А, В лет), хронические сопутствующие болезни (легких, сердца, почек, СД); контакт с больными высокого риска Пневмококк Пожилые или более Разово; может молодые с ОФВ 1<40%, повторяться спленэктомия, после 6 лет у хронические болезни, больных с СД, иммунносупрессия высоким риском
Хроническая обструктивная болезнь легких.ppt
- Количество слайдов: 46

