XIII ВСЕРОССИЙСКИЙ ФОРУМ «МАТЬ И ДИТЯ» 25-28 сентября


XIII ВСЕРОССИЙСКИЙ ФОРУМ «МАТЬ И ДИТЯ» 25-28 сентября 2012 г.
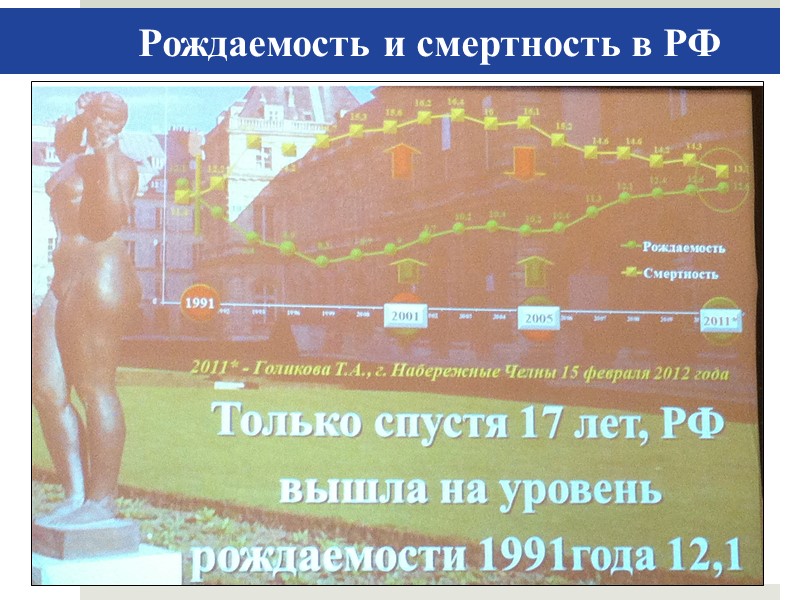
Рождаемость и смертность в РФ

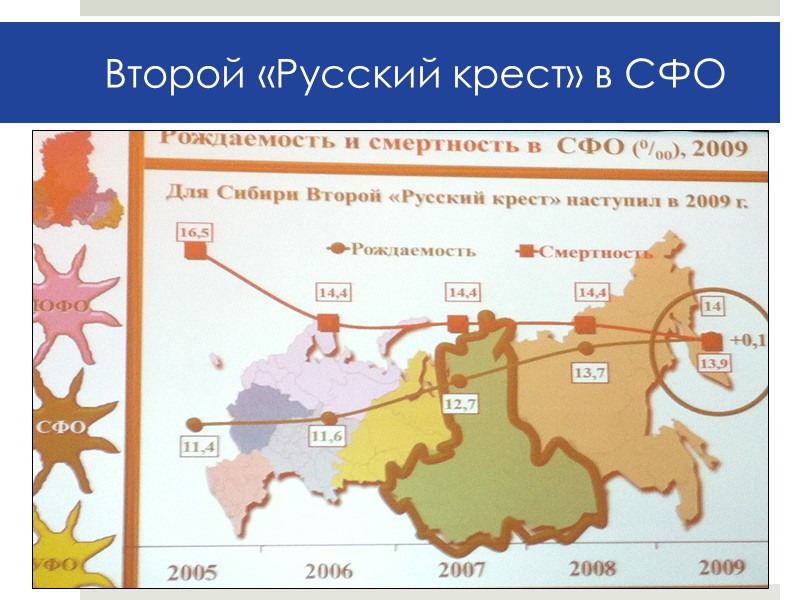
Прогноз естественного движения населения России (на 1000 человек) В лучшем случае только к 2015 году следует ожидать пришествие второго «Русского Креста». Для Сибири второй «Русский Крест» наступил уже в 2009 году. Проф. Пекарев О.Г.

Второй «Русский крест» в СФО

Естественный прирост населения России

Средняя продолжительность жизни
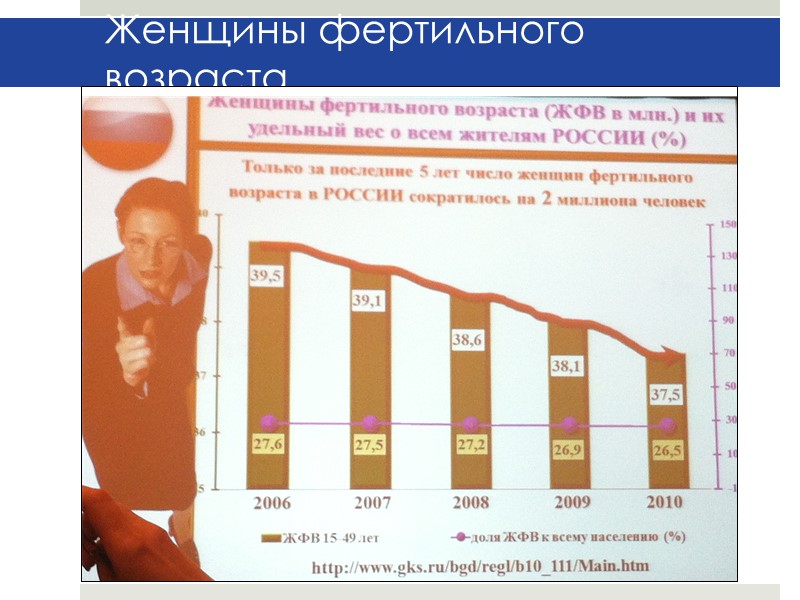
Женщины фертильного возраста

Структура материнской смертности (%) в России

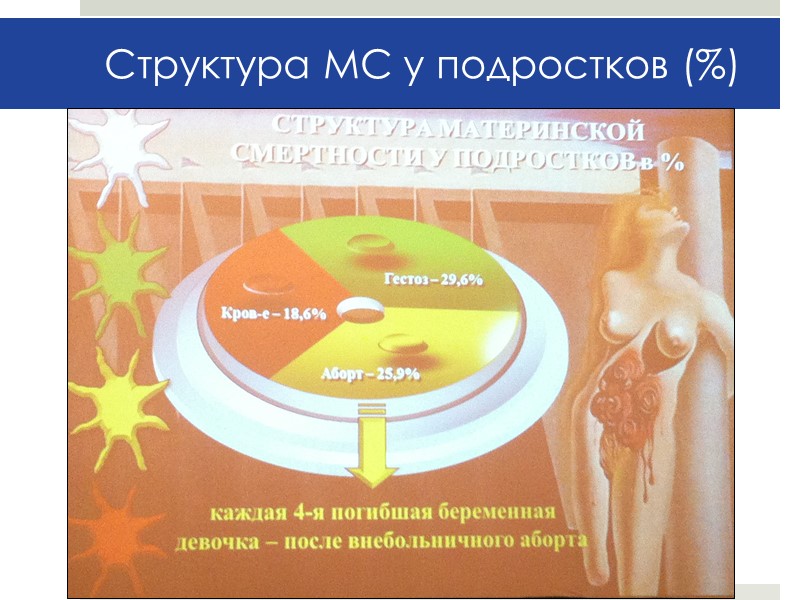
Структура МС у подростков (%)

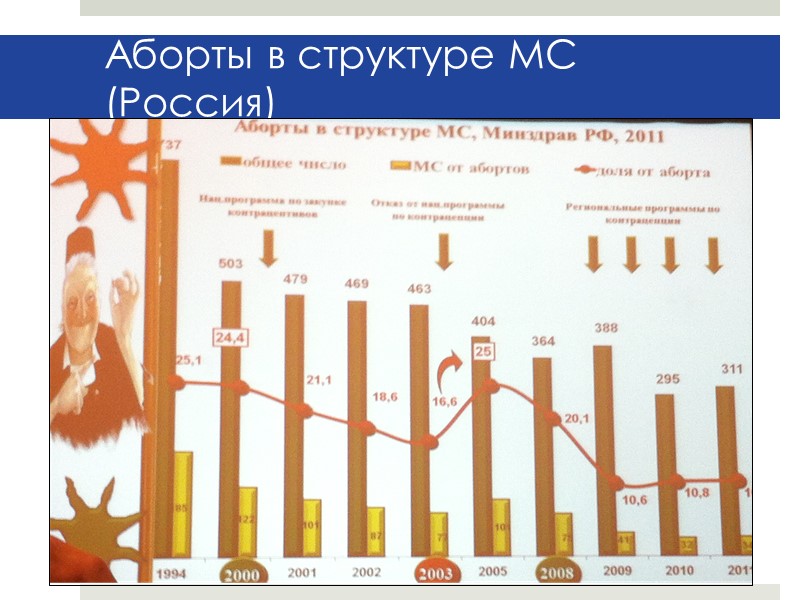
Аборты в структуре МС (Россия)
Структура МС в СФО (2010)
Недоучет случаев МС

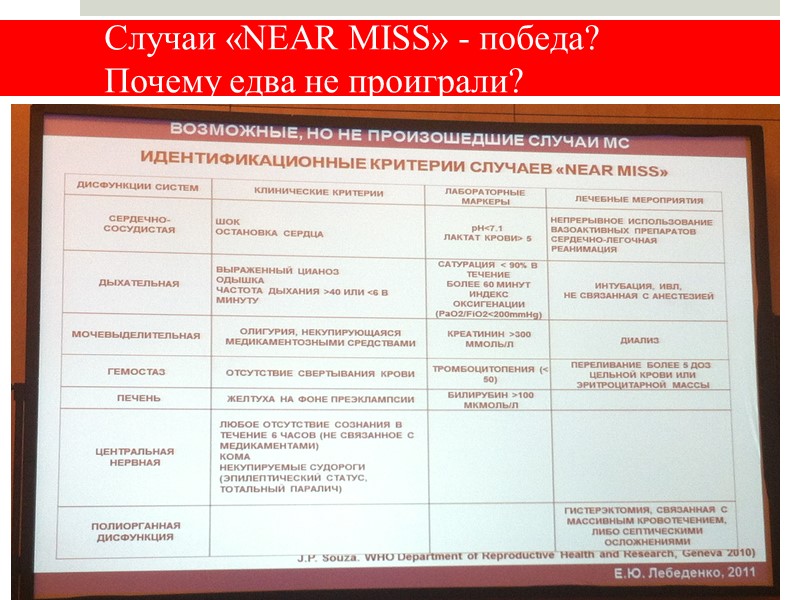
Случаи «NEAR MISS» - победа? Почему едва не проиграли? Возможные, но реально не произошедшие случаи материнских смертей = «near miss maternal morbidity». Ежегодно в мире – около 5 500 000 случаев! 8 пациенток в минуту находятся «на грани смерти»! Причины: массивная кровопотеря эклампсия, сепсис, аборт. Е.Ю. Лебеденко, А.Ф. Мехельсон, Москва, 2012

Случаи «NEAR MISS» - победа? Почему едва не проиграли? Рекомендации ВОЗ (2009) … всем странам пересмотреть в национальных планах проведение клинического аудита возможных, но реально не произошедших случаев материнской смертности. Е.Ю. Лебеденко, А.Ф. Мехельсон, Москва, 2012

Случаи «NEAR MISS» - победа? Почему едва не проиграли?

Случаи «NEAR MISS» - победа? Почему едва не проиграли? ЕДВА НЕ ПРИВЕЛО К ЛЕТАЛЬНОМУ ИСХОДУ Несогласованность при транспортировке Очередность этапов при операции Отсроченность радикального объема операции Е.Ю. Лебеденко, А.Ф. Мехельсон, Москва, 2012

Случаи «NEAR MISS» - победа? Почему едва не проиграли? ПОМОГЛО ВЫЖИТЬ: Своевременное родоразрешение и оценка кровопотери Полный объем хирургических методов кровотечения Сбалансированный объем и состав инфузионной терапии и заместительной терапии Перевод больных в специализированное учреждение Е.Ю. Лебеденко, А.Ф. Мехельсон, Москва, 2012

Тактика при ПИОВ в зависимости от сроков гестации (из доклада проф. Шалиной Р.И.)

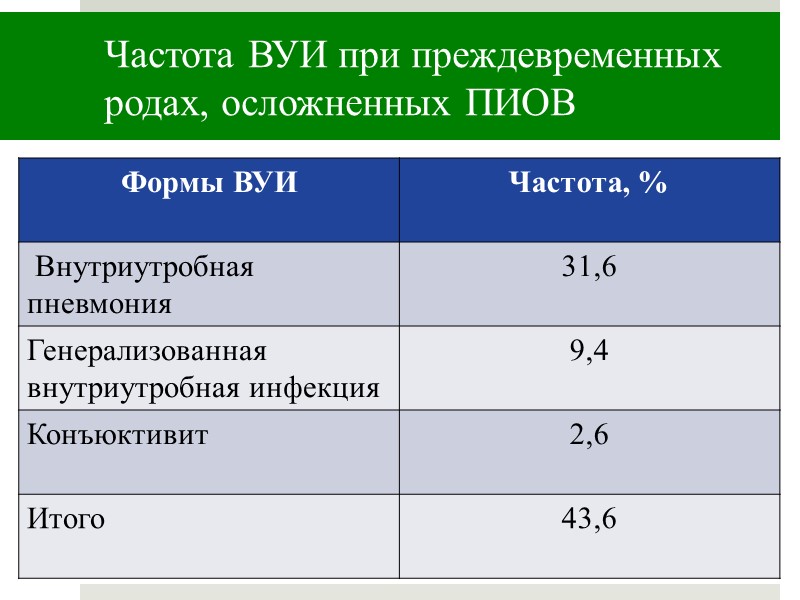
Частота ВУИ при преждевременных родах, осложненных ПИОВ

Основные причины преждевременных родов

Основные причины инвалидности новорожденных с ЭНМТ 1) Нарушение двигательной функции: спастическая диплегия – 80%, спастическая гемиплегия – 20%, ДЦП: в 22-24 нед. – 11-23%, в 27-28 нед. – 3-11%. 2) Нарушение когнитивной и поведенческой функции – 25-50%; 3) Ретинопатия – 37%. Тяжелые инвалидизирующие осложнения новорожденных с ЭНМТ составляют 12-27,7%.

Препараты, применяемые для профилактики РДС 1-ая схема: Дексаметазон – курсовая доза-24 мг (по 4мг в/м, через 6 часов, N6), 2-ая схема: Бетаметазон (дипроспан) – курсовая доза-24 мг (по 12 мг в/м, через 12 часов, N2). * Эффективность пренатального применения бетаметазона выше, чем дексаметазона. ** Дексаметазон более эффективен в профилактике внутрижелудочковых кровоизлияний. *** Эффективность курса ограничена 1-7 днями.

Эффективность повторных курсов профилактики РДС * Подтвержден достоверный положительный результат повторных курсов ГКТ в снижении РДС и осложнений, связанных с дыхательными расстройствами, без увеличения частоты инфекционных осложнений и сепсиса новорожденного. ** Повторный курс профилактики РДС показан, если риск развития РДС преобладает над отдаленными результатами. * Объединенные Европейские рекомендации по ведению РДС недоношенных новорожденных, 2010

Антибактериальная терапия * При интактных плодных оболочках: Не снижает перинатальную летальность, частоту дыхательной недостаточности, частоту неврологических осложнений. ** При ПРПО: Проведение антибактериальной терапии снижает риск преждевременных родов (А) ** Объединенные Европейские рекомендации по ведению РДС недоношенных новорожденных, 2010

Принципы антибактериальной терапии при недоношенной беременности, осложненной ПРПО Выбор антибактериальных препаратов определяется характером и чувствительностью микрофлоры влагалища. При отсутствии признаков ГСО у матери проводится один курс АБТ. Бактериологические посевы цервикально-вагинального содержимого проводят каждые 5-7 дней. Повторный курс АБТ проводится при реализации ГСО у матери или выявлении патологического роста микрофлоры с учетом чувствительности.

Пути профилактики перинатальной заболеваемости и смертности при ПР Пренатально Коррекция биоценоза влагалища; Лечение бессимптомной бактериурии >100000/мл; Своевременная диагностика и коррекция ИЦН; Беременным с пролабированием плодного пузыря целесообразно проведение антибиотикопрофилактики с учетом чувствительности цервико-вагинальной флоры.

Пути профилактики перинатальной заболеваемости и смертности при ПР Пренатально Проведение токолитической терапии (при отсутствии показаний к родоразрешению со стороны матери и плода) - для пролонгирования беременности, обеспечения полного курса профилактики РДС и транспортировки в перинатальный центр. Объединенные Европейские рекомендации по ведению РДС недоношенных новорожденных, 2010 С целью профилактики тяжелых форм РДС беременным, угрожаемым по преждевременным родам в сроке 25-27 недель, может быть проведен повторный курс антенатальной профилактики РДС (через 7 суток). Проведение повторных курсов глюкокортикоидов не снижает темпов роста плода и не увеличивает риск инфекционных и неинфекционных осложнений.

Пути профилактики перинатальной заболеваемости и смертности при ПР Пренатально С целью снижения степени тяжести гипоксического поражения ЦНС и судорожного синдрома не воспалительного характера показано проведение длительного магнезиального токолиза. Применение препаратов прогестерона Антенатальное применение витамина К

Папилломавирусная инфекция – современный взгляд на проблему (из доклада Прилепской В.Н.) Заболевания, ассоциированные с ВПЧ ВКР (16, 18 типов – 89,6% пациентов): Рак шейки матки Рак прямой кишки Рак влагалища Рак вульвы Рак полового члена Рак гортани Рак ротовой полости, глотки

Цели лечения (в соответствии с показаниями) Удаление экзофитных кондилом НПО и атипически измененного эпителия шейки матки; Противорецидивная терапия; Противовирусная и иммуномодулирующая терапия. Препарат, обладающий иммуномодулирующим действием Изопринозин (Inosin pranobex) включен в Европейские стандарты и Российский протокол ведения пациенток с ПВИ.

Терапевтическая вакцина MVA E2 MVA E2 – рекомбинантная вакцина в экспериментах на животных ингибировала пролиферацию опухолевых клеток и индуцировала регресс опухоли. Контрольная группа (n=20) – конизация. Основная группа (n=34) – 107 «вирусных» частиц в дозе инъецировались в шейку матки еженедельно (в течение 6 недель). Через 3 недели после завершения лечения была выполнен конизация.

ФГБУ «НЦ АГ и П им. В.И. Кулакова» Минздравсоцразвития России Клинический протокол «Преэклампсия. Эклампсия» Москва-2012

Преэклампсия - определение ПЭ – мультисистемное патологическое состояние, возникающее во 2-й половине беременности (после 20 нед.), характеризующееся артериальной гипертензией в сочетании с протеинурией (более 0,3 г/л в суточной моче), возможно, отеками, и проявлениями полиорганной недостаточности. Критерием гипертензионного синдрома у беременных являются уровни систолического АД ≥ 140 мм рт.ст. и/или диастолического ≥ 90 мм рт.ст.

Клиническая классификация ПЭ Умеренная ПЭ (шифр МКБ - О14) Тяжелая ПЭ (шифр МКБ - О14.1) Данная классификация оптимизирует тактику ведения: При умеренно выраженной ПЭ - госпитализация для уточнения диагноза и состояния плода. При этом возможно пролонгирование беременности. Родоразрешение показано при ухудшении состояния матери и плода. При тяжелой ПЭ – решение вопроса о родоразрешении после стабилизации состояния матери; при возможности, после профилактики РДС плода.

Тяжелая ПЭ (критерии) САД ≥ 160 мм рт.ст. или ДАД ≥ 110 мм рт.ст. (оценивается дважды с интервалом в 6 часов); Протеинурия > 5 г за 24 часа или ≥ 3+ по тест-полоске; Олигурия < 500 мл за 24 часа; Эклампсия; HELLP-синдром; Значимые симптомы: головная боль, расстройство зрения, боли в эпигастрии и др.; Возможно, СЗРП с маловодием при нормальных/патологических показателях УЗДГ.

Антигипертензивная терапия Старт антигипертензивной терапии – АД ≥ 140/90 мм рт.ст.; Приемлемый диапазон – САД 130-150 мм рт.ст. И ДАД 80-95 мм рт.ст.; АГ-препараты снижают риск перехода умеренной ПЭ в тяжелую; Основной недостаток – снижение плацентарной перфузии и риск СЗРП; Следует воздерживаться от резкого снижения АД < 130/80 мм рт.ст.; Ингибиторы АПФ противопоказаны; Диуретики применятся только при отеке легких.

Антигипертензивная терапия Внутривенная терапия Лабеталол Гидралазин Нитропруссид натрия Пероральная терапия Лабеталол Метопролол Метилдопа Нифедипин

Противосудорожная терапия

Тяжелая ПЭ (активная тактика – родоразрешение в течение 72 часов) Показания со стороны матери Неконтролируемое АД при 2-хкомпонентной терапии адекватными дозами; Эклампсия (родоразрешение – после стабилизации состояния); Прогрессирующая тромбоцитопения (<100000); 2-кратное повышение АЛТ и АСТ (при наличии болей в эпигастрии); Отек легких; Прогрессирующая олигурия или повышение уровня сывороточного креатинина; Упорная головная боль или зрительные расстройства. Показания со стороны плода КТГ – дистресс плода; ИАЖ < 2 см; СЗРП ≤ 3 перцинтилей; Патологические результаты УЗДГ.
Анестезиологическое пособие при тяжелой ПЭ Регионарная анестезия – метод выбора пря тяжелой ПЭ. Общая анестезия - только по показаниям: коагулопатия, тромбоцитопения < 80×109, отслойка плаценты, отек легких, эклампсия, тяжелая гипоксия плода.
ФГБУ «НЦ АГ и П им. В.И. Кулакова» Минздравсоцразвития России Клинический протокол «Подготовка шейки матки и родовозбуждение» Проф. Баев О.Р.
Оценка состояния плода перед индукцией
Какими методами проводится подготовка родовых путей и родовозбуждение?
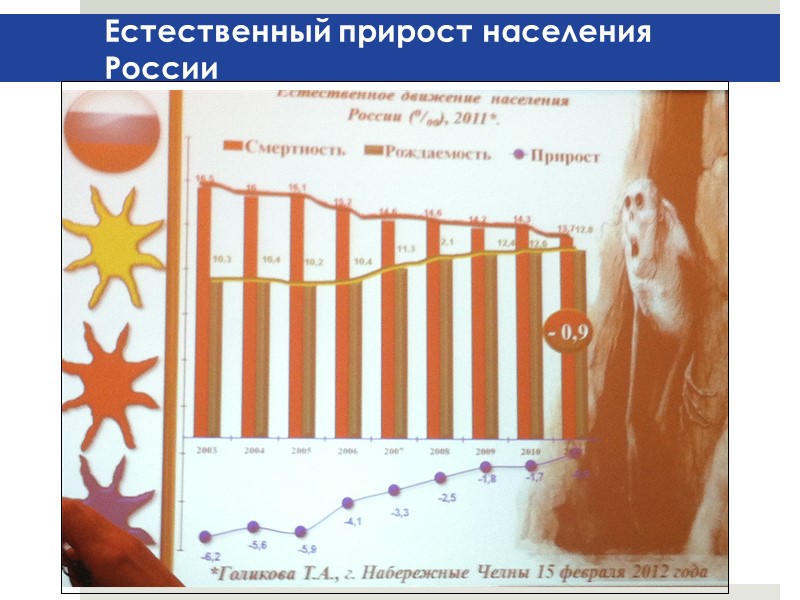
Схема подготовки шейки матки динопростоном

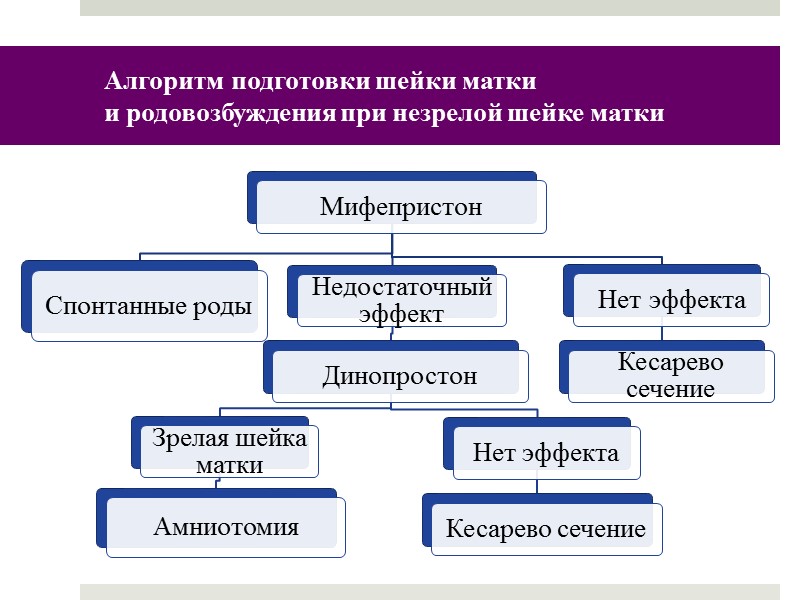
Алгоритм подготовки шейки матки и родовозбуждения при незрелой шейке матки

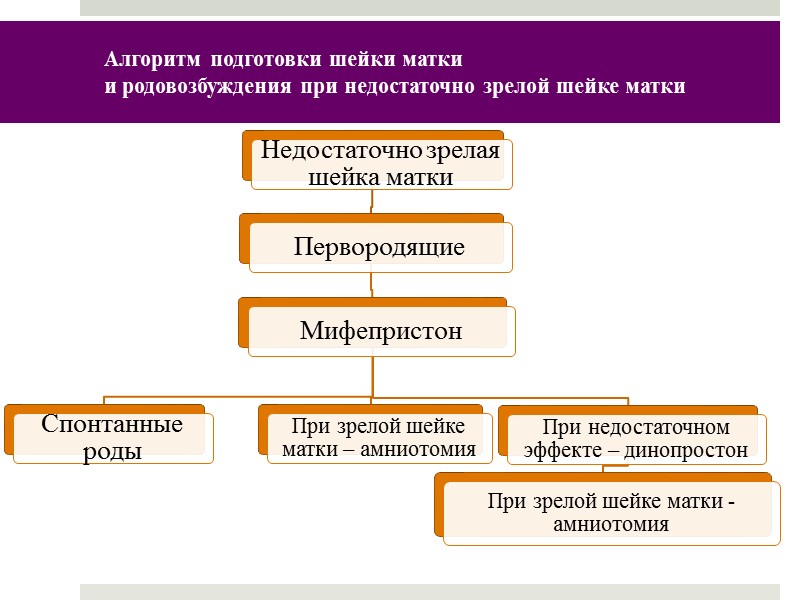
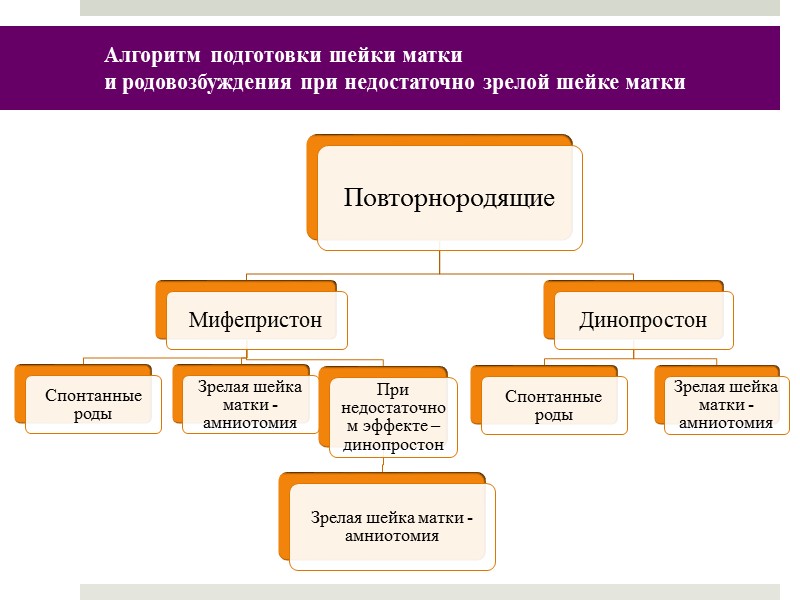
Алгоритм подготовки шейки матки и родовозбуждения при недостаточно зрелой шейке матки

Алгоритм подготовки шейки матки и родовозбуждения при недостаточно зрелой шейке матки

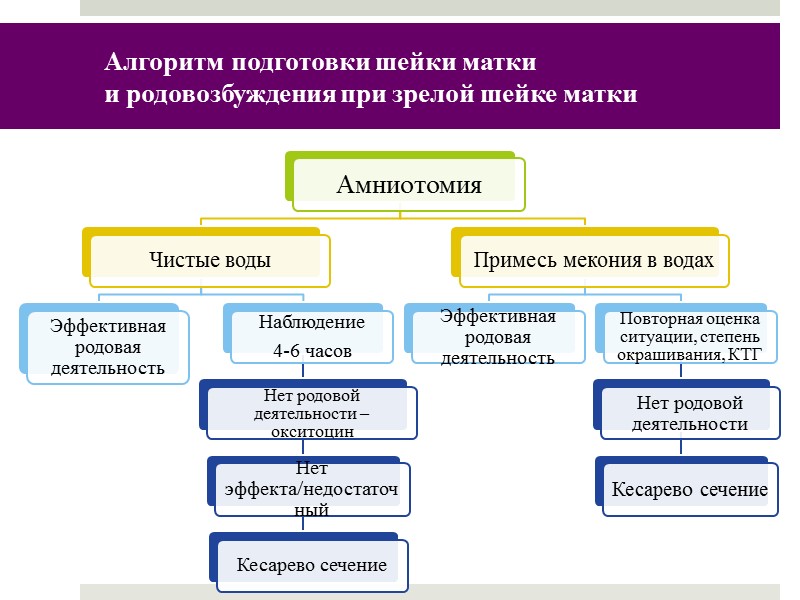
Алгоритм подготовки шейки матки и родовозбуждения при зрелой шейке матки

Вопросы, требующие дальнейшего изучения и проведения научных исследований Выбор оптимального метода и тактики родоразрешения? Необходимость увеличения дозы препарата у пациенток с ожирением (ИМТ>30,1кг/м2)? Определение оптимального срока начала подготовки к родам у пациенток с перенашиванием? Срок и необходимость родовозбуждения при крупном плоде?

ФГБУ «НЦ АГ и П им. В.И. Кулакова» Минздрасоцразвития России Клинический протокол «Ведение пациенток с гестационным сахарным диабетом» Д.м.н. Ходжаева З.С.

Диагностика манифестного и гестационного СД (1-ый этап) Манифестный СД Уровень гликемии натощак в венозной плазме ≥ 7,0 ммоль (126 мг/дл); HbA1c (стандарт DCCT/UKPDS) ≥ 6,5%; Уровень в венозной плазме в любое время дня вне зависимости от приема пищи ≥ 11,1 ммоль (200 мг/дл). Гестационный СД Гликемия натощак в венозной плазме ≥ 5,1 ммоль (92 мг/дл) < 7,0 ммоль (126 мг/дл).

Диагностика (2-ой этап)- проведение ОГГТ Всем беременным (с не выявленным на ранних сроках гестации манифестным или гестационным СД в том числе) на 24-28 неделях беременности проводится 2-хчасовой ОГГТ с 75г глюкозы.

Показания для проведения теста после 28 нед. (до 32 нед.)- УЗ-признаки диабетической фетопатии Отек и утолщение ПЖК Утолщение шейной складки Впервые выявленное или нарастающее многоводие (при исключении других причин многоводия) Крупный плод Гепатоспленомегалия Кардиомегалия/кардиопатия Двухконтурность головки плода

Ведение и лечение пациенток с ГСД Диетотерапия; Ежедневный контроль уровня гликемии портативным глюкометром (не менее 7 раз в сутки: натощак и через час после приема пищи); Консультация эндокринолога. Показания для назначения инсулинотерапии Наличие 2-х и более аномальных значений гликемии в течение недели самоконтроля; Наличие диабетической фетопатии по результатам экспертного УЗИ.

Тактика ведения при ГСД КОМПЕНСАЦИЯ -плановая госпитализация в 39-40 нед.; -оптимальный срок родоразрешения – 39-40 нед.; -оптимальный метод родоразрешения – через естественные родовые пути. ДЕКОМПЕНСАЦИЯ -УЗ-признаки диабетической фетопатии являются показанием для госпитализации в 37-38 нед. для преиндукции родов.

Ведение родов при ГСД Во время родоразрешения плановая инсулинотерапия отменяется; При самопроизвольных родах – контроль уровня гликемии каждые 2 часа (каждый час при тенденции к развитию гипо- или гипергликемии); При абдоминальном родоразрешении – контроль гликемии проводится: до операции, перед извлечением плода, после отделения последа, далее каждые 2 часа и каждый час при тенденции к развитию гипо- или гипергликемии до возобновления самостоятельного энтерального питания.

Ведение родов при ГСД При гипергликемии выше 6,0 ммоль/л – п/к введение инсулина короткого или ультракороткого действия (Новорапид, Актрапид), принимая во внимание – 1 ЕД инсулина снижает уровень гликемии на 2,0 ммоль/л. При тенденции к гипогликемии (уровень глюкозы ниже 4 ммоль/л) – введение глюкозо-калиевой смеси (10% - 400мл + 20мл 7,5% KCL со скоростью 100 мл/час). При гликемии ниже 3,3 ммоль/л - в/в введение 20-40мл 40% раствора глюкозы струйно.
Ведение пациенток с ГСД в послеродовом периоде Инсулинотерапия не является противопоказанием для кормления грудью. Самоконтроль гликемии (натощак, перед основными приемами пищи). Целевые уровни гликемии в цельной капиллярной крови: - натощак, перед едой, перед сном: 4,0 – 6,0 ммоль/л, -через 2 часа после еды: 6,0-7,8 ммоль/л. Через 6-12 нед. после родов – повторное тестирование (проведение ОГГТ с 75 г глюкозы) с целью уточнения нарушения углеводного обмена.

Эпидемия кесарева сечения (из доклада проф. A. Antsaklis)
Повышение частоты КС
7-maty_i_ditya_-_2012.ppt
- Количество слайдов: 61

