NS_v_kardiol_ch_1_19_05_12.ppt
- Количество слайдов: 158

Харьковская медицинская академия последипломного образования Кафедра терапии, ревматологии и клинической фармакологии Неотложные состояния в кардиологии

Непосредственными причинами рассматриваемых ургентных состояний являются: Ø острые нарушения сердечного ритма и проводимости, Ø коронарная, сердечная или сосудистая недостаточность, Ø артериальная гипертензия, Ø тромбозы и тромбоэмболии.

Классификация неотложных кардиологических состояний Степень острого нарушения кровообращения Признаки Необходимая медицинская помощь Прекращение кровообращения Отсутствие сознания и пульса на Реанимационные сонных артерия. Несколько мероприятия позже остановка дыхания. Нарушение кровообращения, опасного для жизни Шок, отек легких, синдром Морганьи-Адамса-Стокса, тяжелое нарушение сознания (кома, судороги), дыхания, внутренние кровотечение Клинически Ангинозная боль, острая значимое нарушение артериальная гипо- или кровообращения гипертензия, одышка, неврологическая симптоматика Интенсивная терапия Неотложное лечение

Классификация неотложных кардиологических состояний Степень острого нарушения кровообращения Прямая угроза нарушения кровообращения Признаки Необходимая медицинская помощь Возникновение впервые или Неотложная изменение течения стенокардии, профилактика повторные обмороки или приступы одышки в покое. Ситуации, при которых ухудшается течение сердечнососудистого заболевания (чрезмерная нагрузка, анемия, гипоксия, интоксикация, хирургическое вмешательство и пр. ) Нет прямой угрозы Ухудшение течения для нарушения хронического заболевания без кровообращения качественного изменения имевшихся жалоб и симптомов Симптоматическая терапия
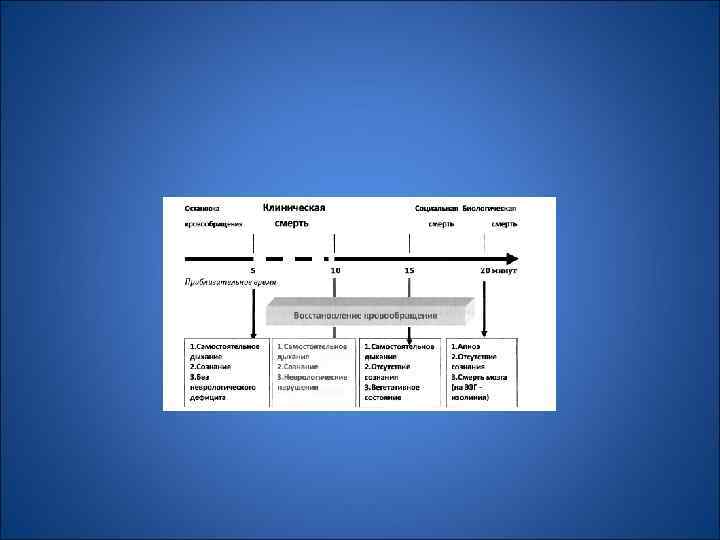

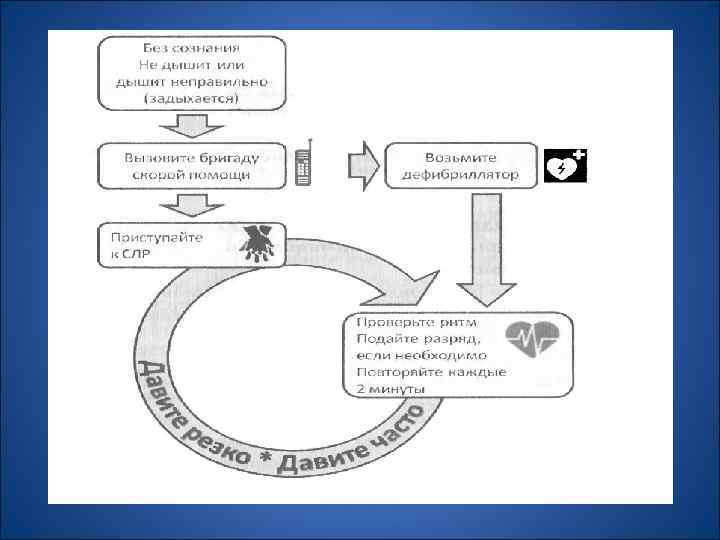
Американской кардиологической ассоциацией (АНА) был предложен алгоритм оказания первой медицинской помощи, названный «цепочкой выживания» •
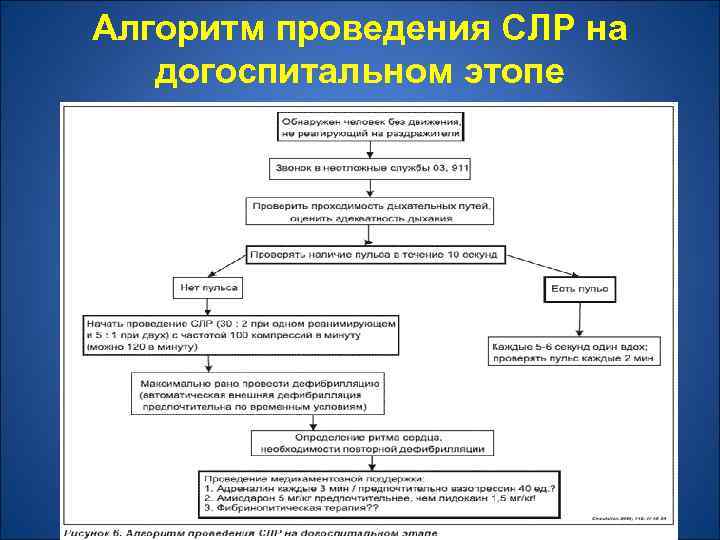
Алгоритм проведения СЛР на догоспитальном этопе



ОСТРАЯ СЕРДЕЧНАЯ НЕДОСТАТОЧНОСТЬ ОСН - клинический характеризующийся синдром, быстрым возникновением симптомов, характерных для нарушенной систолической диастолической функции сердца и/или

Основные причины и факторы, способствующие развитию ОСН 1. Декомпенсация ХСН 2. Обострение ИБС (ОКС) – ИМ или НС с распространенной ишемией миокарда – механические осложнения ОИМ – ИМ ПЖ 3. Гипертонический криз 4. Остро возникшая аритмия 5. Тяжелая патология клапанов сердца 6. Тяжелый острый миокардит 7. Тампонада сердца 8. Расслоение аорты

Основные причины и факторы, способствующие развитию ОСН 9. Несердечные факторы • недостаточная приверженность к лечению • перегрузка объемом • инфекции, особенно пневмония и септицемия • тяжелый инсульт • обширное оперативное вмешательство • почечная недостаточность • бронхиальная астма • передозировка лекарственных средств • злоупотребление алкоголем • феохромоцитома

Основные причины и факторы, способствующие развитию ОСН 10. Синдромы высокого СВ • тиреотоксический криз • анемия • шунтирование крови

Клинические варианты ОСН 1. Острая декомпенсированная СН (впервые возникшая, декомпенсация ХСН) - мало выраженные симптомы ОСН, не соответствующие критериям кардиогенного шока, отека легких или гипертонического криза.

Клинические варианты ОСН 2. Гипертензивная ОСН - симптомы ОСН у больных с относительно сохранной функцией ЛЖ в сочетании с высоким АД и рентгенологической картиной венозного застоя в легких или отека легких.

Клинические варианты ОСН 3. Отек легких (подтвержденный при рентгенографии грудной клетки) - тяжелый респираторный дистресс с влажными хрипами в легких, ортопноэ и, как правило, насыщением артериальной крови кислородом <90% при дыхании комнатным воздухом до начала лечения.

Клинические варианты ОСН 4. Кардиогенный шок – клинический синдром, характеризующийся гипоперфузией тканей из-за СН, которая сохраняется после коррекции преднагрузки.

Клинические варианты ОСН 5. СН с высоким сердечным выбросом - симптомы ОСН обычно в сочетании с тахикардией, теплыми кожными покровами и конечностями, застоем в легких и иногда низким АД (септический шок). 6. Недостаточность ПЖ - синдром низкого СВ в сочетании с повышенным давлением в яремных венах, увеличением печени и артериальной гипотонией.

С клинической точки зрения ОСН можно разделить : • на лево- или правожелудочковую недостаточность с низким СВ; • лево- или правожелудочковую недостаточность с симптомами застоя крови; • а также их сочетание.

ОСН с низким СВ возникает при: - ОКС; - остром миокардите; - острой дисфункций сердца; - ТЭЛА; - тампонаде сердца. клапанов

Левожелудочковая недостаточность с симптомами застоя может быть следствием: • дисфункции миокарда при хроническом заболевании; • острой ишемии и ИМ; • дисфункции АК и МК; • нарушений ритма сердца; • опухолей левых отделов сердца; • несердечных причин (тяжелая АГ, высокий СВ при анемии или тиреотоксикозе, опухоль или травма головного мозга).

Правожелудочковая недостаточность с симптомами застоя связана с: • патологией ЛА и правых отделов сердца обострение ХОБЛ с ЛГ, массивная пневмония, ТЭЛА, ОИМ ПЖ, дисфункция ТК (травма, инфекция); • заболеванием перикарда; • прогрессированием тяжелой недостаточности левых отделов сердца с вовлечением правых отделов; • декомпенсацией существующего сердца. длительно врожденного порока

В патогенезе ОСН большое значение имеет скорость прогрессирования патологического процесса: - вероятность возникновения ОСН наиболее высока при остро возникших расстройствах, когда компенсаторные механизмы не успевают уменьшить их последствия; - при постепенном нарастании изменений клинические проявления недостаточности кровообращения утяжеляются обычно не столь драматически.

Диагностика острой сердечной недостаточности

Диагноз ОСН основывается на Клиническая картина Результаты дополнительных етодов м обследования: - ЭКГ, - рентгенография грудной клетки, - Эхо. КГ, - определение уровня биомаркеров в крови.
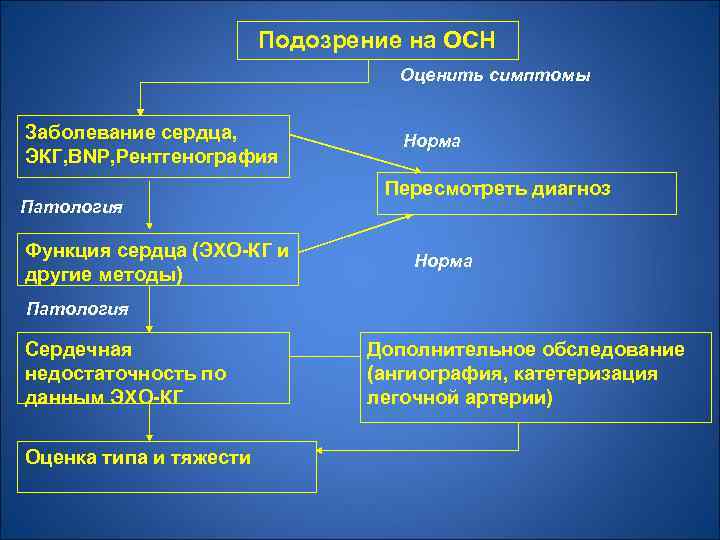
Подозрение на ОСН Оценить симптомы Заболевание сердца, ЭКГ, BNP, Рентгенография Патология Функция сердца (ЭХО-КГ и другие методы) Норма Пересмотреть диагноз Норма Патология Сердечная недостаточность по данным ЭХО-КГ Оценка типа и тяжести Дополнительное обследование (ангиография, катетеризация легочной артерии)

Необходимо оценить: наличие систолической и/или диастолической дисфункции ЛЖ; ведущий клинический синдром (низкий СВ или симптомы застоя крови, недостаточность ЛЖ или ПЖ).
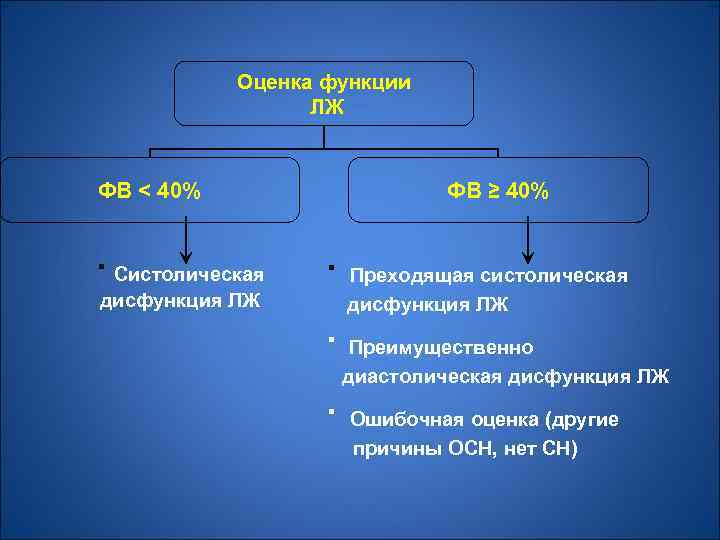
Оценка функции ЛЖ ФВ < 40% · Систолическая дисфункция ЛЖ ФВ ≥ 40% · Преходящая систолическая дисфункция ЛЖ · Преимущественно диастолическая дисфункция ЛЖ · Ошибочная оценка (другие причины ОСН, нет СН)

Оценка клинического состояния О повышенном давлении заполнения ЛЖ обычно свидетельствует: • наличие влажных хрипов при аускультации легких • и/или признаков застоя крови в легких при рентгенографии грудной клетки (в быстро меняющейся ситуации клиническая оценка степени заполнения левых отделов сердца может быть ошибочной).

Оценка клинического состояния Давление заполнения ПЖ можно оценить с помощью венозного давления, измеренного в наружной яремной или ВПВ (повышенное ЦВД может быть следствием нарушенной растяжимости вен и ПЖ при неадекватном заполнении последнего).

Лабораторные исследования при ОСН. Исследование Показание Общий анализ крови, включая тромбоциты Во всех случаях Мочевина, креатинин, трансаминазы, калий, натрий Во всех случаях Сахар крови Во всех случаях Анализ мочи Во всех случаях
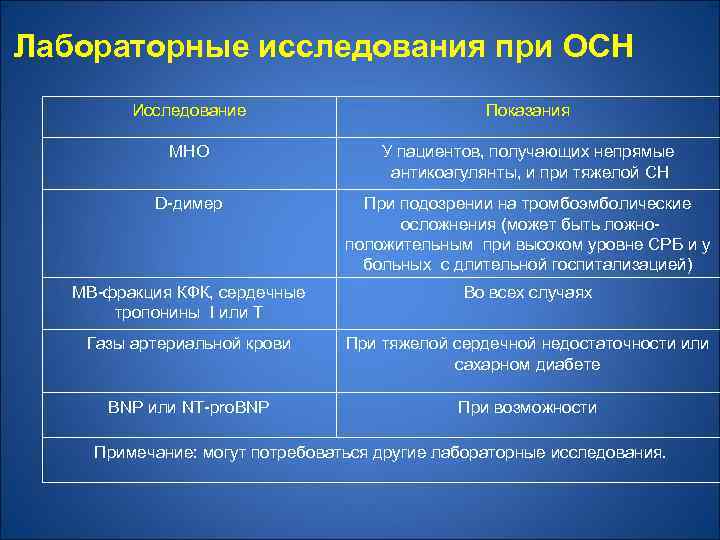
Лабораторные исследования при ОСН Исследование Показания МНО У пациентов, получающих непрямые антикоагулянты, и при тяжелой СН D-димер При подозрении на тромбоэмболические осложнения (может быть ложноположительным при высоком уровне СРБ и у больных с длительной госпитализацией) МВ-фракция КФК, сердечные тропонины I или T Во всех случаях Газы артериальной крови При тяжелой сердечной недостаточности или сахарном диабете BNP или NT-pro. BNP При возможности Примечание: могут потребоваться другие лабораторные исследования.

Лабораторные исследования при ОСН Уровни BNP и NT-pro. BNP в плазме крови повышается за счет их высвобождения из желудочков сердца в ответ на увеличение напряжения стенки желудочков и перегрузку объемом.

Показания к проведению анализа: ü Дифференциальная диагностика между сердечными и легочными заболеваниями. ü Диагностика сердечной недостаточности на ранних доклинических стадиях.

Показания к проведению анализа: ü Оценка степени тяжести сердечной недостаточности. ü Диспансеризация пациентов с высоким риском неблагоприятного исхода. ü Оценка эффективности проводимой терапии.

Лабораторные исследования при ОСН Нормальное содержание BNP или NTpro. BNP позволяет с высокой точностью исключить наличие СН. • NT-pro. BNPвыше 125 пг/мл – развитие сердечной недостаточности вполне вероятно. , ассоциируются с повышенным риском сердечных осложнений.

Лабораторные исследования при ОСН • NT-pro. BNP выше 250 пг/мл у больных с острым коронарным синдромом без подъема сегмента ST на ЭКГ при динамическом определении является предиктором высокой смертности и инфаркта миокарда в течение 6 месяцев. • При повышении концентрации BNP или NT -pro. BNP необходимо убедиться в отсутствии других заболеваний, включая почечную недостаточность и септицемию.

Лабораторные исследования при ОСН. Во всех случаях тяжелой ОСН необходима инвазивная оценка газового состава артериальной крови (p. O 2, p. CO 2, p. H и дефицит оснований). У больных без очень низкого СВ и шока с вазоконстрикцией альтернативой могут служить пульсовая оксиметрия и определение CO 2 в конце выдоха.

Инструментальные методы исследования ЭКГ в 12 стандартных отведениях ü оценка ритма, ü признаки перегрузки желудочков и предсердий.

Инструментальные методы исследования Рентгенография грудной клетки ü оценка размеров и четкости тени сердца, ü выраженность застоя крови в легких (рентгенологические признаки застоя в легких не являются точным отражением повышенного давления в легочных капиллярах).

Инструментальные методы исследования Эхо. КГ (для определения структурных и функциональных изменений патологии перикарда, механических осложнений ИМ, объемных образований сердца).

Инструментальные методы исследования Допплеровское исследование: определение давления в легочной артерии (по струе трикуспидальной регургитации) и мониторируют преднагрузку левого желудочка.

Инструментальные методы исследования КАГ (при нарушениях коронарного кровообращения).

Инструментальные методы исследования Компьютерная томография грудной клетки с контрастной ангиографией или без нее, а также сцинтиграфия (для уточнения характера заболевания легких и диагностики крупной ТЭЛА).

Инструментальные методы исследования • КТ, чреспищеводная Эхо. КГ и магнитно-резонансная томография (при подозрении на расслаивающую аневризму аорты).

Неинвазивное мониторирование Всем больным с ОСН показано : ü ü ü мониторирование АД, ЧСС, температуры тела, частоты дыхания, ЭКГ.

Инвазивное мониторирование • Катетеризация артерии (у больных с нестабильной гемодинамикой, особенно при ВАКП, и/или необходимости частых лабораторных исследований артериальной крови (p. O 2, p. CO 2, p. H и дефицит оснований)).

Инвазивное мониторирование Катетеризация центральной вены позволяет вводить лекарственные средства, мониторировать ЦВД и р. O 2 крови в ВПВ или ПП.

Дифференциальная диагностика Ø Кардиальные причины: üишемия, üпороки сердца, üразрыв клапана, üрасслоение аорты, üаритмии,

Дифференциальная диагностика Ø Кардиальные причины: ü эндокардит, üмиокардит, üгипертонический криз.

Дифференциальная диагностика ØЛегочные причины: üХОБЛ, üПневмония, üТЭЛА, üОРДС, üДругие заболевания легких.

Дифференциальная диагностика Ø Почечная недостаточность с перегрузкой жидкостью. Ø Тиреотоксикоз.


Цели лечения ОСН Ø Клинические ü уменьшение симптомов (одышки и/или утомляемости) ü уменьшение выраженности физических проявлений ü снижение массы тела и увеличение диуреза при наличии застоя крови и олигурии ü улучшение оксигенации тканей Ø Гемодинамические ü снижение ДЗЛА < 18 мм рт. ст. ü увеличение СВ и/или ударного объема

Цели лечения ОСН Лабораторные ü нормализация содержания электролитов в крови ü снижение уровней остаточного азота и/или креатинина ü снижение уровня билирубина ü уменьшение концентрации BNP и NTpro. BNP в плазме крови ü нормализация уровня глюкозы в крови

Цели лечения ОСН: ü уменьшение продолжительности в/в инфузии вазоактивных препаратов ü сокращение сроков пребывания в отделении интенсивной терапии ü уменьшение длительности госпитализации ü удлинение времени до повторной госпитализации ü сокращение продолжительности повторных госпитализаций ü снижение смертности

Лечение Ø Оксигенотерапия – начинать рекомендуется как можно раньше больным с гипоксией до достижения артериального кислородного насыщения более 95%.

Лечение Ø Неинвазивная вентиляция (НИВ) с положительным давлением выдоха должна начинаться как можно раньше (ургентно) всем больным с признаками отека легких и гипертензивной острой СН. С повышенной осторожностью применяется НИВ при кардиогенном шоке и правожелудочковой недостаточности.

Лечение Ø Обезболивающие препараты – морфин (показан при раннем лечении тяжелой ОСН, особенно при наличии боли, возбуждения и выраженной одышки). 1 мл 1% Ø Вазодилататоры Ø Диуретики
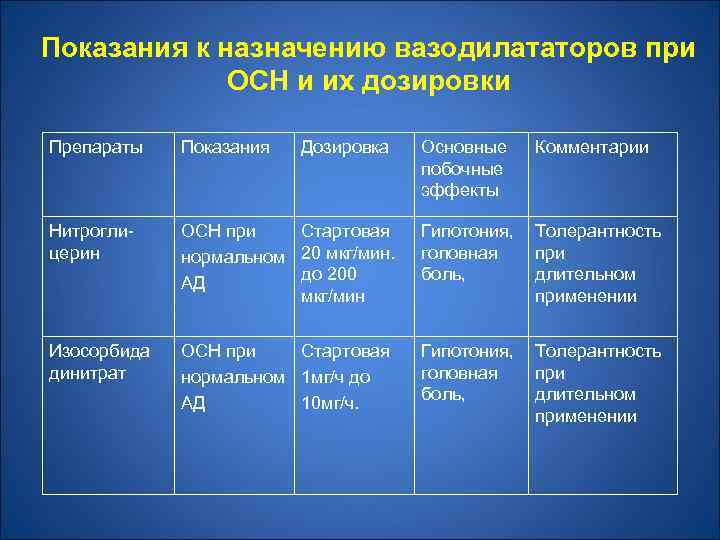
Показания к назначению вазодилататоров при ОСН и их дозировки Препараты Показания Нитроглицерин Изосорбида динитрат Дозировка Основные побочные эффекты Комментарии ОСН при Стартовая нормальном 20 мкг/мин. до 200 АД мкг/мин Гипотония, головная боль, Толерантность при длительном применении ОСН при Стартовая нормальном 1 мг/ч до АД 10 мг/ч. Гипотония, головная боль, Толерантность при длительном применении

Показания к назначению вазодилататоров при ОСН и их дозировки (продолжение) Препараты Показания Дозировка Основные побочные Нитропрусс ид натрия Гипертензивны 0, 3 -5 й криз, мкг/кг/мин кардиогенный шок (в комбинации с инотропными средствами) Гипотония, токсическое действие изоцианита Незиритид Острая Болюс 2 декомпенсация мкг/кг + ХСН 0, 015 -0, 03 мкг/кг/мин Гипотония Комментарии эффекты Плохо управляем, требует инвазивного монитринга АД

Применение диуретиков при ОСН ü ü ü Начальные дозы подбирают с учетом клинического состояния Титрование дозы в зависимости от клинического ответа Снижение дозы при уменьшении выраженности застоя крови Мониторирование калия и натрия в сыворотке крови, а также функции почек (каждые 1 -2 суток) в зависимости от ответа на лечение Коррекция потерь калия и магния При развитии устойчивости к диуретикам см. «дозировка и способ введения диуретиков»
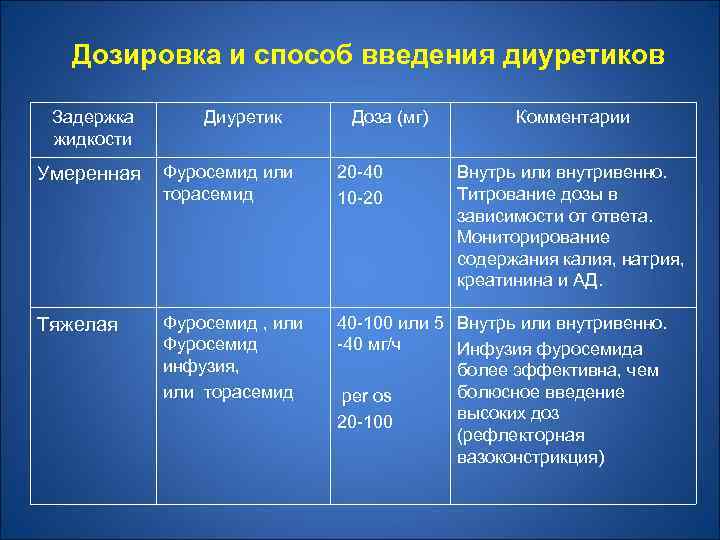
Дозировка и способ введения диуретиков Задержка жидкости Диуретик Доза (мг) Комментарии Умеренная Фуросемид или торасемид 20 -40 10 -20 Внутрь или внутривенно. Титрование дозы в зависимости от ответа. Мониторирование содержания калия, натрия, креатинина и АД. Тяжелая Фуросемид , или Фуросемид инфузия, или торасемид 40 -100 или 5 Внутрь или внутривенно. -40 мг/ч Инфузия фуросемида более эффективна, чем болюсное введение per os высоких доз 20 -100 (рефлекторная вазоконстрикция)

Дозировка и способ введения диуретиков Задержка жидкости Диуретик Доза (мг) Комментарии Рефрактерность к петлевым диуретикам Добавить гидрохлортиазид или спиронолактон 25 -50 два раза в сутки 25 -50 один раз в сутки Комбинация с тиазидами лучше, чем только высокие дозы петлевых диуретиков. Оптимальный выбор при отсутствии почечной недостаточности и гиперкалиемии. Рефрактерность к петлевым диуретикам тиазидам Добавление допамина для почечной вазодилатации или добутамина в качестве инотропного средства 0, 5 Внутривенно (одна или две дозы). При наличии почечной недостаточности рассмотреть вопрос о проведении ультрофильтрации или гемодиализа

Причины развития устойчивости к диуретикам ü уменьшение внутрисосудистою объема; ü нейрогормональная активация; ü реабсорбция натрия при гиповолемии; ü снижение канальцевой секреции (почечная недостаточность, прием нестероидных противовоспалительных средств); ü снижение перфузии почек (низкий СВ); ü нарушение всасывания пероральных форм; ü несоблюдение режима приема препарата или диеты (высокое потребление натрия).

Для борьбы с устойчивостью к диуретикам рекомендуются : v внутривенное болюсное введение (более эффективно, чем прием внутрь) или внутривенная инфузия (более эффективна, чем болюсное введение); v нормализация потребления Na. Cl и воды, наблюдение за электролитным составом крови; v восполнение дефицита жидкости при гиповолемии; v повышение дозы и/или частоты приема диуретиков;

Для борьбы с устойчивостью к диуретикам рекомендуются : v комбинированная терапия (фуросемид +гидрохлоротиазид; фуросемид + спиронолактон); v комбинация диуретика с допамином или добутамином); v уменьшение дозы ингибитора АПФ или использование очень низких доз ингибиторов АПФ.

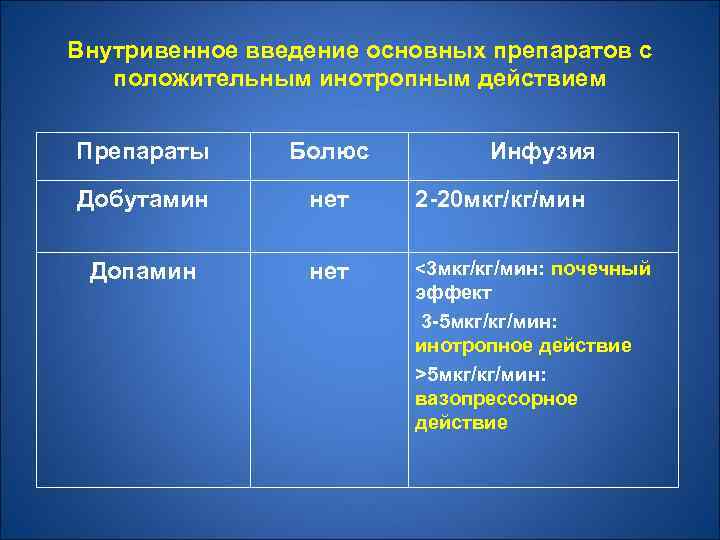
Внутривенное введение основных препаратов с положительным инотропным действием Препараты Болюс Инфузия Добутамин нет 2 -20 мкг/кг/мин Допамин нет <3 мкг/кг/мин: почечный эффект 3 -5 мкг/кг/мин: инотропное действие >5 мкг/кг/мин: вазопрессорное действие

Внутривенное введение основных препаратов с положительным инотропным действием Препараты Болюс Инфузия Левосимендан 12 -24 мкг/кг 10 мин* 0, 1 мкг/кг/мин, может быть увеличена до 0, 2 и уменьшена до 0, 05 мкг/кг/мин Норадреналин нет Адреналин 0, 2 -1, 0 мкг/кг/мин 1 мг в/в при 0, 05 -0, 5 мкг/кг/мин реанимационных мероприятиях, при необходимости повторно через 3 -5 мин.

Если невозможно быстро определить давление заполнения желудочков сердца, у больных без застойных хрипов в легких в начале лечения оправдано в/в введение жидкости, например, до 200 мл 0, 9% раствора хлорида натрия за 10 мин, при отсутствии эффекта и осложнений повторно. Инфузию прекращают при повышении САД до 90100 мм рт. ст. или появлении признаков венозного застоя в легких. При гиповолемии важно найти и, по возможности, устранить причину уменьшения внутрисосудистого объема крови (кровотечение, чрезмерная доза мочегонных, вазодилататоров и др. ).

Хирургические методы лечения ü реваскуляризация миокарда, ü коррекция анатомических дефектов сердца, включая протезирование и реконструкцию клапанов, ü механические средства временной поддержки кровообращения.


Кардиогенный шок - клинический синдром, характеризующийся гипоперфузией тканей из-за СН, которая сохраняется после коррекции преднагрузки.

Механизмы развития шока 1. Снижение СВ (или УО и МО) 2. Уменьшение ОЦК 3. Развитие острого ДВС-синдрома 4. Активация симпатико-адреналовой системы 5. Повышение активности РААС

Механизмы развития шока 6. Сужение периферических артерий и артериол с повышением ОПС 7. Открытие артерио-венозных шунтов 8. Истощение кинин-брадикининовой системы 9. Расстройства капиллярного кровотока вследствие внутрисосудистой коагуляции

Факторы риска развития кардиогенного шока 1. Обширный, трансмуральный ИМ 2. Повторный ИМ 3. Инфаркт ПЖ 4. Интенсивные, рецидивирующие ангинозные боли (при наличиии противопоказаний для тромболизиса)

Факторы риска развития кардиогенного шока 5. Низкая ФВ ЛЖ (< 35%) 6. Возраст > 65 лет 7. Наличие осложнений (ЖТ, AVблокада III степени, СССУ, острая митральная недостаточность и др. )

Клиническая картина ü Сначала пациент встревожен, возбужден. Жалуется на боли в области сердца или другой локализации, но болей может не отмечаться, или они могут быть кратковременными. Позже появляются апатия, сонливость, нарушение сознания, кома.

Клиническая картина ü Кожа значительно бледная с выраженным мраморным оттенком, покрыта холодным потом, со значительным акроцианоз. ü Частота сердечных сокращений 100 - 110 мин, диурез не менее 20 мл / ч, могут отмечаться признаки острой сердечной недостаточности и нарушения ритма и проводимости.

Клиническая картина ü Затем пульс становиться нитевидным. Различия пульса на симметричных артериях конечностей могут свидетельствовать о расслаивающую аневризму аорты.

Клиническая картина В основе кардиогенного шока лежит нарушение насосной функции сердца (миокардиальная недостаточность, нарушения ритма) при достаточной преднагрузке желудочков.

Виды шока • 1. Аритмический шок – возникает вследствие тяжелых нарушений ритма. В чистом виде такой шок возникает у 45% больных с крупноочаговым трансмуральным инфарктом. Так, увеличение ЧСС более 150 ударов или урежение менее 40 ударов сопровождается снижением ударного выброса более чем на 60%.

Виды шока • 2. Истинный кардиогенный шок – наиболее тяжелое осложнение инфаркта миокарда, которое возникает при поражении более 40% сердечной мышцы и в 90% случает заканчивается смертью больных.

Диагностические критерии КШ при ИМ Ø Артериальная гипотония (САД <80 мм рт. ст. или снижение АД ср >30 мм рт. ст. ) в течении часа и более. Ø Пульсовое АД <20 -25 мм рт. ст. Ø Клинические признаки ухудшения перфузии органов и тканей: ü снижение диуреза менее 20 -30 мл мочи в час; ü бледная, влажная, холодная на ощупь кожа; ü нарушение сознания.

Гемодинамические критерии КШ 1. Резкое снижение сердечного выброса (СИ < 2, 2 – 2, 5 л/м 2 х мин. ) 2. Давление заклинивания легочной артерии (ДЗЛА) выше 18 мм рт. ст

Степени тяжести КШ • 1 степень – легкий шок üСАД не менее 80 мм рт. ст. üДАД 60 мм рт. ст. üЧСС 100 -110 в мин. üЦВД 150 мм вод. ст. üДиурез 20 мл/час üДлительность шока до 2 часов

Степени тяжести КШ • 2 степень – тяжелый шок üСАД до 70 мм рт. ст. üДАД до 55 мм рт. ст. üЧСС 110 -120 в мин. üЦВД 240 мм вод. ст. üАнурия (у большинства) üДлительность шока до 3 -4 часов üОтек легких (может быть)

Степени тяжести КШ • 3 степень – ареактивный шок üСАД не более 50 мм рт. ст. üДАД 45 -50 мм рт. ст. üЧСС 120 в мин. и более üЦВД 250 мм вод. ст. üАнурия üДлительность шока более 6 часов

ЛЕЧЕНИЕ КАРДИОГЕННОГО ШОКА 1. Наладить устойчивую связь с периферической веной альтернатива: с центральной веной. 2. Постоянный ЭКГ-мониторинг. 3. Ингаляция кислорода. 4. Допамин до 10 -12 мг/кг/мин на физиологический растворе альтернатива: добутамин или добутамин + допамин в/в капельно. или норадреналин 0, 2% -1, 0 в/в капельно на 200, 0 мл физиологического раствора

ЛЕЧЕНИЕ КАРДИОГЕННОГО ШОКА 5. Вспомогательная терапия: üРеополиглюкин в/в капельно при малом ОЦК üГепарин 5000 ед. в/в или низкомолекулярный гепарин

Лечебные мероприятия 1. Обезболивающие средства (анальгин, фентанил, дроперидол, промедол, морфин) 2. Антикоагулянты и дезагреганты. 3. Мочегонные.

Лечебные мероприятия • 4. Метаболические препараты и препараты, улучшающие центральную и периферическую гемодинамику, нарушение кислотноосновного состояния. • 5. Антиаритмические препараты - при необходимости.

Реабилитационные мероприятия 1. Профессиональная ориентация и трудоустройство. 2. Психотерапия. 3. Санаторно-курортное лечение.

Профилактические мероприятия 1. Этиотропное лечение (10 - 14 дней). 2. Лечение сопутствующих заболеваний (14 - 21 дней). 3. Правильный режим труда и отдыха (постоянно). 4. Адаптогены (6 мес. ) 5. Витамины (14 дней). 6. Фитотерапия (4 - 6 мес).

Критерии желаемого результата лечения Регресс клинических проявлений, нормализация дыхания и артериального давления. Диспансерный учет Пожизненно, 4 раза в год.

Кардиогенный шок (ареактивнный) • Лечебные мероприятия 1. Обезболивающие средства (анальгин, фентанил, дроперидол, промедол, морфин) 2. Антикоагулянты и дезагреганты. 3. Мочегонные.

Кардиогенный шок (ареактивнный) 4. Метаболические препараты и препараты, улучшающие центральную и периферическую гемодинамику, нарушение кислотнощелочного равновесия. 5. Ганглиоблокатори. 6. Пеногасители. 7. Антиаритмические препараты - по необходимости

Критерии желаемого результата лечения Не отмечается регресса клинических проявлений и нормализация артериального давления Диспансерный учет Пожизненно, 4 раза в год.


Отек легких – клинический синдром, в основе возникновения которого лежит избыточная транссудация жидкости в интерстициальную ткань, а затем в альвеолы.

Основные патофизиологические механизмы и причины ОЛ № п/п Патофизиологические механизмы Причины 1. Высокое Острая левожелудочковая гидростатическое недостаточность, давление в легочных митральный стеноз, аритмии, капиллярах трансфузионная гиперволемия. (> 30 мм рт. ст. ) 2. Низкое онкотическое Гипопротеинемия (< 25 -30 г/л) давление крови при почечной, печеночной недостаточности, (< 15 мм рт. ст. ) кровопотеря, гипергидратация 3. Нарушение лимфооттока Опухоли средостения

Основные патофизиологические механизмы и причины ОЛ (продолжение) № п/п Патофизиологические механизмы Причины 4. Избыточное разрежение в альвеолах (> 20 мм рт. ст. ) Обструкция верхних дыхательных путей, неправильный режим ИВЛ 5. Повышение проницаемости альвеолярнокапиллярной мембраны Сепсис, шок, инфекция, панкреатит, эндотоксемия, ингаляционные интоксикации 6. Сочетание

Клиническая картина ü тахипноэ ü участие в дыхании вспомогательной мускулатуры ü одышка ü цианоз ü слабость, тревожность, потливость ü тахикардия ü крепитация или влажные хрипы ü свистящие сухие хрипы

Клиническая картина ü при наличии кардиогенных причин может отмечаться кашель (который может быть продуктивным, в некоторых случаях – с выделением розовой пенистой мокроты) ü расширение яремных вен ü шумы сердца или шум трения перикарда (акцент II тона над лёгочной артерией, протодиастолический ритм галопа (дополнительный тон в ранней диастоле)).

Дифференциальная диагностика ü ТЭЛА ü Ишемия/инфаркт миокарда ü Бронхиальная астма ü Острый респираторный синдром ü ХОЗЛ ü Пневмония ü Тампонада перикарда ü Рестриктивные заболевания легких

Лабораторные исследования ü Для дифференцирования кардиогенного и некадиогенного отека легких проводится определение натрийуретритического фактора типа В в сыворотке крови ü Исследование газового состава артериальной крови ü Гипоксемия и респираторный алкалоз (низкое р. СО 2), развивающийся в результате респираторного ацидоза является тревожным симптомом, указывающим на утомление дыхательной мускулатуры и угрозу развития дыхательной недостаточности.

Для развития отека легких одновременно с левожелудочковой недостаточностью необходим высокий выброс правого желудочка, т. е. диссонанс в работе желудочков.

Показатели характеризующие гидростатическое давление в капиллярах ЦВД (норма 50 -80 мм вод. ст. ) ниже 50 мм вод. ст. в сочетании с артериальной гипотонией характерна для гиповолемиии.

Показатели характеризующие гидростатическое давление в капиллярах ЦВД выше 150 -200 мм вод. ст. отмечается при: ü недостаточности ПЖ различного генеза; ü полной AV блокаде; ü применении вазопрессоров; ü ТЭЛА; ü разрыве межжелудочковой перегородки; ü хронических заболеваниях легких.

Инструментальные методы исследования • Ренгенография легких: - При незначительном застое наблюдается цефализация легочного кровотока (расширение сосудов верхних долей), плевральный выпот и расширение v. аzygos (непарной вены) - При увеличении степени застоя развивается интерстициальный отек. Что проявляется потерей четкости контуров сосудов, развитием альвеолярных инфильтратов и появлением лии Керли типа В (( короткие линейные тени на периферии легочных полей) - При кардиогенном отеке легких застой обычно бывает двусторонним - При ХСН может выявляться расширение тени сердца


Инструментальные методы исследования Ø Пульсоксиметрия: может быть обнаружена гипоксемия (сатурация О 2 < 90%) Ø ЭКГ, могут быть выявлены: ü Признаки гипертрофии, ишемии или инфаркта миокарда ü Перегрузка предсердий ü Нарушение проводимости

ЛЕЧЕНИЕ ОТЕКА ЛЕГКИХ Ø уменьшение объема циркулирующей крови (механические мероприятия, периферические вазодилататоры, диуретики); Ø дегидратация легких (диуретики); Ø нормолизация АД (периферические вазодилататоры, диуретики). При гипокинетическом варианте гемодинамики для повышения сердечного выброса добавляют инотропные средства.

ЛЕЧЕНИЕ ОТЕКА ЛЕГКИХ Поскольку ОЛ развивается на фоне застойного или гипокинетического типа центральной гемодинамики, для которых характерно увеличение ДЗЛА, основным принципом лечения ОЛ является уменьшение гипертензии в малом круге кровообращения : ü обезболивание (опиоидные анальгетики); ü - снижение венозного возврата к сердцу (периферические вазодилататоры);

ЛЕЧЕНИЕ ОТЕКА ЛЕГКИХ Госпитализация в специализированный стационар в ургентном порядке. 1. Предоставить пациенту сидячее положение. 2. Наложить жгуты одновременно на 2 - 3 конечности на 15 - 20 мин, по очередно переводить их на свободную конечность. 3. Нитраты. 4. Обезболивающие.

3. Нитраты уменьшают венозный застой в лёгких без повышения потребности миокарда в кислороде. В низких дозах вызывают только венодилатацию, но с повышением дозы расширяют артерии, в том числе и коронарные. В адекватно подобранных дозах вызывают пропорциональную вазодилатацию венозного и артериального русла, уменьшая как преднагрузку, так и постнагрузку на левый желудочек, без ухудшения тканевой перфузии.

Пути введения: спрей или таблетки по 1 дозе повторно через 35 минут; в/в болюсно 12, 5 -25 мкг, затем инфузия в нарастающих дозах до получения эффекта. • Примечание: Артериальное давление (АД) снижать не более 10 мм рт. ст. у пациентов с исходным нормальным АД и не более 30 % у пациентов с артериальной гипертензией.

• Показания: отёк лёгких, отёк лёгких на фоне острого инфаркта миокарда, острый инфаркт миокарда. • Противопоказания: острый инфаркт миокарда правого желудочка, относительные — ГКМП, аортальный и митральный стенозы, гипотензия (САД < 90 мм рт. ст. ), тахикардия > 110 ударов в минуту.

• 4. Обезболивающие. Наркотические анальгетики (морфин). Снимает психотический стресс, тем самым уменьшая гиперкатохоламинемию и непродуктивную одышку, так же вызывает умеренную венодилатацию, в результате чего уменьшается преднагрузка, уменьшается работа дыхательной мускулатуры, соответственно снижается «цена дыхания»

• 5. Диуретики Фуросемид имеет две фазы действия: первая — венодиллатация, развивается задолго, до развития второй фазы — диуретическое действие, что обуславливает уменьшение преднагрузки и снижения ДЗЛА.

• 6. Ингибиторы АПФ (эналаприлат (энап Р), капотен)) являются вазодилататорами резистивных сосудов (артериол), уменьшают постнагрузку на левый желудочек. Уменьшая уровень ангеотензина II снижают секрецию альдостерона корой надпочечников, что уменьшает реабсорбциюках, тем самым снижается ОЦК.

• 7. Инотропные препараты (дофамин). В зависимости от дозы оказывает следующие эффекты: 1 -5 мкг/кг/мин — почечная доза, усиление диуреза, 5 -10 мкг/кг/мин — бета-миметический эффект, увеличение сердечного выброса, 10 -20 мкг/кг/мин — альфамиметический эффект, прессорный эффект.

• 8. Метаболические препараты и препараты улучшающие центральную и периферическую гемодинамику, нарушение кислотно- основного состояния.

• 9. Антигистаминные препараты. • 10. Антиаритмические препараты при необходимости. • 11. Реабилитационные мероприятия

• Лечение отёка лёгких всегда должно проводиться на фоне ингаляции увлажненного кислорода 2 -6 л/мин. • При наличии бронхообструкции производят ингаляцию бетаадреномиметиков (сальбутамол, беротек), введение эуфиллина опасно из-за его проаритмогенного действия.

• Пеногашение производится ингаляции 30 % раствора этилового спирта. • Также применяют в/в введение 5 мл 96 % этилового спирта с 15 мл 5 % глюкозы. • При необходимости, особенно при бурном пенообразовании производится интратрахеальное введение 2 -3 мл 96 % этилового спирта, путём пункции тонкой иглой трахеи.


Лечение отёка лёгких у больных с гемодинамически значимой тахиаритмией Гемодинамически значимая тахиаритмия — это такая тахиаритмия на фоне которой развивается нестабильность гемодинамики, синкопальное состояние, приступ сердечной астмы или отёк лёгких, ангинозный приступ. Подобное состояние является прямым показанием для проведения немедленной интенсивной терапии.

Если пациент в сознании проводится премедикация диазепамом (реланиум) 10 -30 мг или 0, 15 -0, 25 мг/кг массы тела в/в дробно медленно, возможно применение наркотических анальгетиков. • Проведение дефибрилляции. При устранении желудочковой тахикардии применяют несинхронизированную дефибрилляцию. После стабилизации состояния проводится лечение в зависимости от вызвавшей тахиаритмию причины.
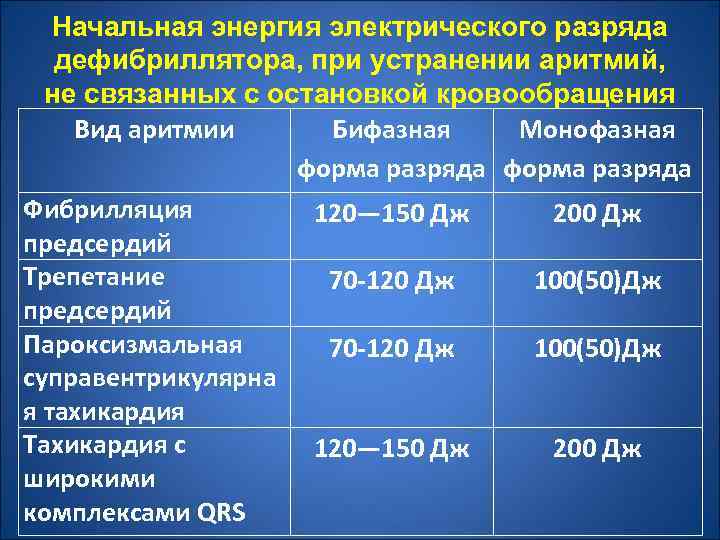
Начальная энергия электрического разряда дефибриллятора, при устранении аритмий, не связанных с остановкой кровообращения Вид аритмии Бифазная Монофазная форма разряда Фибрилляция 120— 150 Дж 200 Дж предсердий Трепетание 70 -120 Дж 100(50)Дж предсердий Пароксизмальная 70 -120 Дж 100(50)Дж суправентрикулярна я тахикардия Тахикардия с 120— 150 Дж 200 Дж широкими комплексами QRS

Лечение ОЛ у больных с гемодинамически значимой брадиаритмией Атропин по 0, 75 -1 мг в/в, при необходимости повторно до 3 мг. При резистентности брадикардии к атропину эуфиллин 240 мг в/в или допамин 2 -10 мкг/кг/мин в/в капельно или адреналин 2 -10 мкг/мин в/в капельно.

• Наиболее эффективным средством неотложного лечения брадиаритмий является электрокардиостимулляция. • После стабилизации состояния проводится лечение в зависимости от вызвавшей брадиаритмию причины.

Лечение ОЛ у больных на фоне гипертонического криза • [ Каждое последующее назначение предполагает неэффективность предыдущего ] 1. Изосорбид динитрат (ИЗОКЕТ) или 10 -20 мг внутривенно струйно Нитроглицерин 20 -60 мг в 200 мл физиологического раствора внутривенно капельно или изосорбида динитрат (ИЗОКЕТ), скорость инфузии увеличивают до нормализации АД или уменьшения клинических проявлений левожелудочковой недостаточности или нитропруссид натрия - инфузия начинается с 15 мкг/мин и скорость постепенно наращивают (каждые 2 -3 минуты) до нормализации АД. АД систолическое не следует снижать до величины меньше 90 мм рт. ст.

3. Промедол 2% - 1 мл внутривенно струйно или морфин 1% - 1 мл в/в дробно. 4. Фуросемид 80 -120 мг внутривенно струйно. Эффективнее вводить повторно малые дозы фуросемида, чем однократно большие. 5. Эналаприлат (Энап Р) 1, 25 -5 мг в/в, при отсутствии острого коронарного синдрома. Вместо эналаприлата возможен приём капотена сублингвально в дозе 12, 5 -25 мг

6. Через 30 минут - дроперидол 0, 25% - 4 мл внутривенно струйно 7. Пентамин 5% - 1 мл в 100 мл физиологического раствора внутривенно капельно 8. При наличии у пациента тахикардии на фоне фибрилляции предсердий возможно в/в введение 0, 25 мг дигоксина.

Лечение ОЛ у больных с нормальным или пониженным АД • [ Каждое последующее назначение предполагает неэффективность предыдущего ] 1. Морфин 1% - 1 мл в 20 мл физиологического раствора внутривенно струйно медленно в течение 3 минут 2. Фуросемид 40 -80 мг внутривенно струйно

3. При нормальном АД (систолическое АД > 100 мм рт. ст. ) введение 10 -20 мг (0, 1% 20 -40 мг) изосорбида динитрата в 15 мл физиологического раствора внутривенно медленно, в течение 10 минут! или нитроглицерин 20 -40 мг в 200 мл физиологического раствора внутривенно капельно, скорость инфузии увеличивают до снижения АД на 10 -15 мм рт. ст. или уменьшения клинических проявлений левожелудочковой недостаточности

4. нитропруссид натрия - инфузия начинается с 15 мкг/мин и скорость постепенно наращивают (каждые 2 -3 минуты) до снижения АД систолического на 10 -15 мм рт. ст. от исходного. Не следует снижать до величины меньше 90 мм рт. ст. !

5. при пониженном АД (АД сист. < 90 мм рт. ст. ) параллельно с инфузией изосорбида динитрата или нитроглицерина вводят внутривенно капельно допамин в дозе 3 мкг/кг/мин в 200 мл физиологического раствора с постепенным увеличением дозы до 12 мкг/кг/мин

6. при наличии у больного хронической сердечной недостаточности - внутривенно струйно дигоксин 1 мл - 0, 25 мг в 10 мл физиологического раствора в течение 3 -5 минут 7. Через 15 минут - преднизолон 120150 мг внутривенно струйно (при АД сист. < 90 мм рт. ст. ) 8. Через 30 минут - дроперидол 0, 25% 1 -4 мл внутривенно струйно, в зависимости от цифр АД

9. Через 60 минут - повторно фуросемид 80 -160 мг внутривенно струйно; изосорбида динитрат внутривенно струйно 10. При наличии у пациента тахикардии на фоне фибрилляции предсердий возможно в/в введение 0, 25 мг дигоксина.

Лечение ОЛ у больных при пониженном АД (САД < 90 мм рт. ст. ) 1. Дофамин или добутамин в возрастающих дозах до стабилизации САД на уровне 90 -100 мм рт. ст. 2. После стабилизации АД параллельно с инфузией дофамина или добутамина производится в/в введение морфина и нитроглицерина (или изокета).

Лечение ОЛ у больных при остром коронарном синдроме Первым этапом выполняются стандартные мероприятия по терапии ОКС: 1. Морфин 10 мг в/в дробно 2. Аспирин 250— 500 мг разжевать 3. Гепарин 5000 ЕД в/в • В дальнейшем выбирается схема лечения исходя из уровня АД

Лечение ОЛ у больных с митральным стенозом 1. Промедол 2% - 1 мл внутривенно струйно или морфин 10 мг в/в дробно 2. Фуросемид 80 -120 мг внутривенно струйно 3. Обычно ОЛ у этой категории больных возникает на фоне тахикардии, поэтому для урежения ЧСС применяются бетаадреноблокаторы: обзидан (пропранолол), бревиблок (эсмолол), анепро (метопролол) в/в медленно или обзидан 20 -40 мг сублингвально до урежения ЧСС на уровне 60 -70 в минуту.

Лечение ОЛ у больных гипертрофической кардиомиопатией • Во время ОЛ у больных с гипертрофической кардиомиопатией, как правило отмечаются тахикардия и гипотония. 1. бета-адреноблокаторы: обзидан (пропранолол), бревиблок (эсмолол), анепро (метопролол) в/в медленно или обзидан 20 -40 мг сублингвально до урежения ЧСС на уровне 60 -70 в минуту.

2. Для повышения АД и уменьшения степени обструкции в/в вводят мезатон. 3. Быстродействующие диуретики используют с осторожностью! 4. Нитроглицерин и другие периферические вазодилататоры при обструктивной форме гипертрофической кардиомиопатии противопоказаны!

Лечение ОЛ у больных с аортальным стенозом 1. Для оказания неотложной помощи в случае отёка лёгких назначают добутамин, а при артериальной гипотензии — дофамин. 2. В нетяжелых случаях, особенно при тахисистолической форме мерцания предсердий, применяют сердечные гликозиды.

3. Быстродействующие диуретики используют с осторожностью! 3. Нитроглицерин и другие периферические вазодилататоры относительно противопоказаны!

Лечение ОЛ у больных с митральной недостаточностью 1. Для уменьшения степени митральной регургитации вводятся периферические вазодиллятаторы артериолярного или смешанного типов — эналаприлат, капотен.

2. Также для урежения ЧСС применяются бетаадреноблокаторы: обзидан (пропранолол), бревиблок (эсмолол), анепро (метопролол) в/в медленно или обзидан 20 -40 мг сублингвально до урежения ЧСС на уровне 60 -70 в минуту. 3. При наличии у пациента тахикардии на фоне фибрилляции предсердий возможно в/в введение 0, 25 мг дигоксина

Лечение отека легких у больных с поражением ЦНС (инсульт, внутричерепное кровоизлияние) 1. Фуросемид 80 -120 мг внутривенно струйно 2. Эуфиллин 2, 4% 10 мл - 20 мл в 10 мл физиологического раствора внутривенно струйно 3. Дроперидол 0, 25% - 2 мл внутривенно струйно

4. Строфантин 0, 05% 0, 5 мл в 10 мл физиологического раствора внутривенно струйно (при наличии мерцательной аритмии и/или в анамнезе недостаточности кровообращения) 5. Реополиглюкин 400 мл внутривенно капельно 6. Пентамин 5% - 1 мл (при высоких цифрах АД) внутривенно капельно

7. Фентанил 0, 005% 1 мл внутривенно струйно в физиологическом растворе (противопоказан при нарушении дыхания) 8. Через 60 минут - маннитол 30, 0 -60, 0 г в 200 -400 мл бидистиллированной воды или 9. Мочевина 60 -90 г в 150 -225 мл 10% раствора глюкозы внутривенно капельно

• Критерии желаемого результата лечения Регресс клинических проявлений, нормализация дыхания и артериального давления. • Диспансерный учет Пожизненно, 4 раза в год.

• Реабилитационные мероприятия 1. Профессиональная ориентация и трудоустройство. 2. Психотерапия. 3. Санаторно-курортное лечение. • Профилактические мероприятия 1. Этиотропное лечение (10 - 14 дней). 2. Лечение сопутствующих заболеваний (14 - 21 дней). 3. Правильный режим труда и отдыха (постоянно). 4. Адаптогены (6 мес. ) 5. Витамины (14 дней). 6. Фитотерапия (4 - 6 мес).
NS_v_kardiol_ch_1_19_05_12.ppt