Воспалительно- дистрофические заболевания слюнных желез. Проф.Русанов В.П. Общие


Воспалительно- дистрофические заболевания слюнных желез. Проф.Русанов В.П.

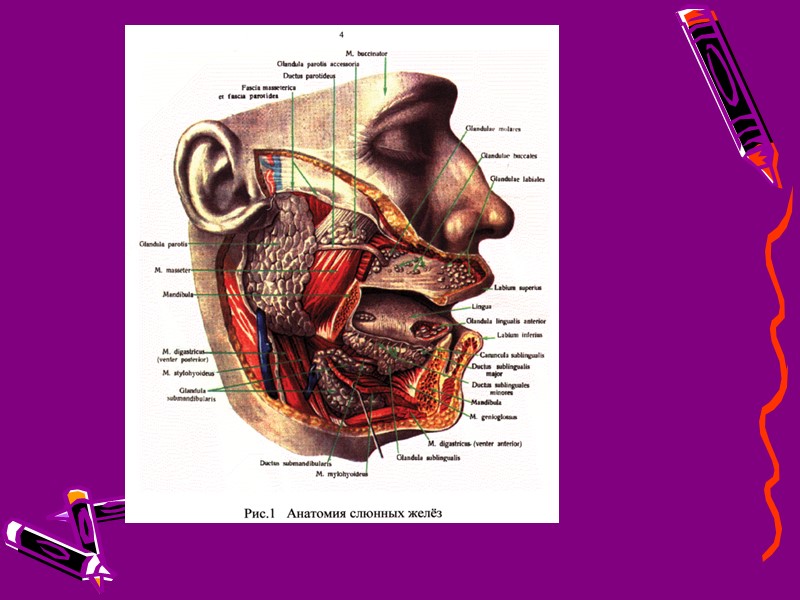
Общие функции экзокринная — секреция белковых и слизистых компонентов слюны; эндокринная — секреция гормоноподобных веществ; фильтрационная — фильтрация жидкостных компонентов плазмы крови из капилляров в состав слюны; экскреторная — выделение конечных продуктов метаболизма.

Сиалоаденитом называют воспаление любой слюнной железы; Сиалоаденит может быть первичным (самостоятельное заболевание) ли чаще вторичным (осложнение или проявление другого заболевания). В процесс может вовлекаться одна железа или одновременно две симметрично расположенные; иногда может быть множественное поражение желез. Сиалоаденит течет остро или хронически, нередко с обострениями. Этиология и патогенез. Развитие сиалоаденита связано, как правило, с инфекцией. Первичный сиалоаденит, представленный эпидемическим паротитом связан с вирусной инфекцией. Вторичные сиалоадениты вызывают разнообразные бактерии, грибы. Сиалоадениты могут возникнуть при различных инфекционных заболеваниях, после тяжелых операций ,при обезвоживании организма, воспалительных заболеваниях полости рта ,образовании камней в выводном протоке железы или при попадании в протоки инородных тел. Обычно воспалительным процессом поражаются околоушные слюнные железы, реже — поднижнечелюстные и подъязычные. Пути проникновения инфекции в железу различны: стоматогенный (через протоки желез), гематогенный, лимфогенный, контактный.

Острый сиалоаденит может быть: серозным, гнойным (очаговым или диффузным), редко – гангренозным (флегманозный). Хронический сиалоаденит, как правило, межуточный продуктивный. Особый вид хронического сиалоаденита с выраженной лимфоцитарной инфильтрацией стромы наблюдается при сухом синдроме Шегрена и болезни Микулича.

Эпидемический паротит – острое инфекционное заболевание, вызываемое фильтрующимся вирусом, выделенным в 1934 году Джонсоном и Э.Гудпасчером. Паротитом преимущественно болеют дети 5-10 лет, при этом поражаются в основном околоушные слюнные железы. Вовлечение в процесс поднижнечелюстных и подъязычных желез при эпидемическом паротите наблюдается в небольшом проценте случаев: поднижнечелюстной в 10%, подъязычной – 4,9% (Реморов В.Н., 1961). Инфекция передается воздушно-капельным путем, иногда возможна передача контактным путем. Больные могут быть источником заражения в период острых явлений и в течение двух недель после исчезновения клинических проявлений. По клиническому течению различают три формы: легкую, среднюю, тяжелую, а также выделяют неосложненные и осложненные формы (Ромачева И.Ф. и соавт.,1987). Клиника. Жалобы на общее недомогание, температуру, слабость, появление припухлости с одной или двух сторон. При объективном осмотре определяется асимметрия лица за счет припухлости в околоушной области, кожа над ней не изменена в цвете, в складку не собирается. При двухстороннем поражении лицо принимает грушевидную форму. Припухлость тестоватой консистенции, без четких границ. Открывание рта болезненно. Пальпаторно определяются три болезненные точки – кпереди от козелка уха, над вырезкой нижней челюсти и у вершины сосцевидного отростка (Муковозов И.Н.,1982). Имеется симптом Хетчкока (Hatchcock) – болезненность при надавливании в области угла нижней челюсти, а также симптом Трисильяна-Мурсона (Tresilian-Mourson) – гиперемированная кайма слизистой оболочки вокруг устья выводного протока околоушной слюнной железы (Бернадский Ю.И.,1998). Слюноотделение понижено, из устья выводного протока при массаже железы выделяется в малом количестве чистая слюна или в большинстве случаев не удается ее получить.

Лечение: постельный режим на срок от 7 до 10 дней; диета, стимулирующая слюноотделение (сухари, кислое (лимон), 1% раствор пилокарпина); обильное питье; симптоматическое, общеукрепляющее, антибактериальное лечение. На область пораженной слюнной железы применяются сухое тепло и тепловые процедуры (УВЧ-терапия, соллюкс), используется интерферон в виде орошения полости рта 5-6 раз в день, особенно в первые дни; проводится тщательный туалет полости рта. Профилактика: изоляция больного в период острых проявлений и в течение 14 дней после исчезновения клинических проявлений. При необходимости по показаниям больной подлежит госпитализации в инфекционное отделение больницы. Проводятся влажная дезинфекция помещения и вещей больного, кипячение столовой посуды. Дети, бывшие в контакте с больным и ранее не болевшие эпидемическим паротитом, изолируются на 21 день. С целью предупреждения распространения заболевания применяется активная иммунизация детей противопаротитной вакциной (Ромачеав И.Ф. и соавт.,1987, Бернадский Ю.И., 1998).

369. Эпидемический паротит (острый период): отек тканей. Увеличение околоушной железы может сочетаться с отеком окружающих тканей, который распространяется на дно рта и шею, доходя до места прикрепления глубокой шейной фасции к рукоятке грудины. Отек часто имеет студенистую консистенцию. 370. Тот же юноша после выздоровления.
Эпидемический паротит у взрослого.

Клиничкеская картина Острое воспаление околоушных слюнных желез (паротит неэпидемический) начинается с припухлости в области околоушной слюнной железы. Припухлость постепенно увеличивается и нижняя долька ушной раковины (мочка) уха постепенно оттопыривается, возникают стреляющие, отдающие в ухо боли. Температура тела повышается до 38—39 °С. Больные жалуются на понижение слуха в результате сдавления припухлостью наружного слухового прохода, сухость во рту. Из протока слюнных желез можно получить вначале мутноватую слизистую жидкость, а в последующем — гной. Может наступить прорыв гноя в наружный слуховой проход, распространение воспалительного процесса в окологлоточное пространство, на шею, средостение. Необходимо отличать острое воспаление околоушной слюнной железы от паротита эпидемического. Лечение . Показаны УВЧ, сухое тепло, компрессы, диета, стимулирующая слюноотделение (сухари, кислая пиша), тщательная гигиена полости рта, полоскания, промывание протока растворами антисептиков, ферментов, антибиотикотерапия. Если к 4-му дню процесс не идет на убыль и припухлость увеличивается, то кожа над железой краснеет, появляется флюктуация. При нагноении лечение оперативное: разрез под углом нижней челюсти и вскрытие капсулы железы. Паротит может перейти в хроническую форму и периодически обостряться. Слюнная железа при этом становится плотной, бугристой, функция слюноотделения постепенно угасает.
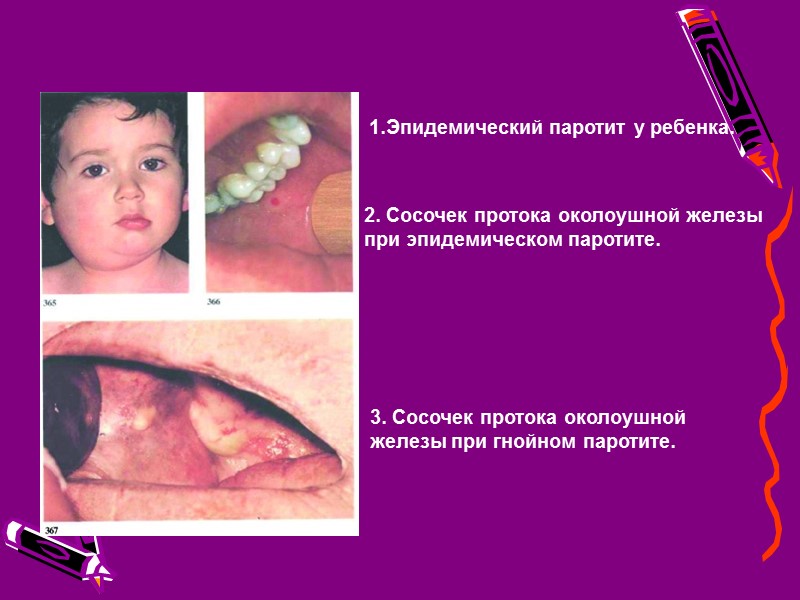
1.Эпидемический паротит у ребенка. 2. Сосочек протока околоушной железы при эпидемическом паротите. 3. Сосочек протока околоушной железы при гнойном паротите.
Острое воспаление поднижнечелюстных и подъязычных слюнных желез Начинается с припухлости в поднижнечелюстной и подъязычной областях, боли при глотании, усиливающейся при приеме пищи. При осмотре припухлость в поднижнечелюстной области расположена несколько ниже и к нутри от угла нижней челюсти. При ощупывании этой области определяется округлый, болезненный инфильтрат, не связанный с окружающими тканями. Слизистая оболочка, окружающая устье протока слюнной железы в области подъязычного валика, обычно гиперемирована, отечна. Легкое надавливание на железу со стороны поднижнечелюстной области позволяет получить мутную жидкость или гной из протока железы. Лечение в начальных стадиях такое же, как и при остром воспалении околоушных слюнных желез. При наличии слюнных камней показано хирургическое лечение — удаление камней, а иногда и всей железы. При развитии гнойного воспаления железы показано только хирургическое лечение. Острое воспаление поднижнечелюстной и подъязычной слюнных желез необходимо дифференцировать от поднижнечелюстных лимфаденитов, которые развиваются обычно при заболеваниях зубов и миндалин.

Острый сиалоаденит поднижнечелюстной слюнной железы.

Осложнения и исходы. Острый сиалоаденит заканчивается выздоровлением или переходом в хронический. Исходом хронического сиалоаденита бывает склероз (цирроз) железы с атрофией ацинарных отделов, липоматозом стромы, со снижением или выпадением функции, что особенно опасно при системном поражении желез (синдром Шегрена), так как это ведет к ксеростомии.

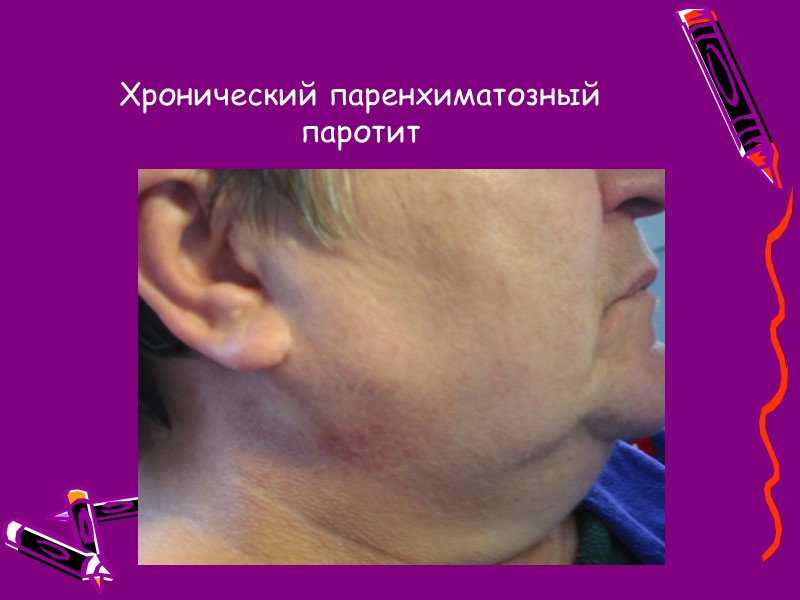
Хронический паренхиматозный паротит По наблюдениям В.С.Колесова (1987), паренхиматозный паротит также является наиболее частой формой хронического воспаления слюнных желез и составляет 41,5% от общего количества хронических сиалденитов (в эту же группу включены сиалодохиты). Наши данные за последние 10 лет несколько отличаются – количество больных с паренхиматозными паротитами составляет 39,6% от количества всех больных с воспалительными заболеваниями слюнных желез. Самой аргументированной точкой зрения на причину возникновения и механизм развития хронического паротита является то, что это заболевание возникает вследствие врожденной аномалии слюнных желез - кистовидного расширения концевых (внутридольковых) разветвлений протоков желез, которое называется шаровидной эктазией или сиалангиэктазией (О.В.Рыбалов, 1985; И.Ф.Ромачева и соавт. 1987; А.М.Солнцев и соавт., 1991 и др.).

Больная с хроническим паринхиматозным сиалоаденитом

Хронический паренхиматозный паротит

Хронический интерстициальный паротит



Сиалоаденозы слюнных желез Термином «сиалоаденозы», или «сиалозы», обозначают невоспалительные поражения слюнных желез, возникающие как местное проявление общего патологического процесса в организме, (коллагенозы, аллергические состояния, дисгормональные заболевания, поражения ретикулярной системы и др.). Они имеют хроническое рецидивирующее течение, характеризуясь припуханием всех слюнных желез, обычно безболезненным, сопровождающимся прогрессирующим снижением слюнообразования. К наиболее частым формам сиалоаденозов относятся синдром Шегрена, синдром Микулича, поражение слюнных желез при коллагенозах.

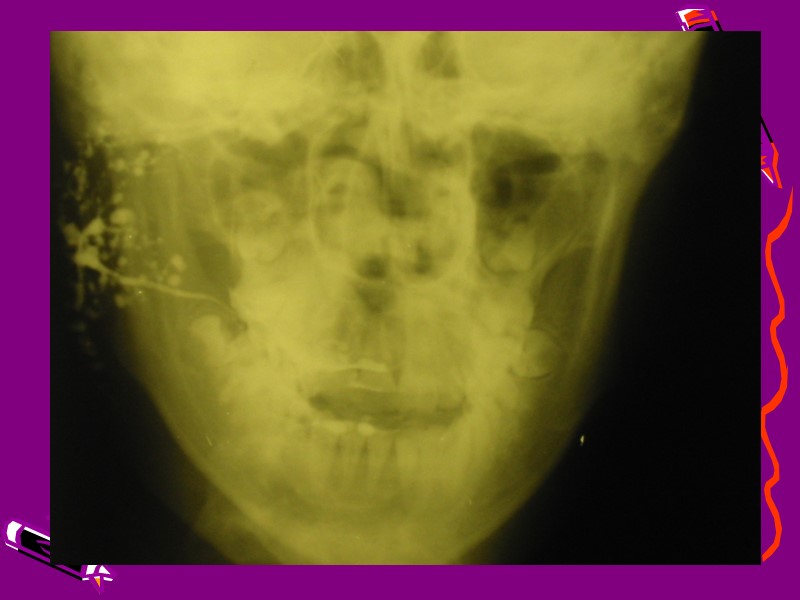
Синдром Шегрена. Синдром впервые выделен шведским офтальмологом Шегреном (Sjogren) в 1933 г. Наблюдается он преимущественно у женщин, проявляется хронической прогрессирующей сухостью слизистых оболочек (ксероконъюнктивит, ксеростомия), увеличением слюнных желез, симптомами хронического полиартрита или другого коллагеноза — склеродермии, красной волчанки, узелкового периартериита. Поскольку заболевание захватывает все четыре крупные слюнные железы, следует производить рентгенологическое исследование и околоушных и подчелюстных желез, ибо при этом на сиалограммах нередко обнаруживаются типичные изменения в казалось бы клинически интактной железе. В начале заболевания на сиалограммах заметно лишь более или менее выраженное замедление опорожнения слюнных протоков. Контрастирование паренхимы железы наступает при значительно меньшем количестве контрастного вещества, введенного в протоки и меньшем давлении на шприц, чем в нормальных условиях. Характерно также образование теней контрастной массы в виде облачков за пределами границ протоков вследствие повышенной проницаемости их стенок.

В дальнейшем образуются мелкие, но увеличивающиеся со временем, эктазии терминальных разветвлений протоков. Главные и крупные протоки цилиндрически расширяются, мелкие заполняются контрастным веществом плохо или не заполняются совсем из-за сдавления их периканаликулярными лимфоидными инфильтратами. Контуры протоков становятся неровными, контрастное вещество проникает в окружающую ткань. Скопления вязкого секрета в протоках образуют в них дефекты наполнения. Присоединение вторичного воспаления с последующим прогрессирующим рубцеванием и сморщиванием паренхимы железы обусловливает неравномерное контрастирование паренхиматозной ткани. Число мелких протоков, видимых на сиалограмме, все более уменьшается, пока их сеть вообще не перестает различаться. В поднижнечелюстной железе при синдроме Шегрена сиалоэктазии возникают реже, в ней преобладают явления фибросклероза, система протоков на сиалограммах из-за обеднения сети периферических протоков приобретает характерный вид дерева без листьев.

Болезнь Микулича. Диагностика синдрома Микулича. К настоящему времени можно считать установленным, что болезнь Микулича не представляет собой самостоятельной нозологической единицы, а включает в себя разнородную по этиологии группу заболеваний, одним из проявлений которых служит разрастание лимфоидной ткани в слюнной железе. Поэтому правильнее обозначать указанный симптомокомплекс как синдром Микулича. По предложению Рауха выделяют две формы синдрома Микулича в зависимости от этиологии: саркоидный сиалоз (болезнь Бепье — Бека — Шауманна), который известен также под названием синдрома Хеерфордта (Heerfordt), и лимфомиелоидный сиалоз (системные заболевания ретикулярной ткани, лимфо- и миелолейкозы, лимфогранулематоз, лимфосаркома, лимфобластома Брилла — Симмерса). Во всех случаях одновременно поражаются слюнные и слезные железы. Отмечается их медленное и безболезненное увеличение. Слюно- и слезоотделение уменьшается и может прекратиться совершенно. Болезнь встречается преимущественно в среднем и пожилом возрасте. В поздних стадиях из-за снижения секреции желез развивается сухость слизистой оболочки рта (ксеростомия), сужение глазной щели.

Рентгенологическая картина синдрома Микулича определяется не столько этиологией основного заболевания, сколько стадией процесса в слюнных железах. В ранней стадии сиалограмма может иметь нормальный вид. Если поражены и увеличены прилежащие к околоушной железе лимфатические узлы, то железа смещается в латеральную сторону. Когда патологические изменения захватывают паренхиму железы, становится заметным обеднение сети протоков, а соответственно расположению участков лимфоидно-клеточной инфильтрации образуются дефекты наполнения в тени контрастированной железы. В выраженной стадии заболевания изменения на сиалограмме имеют сходство с таковыми при развитой стадии синдрома Шегрена: объем железы уменьшен, в ее дольках видны полости разных размеров и формы, опорожнение которых от контрастного вещества резко замедлено. Крупные протоки из-за понижения их тонуса расширены. Истинных эктазий внутрижелезистых протоков 1— 3-го порядка при синдроме Микулича не наблюдается. В конечных стадиях на сиалограмме определяется окклюзия протоков, затрудняющая их заполнение контрастным веществом.

Литература: Островерхов~Г.Е., Бомаш~Ю.М., Лубоцкий~Д.Н. Оперативная хирургия и топографическая анатомия. --- Курск: АП ``Курск'', 1995. Бажанов~Н.Н. Стоматология: Учебник, 4-е изд.,перераб. и доп. --- М.: Медицина, 1990. --- 336 с., ил. Струков~А.И., Серов~В.В. Патологическая анатомия: Учебник. --- М.: Медицина, 1993 Тетенев~Ф.Ф. Физические методы исследования в клинике внутренних болезней (клинические лекции). --- Томск: Изд-во Том. ун-та, 1995. Справочник практического врача / Под ред. А.И.~Воробь"ева --- М.: Медицина, 1992. --- В 2 томах. Т. 1.

Спасибо за внимание!!!!
29-vosp.distrof.zabol..slyun.ghelez.ppt
- Количество слайдов: 27

