Внебольничная пневмония Профессор А. Э. Макаревич


Внебольничная пневмония Профессор А. Э. Макаревич

Пневмония группа (различных по этиологии, патогенезу и морфологии) локализованных острых инфекционно воспалительных процессов (преимущественно бактериальных) в легких с формированием «свежих» очагово инфильтративных изменений (паренхиматозного компонента внутриальвеолярной воспалительной экссудации, выявляемой при физикальном или рентгенологическом обследованиях) без разрушения анатомической структуры легкого и выраженными в различной степени синдромами лихорадки и интоксикации. Клиническое определение «Пневмония» острое инфекционное поражение нижних дыхательных путей, подтвержденное рентгенологически (инфильтрат) и доминирующее в клинике болезни, при отсутствии диагностической альтернативы. Слово “острая" перед диагнозом "пневмония" излишне так как она острый процесс в нижних дыхательных путях и респираторной ткани.

Пневмония занимает 1 е место среди причин смерти от инфекционных заболеваний и 6 е среди всех причин летальности. В США смертность от ВБП занимает 4 место, причем у пожилых больных она в 10 раз выше. В РБ летальность от ВБП в последние годы составляет ~1%. Летальность при неосложненной ВБП, составляет 1 3% и минимальна у лиц молодого возраста, без сопутствующих заболеваний. При осложненной, на фоне сопутствующих заболеваний (опухоли, СД, ИБС и др) или у лиц пожилого, старческого возраста летальность повышается до 10 30%. Минимальная летальность отмечена при пневмококковой ВБП, а максимальная при Гр ( ) и анаэробных возбудителях. Тяжело протекает ВБП у больных с алкогольной зависимостью и лиц с бытовым злоупотреблением алкоголя, так как чаще обусловлена Гр( ) и анаэробной флорой. Нередко у них отмечается «австрийская триада» ВБП + ИЭ + гнойный менингит. Основные причины летальности при ВБП: ОДН (ОРДСВ) до 40% всех случаев, септический шок, вторичный гнойный менингит и ОСН (до 15%).

У ранее здоровых лиц доминирующие внеклеточные возбудители нетяжелой ВБП пневмококк ( ~ 40%), причем в настоящее время заметно увеличивается число резистентных штаммов к пенициллину (в некоторых странах достигает 60%) и гемофильная палочка (до 15%). Ее роль которой возрастает у курильщиков и больных ХОБЛ. Затем следуют атипичные внутриклеточные возбудители (суммарная доля ~ 20%) микоплазма , лишенная внешней оболочки (что обуславливает резистентность к В лактамным АБ), ее значение увеличивается у взрослых до 25 лет; легионелла Гр ( ) микроб, не растущий на обычных питательных средах и хламидия пневмонии. Меньшую роль играют: другие стрептококки (1 4%); золотистый стафилококк (2 8%), его роль повышается у пожилых алкоголиков, после перенесенного гриппа и условно патогенные для легких микробы клебсиелла (палочка Фридлендера) ( ~ 6%), которая выявляется обычно у пожилых, страдающих СД, ХСН или циррозом печени; синегнойная палочка (~8%), Гр( ) энтеробактерии (до 8%).

Выделяют ряд клинических ситуаций и факторов, повышающих риск развития ВБП определенными микробами. Основные возбудители ВБП: • долевой пневмококк (абсцедирующей стафилококк, бактероиды); • аспирационной Гр( ) микробы, ассоциации анаэробов (доминируют) с аэробами, пептострептококк, бактероиды, анаэробный стрептококк, фузобактерии и сине гнойная палочка; • на фоне ХОБЛ, бронхоэктазов или муковисцидоза гемофильная или сине гнойная палочка, Гр ( ) энтеробактерии, моракселла катараллис, реже пневмококк; • у пожилых "бомжей «, больных хроническим алкоголизмом гемофильная палочка, клебсиелла, золотистый стафилококк и анаэробы. • возникшей после недавней поездки, с проживанием в гостиницах с кондиционером и приемом горячих ванн легионелла. • в воинской части или в домах престарелых пневмококк, хламидии, микоплазма. • сине гнойная палочка у больных с: изменениями структуры легких (бронхоэктазы); ГКС терапией (>10 мг преднизолона/сут) или приемом АБ широкого спектра действия (>7 дней в течение последнего мес) и плохим питанием.

Этиологический спектр возбудителей ВБП постоянной меняется носит сезонный характер, что требует пересмотра и схем АБ терапии. Пневмококковая ВБП чаще бывает зимой, а легионеллезная летом, вызванная гемофильной палочкой в любое время года. • у молодых лиц ВБП чаще обусловлена моноинфекцией; • у лиц старше 60 лет ассоциациями возбудителей (в 3/4 случаев комбинации Гр(+) и Гр( ) флоры); • у пожилых и ослабленных лиц клебсиеллой, протеем или кишечной палочкой; • до половины случаев ВБП вызывается вирусно бактериальными ассоциациями (или сочетанием пневмококка с – микоплазмой и хламидиями), у 1/3 больных бактериями и только у 7% вирусами; В настоящее время повысилось число больных, составляющих группу "риска развития пневмонии" (пожилые или больные с различными хроническими заболеваниями с наличием вторичного иммунодефицита), у которых выявляются условно патогенные возбудители ВБП или комбинации микробов.

Механизмы защиты нижних дыхательных путей Механические: • аэродинамическая фильтрация воздуха в носовых ходах и носоглотке вследствие: турбулентного тока струи воздуха или прилипания частиц к слизистой верхних дыхательных путей; • наличие механического барьера в нижних дыхательных путях (гортань, надгортанный рефлекс); • деление бронхов ниже трахеи с последующей турбуленцией воздухотока и отложением частиц на слизистой бронхов; • мукоцилиарный транспорт непрерывный слой слизи (содержащий секреторные Ig) от респираторных бронхиол до центральных дыхательных путей, все время движушийся от периферии к центру; • кашель и чихание (удаляющие слизь и частицы большого диаметра); Неспецифический иммунитет: • наличие Ig. A в секрете слизистой верхних дыхательный путей (повышает фагоцитоз микробов); • бактерицидное действие слизи (лизоцима, трансферина, интерферона и сурфактанта); • нормальная, низко вирулентная, бактериальная флора ротоглотки, подавляющая рост других патогенных микробов; • альвеолярная защита неспецифический фагоцитоз полиморфно ядерных лейкоцитов, действие альвеолярных макрофагов и Т В лимфоцитов.

5 аспектов патогенеза пневмонии: пневмонии • снижение антиинфекционной защиты дыхательной системы (мукоцилиарный клиренс, гуморальный и клеточный иммунитет) и адгезия микробов на поверхности эпителия дыхательных путей (выработка ими эндо экзотоксинов, повышающих проницаемость сосудов); • инфекционное поражение сосудов микроциркуляции и респираторного отдела легких в очаге поражения с экссудацией жидкой части (плазменных белков, фибриногена) и эритроцитов в альвеолы; • рост образования фибрина с формированием ограничения очага поражения; • интоксикация; • активация протеолиза и резорбции фибрина

Патогенетические механизмы формирования пневмонии : • микроаспирация инфицированного секрета ротоглотки ведущий механизм (особенно при больших дозах микробов и их высокой вирулентности); • вдыхание аэрозоля, содержащего облигатные микробы (бронхогенный путь) менее частый механизм, обычно отмечается при инфицировании патогенами; • гематогенное (эндогенное) распространение. Редко встречающийся вариант, возникает при распространении микробов в капиллярное русло легких из внелегочных очагов инфекции (абсцесс печени) или септической эмболизации легкого с последующим развитием паренхиматозной инфекции; • непосредственное распространение инфекции из очага инфекции из соседних пораженных органов (из бронхоэктазов); • гиповентиляционный (застойный). Пневмония возникает при кардиогенном, венозном полнокровии сосудов легких (интерстициальном отеке легких) вследствие снижения пропульсивной способности миокарда, нарушений гемодинамики или нарушения оттока. Часто развивается при: митральных пороках сердца, его миогенной дилатации, ИМ или ФП. Эти пневмонии появляются постепенно, протекают вяло, зависят от выраженности ХСН и наличия внутрибольничной инфекции.

Предрасполагающие факторы или заболевания: • нарушения, влияющие на нормальную функцию верхних дыхательных путей, эзофагогастральную интеграцию (глотание) и способствующие проникновению микробов, химических ирритантов в нижние дыхательные пути: неврологические заболевания с нарушением функции n. cranialis, cостояния с потерей сознания (алкогольное опьянение, большие дозы снотворных, эпилепсия, инсульт); • заболевания ЖКТ (ахалазия или рак пищевода, гастроэзофагеальный рефлюкс с пищеводной грыжей, нарушение оттока из желудка); • заболевания легких (грудной клетки), снижающие эффективность местной защиты легких ХОБЛ; рак легких; бронхоэктазы, муковисцидоз, вирусная инфекция нижних дыхательных путей; кифосколиоз или переломы ребер; врожденная гипоплазия легких; • инфекция синусов ("внелегочная инфекция"); • общие ослабляющие состояния: хронический алкоголизм, ХПН, СД, ХСН и старческий возраст ("сенильное легкое «); • болезни, угнетающие иммунную резистентность (врожденный или приобретенный иммунодефицит): патология крови (лейкемия, лимфома, апластическая анемия); предшествующая терапия иммунодепрессантами (ГКС, цитостатики, рентгеновское облучение) и АБ; злокачественные опухоли, ДБСТ и СД; • воздействие холода; • путешествия (поезда, самолеты, вокзалы, гостиницы);

Классификация пневмоний (с учетом места развития, возраста и состояния иммунитета): • ВБП : первичная (со здоровыми до этого легкими) или вторичная на фоне имеющихся заболеваний (ХОБЛ, СД и др. ) или предрасполагающих факторов. ВБП можно разделить на три группы: не требующую госпитализации (удельный вес ~ 80%, летальность ~ 1%), требующую госпитализации в стационар (соответственно 20% и 10%) и требующую госпитализации в ОИТР (летальность >40%); • нозокомиальная (внутрибольничная); • аспирационная; • пневмонию у лиц с тяжелыми врожденными или приобретенными нарушениями иммунитета (ВИЧ инфекция, ятрогенная иммунносупрессия).

Осложнения пневмонии: • Легочные реактивный пара метапневмонический плеврит; эмпиема плевры; абсцедирование; бронхообструктивный синдром; массивный коллапс; отек легких; ОРДСВ с гипоксемией и ОДН; • Внелегочные (вследствие выхода бактерий в кровяное русло и отсева микробов в другие органы) – сепсис и септический шок (чаще встречается при Гр ( ) и пневмококковой инфекции); ДВС синдром; бактериальные мио эндо перикардит; очаговый нефрит (или ОПН); полиорганная недостаточность; вторичный гнойный менингит; острый психоз (при тяжелом течении, особенно у пожилых) гепатит; острое и подострое легочное сердце; артрит; ТЭЛА; тромбофлебит; отит и медленное разрешение пневмонии, анемия (при микоплазменной этиологии).

Исходы пневмонии: • разрешение с восстановлением нормальной макроструктуры бронхолегочной ткани (чаще всего в 70% случаев); • сегментарный постпневмонический пневмосклероз (20%) за счет стимуляция фибробластов, усиливается синтез соединительной ткани (ремоделирование легких) реже возникают: • локальная карнификация (7%); • уменьшение размеров сегмента или доли (2%).

Критерии тяжелой ВБП: • деструкция легочной ткани рентгенологическое поражение билатеральное или многодолевое (двух долей на одной стороне или одного двух сегментов в обоих легких), быстрое увеличение размеров рентгенологической инфильтрации >50% в течение ближайших 48 ч при клинической неэффективности лечения; • респираторные и гемодинамические нарушения выраженные интоксикация, лихорадка (>39, 0 о. С) или ее отсутствие; тяжелая ОДН с тахипноэ (>40/мин) или потребность в ИВЛ; гемодинамическая нестабильность тахикардия (>120/мин), сердечная недостаточность, ортостатический коллапс или септический шок (САД<90 мм рт. ст. , ДАД<60 мм рт. ст. ) и необходимость применения вазопрессоров >4 ч; • лабораторные сдвиги : уровень лейкоцитов в периферической крови <4000 или >30 000; анемия (Нb<90 г/л); • изменения газообмена Sa. O 2<90% (по данным пульсоксиметрии); нарушения КЩС (ра. О 2<60 и/или р. СО 2 >50 мм рт. ст); • нарушение сознания (спутанность, сопор, дезориентация); • осложнения сепсис, миокардит, плеврит, церебральные или неврологические (нарушения сознания) или СПОН; симптомы ОРДСВ или ДВС синдрома; олигурия (объем выделяемой мочи <20 мл/ч), если этому нет другого обьяснения или признаки ОПН (содержание в крови креатинина >0, 15 мкмоль/л • возраст >65 лет; • наличие тяжелых сопутствующих заболеваний (декомпенсированный СД, хронические заболевания печени, почек с ХПН, сердца с проявлениями ХСН или легких) или очагов дополнительной внелегочной

Основные клинические синдромы ВБП: • интоксикационный (лихорадка, озноб); • общих воспалительных изменений (повышение острофазовых тестов лейкоцитоз, сдвиг влево, токсическая зернистость нейтрофилов, ускорение СОЭ); • поражений легочной ткани; • вовлечения других органов и систем. Кардинальные (но не специфические) симптомы ВБП: лихорадка; озноб; боли в грудной клетке при дыхании; одышка; кашель (сухой, продуктивный) [ «л о б о к» ]; локальные звучные, мелкопузырчатые влажные хрипы, крепитация или шум трения плевры над зоной поражения. Дополнительно определяются (как и при других инфекционных заболеваниях): недомогание, анорексия, ознобы, повышенная потливость, миалгия, артралгия, головная боль, беспокойство, иногда боли в животе. Два ведущих клинико диагностических критерия ВБП: • бронхолегочной (кашель, мокрота, кровохарканье, боли в грудной клетке); • внелегочной (немотивированная слабость, лихорадка, утомляемость, сильная потливость по ночам и симптомы поражения других органов).
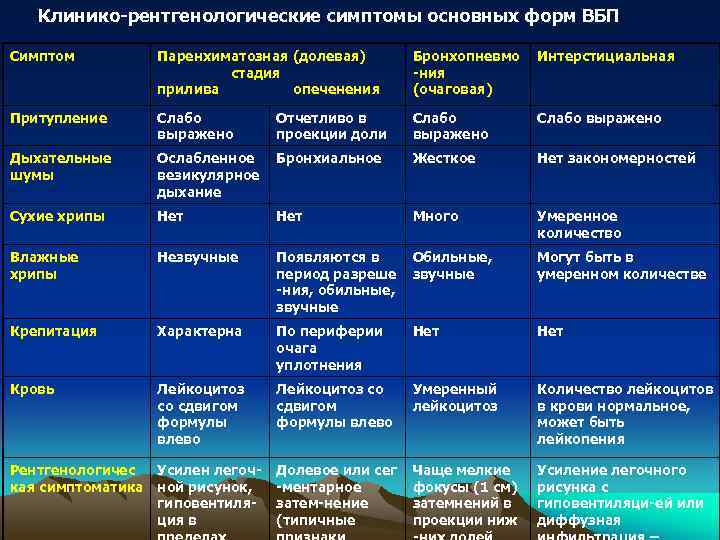
Клинико рентгенологические симптомы основных форм ВБП Симптом Паренхиматозная (долевая) Бронхопневмо Интерстициальная стадия ния прилива опеченения (очаговая) Притупление Слабо Отчетливо в Слабо выражено проекции доли выражено Дыхательные Ослабленное Бронхиальное Жесткое Нет закономерностей шумы везикулярное дыхание Сухие хрипы Нет Много Умеренное количество Влажные Незвучные Появляются в Обильные, Могут быть в хрипы период разреше звучные умеренном количестве ния, обильные, звучные Крепитация Характерна По периферии Нет очага уплотнения Кровь Лейкоцитоз со Умеренный Количество лейкоцитов со сдвигом лейкоцитоз в крови нормальное, формулы влево может быть влево лейкопения Рентгенологичес Усилен легоч Долевое или сег Чаще мелкие Усиление легочного кая симптоматика ной рисунок, ментарное фокусы (1 см) рисунка с гиповентиля затем нение затемнений в гиповентиляци ей или ция в (типичные проекции ниж диффузная

Клинические формы в зависимости от локализации долевой ВБП: • центральная процесс локализуется в глубине легочной паренхимы. Легочная симптоматика слабо выражена: мало меняется перкуторный звук, могут не выслушиваться крепитация и хрипы, но отчетливо выражены общие симптомы. Часто диагноз ставят только рентгенологически; • верхнедолевая характеризуется тяжелым течением, высокой лихорадкой, выраженной одышкой, нарушениями со стороны ЦНС (бредовые состояния) и гемодинамики. Эта ВБП чаще возникает у детей и стариков. Физикальные данные скудные, часто лишь в подмышечной области выслушиваются бронхиальное дыхание и крепитация. Эту ВБП часто разграничивают от ТВС легких; • нижнедолевая часто поражается и диафрагмальная плевра, с поcледующей картиной “острого живота”. Это служит причиной ошибочных хирургических операций (по поводу холецистита, перфорации язвы желудка или 12 перстной кишки); • тотальная (массивная), когда поражается все легкое (голосовое дрожание и дыхание ослаблены, хрипов нет). Чаще возникает у больных с алкогольной зависимостью (или бытовым злоупотреблением алкоголя) с доминированием поражения ЦНС (кома неясной этиологии) и падением АД.

Диагноз ВБП определенный при наличии у больного: • рентгенологически очаговой инфильтрации легочной ткани (ранее не определялась) и минимум двух клинических признаков «свежей» инфекции нижних дыхательных путей, из ниже перечисленных: • острой лихорадки в начале болезни (>38, 0 о С), кашель с гнойной мокротой; • лейкоцитоза >10·10/9 л (реже – лейкопен и я) палочкоядерный сдвиг >10%, токсическая зернистость нейтрофилов; • физикальных признаков уплотнения легочной ткани (жесткое/бронхиальное дыхание, крепитация, фокус звучных мелкопузырчатых звучных хрипов, притупление перкуторного звука, усиление голосового дрожания). Отсутствие (или недоступность) рентгенологической верификации очаговой инфильтрации в легких делает диагноз ВБП неточным (неопределенным) на фоне наличия только ее клинико анамнестических признаков.

Дифференциальный диагноз ВБП: • прежде всего – с раком и ТВС легких. Нередко (до 80%) у больных ТВС и раком легких могут быть: острое начало с клинико рентгенологическими проявлениями ВБП и ложно положительная динамика после АБ терапии (у больных раком); • ТЭЛА мелких ветвей; • экзогенный аллергический пневмонит; • синдром Леффлера (эозинофильная пневмония). Для ВБП более характерны: острое начало, большая выраженоость воспалительных и физикальных изменений, положительный клинический ответ на лечение АБ, рентгенологически неоднородные круглые, тени с нечеткостью границ и положительной динамикой через 7 10 дней.

Дифференциальная диагностика очаговых поражений легких Признак ВБП Периферически ТВС легких й рак легкого Анамнез Переохлаждение, Длительное и ТВС в прошлом или патология ЛОР, интенсивное возможный контакт с трахеобронхит курение ТВС носителями Возраст В любом возрасте, но чаще Чаще у лиц В любом возрасте у лиц моложе 50 лет старше 50 лет Пол Одинаково часто у мужчин Чаще у мужчин и женщин курильщиков Обычное Острое с лихорадкой Незаметное или Подострое с малым начало постоянного характера с небольшой количеством симп болезни лихорадкой томов и субфебриль ной лихорадкой Кашель В начале может не быть, Часто Сухой или неинтен потом интенсивный со отсутствует сивное “подкашли слизисто гнойной вание” со слизистой мокротой мокротой Одышка При большом поражении Может При обширном легочной ткани отсутствовать поражении легочной ткани Кровохар Редко Нередко канье
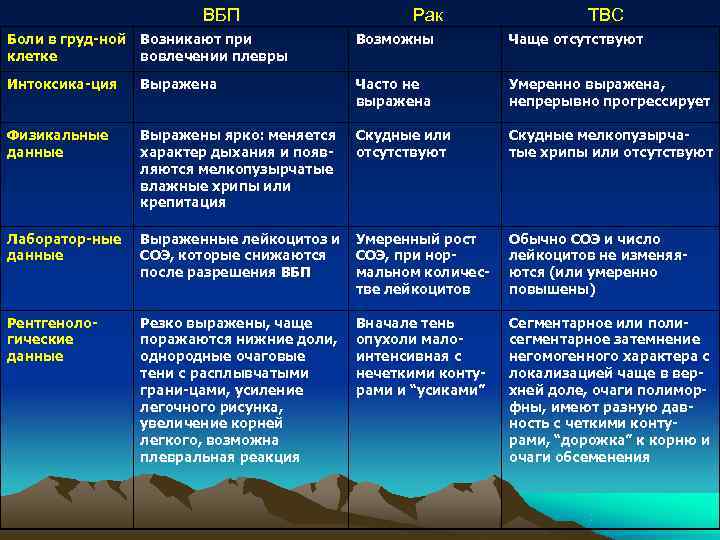
ВБП Рак ТВС Боли в груд ной Возникают при Возможны Чаще отсутствуют клетке вовлечении плевры Интоксика ция Выражена Часто не Умеренно выражена, выражена непрерывно прогрессирует Физикальные Выражены ярко: меняется Скудные или Скудные мелкопузырча данные характер дыхания и появ отсутствуют тые хрипы или отсутствуют ляются мелкопузырчатые влажные хрипы или крепитация Лаборатор ные Выраженные лейкоцитоз и Умеренный рост Обычно СОЭ и число данные СОЭ, которые снижаются СОЭ, при нор лейкоцитов не изменяя после разрешения ВБП мальном количес ются (или умеренно тве лейкоцитов повышены) Рентгеноло Резко выражены, чаще Вначале тень Сегментарное или поли гические поражаются нижние доли, опухоли мало сегментарное затемнение данные однородные очаговые интенсивная с негомогенного характера с тени с расплывчатыми нечеткими конту локализацией чаще в вер грани цами, усиление рами и “усиками” хней доле, очаги полимор легочного рисунка, фны, имеют разную дав увеличение корней ность с четкими конту легкого, возможна рами, “дорожка” к корню и плевральная реакция очаги обсеменения

Общие принципы терапии ВБП: • подавление инфекции назначение АБ (выбор, в первую очередь, зависит от степени тяжести заболевания, факторов риска, возраста и наличия сопутствующих заболеваний) ; • дезинтоксикация инфузии солевых растворов, гемодеза, 5% глюкозы и регидротация в случае дегидротации; • коррекция сосудистой недостаточности и септического шока (стабилизация гемодинамики) в/в прессорные амины, ГКС; • коррекция ОДН и гипоксии оксигенотерапия, ИВЛ; • коррекция перфузионных нарушений гепарин, антиагреганты; • лечение бронхиальной обструкции в/в эуфиллин, В 2 АГ, холинолитики, ГКС; • нутритивная и иммунозаместительная терапия в/в иммуноглобулины или нативная плазма; • физиотерапевтические процедуры; • коррекция сопутствующих заболеваний

Время лечения АБ Первые 24 72 ч после госпитализации наиболее важны в течение ВБП. АБ назначают не позднее 4 8 ч от начала болезни , если позже, то прогноз хуже, пациенты госпитализируются сразу в ОИТР. Длительность лечения АБ зависит от: • тяжести (при среднетяжелой и тяжелой пневмонии составляет ~7 10 и ~20 дней соответственно); • вида патогена (внеклеточный 7 дней, внутриклеточный 14 дней); • ответа на лечение (он зависит от возбудителя, тяжести заболевания, распространенности инфильтрации и др. ); • состояния макрорганизма (у больных с иммунодефицитом лечение продолжается >3 недель); • наличия сопутствующих заболеваний и осложнений.

Лечение ВБП проводится дифференцировано и этапно (в зависимости от тяжести): • в легких случаях АБ назначают орально, при среднетяжелой ВБП парентерально (следует быстро достигнуть высокой концентрации) с использованием ступенчатого подхода. Вначале вводят бактерицидные АБ (В лактамы, Цеф), а затем в фазу долечивания назначают бактериостатические АБ (макролиды); • ступенчатая монотерапия АБ: постепенный переход (через ~ 3 дня после получения эффекта) от инъекций к оральному приему АБ. По этой схеме могут назначаться амоксиклав, клиндамицин, фторхинолоны, клиндамицин, кларитромицин, азитромицин, эритромицин или цефтриаксон (с последующим переходом на цефуроксим или цефиксим); • показания для перехода с в/в введения АБ на прием оральных форм снижение температуры<38 о С ЧСС<100/мин, ЧД<24/мин, насыщение крови кислородом>92%, улучшение клинического состояния и переносимость АБ со стороны ЖКТ.

Критерии эффективности АБ терапии улучшение : • клинической симптоматики : общего состояния, снижение ознобов и температуры тела (сроки достижения апирексии наиболее демонстративный ответ на лечение АБ) до нормальной или субфебрильной (обычно у молодых больных при пневмококковой ВБП ко 2 4 дню); динамики аускультативных данных (хрипы у 13 больных сохраняются до 8 дней), уменьшение (или исчезновение) интоксикации и гнойности мокроты; • гемодинамических и респираторных симптомов (отсутствие ОДН или снижение одышки и ЧД<20/мин); • рентгенологической картины (или нет отрицательной динамики); • нормализация лейкоцитарной формулы (лейкоцитоз <10*109/л; юные формы<6%), обычно к 4 дню;
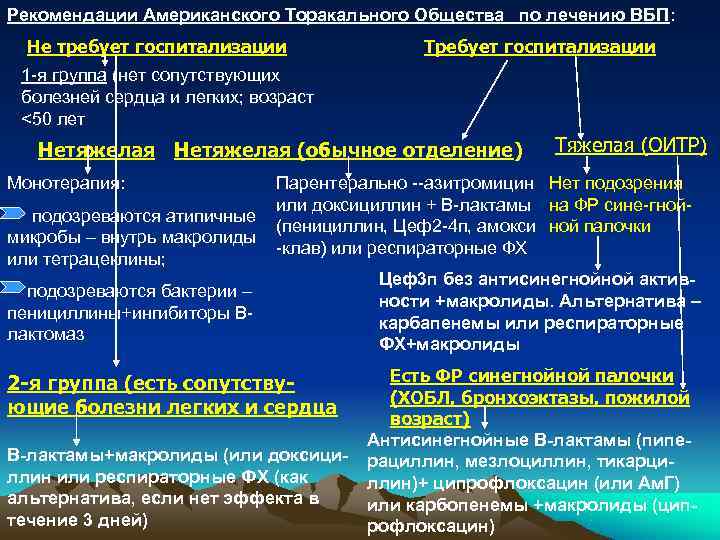
Рекомендации Американского Торакального Общества по лечению ВБП: Не требует госпитализации Требует госпитализации 1 -я группа (нет сопутствующих болезней сердца и легких; возраст <50 лет Нетяжелая (обычное отделение) Тяжелая (ОИТР) Монотерапия: Парентерально --азитромицин Нет подозрения или доксициллин + В-лактамы на ФР сине-гной- подозреваются атипичные (пенициллин, Цеф2 -4 п, амокси ной палочки микробы – внутрь макролиды -клав) или респираторные ФХ или тетрацеклины; Цеф3 п без антисинегнойной актив- подозреваются бактерии – ности +макролиды. Альтернатива – пенициллины+ингибиторы В- карбапенемы или респираторные лактомаз ФХ+макролиды 2 я группа (есть сопутству Есть ФР синегнойной палочки (ХОБЛ, бронхоэктазы, пожилой ющие болезни легких и сердца возраст) Антисинегнойные В-лактамы (пипе- В-лактамы+макролиды (или доксици- рациллин, мезлоциллин, тикарци- ллин или респираторные ФХ (как ллин)+ ципрофлоксацин (или Ам. Г) альтернатива, если нет эффекта в или карбопенемы +макролиды (цип- течение 3 дней) рофлоксацин)

АБ терапия ВБП известной этиологии Возбудитель АБ первой линии Гр(+) аэробы: Пневмококк: Пенициллины, амоксициллин пенициллиночувствитель ный а моксициллин , Цеф3 п, респираторные умеренно пенициллино ФХ (левофлоксацин, моксифлоксацин) рези стентный Респираторные ФХ или ванкомицин, Высокорезистетный линезолид Стафилококк: Пеницилины с ингибиторами В лактомаз метициллиночувствитель Цеф2 п, клиндамицин, респираторные ФХ, ный оксациллин+рифампицин или гентамицин Метициллинорезистентн. Ванкомицин±рифампицин, линезолид Гр( ) аэробы: Семейство Цеф3 4 п± Ам. Г, респираторные ФХ, энтеробактеров: карбапенемы кишечная палочка, протей, клебсиелла

Возбудитель АБ первой линии Гемофильная защищенные аминопенициллины палочка: (уназин, амоксиклав), Цеф2 3 п, пиперациллин Гр( ) анаэробы Бактероиды Цеф3 п, амоксиклав Атипичные патогены Микоплазма, хлами Макролиды, доксициклин дия пневмонии Легионелла макролиды±рифампицин, респираторные ФХ, азитромицин Синегнойная Ам. Г+Антисинегнойные В лактамы 5 п палочка (тикарциллин, пиперациллин, мезлоциллин) или Цеф3 4 п (цефтазидим, цефепим) или

Критерии выздоровления от ВБП: • полное исчезновение физикальных и рентгенологических симптомов, • нормализация температуры тела, лабораторных данных и общего состояния, • исчезновение нарушений вентиляции. Решение о выписке принимается на основе показателей клинической стабильности состояния больного. При развитии осложнений ВБП (например, абсцесс легких) сроки лечения удлиняются. Временная нетрудоспособность при ВБП зависит от: сроков обращаемости, своевременности диагностики и госпитализации, возраста больного, тяжести заболевания и наличия фоновой патологии.

Прогноз ВБП, протекающей без осложнений обычно, благоприятный. Прогноз ВБП зависит от: • отсрочки в назначении АБ; • патогенеза; • типа возбудителя (смертность выше при клебсиелльной пневмонии или стафилококковой после гриппа); • наличия положительной культуры крови (плохой прогностический признак, увеличивающий летальность в 3 раза); • возраста больного (у пожилых смертность выше); • тяжести сопутствующих заболеваний; • иммунной реактивности; • наличия осложнений (абсцесс легких, эмпиема плевры).
Внебольничная пневмония.ppt
- Количество слайдов: 30

