Лейшманиоз 1.Висц. Microsoft PowerPoint.ppt
- Количество слайдов: 58

ВИСЦЕРАЛЬНЫЙ ЛЕЙШМАНИОЗ

ВИСЦЕРАЛЬНЫЙ ЛЕЙШМАНИОЗ - заболевание, вызываемое жгутиковыми простейшими (лейшманиями), с трансмиссивным путем передачи, характеризующееся хроническим течением, волнообразной лихорадкой, гепатоспленомегалией, анемией, кахексией.

n По клинике и эпидемиологическим особенностям различают: n индийский кала-азар, средиземноморский висцеральный лейшманиоз, n восточноафриканский висцеральный лейшманиоз.

ЭТИОЛОГИЯ Возбудитель - Leishmania donovani. Клинически близкими индийскому калаазару являются суданский и восточнокитайский висцеральный лейшманиоз. Индийский кала-азар (син. : лихорадка дум-дум, лихорадка Бурдван, ассамская лихорадка, болезнь Сикари, болезнь Сахиб, кахектическая лихорадка, черная болезнь, тропическая лихорадка).

ЭТИОЛОГИЯ Средиземноморский висцеральный лейшманиоз (син. : детский лейшманиоз). Возбудитель - L. donovani infantum. Клинически близким средиземноморскому висцеральному лейшманиозу является южноамериканский лейшманиоз.

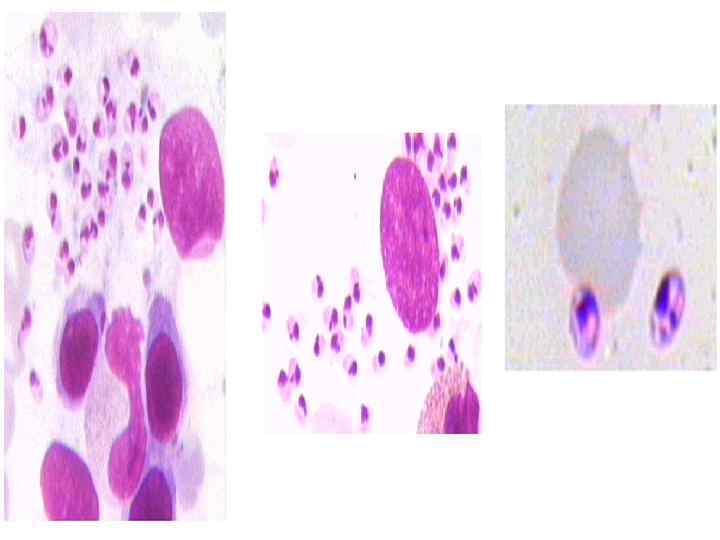
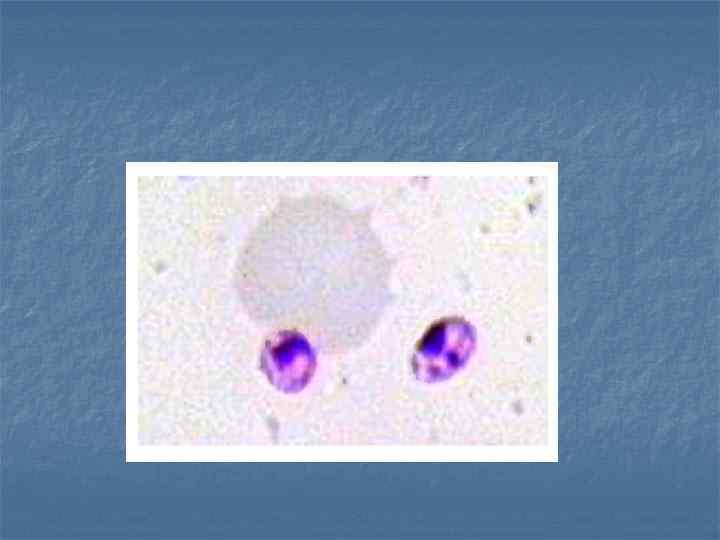
Возбудители висцерального лейшманиоза относятся к роду Leishmania, классу Flagellata, типу Protozoa. В организме человека паразитируют внутриклеточно (стадия амастиготы), в организме переносчика - в стадии промастиготы.

Внутриклеточно расположенные лейшмании имеют шаровидную или овальную форму размером до 5 мкм. В организме москитов и на питательной среде NNN приобретают жгутики, имеют веретенообразную форму размером до 20 мкм.

Эпидемиология. Висцеральный лейшманиоз передается трансмиссивным путем. Переносчиком являются москиты рода Phlebotomus, самки которых во время кровососания заражаются лейшманиями и через 6 - 8 дней (после окончания цикла развития возбудителя висцерального лейшманиоза) способны передавать заболевание.


Висцеральный лейшманиоз. Leishmania donovani -жизненный цикл (по А. Я. Лысенко);

Висцеральный лейшманиоз. Б- собака, больная лейшманиозом -(по В. В. Лубовой); В - Phlebotomus chininsis (москит)- переносчик

Индийский кала-азар - антропоноз. Источником заболевания является человек. Болеет преимущественно взрослое население, редко - дети. Наибольшая заболеваемость регистрируется в сельских местностях. Периодически возникающие вспышки охватывают тысячи людей. Наибольшее распространение имеет в Индии, Пакистане, северо-восточной части Китая, Непале, Бангладеш.

Средиземноморский висцеральный лейшманиоз — зооноз. Источником и резервуаром инфекции в городах являются собаки, в сельской местности собаки, лисы, шакалы, грызуны. Болеют преимущественно дети, редко - взрослые. Заболеваемость носит спорадический характер. Наибольшее распространение имеет в севоро-западных районах Китая, в Центральной и Южной Америке, на Ближнем Востоке. Регистрируется в республиках Средней Азии и Закавказья.

Восточноафриканский висцеральный лейшманиоз является антропозоонозом. Источник инфекции - человек и дикие животные (грызуны и хищники). Болеют лица всех возрастов, однако преимущественно молодые. Заболеваемость носит спорадический характер, иногда эпидемический. Регистрируется в сельских районах Судана, Кении.

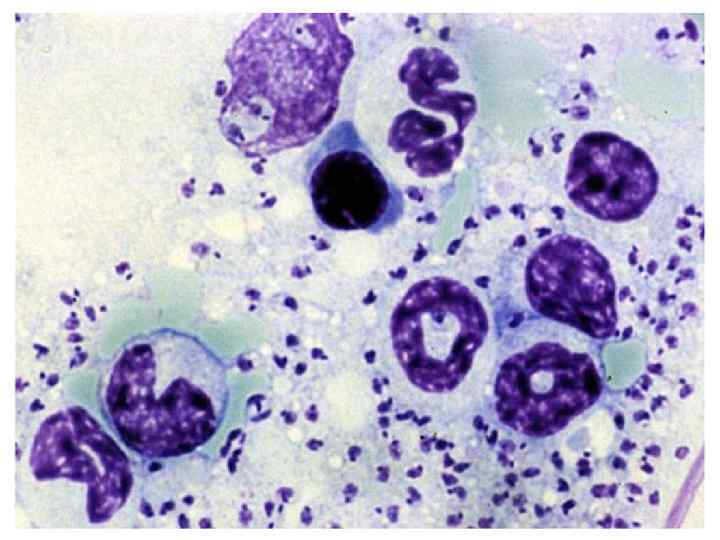
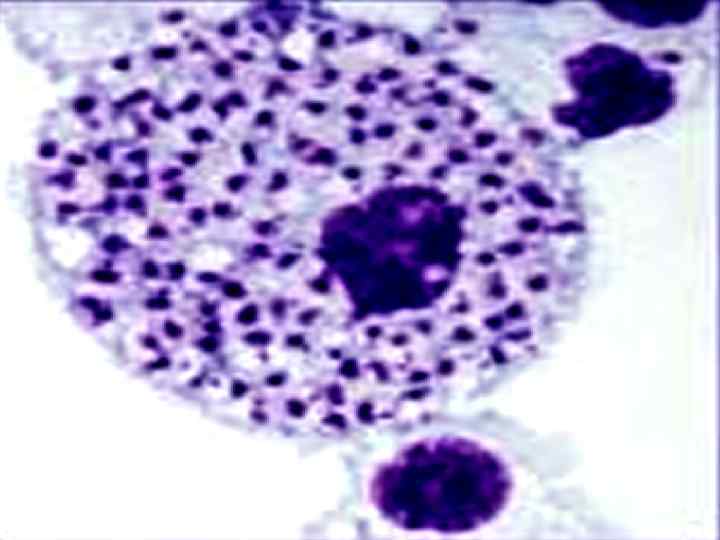
Патогенез. Лейшмании, попав в организм человека, проникают с током крови и лимфы в клетки ретикулоэндотелиальной системы паренхиматозных органов, костного мозга (стадия генерализации).

Развивается системный ретикулоэндотелиоз, клинически проявляющийся длительной лихорадкой, спленомегалией, гепатомегалией, анемией, гранулоцитопенией. В ответ на внедрение возбудителя развивается гиперплазия ретикулоэндотелиальных элементов.

С течением болезни развивается анемия, тромбоцитопения, увеличивается СОЭ. Значительных размеров и плотности достигает селезенка, паренхима ее хрупкая, цианотичная, с множественными анемическими, иногда геморрагическими инфарктами.

Печень также увеличена, паренхиматозные элементы ее подвергаются жировому перерождению, наблюдается пролиферация и гиперплазия звездчатых ретикулоэндотелиоцитов (купферовских клеток). Наряду с гепатоспленомегалией иногда развивается асцит.

Костный мозг гиперплазирован, содержит значительное количество гипертрофированных клеток ретикулярного типа, содержащих лейшмании. Лимфатические узлы красного цвета с мозговидным набуханием.

В кишечнике выявляется картина катарального язвенного процесса. Лейшмании обнаруживаются в мезентериальных лимфатических железах. В почках наблюдается картина нефроза с выраженной белковой дегенерацией, иногда нефрозонефрита.

В осложненных случаях наблюдаются специфические бронхопневмонии с лейшманиями в легочной, ткани, слущенном эпителии альвеол бронхов. У больных с блефароконъюнктивитами, интерстициальными кератитами, кровоизлияниями в сетчатку возбудитель обнаруживается в роговице, склерах, хрусталике, сосудистой, радужной и сетчатой оболочках.

Заболевание может протекать с явлениями лептоменингита, обусловленного специфическим изменением мозговых оболочек, точечными геморрагиями в них, периневритами зрительного нерва.

Клиника. В течение болезни различают четыре основных периода: инкубационный, начальный, период развития болезни и кахектический.
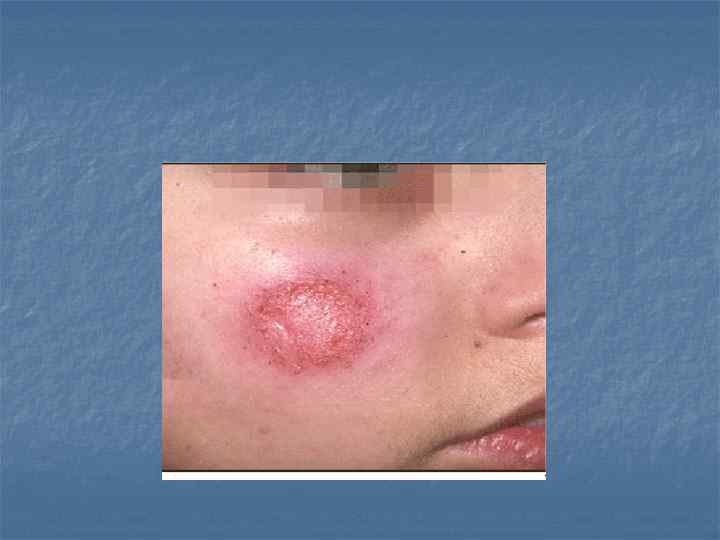
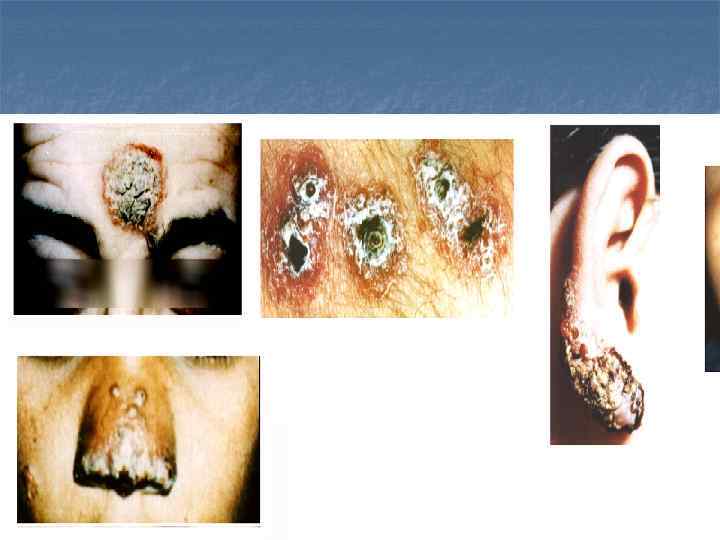

Инкубационный период длится от 3 мес до 1 года. До появления выраженных признаков болезни на месте укуса москитом (обычно непокрытые одеждой части тела) через несколько дней или недель развивается первичный аффект в виде папулы величиной с чечевице, плотной консистенции, красноватого цвета, иногда зудящий.

При расчесах образуется язвочка, затем корка. Постепенно развивается слабость, кожные покровы бледны, повышается температура. Довольно рано увеличивается селезенка, в крови снижено содержание эритроцитов, гемоглобина.

В период развития болезни температура неправильного характера, повышается до 39° - 40°С. Характерны неоднократные подъемы температуры: 2 - пика в течение дня (тип Роджерса). Кожные покровы приобретают темный цвет, что объясняется гипофункцией пораженной коры надпочечников (кала-азар в переводе с санскрита означает черная болезнь).

Температурная больного висцеральным лейшманиозом (кала-азар). Интермиттирующий и ремиттирующий типы лихорадки. Сдвоенные подъемы температуры.

В поздних стадиях кахектического периода развивается упадок питания. На нижних конечностях, около глаз и других участках появляются дистрофические отеки. Отмечается алопеция на волосистой части головы и усиленный рост волос вдоль позвоночника и на конечностях, удлиняются ресницы. Достигает наивысшего развития нормо- или гипохромная анемия.

Количество лейкоцитов снижается до 2 - 1, 5 х 109/л, в тяжелых, случаях ниже 109/л с гранулоцитопенией и относительным, а иногда и абсолютным лимфо- и моноцитозом, отмечается сдвиг нейтрофильной формулы до миелоцитов. Снижается количество эозинофилов до полной анэозинофилии.

Отмечается значительная тромбоцитопения, в результате чего наблюдаются кровотечения. Количество общего белка крови уменьшается в основном за счет альбуминов, понижается альбумино-глобулиновый коэффициент. Повышается гаммаглобулиновая фракция. Значительно и стойко увеличивается СОЭ.

В Индии и Судане в период ремиссии при затяжном лейшманиозе встречаются своеобразные кожные проявления, так называемые лейшманиоды. На лице, туловище и конечностях появляется большое количество узелков величиной с горошину или папилломы.
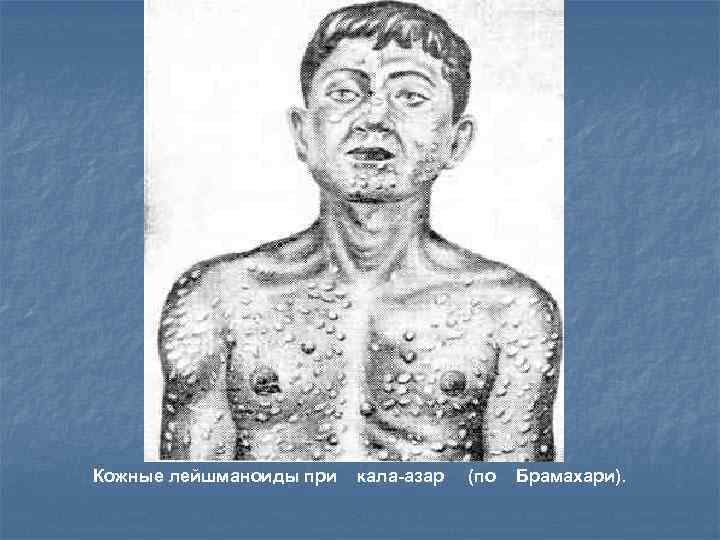
Кожные лейшманоиды при кала-азар (по Брамахари).

Сливаясь, они образуют значительные опухолевидные образования желтоватого цвета; кожа в этих местах истонченная, блестящая. В поздних стадиях высыпания напоминают множественную туберозную ксантому. Высыпания. Как правило, безболезненные, сохраняются несколько лет и содержат лейшмании.

Для бурно протекающего лейшманиоза (1/з случаев) характерны высокая лихорадка с кратковременными ремиссиями, выраженная интоксикация, обусловливающая быстрое ухудшение общего состояния, изменения картины крови. Селезенка и печень увеличены умеренно.

При детском (средиземноморском лейшманиозе кожные покровы бледны ( «фарфоровая бледность» или «восковидная бледность» у больных в Средней Азии) или землистого оттенка (у больных Закавказских стран). В тяжелых случаях на кожных покровах нижних конечностей и слизистых оболочках появляется геморрагическая сыпь от мелкоточечной до значительных размеров, иногда нома лица, области ануса, вульвы.

Подчас геморрагическая сыпь осложняется пиодермией с кровянистым содержимым в пустулах. Селезенка значительно увеличивается. Больные жалуются на тупые боли в левой половине живота. Печень также увеличена, но не достигает столь значительных размеров, как селезенка. Увеличены и плотны периферические лимфатические узлы. Отмечается анемия, тромбоцитопения, лейкопения с относительным лимфоцитозом.

К часто встречающимся осложнениям висцерального лейшманиоза относятся пневмонии, геморрагический диатез, нефрит с гипопротеинемией , и нефротическим компонентом, энтероколит, агранулоцитоз. В тяжелых случаях развиваются некротические и гангренозные процессы слизистой оболочки полости рта, кишечника.

Иммунитет при лейшманиозе ненапряженный, однако описаны случаи и спонтанного выздоровления.

Диагноз. Для подтверждения диагноза применяются следующие лабораторные исследования: 1) световая микроскопия лейшманий в пунктатах костного мозга, селезенки, лимфатических узлов, кожных папул первичного аффекта, в соскобах язв кишечника, центрифугатах мочи, в слизи носа и зева;

2) серологические реакции: РИФ, реакция Брамахари (образование белого осадка при смешивании сыворотки крови больного с водой), формоловая реакция или проба Непира и реакция Чопра (образование белого кольца в месте соприкосновения сыворотки крови больного с препаратами сурьмы).

3) внутрикожная проба со специфическим антигеном, которая считается положительной при образовании красной папулы через 24 ч и увеличение ее размеров к 48 ч.

Дифференциальный диагноз висцерального лейшманиоза проводится с малярией, бруцеллезом, брюшным тифом, туберкулезом, лепрой, сифилисом, сепсисом, заболеваниями крови.

Лечение. Висцеральный лейшманиоз больных лечат препаратами пятивалентной сурьмы (солюсурьмин, глюкантим, неостибазан, пентостам). При отсутствии положительного эффекта или непереносимости больным препаратов сурьмы можно пользоваться пентамидином - препаратом мочевины.

Солюсурьмин (солюстибазан) натриевая соль комплексного соединения пятивалентной сурьмы и глюконовой кислоты, содержащая 22% металлической сурьмы. Препарат в виде 20% раствора.

Препарат в виде 20% раствора вводят внутривенно или внутримышечно, реже подкожно. Взрослым препарат вводят ежедневно из расчета 0, 1 - 0, 18 г на 1 кг массы тела больного в течение 12 - 20 дней: 1 -й день - 1/3 дозы, на 2 -й день - ½ дозы и с 3 -го дня лечения - полную дозу препарата.

Препарат в указанных дозах вводят в один прием. Лечение следует продолжать в случае недостаточного клинического эффекта до нормализации температуры тела больного, улучшения общего состояния, исчезновения лейшманий из костного мозга, улучшения гемограммы.

Глюкантим (Франция). Выпускается в ампулах по 5 мл, содержащих 1, 5 г препарата. Препарат водят в суточной дозе 60 - 100 мг на 1 кг массы тела (12 - 20 мл) в течение 10 - 15 дней. В 1 -й и 2 -й дни его назначают в половинной дозе. Повторный курс лечения проводится через 2 нед.

Неостибазан (ФРГ) - препарат, содержащий 40% металлической сурьмы, вводится в виде 25% раствора внутримышечно. Пентостам (Англия) - препарат, содержащий в 1 мл 100 мг сурьмы. Назначается ежедневно по 6 мл в течение 6 - 10 дней. Пентамидин (ломидин) назначается внутримышечно ежедневно или через день из расчета суточной дозы 0, 004 г на 1 кг массы тела. Курс лечения 10 - 15 инъекций.

Амфотерицин В по 0, 25 – 1, 0 мг/кг массы тела медленно внутривенно в 5% растворе глюкозы. Препарат вводят через день в течение до 8 -ми недель. Дегидроэмитин дигидрохлорид – 1 мг/кг/сут. в/м (не более 60 мг/сут. ) При осложнениях микробной флоры – используют антибактериальные препараты

Реконвалесценты находятся под наблюдением до 4 мес, так как в данный период возможны рецидивы заболевания, при которых показано повторное лечение со сменой препаратов, увеличением продолжительности курса. При вторичных осложнениях показано применение антибиотиков, при выраженной анемии противоанемических средств, переливание крови, лейко- и эритроцитной массы.

Профилактика. Необходимо своевременное выявление и лечение больных, уничтожение больных собак, свалок мусора - мест выплода переносчиков, применение противомоскитных мер борьбы (обработка жилых помещений, надворных построек ДДТ, гексахлораном, пиретрумом и мыльно -карболовыми эмульсиями, засетчивание окон, дверей, применение репеллентов).

В очагах висцерального лейшманиоза применяется вакцинация населения живой культурой лейшманий.
Лейшманиоз 1.Висц. Microsoft PowerPoint.ppt