Резекция желудка.pptx
- Количество слайдов: 30
 Тюменская Государственная Медицинская Академия Кафедра топографической анатомии и оперативной хирургии Резекция желудка по Бильрот – I, II. Резекция желудка по Бильрот –II в модификации Гофмейстера - Финстерера Выполнили студентки 431 группы Аксёнова С. В. Власова Е. В.
Тюменская Государственная Медицинская Академия Кафедра топографической анатомии и оперативной хирургии Резекция желудка по Бильрот – I, II. Резекция желудка по Бильрот –II в модификации Гофмейстера - Финстерера Выполнили студентки 431 группы Аксёнова С. В. Власова Е. В.
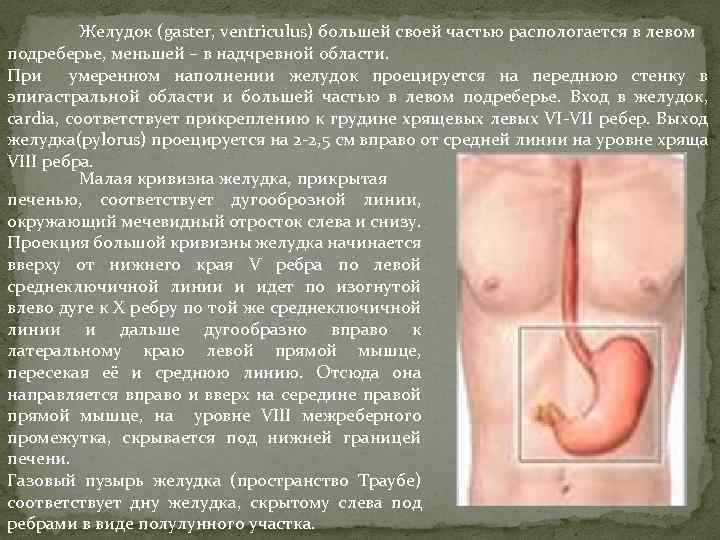 Желудок (gaster, ventriculus) большей своей частью распологается в левом подреберье, меньшей – в надчревной области. При умеренном наполнении желудок проецируется на переднюю стенку в эпигастральной области и большей частью в левом подреберье. Вход в желудок, cardia, соответствует прикреплению к грудине хрящевых левых VI-VII ребер. Выход желудка(pylorus) проецируется на 2 -2, 5 см вправо от средней линии на уровне хряща VIII ребра. Малая кривизна желудка, прикрытая печенью, соответствует дугооброзной линии, окружающий мечевидный отросток слева и снизу. Проекция большой кривизны желудка начинается вверху от нижнего края V ребра по левой среднеключичной линии и идет по изогнутой влево дуге к X ребру по той же среднеключичной линии и дальше дугообразно вправо к латеральному краю левой прямой мышце, пересекая её и среднюю линию. Отсюда она направляется вправо и вверх на середине правой прямой мышце, на уровне VIII межреберного промежутка, скрывается под нижней границей печени. Газовый пузырь желудка (пространство Траубе) соответствует дну желудка, скрытому слева под ребрами в виде полулунного участка.
Желудок (gaster, ventriculus) большей своей частью распологается в левом подреберье, меньшей – в надчревной области. При умеренном наполнении желудок проецируется на переднюю стенку в эпигастральной области и большей частью в левом подреберье. Вход в желудок, cardia, соответствует прикреплению к грудине хрящевых левых VI-VII ребер. Выход желудка(pylorus) проецируется на 2 -2, 5 см вправо от средней линии на уровне хряща VIII ребра. Малая кривизна желудка, прикрытая печенью, соответствует дугооброзной линии, окружающий мечевидный отросток слева и снизу. Проекция большой кривизны желудка начинается вверху от нижнего края V ребра по левой среднеключичной линии и идет по изогнутой влево дуге к X ребру по той же среднеключичной линии и дальше дугообразно вправо к латеральному краю левой прямой мышце, пересекая её и среднюю линию. Отсюда она направляется вправо и вверх на середине правой прямой мышце, на уровне VIII межреберного промежутка, скрывается под нижней границей печени. Газовый пузырь желудка (пространство Траубе) соответствует дну желудка, скрытому слева под ребрами в виде полулунного участка.
 Передняя стенка желудка в области кардии, дна и тела примыкает к диафрагме, в области малой кривизны — к левой доле печени. Задняя стенка соприкасается с брюшной частью аорты, поджелудочной железой, селезенкой, левой почкой и надпочечником, диафрагмой и поперечной ободочной кишкой. Позади желудка находится сальниковая сумка.
Передняя стенка желудка в области кардии, дна и тела примыкает к диафрагме, в области малой кривизны — к левой доле печени. Задняя стенка соприкасается с брюшной частью аорты, поджелудочной железой, селезенкой, левой почкой и надпочечником, диафрагмой и поперечной ободочной кишкой. Позади желудка находится сальниковая сумка.
 Показания к резекции желудка: ØЯБЖ и ДПК, осложненное кровотечение, перфорацией, стенозом привратника, пенетрацией или перерождение в рак; ØНеосложненная язва желудка и ДПК при наличии выраженных анатомических изменений (каллезная язва желудка) после 3 -4 х лет упорного лечения в условиях стационара; ØПолипоз и доброкачественные опухоли желудка; ØРак желудка.
Показания к резекции желудка: ØЯБЖ и ДПК, осложненное кровотечение, перфорацией, стенозом привратника, пенетрацией или перерождение в рак; ØНеосложненная язва желудка и ДПК при наличии выраженных анатомических изменений (каллезная язва желудка) после 3 -4 х лет упорного лечения в условиях стационара; ØПолипоз и доброкачественные опухоли желудка; ØРак желудка.
 Положение: на спине. На уровне I-II поясничных позвонков поднимается выдвижной валик операционного стола. Обезболивание: эндотрахеальный наркоз
Положение: на спине. На уровне I-II поясничных позвонков поднимается выдвижной валик операционного стола. Обезболивание: эндотрахеальный наркоз
 Техника операции. Производится верхняя срединная лапаротомия Кожа с подкожной клетчаткой рассекается на расстояния 2— 3 см от мечевидного отростка до пупка. На уровне кожного разреза вскрывается апоневроз до предбрюшинной клетчатки. Брюшина двумя анатомическими пинцетами приподнимается и осматривается для Tого , чтобы не захватить пинцетами сальник или кишку. Затем захватывается зажимами Микулича и прикрепляется к полотенцам. После вскрытия брюшной ПОЛОСТИ производится тщательная ревизия ее. Для этого рана разводится ранорасширителем, и левая доля печени оттесняется специальным ретрактором или печеночным зеркалом. Сначала осматривается антральный и пилорический отделы, а также начальная часть двенадцатиперстной кишки. Затем желудок извлекается из брюшной полости и осматривается передняя стенка его и малая кривизна. Рукой, введенной в левое подреберье, ощупывается кардиальный отдел желудка и абдоминальный отдел пищевода. Задняя стенка желудка обследуется через рассеченную желудочно ободочную связку. В сальниковую сумку вводится правая рука, а левая рука хирурга располагается на передней станке желудка. Правой рукой определяются все взаимоотношения задней стенки желудка с расположенными там органами и тканями. На заключительном этапе ревизии брюшной полости осматривается печень, селезенка, сосуды портальной системы тонкая кишка и поджелудочная железа. После ревизии брюшной полости решается вопрос об операбельности, объеме вмешательства и способе, по которому будет выполняться операция (при язвенной болезни производится удаление 2/з желудка, экономная резекция или антрумэктомия с ваготомией; при раке — субтотальная резекция или гастрзктомия).
Техника операции. Производится верхняя срединная лапаротомия Кожа с подкожной клетчаткой рассекается на расстояния 2— 3 см от мечевидного отростка до пупка. На уровне кожного разреза вскрывается апоневроз до предбрюшинной клетчатки. Брюшина двумя анатомическими пинцетами приподнимается и осматривается для Tого , чтобы не захватить пинцетами сальник или кишку. Затем захватывается зажимами Микулича и прикрепляется к полотенцам. После вскрытия брюшной ПОЛОСТИ производится тщательная ревизия ее. Для этого рана разводится ранорасширителем, и левая доля печени оттесняется специальным ретрактором или печеночным зеркалом. Сначала осматривается антральный и пилорический отделы, а также начальная часть двенадцатиперстной кишки. Затем желудок извлекается из брюшной полости и осматривается передняя стенка его и малая кривизна. Рукой, введенной в левое подреберье, ощупывается кардиальный отдел желудка и абдоминальный отдел пищевода. Задняя стенка желудка обследуется через рассеченную желудочно ободочную связку. В сальниковую сумку вводится правая рука, а левая рука хирурга располагается на передней станке желудка. Правой рукой определяются все взаимоотношения задней стенки желудка с расположенными там органами и тканями. На заключительном этапе ревизии брюшной полости осматривается печень, селезенка, сосуды портальной системы тонкая кишка и поджелудочная железа. После ревизии брюшной полости решается вопрос об операбельности, объеме вмешательства и способе, по которому будет выполняться операция (при язвенной болезни производится удаление 2/з желудка, экономная резекция или антрумэктомия с ваготомией; при раке — субтотальная резекция или гастрзктомия).
 Резекция желудка состоит из мобилизации, удаления намеченной для иссечения части органа , восстановления непрерывности пищеварительной трубки. Мобилизация желудка — это полное освобождение резецируемой части желудка от связок.
Резекция желудка состоит из мобилизации, удаления намеченной для иссечения части органа , восстановления непрерывности пищеварительной трубки. Мобилизация желудка — это полное освобождение резецируемой части желудка от связок.
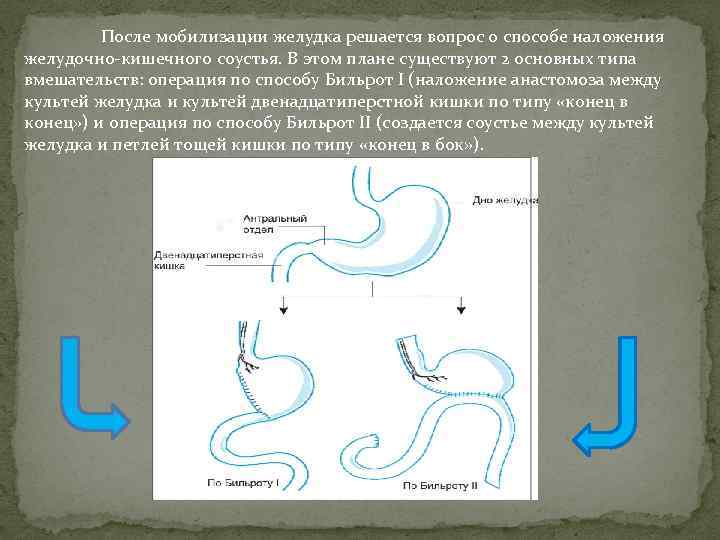 После мобилизации желудка решается вопрос о способе наложения желудочно-кишечного соустья. В этом плане существуют 2 основных типа вмешательств: операция по способу Бильрот I (наложение анастомоза между культей желудка и культей двенадцатиперстной кишки по типу «конец в конец» ) и операция по способу Бильрот II (создается соустье между культей желудка и петлей тощей кишки по типу «конец в бок» ).
После мобилизации желудка решается вопрос о способе наложения желудочно-кишечного соустья. В этом плане существуют 2 основных типа вмешательств: операция по способу Бильрот I (наложение анастомоза между культей желудка и культей двенадцатиперстной кишки по типу «конец в конец» ) и операция по способу Бильрот II (создается соустье между культей желудка и петлей тощей кишки по типу «конец в бок» ).
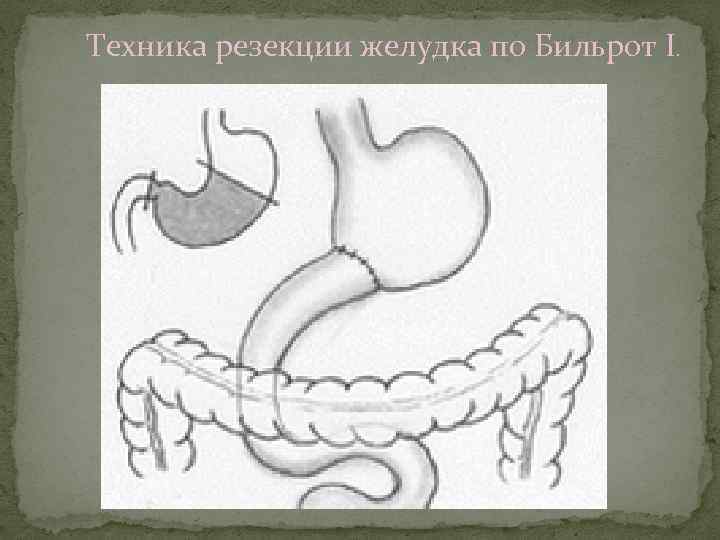 Техника резекции желудка по Бильрот I.
Техника резекции желудка по Бильрот I.
 Мобилизация желудка при резекции по Бильрот I предусматривает сохранение ветвей верхней поджелудочнодвенадцатиперстной артерии. Перевязка сосудов в сторону кардии ограничивается объемом резекции. Если производят резекцию 1/3 желудка, то короткие артерии желудка по большой кривизне и левую желудочную артерию по малой кривизне не перевязывают. Отсечение желудка начинают с проксимального конца. С этой целью на уровне планируемой резекции со стороны большой кривизны перпендикулярно оси желудка накладывают зажим на ширину анастомоза. Вторым зажимом захватывают остальную часть поперечника желудка со стороны малой кривизны. Дистальнее этих зажимов на удаляемую часть желудка накладывают раздавливающий жом Пайра или длинный зажим Кохера. По краю жома Пайра желудок отсекают. На начальную часть двенадцатиперстной кишки накладывают кишечные жомы или 2 зажима Кохера, между которыми ее отсекают и препарат удаляют. Края культи желудка и двенадцатиперстной кишки обрабатывают раствором йода.
Мобилизация желудка при резекции по Бильрот I предусматривает сохранение ветвей верхней поджелудочнодвенадцатиперстной артерии. Перевязка сосудов в сторону кардии ограничивается объемом резекции. Если производят резекцию 1/3 желудка, то короткие артерии желудка по большой кривизне и левую желудочную артерию по малой кривизне не перевязывают. Отсечение желудка начинают с проксимального конца. С этой целью на уровне планируемой резекции со стороны большой кривизны перпендикулярно оси желудка накладывают зажим на ширину анастомоза. Вторым зажимом захватывают остальную часть поперечника желудка со стороны малой кривизны. Дистальнее этих зажимов на удаляемую часть желудка накладывают раздавливающий жом Пайра или длинный зажим Кохера. По краю жома Пайра желудок отсекают. На начальную часть двенадцатиперстной кишки накладывают кишечные жомы или 2 зажима Кохера, между которыми ее отсекают и препарат удаляют. Края культи желудка и двенадцатиперстной кишки обрабатывают раствором йода.
 На часть просвета культи желудка со стороны малой кривизны накладывают гемостатический шов; для этого длинной кетгутовой нитью прокалывают желудок насквозь, делают стежок длиной 1— 1, 5 см и выходят на переднюю стенку желудка. При втором стежке возвращаются назад на 1/2 длины ранее сделанного стежка; таким образом, каждый последующий стежок заходит за половину предыдущего. Так ушивают часть культи желудка под зажимом, наложенным со стороны малой кривизны. Сняв зажим, гемостатический шов затягивают. Затем этой же кетгутовой нитью накладывают краевой обвивной шов на ушиваемую часть культи желудка и возвращаются обратно к началу гемостатического шва. Формирование малой кривизны желудка начинают с самого верхнего края ее, лишенного брюшинного покрова во время мобилизации, этот участок погружают шелковым полукисетным швом. На остальную часть малой кривизны накладывают отдельные узловые шелковые швы на переднюю и заднюю стенки желудка, захватывая серозную и мышечную оболочки.
На часть просвета культи желудка со стороны малой кривизны накладывают гемостатический шов; для этого длинной кетгутовой нитью прокалывают желудок насквозь, делают стежок длиной 1— 1, 5 см и выходят на переднюю стенку желудка. При втором стежке возвращаются назад на 1/2 длины ранее сделанного стежка; таким образом, каждый последующий стежок заходит за половину предыдущего. Так ушивают часть культи желудка под зажимом, наложенным со стороны малой кривизны. Сняв зажим, гемостатический шов затягивают. Затем этой же кетгутовой нитью накладывают краевой обвивной шов на ушиваемую часть культи желудка и возвращаются обратно к началу гемостатического шва. Формирование малой кривизны желудка начинают с самого верхнего края ее, лишенного брюшинного покрова во время мобилизации, этот участок погружают шелковым полукисетным швом. На остальную часть малой кривизны накладывают отдельные узловые шелковые швы на переднюю и заднюю стенки желудка, захватывая серозную и мышечную оболочки.
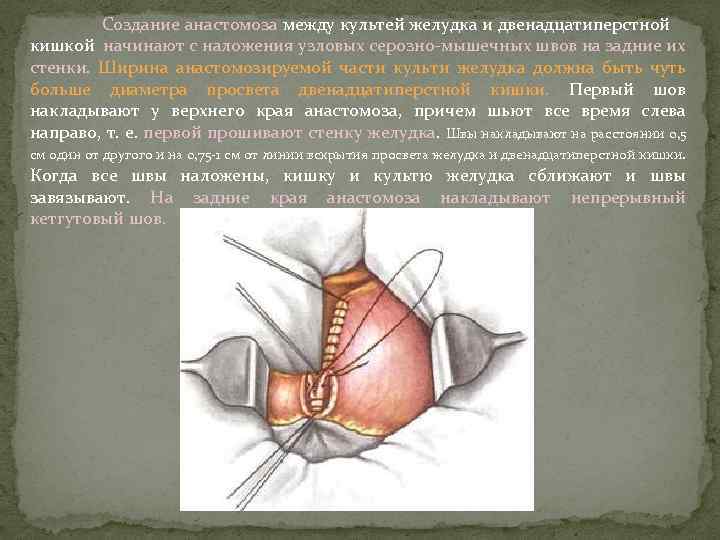 Создание анастомоза между культей желудка и двенадцатиперстной кишкой начинают с наложения узловых серозно-мышечных швов на задние их стенки. Ширина анастомозируемой части культи желудка должна быть чуть больше диаметра просвета двенадцатиперстной кишки. Первый шов накладывают у верхнего края анастомоза, причем шьют все время слева направо, т. е. первой прошивают стенку желудка. Швы накладывают на расстоянии 0, 5 см один от другого и на 0, 75 -1 см от линии вскрытия просвета желудка и двенадцатиперстной кишки. Когда все швы наложены, кишку и культю желудка сближают и швы завязывают. На задние края анастомоза накладывают непрерывный кетгутовый шов.
Создание анастомоза между культей желудка и двенадцатиперстной кишкой начинают с наложения узловых серозно-мышечных швов на задние их стенки. Ширина анастомозируемой части культи желудка должна быть чуть больше диаметра просвета двенадцатиперстной кишки. Первый шов накладывают у верхнего края анастомоза, причем шьют все время слева направо, т. е. первой прошивают стенку желудка. Швы накладывают на расстоянии 0, 5 см один от другого и на 0, 75 -1 см от линии вскрытия просвета желудка и двенадцатиперстной кишки. Когда все швы наложены, кишку и культю желудка сближают и швы завязывают. На задние края анастомоза накладывают непрерывный кетгутовый шов.
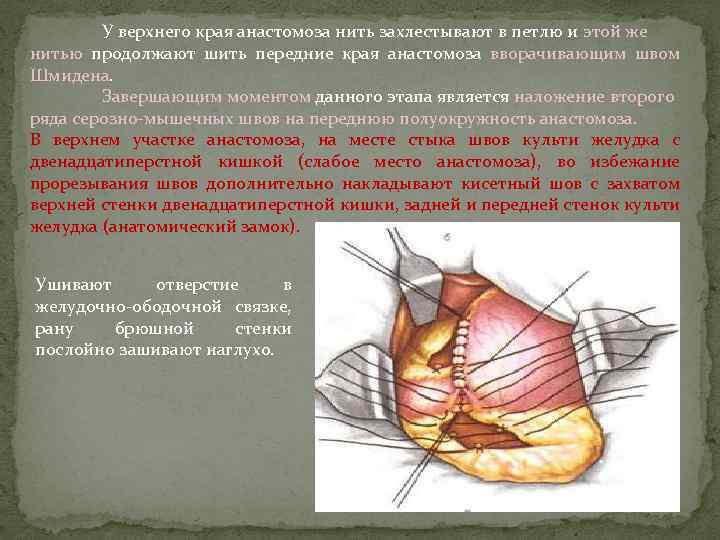 У верхнего края анастомоза нить захлестывают в петлю и этой же нитью продолжают шить передние края анастомоза вворачивающим швом Шмидена. Завершающим моментом данного этапа является наложение второго ряда серозно-мышечных швов на переднюю полуокружность анастомоза. В верхнем участке анастомоза, на месте стыка швов культи желудка с двенадцатиперстной кишкой (слабое место анастомоза), во избежание прорезывания швов дополнительно накладывают кисетный шов с захватом верхней стенки двенадцатиперстной кишки, задней и передней стенок культи желудка (анатомический замок). Ушивают отверстие в желудочно-ободочной связке, рану брюшной стенки послойно зашивают наглухо.
У верхнего края анастомоза нить захлестывают в петлю и этой же нитью продолжают шить передние края анастомоза вворачивающим швом Шмидена. Завершающим моментом данного этапа является наложение второго ряда серозно-мышечных швов на переднюю полуокружность анастомоза. В верхнем участке анастомоза, на месте стыка швов культи желудка с двенадцатиперстной кишкой (слабое место анастомоза), во избежание прорезывания швов дополнительно накладывают кисетный шов с захватом верхней стенки двенадцатиперстной кишки, задней и передней стенок культи желудка (анатомический замок). Ушивают отверстие в желудочно-ободочной связке, рану брюшной стенки послойно зашивают наглухо.

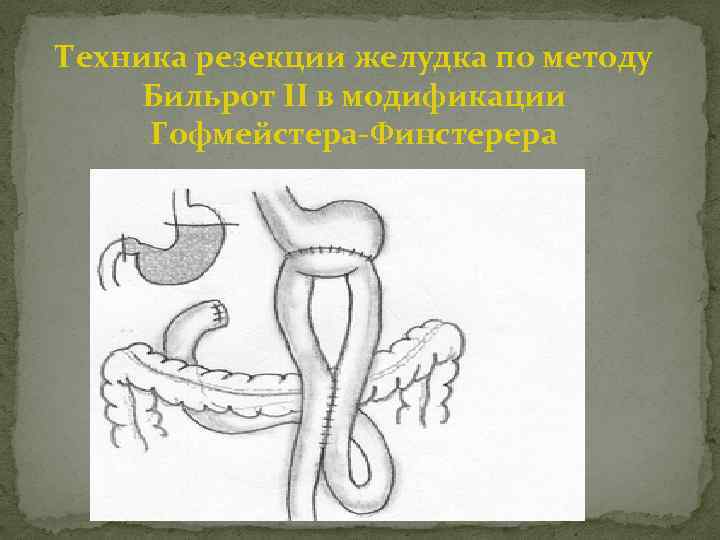 Техника резекции желудка по методу Бильрот II в модификации Гофмейстера-Финстерера
Техника резекции желудка по методу Бильрот II в модификации Гофмейстера-Финстерера
 Мобилизация желудка и двенадцатиперстной кишки по большой и малой кривизне производится так же, как и по предыдущему способу. Подготовка тощей кишки для наложения анастомоза. Начальную петлю тощей кишки извлекают из брюшной полости и, отступя на 7 10 см от flexura duodenojejunalis, через ее брыжейку проводят кетгутовую нить, взятую в прямой кровоостанавливающий зажим. В бессосудистой зоне брыжейки поперечной ободочной кишки вертикальным разрезом делают отверстие, через которое начальную петлю тощей кишки с помощью кетгутовой нити переводят в верхний этаж брюшной полости и подводят к желудку. На двенадцатиперстную кишку ниже привратника накладывают кишечный жом или зажим Кохера, а выше раздавливающий жом. Скальпелем пересекают двенадцатиперстную кишку поверхнему краю зажима. Края разреза смазывают настойкой йода, культю желудка обвязывают марлевой салфеткой и отводят кверху.
Мобилизация желудка и двенадцатиперстной кишки по большой и малой кривизне производится так же, как и по предыдущему способу. Подготовка тощей кишки для наложения анастомоза. Начальную петлю тощей кишки извлекают из брюшной полости и, отступя на 7 10 см от flexura duodenojejunalis, через ее брыжейку проводят кетгутовую нить, взятую в прямой кровоостанавливающий зажим. В бессосудистой зоне брыжейки поперечной ободочной кишки вертикальным разрезом делают отверстие, через которое начальную петлю тощей кишки с помощью кетгутовой нити переводят в верхний этаж брюшной полости и подводят к желудку. На двенадцатиперстную кишку ниже привратника накладывают кишечный жом или зажим Кохера, а выше раздавливающий жом. Скальпелем пересекают двенадцатиперстную кишку поверхнему краю зажима. Края разреза смазывают настойкой йода, культю желудка обвязывают марлевой салфеткой и отводят кверху.
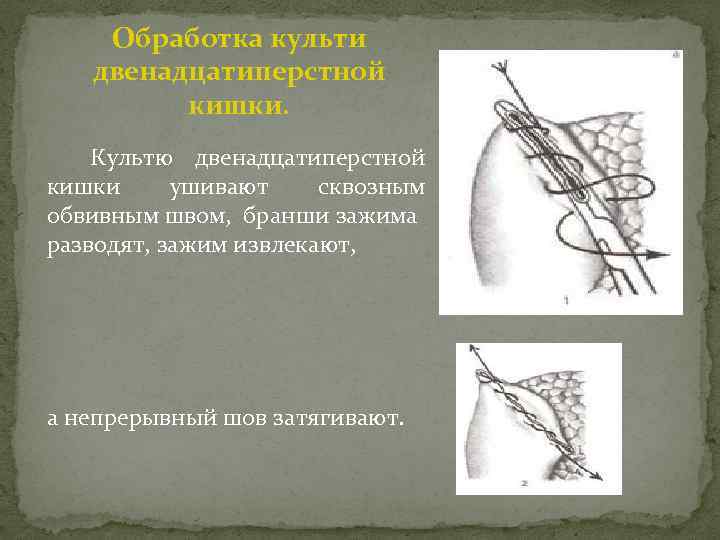 Обработка культи двенадцатиперстной кишки. Культю двенадцатиперстной кишки ушивают сквозным обвивным швом, бранши зажима разводят, зажим извлекают, а непрерывный шов затягивают.
Обработка культи двенадцатиперстной кишки. Культю двенадцатиперстной кишки ушивают сквозным обвивным швом, бранши зажима разводят, зажим извлекают, а непрерывный шов затягивают.
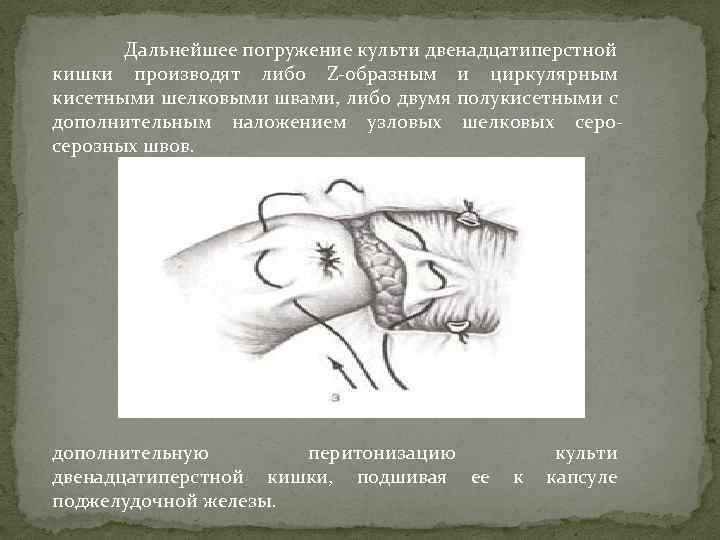 Дальнейшее погружение культи двенадцатиперстной кишки производят либо Z-образным и циркулярным кисетными шелковыми швами, либо двумя полукисетными с дополнительным наложением узловых шелковых серозных швов. дополнительную перитонизацию культи двенадцатиперстной кишки, подшивая ее к капсуле поджелудочной железы.
Дальнейшее погружение культи двенадцатиперстной кишки производят либо Z-образным и циркулярным кисетными шелковыми швами, либо двумя полукисетными с дополнительным наложением узловых шелковых серозных швов. дополнительную перитонизацию культи двенадцатиперстной кишки, подшивая ее к капсуле поджелудочной железы.
 Удаление желудка и удаление его культи. На желудок соответственно границы намечаемой резекции накладывается два жестких зажима: 1 со стороны малой кривизны, другой – со стороны большой кривизны, на встречу первому, соответственно ширине планируемого анастомоза. Удаляемую часть желудка отводят влево к верху и, закрыв просвет жомом Пайра, отсекают.
Удаление желудка и удаление его культи. На желудок соответственно границы намечаемой резекции накладывается два жестких зажима: 1 со стороны малой кривизны, другой – со стороны большой кривизны, на встречу первому, соответственно ширине планируемого анастомоза. Удаляемую часть желудка отводят влево к верху и, закрыв просвет жомом Пайра, отсекают.
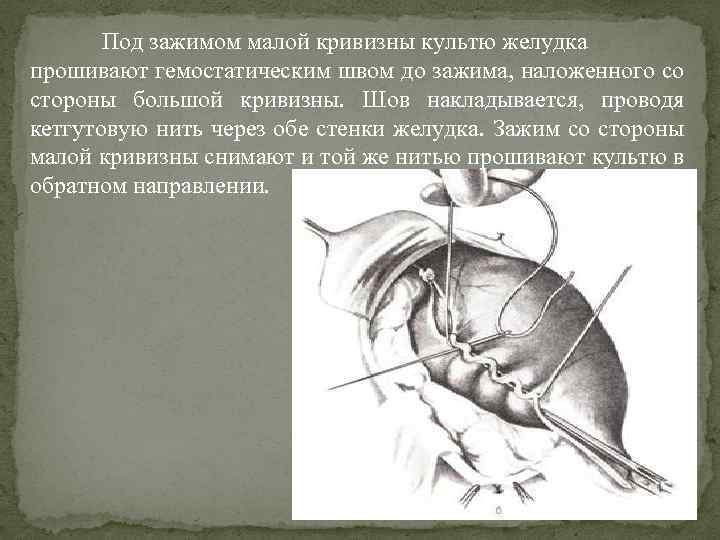 Под зажимом малой кривизны культю желудка прошивают гемостатическим швом до зажима, наложенного со стороны большой кривизны. Шов накладывается, проводя кетгутовую нить через обе стенки желудка. Зажим со стороны малой кривизны снимают и той же нитью прошивают культю в обратном направлении.
Под зажимом малой кривизны культю желудка прошивают гемостатическим швом до зажима, наложенного со стороны большой кривизны. Шов накладывается, проводя кетгутовую нить через обе стенки желудка. Зажим со стороны малой кривизны снимают и той же нитью прошивают культю в обратном направлении.
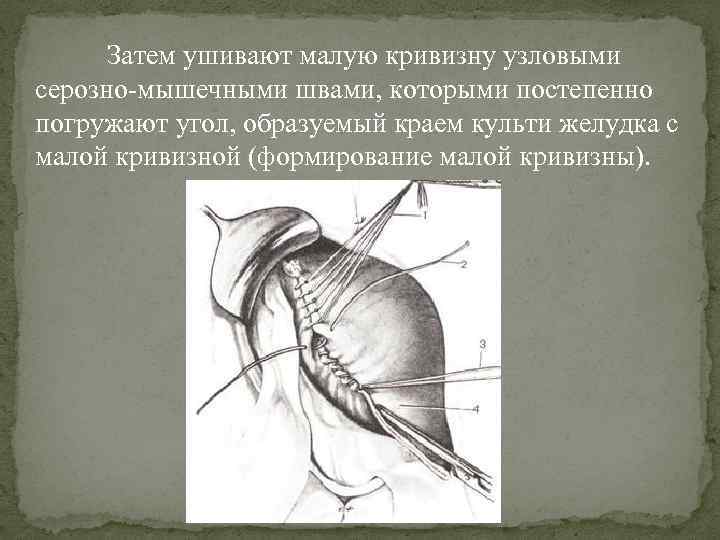 Затем ушивают малую кривизну узловыми серозно мышечными швами, которыми постепенно погружают угол, образуемый краем культи желудка с малой кривизной (формирование малой кривизны).
Затем ушивают малую кривизну узловыми серозно мышечными швами, которыми постепенно погружают угол, образуемый краем культи желудка с малой кривизной (формирование малой кривизны).
 Наложение желудочно-кишечного соустья. Выведенную в верхний этаж петлю тощей кишки перекладывают к задней стенки культи желудка в косом направлении так, чтобы приводящий ее конец был у малой кривизны(не достигает ее на 2 – 3 см), а отводящий – у большой кривизны. В таком положении кишку пришивают к желудку шелковыми серозно-мышечными швами на расстоянии 0. 5 -1. 0 см от края зажима. Нити всех швов, за исключением первого и последнего, срезают. Операционное поле отграничивают салфетками и вскрывают тощую кишку параллельно линии наложенных швов отступя от них на 4 -5 мм. Серозную оболочку кишки рассекают скальпелем, слизистую оболочку – ножницами. Участок культи желудка, захваченный зажимом, отсекают ножницами. Гастроэнтероанастомоз накладывают с помощью двухрядного шва (непрерывный кетгутовый шов на задние края анастомоза через все слои с переходом на передние края по типу вворачивающего шва Шмидена и узловые шелковые серозно-мышечные швы на переднюю полуокружность анастомоза).
Наложение желудочно-кишечного соустья. Выведенную в верхний этаж петлю тощей кишки перекладывают к задней стенки культи желудка в косом направлении так, чтобы приводящий ее конец был у малой кривизны(не достигает ее на 2 – 3 см), а отводящий – у большой кривизны. В таком положении кишку пришивают к желудку шелковыми серозно-мышечными швами на расстоянии 0. 5 -1. 0 см от края зажима. Нити всех швов, за исключением первого и последнего, срезают. Операционное поле отграничивают салфетками и вскрывают тощую кишку параллельно линии наложенных швов отступя от них на 4 -5 мм. Серозную оболочку кишки рассекают скальпелем, слизистую оболочку – ножницами. Участок культи желудка, захваченный зажимом, отсекают ножницами. Гастроэнтероанастомоз накладывают с помощью двухрядного шва (непрерывный кетгутовый шов на задние края анастомоза через все слои с переходом на передние края по типу вворачивающего шва Шмидена и узловые шелковые серозно-мышечные швы на переднюю полуокружность анастомоза).
 Для образования (шпоры) приводящий отдел кишки подшивают выше уровня анастомоза к малой кривизне желудка с помощью 2 3 узловых серозно мышечных швов, захватывая переднюю и заднюю стенки желудка. Создания (шпоры) позволяет укрепить наиболее опасное место анастомоза – стык трех швов. (Шпора) служит своеобразным клапаном, препятствующим затеканию содержимого желудка приводящую петлю кишки. Анастомоз выводят в нижний этаж брюшной полости, культю желудка фиксируют узловыми швами к краям отверстия в mesocolon transversum. Рану брюшной стенки зашивают наглухо.
Для образования (шпоры) приводящий отдел кишки подшивают выше уровня анастомоза к малой кривизне желудка с помощью 2 3 узловых серозно мышечных швов, захватывая переднюю и заднюю стенки желудка. Создания (шпоры) позволяет укрепить наиболее опасное место анастомоза – стык трех швов. (Шпора) служит своеобразным клапаном, препятствующим затеканию содержимого желудка приводящую петлю кишки. Анастомоз выводят в нижний этаж брюшной полости, культю желудка фиксируют узловыми швами к краям отверстия в mesocolon transversum. Рану брюшной стенки зашивают наглухо.
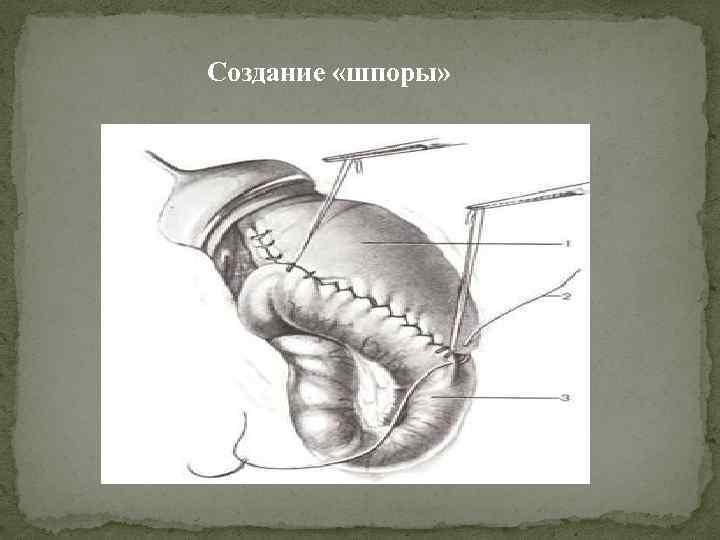 Создание «шпоры»
Создание «шпоры»
 При первом варианте резекции желудка (Бильрот I) после удаления части желудка проксимальную культю, имеющую значительный просвет, частично ушивают со стороны малой кривизны, но оставляют незашитым участок со стороны большой кривизны, соответствующий по размерам диаметру двенадцатиперстной кишки. Между культёй желудка и двенадцатиперстной кишкой накладывают анастомоз по типу конец в конец. Метод физиологичен, так как создает условия для нормального продвижения пищи, а слизистая оболочка желудка соединяется со слизистой оболочкой двенадцатиперстной кишки, как и в норме. Последнее обстоятельство исключает образование пептических язв соустья. Однако далеко не всегда удается подвести культю желудка к двенадцатиперстной кишке. Натяжение концов при создании анастомоза недопустимо, так как ведет к прорезыванию швов и несостоятельности анастомоза. При резекции желудкапо Бильрот II культи двенадцатиперстной кишки и желудка зашивают наглухо, а затем создают желудочно тощекишечный анастомоз по типу бок в бок. Петлю тощей кишки подводят к культе желудка позади поперечной ободочной кишки через отверстие в mesocolon transversum. Модификация этого способа по Гофмейстеру — Финстереру состоит в том, что гастроэнтероанастомоз накладывают по типу конец в бок (конец культи желудка сшивается с боковым отверстием в тонкой кишке) в изоперистальтическом направлении. Ширина просвета составляет 5 6 см. Приводящий конец кишки 2 3 швами подшивают к желудку ближе к малой кривизне. Края разреза mesocolon узловыми швами подшивают к желудку вокруг созданного анастомоза.
При первом варианте резекции желудка (Бильрот I) после удаления части желудка проксимальную культю, имеющую значительный просвет, частично ушивают со стороны малой кривизны, но оставляют незашитым участок со стороны большой кривизны, соответствующий по размерам диаметру двенадцатиперстной кишки. Между культёй желудка и двенадцатиперстной кишкой накладывают анастомоз по типу конец в конец. Метод физиологичен, так как создает условия для нормального продвижения пищи, а слизистая оболочка желудка соединяется со слизистой оболочкой двенадцатиперстной кишки, как и в норме. Последнее обстоятельство исключает образование пептических язв соустья. Однако далеко не всегда удается подвести культю желудка к двенадцатиперстной кишке. Натяжение концов при создании анастомоза недопустимо, так как ведет к прорезыванию швов и несостоятельности анастомоза. При резекции желудкапо Бильрот II культи двенадцатиперстной кишки и желудка зашивают наглухо, а затем создают желудочно тощекишечный анастомоз по типу бок в бок. Петлю тощей кишки подводят к культе желудка позади поперечной ободочной кишки через отверстие в mesocolon transversum. Модификация этого способа по Гофмейстеру — Финстереру состоит в том, что гастроэнтероанастомоз накладывают по типу конец в бок (конец культи желудка сшивается с боковым отверстием в тонкой кишке) в изоперистальтическом направлении. Ширина просвета составляет 5 6 см. Приводящий конец кишки 2 3 швами подшивают к желудку ближе к малой кривизне. Края разреза mesocolon узловыми швами подшивают к желудку вокруг созданного анастомоза.
 Возможные ошибки и осложнения: I. Осложнения, воз никающиенепосредственно во время операции (связаны с погрешностя ми оперативного вмешательства): 1) повреждение элементов печеночно двенадцатиперстной связки, поджелудочной железы и ее протоков при мобилизации двенадцатиперстной кишки, а также при пересечении и лигирвании правой желудочной артерии; 2) надрывы капсулы селезенки или ее ткани в результате излишне форсированных тракций желудка; 3) кровотечение из повреждённых сосудов (короткие желудочные артерии) или при соскальзовании лигатуры с желудочных или желудочно сальниковых артерий; 4) некроз поперечной ободочной кишки или образование довольно больших гематом при прокалывании крупных сосудов брыжейки поперечной ободочной кишки во время фиксации краев ее отверстия к стенке желудка; 5)формирование слишком узкого гастроэнтерозиастомоза (он не должен быть меньше 5 6 см); 6) повреждение или захватывание в лигатуру средней ободочной артерии при перевязки правых желудочно сальниковых сосудов, а также при отделении сальника в области привратника при раке желудка; 7) повреждение при мобилизации малой кривизны желудка добавочной печеночной артерии, нередко отходящей от левой желудочной артерии и направляющейся в толще малого сальника к левой доле печени. Пересечение этой артерии сопровождаеться нарушением кровоснабжения левой доли печени;
Возможные ошибки и осложнения: I. Осложнения, воз никающиенепосредственно во время операции (связаны с погрешностя ми оперативного вмешательства): 1) повреждение элементов печеночно двенадцатиперстной связки, поджелудочной железы и ее протоков при мобилизации двенадцатиперстной кишки, а также при пересечении и лигирвании правой желудочной артерии; 2) надрывы капсулы селезенки или ее ткани в результате излишне форсированных тракций желудка; 3) кровотечение из повреждённых сосудов (короткие желудочные артерии) или при соскальзовании лигатуры с желудочных или желудочно сальниковых артерий; 4) некроз поперечной ободочной кишки или образование довольно больших гематом при прокалывании крупных сосудов брыжейки поперечной ободочной кишки во время фиксации краев ее отверстия к стенке желудка; 5)формирование слишком узкого гастроэнтерозиастомоза (он не должен быть меньше 5 6 см); 6) повреждение или захватывание в лигатуру средней ободочной артерии при перевязки правых желудочно сальниковых сосудов, а также при отделении сальника в области привратника при раке желудка; 7) повреждение при мобилизации малой кривизны желудка добавочной печеночной артерии, нередко отходящей от левой желудочной артерии и направляющейся в толще малого сальника к левой доле печени. Пересечение этой артерии сопровождаеться нарушением кровоснабжения левой доли печени;
 8) недостаточное определение границ резекции и объема оперативного вмешательства; 9) неправильное решение вопроса о возможности и целесообразности операции (например, не учтено наличие метастазов при раке желудка); 10) неправильный выбор метода восстановлення проходимости желудочно кишечного тракта после резекции желудка (например, при отсутствии достаточно длинного отрезка двенадцатиперстной кишки производится операция по способу Бильрот I); 11) повреждение задней стенки двенадцатиперстной кишки при отделении язвы от поджелудочной железы; 12) кровотечение из подже лудочнойжелезы при грубых манипуляциях на ней; 13) выскальзывание стенки желудка из под зажима и вытекание его содержимого в рану; 14) ннтерпозиция между кишечными швами жировой ткани (мешает сшиванию серозных поверхностей, является своеобразным дренажем, по которому содержимое желудка или кишечника попадает в брюшную полос п. ); 15) недостаточное сопоставление слоев желудка и кишки при создании желудочно кишечного соустья.
8) недостаточное определение границ резекции и объема оперативного вмешательства; 9) неправильное решение вопроса о возможности и целесообразности операции (например, не учтено наличие метастазов при раке желудка); 10) неправильный выбор метода восстановлення проходимости желудочно кишечного тракта после резекции желудка (например, при отсутствии достаточно длинного отрезка двенадцатиперстной кишки производится операция по способу Бильрот I); 11) повреждение задней стенки двенадцатиперстной кишки при отделении язвы от поджелудочной железы; 12) кровотечение из подже лудочнойжелезы при грубых манипуляциях на ней; 13) выскальзывание стенки желудка из под зажима и вытекание его содержимого в рану; 14) ннтерпозиция между кишечными швами жировой ткани (мешает сшиванию серозных поверхностей, является своеобразным дренажем, по которому содержимое желудка или кишечника попадает в брюшную полос п. ); 15) недостаточное сопоставление слоев желудка и кишки при создании желудочно кишечного соустья.
 II. Ранние послеоперационные осложнения (в первую неделю пи операции): 1) перитонит, обусловленный несостоятельностью швов две надцатиперстнойкишки, расхождением швов желудочно кишечного со устья, ишемическим некрозом культи желудка, инфицированием брюш нойполости по время оперативного вмешательства; 2) инфильтраты и абсцессы брюшной полости (нодпеченочные и поддиафрагмальные), свя занные с инфицированием брюшной полости во время операции, нагноением гематом; 3) послеоперационные кровотечения в просвет пищевари тельного тракта, источником которых служат нелигированные в области гастроэнтероанастомоза сосуды желудка и кишки во время первой операции, язвы кардиального отдела желудка, геморрагический гастрит, язвы двенадцатиперетной кишки при резекции желудка на выключение; 4) послеоперационные кровотечения в свободную брюшную поле из пересеченных сосудов большого и малого сальника (особенно при лигировании большой массы сальников одной нитью), при соскальзовании лигатуры с крупным сосудов, при надрыве капсулы селезенки или ее ткани во время операции;
II. Ранние послеоперационные осложнения (в первую неделю пи операции): 1) перитонит, обусловленный несостоятельностью швов две надцатиперстнойкишки, расхождением швов желудочно кишечного со устья, ишемическим некрозом культи желудка, инфицированием брюш нойполости по время оперативного вмешательства; 2) инфильтраты и абсцессы брюшной полости (нодпеченочные и поддиафрагмальные), свя занные с инфицированием брюшной полости во время операции, нагноением гематом; 3) послеоперационные кровотечения в просвет пищевари тельного тракта, источником которых служат нелигированные в области гастроэнтероанастомоза сосуды желудка и кишки во время первой операции, язвы кардиального отдела желудка, геморрагический гастрит, язвы двенадцатиперетной кишки при резекции желудка на выключение; 4) послеоперационные кровотечения в свободную брюшную поле из пересеченных сосудов большого и малого сальника (особенно при лигировании большой массы сальников одной нитью), при соскальзовании лигатуры с крупным сосудов, при надрыве капсулы селезенки или ее ткани во время операции;
 5) послеоперационный панкреатит, причиной которого может быть травма поджелудочной железы во время опера ции, повреждение санториниева протока, застой содержимого в приво дящейпетле, дуоденостаз, нарушение кровоснабжения железы при пере вязке желудочно двенадцатиперстной артерии, спленэктомии или в ре зультатетромбоэмболии панкреатических сосудов; 6) кишечная непро ходимость, вызванная спаечным процессом в верхнем этаже брюшной полости, неправильным выбором метода резекции, несоблюдением пра вил наложения межкишечного соустья, ущемлением желудочно кишеч ного соустья в окне брыжейки поперечной ободочной кишки, при недо статочной фиксации краев этого отверстия к стенке желудка, внедрением отводяшей и даже приводящей петли в желудок; 7) нарушения эвакуа ции из культи желудка, причиной которых служат воспалительный отек тканей в области анастомоза, анастомозит, а также угнетение моторной активности культи в результате операционной травмы, повреждения нервно мышечного аппарата желудка, нарушение водно электролитного баланса и белкового обмена. Панкреатит, воспалительные инфильтраты абсцессы брюшной полости способствуют угнетению моторной активности культи желудка.
5) послеоперационный панкреатит, причиной которого может быть травма поджелудочной железы во время опера ции, повреждение санториниева протока, застой содержимого в приво дящейпетле, дуоденостаз, нарушение кровоснабжения железы при пере вязке желудочно двенадцатиперстной артерии, спленэктомии или в ре зультатетромбоэмболии панкреатических сосудов; 6) кишечная непро ходимость, вызванная спаечным процессом в верхнем этаже брюшной полости, неправильным выбором метода резекции, несоблюдением пра вил наложения межкишечного соустья, ущемлением желудочно кишеч ного соустья в окне брыжейки поперечной ободочной кишки, при недо статочной фиксации краев этого отверстия к стенке желудка, внедрением отводяшей и даже приводящей петли в желудок; 7) нарушения эвакуа ции из культи желудка, причиной которых служат воспалительный отек тканей в области анастомоза, анастомозит, а также угнетение моторной активности культи в результате операционной травмы, повреждения нервно мышечного аппарата желудка, нарушение водно электролитного баланса и белкового обмена. Панкреатит, воспалительные инфильтраты абсцессы брюшной полости способствуют угнетению моторной активности культи желудка.
 Литература: 1. Оперативная хирургия и топографическая анатомия. - В. В. Кованов, 2001 г 2. Топографическая анатомия и оперативная хирургия. –Н. А. Николаев, 2007 гю 3. Оперативная хирургия и топографическая анатомия. - М. А. Мещерякова, 2005 г 4. Топографическая анатомия и оперативная хирургия. -В. И. Сергиенко, 2005 г 5. Практическое руководство по оперативной хирургии. И. Ф. Матюшин, 1979 г.
Литература: 1. Оперативная хирургия и топографическая анатомия. - В. В. Кованов, 2001 г 2. Топографическая анатомия и оперативная хирургия. –Н. А. Николаев, 2007 гю 3. Оперативная хирургия и топографическая анатомия. - М. А. Мещерякова, 2005 г 4. Топографическая анатомия и оперативная хирургия. -В. И. Сергиенко, 2005 г 5. Практическое руководство по оперативной хирургии. И. Ф. Матюшин, 1979 г.


