Тульский государственный университет Медицинский институт Лечебный


Тульский государственный университет Медицинский институт Лечебный факультет Кафедра «Санитарно-гигиенические и профилактические дисциплины»

Бордетеллы (род Bordetella) Бордетеллы — это группа мелких грамотрицательных бактерий, обитающих в респираторном тракте человека и некоторых видов животных. Для человека патогенны Bordetella pertussis B. parapenussis, которые вызывают коклюш и паракоклюш соответственно. Возбудитель коклюша впервые был выделен из мокроты больного ребенка в 1906 г бельгийским бактериологом Ж. Борде и французским ученым О. Жангу, отчего получил название «палочка Борде—Жангу» . Современное название рода Bordetella — в честь Ж. Борде. Возбудители коклюша и паракоклюша — В. pertussis и В. parapertussis
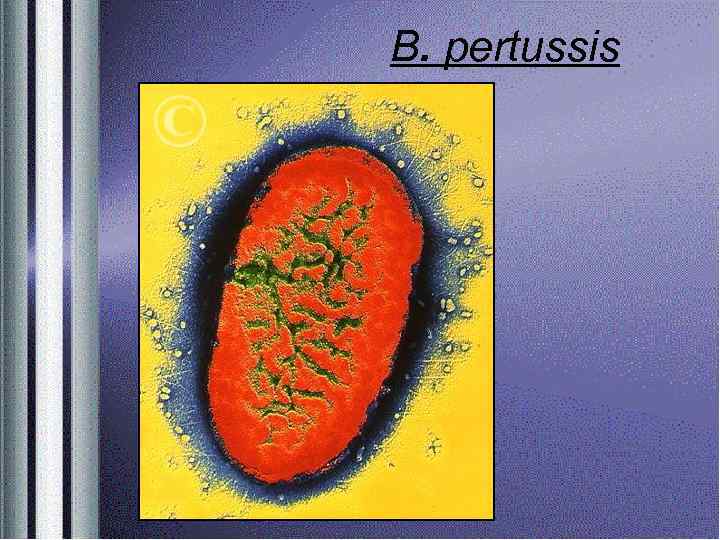
В. pertussis

Коклюш и паракоклюш — это острые антропонозные инфекционные заболевания человека, которые характеризуются поражением верхних дыхательных путей и приступами спазматического кашля.
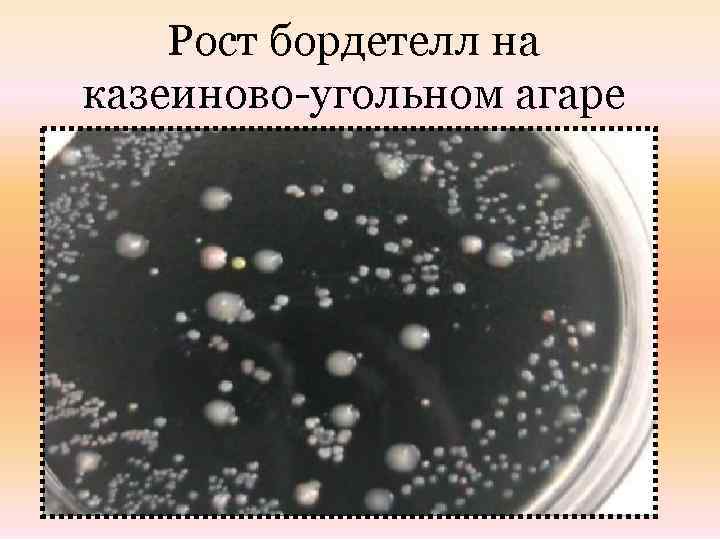
Рост бордетелл на казеиново-угольном агаре

Бордетеллы имеют соматический термостабильный О-антиген и 14 поверхностных термолабильных капсульных К -антигенов, которые принято называть -антигенов «факторами» и обозначать арабскими цифрами. Так, B. Pertussis имеет 6 различных сероваров (факторы с 1 -го по 6 -й). Фактор 7 является общим для всех бордетелл. Для B. parapertussis специфическим является фактор 14, а для B. bronchiseptica – фактор 12. Серотипирование возбудителей коклюша осуществляют в реакции агглютинации с соответствующими К-сыворотками.
В. pertussis обладает целым рядом факторов патогенности, которые вовлечены в патогенез развития коклюша.
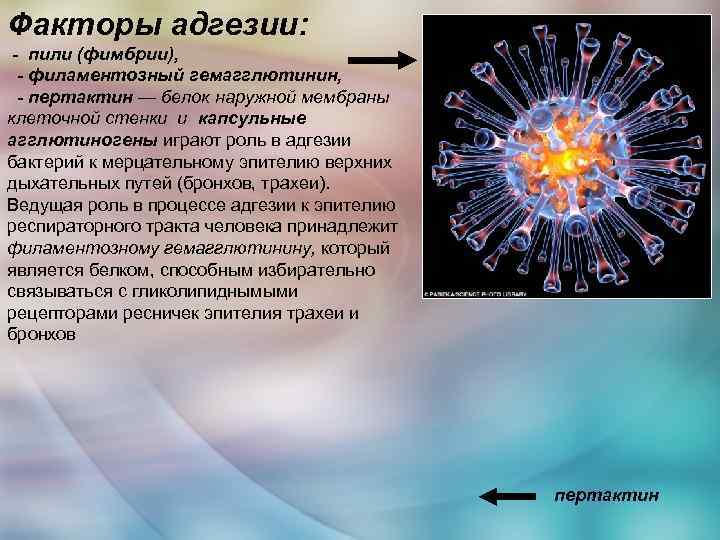
Факторы адгезии: - пили (фимбрии), - филаментозный гемагглютинин, - пертактин — белок наружной мембраны клеточной стенки и капсульные агглютиногены играют роль в адгезии бактерий к мерцательному эпителию верхних дыхательных путей (бронхов, трахеи). Ведущая роль в процессе адгезии к эпителию респираторного тракта человека принадлежит филаментозному гемагглютинину, который является белком, способным избирательно связываться с гликолипиднымыми рецепторами ресничек эпителия трахеи и бронхов пертактин

Токсины бордетелл: а) Пертуссис-токсин - стимулирует работу аденилатииклазы в клетках респираторного тракта путем ингибирования регуляторного белка О; б) Внеклеточная аденилатциклаза счет поступления внутрь эпителиоцитов дыхательных путей еще более усиливает синтез и накопление ц. АМФ внутри клеток хозяина; в) Трахеальный цитотоксин , являясь фрагментом пептидогликана бордетелл , повреждает эпителиоциты респираторного тракта; г) Дерматонекротический токсин наряду с трахеальным цитотоксином оказывает повреждающее действие на эпителий респираторного тракта, вызывая местную воспалительную реакцию; д) Термостабильный эндотоксин — ЛПС клеточной стенки бордетелл , который стимулирует выработку цитотоксинов, участвующих в повреждении эпителиальных клеток верхнего отдела респираторного тракта, а также активирует комплемент.

Эпидемиология Источником инфекции является больной человек.

Путь передачи – воздушно-капельный. Контагиозность коклюша очень высока, т. е. после контакта с коклюшным больным вероятность развития заболевания у неиммунизированного человека составляет 75 -90%.
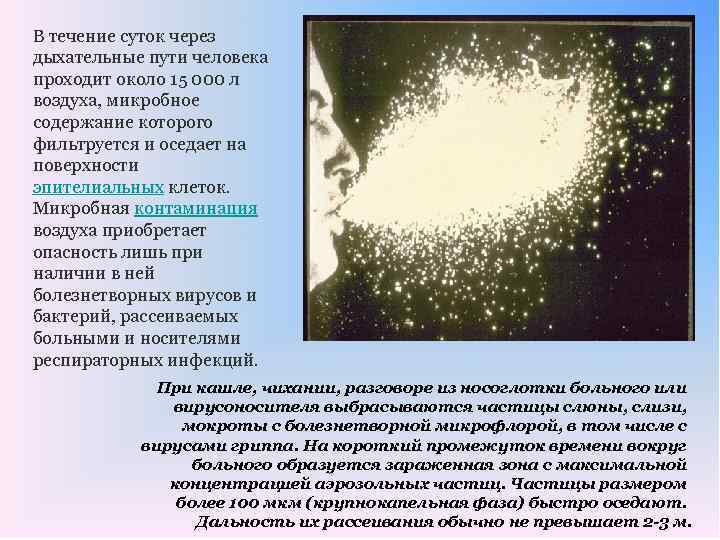
В течение суток через дыхательные пути человека проходит около 15 000 л воздуха, микробное содержание которого фильтруется и оседает на поверхности эпителиальных клеток. Микробная контаминация воздуха приобретает опасность лишь при наличии в ней болезнетворных вирусов и бактерий, рассеиваемых больными и носителями респираторных инфекций. При кашле, чихании, разговоре из носоглотки больного или вирусоносителя выбрасываются частицы слюны, слизи, мокроты с болезнетворной микрофлорой, в том числе с вирусами гриппа. На короткий промежуток времени вокруг больного образуется зараженная зона с максимальной концентрацией аэрозольных частиц. Частицы размером более 100 мкм (крупнокапельная фаза) быстро оседают. Дальность их рассеивания обычно не превышает 2 -3 м.

Патогенез Бордетеллы являются неинвазивными микробами, т. е. они не проникают внутрь клетки -мишени. Проникнув через верхние дыхательные пути, возбудители коклюша прикрепляются к поверхности эпителия бронхов и трахеи и размножаются. В кровь бактерии не поступают. Микробы вызывают поражение эпителиальных клеток дыхательных путей. Позднее может развиться некроз отдельных участков эпителия и полиморфно-нуклеарная инфильтрация с развитием перибронхиального воспаления и интерстициальной пневмонии. Выделяя токсины и раздражая рецепторы клеток, микроб вызывает кашель.
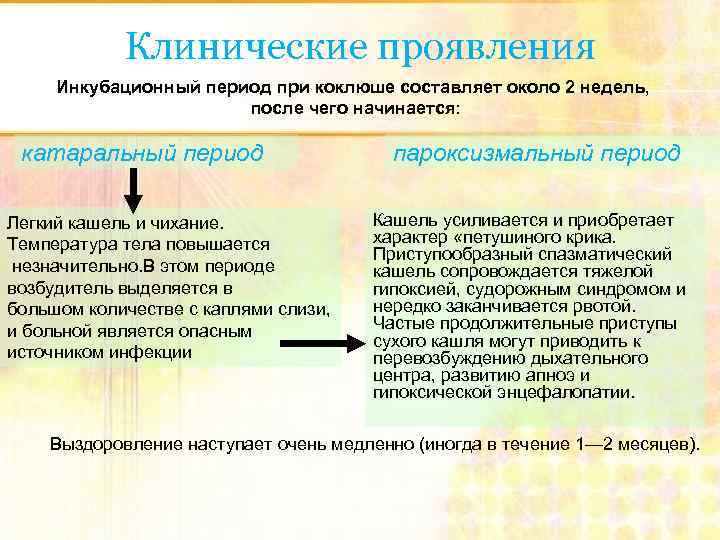
Клинические проявления Инкубационный период при коклюше составляет около 2 недель, после чего начинается: катаральный период пароксизмальный период Легкий кашель и чихание. Кашель усиливается и приобретает Температура тела повышается характер «петушиного крика. Приступообразный спазматический незначительно. В этом периоде кашель сопровождается тяжелой возбудитель выделяется в гипоксией, судорожным синдромом и большом количестве с каплями слизи, нередко заканчивается рвотой. и больной является опасным Частые продолжительные приступы сухого кашля могут приводить к источником инфекции перевозбуждению дыхательного центра, развитию апноэ и гипоксической энцефалопатии. Выздоровление наступает очень медленно (иногда в течение 1— 2 месяцев).

Иммунитет После перенесенного заболевания формируется прочный иммунитет. Повторные случаи заболевания встречаются очень редко и протекают легко. Большое значение имеют антитела (lg. A), препятствующие прикреплению возбудителя к цилиарному эпителию верхних дыхательных путей. Следует подчеркнуть, что иммунитет видоспецифический, поэтому антитела против В. pertussis не защищают от заболеваний, вызванных В. parapertussis или В. branchiseprica.

Профилактика В течение первого года жизни каждому ребенку необходима базовая трехкратная вакцинация убитой коклюшной вакциной в составе АКДС (адсорбированной коклюшно-дифтерийно-столбнячной вакцины). В настоящее время разработаны и применяются бесклеточные (ацеллюлярные, субкорпускулярные вакцины), содержащие очищенные антигены возбудителя коклюша (филаментозный гемагглютинин, пертактин, агглютиногены или пертуссис-анатоксин) в различных комбинациях. Для экстренной профилактики коклюша у контактировавших неиммунизированных лиц назначают нормальный человеческий иммуноглобулин и/или эритромицин в первые 5 дней после контакта с заболевшим.
Род состоит из 20 видов, большинство из которых являются условно-патогенными. Типовой вид, являющийся патогенным для человека — Corynebacterium diphtheritic – возбудитель дифтерии.
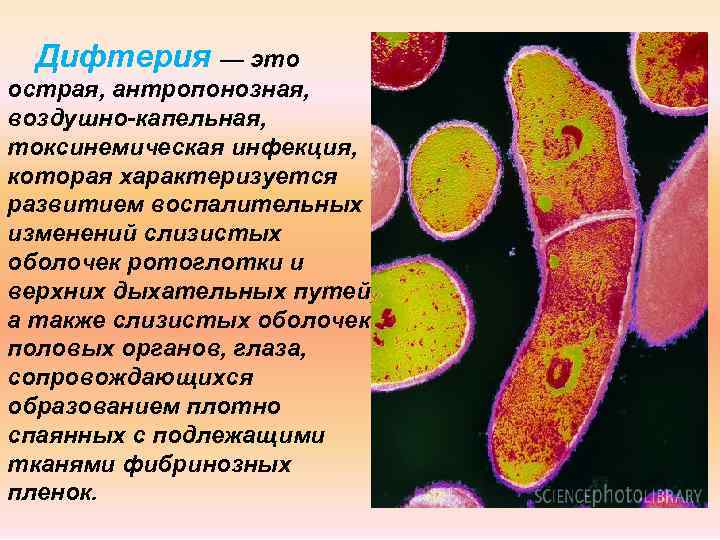
Дифтерия — это острая, антропонозная, воздушно-капельная, токсинемическая инфекция, которая характеризуется развитием воспалительных изменений слизистых оболочек ротоглотки и верхних дыхательных путей, а также слизистых оболочек половых органов, глаза, сопровождающихся образованием плотно спаянных с подлежащими тканями фибринозных пленок.

С. diphtheriae по антигенной структуре не однородны. Их серологическая неоднородность обусловлена поверхностными термолабильными серовароспецифическими К- антигенами (белками), а также видовыми и межвидовыми термостабильными липидными и полисахаридными фракциями О-антигенов, расположенных в глубине клеточной стенки. С помощью сывороток к К-антигену С. diphtheriae разделяют на серовары (около 58).
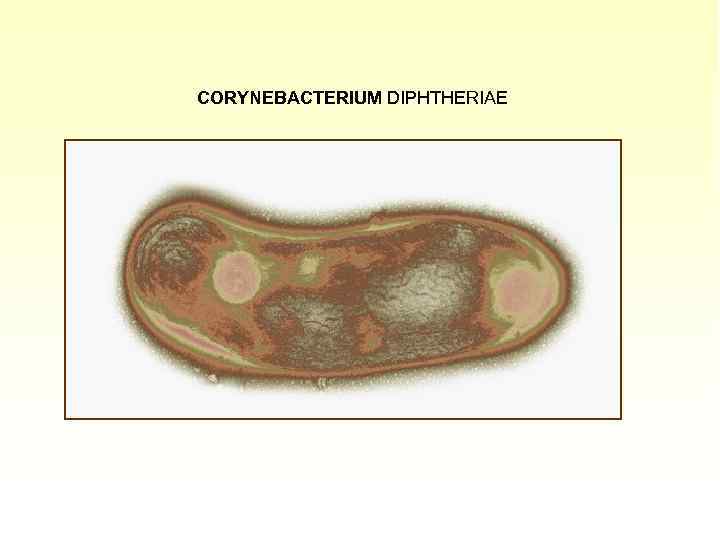
CORYNEBACTERIUM DIPHTHERIAE

1) ворсинки, фимбрии или пили; 2) колонизация и инвазия (за счет ферментов нейраминидазы, гиалуронидазы, протеазы); 3) корд-фактор (нарушает фосфорилирование процессов дыхания клеток макроорганизма); 4) экзотоксин – дифтерийный гистотоксин оказывает блокирующее воздействие на синтез белка в органах.

Окраска по Определение Нейссеру токсигенности
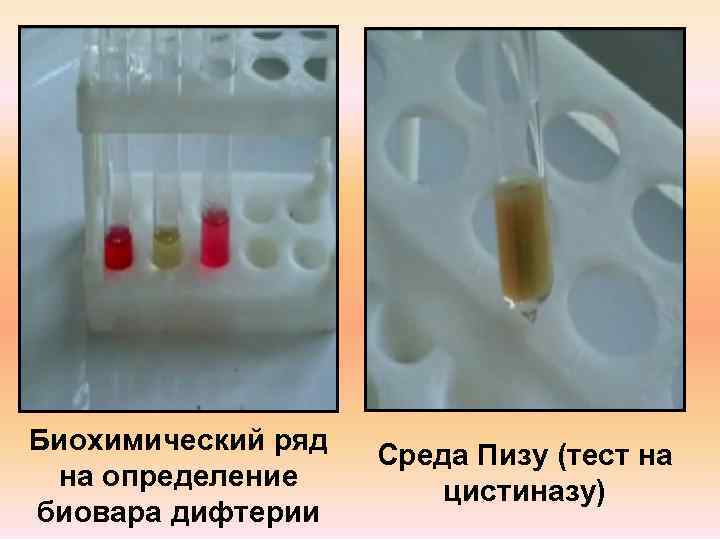
Биохимический ряд Среда Пизу (тест на на определение цистиназу) биовара дифтерии

Дифтерия относится к антропонозным заболеваниям. В естественных условиях ею болеет только человек, не обладающий устойчивостью к возбудителю и антитоксическим иммунитетом. Заболевание имеет повсеместное распространение. Для заболеваемости дифтерией характерна сезонность. Наибольшее количество больных наблюдается во второй половине сентября, в октябре и ноябре.

Источник инфекции – больные и носители. Пути передачи – воздушно-капельный, контактно- бытовой. Возбудитель проникает через слизистые оболочки ротоглотки, реже – глаз, половых органов, кожу, раневую поверхность. В месте входных ворот возбудитель прикрепляется к соответствующим рецепторам эпителиальных клеток, вызывая воспалительный процесс. Затем происходит колонизация и выделение экзотоксина. Токсин блокирует ферменты синтеза белка в клетках хозяина, что приводит к их гибели. Это обуславливает некроз и летальный исход.
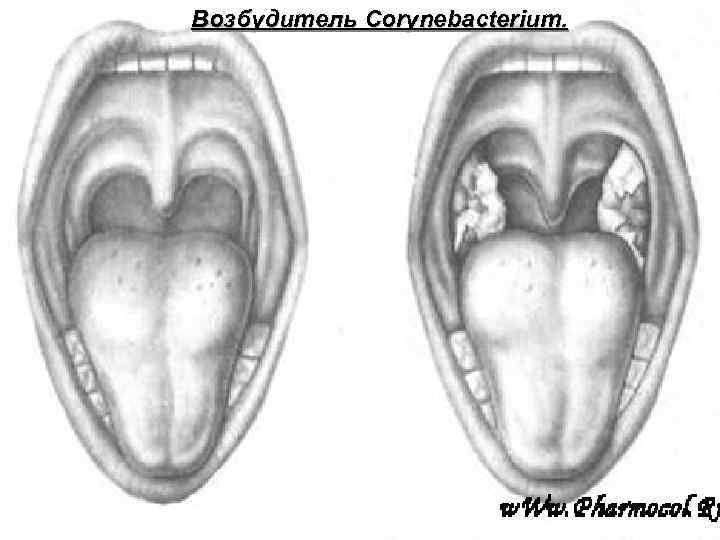
Возбудитель Corynebacterium.

Клинические проявления Инкубационный период при дифтерии — от 2 до 10 дней. Начало заболевания в легких случаях постепенное, в тяжелых — острое. Температура повышается до 38— 40 °С. По патогенезу дифтерия относится к токсинемическим инфекциям, при которых микроб остается в месте входных ворот инфекции, а все основные клинические проявления заболевания связаны с действием белкового бактериального токсина. Это имеет значение для диагностики, лечения и профилактики заболевания. При наличии антитоксического иммунитета процесс может ограничиться легкой формой заболевания или формированием бактерионосительства.

В области входных ворот инфекции развивается воспалительная реакция сопровождающаяся некрозом эпителиальных клеток, отеком и выходом фибриногена из сосудистого русла в окружающие ткани и превращением его в фибрин под действием тромбокиназы, освободившейся при некрозе эпителиальных клеток. Это ведет к образованию налетов белого цвета с сероватым или желтоватым оттенком, содержащих большое количество микробов, продуцирующих токсин. Фибринозная пленка — характерный признак дифтерии.
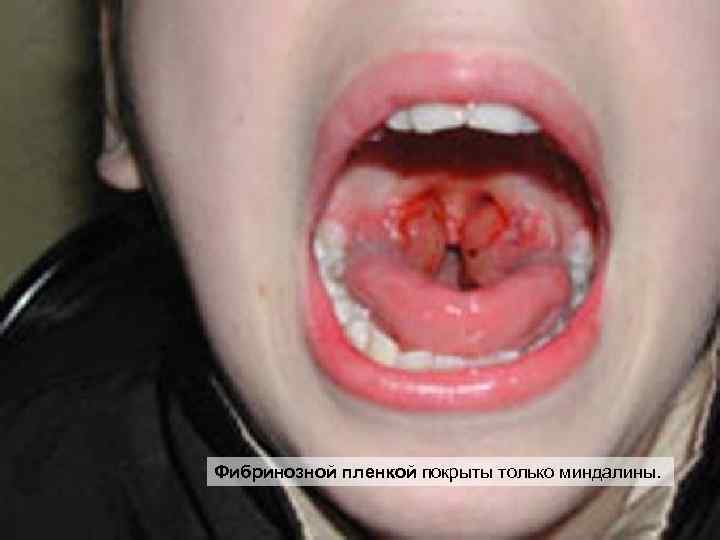
Фибринозной пленкой покрыты только миндалины.

Фибринозное воспаление при дифтерии может быть дифтерическим или крупозным. Дифтерическое воспаление возникает на слизистых оболочках (ротоглотка, надгортанник, голосовые связки). Фибринозная пленка плотно связана с подлежащей тканью и не снимается тампоном при осмотре. При попытке сделать это слизистая оболочка кровоточит. Крупозное воспаление возникает при локализации патологического процесса в дыхательных путях (гортань, трахея и бронхи). Здесь фибринозная пленка располагается поверхностно и легко отделяется от подлежащих тканей. Крупозное воспаление ведет к развитию асфиксии. После перенесенного заболевания формируется нестойкий и непродолжительный антибактериальный и стойкий антитоксический иммунитет.

Лечение и профилактика Лечение: 1) специфическая противодифтерийная лошадиная очищенная концентрированная жидкая сыворотка, вводится по Безредке дробно; 2) иммуноглобулин человека противодифтерийный для в/в введения; 3) антибиотики – пенициллин, эритромицин, бета- лактамы, макролиды. Специфическая профилактика. Активная – используются вакцины АКДС, АДС-анатоксин, АДС-М -анатоксин, АД-М-анатоксин, тетракок (коклюш, дифтерия, столбняк, полиомиелит). Иммунизацию проводят, начиная с 3 -месячного возраста, троекратно, с интервалами в 4 -6 недель. Пассивная – проводится в очагах заболевания антитоксической сывороткой.

Нейссерии — грамотрицательные аэробные кокки, относятся к семейству Neisseria сеае роду Neisseria , включающие восемь видов: Neisseria meningitidis (менингококки), Neisseria gonorrhoeae ( гонококи ), N. flava , N. subflava , N. perflava , N. sicca , N. mucosa , N. flavescens. Обитают на слизистых оболочках человека и млекопитающих; 7 видов встречаются у человека, из них 5 видов являются представителями нормофлоры носоглотки и верхних дыхательных путей ( N. sicca , N. flavescens , N. perflava , N. mucosa и N. actamica ), хотя описаны единичные случаи их выделения при гнойных менингитах, отитах, синуситах и других ГВЗ у иммунокомпромиссных лиц. Нейссерии содержат аллергены и могут быть причиной аллергических заболеваний (бронхиальная астма). Наибольшее клиническое значение имеют менингококки и гонококки.

Менингококковая инфекция — это острое инфекционное заболевание человека, вызываемое Neisseria meningitidis, которое передается воздушно-капельным путем и характеризуется локальным поражением слизистой оболочки носоглотки с последующей генерализацией в виде менингококковой септицемии (менингококцемия) и воспаления мягких мозговых оболочек (менингококковый менингит).

Антигенная структура Менингококк имеет 7 антигенных типов, которые обозначаются буквами латинского алфавита: А, В, С, D, X, Y, Z. Тип А вызывает заболевания при эпидемических вспышках; тип В - вызывает заболевания в межэпидемический период; тип С - вызывает заболевания среди военных контингентов. Остальные типы вызывают спорадические заболевания.
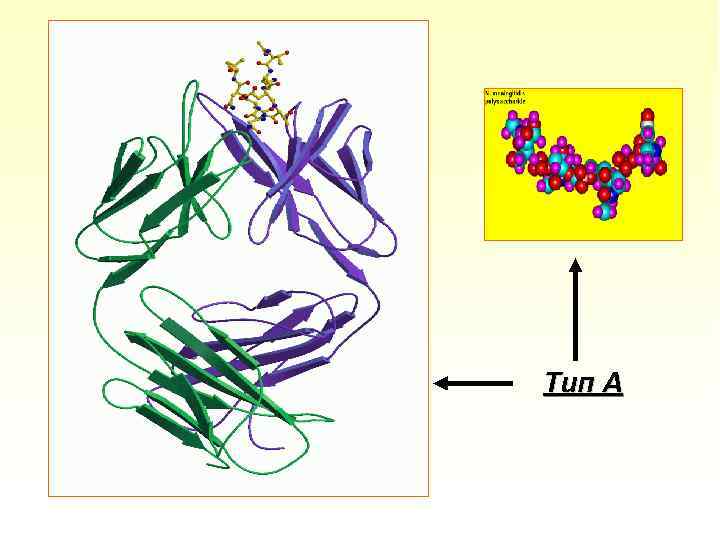
Тип А
Kit-5 для РАЛ с возбудителями менингитов
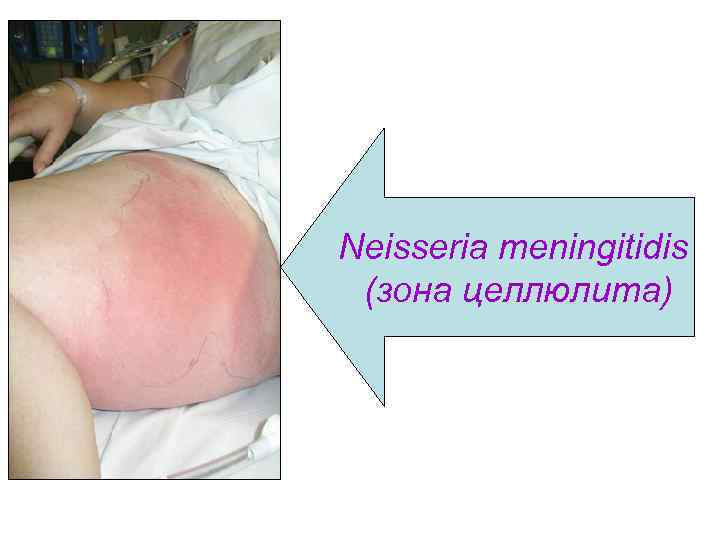
Neisseria meningitidis (зона целлюлита)
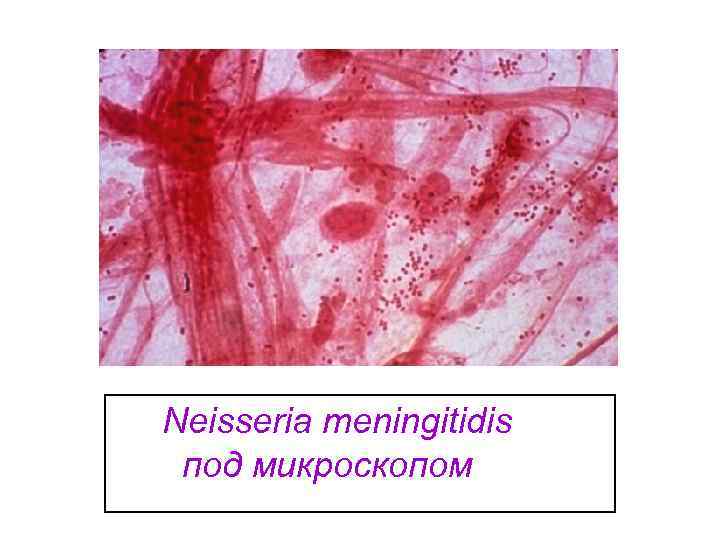
Neisseria meningitidis под микроскопом
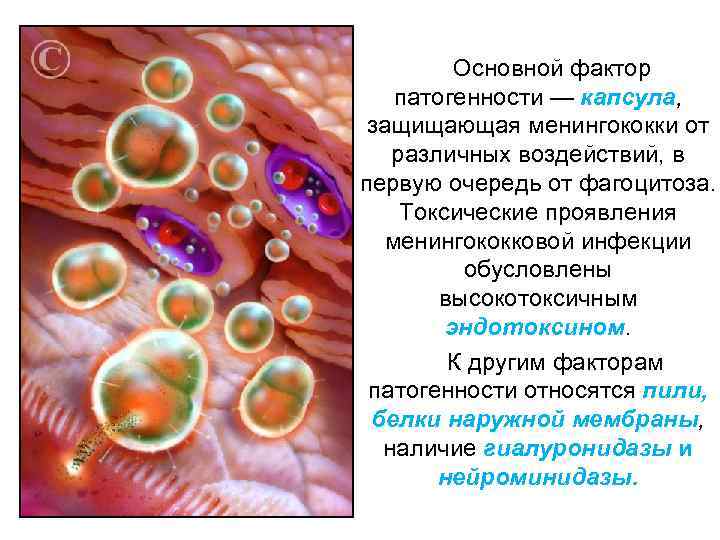
Основной фактор патогенности — капсула, защищающая менингококки от различных воздействий, в первую очередь от фагоцитоза. Токсические проявления менингококковой инфекции обусловлены высокотоксичным эндотоксином. К другим факторам патогенности относятся пили, белки наружной мембраны, наличие гиалуронидазы и нейроминидазы.
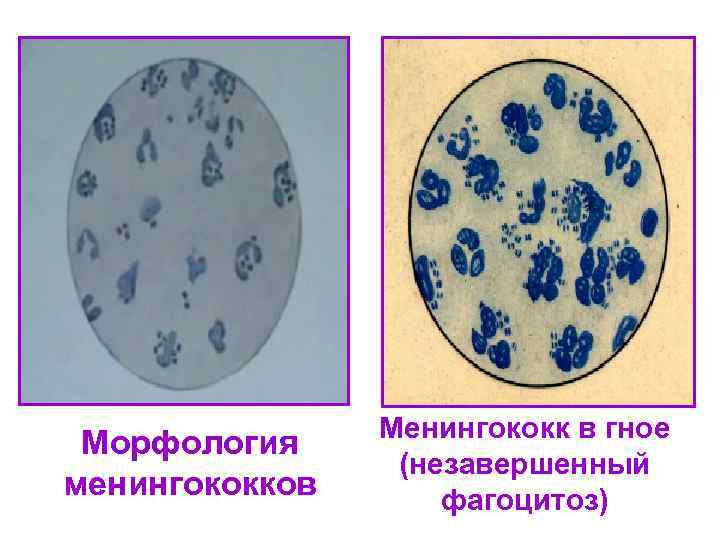
Менингококк в гное Морфология (незавершенный менингококков фагоцитоз)

Эпидемиология Экологической нишей для менингококка является слизистая оболочка носоглотки человека. Источник инфекции — больной человек или носитель. Различают три группы источников инфекции: -больные генерализованными формами - больные назофарингитом -здоровые носители. Механизм передачи — воздушно капельный, путь — аэрогенный. В отличие от других респираторных инфекций заражение происходит при длительном и тесном контакте. Заболеваемость носит сезонный характер, увеличиваясь в осенне-зимний период.

Клинические проявления Менингококковая инфекция клинически протекает в локализованной форме: менингококконосительство, острый назофарингит или в генерализованной форме: менингококцемия, менингит, менингоэнцефалит, эндокардит, артрит, полиартрит, иридоциклит, пневмония. Эпидемический цереброспинальный менингит начинается внезапно, после 5— 7 -дневного инкубационного периода. В начале болезни отмечаются сильная головная боль, рвота, высокая лихорадка, затем развиваются менингиальные симптомы. Однако следует отметить, что степень проявления менингиальных симптомов значительно варьирует. Поскольку клиническая картина не отличается от клиники менингитов, вызванных другими микробами, то поставить этиологический диагноз клинически крайне сложно, поэтому ведущая роль здесь отводится методам лабораторной микробиологической диагностики.

Иммунитет стойкий, постинфекционный, повторные случаи почти не наблюдаются. Иммунитет носит гуморальный и группоспецифический характер.

Лечение Препарат выбора — бензилпенициллин. эффективны также полусинтетические пенициллины (ампициллин, оксациллин). Оптимально назначение антибиотиков в сочетании с диуретиками. При непереносимости пенициллинов назначают левомицетин или рифампицин. Антимикробную терапию следует сочетать с симптоматическими средствами, корригирующими водно-солевой и кислотно- щелочной баланс, а также с седативными средствами и глюкокортикоидами.

Профилактика. Проводится комплекс мер, направленных на ликвидацию источника инфекции: больных необходимо выявлять, изолировать и лечить; носителей — выявлять и санировать. Проводится бактериологическое обследование в окружении больного с целью выявления здоровых носителей менингококка. С целью разрыва механизма и путей передачи разуплотняют и разобщают детские коллективы, общежития, казармы. В очаге инфекции проводится специфическая активная и пассивная профилактика. Для создания пассивного иммунитета детям дошкольного возраста вводят однократно иммуноглобулин в дозе 1, 5 -3, 0 мл не позднее 7 -го дня после регистрации первого случая заболевания. Для активной иммунизации используют вакцины из очищенных капсульных полисахаридов менингококков серогрупп А и С
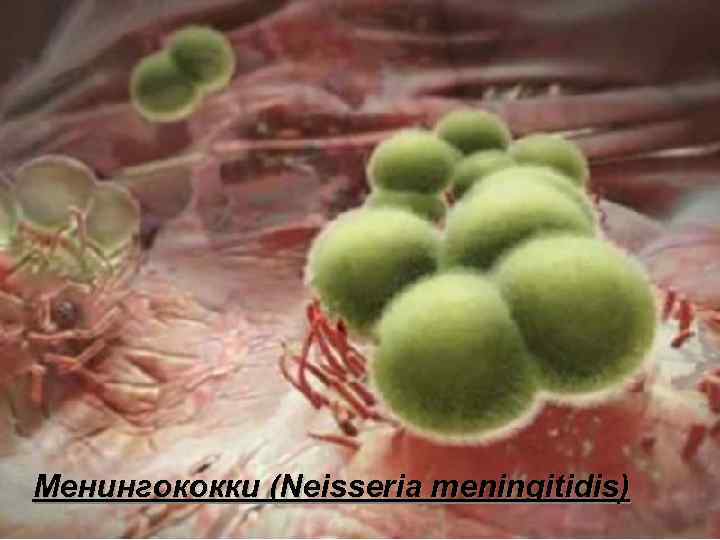
Менингококки (Neisseria meningitidis)
коклюш, менингококк.ppt
- Количество слайдов: 46

