Дифтерия__Туберкулез__укороченная.ppt
- Количество слайдов: 79

Тема: Возбудитель ДИФТЕРИИ МИКОБАКТЕРИИ. Возбудители ТУБЕРКУЛЁЗА и ЛЕПРЫ. МИКОБАКТЕРИОЗЫ. АКТИНОМИЦЕТЫ. Возбудитель АКТИНОМИКОЗА. НОКАРДИИ. Листерии Возбудитель Листериоза

2 Систематика возбудителя дифтерии Домен – Bacteria Тип В XIII Actinobacteria Класс I Actinobacteria Порядок Actinomycetales Семейство I Corynebacteriaceae Род Corynebacterium Виды: Всего 20 видов. Cor. diphtheriae – возбудитель дифтерии.

Общая характеристика рода Corynebacterium l Прямые или слегка изогнутые палочки с булавовидными концами l Грамположительны l Факультативные анаэробы l Каталазоположительны l Обитают на коже и слизистых оболочках млекопитающих 3

Возбудитель дифтерии (Corynebacterium diphtheriae) 4 l Дифтерия – острое инфекционное заболевание. Характеризуется образованием фибринозных воспалительно-некротических пленок (diphtheria-пленка) в месте размножения возбудителя, а также – общей интоксикацией организма. l Возбудитель открыт и выделен Клеббсом (1883 г. ) и Леффлером (1884 г. )

5 Общая характеристика С. diphtheriae l Морфология. Палочки с утолщенными концами, полиморфные. Расположены часто под углом. Имеют метахроматические зерна волютина. l Культивирование. ¡ Не растут на обычных питательных средах, необходимо добавление сыворотки. ¡ Применяют сывороточно- или кровяно-теллуритовый агар. Выделяют R-колонии (биотип gravis), Sколонии (mitis, belfanti), RS-колонии (intermedius).

6 Общая характеристика С. diphtheriae l Ферментативные свойства. ¡ не ферментируют сахарозу ¡ ферментируют глюкозу, мальтозу, галактозу ¡ имеет фермент цистиназу ¡ не имеют фермента уреазы ¡ биотип gravis разлагает крахмал. l Антигенная структура. ¡ Родоспецифический 0 -антиген – полисахарид, термостабильный ¡ Типоспецифический К-антиген (поверхностный, белковый, термолабильный) Биотип gravis – 40 серотипов Биотип mitis – 14 Биотип intermedius – 4 l Биологические свойства. ¡ чувствителен к бактериофагу (35 фаготипов) ¡ животные не чувствительны ¡ выделяют корицины

Чувствительность С. diphtheriae к 7 физическим и химическим факторам l Относительно устойчивы l Хорошо переносят высушивание (в пленках на объектах сохраняются несколько дней; в пыли – до 5 месяцев; на игрушках – до 15 дней) l Нагревание до 98 о – до 1 часа сохраняют жизнеспособность (в пленках) l Чувствительны к дезинфектантам. В очагах обязательна дезинфекция

8 Факторы патогенности С. diphtheriae l Факторы адгезии и колонизации ¡поверхностные белки, микрокапсула l Ферменты ¡гиалуронидаза ¡нейраминаза ¡фибринолизин ¡каталаза l Антифагоцитарные факторы ¡димиколат трегалозы ( «корд» -фактор) ¡микрокапсула

9 Факторы патогенности С. diphtheriae Токсические факторы l «корд» -фактор l Гистотоксин ¡ состоит из полипептидных фрагментов А и В А – истинный токсин В – рецепторная часть, обеспечивает присоединение к гликопротеидным рецепторам клеточных мембран; их больше всего в миокарде, надпочесниках, нервных ганглиях. Фрагмент А проникает в клетку, где подавляет синтез белка, блокируя фермент элонгации (наращивание полипептидной цепи на рибосомах). ¡ гистотоксин кодируется умеренным бактериофагом. Регуляция выработки токсина осуществляется геномом бактерии. ¡ существуют токсигенные коринебактерии (лизогенные, содержат в геноме фаг) и нетоксигенные (не лизогенны)

Гистотоксин и заболевание 10 Дифтерия вызывается токсигенными бактериями. Гистотоксин вызывает местный процесс (некротическая воспалительная пленка) и дегенеративно-воспалительные процессы в тканях (миокарде, почках, надпочечниках и др. ) и нервных ганглиях (с демиелинизацией нервных волокон, что приводит к параличам и парезам).

11 Источники дифтерийной инфекции l Только человек (больной или носитель) l Больные опаснее (выделяют токсигенные бактерии) Носителей много, их число увеличивается в 7 – 15 раз в периоды подъема дифтерии l В РБ ежегодно регистрируют 50 – 150 случаев носительства токсигенных штаммов l Среди членов семьи больного 25 – 60 % становятся носителями

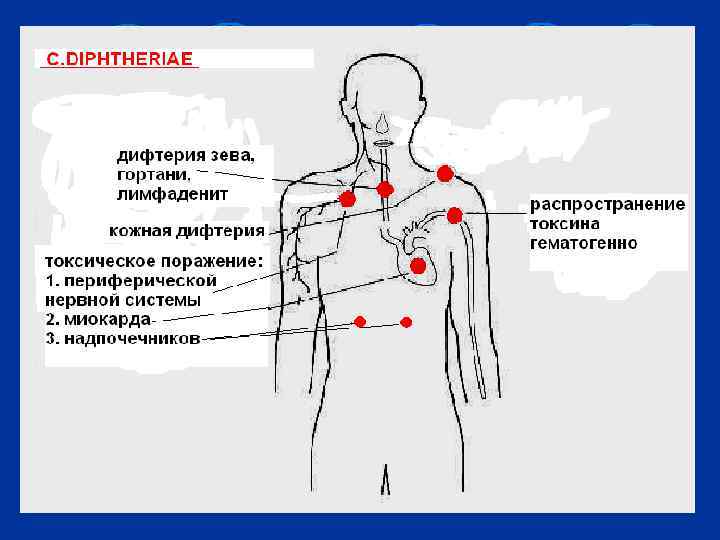
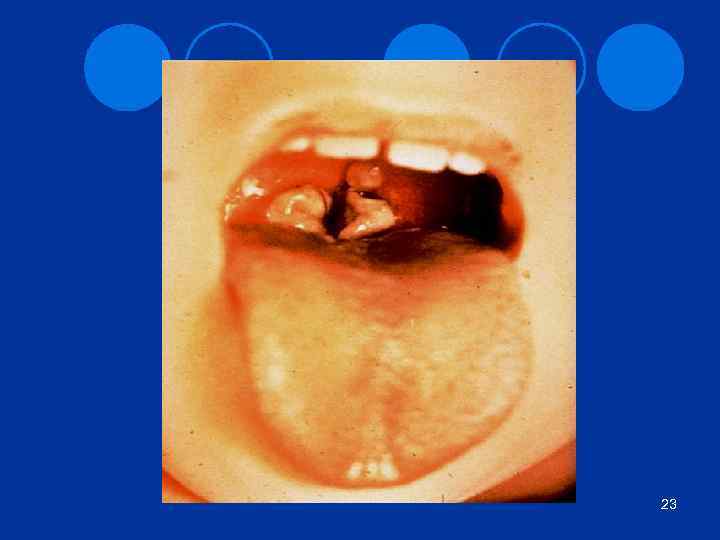
12 Механизмы передачи дифтерии l Аэрозольный (главный) l Контактный (через предметы) l Входные ворота – все слизистые оболочки и поврежденная кожа. Определяют форму дифтерии. Чаще дифтерия зева (ротоглотки)

Патогенез дифтерии 13 Этапы: 1. Инкубация (2 – 14 дней). Адгезия, инвазия, размножение возбудителя, выделение токсина 2. Развитие местных явлений во входных воротах l l 3. 4. в зеве, носоглотке – образование фибринозной пленки, плотно спаянной с тканями в гортани, трахее – резкий отек (до асфиксии) Токсинемия – поражение тканей гистотоксином. l l l Развитие миокардита Токсического неврита (возможны параличи дыхания, глотания) Поражения почек, надпочечников Исходы l l выздоровление (при быстром диагнозе и лечении) осложнения (асфиксия, миокардит и др. ), ранние и поздние – через 2 – 3 месяца смерть при поздней (свыше 7 дней) госпитализации и лечении носительство (от 2 до 7 недель)

Иммунитет при дифтерии 14 l Естественный Зависит от возраста. Чаще болеют восприимчивые дети до 5 лет. Могут болеть люди любого возраста. l Трансплацентарный – за счет Ig G До 3 -х месяцев (если мать иммунна) l При грудном вскармливании пассивная защита удлиняется за счет s. Ig A l Постинфекционный ¡ длительный, чаще пожизненный ¡ основной механизм – антитоксический; за счет Ig M и Ig G к фрагменту В гистотоксина ¡ антибактериальный – гуморальный и клеточный (менее значим). Предупреждает носительство l Иммунитет населения носит комбинированный характер ¡ поствакцинальный (главное звено!) ¡ иммунитет переболевших ¡ за счет бытовой иммунизации ¡ контроль иммунитета населения проводят с помощью РПГА с определением защитных титров (≥ 1 : 40)

Принципы лечения дифтерии 15 1. Серотерапия (главный!) Введение антитоксической противодифтерийной сыворотки – по правилам: l максимально ранние сроки l выявление сенсибилизации к лошадиному белку – постановка кожной пробы l дробный метод введения (по Безредко) 2. Антибиотики Пенициллин, эритромицин, рифампицин, клаксациллин В РБ в годы эпид. вспышки выявлены устойчивые штаммы

16 Принципы профилактики дифтерии 1. 2. 3. Специфическая l Вакцинопрофилактика l детям от 3 мес. до 18 лет l взрослым – каждые 10 лет l Плановая (по календарю прививок) l Вакцина – анатоксин в составе (чаще) ассоциированных препаратов, адсорбированы на гидроокиси алюминия, АКДС, АДС-М, АД l Контроль вакцинации – в РПГА l Иногда – экстренная вакцинопрофилактика (в очагах) Химиопрофилактика Антибиотики (рифампицин) – контактным восприимчивым людям) Неспецифическая

Распространение дифтерии 17 l В довакцинальный период (до 1955 г. ) – широкое эпидемическое распространение среди детей до 5 лет с летальностью 40 – 60 % l Снижение заболеваемости и смертности с началом вакцинации (за 20 лет > в 900 раз в СССР) l В настоящее время в Европе и США – единичные случаи l В РБ с 1990 по 1998 гг. заболели 1028 человек и 29 – умерли. l Вакцинация массовая проведена (привиты ~ 7 млн. человек) в 1996 -97 гг. Это привело к снижению заболеваемости (на 100 тысяч населения) 2008 г. - 0, 05 l Для стойкого эпидемического благополучия нужно вакцинировать 95 – 97 % детей или 90 % всего населения

За 1996 -2007 годы в республике Беларусь зарегистрировано l 473 случая дифтерии l - 69, 2 % старше 18 лет l - 22, 6 % детей до 14 лет l - 8, 2 % подростков 15 -17 лет l 10 летальных исходов (2, 1 %) l - тяжелые формы среди взрослых – 76 из 95 случаев l - токсическая форма- привитые 15, 7% l - не привитые 45%
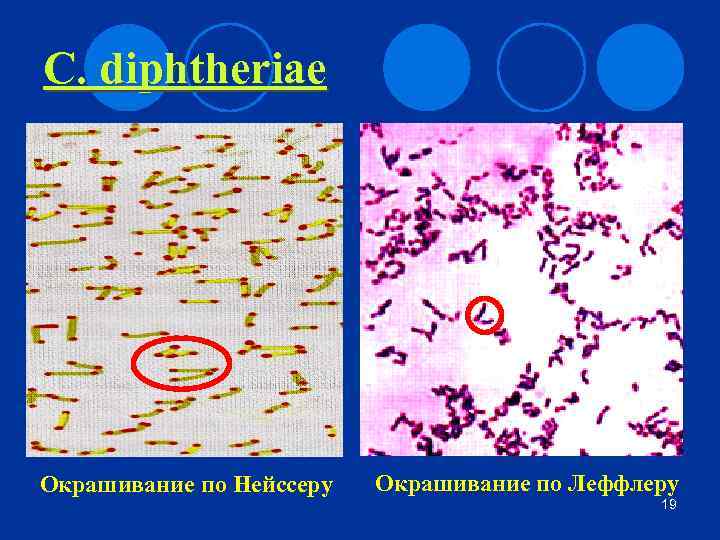
C. diphtheriae Окрашивание по Нейссеру Окрашивание по Леффлеру 19
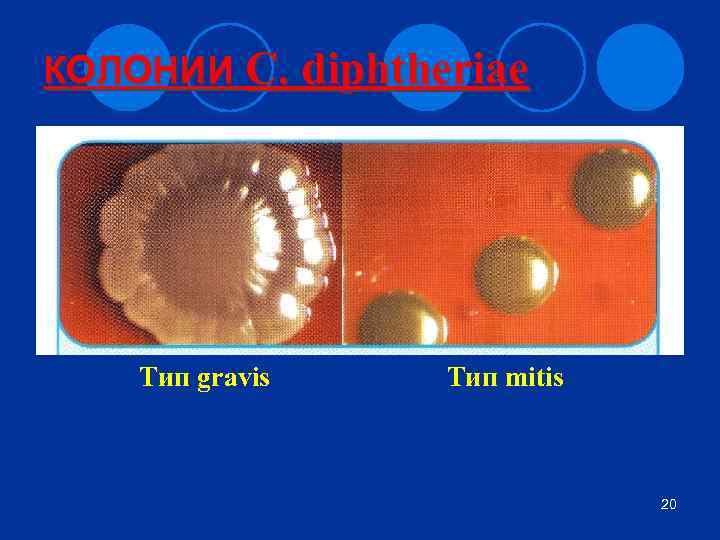
КОЛОНИИ C. diphtheriae Тип gravis Тип mitis 20
21
22
23

Возбудители туберкулеза Домен Тип Класс Порядок Семейство Род Вид(ы) ОП возбудители туберкулеза 1 Bacteria Actinobacteria Actinomycetales Mycobacteriaceae Mycobacterium M. tuberculosis M. bovis M. africanum УП (микобактериозы) Род Mycobacterium – кислотоустойчивые, чаще палочковидные клетки. Дифференцируют: l по скорости роста на питательных средах l ферментативным свойствам l патогенности для животных

2 l Туберкулез –первично хроническое инфекционное заболевание; характеризуется образованием гранулем в пораженных тканях и развитием ГЗТ. Наиболее распространенное заболевание в мире. l Каждую секунду – 1 человек инфицируется Каждые 4 сек. – 1 человек заболевает Каждые 10 сек. – 1 человек умирает l 8, 4 млн. заболевает туберкулезом, каждый из них может заразить от 10 до 45 человек. l Открыл возбудителя Р. Кох в 1882 г.


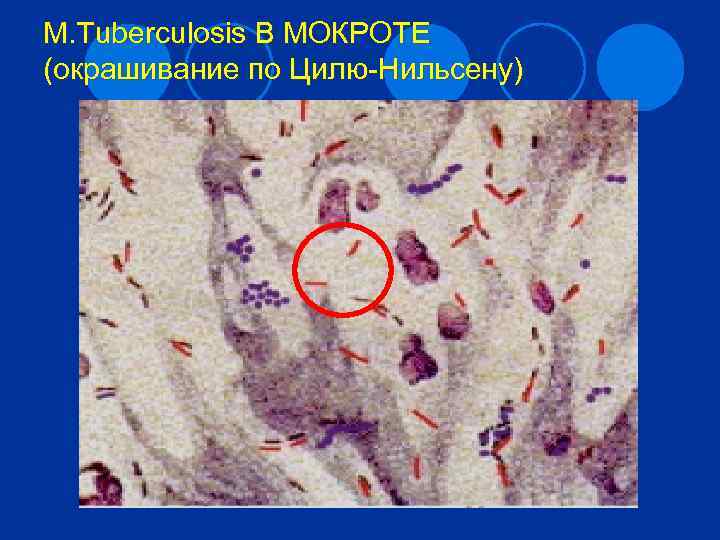
Характеристика возбудителей туберкулеза 3 l Морфология Палочки до 10 мкм, неподвижны. Кислотоустойчивы (щелоче-, спиртоустойчивы; к красителям и др. хим. веществам). Высокое содержание липидов, жирных кислот (>40%) обеспечивает химическую устойчивость. Окрашиваются по Цилю-Нильсену в красный цвет. Грамположительны. l Культивирование Строгие аэробы. Требуют сложных сред (применяют чаще яичные среды), добавляют селективные компоненты. Растут медленно (≥ 3 -х недель). Характерны колонии R-формы, слегка пигментированные ( «бородавчатые» , «цветная капуста» ) l Ферментативные свойства Имеют термостабильную каталазу. Имеют фермент никотинамидазу (ниациновая проба). l Чувствительность к физическим и химическим факторам ¡ ¡ устойчивы к высушиванию (недели в каплях мокроты, на предметах – до года) устойчивы к химическим веществам (в т. ч. ко многим дезинфектантам) при кипячении – гибель через секунды (в мокроте до 5 минут) патогенны для морских свинок (M. tuberculosis) и кроликов (M. bovis).
M. Tuberculosis В МОКРОТЕ (окрашивание по Цилю-Нильсену)

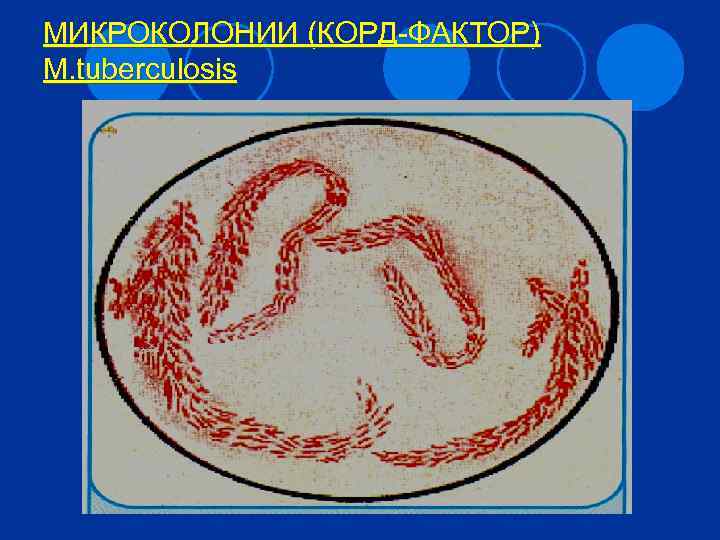
Факторы патогенности 4 Токсические липиды. l Корд-фактор Ингибирует слияние фагосом и лизосом макрофагов. Разрушает митохондрии l Фтионовая кислота Участвует в образовании гранулемы l Свободные жирные кислоты Цитотоксическое поражение клеток гранулемы (творожистый некроз) l Сульфатиды Блокируют стимулирующее действие γ-интерферона и ЛПС на макрофаги Снижают бактерицидность фагоцитов l Арабиногалактан Стимулирует (вместе с корд-фактором) образование гранулемы и некроза l Туберкулопротеины Сенсибилизация по типу ГЗТ Используют для в/кожной пробы Манту.
МИКРОКОЛОНИИ (КОРД-ФАКТОР) M. tuberculosis

Патогенетические эффекты возбудителя 5 1. Подавление фагоцитарной реакции (незавершенный фагоцитоз в макрофагах) 2. Образование гранулемы l В центре – макрофаги с микробами и эпителиоидные клетки Лангерганса; их окружают лимфоциты, моноциты, фибробласты. По периферии очага – фиброзная ткань. l Очаг может кальцинироваться (при благоприятном течении) или подвергаться некрозу (каверна, полость!) 3. Эксудативно-воспалительная реакция 4. Токсическое действие 5. Сенсибилизация по типу ГЗТ.

Источники инфекции и механизмы передачи 1. Источник M. tuberculosis – только больной человек Механизмы передачи: ¡ ¡ 1. аэрозольный (главный) контактный (реже) – через поврежденные покровы Источник M. bovis – больные животные (коровы) Механизмы передачи: ¡ ¡ l 6 алиментарный (сырое молоко) контактный У части инфицированных людей сразу развивается заболевание (5%) Остальные – носители, активация процесса возможна в течение жизни при наличии факторов риска.

Группы риска 1. 2. 3. 4. 5. 7 Бомжи Наркоманы Дети до 5 лет и подростки Больные с хроническими заболеваниями Иммунодефицитные лица При ВИЧ-инфекции туберкулез выявлен у 50 -75%, 8 -10 новых случаев в год. 6. Заключенные 7. Врачи-фтизиатры.

Патогенез туберкулеза 1. 2. Проникновение микобактерий в очаг (чаще – дыхательные пути) Образование первичного туберкулезного комплекса (у всех инфицированных) a) b) c) 3. 4. 8 гранулема лимфаденит лимфангоит У 95% людей – «затухание» процесса. При плохих условиях жизни (плохое питание, изнурительный труд, стрессы) – активация заболевания. (Это социальное заболевание). Образуются очаги некроза, разрушение сосудов, диссеминация в кровь → вторичные очаги. Поражение подчелюстных узлов.
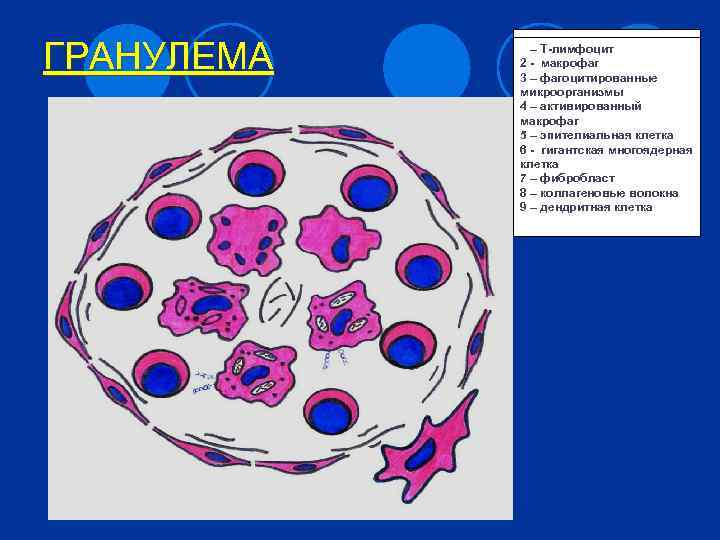
1 – Т-лимфоцит 1 - Т-лимфоцит 2 – макрофаг 2 - фагоцитированные 3 – макрофаг 3 – фагоцитированные микроорганизмы 4 – активированный макрофаг 5 – эпителиальная клетка 6 - гигантская многоядерная клетка 7 – фибробласт волокна 8 – коллагеновые волокна 9 – дендритная клетка ГРАНУЛЕМА 7 1 6 4 5 2 8 3

Клинические формы туберкулеза 9 1. Туберкулез органов дыхания (легких, гортани, бронхов, плевры) 2. Внелегочной (почек, менингит, остеомиелит, желудка и т. д. )
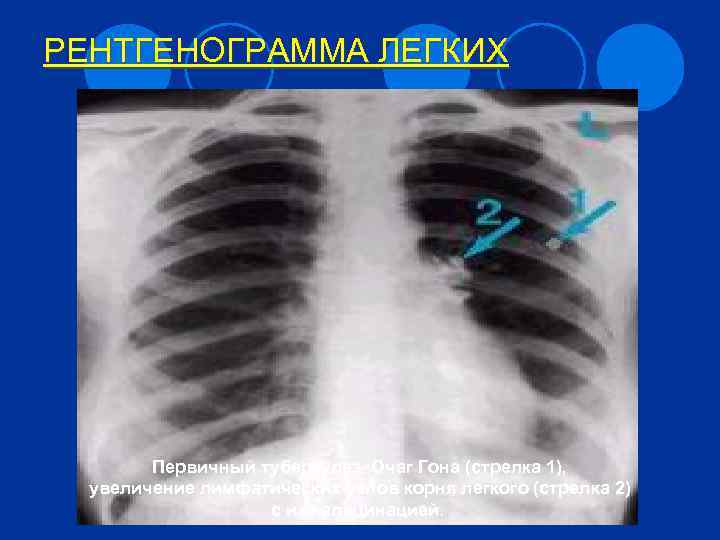
РЕНТГЕНОГРАММА ЛЕГКИХ Первичный туберкулез. Очаг Гона (стрелка 1), увеличение лимфатических узлов корня легкого (стрелка 2) с их кальцинацией.

Иммунитет 10 1. Естественный Не предупреждает развитие первичного комплекса. Высокая восприимчивость. 2. Приобретенный l главный механизм – клеточный (содержание и активность CD 4+-клеток (хелперов) l характерно развитие гранулемы l нестерильный l сопровождается развитием ГЗТ (проба Манту) l антитела – «свидетели процесса» l индивидуален l динамичен.

11 Принципы этиотропной терапии 1. Специальные противотуберкулезные препараты (определять чувствительность возбудителя обязательно, т. к. много устойчивых форм – 25% среди впервые заболевших). 2. Комбинированная терапия. Для предупреждения лекарственной устойчивости. 3. Длительные курсы (6 – 12 месяцев) 4. Стимуляция иммунитета (питание, курортное лечение и др. )

Принципы профилактики туберкулеза 1. Специфическая – вакцинопрофилактика l l 2. Химиопрофилактика l l 3. плановая вакцина BCG (БЦЖ) – живая аттенуированная внутрикожно на 5 день жизни с последующей ревакцинацией проверка эффективности – проба Манту. предупреждение реактивации – изониазид контактным детям в очагах Изоляция больных До прекращения бактериовыделения 4. 5. Полноценное питание, режим труда и отдыха Соблюдение правил личной гигиены. 12

13 Заболеваемость туберкулезом l В мире в 1995 г. погибли 3 млн. Периодически повышение заболеваемости. Заболеваемость в РБ l ≥ 50 / 100 тыс. (эпидемия? ) l повысился удельный вес заболевших подростков l повысилось число лекарственно устойчивых форм микроба l повысилось число деструктивных форм l увеличение среди заключенных. l Заболеваемость в 2008 году Туберкулёз органов дыхания - 43, 65 Все формы - 47, 07

Возбудитель лепры 14 Лепра, или проказа (болезнь Хансена) – первично-хроническая генерализованная инфекция с гранулемами в различных тканях. Возбудитель – Mycobacterium leprae. В средние века были эпидемии лепры в разных странах. С XIX века – ограничение заболеваемости, особенно в Европе.

Характеристика возбудителя 15 l Морфология Палочковидные бактерии. ! В клетках располагаются параллельными рядами (в виде «пачки сигар» ). Кислотоустойчивы. l Плохо культивируется в питательных средах (внутриклеточные паразиты) l Во внешней среде мало устойчивы. В трупах сохраняются несколько лет. l Животные не чувствительны.

M. Leprae в тканях (окрашивание по Цилю-Нильсену)

Источник инфекции и механизмы передачи 16 l Источник – только больной человек (более опасен при лепроматозной форме). Лепра мало контагиозна, но больных обычно изолируют. l Механизмы передачи ¡Контактный (прямой контакт) – при повреждении кожи ¡Аэрозольный (чаще всего) – в полости носа очень много бактерий ¡Трансплацентарный (возможен)

Патогенез и формы лепры 17 l Инкубация 4 -6 лет (≥ 15) l Характерно образование гранулем в разных органах и тканях. Бактерии проникают в лимфатические и кровеносные сосуды, нервные окончания. l Клинические формы: 1. Абортивная – ограниченные высыпания в коже 2. Туберкулоидная (более доброкачественная). Гранулемы в коже, слизистых, поражение периферических нервов с потерей чувствительности. Чаще – один очаг. 3. Лепроматозная (~ 10%) – Африка. Очаги на лице и конечностях в виде инфильтратов красного цвета; выпадают брови и ресницы ( «львиная морда» ), поражение глаз. Анестезии гранулем нет.

Иммунитет 18 l Естественный Индивидуален. Важна активность макрофагов (часто незавершенный фагоцитоз) l Приобретенный ¡Главная роль – КИО (клеточный иммунный ответ). Нарушения более выражены при лепроматозной форме.

Принципы этиотропного лечения 19 l Длительная химиотерапия (всю жизнь!) l Комбинированное лечение: сульфоны, рифампицин и другие l Лечение в лепрозориях.

Профилактика лепры 20 l Изоляция больных l Социальные меры (наблюдение врача) l Соблюдение правил гигиены l Химиопрофилактика членов семьи

Микобактериозы 21 Это группа заболеваний, которые вызываются условно патогенными микобактериями (они обитают во внешней среде). Они устойчивы к противотуберкулезным препаратам и антисептикам. Могут вызывать тяжелые заболевания у людей с иммунодефицитами (ВИЧ-инфекция). Поражают легкие, почки, кожу, лимфоузлы. Плохо лечатся.

22 Возбудители микобактериозов l M. avium-intracellulare – вызывает генерализованные поражения l M. fortuitum – осложняет течение при трамвах (абсцессы ЦНС, глаз, легких) l M. kansasi – поражает легкие l M. ulcerans – язва Бурули.

Семейство актиномицет Домен Тип Класс Порядок Семейство Nocardiaceae Род Nocardia Виды N. asteroides Bacteria Actinobacteria Actinomycetales Actinomycetaceae Actinomyces A. israelii A. bovis A. odondolyticus 26

Актиномицеты 27 Обитают в полости рта, ЖКТ, влагалище животных и человека; в почве. l Нитевидные ветвящиеся клетки, могут фрагментироваться с образованием палочковидных форм. Не кислотоустойчивы. Грамположительны. l По антигенам клеточной стенки выделяют 5 групп.

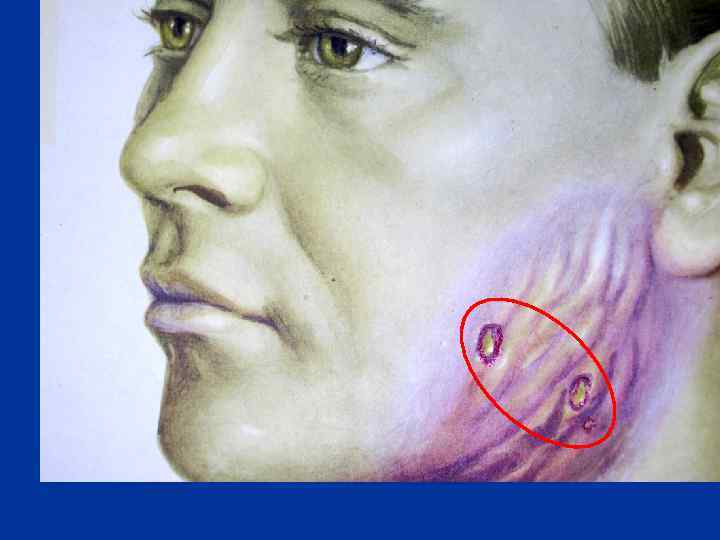
Характеристика возбудителей актиномикоза Актиномикоз – хроническое гранулематозногнойное поражение тканей. Характеризуется образованием абсцессов и свищей. Основной возбудитель – A. Israelii. 28

Патогенез актиномикоза l Заболевание возникает ¡ при снижении иммунитета ¡ при травматизации слизистых (у стоматолога) l Размножение в подслизистом слое, формируется гранулема с гомогенным центром и вздутиями по перифирии. l Центр гранулемы распадается, образуется гной с выделением через свищи. l Возможна генерализация процесса – прорыв гноя в кишечник, в бронх. 29
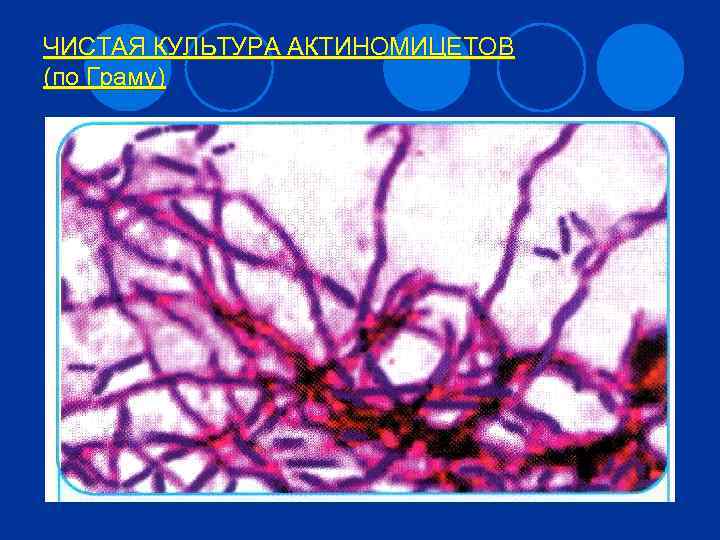
ЧИСТАЯ КУЛЬТУРА АКТИНОМИЦЕТОВ (по Граму)
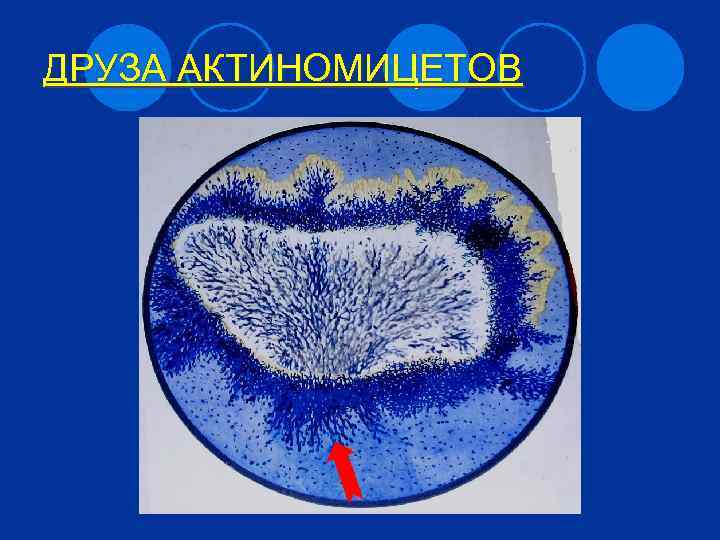
ДРУЗА АКТИНОМИЦЕТОВ

30 Иммунитет l Клеточный (главный) с развитием ГЗТ Лечение Антибиотики – длительный курс (4 -6 недель)

Микробиология бактерий рода Nocardia

ХАРАКТЕРИСТИКА РОДА l Имеют сходство с актиномицетами и обозначаются как нокардиоформные или аэробные актиномицеты. l Грамположительны. Капсул и спор не образуют. Неподвижны. Аэробы. Кислотоустойчивы. l Хорошо растут на обычных питательных средах.
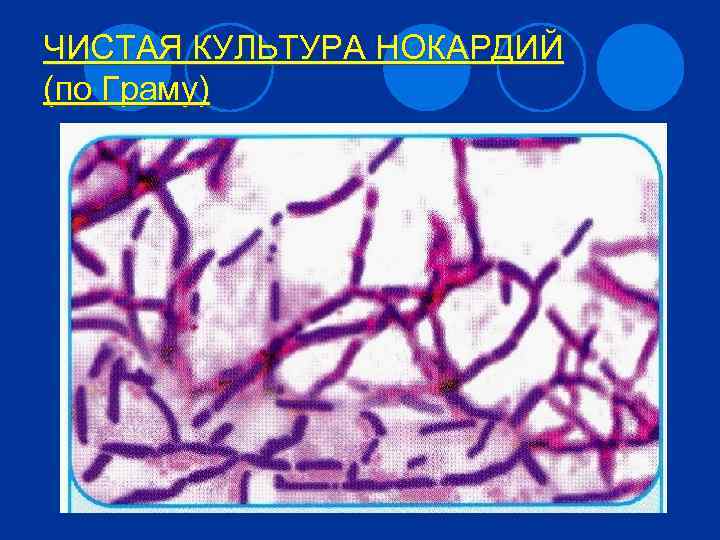
ЧИСТАЯ КУЛЬТУРА НОКАРДИЙ (по Граму)

ПАТОГЕННОСТЬ l Для человека невысокая l Факторы: миколовая к-та, белки, полисахариды клеточной стенки. l Подавляют процесс слияния фаго- и лизосом в макрофагах и ингибируют синтез лизосомальных ферментов.

ЭПИДЕМИОЛОГИЯ l Широко распространены в природе, особенно в почве, разлагающихся органических субстратах. l Заболевания экзогенные. От человека к человеку не передаются. Больные люди не заразительны. l Пути заражения: аэрозольный, алиментарный, контактный

l Инфекция у человека имеет сходство с оппортунистическими инфекциями. l Сравнительно редкие заболевания, однако в мире ежегодно не менее 15002000 случаев и более половины у лиц с иммунодефицитами.

l Заболевание может протекать остро и хронически. l Основные формы поражения – легочные и подкожные нокардиозы. l Обычно развиваются у больных с ослабленным иммунитетом (например, при лейкозах, ВИЧ-инфекции, после лечения кортикостероидами и др. ).

ПАТОГЕНЕЗ, КЛИНИКА l Легочные поражения наиболее частые. Возбудитель поглощают альвеолярные макрофаги, в цитоплазме которых он сохраняет жизнеспособность. Развивается гнойно-воспалительная реакция, формируются множественные сливные абсцессы и гранулем. l При диссеминировании возможно поражение ЦНС с развитием менингеальных синдромов, параличей и парезов. Возможно поражение кожи, почек, печени, лимфоузлов.

ЛЕЧЕНИЕ И ПРОФИЛАКТИКА l Лечение –сульфаниламиды, антибиотики, аутовакцина, хирургическое лечение. l Специфической профилактики нет

Возбудитель листериоза

Систематика Домен Bacteria Тип Firticutes Класс Bacilli Порядок Bacillales Семейство Listeriaceae Род Listeria Виды Listeria monocytogenes (всего 7) (возбудитель листериоза) 1

Характеристика заболевания 2 l Листериоз – острое или хроническое инфекционное заболевание человека и животных. l Характеризуется образованием гранулем в пораженных органах (например, «гранулематоз новорожденных» ) l Является важной причиной смертности плода

Характеристика возбудителя листериоза l Морфология Палочковидные (иногда кокковидные) бактерии, короткие (0, 5 х 0, 5 – 2 мкм), подвижные l Культивирование Факультативные анаэробы Растут на простых средах l Ферментативные свойства Разлагают сахара, дают гемолиз Каталаза-(+) l Антигены О- и Н-антигены. По Н-Аг 16 вариантов 3

Чувствительность к 4 физическим и химическим факторам l Устойчивость во внешней среде ¡в почве и воде выживают месяцы (при умеренной и низкой температуре) ¡при пониженной температуре могут размножаться (в т. ч. – в холодильнике) l При 100 о погибают за 3 – 5 минут

5 Факторы патогенности листерий l Интерналин Участие в поглощении бактерий фагоцитами и эндотелием l Гемолизин Вызывает гемолиз, разрушение мембраны фагосомы l Фосфолипаза Разрушает мембраны клеток

Эпидемиология листериоза 6 1. Источник инфекции – животные (зооноз): грызуны, домашние животные, травоядные, птицы). Выделяют возбудителя с фекалиями, мочой, молоком. 2. Механизмы заражения l алиментарный (основной)

7 Патогенез и клиника листериоза l Входные ворота: слизистые (полость рта, зева, глаз, дыхательного тракта, ЖКТ) и поврежденная кожа l Диссеминация по организму – гематогенная, лимфогенная l Клинические формы ¡ ангинозная ¡ глазная ¡ септическая ¡ эндокардит ¡ менингоэнцефалит l Встречается бессимптомное носительство. Важно определять инфицированность у беременных. l Важный симптом – моноцитоз крови l Заболевание чаще возникает и тяжелее протекает у людей со сниженным иммунным статусом (у новорожденных, пожилых)

Иммунитет при листериозе 8 l Стимулируется активность макрофагов l Приобретенный иммунитет, гуморальный и клеточный

9 Лечение и профилактика листериоза l Антибиотиками, сульфаниламидами l Специфической профилактики нет l Неспецифическая профилактика ¡раннее обследование беременных ¡санитарный надзор за водоисточниками и пищей ¡дезинфекция в очагах ¡дератизация ¡ветеринарный надзор
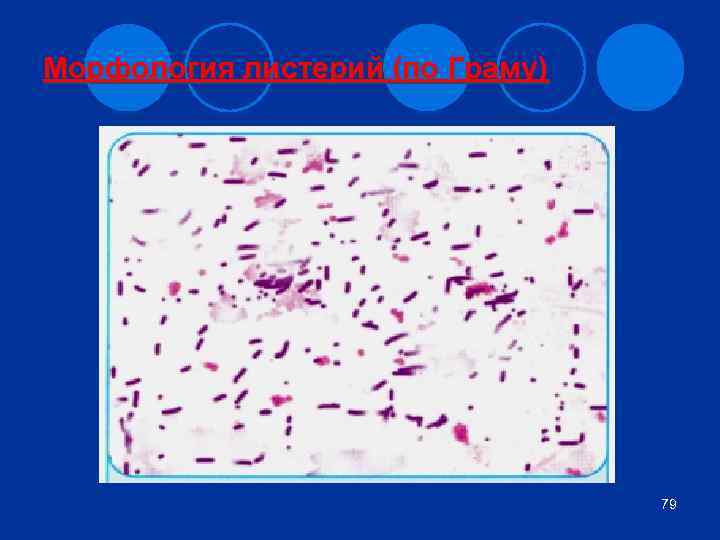
Морфология листерий (по Граму) 79
Дифтерия__Туберкулез__укороченная.ppt