Тактика ведения недоношенного ребенка на


Тактика ведения недоношенного ребенка на педиатрическом участке

• Недоношенным считают ребёнка, родившегося до 38 недель беременности. • Детям с массой тела при рождении более 2500 г диагноз недоношенности, согласно международной номенклатуре (Женева, 1957) ставят, если они родились ранее 37 нед. • Из родившихся живыми с массой тела 500 -999 г подлежат регистрации в органах ЗАГСа только те новорожденные, которые прожили 168 часов (7 суток).

Классификация недоношенности согласно гестационного возраста • I степень — 35– 37 нед беременности. • степень — 32– 34 нед беременности. • степень — 29– 31 нед беременности. • V степень — до 29 нед беременности.

Группа здоровья недоношенного новорожденного устанавливается в зависимости: • от гестационного возраста, • состояния ребенка, • перинатального анамнеза. Дети 1 -2 степени недоношенности относятся во 2 Б группу здоровья. Дети с 3 -4 степенью недоношенности - 3 группа здоровья.

Все недоношенные дети относятся к группе риска: • по перинатальному поражению ЦНС, • внутриутробному инфицированию, • трофическим нарушениям, • врожденным порокам развития органов и систем, • синдрому внезапной смерти, • тугоухости, • ретинопатии • анемии, рахиту.

При выписке недоношенного ребенка на педиатрический участок врач педиатр должен: посетить его в день выписки. Критериями выписки недоношенного ребенка из стационара являются: • масса не менее 2300, • сосательный и глотательный рефлексы сформированы, • ребенок удерживает температуру тела, • обходится без дополнительной дачи кислорода.

Режимные моменты: Рекомендуемая температура воздуха в комнате должна быть 23 -25°С, недоношенный ребенок плохо переносит и повышение окружающей температуры и ее снижение.

Купание здорового недоношенного ребенка возможно с 2 -х недельного возраста через день или ежедневно до 1 года. • Температура воды должна быть 37 -38°С и к 2 месяцам снижаться до 36 -37°С. • Продолжительность ванны 5 -7 минут. • Нельзя применять мочалки при мытье тела ребенка. • Белье перед пеленанием ребенка должно быть согрето грелкой.

• Обработка кожи - очень важный момент ухода за кожей, она очень тонкая и ранимая. • Необходимо вытирать ребенка только промокательными движениями. • Использовать гипоаллергенные масла после купания, • На область ягодиц накладывать защитный крем. • Умывать ребенка необходимо теплой кипяченой водой каждое утро. • Глаза обрабатывать разными ватными тампонами, смоченными в кипяченой воде для каждого глаза, от наружного угла к внутреннему.

• Обработка носика ватными фитильками должна проводиться ежедневно и по мере необходимости. • Ногти подстригать ножничками с закругленными кончиками, обработанными спиртовым раствором, предназначенными только для ребенка, после купания. • Ногти подстригать по прямой линии, после чего обработать ногтевое ложе спиртовым раствором.

• Ребенок не должен длительно находиться в одном положении. • рекомендовано перекладывать его с одного на другой бок через час. • Выкладывания на живот перед кормлением снижают частоту срыгивания, повышают оксигенацию крови. Можно выкладывать на живот на 1 – 2 минуты с 1 месяца жизни. • Массаж живота (проводимый матерью) должен начинаться с 1 месяца. Он включает только поглаживание по часовой стрелке. • Растирание, разминание, пассивные движения начинают проводить после 2 -3 месяцев детям, родившимся с массой более 2 кг, а при массе 1, 5 кг при рождении – после 5 -6 месяцев. • С 7 -8 месяцев массаж и гимнастика проводятся по тем же комплексам, что и доношенным детям

• Прогулки летом и сон на воздухе сразу после выписки из стационара, начиная с 20 -30 минут и увеличивая до 2 -3 часов - 2 -3 раза в день. • Весной и в осенне-зимний период выносить ребенка на улицу можно при массе тела 2500 -3000 г, • продолжительность первой прогулки – 10 - 15 минут при температуре воздуха не ниже +10 °С. • Позже прогулки ежедневно, с увеличением длительности до 1 -2 часов в день, при температуре до -10 °С.

Необходимо соблюдение санитарно- эпидемиологического режима: • проветривание помещения 3 раза в день, • влажная уборка 2 раза в день. • ежедневная смена одежды матерью • ограничение посещений родственниками. • Строгую изоляцию ребенка от заболевших членов семьи.

Медицинское наблюдение проводится на дому врачом и мед. сестрой в первые 3 -4 месяца и в периоды вспышек ОРЗ • После выписки - осмотр зав. отделения на дому, дальше по показаниям • Осмотр узкими специалистами только на дому в этот период • Забор анализов на дому • выделяют весы для контроля на дом

При определении способа кормления и назначении объема и состава питания необходимо: 1. Учитывать индивидуальные особенности незрелого ребенка. 2. Его сниженную толерантность к пище 3. повышенную потребность в энергетических субстратах. 4. Кормить недоношенных детей надо по часам, в отличие от доношенного ребенка. 5. Прикладывания к груди осуществляются через 2, 5 – 3 часа.

Суточная потребность недоношенных детей в основных ингредиентах зависит от вида вскармливания. • При естественном вскармливании ребенок должен получать в 1 -м полугодии 2, 2 - 2, 5 г/кг белков, 6, 5 - 7 г/кг жиров, 12 - 14 г/ кг углеводов постоянно; • во 2 -м полугодии – 3 - 3, 5 г/кг белков и 5, 5 - 6 г/кг жиров. • При смешанном и искусственном вскармливании потребность в белках составляет 3 - 3, 5 г/кг в первом полугодии • 3, 5 - 4 г/кг; во втором, калорийность повышают на 10 - 15 ккал/кг от показателей при естественном вскармливании.

• использование в питании недоношенных детей женского молока не создает нагрузки на незрелый организм, но и не всегда в состоянии обеспечить темпы роста. • «усилители» грудного молока, позволяют сохранить основные преимущества естественного вскармливания и обеспечить высокие потребности недоношенного ребенка в пищевых ингредиентах. Это специальные препараты, которые добавляют в грудное молоко и увеличивают его калорийность, содержание белка, электролитов, витаминов, не повышая при этом его осмолярности • белково-минеральные ( «Пре-Семп» , Семпер, Швейцария) • белково-витаминно-минеральные ( «S-26 -SMA» , Вайет Ледерли, США) • внесение их в свежее сцеженное или пастеризованное молоко позволяет устранить дефицит пищевых веществ.

• Другой способ, позволяющий сохранить грудное молоко - с добавлением высоко или низко гидролизированных смесей: ( «Алфаре» , Nestle, Швейцария, «НАН гипоаллергенный» Nestle, Швейцария, «Нутрилак СЦТ» Нутритек, Россия): • к соску подводят капилляры, из которых поступает смесь, ребенок захватывает сосок вместе с капилляром, тем самым стимулируется лактация и ребенок не бросает грудь матери. • Также можно использовать поильник Хабермана.

• Для недоношенных детей в смеси идет обязательное добавление средне цепочечных триглицеридов, для переваривания их не требуется участия фермента липазы. Данные смеси могут использоваться до 3 -4 месяцев ( «ПРЕ НАН» (Nestle, Швейцария); «Нутрилон пре» (Nutricia, Голландия); «ПРЕ Нутрилак» (Россия); «Хипп – ПРЕ» (Австрия). • При симптомах лактазной недостаточности используются смеси с гарантированной лактазной активностью (Галлия Лактофидус) или смеси с низким содержанием лактозы или без лактозы (НАН безлактозный, Нутрилак низколактозный). • Для недоношенных детей со 2, 3, 4 степенями недоношенности рекомендованы смеси на основе полного гидролиза молочного белка ( «Алфаре» , «Нутрилак СЦТ» , «Фрисопеп» , «Нутрилон ТСЦ» )

отличия для введения прикормов недоношенным детям: • Во – первых, каши вводятся раньше, чем овощное пюре, но не ранее 4, 5 месяцев. • Предпочтительнее каши промышленного производства. Крупы в таких продуктах экологически чистые, легче усваиваются. Начинают с безглютеновых и безмолочных каш. • В состав каш не должны входить какие-либо добавки (фруктовые, сахар и т. д. ) • В каши, в дальнейшем, добавляют растительное, а затем сливочное масло. • Второй прикорм вводится в виде овощного пюре с добавлением растительного масла в 5 -6 месяцев.

• Во- вторых, мясное пюре можно назначать раньше, чем у доношенных (5 -6 месяцев) не чаще 2 -3 раз в неделю по 10 -30 грамм (свинина и говядина). Увеличивая до 50 гр. к 1 году. • В-третьих, желток вводится в рацион раньше (с 4 -5 мес. вместе с кашей). При непереносимости желтка куриного яйца его можно заменить перепелиным. • В-четвертых, соки и фруктовые пюре дают позже, чем доношенным детям. Начинают с 6 -7 месяцев с фруктовых пюре промышленного производства, а затем добавляют соки к 7 -8 мес. • В-пятых, творог назначается после 5 -6 месяцев увеличивая количество до 50 гр. Кефир вводят с 8 -9 месяцев и заменяют одно кормление в течение дня. • В-шестых, мясной бульон и протертый суп на мясном бульоне недоношенным детям вводят в возрасте 1 года и старше. Правильное питание– залог успешного выхаживания недоношенного ребенка на первом году жизни.

• Дисбактериоз кишечника - микроэкологические нарушения желудочно-кишечного тракта • Это клинико-лабораторный синдром, возникающий при целом ряде заболеваний и наиболее часто встречается у недоношенных детей. Характеризуется: • изменением качественного и/или количественного состава нормофлоры определенного биотопа (кожа, желудочно-кишечный тракт, мочевыделительная система), • транслокацией различных представителей флоры в несвойственные биотопы • метаболическими и иммунными нарушениями • частыми генерализованными инфекциями, непрерывно рецидивирующими, осложненными.
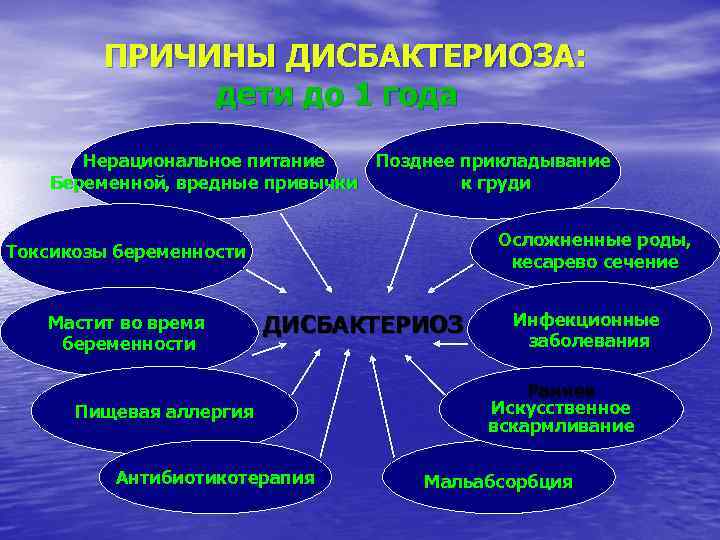
ПРИЧИНЫ ДИСБАКТЕРИОЗА: дети до 1 года Нерациональное питание Позднее прикладывание Беременной, вредные привычки к груди Осложненные роды, Токсикозы беременности кесарево сечение Мастит во время ДИСБАКТЕРИОЗ Инфекционные беременности заболевания Раннее Пищевая аллергия Искусственное вскармливание Антибиотикотерапия Мальабсорбция

ДИСБАКТЕРИОЗ. ВОССТАНОВЛЕНИЕ МИКРОФЛОРЫ КИШЕЧНИКА. ПРОБИОТИКИ СИНБИОТИ КИ ПРЕБИОТИКИ . 1 по 0 , 5 капс ОВКА: до 1 года — ДОЗИР 3 мес от Детям тки раз в су

КОГДА ВЫ МОЖЕТЕ РЕКОМЕНДОВАТЬ ЙОГУЛАКТ: При «желудочных коликах» и срыгивании у грудных детей

При метеоризме, запоре, диспепсии, дисбактериозе, для пациентов с нарушением глотания с грудного возраста

В составе культуры - Steptococcus thermophilus! Антибиотикоустойчивые и кислоторезистентные штаммы лактобактерий! Содержит 2 миллиарда лактобактерий (пробиотик) и йогуртовую культуру (пребиотик)! Фасовка по 30 капс. и 75 капс. !

Создает и поддерживает здоровую естественную флору и обеспечивает физиологические функции кишечника • жизнеспособность бактерий сохраняется и без желатиновой оболочки капсулы, ее можно делить • возможно назначение детям с проблемами проглатывания, срыгивания рвоты • смешивание содержимого капсулы возможно с молочными продуктами, загустителями • Удобство - фасовка № 30 достаточна для длительного курса лечения ребенка • В настоящее время экономично

ПРЕИМУЩЕСТВА: • Эффективость сохраняется и во время антибиотикотерапии. Безопасность - для выращивания бактерий используется кефирная среда, поэтому Йогулакт не содержит вызывающие аллергию ингредиенты.

• ранняя анемия недоношенных проходит спонтанно к 3 -6 мес жизни. Считается целесообразным лечение ранней анемии эритропоэтином. • Поздняя анемия недоношенных имеет железодефицитный характер и формируется в возрасте 4 -6 месяцев. • Основное внимание должно уделяться её профилактике. • Профилактические дозы препаратов железа для недоношенных детей разного гестационного возраста назначают на срок от 2 мес до 12– 18 мес: • при массе тела менее 1000 г — 4 мг/(кг/сут); • при массе тела от 1000– 1500 г — 3 мг/(кг/сут); • при массе тела от 1500– 3000 г — 2 мг/(кг/сут).

• Поздняя анемия новорожденных требует назначения лечебных доз препарата. • Лечебная доза препарата трёхвалентного железа составляет 3 -6 мг/(кг/сут), в зависимости от степени тяжести. • При лёгкой степени назначают 3 мг/(кг/сут), • При средней — 4– 5 мг/(кг/сут), • При тяжёлой — 6 мг/(кг/сут). • Длительность приёма препарата — до нормализации гемоглобина (в среднем 1– 2 мес. ). Далее препарат принимают в половинной дозе. Длительность приёма препарата для создания депо: • анемия лёгкой степени — 1, 5– 2 мес. ; • анемия средней степени — 2 мес. ; • анемия тяжёлой степени — 3 мес.

Рахит у недоношенных детей • 80% недоношенных детей имеют проявления рахита. Способствуют возникновению рахита: • высокие темпы роста и оссификации костной ткани, • острые и хронические заболевания, • неадекватное вскармливание, • нарушение всасывания веществ и их метаболизма, • назначение ряда лекарственных препаратов.

• Постнатальная неспецифическая профилактика рахита предусматривает: • Организацию правильного питания новорождённого. • Для обеспечения успешной и продолжительной лактации женщина должна уделять внимание соблюдению режима дня и питания. • При отсутствии грудного молока следует рекомендовать современные адаптированные смеси, сбалансированные по содержанию кальция и фосфора (соотношение не менее 2: 1), содержащие холекальциферол (витамин D 3).

Особенное внимание следует уделить физическому развитию ребёнка, закаливанию. • Помимо прогулок на свежем воздухе и водных процедур применяют лечебную гимнастику и массаж с соблюдением принципов: • систематичности, • регулярности, • длительности, • постепенного равномерного увеличения нагрузки. • Назначение комплекса массажа и гимнастики идет с задержкой на несколько эпикризных сроков по сравнению со здоровыми сверстниками в зависимости от степени недоношенности.

• Специфическую профилактику рахита у детей с недоношенностью I–II степени проводят с 7 -10 дня жизни по 400– 1000 МЕ в сутки в первые 2 года, кроме летних месяцев. • При недоношенности III степени после установления энтерального питания назначают 1000– 1500 МЕ ежедневно в течение первого года жизни, на втором году — по 500 МЕ, исключая летние месяцы. • после 3 -4 недель назначают препараты кальция и фосфора.

Ретинопатия недоношенных Это тяжелое заболевание, сопровождающееся сосудистой соединительнотканной пролиферацией. Оно является причиной снижения зрения у недоношенных детей и занимает первое место среди заболеваний, приводящих к инвалидности по зрению. • Частота ретинопатии при гестационном возрасте до 30 недель достигает 41, 9%, тогда как при 34 - 35 неделях - 13, 5%. • С целю своевременной диагностики ретинопатии все недоношенные дети должны быть осмотрены офтальмологом в роддоме и в возрасте старше 4 - 6 недель, • детям, родившимся с массой тела 1500 г и менее, а также всем недоношенным, находившимся на интенсивной терапии или искусственной вентиляции легких, показано проведение непрямой бинокулярной офтальмоскопии • далее повторяют осмотр окулистом каждые 2 недели. • Применение крио- и лазеротерапии своевременно позволяет предотвратить прогрессирование болезни и сохранить зрение. • Все дети с ретинопатией осматриваются после стихания процесса офтальмологом в возрасте: 6 мес. , 1 года, а затем ежегодно.

Перинатальные поражения ЦНС у недоношенных детей • встречаются чаще, чем у доношенных. • Тяжелые поражения ЦНС наблюдаются при внутриутробных инфекциях, стремительных родах с дородовым излитием околоплодных вод, что приводит к нарушению мозгового кровообращения, в том числе и к кровоизлияниям в мозг. • После рождения большую роль в возникновении поражений ЦНС играет постнатальная гипоксия, обусловленная поражением легких, а также обменными нарушениями в раннем неонатальном периоде (гипербилирубинемия, гипогликемия, гипонатриемия, гипомагниемия и др. ).
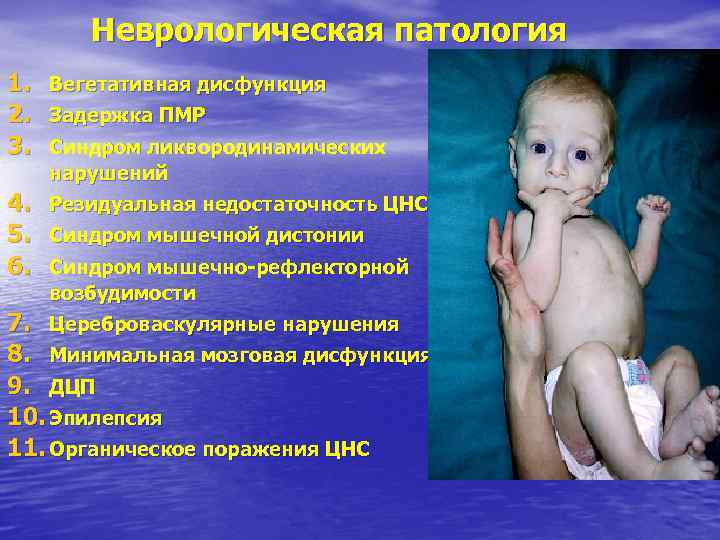
Неврологическая патология 1. Вегетативная дисфункция 2. Задержка ПМР 3. Синдром ликвородинамических нарушений 4. Резидуальная недостаточность ЦНС 5. Синдром мышечной дистонии 6. Синдром мышечно-рефлекторной возбудимости 7. Цереброваскулярные нарушения 8. Минимальная мозговая дисфункция 9. ДЦП 10. Эпилепсия 11. Органическое поражения ЦНС

• Особенности неврологического статуса недоношенных 1 степени (35 -38 недель) без отягощающих факторов по неврологическому статусу не отличаются от доношенных. • У детей со П-1 V степенями недоношенности неврологический статус зависит от степени зрелости мозга.

• Для детей со 2 -3 степенью недоношенности характерна дыхательная недостаточность (аритмичное поверхностное дыхание), сохраняющееся до 2 -3 месяцев • До 1, 5 - 2 месяцев жизни выражен синдром “отдачи тепла“, мраморный рисунок кожи, цианоз, быстрое охлаждение, а также отечный синдром. • Дети вялые, двигательные реакции снижены. • Реакция сосредоточения и начального прослеживания начинают формироваться при удовлетворительной прибавке веса и отсутствии соматических заболеваний с 1, 5 -2 месяцев жизни. • Характерна мышечная гипотония до 2 -4 недель, которая затем сменяется повышенным тонусом в сгибателях конечностей. • Безусловные рефлексы из группы спинальных автоматизмов (рефлексы опоры, автоматической походки, ползания и др. ) начинают проявляться с 1 -2 мес.

При недоношенности 3 -4 степени объективно оценить неврологический статус до 1, 5 - 2 мес. трудно, так как ведущим синдромом у них является общая вялость, характерная и для синдрома угнетения ЦНС.

Выделяют 3 варианта течения синдрома повышенной нервно- рефлекторной возбудимости: • клиника схожа в острый период у всех недоношенных с доношенными детьми. • В последующем, он в первом случае: постепенно уменьшается и исчезает к 6 -12 месяцам, • во втором случае - на его основе формируется астеноневротический синдром после года, • в третьем - трансформируется в судорожный синдром.

• Наиболее часто у недоношенных детей имеется гипертензионно - гидроцефальный синдром. Течение его может быть 2 -х вариантов. • Благоприятное, когда вначале исчезают гипертензионные симптомы, и не происходит в дальнейшем гидроцефальных проявлений. • Неблагоприятное течение- исход в ДЦП, гидроцефальный и судорожный синдромы. В динамике характерна нарастающая гипертензия при нейросонографифии и сохраняется клиническая картина.

Синдром угнетения ЦНС чаще характерен для недоношенных детей с 3 -4 степенью недоношенности. • свидетельствует не только о неврологическом, но и соматическом неблагополучии. • характерен для субарахноидальных и паренхиматозных кровоизлияний, билирубиновом поражении мозга при конъюгационной желтухе у незрелых недоношенных детей. Исход: • трансформация к концу первого полугодия: • в синдром повышенной нервно-рефлекторной возбудимости, • гипертензионно-гидроцефальный синдром, • синдром двигательных нарушений, • судорожный синдром.

Судорожный синдром - может отмечаться в первые дни жизни. Клиника его типична. Дети в стационаре в острый период. • В восстановительном периоде, после 4 -6 мес. • приступы апноэ, • резкое покраснение или цианоз лица, • мраморный рисунок кожи, • симптом Арлекина, • усиление потоотделения, • срыгивания, • кивательные движения головы или сгибание туловища вперед или назад. Это прогностически неблагоприятные симптомы. Впервые могут выявляться при интеркуррентных заболеваниях, свидетельствуя о необратимых изменениях, в ЦНС.

Реабилитация детей с перинатальными поражениями ЦНС • ·Режим охранительный. • Медикаментозное лечение циклами в зависимости от синдрома (ноотропные средства, дегидратационная терапия, витамины группы В, препараты, улучшающие мозговое кровообращение). • Массаж. • Плавание. • Физиотерапия играет ведущую роль в лечении больных с перинатальной спинальной патологией. • Показан электрофорез с 0, 5– 1% раствором эуфиллина и 0, 5– 1% раствором никотиновой кислоты, приводящий к значительному увеличению вертебробазилярного кровотока. • Кинезотерапия. • Музыкотерапия. • Ароматерапия. • Сухая иммерсия.

Сроки реабилитации В зависимости от степени тяжести и выраженности клинических проявлений поражения ЦНС. • · Лёгкая степень — до 2 лет. • · Средняя степень — до 3 лет. • · Тяжёлая степень — до 18 лет.

Нарушения пищеварения у недоношенных детей • У большинства детей грудного возраста (более 80%) длительная диарея обусловлена непереносимостью пищевых продуктов или их компонентов. • У детей первых месяцев жизни наиболее частой причиной этого являются непереносимость лактозы и белков коровьего молока, • у детей второго полугодия жизни - целиакия (непереносимость глютена).

Данные клинического осмотра: • изменение аппетита (повышение или понижение); • оценка кожных покровов (наличие или отсутствие атопического дерматита); • определение тургора тканей; • наличие срыгивания, рвот, колик, метеоризма; • степень нарушения нутритивного статуса; • характер стула (частота, объем, консистенция стула, наличие воды, слизи, крови, специфического запаха, жира); • наличие или отсутствие симптомов обезвоживания. • Лабораторные исследования: • Копрология (увеличение крахмала, клетчатки, снижение р. Н кала менее 5, 5 • Кал на дисбактериоз • Анализ фекалий ребенка на углеводы. Норма содержания углеводов в кале у ребенка до года – 0, 25%, существенное отклонение – более 1%. • «золотой стандарт» для диагностики лактазной недостаточности - определение активности ферментов дисахаридаз полостного и пристеночного пищеварения в биоптатах слизистой оболочки тощей кишки и смывах слизистых наложений.

Диета и лечение • лактазной недостаточности у детей первого года жизни в зависимости от вида вскармливания: • При естественном вскармливании - максимально полное сохранение материнского молока в питании ребенка первого полугодия жизни(при удовлетворительном состоянии ребенка и его хорошем физическом развитии) с добавлением в каждое кормление фермента лактазы (Лактаза энзим, Лактаза бэби) перед кормлением (доза зависит от уровня углеводов в кале). • Препарат лактаза беби назначается в дозе по ½ - 1 капсуле на прием. Вводить в сцеженную первую порцию молока, растворить фермент и оставить для ферментации на 15 минут. Затем дать ребенку с ложечки данное молоко с ферментом, а далее докормить из груди. Продолжительность лечения 3 -4 недели.

• Отменять лактазу нужно постепенно, убирая один прием каждые 4 дня, при этом оценивать изменения состояния ребенка. • Возможен прием препарата до нескольких месяцев при тяжелом течении заболевания. • Частичная замена грудного молока безлактозной смесью или низко лактозной на 1/3 -1/2 объема (при выраженном беспокойстве, коликах, симптомах обезвоживания, недостаточной прибавке массы тела). • смеси – НАН без лактозный, Нутрилак НЛ (низко лактозный). Галлия Лактофидус (смесь с лактазной активностью). • Лучше применять низко лактозные смеси, чтобы не тормозилось развитие собственных ферментных систем.

• лактазная недостаточность клинически проявляется: • учащенным стулом водянистого характера, пенистого, с кислым запахом и тем самым сочетается с проявлениями дисбиоза кишечника. • в терапию обязательно должны входить препараты синбиотики, содержащие пробиотик (микроорганизмы облигатной микрофлоры кишечника) и пребиотик (субстрат для роста и метаболической активности микроорганизмов). Например препарат – «Йогулакт» .

• У недоношенных детей лактазная недостаточность сопровождается развитием метаболического ацидоза, а в препарат «йогулакт» входят кислотоустойчивые штаммы, которые сохраняют жизнеспособность в кислой среде (р. Н – 3, 0). • Рекомендовано применять детям от 3 месяцев до 12 месяцев по ½ капсулы 1 раз в день в течение 3 -4 недель. • Препарат «примадофилус» также является синбиотиком и не имеет в своем составе лактозы, в отличие от препарата «линекс» .

• Обязательно введение: • витаминов • микроэлементов, которые быстро теряются с учащенным стулом (Кальций Д 3 Никомед, Кальцинова, вибовит, витамин А, Е, К). • После 6 -7 месяцев у недоношенного ребенка транзиторная лактазная недостаточность проходит без последствий. • При первичной лактазной недостаточности непереносимось молочных продуктов может сохраняться на всю жизнь.

Принципы коррекции питания детей с пищевой аллергии • У недоношенных детей проблемы пищеварения, связанные с пищевой аллергией встречаются часто. Это связано с особенностями пищеварительной системы, а также неадекватным назначением искусственного вскармливания. • При естественном вскармливании - строгая диета матери (исключение облигатных аллергенов). • В качестве докорма использование смесей на основе гидролизатов молочного белка с низкой или высокой степенью гидролиза в зависимости от клиники. • У детей старше 6 месяцев показано назначение смесей на основе изолята соевого белка; на основе козьего молока, частичного гидролизата молочного белка. • Смеси на основе гидролизатов молочного белка с высокой степенью гидролиза имеют неприятный вкус и запах и дети отказываются от данных смесей. • Примерами смесей могут быть: низкая степень гидролиза – «НАН гипоаллергенный» , • Высокая степень гидролиза – «Алфаре» , «Нутрилак СЦТ» , «Фрисопеп» . • Соевые смеси – «Алсоя» , «Фрисосой» . • На основе козьего молока – «Золотая козочка»

• Смеси на основе гидролизатов молочного белка с высокой степенью гидролиза имеют неприятный вкус и запах. • дети отказываются от данных смесей. • Примерами смесей могут быть: низкая степень гидролиза – «НАН гипоаллергенный» , • Высокая степень гидролиза – «Алфаре» , «Нутрилак СЦТ» , «Фрисопеп» . • Соевые смеси – «Алсоя» , «Фрисосой» . • На основе козьего молока – «Золотая козочка»

• Параллельно с коррекцией диеты необходимо назначать патогенетическую и симптоматическую терапию. • Кромогликат натрия (Налкром) - 1 капсула (20 мг/кг) в сутки 3 -4 раза в день за 15 мин. до еды • Полисорб – 1/3 пакетика 3 раза в день 10 дней • Симетикон ( «Саб симплекс» , «Эспумизан» ) при каждом кормлении • Синбиотик – «Йогулакт» - по ½ капсулы 1 раз в день 1 месяц. • Антигистаминные препараты второго поколения

Иммунопрофилактика недоношенного ребенка • Прививки осуществляются по индивидуальному графику в зависимости от состояния здоровья (ФР, НПР, наличия соматических заболеваний). • Время начала прививок определяют с участием невролога, иммунолога –аллерголога, педиатра на иммунологической комиссии • Оценивают полноценность иммунного ответа по результатам общего анализа крови, иммунограммы • Прививки детям с измененной реактивностью часто проводят “под защитой” антигистаминных препаратов. • . Показано на иммунологической стационарной койке при большой степени недоношенности или тяжелой клинике • Используют адсорбированные препараты, а не живые вакцины.

Туберкулез. Большинство недоношенных детей не получают в родильном доме вакцину БЦЖ. • Прививка БЦЖ –М ставится при достижении массы 2200 г. • Как правило, вследствие перинатальных поражений ЦНС и частого развития анемии, недоношенные дети получают вакцину БЦЖ (или БЦЖ-М) после 6 мес. , перед этим ставится реакция Манту

• Дифтерия, столбняк, полиомиелит, коклюш. • Коклюшный компонент (вакцина АКДС) у недоношенных детей применяют редко вследствие наибольшей реактогенности. • Полиомиелитная вакцина применяется в инактивированном виде (ИПВ).

Реактогенность цельноклеточной АКДС- вакцины Этиологическая структура поствакцинальных осложнений, потребовавших госпитализации (по данным клиники НИИДИ, 1997– 2001 гг. ) • Реактогенность АКц. ДС обусловлена присутствием липополисахаридов бактериальной стенки • Реакции на введение АКц. ДС – местные (краснота, болезненность, отек) и общие (лихорадка) • Осложнения АКц. ДС: афебрильные судороги, анафилактический шок, пронзительный крик • Наличие причинно-следственной связи между введением АКц. ДС и развитием осложнений: аутизма, энцефалита, синдрома внезапной смерти – обоснованно оспаривается Лакоткина Е. А. , Харит С. М. , Черняева Т. В. Поствакцинальные осложнения (клиника, диагностика, лечение, профилактика)//пособие для практического врача под ред. проф. Ивановой В. В. -Москва, 2004. -с. 29.

Вероятность развития коклюша зависит от наличия и уровня антител к пертактину (Cherry et al, 1995)1 Уровень антител к Вероятность коклюша пертактину коклюшному токсину < 7 МЕ/мл независимо 67% ≥ 7 МЕ/мл <66 МЕ/мл 31% ≥ 7 МЕ/мл ≥ 66 МЕ/мл Случаев коклюша не наблюдалось Полученные данные поддерживают предположение о том, что N=1058 трехкомпонентные вакцины с пертактином имеют большую эффективность, чем двухкомпонентные (содержащие коклюшный токсин и филаментозный гемагглютинин) или монокомпонентные Cherry J. , Gornbein J. , Heininger U. et al. A search for serologic correlates of immunity to Bordetella pertussis cough illnesses//Vaccine. -1998. -V. 16, № 20. -p. 1901 -1906. (содержащие только коклюшный токсин) АКДС-вакцины.

ИНФАНРИКС Содержит 3 основных Соответствует антигена B. pertussis: Национальному пертактин, календарю коклюшный токсин, профилактических филаментозный прививок России гемагглютинин Наименьшее Увеличивает Является базовой количество охват вакциной побочных эффектов вакцинацией, для последующих по сравнению лучший комбинаций с цельноклеточными контроль над АКДС-вакцин вакцинами¹ заболеванием Jefferson T. , Rudin M. , Di. Pietrantonj C. Vaccine, 2003; 21: 2012 -23.

Инфанрикс – бесклеточная АКДС-вакцина c тремя антигенами B. pertussis 1 СОСТАВ: В одной прививочной дозе (0, 5 мл) содержится: • Дифтерийный анатоксин ≥ 30 международных единиц (МЕ) • Столбнячный анатоксин ≥ 40 международных единиц (МЕ) • инактивированные компоненты коклюшной палочки: - Коклюшный токсин (КТ) 25 мкг - Филаментозный гемагглютинин (ФГА) 25 мкг - Пертактин (ПРН) 8 мкг • Алюминий (гидроксид) 0, 5 мкг • 2 -феноксиэтанол 2, 5 мкг • Остаточное содержание формальдегида≤ 0, 2 мг/мл В отличие от цельноклеточных АКДС-вакцин - отсутствие липополисахаридов бактериальной мембраны 1. Инфанрикс. Инструкция по применению.

Вакцина Инфанрикс: показания • первичная вакцинация против дифтерии, столбняка и коклюша у детей с 3 х месяцев, включая недоношенных • ревакцинация детей, которые раньше были иммунизированы тремя дозами АКДС или АКа. ДС • при начале курса вакцинации АКДС возможно введение последующих доз АКа. ДС или наоборот 1. Инфанрикс. Инструкция по применению.
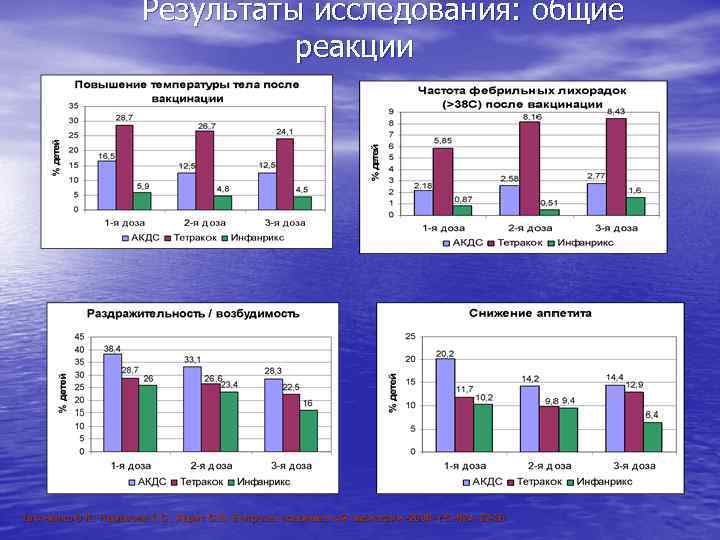
Результаты исследования: общие реакции Таточенко В. К. , Намазова Л. С. , Харит С. М. Вопросы современной педиатрии. -2006. -т. 5. -№ 4. -32 -38. В. К. ,
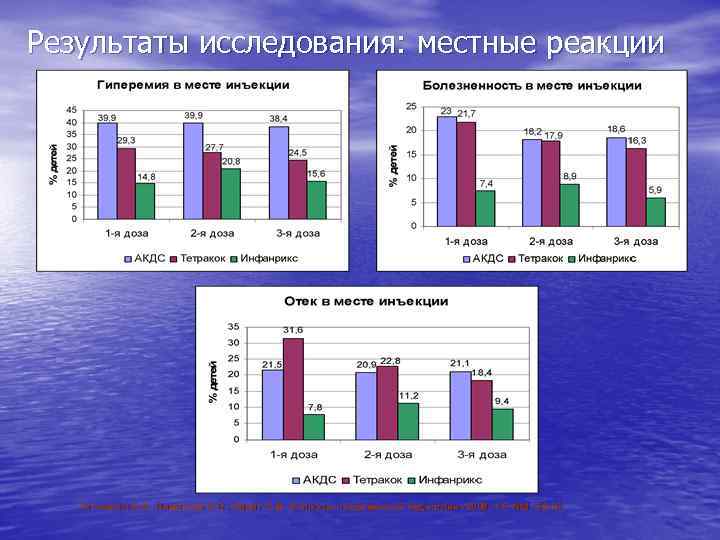
Результаты исследования: местные реакции Таточенко В. К. , Намазова Л. С. , Харит С. М. Вопросы современной педиатрии. -2006. -т. 5. -№ 4. -32 -38. В. К. ,

• Бесклеточная АКДС-вакцина обладает существенно меньшей реактогенностью по сравнению с цельноклеточными АКДС-вакцинами • Свойства вакцины Инфанрикс позволяют рекомендовать для первичной массовой вакцинации против коклюша, дифтерии и столбняка недоношенных детей Таточенко В. К. , Намазова Л. С. , Харит С. М. Вопросы современной педиатрии. -2006. -т. 5. -№ 4. -32 -38. В. К. ,
• детям первого и второго года жизни для АКДС-вакцинации и ревакцинации 1 • оптимальное соотношение: высокая эффективность, доказанная безопасность2 -4 • по Календарю прививок в 3, 4. 5, 6, 18 месяцев жизни, внутримышечно, 0, 5 мл, шприц-доза 5 1. Приказ МЗ РФ от 21. 06. 2001. № 229 «О Национальном календаре профилактических прививок и прививок по эпидемическим показаниям» 2. Bernstein H. , Rothstein E. , Pichichero M. et al. Reactogenicity and immunogenicity of a three-component acellular pertussis vaccine administered as the primary series to 2, 4 and 6 month old infants in the United States. Vaccine 1995; 13(17): 1631 -1635. 3. Bernstein H. , Rothstein E. , Long S. et al. Comparison of a Three-Component Acellular Pertussis Vaccine with a Whole-Cell Pertussis Vaccine in 15 -Through 20 -Month-Old Infants. Pediatrics 1994; 93 (4): 656 -659. 4. Таточенко В. К. , Намазова Л. С. , Харит С. М // Вопросы современной педиатрии. -2006. -т. 5. -№ 4. -32 -38. В. К. , 5. Инфанрикс. Инструкция по применению.

Инфанрикс: способ применения и дозы • Разовая доза – 0, 5 мл • Курс первичной вакцинации состоит из 3 доз вакцины, согласно Национальному календарю профилактических прививок России в 3 - 4. 5 - 6 месяцев с ревакцинацией в 18 месяцев • Инфанрикс вводят внутримышечно, чередуя места введения в течение курса вакцинации • Вакцина Инфанрикс не должна вводиться внутривенно! Инструкция по применению вакцины Инфанрикс

Инфанрикс: взаимодействие с другими препаратами • В соответствии с российскими рекомендациями допускается одновременное (в один день) введение вакцины Инфанрикс: - с другими прививками Национального календаря прививок России, в том числе с живой ОПВ, ИПВ и рекомбинантными вакцинами против гепатита В - с инактивированными вакцинами Национального календаря прививок по эпидемическим показаниям • При этом вакцины вводятся разными шприцами в разные участки тела • Допускается смешивание вакцины Инфанрикс с вакциной Хиберикс. При этом растворитель, прилагаемый к вакцине Хиберикс, следует заменить вакциной Инфанрикс Инструкция по применению вакцины Инфанрикс

Профилактика гемофильной инфекции типа b – новый шаг вверх по лестнице здоровья

ПОЗИЦИЯ ВОЗ: "Hib – вакцинация должна быть включена, по возможности, в национальные программы и приоритеты, при осуществлении рутинной иммунизации детей» WHO (1998 b) Global Programme for Vaccines and Immunization : WHO Position Paper on Haemophilus influenzae type b conjugate vaccines. WER 73: 64– 71

Современное состояние проблемы Hib-инфекции в Беларуси, Казахстане, России и Украине - заявление группы экспертов в области вакцинопрофилактики Ø Hib-одна из важных причин менингитов, пневмоний, эпиглоттитов Ø Hib-менингиты и пневмонии занимают 2 е место по частоте у детей в возрасте до 5 лет Ø Истинная заболеваемость инвазивными формами Хиб-инфекции изучена недостаточно Ø Заболеваемость менингитами, вызванными Hib, составляет более 5 на 100 000 детей младше 5 лет Ø Вызывает беспокойство рост резистентности Hib к антимикробным средствам и широкое применение антибактериальных препаратов на догоспитальном этапе Ø Высокоэффективные и безопасные вакцины зарегистрированы во всех странах-партнерах Ø Широкое внедрение этих вакцин во многих странах привело к значительному снижению и фактической элиминации инвазивных форм Hib-инфекции Ø Вакцины против Hib формируют коллективный иммунитет, что приводит к снижению заболеваемости, в том числе среди невакцинированных лиц Баранов А. А. , Горелов А. В. , Задорожная В. И. И др//Вопросы современной педиатрии. 2005. -т. 5. -№ 2. -6 -11.
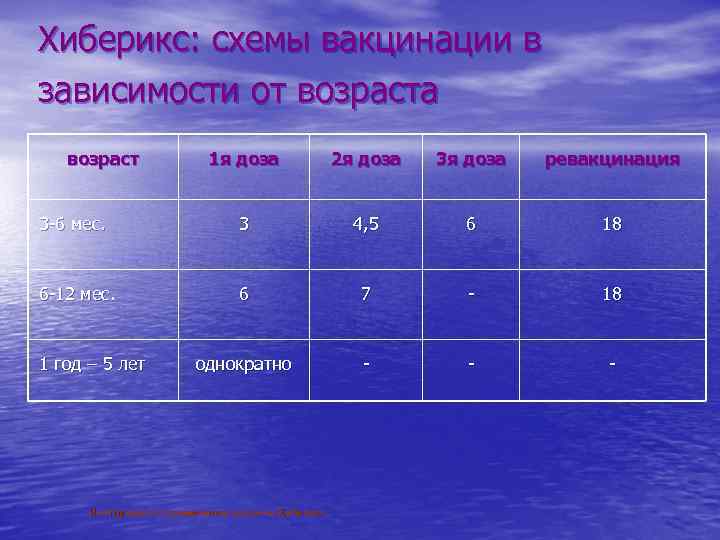
Хиберикс: схемы вакцинации в зависимости от возраста возраст 1 я доза 2 я доза 3 я доза ревакцинация 3 -6 мес. 3 4, 5 6 18 6 -12 мес. 6 7 - 18 1 год – 5 лет однократно - - Инструкция по применению вакцины Хиберикс

Хиберикс: показания к применению Ø Профилактика гемофильной инфекции типа b у детей в возрасте от 6 недель до 5 лет Ø Хиберикс не предохраняет от заболеваний, вызванных другими типами Haemophilus influenzae тип b и бактериальных менингитов другой этиологии Инструкция по применению вакцины Хиберикс

Хиберикс: противопоказания к применению Ø Известная гиперчувствительность к компонентам вакцины, включая столбнячный анатоксин Ø Сильные/ аллергические реакции на предшествующее введение вакцины Ø Острые состояния (вакцинацию проводят через 1 месяц после выздоровления) Ø При легких формах респираторных, кишечных и других инфекций прививки можно проводить после нормализации температуры Ø ВИЧ-инфекция не является противопоказанием к применению вакцины Хиберикс Инструкция по применению вакцины Хиберикс

Инфанрикс+Хиберикс – защита от 4 х инфекций одновременно
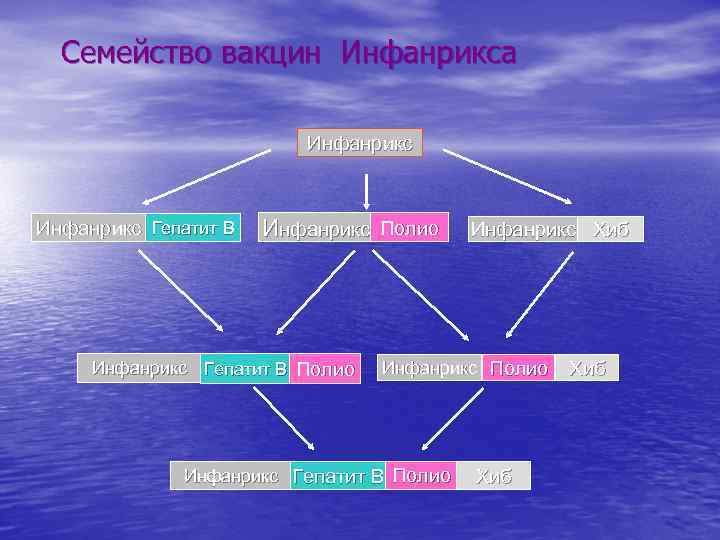
Семейство вакцин Инфанрикса Инфанрикс Гепатит В Инфанрикс Полио Инфанрикс Хиб Инфанрикс Гепатит В Полио Инфанрикс Полио Хиб Инфанрикс Гепатит В Полио Хиб

• Гепатит В. Недоношенные дети с массой тела менее 2000 г, рожденные от матерей- носителей гепатита В, должны быть привиты в первые 12 часов после рождения (как и доношенные дети). Грипп. • Детей, рожденных недоношенными, с поражением дыхательной системы, необходимо начать прививать против гриппа в самые ранние сроки, т. е. по достижении 6 - ти месячного возраста. Кроме того, необходимо прививать все окружение, включая мед. персонал и родственников
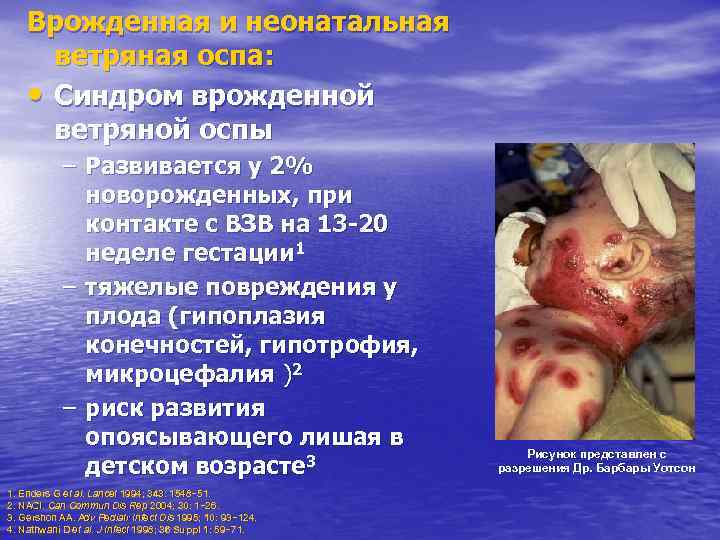
Врожденная и неонатальная ветряная оспа: • Синдром врожденной ветряной оспы – Развивается у 2% новорожденных, при контакте с ВЗВ на 13 -20 неделе гестации 1 – тяжелые повреждения у плода (гипоплазия конечностей, гипотрофия, микроцефалия )2 – риск развития опоясывающего лишая в Рисунок представлен с детском возрасте 3 разрешения Др. Барбары Уотсон 1. Enders G et al. Lancet 1994; 343: 1548− 51. al. 343: 1548− 51. 2. NACI. Can Commun Dis Rep 2004; 30: 1− 26. 30: 1− 3. Gershon AA. Adv Pediatr Infect Dis 1995; 10: 93− 124. 93− 4. Nathwani D et al. J Infect 1998; 36 Suppl 1: 59− 71. 1: 59−

• Неонатальная ветряная оспа – Матери инфицировались на поздних сроках беременности (менее 14 дней до родов) – Инфицирование менее, чем за 5 дней до родов: Летальность составляет до 30%4
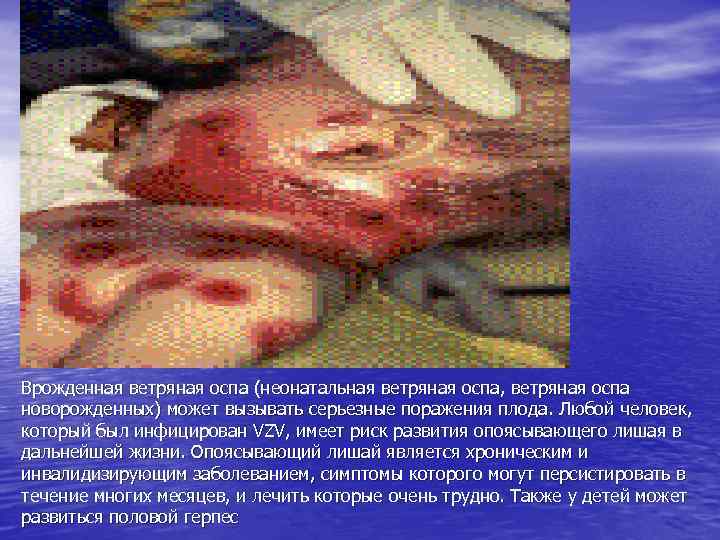
Врожденная ветряная оспа (неонатальная ветряная оспа, ветряная оспа новорожденных) может вызывать серьезные поражения плода. Любой человек, который был инфицирован VZV, имеет риск развития опоясывающего лишая в дальнейшей жизни. Опоясывающий лишай является хроническим и инвалидизирующим заболеванием, симптомы которого могут персистировать в течение многих месяцев, и лечить которые очень трудно. Также у детей может развиться половой герпес

Заболеваемость ветряной оспой в России Заболеваемость ветряной оспой с 1998 до 2007 года увеличилась в 1, 8 раза

Состав и форма выпуска вакцины Варилрикс™ (2− 8°C)1 • Содержит живой ослабленный штамм ВЗВ (Варицелла зостер вируса) - Oka • Лиофилизат с концентрацией ≥ 103. 3 бляшкообразующих единиц вируса на дозу • Соответствует всем требованиям ВОЗ, предъявляемым к вакцинам против ветряной оспы и к иммунобиологическим препаратам для клинической практики 1. Инструкция по применению вакцины Варилрикс. Варилрикс.

Варилрикс: схемы вакцинации • Дети от 12 месяцев (включая контактных с группами высокого риска и заболевшими): по 1 дозе (0, 5 мл) подкожно двукратно с интервалом между введениями 6 -10 недель • Экстренная профилактика: однократно 1 дозой вакцины (0, 5 мл) в течение первых 96 часов после контакта (предпочтительно в течение первых 72 часов) 1. Инструкция по применению вакцины Варилрикс. Варилрикс.

• вакцина может вводиться одновременно с инактивированными вакцинами Национального календаря, исключение - антирабическая вакцина • Комбинированную вакцину против кори- краснухи-паротита и вакцину против ветряной оспы можно вводить одновременно в разные места • Между введением Варилрикса и другими вакцинами, если они не были введены одновременно, интервал между введениями должен составлять не менее 30 дней

Диспансерное наблюдение за недоношенным ребенком В условиях поликлиники предполагает: • дифференцированный контроль за их физическим развитием • нервно-психическим развитием, • Контроль анализов крови, мочи, копрограмма, проведение ЭКГ. УЗИ органов • систематические осмотры узкими специалистами, • индивидуальные оздоровительные и закаливающие процедуры в зависимости от наличия нарушений развития, • подбор адекватной профилактики рахита и анемии, • индивидуальный прививочной календарь.

• Патронаж врача и медицинской сестры по индивидуальному графику в первый месяц, а в последующем в зависимости от состояния или на дому или в поликлинике. • Первый патронаж к недоношенному ребенку должен быть осуществлен в день выписки из стационара или на следующий день. • На первом месяце наблюдение осуществляется еженедельно, • далее до 6 месяцев – 2 раза в месяц, • до года – ежемесячно. • От 1 года до 4 лет – 1 раз в квартал. • Режим дня назначают с запаздыванием на 2 -4 недели по сравнению со сверстниками. Соответственно их НПР также отстает на 2 -4 недели от сверстников. • Дети для контроля получают на дом весы. • Расчет питания проводится 1 раз в 2 недели.

Осмотр узкими специалистами Врачи-специалисты в 1 мес • Невролог • Детский хирург • Травматолог-ортопед • Офтальмолог • Отоларинголог Врачи-специалисты в 2 мес • Травматолог-ортопед • Невролог Врачи-специалисты в 3 мес • Невролог • Офтальмолог • Травматолог-ортопед Врачи-специалисты в 4 мес • Отоларинголог • Невролог Врачи-специалисты в 5 мес • Невролог Врачи-специалисты в 6 мес • Невролог • Оториноларинголог • Офтальмолог • Травматолог-ортопед

Врачи-специалисты в 7 мес • Невролог Врачи-специалисты в 8 мес • Невролог Врачи-специалисты в 9 мес • Невролог • Детский стоматолог • Детский хирург • Травматолог-ортопед Врачи-специалисты в 10 мес • Невролог Врачи-специалисты в 11 мес • Невролог Врачи-специалисты в 12 мес • Невролог • Детский хирург • Травматолог-ортопед • Офтальмолог • Оториноларинголог • Детский стоматолог

• При выявлении нарушений со стороны ЦНС, опорно- двигательного аппарата, слуха, нарушения зрения недоношенные дети находятся под наблюдением специалиста, соответствующего профиля.

Обязательные лабораторные и инструментальные методы исследования • Общий анализ крови в 1 мес, далее ежеквартально. • Общий анализ мочи в 1 и 3 мес, во втором полугодии. • Копрограмма - 2 раза в год. • Билирубин крови контролируют до 1 мес, далее по показаниям. • Нейросонография в возрасте до месяца, далее по показаниям. • УЗИ тазобедренных суставов и внутренних органов в возрасте до 3 мес.

По показаниям: • Биохимические исследования крови. • Компьютерная томография • Магнитно-резонансная томография. • Консультация иммунолога • Консультация физиотерапевта • Консультация врача ЛФК • Составляется индивидуальный график диспансерного наблюдения ребенка в зависимости от степени недоношенности и клинико- функциональных характеристик

Реабилитация недоношенных детей • Сухая иммерсия относится к новым методам физического воздействия. • В процессе проведения сеанса сухой иммерсии отмечается положительная динамика неврологической симптоматики и стабилизируется ряд гемодинамических показателей (частоты сердечных сокращений и артериального давления). В результате проведения такой процедуры повышается активность клеточных ферментов, что оказывает положительное влияние на гомеостаз и процессы клеточного метаболизма. • Сухая иммерсия может применяться как в условиях стационара, так и амбулаторно (на дому), после получения соответствующего инструктажа. • Показания к проведению сухой иммерсии: • перинатальные поражения центральной нервной системы (синдром гипервозбудимости, синдром угнетения, синдром мышечного гипертонуса, кефалогематомы), недоношенность. • Противопоказания: крайне тяжелое состояние ребенка, острый период травмы центральной нервной системы, острый период инфекционных заболеваний, распространенные кожные заболевания.

• Процедура проводится через 1 ч после кормления или за 1 ч до кормления ребенка. • Продолжительность сухой иммерсии: первый сеанс – 10 -15 мин; • последующие - 30 -40 мин. • Длительность курса составляет минимально 5 процедур сухой иммерсии, проводимых 1 раз в день ежедневно; • максимальный допустимый перерыв курса — не более 2 дней.

• Музыкотерапия (прослушивание музыки детьми) относится к комплексным средствам эмоционального и психосенсорного воздействия на ребенка. • Такие выразительные средства музыки, как темп, ритм, динамика, модуляции в различные тональности, являются ключевыми раздражителями, используемыми в терапии. • Музыкотерапия предполагает использование как «живого» голоса (пение кормящей матери, отца, прародителей ребенка и медицинского персонала, так магнитофонной записи или других звуконосителей.

• Обычно рекомендуется исполнять колыбельные и спокойные песни 2 — 3 раза в день, в течение 5— 10 мин после кормления для возбудимых детей • песни в быстром темпе — за 5 — 10 мин до начала кормления для детей с синдромом угнетения. • Установлено, что пение полезно не только для ребенка, но и для самой матери. • У кормящих матерей, которые регулярно напевают колыбельные, достоверно увеличивается лактация.

Методика проведения музыкотерапии • Магнитофон размещают на расстоянии около 1 м. • уровень громкости не должен превышать уровень громкости средней разговорной речи. • Длительность одного сеанса музыкотерапии может варьировать от 5 до 15 мин. • В день не следует проводить более трех процедур. • Детям с синдромом возбуждения прослушивать подобранную музыку сразу или через 20 — 30 мин после кормления. • Вялым детям — перед кормлением. • Включать музыку на минимальной громкости во время сна, а также во время кормления, что способствует усилению пищевой доминанты. • Курс подобранной музыки - 7— 10 дней, • После подбирается новая мелодия для 2 курса • Противопоказания: тяжелое общее состояние ребенка, острая фаза инфекционно-воспалительного процесса, интоксикация, судорожный синдром.
НЕДОНОШЕННЫЕ.ppt
- Количество слайдов: 99

