ОПНиХПН.ppt
- Количество слайдов: 35
 Ст. ГМУ Кафедра поликлинической педиатрии «ОПН и ХПН у детей» Студенты 507 Б Аджибеков А. А. Шхагошева Т. Э.
Ст. ГМУ Кафедра поликлинической педиатрии «ОПН и ХПН у детей» Студенты 507 Б Аджибеков А. А. Шхагошева Т. Э.
 Острая почечная недостаточность (ОПН) N 17 - внезапное снижение функции почек, связанное с водноэлектролитным дисбалансом, приводящее к накоплению метаболитов азота - неспецифический клинико-лабораторный синдром, возникающий в связи с острой потерей всех гомеостатических функций почек. Данный процесс при своевременной диагностике и правильном лечении является обратимым.
Острая почечная недостаточность (ОПН) N 17 - внезапное снижение функции почек, связанное с водноэлектролитным дисбалансом, приводящее к накоплению метаболитов азота - неспецифический клинико-лабораторный синдром, возникающий в связи с острой потерей всех гомеостатических функций почек. Данный процесс при своевременной диагностике и правильном лечении является обратимым.
 Классификация ОПН (в зависимости от причины) I. Преренальная II. Ренальная III. Постренальная
Классификация ОПН (в зависимости от причины) I. Преренальная II. Ренальная III. Постренальная
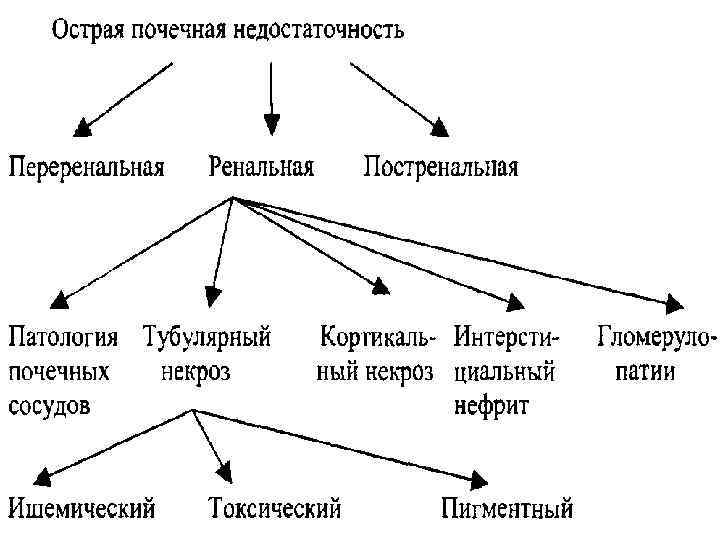
 Преренальная ОПН Причины • Чрезмерные потери жидкости – гастроэнтериты – кровотечение – ожоги – непроходимость кишечника – диабет • Сниженный сердечный выброс – шок (септический, анафилактический) • Гемолиз • Нефротоксичные препараты: НПВС, антибиотики (ванкомицин, аминогликозиды), антимикотики (амфотерицин В), декстраны, противоопухолевые препараты, блокаторы Н 2 рецепторов
Преренальная ОПН Причины • Чрезмерные потери жидкости – гастроэнтериты – кровотечение – ожоги – непроходимость кишечника – диабет • Сниженный сердечный выброс – шок (септический, анафилактический) • Гемолиз • Нефротоксичные препараты: НПВС, антибиотики (ванкомицин, аминогликозиды), антимикотики (амфотерицин В), декстраны, противоопухолевые препараты, блокаторы Н 2 рецепторов
 Ренальная ОПН Причины • Сосудистые – Гемолитико-уремический синдром (80 -90 г. ) – тромбоз почечной вены – артериальная окклюзия – васкулиты • Клубочковые – Острый гломерулонефрит • Канальцевые – Острый тубулярный некроз (ишемия, медикаменты, токсины) – острый интерстициальный нефрит – миоглобинурия – гемоглобинурия – кристалурическая нефропатия – Транзиторная почечная дисфункция новорожденных
Ренальная ОПН Причины • Сосудистые – Гемолитико-уремический синдром (80 -90 г. ) – тромбоз почечной вены – артериальная окклюзия – васкулиты • Клубочковые – Острый гломерулонефрит • Канальцевые – Острый тубулярный некроз (ишемия, медикаменты, токсины) – острый интерстициальный нефрит – миоглобинурия – гемоглобинурия – кристалурическая нефропатия – Транзиторная почечная дисфункция новорожденных
 Постренальная ОПН Причины • Клапан задней уретры • Обструкция пиело-уретерального соединения (гидронефроз) • Обструкция пузырномочеточникового соединения (мегауретер) • Нефролитиаз • Нейрогенный мочевой пузырь
Постренальная ОПН Причины • Клапан задней уретры • Обструкция пиело-уретерального соединения (гидронефроз) • Обструкция пузырномочеточникового соединения (мегауретер) • Нефролитиаз • Нейрогенный мочевой пузырь
 Стадии развития ОПН 1. Начальная стадия (проявляется симптомами основного заболевания) 2. Олигоанурическая (уремическая интоксикация и снижение диуреза) 3. Восстановления диуреза и полиурии 4. Стадия исхода ОПН
Стадии развития ОПН 1. Начальная стадия (проявляется симптомами основного заболевания) 2. Олигоанурическая (уремическая интоксикация и снижение диуреза) 3. Восстановления диуреза и полиурии 4. Стадия исхода ОПН
 Начальная (преданурическая) стадия § рвота; § боли в животе; § беспокойство; § помрачённость сознания; § нарастающее снижение диуреза и плотности мочи § появление эксикоза и артериальной гипотензии или наличие отёчного синдрома § признаки сердечной недостаточности.
Начальная (преданурическая) стадия § рвота; § боли в животе; § беспокойство; § помрачённость сознания; § нарастающее снижение диуреза и плотности мочи § появление эксикоза и артериальной гипотензии или наличие отёчного синдрома § признаки сердечной недостаточности.
 Олигоанурическая стадия Длится от нескольких дней до недель • Рост концентрации мочевины крови (норма до 8, 55 ммоль/л); содержания креатинина крови (быстрее, чем мочевины) (норма до 0, 088 ммоль/л); • Рост уровня К крови (норма 3, 7 – 5, 2 ммоль/л) ≈ 60% больных, ацидоз усиливает гиперкалиемию, алкалоз уменьшает; Метаболический ацидоз; Респираторный алкалоз • Анемия; Тромбоцитопения; Снижение гематокрита; Гемолиз (при ГУС); Нейтрофилез со сдвигом влево; Лимфопения; • Повышенное ускорение времени свертывания; Рост концентрации фибриногена; Увеличение продуктов деградации фибрина; Снижение фибринолитической активности.
Олигоанурическая стадия Длится от нескольких дней до недель • Рост концентрации мочевины крови (норма до 8, 55 ммоль/л); содержания креатинина крови (быстрее, чем мочевины) (норма до 0, 088 ммоль/л); • Рост уровня К крови (норма 3, 7 – 5, 2 ммоль/л) ≈ 60% больных, ацидоз усиливает гиперкалиемию, алкалоз уменьшает; Метаболический ацидоз; Респираторный алкалоз • Анемия; Тромбоцитопения; Снижение гематокрита; Гемолиз (при ГУС); Нейтрофилез со сдвигом влево; Лимфопения; • Повышенное ускорение времени свертывания; Рост концентрации фибриногена; Увеличение продуктов деградации фибрина; Снижение фибринолитической активности.
 Олигоанурическая стадия • Тошнота, рвота, • Диарея • Повышенная нервно-мышечная возбудимость, беспокойство или сонливость , кома, судороги, гипертензия • Отёк мозга и лёгких • Периферические отёки
Олигоанурическая стадия • Тошнота, рвота, • Диарея • Повышенная нервно-мышечная возбудимость, беспокойство или сонливость , кома, судороги, гипертензия • Отёк мозга и лёгких • Периферические отёки
 Стадия восстановления диуреза (длится до 10 -15 недель) • Увеличение диуреза и снижение массы тела • Увеличение содержания мочевины и креатинина в крови , снижения реабсорбции и фильтрации • Вялость, мышечная гипотония, гипорефлексия • Низкая плотность мочи, лейкоцитурия, цилиндрурия • Гипернатриемия и гипокалиемия • Инфекционные осложнения
Стадия восстановления диуреза (длится до 10 -15 недель) • Увеличение диуреза и снижение массы тела • Увеличение содержания мочевины и креатинина в крови , снижения реабсорбции и фильтрации • Вялость, мышечная гипотония, гипорефлексия • Низкая плотность мочи, лейкоцитурия, цилиндрурия • Гипернатриемия и гипокалиемия • Инфекционные осложнения
 Стадия исхода ОПН (длится от 6 до 24 мес. ) • Начинается с нормализации азотемии • Нормализуется сначала водно-электролитный обмен, КОС, эритропоэтическая функция • Медленно восстанавливается клубочковая фильтрация и канальцевые функции • Длительно сохраняется низкая плотность мочи (1002 -1006) и никтурия • Длительно сохраняются слабость и утомляемость • Ограничение функциональных резервов почки • Может начаться формирование ХПН
Стадия исхода ОПН (длится от 6 до 24 мес. ) • Начинается с нормализации азотемии • Нормализуется сначала водно-электролитный обмен, КОС, эритропоэтическая функция • Медленно восстанавливается клубочковая фильтрация и канальцевые функции • Длительно сохраняется низкая плотность мочи (1002 -1006) и никтурия • Длительно сохраняются слабость и утомляемость • Ограничение функциональных резервов почки • Может начаться формирование ХПН
 При подозрении на ОПН следует оценить диурез и определить плотность мочи (у большинства больных с ОПН плотность снижена)
При подозрении на ОПН следует оценить диурез и определить плотность мочи (у большинства больных с ОПН плотность снижена)
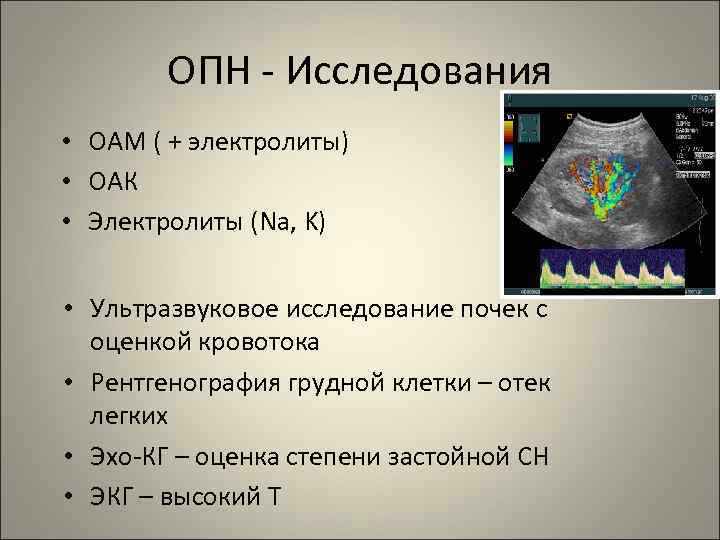 ОПН - Исследования • ОАМ ( + электролиты) • ОАК • Электролиты (Na, K) • Ультразвуковое исследование почек с оценкой кровотока • Рентгенография грудной клетки – отек легких • Эхо-КГ – оценка степени застойной СН • ЭКГ – высокий Т
ОПН - Исследования • ОАМ ( + электролиты) • ОАК • Электролиты (Na, K) • Ультразвуковое исследование почек с оценкой кровотока • Рентгенография грудной клетки – отек легких • Эхо-КГ – оценка степени застойной СН • ЭКГ – высокий Т
 Принципы лечения ОПН • • Устранение причины ОПН; Режим и профилактика осложнений Диетотерапия Восстановление ОЦК; • Обеспечение эффективного почечного кровотока; • Устранение анемии, электролитных нарушений, ацидоза, уремии; • Стимуляция собственного диуреза; • Профилактика инфекционных осложнений; • Симптоматическая терапия: Ø гипотензивные; Ø противосудорожные; Ø ферменты;
Принципы лечения ОПН • • Устранение причины ОПН; Режим и профилактика осложнений Диетотерапия Восстановление ОЦК; • Обеспечение эффективного почечного кровотока; • Устранение анемии, электролитных нарушений, ацидоза, уремии; • Стимуляция собственного диуреза; • Профилактика инфекционных осложнений; • Симптоматическая терапия: Ø гипотензивные; Ø противосудорожные; Ø ферменты;
 Показания к диализу (почечной заместительной терапии (ПЗТ): • Анурия более 24 часов или олигурия более 48 часов при прогрессивно ухудшающемся состоянии больного. • Нарастание уровня мочевины более 25 ммоль/л (у новорожденных – более 16 ммоль/л). • • Гиперкалиемия выше 6, 5 ммоль/л. Снижение щелочного резерва крови ниже 10 мэкв/л.
Показания к диализу (почечной заместительной терапии (ПЗТ): • Анурия более 24 часов или олигурия более 48 часов при прогрессивно ухудшающемся состоянии больного. • Нарастание уровня мочевины более 25 ммоль/л (у новорожденных – более 16 ммоль/л). • • Гиперкалиемия выше 6, 5 ммоль/л. Снижение щелочного резерва крови ниже 10 мэкв/л.

 • Хроническая почечная недостаточность (ХПН) – неспецифический синдром, развивающийся вследствие необратимого снижения почечных гомеостатических функций при любом тяжёлом прогрессирующем заболевании почек. У детей ХПН отличается от взрослых, т. к. осложнения и поражения других органов и систем развиваются на ранних этапах и носят более выраженный характер.
• Хроническая почечная недостаточность (ХПН) – неспецифический синдром, развивающийся вследствие необратимого снижения почечных гомеостатических функций при любом тяжёлом прогрессирующем заболевании почек. У детей ХПН отличается от взрослых, т. к. осложнения и поражения других органов и систем развиваются на ранних этапах и носят более выраженный характер.
 Согласно определению ВОЗ для ХПН характерно наблюдаемое в течение более 3 мес. : • клиренс эндогенного креатинина ниже 20 мл/мин; • концентрация сывороточного креатинина выше 0, 176 ммоль/л; • уровень мочевины выше 8, 55 ммоль/л.
Согласно определению ВОЗ для ХПН характерно наблюдаемое в течение более 3 мес. : • клиренс эндогенного креатинина ниже 20 мл/мин; • концентрация сывороточного креатинина выше 0, 176 ммоль/л; • уровень мочевины выше 8, 55 ммоль/л.
 Причины ХПН у детей: 1. Обструктивные уропатии, почечная гипоплазия, дисплазия и пиелонефрит – 36, 0 % 2. Нефротический синдром с фокальносегментарным гломерулосклерозом – 9, 4% 3. Наследственные нефропатии (поликистоз, нефронофтиз…) – 17, 3% 4. Гемолитико-уремический синдром – 4, 5%
Причины ХПН у детей: 1. Обструктивные уропатии, почечная гипоплазия, дисплазия и пиелонефрит – 36, 0 % 2. Нефротический синдром с фокальносегментарным гломерулосклерозом – 9, 4% 3. Наследственные нефропатии (поликистоз, нефронофтиз…) – 17, 3% 4. Гемолитико-уремический синдром – 4, 5%
 Клинико-синдромологическая характеристика ХПН Азотемия (уремия) • Задержка азотистых метаболитов в крови из-за снижения КФ, усиленный катаболизм, повышение в крови ММ (middle molecular). • Астения, анорексия, психоневрологические расстройства, гастроэнтероколит, перикардит, артриты. Анемия • Дефицит белка, железа, эритропоэтинов. • Кровопотери, гемолиз. • Бледность, вялость, слабость. • Дистрофические изменения в органах. • Анемический шум на сосудах.
Клинико-синдромологическая характеристика ХПН Азотемия (уремия) • Задержка азотистых метаболитов в крови из-за снижения КФ, усиленный катаболизм, повышение в крови ММ (middle molecular). • Астения, анорексия, психоневрологические расстройства, гастроэнтероколит, перикардит, артриты. Анемия • Дефицит белка, железа, эритропоэтинов. • Кровопотери, гемолиз. • Бледность, вялость, слабость. • Дистрофические изменения в органах. • Анемический шум на сосудах.
 Водно-электролитный дисбаланс • Гломерулярно-тубулярный дисбаланс, внутрипочечные нарушения транспорта электролитов. • Усиленный катаболизм. • Клинические симптомы в зависимости от превалирования гиперкалиемии, гипокальциемии, отечный синдром. Остеодистрофия • Нарушение продукции активных метаболитов витамина Д, гиперпаратиреоидизм. • Боли в костях. • Рентгенологические и морфологические проявления изменения костей. Синдром нарушения гемостаза. • Нарушения тромбообразования, реологических свойств крови. • Геморрагические проявления в различных тканях и органах.
Водно-электролитный дисбаланс • Гломерулярно-тубулярный дисбаланс, внутрипочечные нарушения транспорта электролитов. • Усиленный катаболизм. • Клинические симптомы в зависимости от превалирования гиперкалиемии, гипокальциемии, отечный синдром. Остеодистрофия • Нарушение продукции активных метаболитов витамина Д, гиперпаратиреоидизм. • Боли в костях. • Рентгенологические и морфологические проявления изменения костей. Синдром нарушения гемостаза. • Нарушения тромбообразования, реологических свойств крови. • Геморрагические проявления в различных тканях и органах.
 Иммунодефицитное состояние • Белковый дефицит • Гормональный дисбаланс, первичный и индуцированный лекарствами. • Нарушение иммунологического гомеостаза. • Частые бактериальные и вирусные инфекции (в том числе гепатит). • Септические осложнения. • Склонность к опухолевым процессам. Нарушение КОС • (типично метаболический • ацидоз) • Нарушения КФ, аммони- и ацидогенеза. • Истощение щелочного резерва. • Тошнота, рвота. • Проявления компенсаторной деятельности органов дыхания.
Иммунодефицитное состояние • Белковый дефицит • Гормональный дисбаланс, первичный и индуцированный лекарствами. • Нарушение иммунологического гомеостаза. • Частые бактериальные и вирусные инфекции (в том числе гепатит). • Септические осложнения. • Склонность к опухолевым процессам. Нарушение КОС • (типично метаболический • ацидоз) • Нарушения КФ, аммони- и ацидогенеза. • Истощение щелочного резерва. • Тошнота, рвота. • Проявления компенсаторной деятельности органов дыхания.
 Артериальная гипертензия • Усиленная продукция ренина, ангиотензина, угнетение продукции простагландинов. • Водно-электролитный дисбаланс. • Головная боль. • Гипертонические кризы. • Ретинопатия. Нарушение роста и развития • Почечный дизэмбриогенез или нефросклероз. • Нарушения гормональных воздействий. • Дефицит белка, энергии, витаминов, азотемия, ацидоз. • Гипостатура. • Отсутствие или недоразвитие вторичных половых признаков. • Уменьшение массо-ростовых показателей.
Артериальная гипертензия • Усиленная продукция ренина, ангиотензина, угнетение продукции простагландинов. • Водно-электролитный дисбаланс. • Головная боль. • Гипертонические кризы. • Ретинопатия. Нарушение роста и развития • Почечный дизэмбриогенез или нефросклероз. • Нарушения гормональных воздействий. • Дефицит белка, энергии, витаминов, азотемия, ацидоз. • Гипостатура. • Отсутствие или недоразвитие вторичных половых признаков. • Уменьшение массо-ростовых показателей.
 Стадии ХПН I (компенсированная) • Резервные возможности почек снижены (при нагрузочных пробах). • Общее состояние не нарушено. • Клинические симптомы ХПН отсутствуют, за исключением умеренной гипертензии. • CКФ = 70 -50 мл/мин; сохранено 50 -25 % нефронов I I(субкомпенсированная) • Выявляется лабильная гиперазотемия в сочетании с нарушениями парциальных ренальных функций (снижение на 50 -75%). • Возможно возникновение гиперкалиемии, ацидоза, ОПН (при дегидратации) • CКФ = 50 -30 мл/мин; сохранено менее 30 % нефронов
Стадии ХПН I (компенсированная) • Резервные возможности почек снижены (при нагрузочных пробах). • Общее состояние не нарушено. • Клинические симптомы ХПН отсутствуют, за исключением умеренной гипертензии. • CКФ = 70 -50 мл/мин; сохранено 50 -25 % нефронов I I(субкомпенсированная) • Выявляется лабильная гиперазотемия в сочетании с нарушениями парциальных ренальных функций (снижение на 50 -75%). • Возможно возникновение гиперкалиемии, ацидоза, ОПН (при дегидратации) • CКФ = 50 -30 мл/мин; сохранено менее 30 % нефронов
 III (декомпенсированная) • Отчетливо проявляются все признаки ХПН – анемия, гипертензия, остеодистрофия. • Объем почечных функций – менее 25% нормы, CКФ = 3010%, сохранено менее !0% нефронов • Наблюдается нарушение КОС и водно-электролитного обмена. IV(терминальная, диализная): уремия • Остаточная функция почек менее 5%, CКФ менее 10%, сохранено менее 5% нефронов. • Отмечаются слабость, анорексия, тошнота, сердечная недостаточность, желудочно-кишечные кровотечения, гипертензия, кома. • Усугубляются азотемия, электролитные нарушения, ацидоз, анемизация.
III (декомпенсированная) • Отчетливо проявляются все признаки ХПН – анемия, гипертензия, остеодистрофия. • Объем почечных функций – менее 25% нормы, CКФ = 3010%, сохранено менее !0% нефронов • Наблюдается нарушение КОС и водно-электролитного обмена. IV(терминальная, диализная): уремия • Остаточная функция почек менее 5%, CКФ менее 10%, сохранено менее 5% нефронов. • Отмечаются слабость, анорексия, тошнота, сердечная недостаточность, желудочно-кишечные кровотечения, гипертензия, кома. • Усугубляются азотемия, электролитные нарушения, ацидоз, анемизация.
 Основные проявления ХПН • • • Артериальная гипертензия Анемия Поражение сердца (перикардит) Гиперкалиемия (рвота, боли в конечностях, животе) Поражение костей (остеодитрофия) Интоксикация (уремия) Ацидоз (одышка, снижение аппетита) Повреждение нервной системы Кровоточивость Задержка роста
Основные проявления ХПН • • • Артериальная гипертензия Анемия Поражение сердца (перикардит) Гиперкалиемия (рвота, боли в конечностях, животе) Поражение костей (остеодитрофия) Интоксикация (уремия) Ацидоз (одышка, снижение аппетита) Повреждение нервной системы Кровоточивость Задержка роста
 Направления лечения больных с ХПН: • Рациональное питание В I-ой стадии белок можно не ограничивать. Далее – малобелковая. Во II-ой снизить на 50%. В III-ей – диета Джованетти (Б – 0, 6 г/кг, Na 200 мг/сут. ); Na под контролем уровня в крови и А/Д. Контроль концентрации К.
Направления лечения больных с ХПН: • Рациональное питание В I-ой стадии белок можно не ограничивать. Далее – малобелковая. Во II-ой снизить на 50%. В III-ей – диета Джованетти (Б – 0, 6 г/кг, Na 200 мг/сут. ); Na под контролем уровня в крови и А/Д. Контроль концентрации К.
 Лечение ХПН: • Применение препаратов Са и витамина Д; • Применение рекомбинантного гормона роста человека • Применение рекомбинантного человеческого эритропоэтина, препаратов железа • Применение гипотензивных средств • Средства, улучшающие почечный кровоток, снижающие азотемию: эуфиллин; курантил; трентал; салуретики; леспенефрил; кофитол.
Лечение ХПН: • Применение препаратов Са и витамина Д; • Применение рекомбинантного гормона роста человека • Применение рекомбинантного человеческого эритропоэтина, препаратов железа • Применение гипотензивных средств • Средства, улучшающие почечный кровоток, снижающие азотемию: эуфиллин; курантил; трентал; салуретики; леспенефрил; кофитол.
 Показания к заместительной терапии: Ø Клиренс креатинина ниже 10 мл/мин * 1, 73 м 2; Ø концентрация креатинина выше 0, 7 ммоль/л; Ø содержание мочевины выше 25 ммоль/л; Ø выраженный электролитный дисбаланс; Ø гипертензионный синдром; Ø отсутствие эффекта от консервативной терапии.
Показания к заместительной терапии: Ø Клиренс креатинина ниже 10 мл/мин * 1, 73 м 2; Ø концентрация креатинина выше 0, 7 ммоль/л; Ø содержание мочевины выше 25 ммоль/л; Ø выраженный электролитный дисбаланс; Ø гипертензионный синдром; Ø отсутствие эффекта от консервативной терапии.
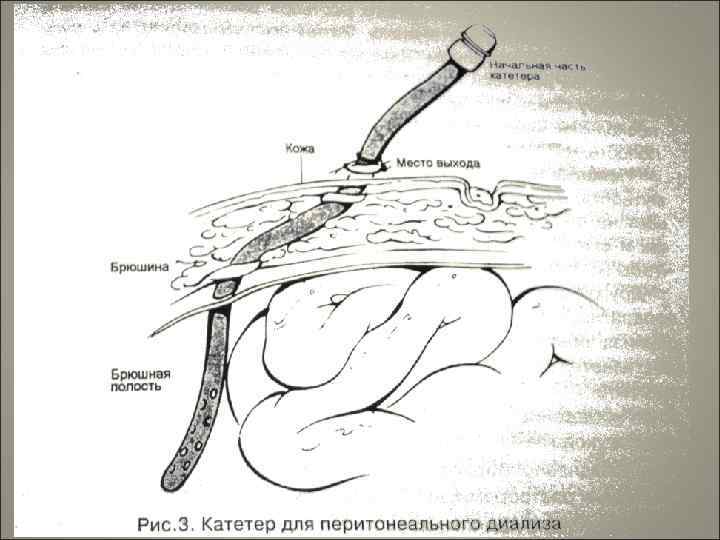
 Методы лечения ХПН Диализ Гемодиализ Перитонеальный диализ Трансплантация почки
Методы лечения ХПН Диализ Гемодиализ Перитонеальный диализ Трансплантация почки
 Показания к трансплантации почки: • Рост более 70 см, вес – более 7 кг • Донор совместим с реципиентом по группе крови, имеет отсутствие цитолиза при совмещении лимфоцитов донора и сыворотки реципиента • Совпадение генов главного локуса гистосовместимости HLA
Показания к трансплантации почки: • Рост более 70 см, вес – более 7 кг • Донор совместим с реципиентом по группе крови, имеет отсутствие цитолиза при совмещении лимфоцитов донора и сыворотки реципиента • Совпадение генов главного локуса гистосовместимости HLA


