Кровообращение.ppt
- Количество слайдов: 73

Системное кровообращение к. м. н. , доцент Сорокин О. В. Кафедра нормальной физиологии НГМУ

План лекции Структурно-функциональная классификация отделов сосудистого русла. Гладкие миоциты сосудов Физиологические параметры кровотока Артериальное давление Микроциркуляция Лимфатическая система

Анатомическая классификация артерии, артериолы, капилляры, венулы, вены, межсосудистые анастомозы, микроциркуляторное русло гематические барьеры (например, гематоэнцефалический).
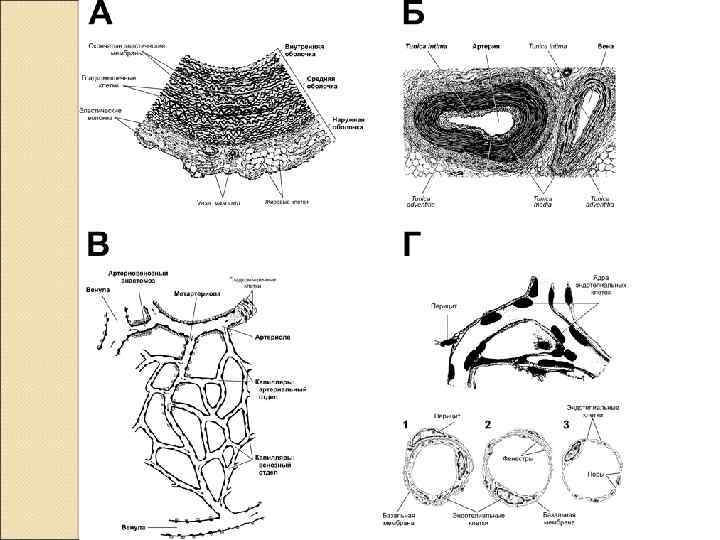
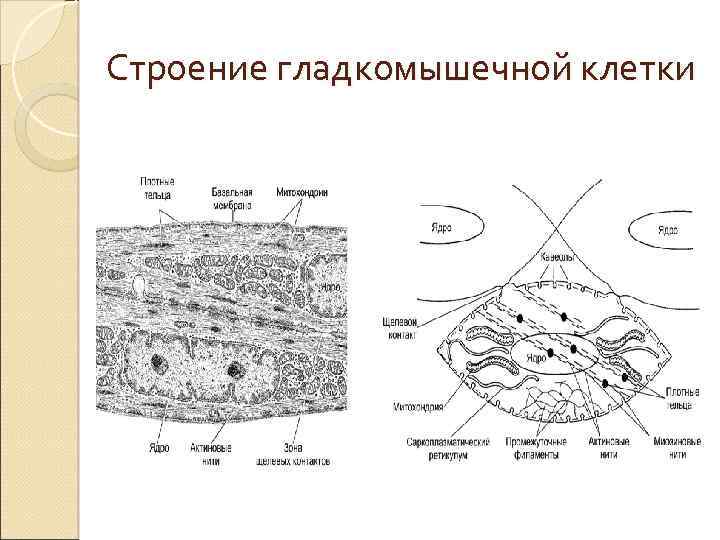
Строение гладкомышечной клетки

Сократительный аппарат ГМК Актин (тонкие нити) фиксирован к потным тельцам (аналоги Z-полосок) Сборка миозиновых (толстых) нитей постоянно de novo Депо Ca 2+ - саркоплазматический ретикулум и кавеолы (аналог Тсистемы) Щелевые контакты - нексусы

Типы гладких миоцитов Висцеральные ГМК присутствуют в стенке полых органов пищеварительной, дыхательной, выделительной и половой систем. Многочисленные щелевые контакты компенсируют сравнительно бедную вегетативную иннервацию висцеральных ГМК, обеспечивая вовлечение всех ГМК в процесс сокращения. Сокращение ГМК медленное, волнообразное. ГМК кровеносных сосудов. Сокращение ГМК сосудистой стенки опосредуют иннервация и гуморальные факторы. ГМК радужной оболочки имеют нейроэктодермальное происхождение. Они формируют мышцы, расширяющие и суживающие зрачок. Мышцы получают вегетативную иннервацию. Двигательные нервные окончания подходят к каждой ГМК.

Тонические и фазные ГМК. В тонических ГМК агонисты вызывают постепенную деполяризацию мембраны (ГМК пищеварительного тракта). Фазные ГМК (vas deferens) генерируют ПД и имеют относительно быстрые скоростные характеристики.
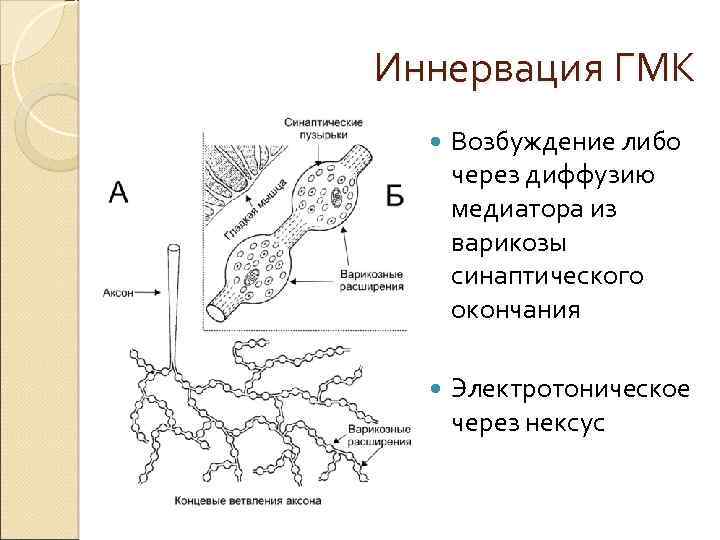
Иннервация ГМК Возбуждение либо через диффузию медиатора из варикозы синаптического окончания Электротоническое через нексус

Особенности механизма сокращения Актомиозиновый хемомеханический преобразователь Низкая АТФазная активность миозина Лабильности миозиновых нитей (их постоянная сборка и разборка при сокращении и расслаблении) Увеличение содержания Ca 2+ в миоплазме — ключевое событие для сокращения ГМК 2 механизма активации Са каналов – возбуждение и лиганд рецепторов рианодина кальциевых депо Кальмодулин (аналог тропонина С поперечнополосатой мышечной ткани)

Другие особенности сокращения ГМК Двусторонняя полярность поперечных мостиков головок миозина (вектор силы в двух направлениях). Более высокая протяжённость взаимодействия актина и миозина (возможность укорочения на 80%, у скелетной мышцы -30%) Запирательный феномен (интенсивность миозинкиназной и миозинфосфатазной ферментных систем) – длительное тоническое сокращение
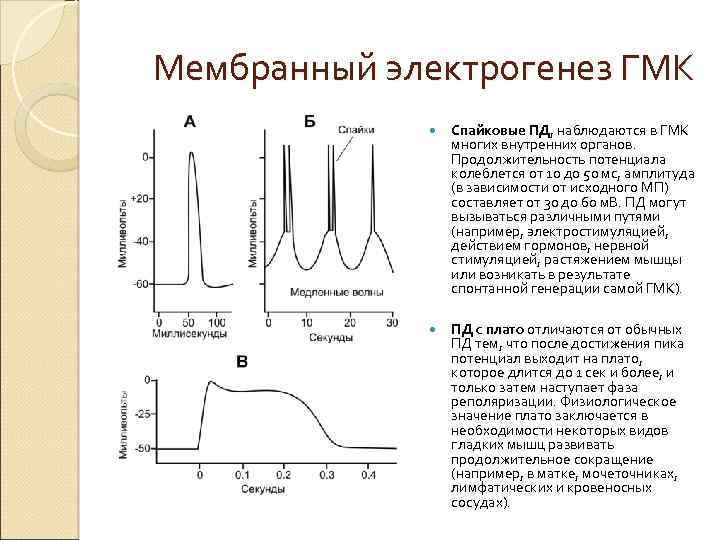
Мембранный электрогенез ГМК Спайковые ПД, наблюдаются в ГМК многих внутренних органов. Продолжительность потенциала колеблется от 10 до 50 мс, амплитуда (в зависимости от исходного МП) составляет от 30 до 60 м. В. ПД могут вызываться различными путями (например, электростимуляцией, действием гормонов, нервной стимуляцией, растяжением мышцы или возникать в результате спонтанной генерации самой ГМК). ПД с плато отличаются от обычных ПД тем, что после достижения пика потенциал выходит на плато, которое длится до 1 сек и более, и только затем наступает фаза реполяризации. Физиологическое значение плато заключается в необходимости некоторых видов гладких мышц развивать продолжительное сокращение (например, в матке, мочеточниках, лимфатических и кровеносных сосудах).

Особенности ПД ГМК Ионный механизм ПД. Ключевую роль в возникновении и развитии ПД играет не Na+‑каналы, а потенциалозависимые Ca 2+‑каналы. Спонтанная электрическая активность. Некоторые гладкие мышцы способны самовозбуждаться в отсутствие внешних стимулов, что связано с медленными постоянными колебаниями МП (медленные ритмические волны). Если медленные волны достигают пороговой величины — свыше – 35 м. В, то они вызывают ПД, которые, распространяясь по мембранам ГМК, вызывают сокращения. Это дало основание назвать медленные ритмические волны пейсмейкерными волнами.

Сокращение и расслабление ГМК Сокращение. При связывании Ca 2+ с кальмодулином (аналог тропонина С поперечнополосатой мышечной ткани) происходит фосфорилирование лёгкой цепи миозина при помощи киназы лёгких цепей — сигнал для сборки миозиновых нитей и их последующего взаимодействия с тонкими нитями. Фосфорилированный (активный) миозин прикрепляется к актину, головки миозина изменяют свою конформацию, и совершается одно гребковое движение, т. е. втягивание актиновых миофиламентов между миозиновыми. В результате гидролиза АТФ разрушаются актин–миозиновые связи, головки миозина восстанавливают свою конформацию и готовы к образованию новых поперечных мостиков. Продолжающаяся стимуляция ГМК поддерживает формирование новых миозиновых миофиламентов и вызывает дальнейшее сокращение клетки. Таким образом, сила и продолжительность сокращения ГМК определяется концентрацией свободного Са 2+, окружающего миофиламенты.

Последовательность этапов сокращения и расслабления ГМК сигнал — повышение концентрации ионов Ca 2+ в саркоплазме — связывание Ca 2+с кальмодулином — фосфорилирование лёгких цепей миозина и сборка миозиновой нити — соединение миозина с актином, сокращение — дефосфорилирование миозина фосфатазами — удаление Ca 2+ из саркоплазмы — расслабление или удерживаемое запирательным механизмом сокращение.

физиологические свойства гладких мышц 1. 2. 3. 4. 5. 6. 7. Обладают автоматизмом Имеют пластический тонус Имеют медленную деполяризацию и длительный период абсолютной рефрактерности Сокращаются в ответ на растяжение Способны к длительным тоническим сокращениям Обладают высокой чувствительностью к химическим, фармакологическим, эндогенным и экзогенным биологически активным веществам В значительной степени управляемы лекарственными средствами

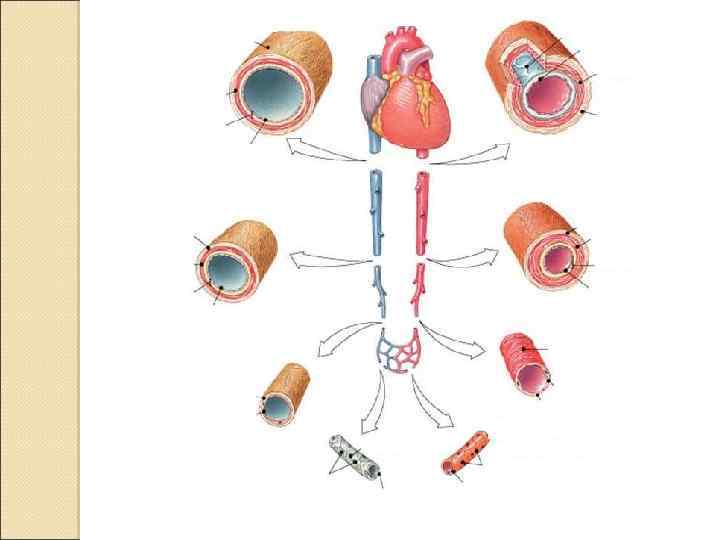
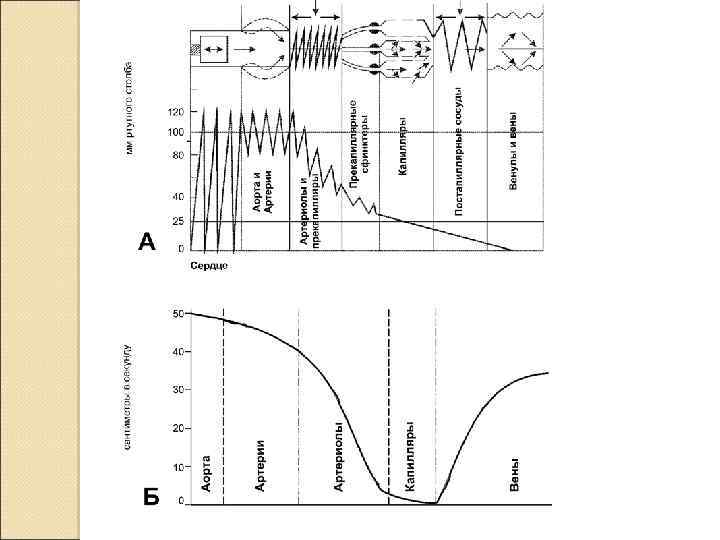
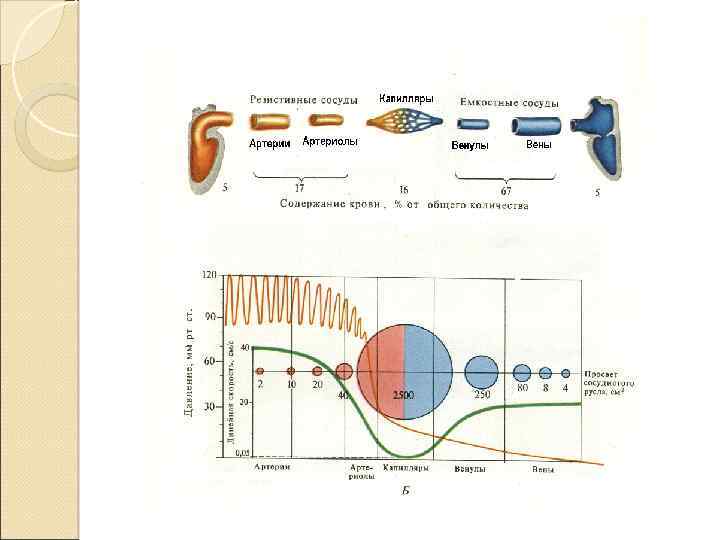
Функциональная классификация сосудов амортизирующие (артерии), резистивные (концевые артерии и артериолы), прекапиллярные сфинктеры (концевой отдел прекапиллярных артериол), обменные (капилляры и венулы), ёмкостные (вены), шунтирующие (артериовенозные анастомозы).

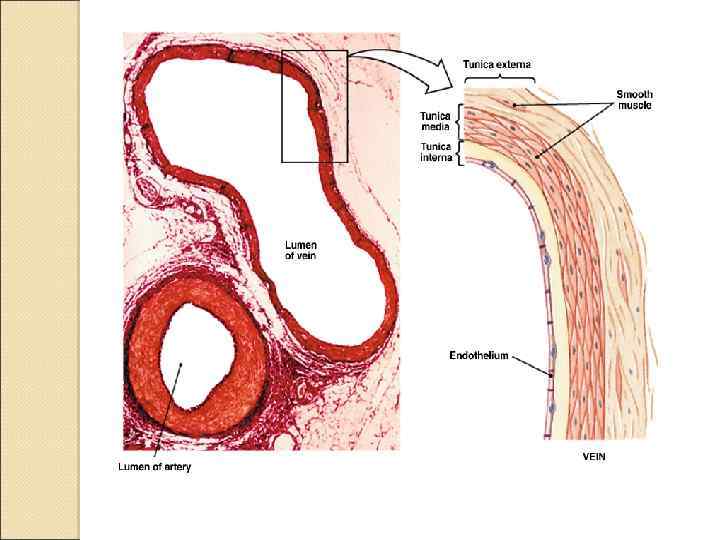
Артерии Кровеносные сосуды, транспортирующие кровь от сердца. ◦ Магистральные артерии эластического типа (амортизируют систолический выброс). ◦ Периферические артерии мышечного типа (распределительные сосуды), способны изменять величину просвета, а следовательно, скорость кровотока и распределение крови в сосудистом русле.

Артериолы Артерии мышечного типа переходят в артериолы — короткие сосуды, имеющие важное значение для регуляции АД. ◦ Терминальные артериолы. В месте отхождения от терминальной артериолы капилляра обычно располагается скопление циркулярно ориентированных ГМК, образующих прекапиллярный сфинктер (единственная структура капиллярной сети, содержащая ГМК).

Капилляры Самые мелкие сосуды, состоящие из эндотелия и базальной мембраны и соединяющие артериальное венозное сосудистое русло. Капилляры участвуют в обмене веществ между кровью и тканями. Общая обменная поверхность (поверхность капилляров и венул) составляет не менее 1000 м 2, а в пересчёте на 100 г ткани — 1, 5 м 2. Средний их диаметр составляет 5 -10 мкм. В совокупности сосуды (от артериол до венул включительно) образуют структурнофункциональную единицу сердечно-сосудистой системы — терминальное, или микроциркуляторное русло.

Интересные факты о капилляре Общая площадь поперечных сечений капилляров — 50 м², это в 25 раз больше поверхности тела. В теле человека насчитывается 100 -160 млд. капилляров. Суммарная длина капилляров среднестатистического взрослого человека составляет приблизительно 100000 км. Общая длина капилляров превышает двойной периметр Земли, т. е. капиллярами взрослого человека можно 2 с лишним раза обернуть Землю через её центр.

Виды капилляров Капилляры с непрерывным эндотелием — наиболее распространённый тип. Диаметр их просвета менее 10 мкм. Эндотелиальные клетки связаны при помощи плотных контактов, содержат множество пиноцитозных пузырьков, участвующих в транспорте метаболитов между кровью и тканями. Капилляры этого типа характерны для мышц и лёгких. ◦ Барьеры. Частный случай капилляров с непрерывным эндотелием — капилляры, формирующие гематоэнцефалический и гематотимический барьеры. Для эндотелия капилляров барьерного типа характерно умеренное количество пиноцитозных пузырьков и плотные межэндотелиальные контакты. Капилляры с фенестрированным эндотелием присутствуют в капиллярных клубочках почки, эндокринных железах, ворсинках кишки, в экзокринной части поджелудочной железы. Фенестра — истончённый участок эндотелиальной клетки диаметром 50– 80 нм. Предполагают, что фенестры облегчают транспорт веществ через эндотелий. Наиболее чётко фенестры видны на электронограммах капилляров почечных телец. Капилляр с прерывистым эндотелием называют также капилляром синусоидного типа, или синусоидом. Подобный тип капилляров присутствует в кроветворных органах, состоит из эндотелиальных клеток с щелями между ними и прерывистой базальной мембраны.

Микроциркуляторное русло артериолы - метартериолы (терминальные артериолы) - анастомозирующие между собой истинные капилляры, образующие сеть - венулы. В местах отделения капилляров от метартериолы имеются прекапиллярные сфинктеры, контролирующие локальный объём крови, проходящий через истинные капилляры. Артериовенозные анастомозы, связывающие артериолы непосредственно с венулами или мелкие артерии с мелкими венами (играют важную роль в терморегуляции ).
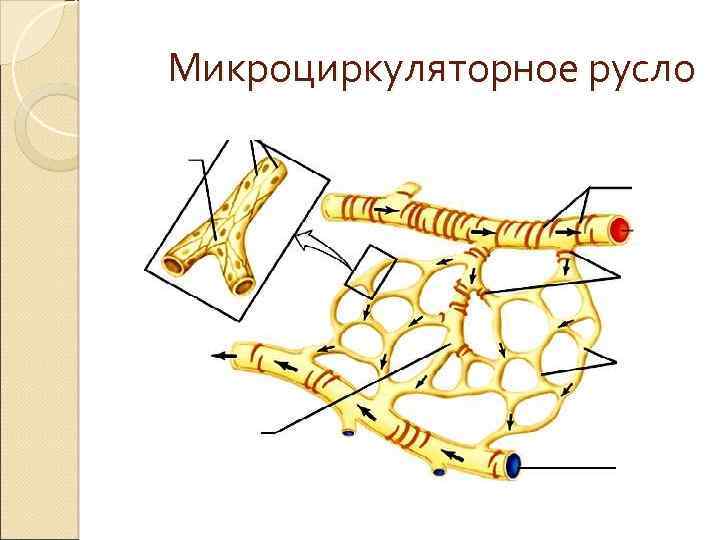
Микроциркуляторное русло

Венулы принимают кровь из капилляров и постепенно собираются в вены. имеют прямое отношение к течению воспалительных реакций. Через их стенку при воспалении проходят массы лейкоцитов (диапедез) и плазма. Кровь из капиллярной сети последовательно поступает в посткапиллярные, собирательные и мышечные венулы. ◦ Посткапиллярная венула. Венозная часть капилляров плавно переходит в посткапиллярную венулу. Её диаметр может достигать 30 мкм. Гистамин (через гистаминовые рецепторы) вызывает резкое увеличение проницаемости эндотелия посткапиллярных венул, что приводит к отёку окружающих тканей. ◦ Собирательная венула. Посткапиллярные венулы впадают в собирательную венулу. ◦ Мышечная венула. Собирательные венулы впадают в мышечные венулы диаметром до 100 мкм. Название сосуда — мышечная венула — определяет присутствие ГМК.

Вены Сосуды, по которым кровь оттекает от органов и тканей к сердцу. Более 60% объёма циркулирующей крови находится в венах. Давление в венах низкое, стенка тонкая, однако мышечного слоя достаточно, чтобы вены могли активно участвовать в реакциях перераспределения крови между различными тканями и органами. Некоторые вены имеют клапаны. ◦ Клапаны. Вены, особенно конечностей, имеют клапаны, пропускающие кровь только по направлению к сердцу. Соединительная ткань образует структурную основу створок клапанов, а вблизи их фиксированного края располагаются ГМК. В целом клапаны можно рассматривать как складки интимы (внутренней оболочки).
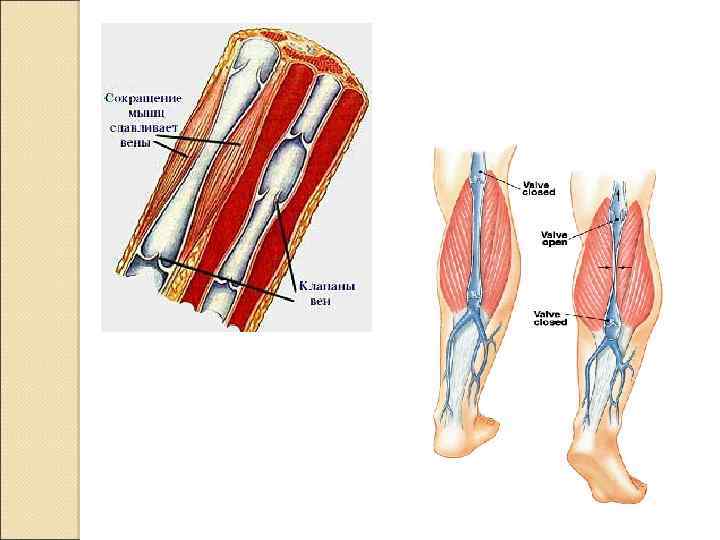

Возврат крови к сердцу 1. Кинетическая энергия систолы. 2. Присасывающее действие грудной клетки и сердца. 3. Тонус сосудистой мышечной стенки. 4. Сокращения скелетной мускулатуры периферический мышечный насос 5. Венозные клапаны, препятствующие обратному току крови.
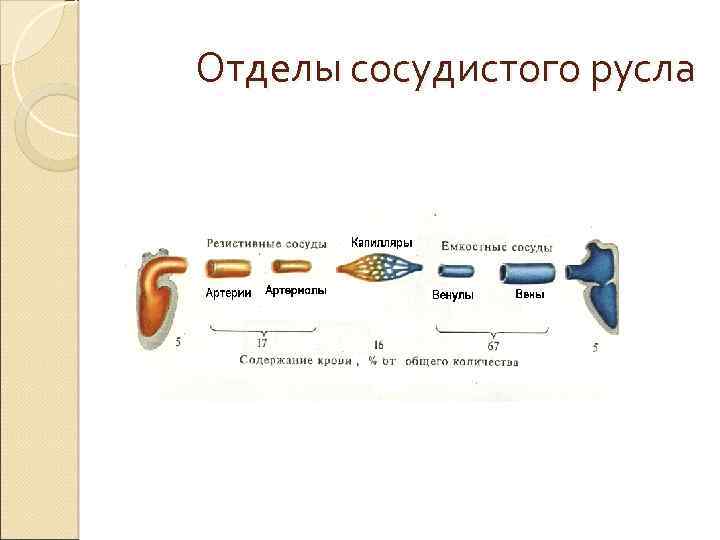
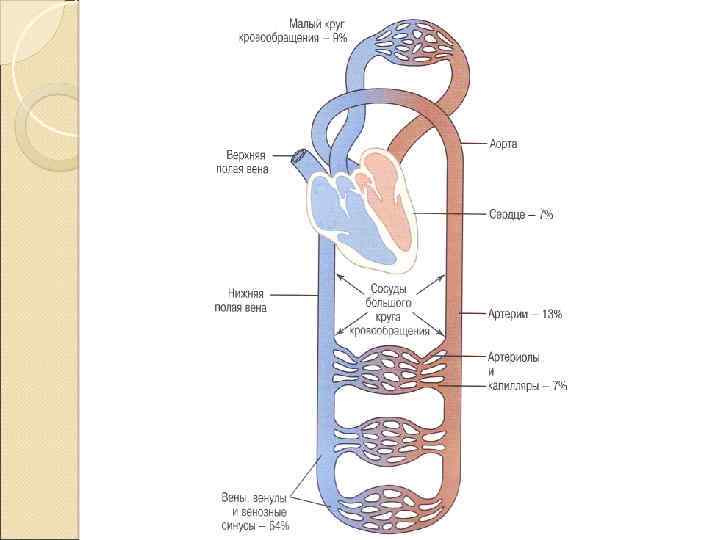
Отделы сосудистого русла

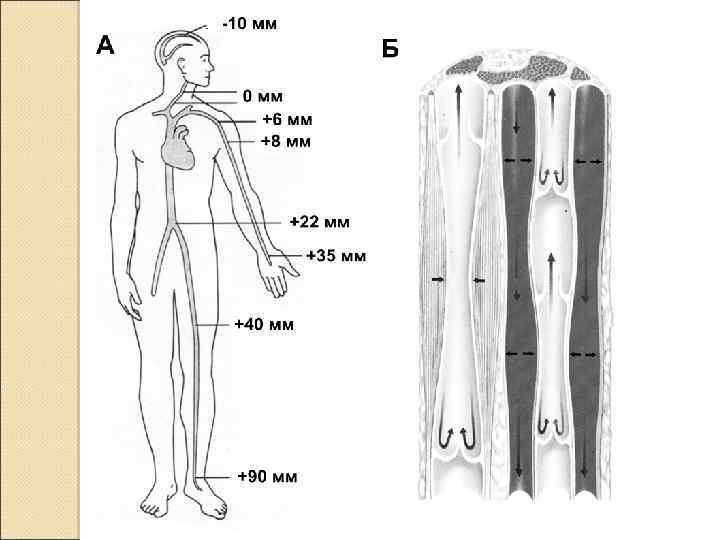
Физиологические параметры кровотока Систолическое давление — максимальное давление, достигаемое в артериальной системе во время систолы (120 мм рт. ст). Диастолическое давление — минимальное давление, возникающее во время диастолы в большом круге кровообращения (80 мм рт. ст). Пульсовое давление. Разность между систолическим и диастолическим давлением называют пульсовым давлением. Среднее артериальное давление (САД) ориентировочно оценивают по формуле: ◦ САД = [систолическое АД + 2(диастолическое АД)]/3 ◦ Среднее АД в аорте (90– 100 мм рт. ст. ) по мере разветвления артерий постепенно понижается. В концевых артериях и артериолах давление резко падает (в среднем до 35 мм рт. ст. ), а затем медленно снижается до 10 мм рт. ст. в крупных венах
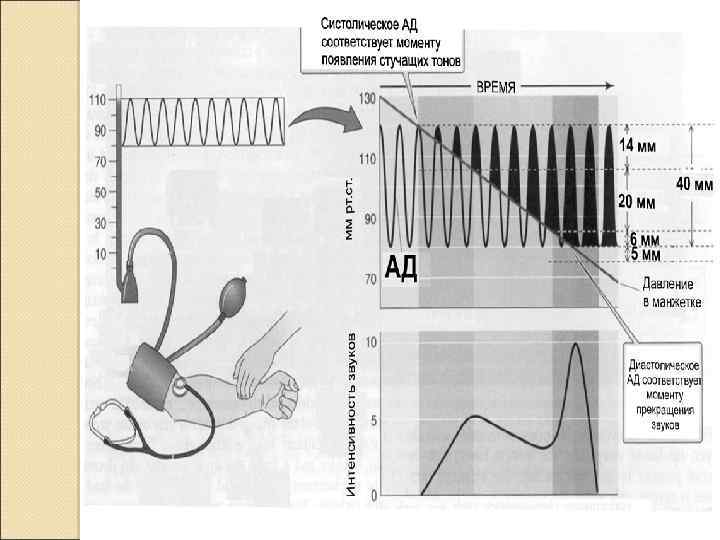

Условия создания давления Нагнетательная работа сердца (формирует артерио-венозную разницу давлений) Эластические свойства крупных сосудов (поддерживают среднее давление на постоянном уровне) Наличие периферического сопротивления (препятствует току крови и увеличивает давление в системе)
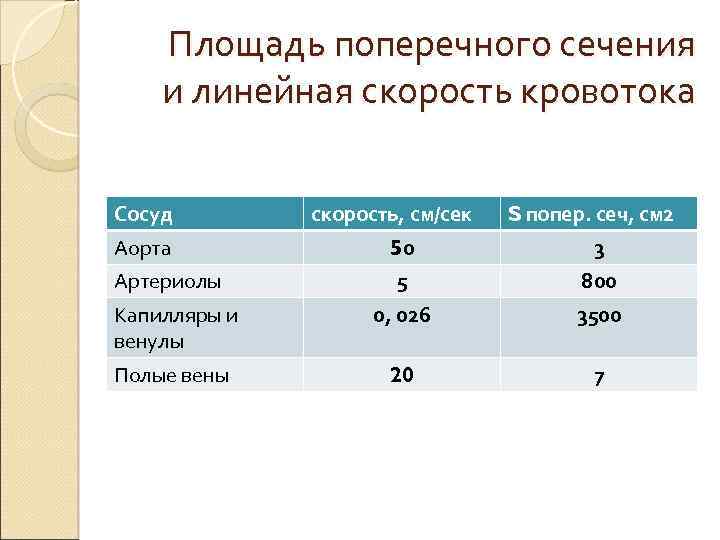
Площадь поперечного сечения и линейная скорость кровотока Сосуд скорость, см/сек S попер. сеч, см 2 Аорта 50 3 Артериолы 5 800 0, 026 3500 20 7 Капилляры и венулы Полые вены

Линейная скорость кровотока Линейная скорость - скорость движения крови. Линейная скорость зависит от общей ширины данного отдела сосудистого русла, и отражает величину просвета сосудов.

Физиологические параметры кровотока Объёмная скорость кровотока (мм/ мин; л/мин). Общий кровоток у взрослого человека в состоянии покоя — около 5000 мл/мин. Именно это количество крови выкачивается сердцем каждую минуту, поэтому его называют также сердечным выбросом. Скорость кровообращения (скорость кругооборота крови) при ЧСС 70 -80/мин – 20 -23 сек (27 систол). 1/5 – малый круг, 4/5 – большой круг. Сосудистая ёмкость. Размеры сосудистых сегментов определяют их сосудистую ёмкость. Артерии содержат около 10% общего количества циркулирующей крови, капилляры — около 5%, венулы и небольшие вены — примерно 54% и большие вены — 21%. Камеры сердца вмещают остающиеся 10%. Венулы и небольшие вены обладают большой ёмкостью, что делает их эффективным резервуаром, способным накапливать большие объёмы крови.

Объемная скорость кровотока Объемный кровоток – количество крови, которое протекает по отдельному региону

Движение крови

Потоки крови Ламинарный поток. Движение крови в кровеносных сосудах можно представить как ламинарное (т. е. обтекаемое, с параллельным течением слоёв). Слой, прилежащий к сосудистой стенке, практически неподвижен. Следующий слой движется с небольшой скоростью, в слоях ближе к центру сосуда скорость движения нарастает, а в центре потока максимальна. Ламинарное движение сохраняется до достижения некоторой критической скорости. Выше критической скорости ламинарный поток становится турбулентным (вихревым). Ламинарное движение бесшумно, турбулентное движение порождает звуки, при должной интенсивности слышимые стетофонендоскопом. Турбулентный поток. Возникновение турбулентности зависит от скорости потока, диаметра сосуда и вязкости крови. Сужение артерии увеличивает скорость кровотока через место сужения, создаёт турбулентность и звуки ниже места сужения. Примеры шумов, воспринимаемых над стенкой артерии, — шумы над участком сужения артерии, вызванным атеросклеротической бляшкой, и тоны Короткова при измерении АД. При анемии наблюдают турбулентность в восходящей аорте вследствие снижения вязкости крови, отсюда и систолический шум.

Формула Пуазейля. Соотношение между током жидкости в длинной узкой трубке, вязкостью жидкости, радиусом трубки и сопротивлением определяется по формуле Пуазейля: где R — сопротивление трубки, h — вязкость протекающей жидкости, L — длина трубки, r — радиус трубки. Так как сопротивление обратно пропорционально четвёртой степени радиуса, то в организме кровоток и сопротивление существенно меняются в зависимости от небольших изменений калибра сосудов. Например, кровоток через сосуды удваивается при увеличении их радиуса только на 19%. Когда радиус увеличивается в 2 раза, то сопротивление уменьшается на 6% от исходного уровня. Эти выкладки позволяют понять, почему органный кровоток столь эффективно регулируется минимальными изменениями просвета артериол и почему вариации диаметра артериол оказывают такой сильный эффект на системное АД.
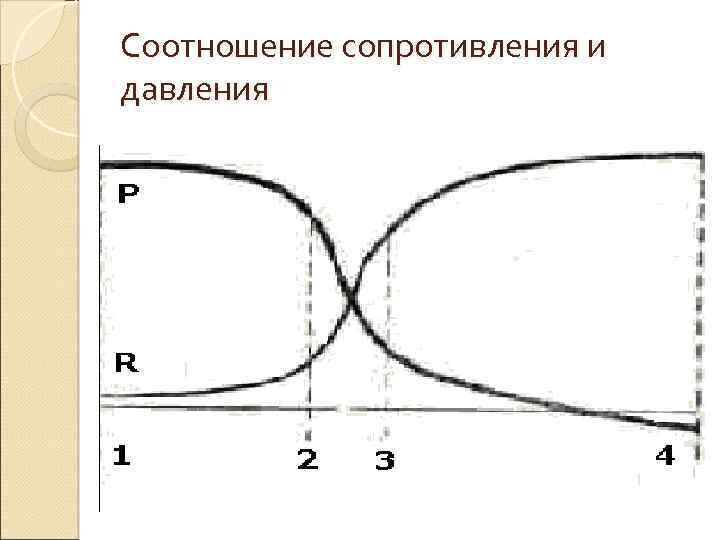
Соотношение сопротивления и давления
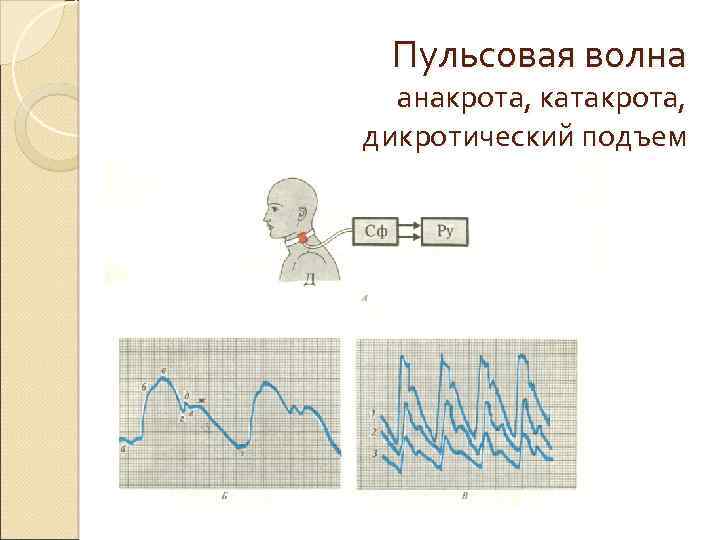
Пульсовая волна анакрота, катакрота, дикротический подъем

Микроциркуляторная единица Структурно-функциональная единица ССС концевые (терминальные) артериолы — метартериолы — прекапиллярные сфинктеры — капилляры — венулы Функциональное подразделение: ◦ резистивные, ◦ обменные, ◦ шунтирующие и ◦ ёмкостные

Резистивные сосуды МЦР Резистивные прекапиллярные сосуды: мелкие артерии, терминальные артериолы, метартериолы и прекапиллярные сфинктеры. Прекапиллярные сфинктеры регулируют функции капилляров, отвечая за: ◦ ◦ ◦ количество открытых капилляров, распределение капиллярного кровотока, скорость капиллярного кровотока, эффективную поверхность капилляров, среднее расстояние для диффузии. Резистивные посткапиллярные сосуды: мелкие вены и венулы, содержащие в своей стенке ГМК. Поэтому, несмотря на небольшие изменения в сопротивлении, они оказывают заметное воздействие на капиллярное давление. Соотношение прекапиллярного к посткапиллярному сопротивлению определяет величину капиллярного гидростатического давления

Другие отделы МЦР Обменные сосуды. Эффективный обмен между кровью и внесосудистым окружением происходит через стенку капилляров и венул. Наибольшая интенсивность обмена наблюдается на венозном конце обменных сосудов, потому что они более проницаемы для воды и растворов. Шунтирующие сосуды — артериовенозные анастомозы и магистральные капилляры. В коже шунтирующие сосуды участвуют в регуляции температуры тела. Ёмкостные сосуды — небольшие вены, обладающие высокой степенью податливости.

Скорость кровотока На артериальном участке капилляра скорость кровотока составляет 4– 5 мм/с, в венозном участке капилляра — 2– 3 мм/с. Эритроциты продвигаются через капилляры поодиночке, меняя свою форму из-за узкого просвета сосудов. Скорость движения эритроцитов — около 1 мм/с

Прерывистый кровоток (мерцание капилляров) Состояние прекапиллярных сфинктеров и метартериол, которые периодически сокращаются и расслабляются. Период сокращения или расслабления может занимать от 30 с до нескольких минут. Такие фазные сокращения — результат ответной реакции ГМК сосудов на локальные химические, миогенные и нейрогенные влияния. Наиболее важный фактор, ответственный за степень открытия или закрытия метартериол и капилляров, — концентрация кислорода в тканях. Если содержание кислорода в ткани уменьшается, то частота прерывистых периодов кровотока возрастает. Метаболическая ауторегуляция

Перенос веществ через гистогематический барьер Неполярные (жирорастворимые) вещества и мелкие незаряженные молекулы (O 2, CO 2, NH 3 и вода) могут диффундировать непосредственно через стенку капилляров, без необходимости движения через поры. Скорость их диффузии через стенку капилляра во много раз выше скорости транспорта полярных молекул. Полярные вещества (например, ионы Na+, K+, Cl–, Ca 2+; различные небольшие, но полярные метаболиты, а также сахара, нуклеотиды, макромолекулы белка и нуклеиновых кислот) сами по себе не проникают через мембраны, для их транспорта необходимы переносчики и ионные каналы.

Диффузия – 60 л/минуту – жирорастворимые в-ва, О 2, СО 2 Q = S DK (С 1 -С 2) /T S- площадь ткани, DK- диффузионный коэффициент газа, С 1 -С 2 -градиент концентрации, Т - толщина барьера ткани.

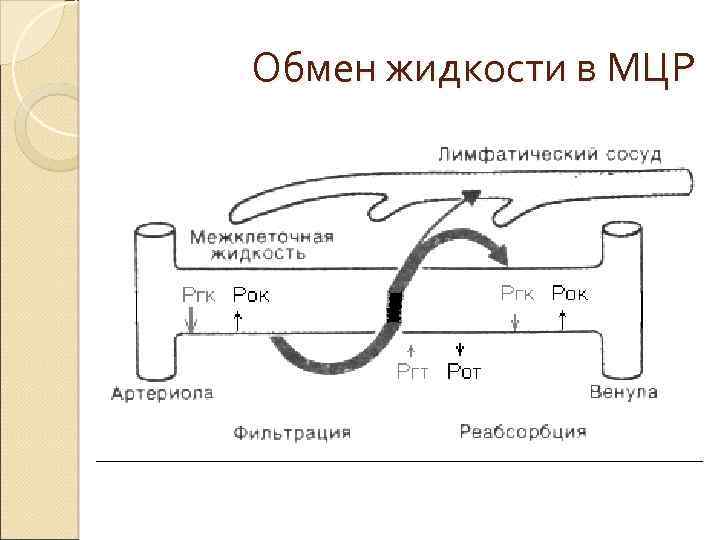
Транскапиллярное движение жидкости V — объём жидкости, проходящей через стенку капилляра за 1 мин; Kf — коэффициент фильтрации; P 1 — гидростатическое давление в капилляре; P 2 — гидростатическое давление в интерстициальной жидкости; P 3 — онкотическое давление в плазме; P 4 — онкотическое давление в интерстициальной жидкости. Коэффициент капиллярной фильтрации (Kf) — объём жидкости, фильтруемой за 1 мин 100 г ткани при изменении давления в капилляре в 1 мм рт. ст. Kf отражает состояние гидравлической проводимости и поверхности капиллярной стенки
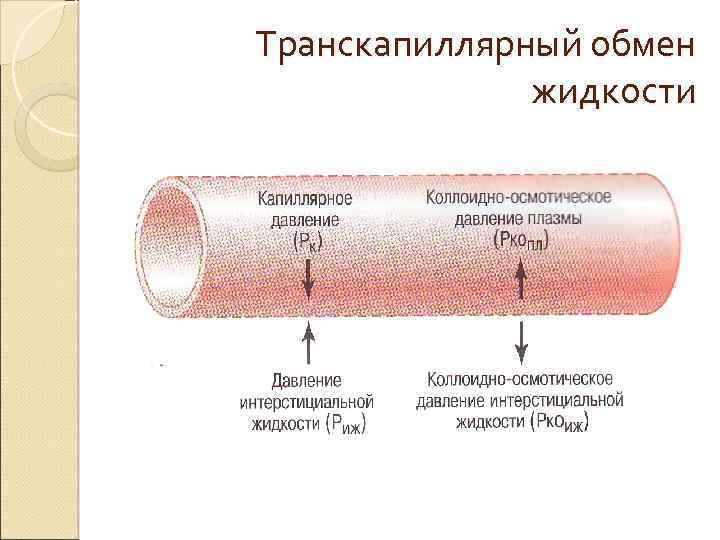
Транскапиллярный обмен жидкости

Капиллярное гидростатическое давление Основной фактор контроля транскапиллярного движения жидкости — ◦ определяется АД, ◦ периферическим венозным давлением, ◦ прекапиллярным и посткапиллярным сопротивлением. На артериальном конце капилляра гидростатическое давление составляет 30– 40 мм рт. ст. , а на венозном — 10– 15 мм рт. ст. Повышение артериального, периферического венозного давления и посткапиллярного сопротивления или уменьшение прекапиллярного сопротивления будут увеличивать капиллярное гидростатическое давление.
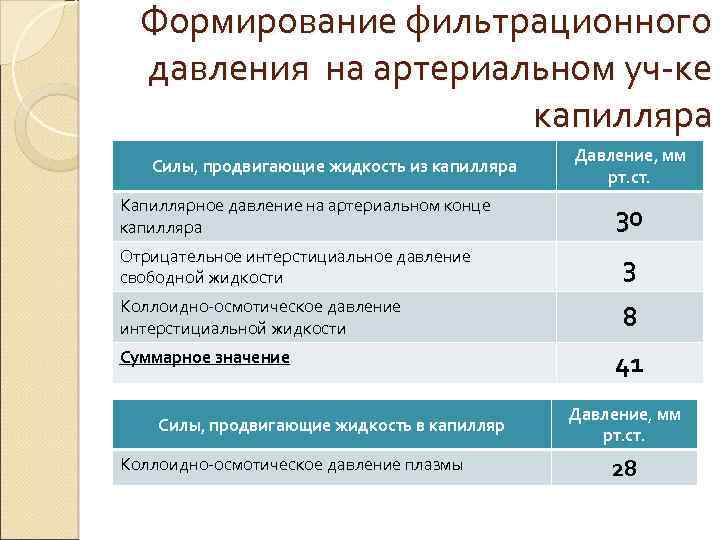
Формирование фильтрационного давления на артериальном уч-ке капилляра Силы, продвигающие жидкость из капилляра Капиллярное давление на артериальном конце капилляра Давление, мм рт. ст. 30 Отрицательное интерстициальное давление свободной жидкости 3 Коллоидно-осмотическое давление интерстициальной жидкости 8 Суммарное значение Силы, продвигающие жидкость в капилляр Коллоидно-осмотическое давление плазмы 41 Давление, мм рт. ст. 28
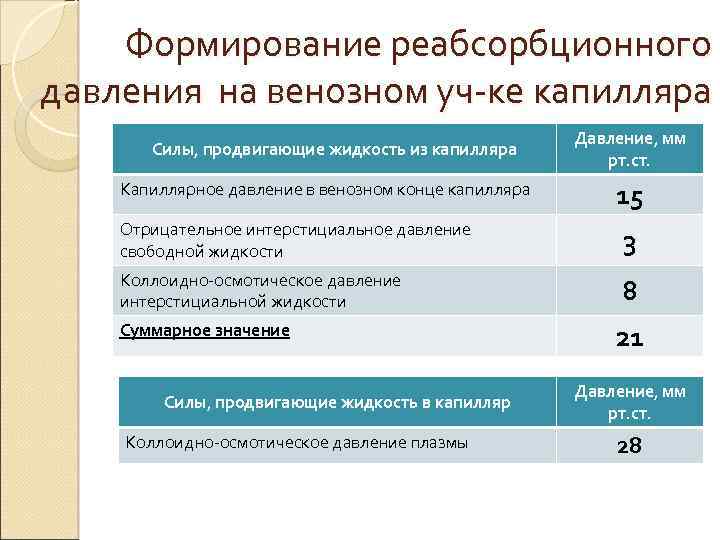
Формирование реабсорбционного давления на венозном уч-ке капилляра Силы, продвигающие жидкость из капилляра Капиллярное давление в венозном конце капилляра Давление, мм рт. ст. 15 Отрицательное интерстициальное давление свободной жидкости 3 Коллоидно-осмотическое давление интерстициальной жидкости 8 Суммарное значение Силы, продвигающие жидкость в капилляр Коллоидно-осмотическое давление плазмы 21 Давление, мм рт. ст. 28
Обмен жидкости в МЦР
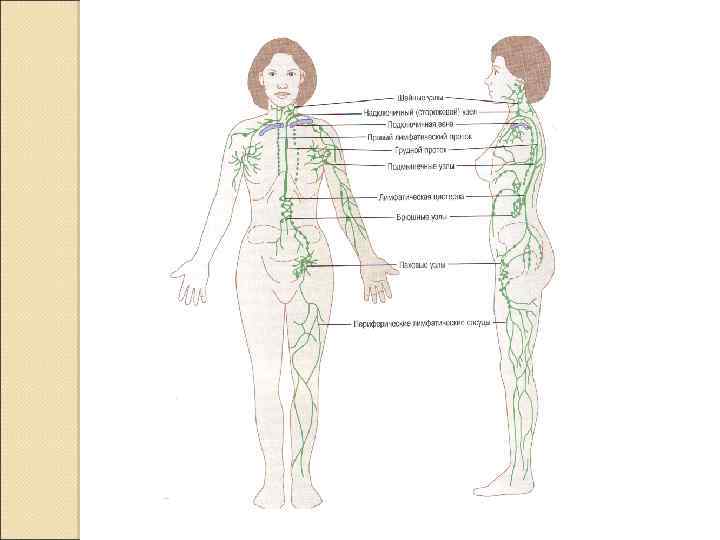

Лимфатические сосуды и узлы Дренаж интерстиция Возврат в кровь белка Фильтрация жидкости (удаление бактерий)
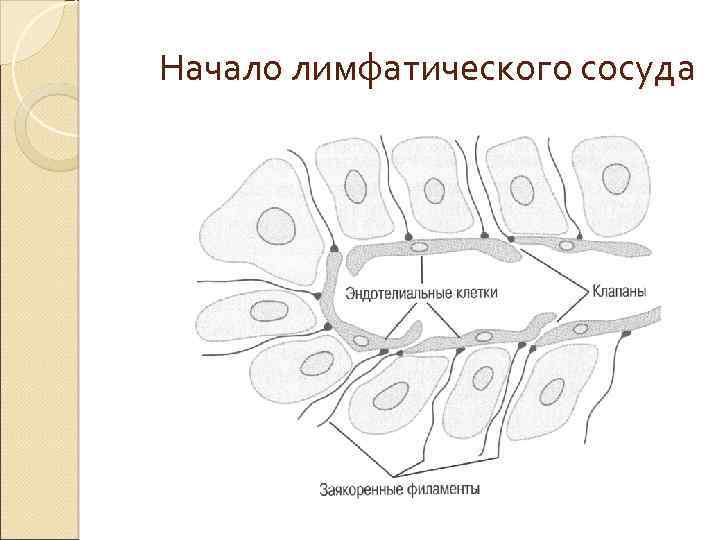
Начало лимфатического сосуда

Поступление интерстициальной жидкости в лимфатические капилляры Эндотелиальные клетки лимфатических капилляров фиксированы к окружающей соединительной ткани так называемыми поддерживающими филаментами. В местах контакта эндотелиальных клеток конец одной эндотелиальной клетки перекрывает кромку другой клетки. Перекрывающиеся края клеток образуют подобие клапанов, выступающих внутрь лимфатического капилляра. Эти клапаны и регулируют поступление интерстициальной жидкости в просвет лимфатических капилляров. При накоплении интерстициальной жидкости поддерживающие филаменты выполняют функцию тросов и открывают входные клапаны. Поскольку давление интерстициальной жидкости в этом случае оказывается выше, чем давление в лимфатическом капилляре, интерстициальная жидкость вместе с клетками крови, вышедшими из микроциркуляторного русла, направляется в лимфатические капилляры. Это движение происходит до тех пор, пока лимфатический капилляр не заполнится. При этом давление в нём возрастает и в тот момент, когда оно превысит давление интерстициальной жидкости, входные клапаны закрываются.
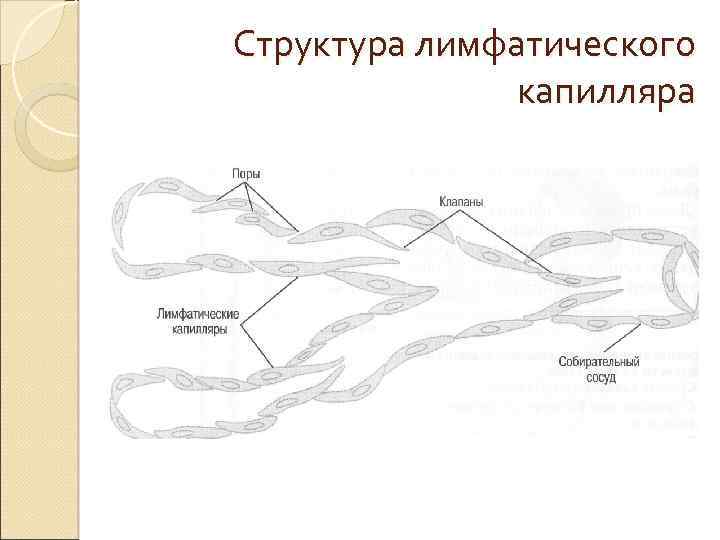
Структура лимфатического капилляра

Ультрафильтрация из лимфатических капилляров Стенка лимфатического капилляра — полупроницаемая мембрана, поэтому часть воды возвращается в интерстициальную жидкость путём ультрафильтрации. Коллоидно-осмотическое давление жидкости в лимфатическом капилляре и интерстициальной жидкости одинаково, но гидростатическое давление в лимфатическом капилляре превышает таковое интерстициальной жидкости, что приводит к ультрафильтрации жидкости и концентрированию лимфы. В результате этих процессов концентрация белков в лимфе повышается примерно в 3 раза.

Сдавление лимфатических капилляров Движения мышц и органов приводят к сдавлению лимфатических капилляров. В скелетных мышцах лимфатические капилляры расположены в адвентиции прекапиллярных артериол. При расширении артериол лимфатические капилляры сдавливаются между ними и мышечными волокнами, при этом входные клапаны закрываются. При сужении артериол входные клапаны, напротив, открываются, и интерстициальная жидкость поступает в лимфатические капилляры.

Лимфатические капилляры Лимфоток в капиллярах минимальный, если давление интерстициальной жидкости отрицательное (например, составляет менее – 6 мм рт. ст. ). Увеличение давления выше 0 мм рт. ст. увеличивает лимфоток в 20 раз. Следовательно, любой фактор, повышающий давление интерстициальной жидкости, увеличивает также лимфоток. К факторам, повышающим интерстициальное давление, относят: ◦ увеличение проницаемости кровеносных капилляров, ◦ увеличение коллоидно-осмотического давления интерстициальной жидкости, ◦ повышение давления в капиллярах, ◦ уменьшение коллоидно-осмотического давления плазмы.

Лимфангионы Повышения интерстициального давления недостаточно, чтобы обеспечить лимфоток против сил гравитации. Пассивные механизмы оттока лимфы — пульсация артерий, влияющая на перемещение лимфы в глубоких лимфатических сосудах, сокращения скелетных мышц, движения диафрагмы — не могут обеспечить лимфоток в вертикальном положении тела. Указанную функцию активно обеспечивает лимфатический насос. Сегменты лимфатических сосудов, ограниченные клапанами и содержащие в стенке ГМК (лимфангионы) способны автоматически сокращаться. Каждый лимфангион функционирует как отдельный автоматический насос. Наполнение лимфангиона лимфой вызывает сокращение, и лимфа перекачивается через клапаны в следующий сегмент и так далее, вплоть до поступления лимфы в кровоток. В крупных лимфатических сосудах (например, в грудном протоке) лимфатический насос создаёт давление от 50 до 100 мм рт. ст.

Грудные протоки В состоянии покоя через грудной проток проходит до 100 мл лимфы в час, через правый лимфатический проток — около 20 мл. Ежедневно в кровоток поступает 2– 3 л лимфы.

Лимфатическая недостаточность Если нагрузка на лимфатические пути или объём ультрафильтрата увеличиваются, то увеличивается и объём лимфы — включается так называемый механизм предохранительного клапана (активный механизм, направленный на предупреждение отёков). Однако объём лимфы может увеличиваться лишь до определённого предела, ограниченного транспортной ёмкостью лимфатических сосудов. Если объём ультрафильтрата, образующегося за единицу времени, превышает транспортную ёмкость лимфатических сосудов, то резерв лимфатического насоса истощается и возникает лимфатическая недостаточность, проявляющаяся отёками. Любой фактор, препятствующий нормальной работе лимфангионов, снижает транспортную ёмкость лимфатических сосудов. Возможна комбинированная форма лимфатической недостаточности, когда чрезмерное накопление интерстициальной жидкости обусловлено не только увеличением объёма ультрафильтрата, но и снижением транспортной ёмкости вследствие патологии самих лимфатических сосудов.
Кровообращение.ppt