С-м портальной гипертензии.pptx
- Количество слайдов: 33
 Синдром портальной гипертензии
Синдром портальной гипертензии
 Портальная гипертензия – часто встречающийся клинический синдром, который с точки зрения нарушения гемодинамики характеризуется, патологическим увеличением градиента давления в воротной вене (разность давления в воротной и нижней полой вене). Портальная гипертензия приводит к образованию портосистемных коллатералей, через которые отводятся часть кровотока из воротной вены в системный кровоток в обход печени. Нормальные значения градиента давления в воротной вене составляют 1– 5 мм рт. ст. О клинически значимой портальной гипертензии говорят при наличии ее клинических проявлений (расширения диаметра воротной и селезеночной вены по данным УЗИ, асцита, варикозно расширенных вен пищевода, желудка, прямой кишки) или когда градиент портального давления превышает пороговое значение 10 мм рт. ст. Значение градиента портального давления в интервале 5– 9 мм рт. ст. соответствует доклинической стадии портальной гипертензии.
Портальная гипертензия – часто встречающийся клинический синдром, который с точки зрения нарушения гемодинамики характеризуется, патологическим увеличением градиента давления в воротной вене (разность давления в воротной и нижней полой вене). Портальная гипертензия приводит к образованию портосистемных коллатералей, через которые отводятся часть кровотока из воротной вены в системный кровоток в обход печени. Нормальные значения градиента давления в воротной вене составляют 1– 5 мм рт. ст. О клинически значимой портальной гипертензии говорят при наличии ее клинических проявлений (расширения диаметра воротной и селезеночной вены по данным УЗИ, асцита, варикозно расширенных вен пищевода, желудка, прямой кишки) или когда градиент портального давления превышает пороговое значение 10 мм рт. ст. Значение градиента портального давления в интервале 5– 9 мм рт. ст. соответствует доклинической стадии портальной гипертензии.
 Эпидемиология Точных количественных данных о частоте развития портальной гипертензии нет. У 90% больных циррозом печени возникает варикозное расширение вен пищевода, желудка и кишечника. В 30% случаев оно осложняется кровотечениями. Смертность после первого эпизода кровотечения составляет 30 -50%. У 70% пациентов, переживших один эпизод кровотечения из варикозных вен пищевода, кровотечения возникают повторно. Среди всех причин, вызывающих кровотечения ЖКТ, варикозное расширение вен пищевода и желудка составляют 5 -10%. Наиболее высок риск этого осложнения у больных с портальной гипертензией, вызванной тромбозом селезеночных вен.
Эпидемиология Точных количественных данных о частоте развития портальной гипертензии нет. У 90% больных циррозом печени возникает варикозное расширение вен пищевода, желудка и кишечника. В 30% случаев оно осложняется кровотечениями. Смертность после первого эпизода кровотечения составляет 30 -50%. У 70% пациентов, переживших один эпизод кровотечения из варикозных вен пищевода, кровотечения возникают повторно. Среди всех причин, вызывающих кровотечения ЖКТ, варикозное расширение вен пищевода и желудка составляют 5 -10%. Наиболее высок риск этого осложнения у больных с портальной гипертензией, вызванной тромбозом селезеночных вен.
 Воротная вена образуется из слияния верхней брыжеечной, v. mesenterica superior, и селезеночной, v. splenica (lienalis), вен. Место их слияния, то есть место формирования v. portae. находится позади головки поджелудочной железы. В воротную вену впадают v. pancreaticoduodenalis superior, v. prepylorica и правая и левая желудочные вены, vv. gastricae dextra et sinistra Нижняя брыжеечная вена, v. mesenterica inferior, как правило, впадает в селезеночную, реже — в верхнюю брыжеечную вену. Из-под головки поджелудочной железы воротная вена идет кверху позади двенадцатиперстной кишки и входит в промежуток между листками печеночно-дуоденальной связки. Там она располагается позади печеночной артерии и общего желчного протока. Длина воротной вены колеблется от 2 до 8 см. На расстоянии 1, 0— 1, 5 см от ворот печени или в воротах она разделяется на правую и левую ветви.
Воротная вена образуется из слияния верхней брыжеечной, v. mesenterica superior, и селезеночной, v. splenica (lienalis), вен. Место их слияния, то есть место формирования v. portae. находится позади головки поджелудочной железы. В воротную вену впадают v. pancreaticoduodenalis superior, v. prepylorica и правая и левая желудочные вены, vv. gastricae dextra et sinistra Нижняя брыжеечная вена, v. mesenterica inferior, как правило, впадает в селезеночную, реже — в верхнюю брыжеечную вену. Из-под головки поджелудочной железы воротная вена идет кверху позади двенадцатиперстной кишки и входит в промежуток между листками печеночно-дуоденальной связки. Там она располагается позади печеночной артерии и общего желчного протока. Длина воротной вены колеблется от 2 до 8 см. На расстоянии 1, 0— 1, 5 см от ворот печени или в воротах она разделяется на правую и левую ветви.
 Портокавальные анастомозы 1) анастомозы между венами желудка (система v. portae) и венами пищевода (система v. cava superior); 2) анастомозы между верхней (v. portae) и средней (v. cava inferior) венами прямой кишки; 3) между околопупочными венами (v. portae) и венами передней брюшной стенки (v. cava superior и inferior); 4) анастомозы верхней и нижней брыжеечных, селезеночной вен (v. portae) с венами забрюшинного пространства (почечные, надпочечные, вены яичка или яичника и другие, впадающие в v. cava inferior).
Портокавальные анастомозы 1) анастомозы между венами желудка (система v. portae) и венами пищевода (система v. cava superior); 2) анастомозы между верхней (v. portae) и средней (v. cava inferior) венами прямой кишки; 3) между околопупочными венами (v. portae) и венами передней брюшной стенки (v. cava superior и inferior); 4) анастомозы верхней и нижней брыжеечных, селезеночной вен (v. portae) с венами забрюшинного пространства (почечные, надпочечные, вены яичка или яичника и другие, впадающие в v. cava inferior).
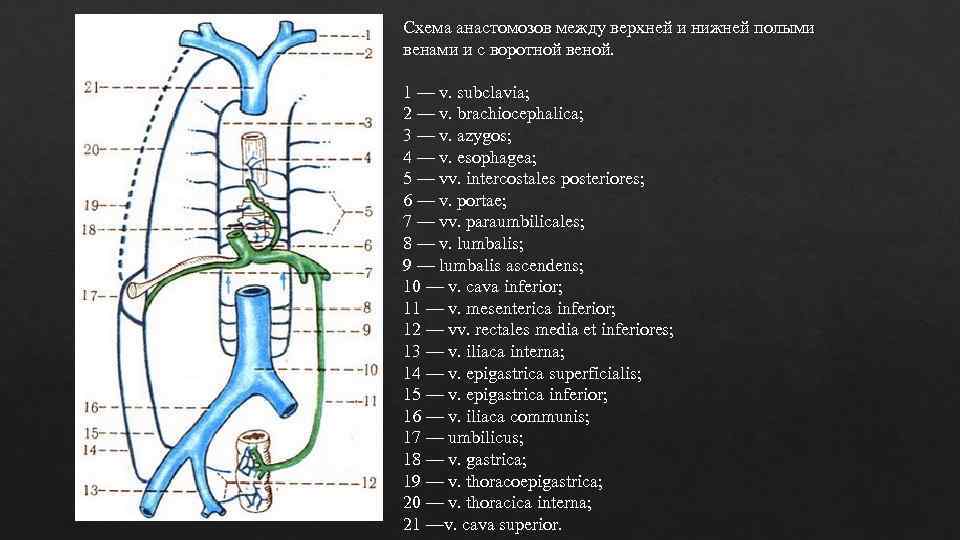 Схема анастомозов между верхней и нижней полыми венами и с воротной веной. 1 — v. subclavia; 2 — v. brachiocephalica; 3 — v. azygos; 4 — v. esophagea; 5 — vv. intercostales posteriores; 6 — v. portae; 7 — vv. paraumbilicales; 8 — v. lumbalis; 9 — lumbalis ascendens; 10 — v. cava inferior; 11 — v. mesenterica inferior; 12 — vv. rectales media et inferiores; 13 — v. iliaca interna; 14 — v. epigastrica superficialis; 15 — v. epigastrica inferior; 16 — v. iliaca communis; 17 — umbilicus; 18 — v. gastrica; 19 — v. thoracoepigastrica; 20 — v. thoracica interna; 21 —v. cava superior.
Схема анастомозов между верхней и нижней полыми венами и с воротной веной. 1 — v. subclavia; 2 — v. brachiocephalica; 3 — v. azygos; 4 — v. esophagea; 5 — vv. intercostales posteriores; 6 — v. portae; 7 — vv. paraumbilicales; 8 — v. lumbalis; 9 — lumbalis ascendens; 10 — v. cava inferior; 11 — v. mesenterica inferior; 12 — vv. rectales media et inferiores; 13 — v. iliaca interna; 14 — v. epigastrica superficialis; 15 — v. epigastrica inferior; 16 — v. iliaca communis; 17 — umbilicus; 18 — v. gastrica; 19 — v. thoracoepigastrica; 20 — v. thoracica interna; 21 —v. cava superior.
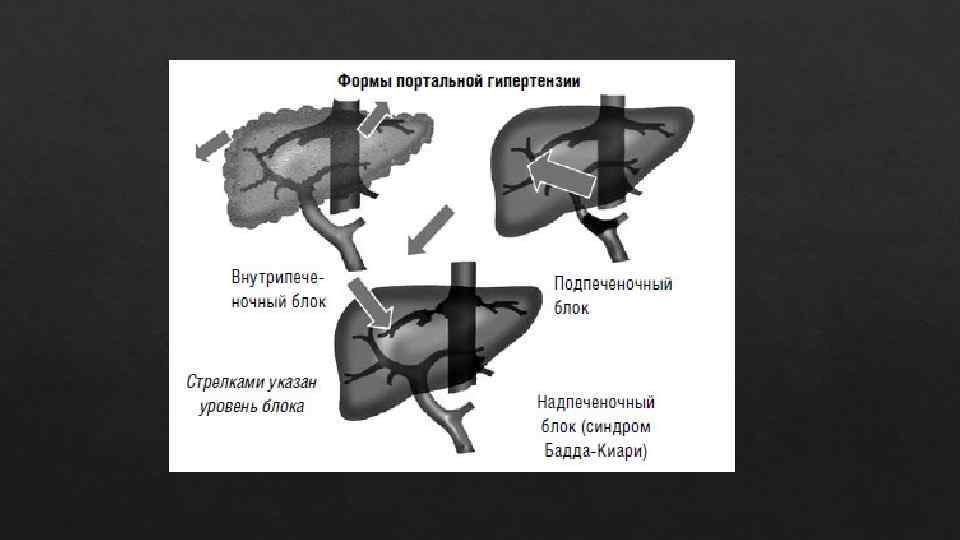
 Портальная гипертензия наблюдается при любом патологическом процессе, сопровождающемся нарушением кровотока в системе воротной вены. В соответствии с анатомическим расположением препятствия для кровотока причины портальной гипертензии могут быть классифицированы как - подпеченочные (с вовлечением селезенки, брыжеечной или воротной вены) - внутрипеченочные (заболевания печени) - надпеченочные (заболевания, приводящие к блокированию венозного оттока выше печени) - смешанные
Портальная гипертензия наблюдается при любом патологическом процессе, сопровождающемся нарушением кровотока в системе воротной вены. В соответствии с анатомическим расположением препятствия для кровотока причины портальной гипертензии могут быть классифицированы как - подпеченочные (с вовлечением селезенки, брыжеечной или воротной вены) - внутрипеченочные (заболевания печени) - надпеченочные (заболевания, приводящие к блокированию венозного оттока выше печени) - смешанные
 Классификация портальной гипертензии в соответствии с анатомической областью блока кровотоку в воротной вене 1. Подпеченочные: Тромбоз селезеночной вены Тромбоз воротной вены Врожденный стеноз воротной вены Наружное сдавливание воротной вены Артериовенозная фистула 2. Внутрипеченочные: Цирроз (вирусный, алкогольный, билиарный, метаболический) Гранулематозные заболевания (шистосомоз, саркоидоз, туберкулез, первичный билиарный цирроз) Фокальная нодулярная гиперплазия Врожденный фиброз печени Поликистоз Идиопатическая портальная гипертензия Гипервитаминоз А Отравление мышьяком, сульфатом меди, мономерным винилхлоридом Амилоидоз
Классификация портальной гипертензии в соответствии с анатомической областью блока кровотоку в воротной вене 1. Подпеченочные: Тромбоз селезеночной вены Тромбоз воротной вены Врожденный стеноз воротной вены Наружное сдавливание воротной вены Артериовенозная фистула 2. Внутрипеченочные: Цирроз (вирусный, алкогольный, билиарный, метаболический) Гранулематозные заболевания (шистосомоз, саркоидоз, туберкулез, первичный билиарный цирроз) Фокальная нодулярная гиперплазия Врожденный фиброз печени Поликистоз Идиопатическая портальная гипертензия Гипервитаминоз А Отравление мышьяком, сульфатом меди, мономерным винилхлоридом Амилоидоз
 Мастоцитоз Болезнь Рандю-Ослера-Вебера Инфильтрация печени при гематологических заболеваниях Острая жировая дистрофия печени беременных Тяжелый острый вирусный или алкогольный цирроз Хронический активный гепатит Гепатоцеллюлярная карцинома Отравление цианамидом Веноокклюзионная болезнь 3. Надпеченочные: Тромбоз печеночных вен (синдром Бадда-Киари) Врожденные мальформации и тромбоз нижней полой вены Констриктивный перикардит Поражение трехстворчатого клапана
Мастоцитоз Болезнь Рандю-Ослера-Вебера Инфильтрация печени при гематологических заболеваниях Острая жировая дистрофия печени беременных Тяжелый острый вирусный или алкогольный цирроз Хронический активный гепатит Гепатоцеллюлярная карцинома Отравление цианамидом Веноокклюзионная болезнь 3. Надпеченочные: Тромбоз печеночных вен (синдром Бадда-Киари) Врожденные мальформации и тромбоз нижней полой вены Констриктивный перикардит Поражение трехстворчатого клапана
 Этиология и патогенез Предпеченочную (допеченочную) форму портальной гипертензии принято разделять на первичную, связанную с автономной (наи олее часто врожденной или постнатальной) патологией сосудов более б порталь ой системы, ной н и вторичную, вызванную сдавлением этих сосудов извне. Сре и врожденных причин синдрома наиболее частыми являются аплазия, ги оплазия, кавернозная трансформация ди поплазия д п и атрезия воротной вены. Обычно атрезия обусловлена распространением физиологического процесса постнатальной облитерации пупочной вены и венозного (аранциевого) протока на воротную вену. Приобретенный тромбоз воротной вены чаще всего возни ает при острых воспалительных заболеваниях органов кает к брюшной полости — остром деструктивном аппендиците, холецистите, гнойном холангите, пан реатите и др. креатите к Сдавление и вторичный тромбоз воротной и селезеночной вен могут вызывать кисты, крупные доброкачественные и злокачественные опухоли поджелудочной железы.
Этиология и патогенез Предпеченочную (допеченочную) форму портальной гипертензии принято разделять на первичную, связанную с автономной (наи олее часто врожденной или постнатальной) патологией сосудов более б порталь ой системы, ной н и вторичную, вызванную сдавлением этих сосудов извне. Сре и врожденных причин синдрома наиболее частыми являются аплазия, ги оплазия, кавернозная трансформация ди поплазия д п и атрезия воротной вены. Обычно атрезия обусловлена распространением физиологического процесса постнатальной облитерации пупочной вены и венозного (аранциевого) протока на воротную вену. Приобретенный тромбоз воротной вены чаще всего возни ает при острых воспалительных заболеваниях органов кает к брюшной полости — остром деструктивном аппендиците, холецистите, гнойном холангите, пан реатите и др. креатите к Сдавление и вторичный тромбоз воротной и селезеночной вен могут вызывать кисты, крупные доброкачественные и злокачественные опухоли поджелудочной железы.
 Внутрипеченочная форма (до 80— 90% всех случаев портальной гипертензии) наиболее часто обусловлена циррозом печени той или иной этиологии. Значительно реже причинами развития внутрипеченочной пор альной гипертензии являются злокачественные новообразования печени, шистосоматоз, эхинококкоз и тальной т врожденный фиброз печени. Пресинусоидальная внутрипеченочная портальная гипертензия может быть следствием фиброза печени, саркоидоза, шистосоматоза, миелопролиферативных болезней, первичного билиарного цирроза. Синусоидальная внутрипеченочная портальная гипертензия связана с диффузными хроническими заболеваниями печени ( циррозом печени , хроническим гепатитом, врожденным печеночном фиброзом), а также с возможной аномалией развития или опухолевыми процессами в печени. Постсинусоидальная внутрипеченочная портальная гипертензия возникает при синдроме Бадда-Киари, веноокклюзионной болезни.
Внутрипеченочная форма (до 80— 90% всех случаев портальной гипертензии) наиболее часто обусловлена циррозом печени той или иной этиологии. Значительно реже причинами развития внутрипеченочной пор альной гипертензии являются злокачественные новообразования печени, шистосоматоз, эхинококкоз и тальной т врожденный фиброз печени. Пресинусоидальная внутрипеченочная портальная гипертензия может быть следствием фиброза печени, саркоидоза, шистосоматоза, миелопролиферативных болезней, первичного билиарного цирроза. Синусоидальная внутрипеченочная портальная гипертензия связана с диффузными хроническими заболеваниями печени ( циррозом печени , хроническим гепатитом, врожденным печеночном фиброзом), а также с возможной аномалией развития или опухолевыми процессами в печени. Постсинусоидальная внутрипеченочная портальная гипертензия возникает при синдроме Бадда-Киари, веноокклюзионной болезни.
 Надпеченочные форма встречается редко. Она может быть обу ловлена болезнью Киари или синдромом Бадда—Киари. словлена с Болезнь Киари — эндофлебит печеночных вен с последующим их тромбозом, синдром Бадда—Киари — сдавление, или окклюзия, нижней полой вены на уровне или выше впадения в нее печеночных вен. Синдром может быть обусловлен на ичием соединительнотканных мембран в просвете полой вены или ее сдавлением извне личием л опухолями, кистами, рубцами и т. п. Значительно реже выра енное повышение давления в печеночных венах развивается при констриктивном перикардите, женное ж недостаточности правого предсердно-желудочкового клапана с декомпенсацией кровообращения. В этих случаях при дли ельном т течении заболевания развивается так называемый сердечный цир оз печени с последующим присоединением внутрипеченочного роз р блока пор ального кровообращения. тального т Смешанная форма портальной гипертензии обычно развивается при сочетании внутрипеченочного и допеченочного блоков портального кровообращения (тромбоз воротной вены на фоне цирроза печени), что существенно ограничивает возможности ее оперативной коррекции и ухудша т прогноз болезни. ет е Особый вид портальной гипертензии без наличия препятствия для от ока крови из воротной вены возникает при увеличении тока т гепатопетальной циркуляции крови при существовании артериовенозного свища на любом уровне воротной вены или ее притоков. Чаще всего свищ локализуется на уровне селезеночных сосудов и формируется в результате деструкции стенки аневризмы селезеночной артерии и прилежащей к ней селезеноч ой вены. ной н
Надпеченочные форма встречается редко. Она может быть обу ловлена болезнью Киари или синдромом Бадда—Киари. словлена с Болезнь Киари — эндофлебит печеночных вен с последующим их тромбозом, синдром Бадда—Киари — сдавление, или окклюзия, нижней полой вены на уровне или выше впадения в нее печеночных вен. Синдром может быть обусловлен на ичием соединительнотканных мембран в просвете полой вены или ее сдавлением извне личием л опухолями, кистами, рубцами и т. п. Значительно реже выра енное повышение давления в печеночных венах развивается при констриктивном перикардите, женное ж недостаточности правого предсердно-желудочкового клапана с декомпенсацией кровообращения. В этих случаях при дли ельном т течении заболевания развивается так называемый сердечный цир оз печени с последующим присоединением внутрипеченочного роз р блока пор ального кровообращения. тального т Смешанная форма портальной гипертензии обычно развивается при сочетании внутрипеченочного и допеченочного блоков портального кровообращения (тромбоз воротной вены на фоне цирроза печени), что существенно ограничивает возможности ее оперативной коррекции и ухудша т прогноз болезни. ет е Особый вид портальной гипертензии без наличия препятствия для от ока крови из воротной вены возникает при увеличении тока т гепатопетальной циркуляции крови при существовании артериовенозного свища на любом уровне воротной вены или ее притоков. Чаще всего свищ локализуется на уровне селезеночных сосудов и формируется в результате деструкции стенки аневризмы селезеночной артерии и прилежащей к ней селезеноч ой вены. ной н
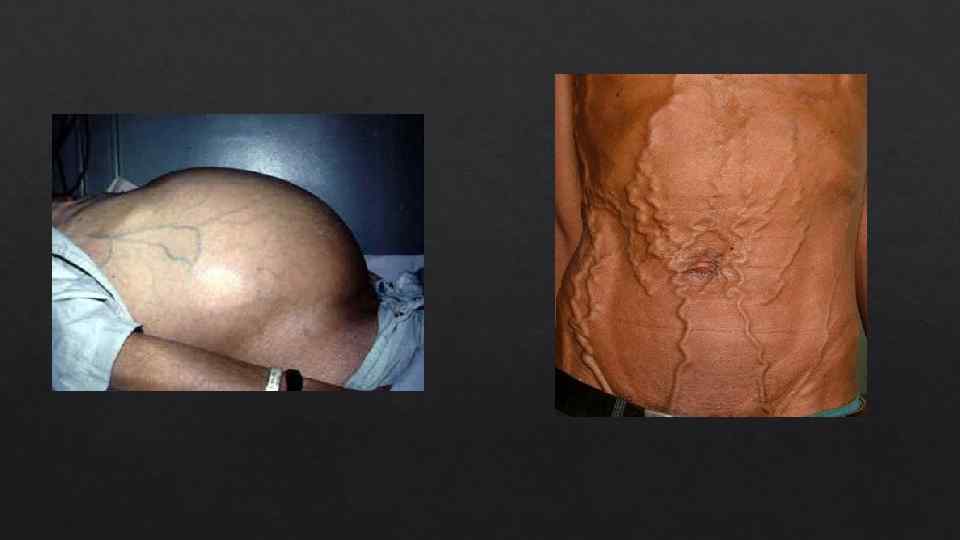
 Клиника Основные клинические проявления хронической портальной гипертензии: Варикозные вены обнаруживаются чаще всего в пищеводе, реже в желудке и аноректальной зоне, вены вокруг пупка «голова медузы» . Асцит. В развитии асцита определенное значение имеют следующие факторы: затруднение оттока крови и лимфы из печени, гипопротеинемия, увеличение антидиуретического гормона и задержка в организме натрия. Гиперспленизм - проявляется увеличением селезенки, анемией, тромбоцитопенией, лейкопенией. Свидетельствует о тяжелой, длительно существующей портальной гипертензии, как правило, обусловленной циррозом печени, иногда хроническим активным гепатитом. Портальная гипертензионная гастропатия - эрозии и язвы слизистой оболочки желудка. Часто возникает после склеротерапии варикозных вен пищевода. Диспептические проявления - вздутие живота, боль в околопупочной зоне, урчание, метеоризм. Признаки полиавитаминоза.
Клиника Основные клинические проявления хронической портальной гипертензии: Варикозные вены обнаруживаются чаще всего в пищеводе, реже в желудке и аноректальной зоне, вены вокруг пупка «голова медузы» . Асцит. В развитии асцита определенное значение имеют следующие факторы: затруднение оттока крови и лимфы из печени, гипопротеинемия, увеличение антидиуретического гормона и задержка в организме натрия. Гиперспленизм - проявляется увеличением селезенки, анемией, тромбоцитопенией, лейкопенией. Свидетельствует о тяжелой, длительно существующей портальной гипертензии, как правило, обусловленной циррозом печени, иногда хроническим активным гепатитом. Портальная гипертензионная гастропатия - эрозии и язвы слизистой оболочки желудка. Часто возникает после склеротерапии варикозных вен пищевода. Диспептические проявления - вздутие живота, боль в околопупочной зоне, урчание, метеоризм. Признаки полиавитаминоза.
 Клинические стадии портальной гипертензии Клинически портальная гипертензия подразделяется на 4 стадии: I Стадия - доклиническая. Больные могут предъявлять жалобы на тяжесть в правом подреберье, умеренный метеоризм и общее недомогание. II Стадия - выраженные клинические проявления. Субъективно и объективно определяются тяжесть и боли в верхней половине живота, правом подреберье, метеоризм, диспептические расстройства, гепато- и спленомегалия. III Стадия - резко выраженные клинические проявления с наличием всех признаков портальной гипертензии, асцита при отсутствии выраженных кровотечений. IV Стадия - стадия осложнений. Имеет место плохо поддающийся терапии асцит, массивные, повторяющиеся кровотечения из варикозно-расширенных вен внутренних органов.
Клинические стадии портальной гипертензии Клинически портальная гипертензия подразделяется на 4 стадии: I Стадия - доклиническая. Больные могут предъявлять жалобы на тяжесть в правом подреберье, умеренный метеоризм и общее недомогание. II Стадия - выраженные клинические проявления. Субъективно и объективно определяются тяжесть и боли в верхней половине живота, правом подреберье, метеоризм, диспептические расстройства, гепато- и спленомегалия. III Стадия - резко выраженные клинические проявления с наличием всех признаков портальной гипертензии, асцита при отсутствии выраженных кровотечений. IV Стадия - стадия осложнений. Имеет место плохо поддающийся терапии асцит, массивные, повторяющиеся кровотечения из варикозно-расширенных вен внутренних органов.
 Осложнения портальной гипертензии Кровотечение из варикозно-расширенных вен пищевода, желудка, прямой кишки. У 90% больных циррозом печени возникает варикозное расширение вен пищевода, желудка и кишечника. В 30% случаев оно осложняется кровотечениями. Смертность после первого эпизода кровотечения составляет 30 -50%. У 70% пациентов, переживших один эпизод кровотечения из варикозных вен пищевода, при отсутствии терапии в течение года кровотечения возникают повторно. Среди всех причин, вызывающих кровотечения ЖКТ, варикозное расширение вен пищевода и желудка составляют 5 -10%. Наиболее высок риск этого осложнения у больных с портальной гипертензией, вызванной тромбозом селезеночных вен. В большинстве случаев кровотечения возникают из вен пищевода. Они могут быть массивными. У больных наблюдаются мелена и гематомезис. У больных без варикозных вен ежегодный риск развития этого осложнения составляет 5 -20%. Варикозные вены пищевода появляются примерно у 30% больных компенсированным циррозом печени и у 60% пациентов с декомпенсированным циррозом
Осложнения портальной гипертензии Кровотечение из варикозно-расширенных вен пищевода, желудка, прямой кишки. У 90% больных циррозом печени возникает варикозное расширение вен пищевода, желудка и кишечника. В 30% случаев оно осложняется кровотечениями. Смертность после первого эпизода кровотечения составляет 30 -50%. У 70% пациентов, переживших один эпизод кровотечения из варикозных вен пищевода, при отсутствии терапии в течение года кровотечения возникают повторно. Среди всех причин, вызывающих кровотечения ЖКТ, варикозное расширение вен пищевода и желудка составляют 5 -10%. Наиболее высок риск этого осложнения у больных с портальной гипертензией, вызванной тромбозом селезеночных вен. В большинстве случаев кровотечения возникают из вен пищевода. Они могут быть массивными. У больных наблюдаются мелена и гематомезис. У больных без варикозных вен ежегодный риск развития этого осложнения составляет 5 -20%. Варикозные вены пищевода появляются примерно у 30% больных компенсированным циррозом печени и у 60% пациентов с декомпенсированным циррозом
 Печеночная энцефалопатия (печеночная недостаточность) - комплекс часто обратимых в начальной и необратимых в конечной стадии психических и нервномышечных нарушений, обусловленных тяжелой печеночной недостаточностью. Этот синдром чаще всего развивается при хронической печеночной недостаточности, характерной для поздних стадий цирроза печени, а также при острой печеночной недостаточности. Печеночная энцефалопатия является результатом токсического влияния на ЦНС продуктов метаболизма азотистых соединений, у здоровых людей инактивируемых печенью. Другие (более редкие) осложнения портальной гипертензии: • Бронхиальная аспирация. • Почечная недостаточность. • Системные инфекции. • Спонтанный бактериальный перитонит • Гепаторенальный синдром
Печеночная энцефалопатия (печеночная недостаточность) - комплекс часто обратимых в начальной и необратимых в конечной стадии психических и нервномышечных нарушений, обусловленных тяжелой печеночной недостаточностью. Этот синдром чаще всего развивается при хронической печеночной недостаточности, характерной для поздних стадий цирроза печени, а также при острой печеночной недостаточности. Печеночная энцефалопатия является результатом токсического влияния на ЦНС продуктов метаболизма азотистых соединений, у здоровых людей инактивируемых печенью. Другие (более редкие) осложнения портальной гипертензии: • Бронхиальная аспирация. • Почечная недостаточность. • Системные инфекции. • Спонтанный бактериальный перитонит • Гепаторенальный синдром
 Методы диагностики 1) Сбор анамнеза 2) Физикальное исследование В начальной, компенсированной фазе портальная гипертензия клинически не проявляется или проявляется неспецифическими диспепсическими нарушениями - метеоризмом, наклонностью к диарее, тошнотой и болью в верхней половине живота, чаще в подложечной области. Стадия декомпенсированной, или осложненной, портальной гипертензии характеризуется развитием одного или чаще нескольких симптомов: значительной цитопении (гиперспленизм), резко выраженным варикозным расширением вен пищевода и желудка, появлением отечно-асцитического синдрома и энцефалопатии. При физикальном исследовании выявляются признаки коллатерального кровообращения, проявления хронического заболевания печени, симптомы гиперволемии: Признаки коллатерального кровообращения: Расширение вен передней брюшной стенки. «Голова медузы» (извитые сосуды вокруг пупка). Расширение геморроидальных вен. Асцит. Околопупочная грыжа.
Методы диагностики 1) Сбор анамнеза 2) Физикальное исследование В начальной, компенсированной фазе портальная гипертензия клинически не проявляется или проявляется неспецифическими диспепсическими нарушениями - метеоризмом, наклонностью к диарее, тошнотой и болью в верхней половине живота, чаще в подложечной области. Стадия декомпенсированной, или осложненной, портальной гипертензии характеризуется развитием одного или чаще нескольких симптомов: значительной цитопении (гиперспленизм), резко выраженным варикозным расширением вен пищевода и желудка, появлением отечно-асцитического синдрома и энцефалопатии. При физикальном исследовании выявляются признаки коллатерального кровообращения, проявления хронического заболевания печени, симптомы гиперволемии: Признаки коллатерального кровообращения: Расширение вен передней брюшной стенки. «Голова медузы» (извитые сосуды вокруг пупка). Расширение геморроидальных вен. Асцит. Околопупочная грыжа.
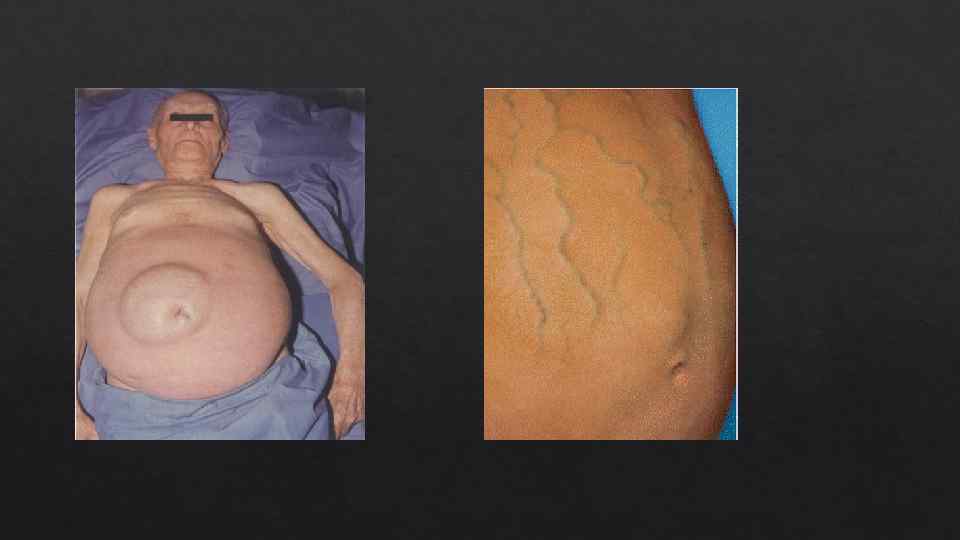
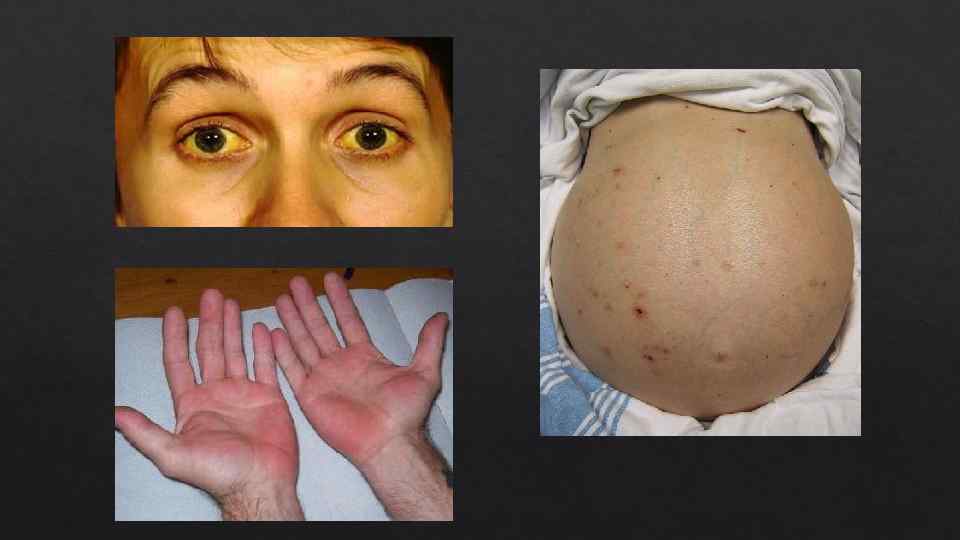
 Признаки хронического заболевания печени: • Желтуха. • Сосудистые звездочки. • Пальмарная эритема. • Тремор. • Гинекомастия. • Тестикулярная атрофия. • Спленомегалия. • Мышечная гипотрофия. • Контрактура Дюпюитрена Признаки гемодинамических нарушений, свидетельствующие о гиперволемии: • Артериальная гипотензия • Теплые конечности. • Пульс хорошего наполнения.
Признаки хронического заболевания печени: • Желтуха. • Сосудистые звездочки. • Пальмарная эритема. • Тремор. • Гинекомастия. • Тестикулярная атрофия. • Спленомегалия. • Мышечная гипотрофия. • Контрактура Дюпюитрена Признаки гемодинамических нарушений, свидетельствующие о гиперволемии: • Артериальная гипотензия • Теплые конечности. • Пульс хорошего наполнения.
 Лабораторные методы Клинический анализ крови У больных циррозом печени наблюдается уменьшение количества тромбоцитов. Развитие анемии или других цитопений наблюдается на поздних стадиях заболевания. При гиперспленизме развивается панцитопения (анемия, лейкопения, тромбоцитопения). Для пациентов с гемохроматозом характерно сочетание высокого содержания гемоглобина с низкими показателями концентрации гемоглобина в эритроцитах. Коагулограмма У пациентов с циррозом печени наблюдается снижение протромбинового индекса (отношение стандартного протромбинового времени к протромбиновому времени у обследуемого больного, выраженное и процентах). Референтные значения: 78 - 142 %. Протромбиновое время (сек) отражает время свертывания плазмы после добавления тромбопластин-кальциевой смеси. В норме этот показатель составляет - 15 -20 сек.
Лабораторные методы Клинический анализ крови У больных циррозом печени наблюдается уменьшение количества тромбоцитов. Развитие анемии или других цитопений наблюдается на поздних стадиях заболевания. При гиперспленизме развивается панцитопения (анемия, лейкопения, тромбоцитопения). Для пациентов с гемохроматозом характерно сочетание высокого содержания гемоглобина с низкими показателями концентрации гемоглобина в эритроцитах. Коагулограмма У пациентов с циррозом печени наблюдается снижение протромбинового индекса (отношение стандартного протромбинового времени к протромбиновому времени у обследуемого больного, выраженное и процентах). Референтные значения: 78 - 142 %. Протромбиновое время (сек) отражает время свертывания плазмы после добавления тромбопластин-кальциевой смеси. В норме этот показатель составляет - 15 -20 сек.
 Биохимический анализ крови Биохимические пробы печени могут не отличаться от нормальных величин даже при резко выраженной портальной гипертензии. В биохимическом анализе крови пациентов с циррозом печени необходимо определять следующие показатели: Ал. АТ, Ас. АТ, ЩФ, ГГТП, билирубин , альбумин , калий , натрий , креатинин. Показатели неблагополучного прогноза: билирубин выше 300 мкмоль/л; альбумин ниже 20 г/л; протромбиновый индекс менее 60%. У больных с отечно-асцитическим синдромом необходимо определять содержание в крови электролитов, альбумина , мочевины , креатинина. Определение антител к вирусам хронического гепатита
Биохимический анализ крови Биохимические пробы печени могут не отличаться от нормальных величин даже при резко выраженной портальной гипертензии. В биохимическом анализе крови пациентов с циррозом печени необходимо определять следующие показатели: Ал. АТ, Ас. АТ, ЩФ, ГГТП, билирубин , альбумин , калий , натрий , креатинин. Показатели неблагополучного прогноза: билирубин выше 300 мкмоль/л; альбумин ниже 20 г/л; протромбиновый индекс менее 60%. У больных с отечно-асцитическим синдромом необходимо определять содержание в крови электролитов, альбумина , мочевины , креатинина. Определение антител к вирусам хронического гепатита
 Определение уровней Ig. A , Ig. M , Ig. G в сыворотке крови Повышенный уровень сывороточных Ig. A, Ig. M, Ig. G часто выявляется при алкогольных поражениях печени, первичном билиарном циррозе печени и при аутоиммунных болезнях, но они не всегда закономерно изменяются при лечении, и поэтому результаты этих исследований в ряде случаев трудно оценивать. Анализы мочи При циррозе печени имеет значение определение параметров, характеризующих почечную функцию (белок, лейкоциты, эритроциты, креатинин, мочевая кислота). Это важно, так как у 57% пациентов с циррозом печени и асцитом выявляется почечная недостаточность (клиренс эндогенного креатинина менее 32 мл/мин при нормальных показателях креатинина в сыворотке крови). У больных с отечно-асцитическим синдромом необходимо определять суточный диурез.
Определение уровней Ig. A , Ig. M , Ig. G в сыворотке крови Повышенный уровень сывороточных Ig. A, Ig. M, Ig. G часто выявляется при алкогольных поражениях печени, первичном билиарном циррозе печени и при аутоиммунных болезнях, но они не всегда закономерно изменяются при лечении, и поэтому результаты этих исследований в ряде случаев трудно оценивать. Анализы мочи При циррозе печени имеет значение определение параметров, характеризующих почечную функцию (белок, лейкоциты, эритроциты, креатинин, мочевая кислота). Это важно, так как у 57% пациентов с циррозом печени и асцитом выявляется почечная недостаточность (клиренс эндогенного креатинина менее 32 мл/мин при нормальных показателях креатинина в сыворотке крови). У больных с отечно-асцитическим синдромом необходимо определять суточный диурез.
 Инструментальные методы Эзофагогастродуоденоскопия позволяет диагностировать портальную гипертензионную гастропатию, варикозные вены пищевода (визуализируются как извилистые дефекты наполнения в нижнем отделе пищевода), оценить эффективность проводимого консервативного и оперативного лечения. Кроме того, с помощью этого исследования можно определить тяжесть трофических изменений слизистой пищевода и стенки вен, а также выявить факторы риска возникновения кровотечений (расширение пищевода, эрозивный эзофагит, телеангиэктазии и красные маркеры: пятна «красной вишни» , гематоцистные пятна).
Инструментальные методы Эзофагогастродуоденоскопия позволяет диагностировать портальную гипертензионную гастропатию, варикозные вены пищевода (визуализируются как извилистые дефекты наполнения в нижнем отделе пищевода), оценить эффективность проводимого консервативного и оперативного лечения. Кроме того, с помощью этого исследования можно определить тяжесть трофических изменений слизистой пищевода и стенки вен, а также выявить факторы риска возникновения кровотечений (расширение пищевода, эрозивный эзофагит, телеангиэктазии и красные маркеры: пятна «красной вишни» , гематоцистные пятна).
 УЗИ ОБП можно выявить коллатеральное кровообращение, варикозные вены пищевода Ультразвуковые признаки портальной гипертензии: q Расширение и появление извитости хода воротной, селезеночной и верхней брыжеечной вен. q Варикозное расширение просвета вен верхнего отдела желудка с утолщением его стенок. q Увеличение размеров печени и селезенки. q Появление естественных портокавальных коллатералей. q Асцит.
УЗИ ОБП можно выявить коллатеральное кровообращение, варикозные вены пищевода Ультразвуковые признаки портальной гипертензии: q Расширение и появление извитости хода воротной, селезеночной и верхней брыжеечной вен. q Варикозное расширение просвета вен верхнего отдела желудка с утолщением его стенок. q Увеличение размеров печени и селезенки. q Появление естественных портокавальных коллатералей. q Асцит.
 УЗДГ печеночных и портальных вен С помощью этого метода можно получить информацию о гемодинамике в портальной системе и развивающихся коллатералях; установить изменения направления кровотока по печеночным венам и печеночному сегменту нижней полой вены (он может отсутствовать, быть обратным или турбулентным); оценить количественные и спектральные характеристики кровотока; определить абсолютные значения объема крови в отдельных участках кровеносных сосудов.
УЗДГ печеночных и портальных вен С помощью этого метода можно получить информацию о гемодинамике в портальной системе и развивающихся коллатералях; установить изменения направления кровотока по печеночным венам и печеночному сегменту нижней полой вены (он может отсутствовать, быть обратным или турбулентным); оценить количественные и спектральные характеристики кровотока; определить абсолютные значения объема крови в отдельных участках кровеносных сосудов.
 КТ МРТ Гепатосцинтиграфия позволяет определять (по распределению фармпрепарата) поглотительно-экскреторную функцию печени, ее размеры и структуру. Можно оценить выраженность цирротических изменений в печени Транскавальная печеночная венография для определения проходимости печеночных вен и печеночного сегмента нижней полой вены (при подозрении на синдром Бадда-Киари); для оценки эффективности хирургической терапии. Контрастное вещество вводится через катетер, проведенный в нижнюю полую вену к устьям печеночных вен, или путем трансюгулярной катетеризации печеночных вен Портография Спленопортография Лапароскопия Биопсия печени
КТ МРТ Гепатосцинтиграфия позволяет определять (по распределению фармпрепарата) поглотительно-экскреторную функцию печени, ее размеры и структуру. Можно оценить выраженность цирротических изменений в печени Транскавальная печеночная венография для определения проходимости печеночных вен и печеночного сегмента нижней полой вены (при подозрении на синдром Бадда-Киари); для оценки эффективности хирургической терапии. Контрастное вещество вводится через катетер, проведенный в нижнюю полую вену к устьям печеночных вен, или путем трансюгулярной катетеризации печеночных вен Портография Спленопортография Лапароскопия Биопсия печени
 Спленоманометрия применяется для установления формы портальной гипертензии, определения величины давления в портальной системе и оценки состояния сосудистого русла. С этой целью выполняется пункция селезенки при задержанном вдохе в 8 -м межреберье по среднеподмышечной линии. При получении крови из иглы подключается аппарат Вальдмана и измеряется давление. У здорового человека оно равняется 150 -200 мм. вод. ст. При портальной гипертензии давление может достигать уровня более 600 мм вод ст. Повышение давления свыше 300 -350 мм вод. ст. является фактором риска возникновения кровотечений из варикозно-расширенных вен пищевода. Самым опасным осложнением этого метода является внутрибрюшное кровотечение из травмированной селезенки. Противопоказанием является тяжелое состояние пациента, выраженная активность патологического процесса в печени, значительные нарушения в свертывающей системе крови и расстройства выделительной функции почек.
Спленоманометрия применяется для установления формы портальной гипертензии, определения величины давления в портальной системе и оценки состояния сосудистого русла. С этой целью выполняется пункция селезенки при задержанном вдохе в 8 -м межреберье по среднеподмышечной линии. При получении крови из иглы подключается аппарат Вальдмана и измеряется давление. У здорового человека оно равняется 150 -200 мм. вод. ст. При портальной гипертензии давление может достигать уровня более 600 мм вод ст. Повышение давления свыше 300 -350 мм вод. ст. является фактором риска возникновения кровотечений из варикозно-расширенных вен пищевода. Самым опасным осложнением этого метода является внутрибрюшное кровотечение из травмированной селезенки. Противопоказанием является тяжелое состояние пациента, выраженная активность патологического процесса в печени, значительные нарушения в свертывающей системе крови и расстройства выделительной функции почек.
 Измерение уровня заклиненного печеночно-венозного давления в системе воротной вены и ее ветвей Величина определяемого заклиненного постпеченочного венозного давления (ЗПВД) соответствует синусоидальному давлению. Для определения синусоидального давления сердечный катетер проводится через локтевую вену, правые отделы сердца и нижнюю полую вену в одну из печеночных вен до заклинивания внутрипеченочной вены небольшого диаметра. Измеряются также внутриселезеночное давление (ВСД) и свободное портальное давление (СПД). ВСД определяется путем пункции селезенки и отражает пресинусоидальное давление. Это же давление отражает СПД, которое определяется путем катетеризации мезентериальной вены или основного ствола воротной вены. Нормальные ВСД и СПД равны 16 -25 мм рт. ст. , ЗПВД - 5, 5 мм рт. ст.
Измерение уровня заклиненного печеночно-венозного давления в системе воротной вены и ее ветвей Величина определяемого заклиненного постпеченочного венозного давления (ЗПВД) соответствует синусоидальному давлению. Для определения синусоидального давления сердечный катетер проводится через локтевую вену, правые отделы сердца и нижнюю полую вену в одну из печеночных вен до заклинивания внутрипеченочной вены небольшого диаметра. Измеряются также внутриселезеночное давление (ВСД) и свободное портальное давление (СПД). ВСД определяется путем пункции селезенки и отражает пресинусоидальное давление. Это же давление отражает СПД, которое определяется путем катетеризации мезентериальной вены или основного ствола воротной вены. Нормальные ВСД и СПД равны 16 -25 мм рт. ст. , ЗПВД - 5, 5 мм рт. ст.
 Спасибо за внимание
Спасибо за внимание


