Синдром интраабдоминальной гипертензии.pptx
- Количество слайдов: 31

Синдром интраабдоминальной гипертензии Кафедра госпитальной хирургии, урологии Зав. каф: д. м. н. , проф. Тарасенко В. С. Выполнил: ст. 607 гр. Галеев Р. Р.

ВВЕДЕНИЕ • В последние годы одной из причин развития синдрома полиорганной недостаточности (СПОН) у больных в критическом состоянии считают интраабдоминальную гипертензию (ИАГ). Синдром ИАГ (СИАГ) — в англоязычной литературе Abdominal Compartment Syndrome — это симптомокомплекс, развивающийся вследствие повышения давления в брюшной полости и характеризующийся развитием полиорганной недостаточности (ПОН). • До настоящего времени остается предметом дискуссий критическая величина давления в брюшной полости, по достижении которой можно думать о развитии СИАГ, так как ведущую роль в формировании данного осложнения играют физиологические особенности в каждом отдельном случае.

ИСТОРИЯ • Одним из первых феномен ИАГ описал в 1872 г. Wendt. В конце XIX века Marey и Burt обратили внимание на прямую зависимость выраженности дыхательной недостаточности от напряженности передней брюшной стенки, что повлекло за собой появление в периодической печати ряда публикаций, посвященных этой проблеме. В XX столетии Emerson продемонстрировал развитие ПОН и, как следствие, высокую смертность экспериментальных животных, которым искусственно повышали давление в брюшной полости. Изначально причиной смерти вследствие ИАГ считались гемодинамические и дыхательные нарушения. В дальнейшем внимание исследователей стала привлекать высокая частота развития почечной недостаточности у пациентов с повышенным интраабдоминальным давлением, которая часто приводила к неблагоприятному исходу. Позднее Kron и Iberti разработали простой метод точного измерения внутрибрюшного давления через мочевой пузырь, позволивший продолжить изучение патологического влияния ИАГ на развитие ПОН

ЭПИДЕМИОЛОГИЯ • • Согласно анализу международных работ, за последние годы данные о частоте развития этого осложнения сильно варьируют. При перитоните, панкреонекрозе и тяжелой сочетанной травме происходит значительное повышение внутрибрюшного давления в 30 % случаев, при этом СИАГ развивается у 5, 5 % таких пациентов. Наблюдения показали, что у пациентов после лапаротомии по поводу закрытой травмы живота частота развития СИАГ достигает 15 % [18]. Ввиду того что ИАГ ведет к развитию ПОН и возникает на фоне уже имеющихся тяжелых повреждений, летальность при данной патологии чрезвычайно высока. В исследованиях Eddy и Morris у пациентов с установленным СИАГ летальность составила 68 % [19]. Проведенное многоцентровое эпидемиологическое исследование частоты развития ИАГ и ее влияния на исход заболевания у больных, находящихся в критическом состоянии, продемонстрировало, что ИАГ выявляется у 32, 1 % пациентов, поступающих в ОРИТ. СИАГ развивается в 4, 2 % случаев ИАГ. При этом развитие ИАГ в период нахождения больного в ОРИТ является независимым фактором неблагоприятного исхода Риск развития СИАГ одинаково высок во всех возрастных группах, включая детей.
ЭТИОЛОГИЯ Причины, приводящие к развитию СИАГ, весьма разнообразны, среди них можно выделить четыре группы

1. Послеоперационные: • — кровотечение; • — ушивание брюшной стенки во время операции; • — перитонит; • — пневмоперитонеум во время и после лапароскопии; • — динамическая кишечная непроходимость.

2. Посттравматические: • — посттравматическое внутрибрюшное кровотечение и забрюшинные гематомы; • — отек внутренних органов вследствие закрытой травмы живота; • — пневмоперитонеум при разрыве полого органа; • — перелом костей таза; • — ожоговые деформации брюшной стенки.

3. Осложнения основных заболеваний: • • • — сепсис; — перитонит; — цирроз с развитием асцита; — кишечная непроходимость; — разрыв аневризмы брюшной аорты; — почечная недостаточность с проведением перитонеального диализа; • — опухоли.

4. Предрасполагающие факторы: • • • — синдром системной воспалительной реакции; — ацидоз (p. H < 7, 2); — коагулопатии; — массивные гемотрансфузии; — гипотермия.

Классификация • • • Поскольку СИАГ является осложнением достаточно широкого ряда патологических процессов, то в зависимости от его происхождения возможна следующая классификация: 1. Первичный СИАГ как следствие патологических процессов, развивающихся непосредственно в самой брюшной полости. 2. Вторичный СИАГ — патологические процессы вне брюшной полости служат причиной повышения внутрибрюшного давления. 3. Хронический СИАГ — развитие длительной ИАГ на поздних стадиях хронических заболеваний (асцит вследствие цирроза). У больных в критических состояниях на фоне уже развившихся изменений на клеточном и микроциркулярном уровнях возрастает роль ИАГ в развитии таких осложнений, как дыхательная недостаточность, снижение сердечного выброса, олиго- и/или анурия, метаболический ацидоз и др. При отсутствии настороженности и зачастую из-за незнания проблемы ИАГ формирование ПОН ошибочно расценивается как следствие гиповолемии.

ПАТОГЕНЕЗ • Органная дисфункция, возникающая при развитии СИАГ, является следствием влияния ИАГ опосредованно на все системы органов. При постепенном и незначительном нарастании объема брюшной полости снижается растяжимость ее стенок, при этом ИАГ возрастает неравномерно, что убедительно показал Barnes в своих исследованиях [21, 22]. • Нельзя не учитывать, что повышение тонуса брюшных мышц при перитоните (перитонизме) или психомоторном возбуждении больных может явиться причиной манифестации или усугубления уже имеющейся ИАГ [23]. • Немаловажную роль играет скорость нарастания объема брюшной полости, так как при быстром увеличении объема компенсаторные возможности растяжимости передней брюшной стенки не успевают развиться.

ВЛИЯНИЕ ИАГ НА СИСТЕМУ КРОВООБРАЩЕНИЯ • Компрессия крупных сосудов определяет изменения центральной гемодинамики. Прямое действие повышенного внутрибрюшного давления на нижнюю полую вену приводит к значительному снижению венозного возврата. Смещение диафрагмы в сторону грудной полости приводит к повышению давления в ней, тем самым усугубляя снижение венозного возврата; происходит механическая компрессия сердца и магистральных сосудов и, как следствие, повышение давления в системе малого круга. На начальных стадиях сердечный выброс (СВ) может не изменяться или повышаться вследствие повышения объема циркулирующей крови за счет снижения спланхнического кровотока. Затем, несмотря на компенсаторную тахикардию, СВ прогрессивно снижается.

ВЛИЯНИЕ ИАГ НА СИСТЕМУ КРОВООБРАЩЕНИЯ • • • Наблюдения демонстрируют невозможность прогнозирования изменения артериального давления (АД), т. е. оно может не изменяться или варьировать в широком диапазоне Увеличение общего периферического сопротивления прямо пропорционально величине ИАГ, что, по-видимому, связано с прямым механическим сдавливанием большей части сосудов и ответной рефлекторной реакцией на снижение СВ. Центральное венозное давление (ЦВД) в данных условиях, как и давление заклинивания легочной артерии (ДЗЛА), часто заметно повышается с одновременным снижением конечного диастолического объема и повышением конечного диастолического давления. Вместе с тем изменение этих показателей достоверно не отражает ни состояние сердечной деятельности, ни степень гиповолемии. Более информативным методом диагностики центральной гемодинамики в данной ситуации является измерение СВ, сердечных объемов и индексов.

ВЛИЯНИЕ ИАГ НА СИСТЕМУ ДЫХАНИЯ • • Возникновение одышки — первое проявление ИАГ, которая может появиться еще до развития СИАГ. Смещение диафрагмы в сторону грудной полости значительно повышает внутригрудное давление (ВГД), в результате чего снижаются дыхательный объем и функциональная остаточная емкость легких, коллабируются альвеолы базальных отделов, появляются участки ателектазов. Данные патофизиологические изменения приводят к следующим нарушениям: — изменению вентиляционно-перфузионных отношений в сторону увеличения шунта; — развитию гипоксемии, гиперкапнии и респираторного ацидоза; — увеличению пикового инспираторного давления; — увеличению внутриплеврального давления; — снижению динамического комплайенса. В этих условиях значительно страдает биомеханика дыхания (вовлечение вспомогательной мускулатуры, увеличение кислородной цены дыхания), быстро развивается острая дыхательная недостаточность, и пациенты уже на начальных этапах нуждаются в проведении респираторной поддержки.

ВЛИЯНИЕ ИАГ НА СИСТЕМУ МОЧЕОТДЕЛЕНИЯ • • На начальных стадиях развития СИАГ нарушение функции почек не связано со снижением СВ, а является следствием прямой компрессии паренхимы и сосудов почек. Повышение почечного сосудистого сопротивления приводит к снижению почечного кровотока и скорости гломерулярной фильтрации [4, 34]. Значительный вклад в развитие острой почечной недостаточности вносит гормональный сдвиг: повышение секреции антидиуретического гормона, ренина и альдостерона. Снижение венозного возврата приводит к уменьшению секреции натрийуретического пептида предсердий [19, 28]. Предположительно снижение гломерулярной фильтрации наступает при ИАГ > 10– 15 мм рт. ст. , а анурия развивается при ИАГ > 30 мм рт. ст. [14, 35]. При разрешении СИАГ гемодинамические показатели и функция внешнего дыхания восстанавливаются достаточно быстро, а почечные нарушения сохраняются в течение длительного времени [2].

ВЛИЯНИЕ ИАГ НА ОРГАНЫ БРЮШНОЙ ПОЛОСТИ • • • В основе местных патофизиологических изменений лежит прямое, непосредственное влияние высокого давления на полые органы желудочно-кишечного тракта (ЖКТ) и портокавальную систему [36]. Компрессия ведет к нарушению микроциркуляции и тромбообразованию в мелких сосудах, ишемии кишечной стенки, ее отеку с развитием внутриклеточного ацидоза, что в свою очередь приводит к транссудации и экссудации жидкости и усугубляет ИАГ, образуя порочный круг. Эти нарушения манифестируют при повышении давления уже до 15 мм рт. ст. [22, 37]. При увеличении внутрибрюшного давления до 25 мм рт. ст. развивается ишемия кишечной стенки, которая приводит к транслокации бактерий и их токсинов в мезентериальный кровоток и лимфоузлы [38– 40]. Изменение лимфодинамики по грудному лимфатическому протоку вплоть до его полного прекращения по достижении внутрибрюшного давления 30 мм рт. ст. приводит к дальнейшему увеличению интраабдоминального объема и, как следствие, к ИАГ [2].

• • Снижение СВ, олигурия, а также массивная инфузионная терапия приводят к дополнительной секвестрации жидкости в интерстициальном пространстве, отеку кишечника и повышению ИАГ, замыкая порочный круг. На тканевом уровне это проявляется снижением доставки кислорода, гипоксией, ишемией, развитием анаэробного пути метаболизма с выделением повреждающих эндотелий биологически активных веществ, медиаторов неспецифического воспаления и вазоактивных субстанций, таких как интерлейкины, серотонин, гистамин и др. , увеличивается проницаемость эндотелия, отек интерстиция, что усугубляет ишемию и трансмембранный транспорт, неблагоприятно отражаясь на состоятельности анастомозов и заживлении послеоперационных ран. Эти неспецифические изменения развиваются раньше клинически заметных проявлений СИАГ. В условиях прямой компрессии спланхнический кровоток снижается, тогда как СВ на начальных стадиях развития СИАГ сохраняется за счет компенсаторной тахикардии. Важно отметить, что при снижении портального кровотока и достижении ИАГ 20 мм рт. ст. и выше снижается метаболизм, в том числе и лекарственных препаратов.
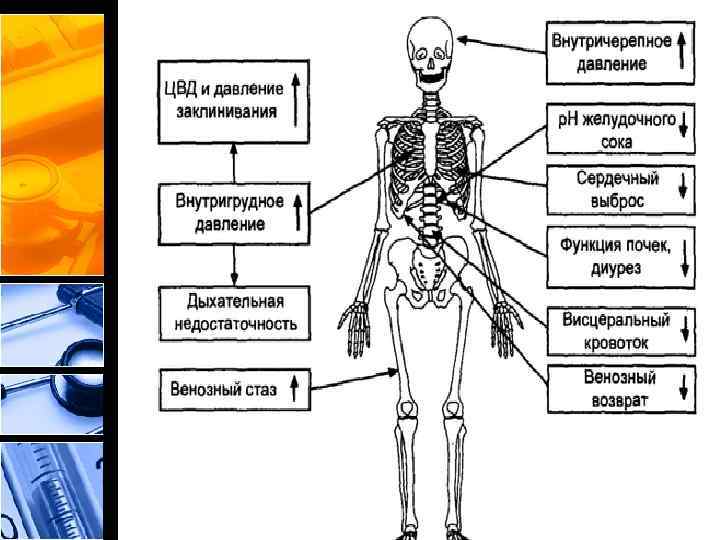

ВЛИЯНИЕ ИАГ НА ЦНС • • • Развитие внутричерепной гипертензии как проявление СИАГ стало объектом одного из исследований [46]. Повышение внутричерепного давления, вероятно, связано с затруднением венозного оттока по яремным венам вследствие повышенного ВГД и ЦВД, а также влиянием ИАГ на ликвор через эпидуральное венозное сплетение [47, 48]. Перфузионное давление головного мозга снижается, находясь в зависимости от АД и СВ, что крайне нежелательно у пациентов с черепно-мозговой травмой (ЧМТ). У больных с тяжелой сочетанной травмой (ТСТ), включающей ЧМТ и травму живота, смертность увеличивается вдвое [46]. Исследования показывают, что по достижении ИАГ 25 мм рт. ст. и выше снижается перфузионное давление даже здорового мозга [46]. Многочисленные публикации описывают влияние ИАГ на различные системы органов в большей или меньшей степени и на весь организм в целом (табл. 1) [49]. В связи с этим СИАГ должен быть признан возможной причиной системной и органной декомпенсации у пациентов в критических состояниях.
![СТЕПЕНИ ИАГ • • • Выделяют следующие степени ИАГ [3]: — I степень — СТЕПЕНИ ИАГ • • • Выделяют следующие степени ИАГ [3]: — I степень —](https://present5.com/presentation/1/-32638736_139102021.pdf-img/-32638736_139102021.pdf-20.jpg)
СТЕПЕНИ ИАГ • • • Выделяют следующие степени ИАГ [3]: — I степень — 10– 15 мм рт. ст. ; — II степень — 15– 25 мм рт. ст. ; — III степень — 25– 35 мм рт. ст. ; — IV степень — > 35 мм рт. ст. У пациентов после плановой лапаротомии давление в брюшной полости может достигать 13 мм рт. ст. без развития СИАГ [50]. При повышении ИАГ до 35 мм рт. ст. и выше СИАГ развивается в 100 % случаев с высоким риском летального исхода.

МОНИТОРИНГ ИАГ • • Симптомы проявления СИАГ далеко не специфичны и, как правило, присутствуют у большинства больных, находящихся в критических состояниях. Дыхательная недостаточность, снижение сатурации смешанной венозной крови, повышенное ЦВД или ДЗЛА, тахикардия, ацидоз, снижение темпа мочеотделения на фоне гиповолемии, а также помутнение сознания легко могут быть связаны с сердечной недостаточностью, тяжелой травмой или сепсисом. Поэтому настороженность по поводу СИАГ должна касаться всех пациентов с перитонитом, деструктивным панкреатитом и ТСТ, перенесших лапаротомию. Если брюшную полость рассматривать как жидкостный резервуар, то согласно закону Паскаля давление во всех его отделах равно, что и было предложено использовать для измерения внутрибрюшного давления. Поэтому давление брюшной полости может быть измерено в самой полости прямым методом при проведении лапароскопии или наличии лапаростомы либо посредством дренажей. Наиболее часто используется непрямой метод измерения через полость матки, желудка, в бедренной вене и мочевом пузыре

Закрытая система для мониторинга ВБД Uno. Meter. TM Abdo-Pressure. TM :

КРИТЕРИИ ДИАГНОСТИКИ СИАГ • Диагноз СИАГ вероятен при ИАГ ≥ 15 мм рт. ст. , ацидозе в сочетании с наличием одного из следующих признаков и более: • — гипоксемия; • — повышение ЦВД и/или ДЗЛА; • — гипотония и/или снижение СВ; • — олигурия; • — улучшение состояния после декомпрессии.

ЛЕЧЕНИЕ СИАГ • Наиболее важными являются профилактика и ранняя диагностика ИАГ еще до начала развития ПОН, которые возможны в условиях постоянного мониторинга ИАГ у пациентов группы риска развития СИАГ. • C целью профилактики ИАГ пациентам с ЧМТ и тупой травмой живота при наличии психомоторного возбуждения в острый период необходимо применение седативных препаратов. Своевременная стимуляция нарушенной моторной функции ЖКТ после лапаротомии и/или травмы живота также способствует снижению ИАГ.

• В настоящее время хирургическая декомпрессия является единственным эффективным методом лечения таких состояний, достоверно снижает летальность и по жизненным показаниям выполняется даже в палате интенсивной терапии [61]. Без проведения хирургической декомпрессии (радикального лечения СИАГ) летальность достигает 100 %. Снижение летальности возможно при ранней декомпрессии до 20 % и при поздней — до 43– 62, 5 %. • После выполнения лапаротомной декомпрессии при вероятном прогрессировании ИАГ решается вопрос о типе ушивания брюшной полости [62]. В настоящее время разработаны несколько методик декомпрессионного ушивания брюшной полости и ее временной пластики адсорбирующими сетками или заплатами (Gore-Tex, Marlex, Prolene и др. ), которые увеличивают размер брюшной полости, уменьшая тем самым интраабдоминальное давление
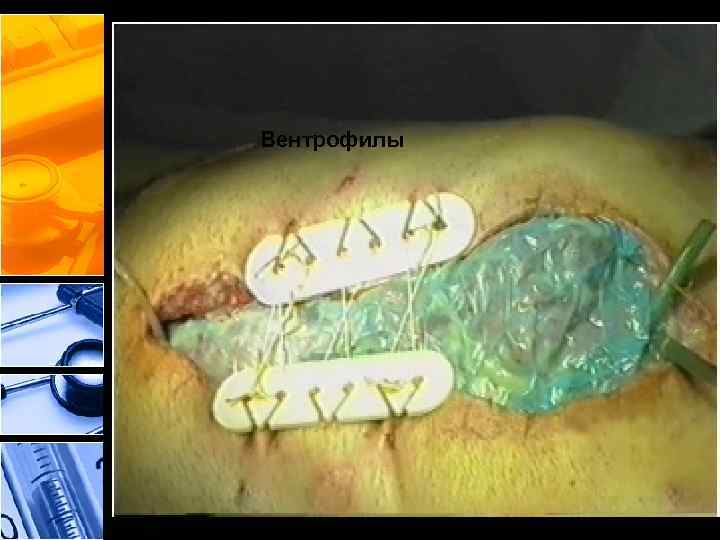
Вентрофилы
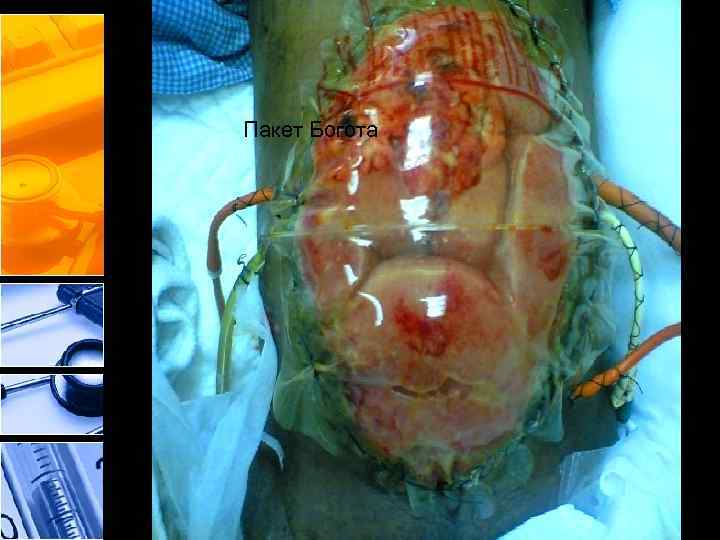
Пакет Богота
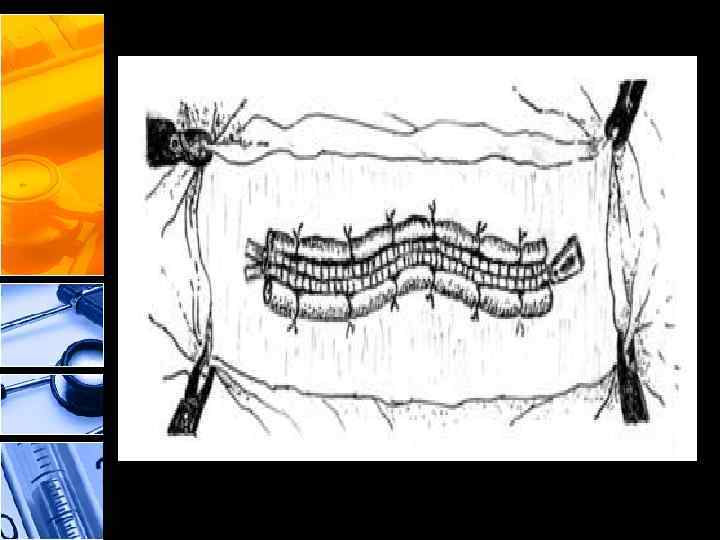
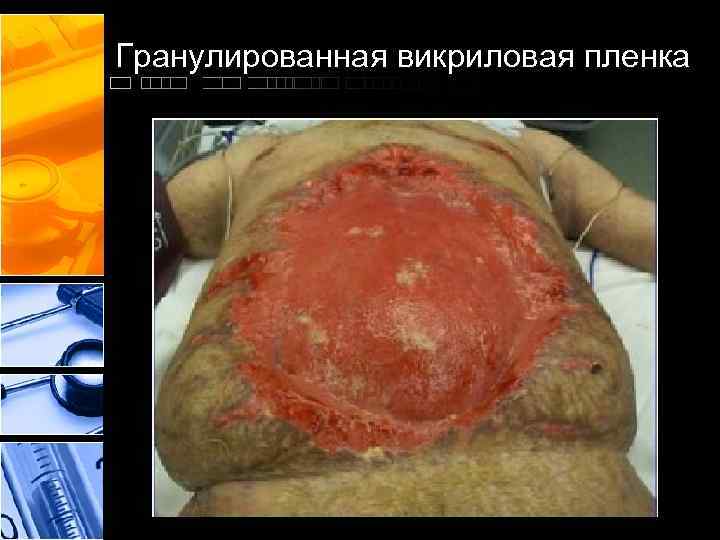
Гранулированная викриловая пленка
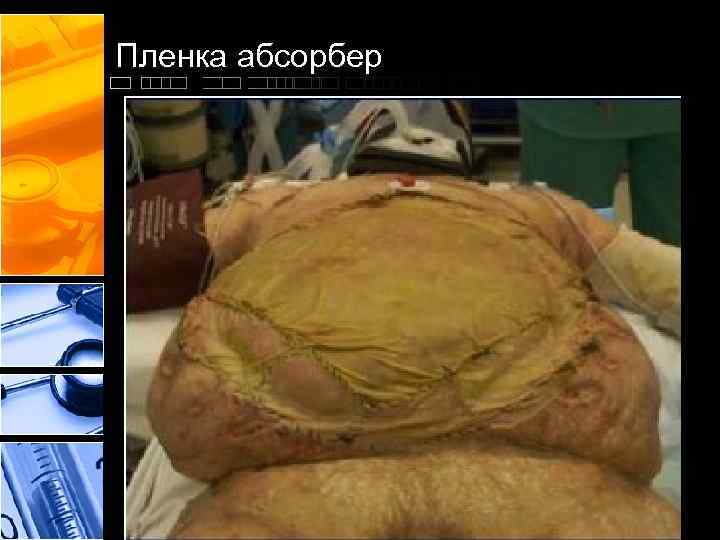
Пленка абсорбер

СПАСИБО ЗА ВНИМАНИЕ!!!!
Синдром интраабдоминальной гипертензии.pptx