Сахарный диабет 2 т.pptx
- Количество слайдов: 45

Сахарный диабет 2 типа. Хронические сосудистые осложнения сахарного диабета. Алгоритм обследования больных сахарным диабетом.

Сахарный диабет 2 -го типа • Это форма сахарного диабета, обусловленная резистентностью к инсулину и/или его недостаточностью. • В общей структуре заболевания СД 2 -го типа составляет 90 -95%

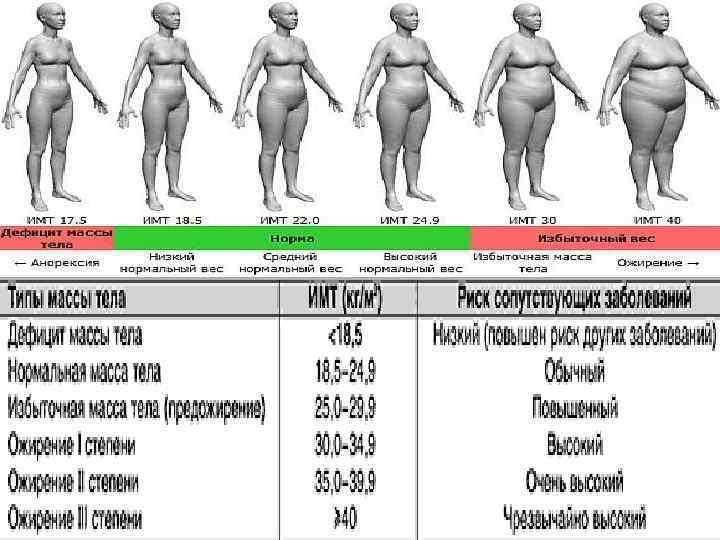
Факторы риска развития СД 2 типа • 1. Внешние (модифицируемые) факторы: • Избыточная масса тела и ожирение (особенно абдоминальное) • Низкая физическая активность • Высококалорийное питание • 2. Не модифицируемые факторы: • Пожилой возраст • Нарушенное внутриутробное развитие • Наследственная предрасположенность к СД 2 типа


Патогенетические механизмы • 1. Инсулинорезистентность. Это нарушенный биологический ответ периферических тканей организма на воздействие эндогенного или экзогенного инсулина. Следствие – гиперинсулинемия.

Эпидемиология ИР • 58% лиц с артериальной гипертензией • 63% лиц с гиперурикемией • 84% лиц с гипертриглицеридемией • 88% лиц с низким уровнем холестерина ЛПВП • 84% лиц с СД 2 типа.

Гипотеза «экономного генотипа» • ИР имеет генетическую основу. Это эволюционно закрепленный механизм выживания в неблагоприятных условиях, когда периоды изобилия чередовались с периодом голода. Наличие ИР обеспечивало накопление энергии в виде отложения жира.

2. Дефект секреции инсулина. • В основе развития СД 2 типа лежит выраженная инсулинорезистентность, но при отсутствии дефекта секреции инсулина не будет развития СД. • Нарушения секреции инсулина при СД 2 типа: • Снижение секреции инсулина в ответ на глюкозу и другие стимуляторы; • Нарушение пульсаторной секреции инсулина; • Нарушение превращение проинсулина в инсулин.

Стадийность развития СД 2 типа: • 1. Врожденная склонность к гиперинсулинизму обуславливает хорошую пищевую реализацию. • 2. Избыточное питание, недостаточная физическая активность, на фоне нарушения секреции инсулина определяет развитие тканевой инсулинорезистентности. • 3. Развитие НТГ и формирование метаболического синдрома. • 4. СД 2 с гиперинсулинизмом. • 5. СД 2 с истощением функции β клеток.

Что происходит с β – клеткой при СД 2? Качественные изменения 1. 2. 3. Нарушение бифазной секреции инсулина Утрата пульсовой секреции инсулина Сглаживание секреции инсулина в ответ на стимуляцию Количественные изменения 1. Количество β – клеток с каждым годом уменьшается на 2 – 3% – клеток и α - клеток. 3. Отложение депозитов амилоида в межклеточном параваскулярном пространстве, склероз и фиброз островков. 4. Увеличение частоты апоптоза β – клеток. 2. Изменение соотношения β

Клинические признаки и симптомы • Развивается постепенно • Симптомы СД 1 типа • Ожирение • Артериальная гипертензия • Снижение зрения • Неврологические нарушения • ИБС • Боли в ногах • Импотенция • Гиперосмолярная кома (может быть первым проявлением СД 2 типа).

• В настоящее время основную проблему диабетологии, как медицинскую, так и социальную, составляют поздние (хронические) осложнения СД, являющиеся причиной высокой смертности, заболеваемости и инвалидизации пациентов.

Классификация осложнения СД 1. Острые осложнения (комы); 2. Хронические (поздние) осложнения.

Хронические осложнения СД • 1. Микрососудистые осложнения: • - диабетическая ретинопатия; • - диабетическая нефропатия: • 2. Макрососудистые осложнения; • -ИБС; • -ишемическая болезнь мозга; • - хронические облитерирующие заболевания периферических артерий.

Хронические осложнения СД

• Микрососудистые осложнения, или микроангиопатии — поражение сосудов мелкого калибра (капилляров, артериол, венул). • Макрососудистые осложнения, или макроангиопатии — поражение сосудов среднего и крупного калибра. • Диабетическая нейропатия — поражение центральной и/или периферической нервной системы

Факторы риска развития сосудистых осложнений СД • Специфические для СД: • - Гипергликемия (Hb. A 1 >7%) • - Длительность СД • - гиперинсулинемия (для СД 2) • - инсулинорезистентность (для СД 2) • Общие для популяции: • - артериальная гипертензия (АД > 130/80 мм рт. ст) • - дислипидемия • -возраст, курение, ожирение • -наследственная отягощенность

Патогенез поздних осложнений СД носит многофакторный характер. Его упрощенной моделью является: Øгликозилирование клеточных мембран, базальных мембран и белков, Øповышение проницаемости сосудов, Øнарушение энергетического баланса, Øизменение метаболизма клеточных мембран, Øиндукция полипептидных ростовых факторов

Патогенез диабетической микроангиопатии • Гипергликемия –(относительная недостаточность инсулина) • Активизация сорбитолового пути метаболизма глюкозы. • Неэнзиматическое гликозилирование белков и мембран Эндотелий • Гликозилирование базальных мембран. • Структурная и секреторная дисфункция эндотелиоцитов Гемодинамические эффекты • Усиление кровотока • Повышение кровяного давления в микроциркуляторном русле Реологические параметры • Гиперкоагуляция • Дисфункция тромбоцитов • Утолщение и повышение проницаемости базальных мембран • Окклюзионная ангиопатия • Тканевая гипоксия • Органная патология

Диабетическая нейропатия • Это комплекс клинических и субклинических синдромов, каждый из которых характеризуется диффузным или очаговым поражением периферических и/или автономных нервных волокон в результате СД.

Классификация • Диффузная нейропатия: -дистальная симметричная нейропатия -автономная нейропатия • Фокальная нейропатия: -нейропатия черепных нервов; -полирадикулопатия; -плексопатия; -туннельные синдромы;

Стадии диабетической полинейропатии • Стадия I (субклиническая) – изменение периферической нервной системы, выявляемые специальными тестами • Стадия 2 – стадия клинических проявлений, когда наряду с измененными неврологическими тестами имеют место признаки и симптомы нейропатии • Стадия 3 – выраженные нарушения функции нервов, приводящими к тяжелым осложнениями, в т. ч. к развитию синдрома диабетическое стопы.

Патогенез диабетической нейропатии • Гипергликемия - Повышение эндоневрального содержания глюкозы по инсулиннезависимому механизму • Снижение натрий-зависимого захвата мионозитола • Активация полиолового пути метаболизма глюкозы • Подавление активности Na+- K+-АТФ –азы нервных клеток • Повышение эндоневрального содержания натрия • Эндоневральное накопление сорбитола • Гликозилирование мембранных и белковых структур нервной клетки • Подавление ативности протеинкиназы • Клеточный отек • Нарушение проведения нервного импульса, дистрофические изменения

Клинические признаки и симптомы Диффузная нейропатия включает: • Боли (обычно умеренные, тупые и тянущие, преимущественно в стопах и голенях, усиливающиеся в покое, особенно в вечернее и ночное время суток) • Онемение, парастезии, дизестезии (неприятные и болевые ощущения от любого прикосновения одежды), гиперстезии, чувство жжения

Автономная полинейропатия • Для АДН сердечно-сосудистой системы характерны: • Безболевая ишемия и инфаркт миокарда • Тахикардия покоя • Ортостатическая гипотония; • Для АДН ЖКТ: • Дисфагия • Чувство переполнения желудка • Ночная и постпрандиальная диарея • Недержание стула

Автономная полинейропатия • Для АДН мочеполовой системы: -нарушение опорожнения мочевого пузыря; -атония мочевого пузыря; -эректильная дисфункция • Для АДН других органов и систем: • Нарушение зрачкового рефлекса; • Нарушение адаптации в темноте; • Нарушение потоотделения (повышение потоотделения при еде) • Отсутствие симптомов гипогликемии

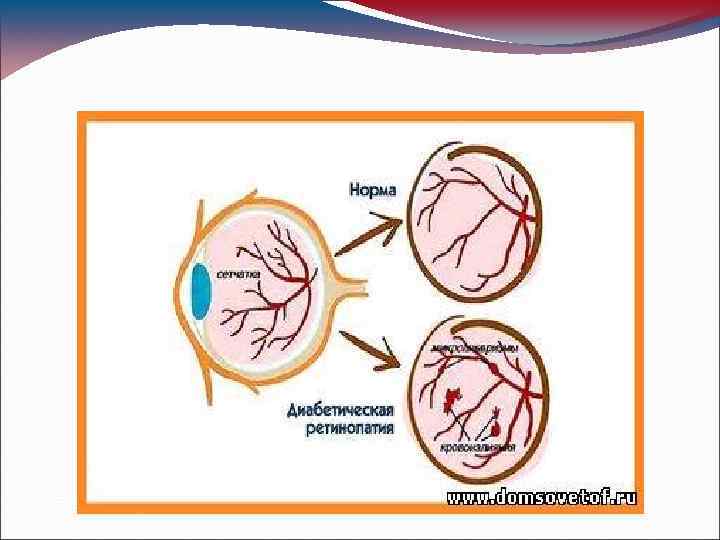
Диабетическая ретинопатия • ДР - самая частая причина слепоты у взрослых. • При СД она развивается в 25 раз чаще, чем в общей популяции. • Ретинопатия имеется у 85% больных СД-1 с двадцатилетним стажем заболевания; в среднем, она диагностируется у 40% всех больных СД-1. • Слепота развивается примерно у 2 -4% больных СД-1. • 20% пациентов с СД-2 имеют ретинопатию уже на момент постановки диагноза СД.

Классификация ретинопатии I стадия – Непролиферативная ретинопатия II стадия – Препролиферативная ретинопатия III стадия – Пролиферативная ретинопатия

Классификация нефропатии. I. Специфическое поражение почек (собственно диабетическая нефропатия): • диффузный гломерулосклероз; • узелковый гломерулосклероз. II. Неспецифическое поражение почек: А. Инфекционные (бактериурия, пиелонефрит, карбункул почки, • абсцесс почки, туберкулез почки, папиллярный некроз). Б. Сосудистые (атеросклеротический нефросклероз, гипертонический нефросклероз).

Основные звенья патогенеза диабетической нефропатии • Дефицит инсулина – Гипергликемия Прямое повреждение клубочковых структур Гликозилирование белковых гломерулярных структур Гиперфункция канальцев Стимуляция тканевых факторов роста Повышение внутриклубочкового давления

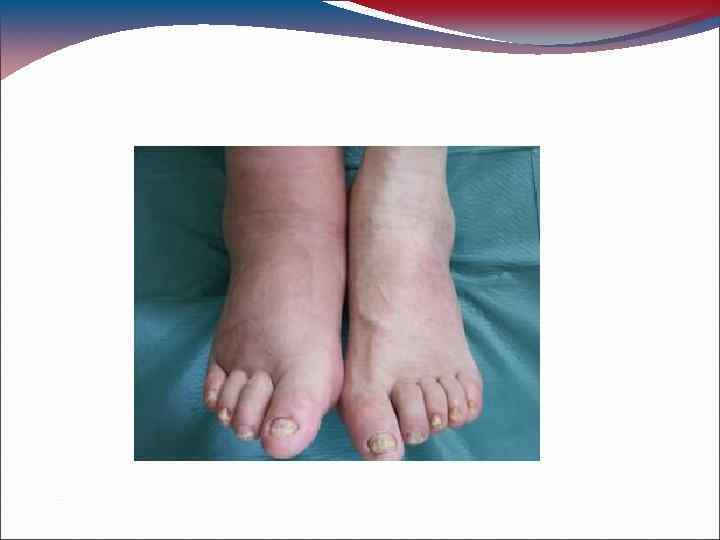
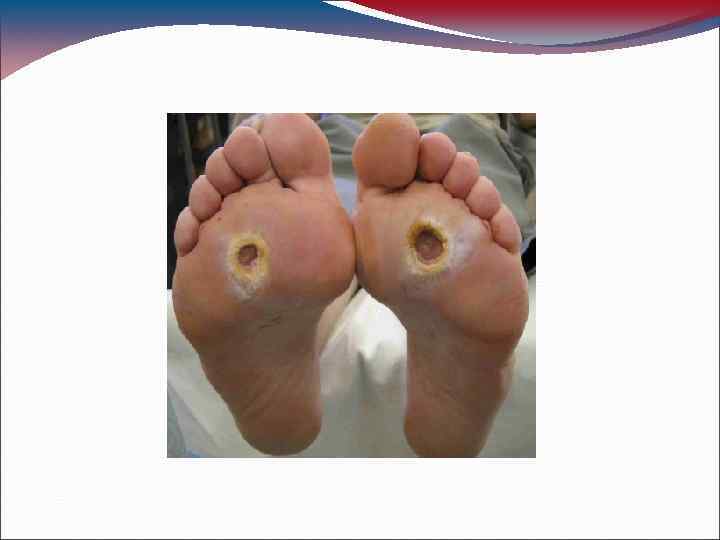
СИНДРОМ ДИАБЕТИЧЕСКОЙ СТОПЫ (СДС) • Синдром диабетической стопы (СДС)патологическое состояние стопы при СД, возникающее на фоне поражения периферических нервов, кожи и мягких тканей, костей и суставов и проявляющееся острыми и хроническими язвами, костно-суставными поражениями и гнойно-некротическими процессами.

СДС наблюдается у 10 -25% больных СД. Ампутация ног в группе пациентов с СДС производится в 15 раз чаще, чем у остального населения. • От 50 до 70% от общего количества выполненных ампутаций ног приходятся на долю больных СД. • Имеется прямая зависимость частоты развития СДС и тяжести поражения от качества компенсации СД, возраста больного и длительности СД. • Патогенез СДС многокомпонентен и представлен сочетанием нейропатических и перфузионных нарушений, с выраженной склонностью к инфицированию. • Исходя из преобладания в патогенезе того или иного из перечисленных факторов, выделяют 3 основные формы СДС.

Классификация СДС Нейропатическая форма: • А. Без остеоартопатии. • Б. Диабетическая остеоартопатии. II. Нейро-ишемическая (смешанная) форма III. Ишемическая форма. • Наиболее часто встречается нейропатическая форма СДС- 60 -70% случаев. • Чисто ишемическая форма СДС встречается в 3 -7% случаев. • В 15 -20% случаев встречается смешанная форма синдрома, которой клинически, в той или иной степени, присущи черты обеих форм.

Диабетическая макроангиопатия В основе лежит атеросклероз сосудов. Факторы риска. 1. Общие для популяции: -курение -артериальная гипертония -ожирение -дислипидемия -гиперкоагуляция -злоупотребление алкоголя -менопауза -малоподвижный образ жизни -наследственная предрасположенность

2. Специфические для СД -гипергликемия -гиперинсулинемия -инсулинорезистентность -диабетическая нефропатия -длительность сахарного диабета

Клинические особенности ИБС у больных СД • Одинаковая частота развития у мужчин и у женщин. • Высокая частота безболевых форм ИБС: - 1030% случаев (безболевая ишемия, безболевой инфаркт миокарда), влекущих за собой высокий риск внезапной смерти. • Высокая частота развития постинфарктных осложнений. • Смертность в остром (10 дней) и подостром (48 недель) периодах инфаркта миокарда в два раза превышает таковую у лиц без СД.

• Артериальная гипертензия (АГ) при СД-1 имеется у 20%, а при СД-2 у 75% пациентов. • У больных СД она встречается в 2 раза чаще, чем у лиц без него. • Помимо своих неспецифических осложнений (ИБС, нарушение мозгового кровообращения) при СД артериальная гипертензия способствует прогрессированию микроангиопатического процесса (нефропатия, ретинопатия).

Требования к формулировке диагноза при сахарном диабете ■ Сахарный диабет 1 (2) типа или Сахарный диабет вследствие (указать причину) ■ Диабетические микроангиопатии: - Ретинопатия указать стадию на левом глазу (OS), на правом глазу (OD); состояние после лазерокоагуляции сетчатки или оперативного лечения ( если оно было) от…г. , - Нефропатиия (указать стадию) ■ Диабетическая нейропатия (указать форму) ■ Синдром диабетической стопы (указать форму) • Диабетическая нейроостеоартропатия (указать стадию)

Диабетические макроангиопатии: - ИБС (указать форму) - Сердечная недостаточность (указать функциональный класс по NYHA) - Цереброваскулярные заболевания (указать какие) - Хроническое облитерирующее заболевание артерий нижних конечностей (указать стадию) ■ Артериальная гипертония (указать степень) ■ Дислипидемия (если есть) ■ Сопутствующие заболевания. •

Алгоритм обследования больных СД 1. 2. 3. 4. 5. 6. Самоконтроль гликемии Гликированный гемоглобин -1 раз в 3 -4 мес. Общий анализ крови – 1 раз в год Общий анализ мочи – 1 раз в год Микроальбуминурия – 2 раза в год Биохимический анализ крови (белок, липидный прфиль, АСТ, АЛТ, мочевина, креатинин, К, Na) – 1 раз в год 7. Контроль АД – при каждом посещении 8. ЭКГ – 1 раз в год

Алгоритм обследования больных СД 9. ЭКГ (с нагрузочными тестами при наличии ≥ 2 факторами риска) – 1 раз в год 10. Консультация кардиолога (СД 2) – 1 раз в год 11. Осмотр ног – не реже 1 раз в 3 мес, при наличии факторов риска – чаще 12. Осмотр места инъекции инсулина – при каждом посещении врача 13. Осмотр офтальмолога – 1 раз в год, по показаниям чаще 14. Консультация невролога – 1 раз в год 15. Рентгенография грудной клетки – 1 раз в год.
Сахарный диабет 2 т.pptx