Роль микроорганизмов в развитие кариеса Кариес зубов —


Роль микроорганизмов в развитие кариеса

Кариес зубов - это заболевание эмали, дентина и цемента, их хроническое воспаление, ведущего к ацидозу, деминерализации и протеолизу твердых тканей зуба, затем - к формированию в них полостей. Кариес зубов - самый распространенный диагноз в медицине. Кариес зубов - болезнь цивилизации.

Кариес чаще поражает: а) зубы верхней челюсти; б) моляры и премоляры; в) жевательные поверхности; г) эмаль прежде дентина

Для объяснения возможных причин появления кариеса зубов было предложено более 400 теорий и концепций. Гиппократ объяснял причину кариеса зубов "дурными соками", появляющимися у человека при заболевании печени, желудка и других органов.

Исторически первая теория возникновения кариеса - химико-паразитарная теория американского стоматолога У. Д. Миллера, созданная в XIX столетии. Согласно данной теории, кариозное разрушение проходит из-за деминерализации твердых тканей зуба. Образующаяся в полости молочная кислота под действием микроорганизмов в результате молочнокислого брожения углеводистых остатков пищи растворяет неорганические вещества эмали и дентина. Указывается также роль количества и качества слюны, фактора питания, питьевой воды, подчеркивается значение наследственного фактора и условий формирования эмали.

Физико-химическая теория (Д. А. Энтин). Теория предполагает, что ткани зуба являются полупроницаемой мембраной, через которую проходят осмотические токи, обусловленные разностью осмотических давлений двух сред, контактирующих с зубом: крови изнутри и слюны снаружи. При благоприятных условиях осмотические токи имеют центробежное направление и обеспечивают нормальные условия питания дентина и эмали, а также препятствуют воздействию на эмаль внешних неблагоприятных факторов. При неблагоприятных условиях центробежное направление осмотических токов ослабляется и приобретает центростремительное направление, что нарушает питание эмали и облегчает воздействие на нее внешних вредных агентов, вызывая кариес.

Биологическая теория кариеса (И. Г. Лукомский) Автор теории считал, что недостаток витаминов Д, В1, а также недостаток и неправильное соотношение солей кальция, фосфора, фтора в пище, отсутствие или недостаток ультрафиолетовых лучей нарушают минеральный и белковый обмен. Следствием этих нарушений является поражение одонтобластов, что приводит к нарушению обмена веществ в эмали и дентине.

Современная концепция этиологии кариеса Общепризнанным механизмом возникновения кариеса является прогрессирующая деминерализация твердых тканей зубов под действием органических кислот, образование которых связано с деятельностью микроорганизмов. Кариес - полиэтиологическое и полифакторное заболевание.

Основные условия, способствующие возникновению кариеса : Особенности генетически детерминированной реактивности индивидов (включая наследственные и эпигенетические характеристики). Кариесогенные микроорганизмы на поверхности зуба. Кариесогенная диета (углеводы, мягкая пища и др.). Плохая гигиена полости рта.

Кариесогенные факторы делятся на: общие: характер и режим питания, содержание фтора в воде, общее состояние организма, экстремальные воздействия на организм местные: зубная бляшка и зубной налет, количество и качество слюноотделения, углеводистые липкие пищевые остатки в полости рта, скученность зубов, состояние пульпы зуба, неполноценная структура твердых тканей зуба

Колонизация бактерий на поверхности зуба является главным фактором, определяющим возникновение и развитие кариеса зубов. Интенсивность кариеса у молодых людей находится в прямой зависимости от количества и распределения отложений на зубах. Чаще всего зубные отложения располагается над десной, в пришеечной области, в фиссурах, где раньше всего возникает и диагностируется кариес.

Согласно современным представлениям на поверхности эмали зуба находятся: кутикула - бесструктурное неклеточное образование (0,2мкм), представляющее собой редуцированный эпителий эмали, напоминает кожицу и располагается непосредственно на поверхности эмали; пелликула – органическая полимерная плёнка (0,1 – 1мкм), образующаяся при контакте эмали со слюной, производное белково-углеводных компонентов слюны (муцина, слюнопротеинов, богатых пролином, гистидином и белками –цистатинами);
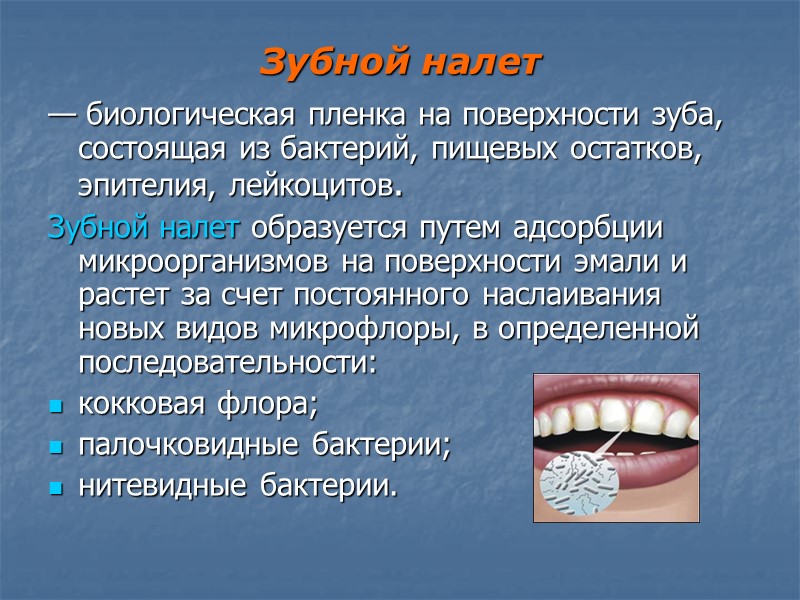
Зубной налет — биологическая пленка на поверхности зуба, состоящая из бактерий, пищевых остатков, эпителия, лейкоцитов. Зубной налет образуется путем адсорбции микроорганизмов на поверхности эмали и растет за счет постоянного наслаивания новых видов микрофлоры, в определенной последовательности: кокковая флора; палочковидные бактерии; нитевидные бактерии.

Двухдневный зубной налет почти полностью сформирован из бактерий — в 1 мг вещества зубного налета находится 500x106 микробных клеток 325 видов. Кроме того, в зубном налете присутствуют вирусы и простейшие.

Составные компоненты зубного налета находятся внутри межклеточной матрицы, представляющей собой гидратированный гель. В нем микроорганизмы существуют и размножаются. Межклеточная матрица состоит из органических и неорганических веществ, происходящих из слюны и десневой жидкости или образующихся в результате метаболизма микрофлоры. Матрица занимает от 10 до 40% объема налета и защищает бактерии от воздействия антимикробных факторов.

Органические компоненты зубного налета представлены гликопротеидами, полисахаридами, жирами. Неорганические в большей степени представлены соединениями кальция, фосфора и фтора, которые, в основном, происходят из слюны, хотя не исключены и другие источники.

Фазы организации зубного налета: I фаза (1—2 дня)', поверхность зуба, граничащая с десной, покрывается бактериями, которые прилипают к уже имеющимся. II фаза (3-4 день): наружный слой налета покрывается слоем грамположительных палочек и очень утолщается. III фаза (4-7 день): налет начинает проникать под десну. При этом бактерии, а также продукты их метаболизма циркулируют в десневой бороздке. IV фаза (7-11 день): присоединяются новые виды микроорганизмов и налет заполняет всю десневую бороздку.

На процесс образования и распределения зубного налета влияют: количественный и качественный состав бактериальной микрофлоры полости рта; скорость секреции и свойства слюны; состояние десны и степень ее воспаления; стадия прорезывания и функциональное состояние зуба; анатомия и морфология поверхности зуба; качество пищи и количество потребляемых ферментируемых углеводов; наличие навыков гигиены полости рта, использование фторидов и других средств профилактики; активность движений языка, губ и челюстей во время жевания и речи; состояние самоочищения полости рта.

Зубная бляшка — образование, плотно фиксированное на поверхности зуба, почти полностью состоящее из бактерий и продуктов их жизнедеятельности. Зубная бляшка содержит следующие виды микроорганизмов: факультативные стрептококки — 27%, факультативные дифтероиды — 23%, анаэробные дифтероиды — 18%, пептострептококки — 13%, вейлонеллы — 6%, бактероиды — 4%, фузобактерии — 4%, нейссерии — 3%, — вибрионы — 2%.

Основные условия формирования зубной бляшки: 1. Осаждение гликопротеинов слюны, формирующих пелликулу с последующей специфической адгезией к ней бактерий. 2. Адгезия к эмали эпителиальных клеток, инвази- рованных бактериями с последующим ростом микроколоний. 3. Преципитация внеклеточных гликанов, продуцируемых S.mutans и S. sanguis. 4. Агглютинация бактерий антителами с последующей фиксацией на поверхности эмали.

Общей тенденцией формирования зубной бляшки является изменение состава микрофлоры от преобладающих аэробных и факультативно-анаэробных форм(грамположительных кокков) к облигатно-анаэробным грамотрицательным палочкам и извитым формам.

Развитие зубной бляшки состоит из нескольких фаз: 1-я фаза — фаза «ранней» зубной бляшки. Формирование зубной бляшки определяется периодом первых 1-4 часов после тщательной чистки зубов. Зубная бляшка, в основном, состоит из кокков (стрептококки, нейссерии, вейллонеллы) и коротких палочек (дифтероиды). Общее количество бактерий в зубной бляшке составляет 100-5000 в 1 г.

2-я фаза — фаза «равновесной или равнозначной» зубной бляшки. Длится до 4-5 дней. Характеризуется уменьшением доли грамположительных кокков и нарастанием доли грамвариабельных нитевидных форм — лептотрихий, а также грамотрицательных вейллонелл и фузобактерий. У лиц с хорошим оральным иммунитетом микробиоценоз зубной бляшки может поддерживаться в таком состоянии длительное время. Количество бактерий в зубной бляшке возрастает от 1 до 10 млн/г.

3-я фаза — фаза «зрелой» зубной бляшки. Длится от 6-7 и более дней. Зубная бляшка принимает окончательный по составу симбионтов вид, хотя количественные сдвиги в ней происходят постоянно. Изменяется микробный пейзаж: резко снижается количество аэробных видов (нейссерии ротий), факультативно-анаэробных стрептококков; доминируют грамотрицательные облигатно-анаэробные бактерии — бактероиды, фузобактерии, вейллонеллы и грамположительные — актиномицеты, микроаэрофильные стрептококки и пептострептококки. «Зрелая» зубная бляшка формируется при плохом гигиеническом состоянии полости рта и способна инициировать развитие гингивита у лиц, которые осуществляют нерегулярный уход за полостью рта. Количество бактерий в этой фазе может исчисляться десятками и сотнями миллиардов в 1 г.

Формирование микробной флоры зубной бляшки характеризуются: изменением составных компонентов зубной бляшки (первичное и вторичное замещение); сроками восстановления составных компонентов зубной бляшки (ранние и поздние стадии замещения зубной бляшки); способностью зубной бляшки к деминерализации.

«Первичное» замещение — наблюдается в течение всей жизни человека. Происходит нормальный процесс формирования флоры полости рта и постоянный ее обмен. «Вторичное» замещение. - определяется процессом восстановления имевшегося скопления микробной флоры полости рта после нарушения ее структуры. Этот повторный рост бляшки наблюдается после очищения зубной поверхности.

Ранние стадии замещения бляшек — имеют место после профессиональной чистки зубов и характеризуются накоплением нового слоя. Через 2 часа после удаления зубных наслоений некоторые микроорганизмы, имеющие избирательное свойство адгезии к гидроксиапатиту и пелликуле, прикрепляются к эмали зуба. Структура бляшки представлена в основном аэробными скоплениями и не имеет деминерализующего потенциала. Поздние стадии замещения характеризуются продуцированием микроорганизмов и наличием внеклеточных гликанов. Этот этап сопровождается преобладанием анаэробных процессов, в результате которых сахароза вследствие анаэробного гликолиза превращается в органические кислоты, главным образом в молочную. Накопление органических кислот приводит к падению локального рН до 5,5—5,0 и создаются условия для деминерализации эмали.

Микроорганизмы обладают разной способностью к адгезии даже в отношении одних и тех же поверхностей зуба. На процесс адгезии бактерий влияют: анатомические особенности строения зубов, механические факторы, связанные с процессом жевания, физико-химические условия полости рта, качество и количество пищи, вид пломбировочного материал и т.п. Поэтому на разных поверхностях зубов, в ямках и фиссурах, на пломбах состав микрофлоры будет различным даже в пределах одного зуба.

В настоящее время общепризнано участие микробов в патогенезе кариеса зубов. К кариесогенным относятся микроорганизмы, способные вызывать кариес в чистой культуре или в ассоциации с другими видами у гнотобионтных животных. Это стрептококки (S. mutans, S. sanguis), лактобактерии и некоторые актиномицеты. При этом ведущая роль отводится стрептококкам группы "мутанс",т.к. они являются наиболее кислотообразующими.
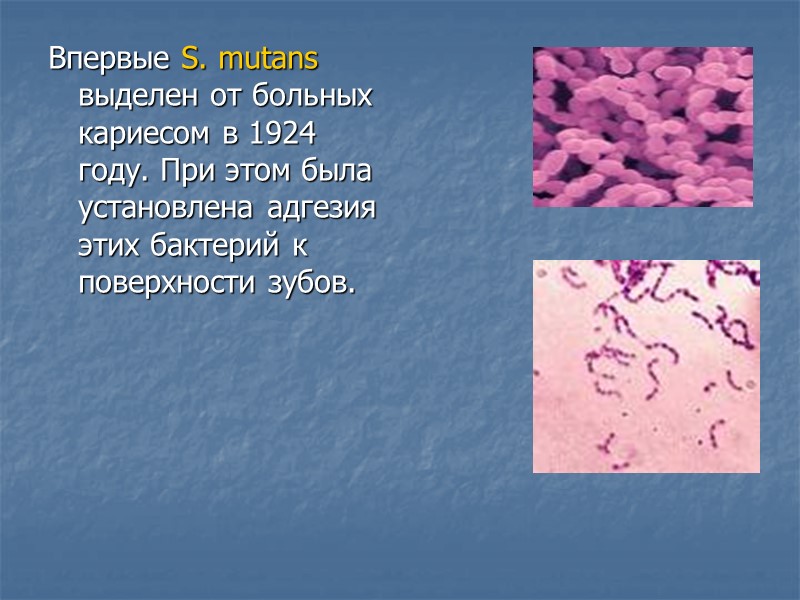
Впервые S. mutans выделен от больных кариесом в 1924 году. При этом была установлена адгезия этих бактерий к поверхности зубов.
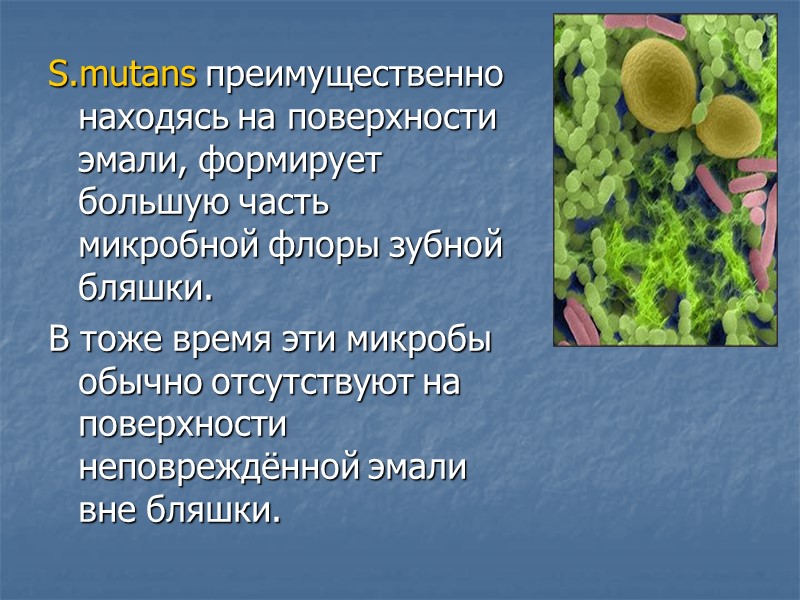
S.mutans преимущественно находясь на поверхности эмали, формирует большую часть микробной флоры зубной бляшки. В тоже время эти микробы обычно отсутствуют на поверхности неповреждённой эмали вне бляшки.

В настоящее время у человека наиболее распространены штаммы S. mutans серовара "с", причём независимо от возраста людей, участка зуба, методов выделения и серотипирования. Эти микроорганизмы обнаруживаются именно в тех местах, которые особенно поражаются кариесом - ямки эмали, фиссуры и интерпроксимальные пространства.

С помощью штаммов S. mutans, выделенных от людей, можно вызвать экспериментальный кариес у животных (крыс, мышей, хомяков, кроликов, обезьян).

Важнейшим биологическим свойством S. mutans является способность этих бактерий прикрепляться к гладким поверхностям и образовывать кислоту. Адгезия к зубам обеспечивает формирование кариесогенных бляшек этими микробами и это действие опосредовано синтезом глюкозных полимеров из сахарозы, присутствующей в пище. Этот процесс обеспечивается наличием у S. mutans конститутивного фермента - глюкозилтрансферазы.
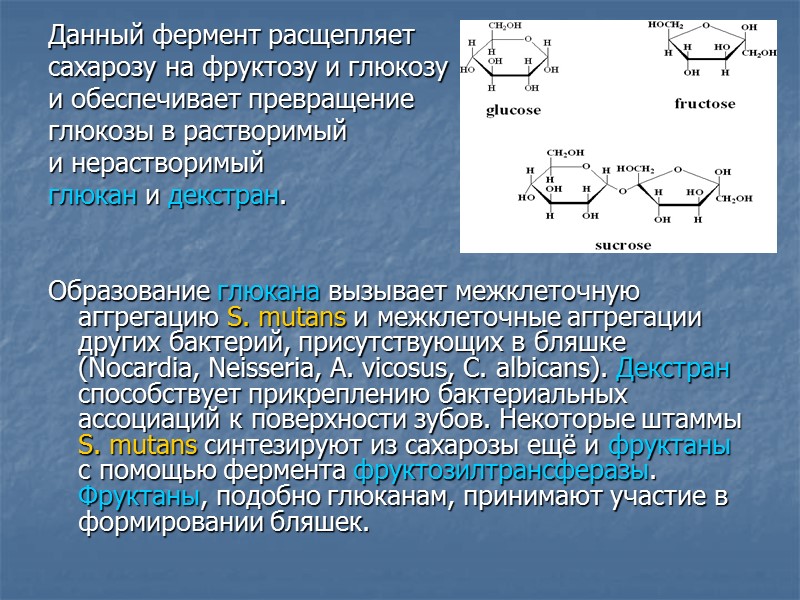
Данный фермент расщепляет сахарозу на фруктозу и глюкозу и обеспечивает превращение глюкозы в растворимый и нерастворимый глюкан и декстран. Образование глюкана вызывает межклеточную аггрегацию S. mutans и межклеточные аггрегации других бактерий, присутствующих в бляшке (Nocardia, Neisseria, A. vicosus, С. albicans). Декстран способствует прикреплению бактериальных ассоциаций к поверхности зубов. Некоторые штаммы S. mutans синтезируют из сахарозы ещё и фруктаны с помощью фермента фруктозилтрансферазы. Фруктаны, подобно глюканам, принимают участие в формировании бляшек.

Таким образом, формирование бляшки включает два отдельных явления: Адгезию бактерий к поверхности зуба Аггрегацию клеток, формирующих бактериальный матрикс.

Глюканы стабилизируют бляшку. Липкий глюкановый матрикс зубной бляшки препятствует диффузии большого количества молочной кислоты, образуемой микробами, что продлевает её пребывание на поверхности зубов и ведёт к деминерализации эмали, вызывая кариес зубов.

Некоторые другие виды микроорганизмов способны вызывать кариес у безмикробных животных, хотя и в меньшей степени, чем S. mutans. К ним можно отнести: S. sanguis, S. salivarius, S. milleri, Lactobacillus acidophilus, L. casei, Actinomyces viscosus.

Количество лактобактерий в бляшке составляет примерно 1% от общего количества микроорганизмов, находящихся в зубной бляшке. Лактобактерии играют незначительную роль на начальных этапах адгезии микробов к эмали зуба и в формировании бляшки. Их роль резко возрастает в прогрессировании кариеса, по мере увеличения степени выраженности кариозного поражения. Лактобактерии участвуют в деструкции дентина, после деформации эмали. Lactobacillus acidophilus
Актиномицеты участвуют в кариозных поражениях корней зубов, при обнажении корневого участка зуба. Actinomyces viscosus.

«Кариеса нет там, где нет субстрата для микроорганизмов» (П.А. Леус, 1979). Основной причиной образования кариесогенной бляшки является частое употребление сахарозы, что сопровождается интенсивным размножением кислотообразующих бактерий. Углеводистые продукты становятся мощным катализатором и энергетическим ресурсом жизнедеятельности микроорганизмов и предопределяют кариесогенность зубной бляшки.

Зубная бляшка создает патогенную ситуацию на поверхности зуба, которая усиливается при контакте с углеводами. Раствор сахарозы вступает в контакт с органической пленкой эмали — пелликулой, которая становится восприимчивой к микроорганизмам и повышает проницаемость эмали.

Факторы контролирующие состав микроорганизмов в бляшках: специфические и неспецифические факторы защиты полости рта, диета, гигиена оральной области, состав и свойства ротовой жидкости.

Современная концепция возникновения кариеса зубов: кариесогенные микроорганизмы, прикрепленные к поверхности зуба; кариесогенная диета; кариесвосприимчивый зуб и негативные изменения в организме человека в целом.
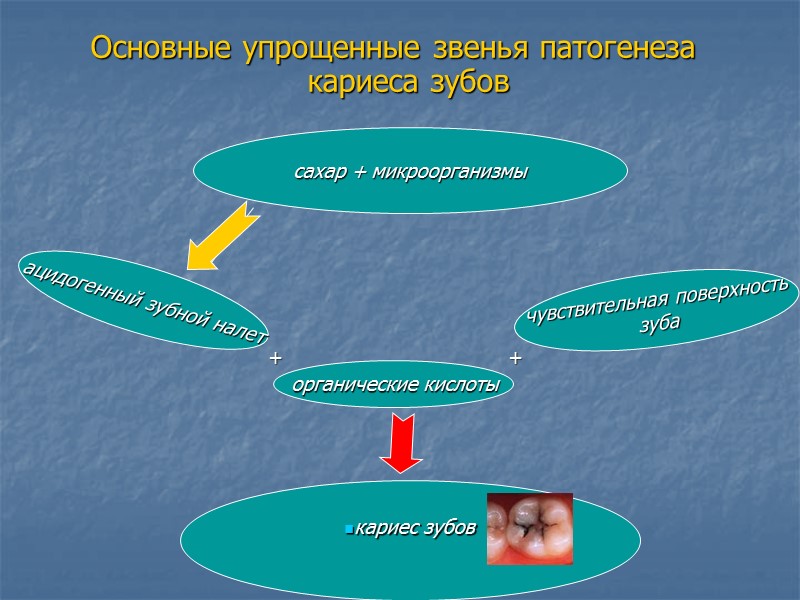
Основные упрощенные звенья патогенеза кариеса зубов сахар + микроорганизмы ацидогенный зубной налет органические кислоты чувствительная поверхность зуба кариес зубов + +

Устойчивость к кариесу может определяться следующими факторами: составом и структурой эмали и других тканей зуба, специфическими и неспецифическими факторами защиты полости рта, особенностями диеты, количественными и качественными показателями состава слюны, свойствами зубного налёта и зубной бляшки, наличием вредных привычек.

Основные факторы защиты от кариеса связаны с количеством и качеством слюны. Слюна и десневая жидкость содержат 1-3% иммуноглобулинов, основным среди которых является секреторный иммуноглобулин класса A (s-IgA) - гуморальный компонент специфической антимикробной защиты.

Иммуноглобулины слюны - специфические агглютинины, которые взаимодействуют с рецепторами бактерий, препятствуя их прикрепление к зубу и образование колоний, что влечет за собой торможение развития кариозного процесса. Иммуноглобулины слюны инактивируют поверхностные гликозилтрансферазы, что приводит к остановке синтеза внеклеточных гликозидов и формирования бляшки. Антитела опсонизируют бактерии, которые фагоцитируются полиморфо-нуклеарными гранулоцитами (ПМН).

В слюне и десневой жидкости имеются также клеточные элементы антикариозной защиты: нейтрофилы, макрофаги, лимфоциты, эозинофилы. Они выделяют противовоспалительные медиаторы - антипротеазы, арилсульфатазу и антиоксиданты, способствующие защите от кариозогенных воздействий медиаторов воспаления.

Нейтрофилы выделяют мураминидазу, известную как лизоцим, разрушающий стенки некоторых бактерий, а также лактоферрин, лишающий бактерий необходимого для их метаболизма железа.

Профилактика кариеса На основании мультифакторальной природы заболевания выделены три основных подхода в профилактике кариеса: увеличение резистентности зуба, уменьшение углеводов в диете, уменьшение или ингибирование активности микробов.

На практике для резистентности зуба могут быть использованы аппликации флюоридов в различных вариантах, обладающих также некоторыми антибактериальными эффектами. Уменьшение углеводов в пище и замена их на неферментированный ксилит также оказывает эффект на микрофлору полости рта. Химические вещества, (хлоргексидин) могут уменьшать количество стрептококков и других микроорганизмов в полости рта.

В настоящее время осуществляются опыты по получению препаратов для иммунизации против кариеса (убитые вакцины, очищенные белки клеточной стенки стрептококков, рибосомальные антигены, глюкозилтрансфераза). Исследования, проведённые как на животных, так и на людях-добровольцах, показали определённую эффективность такой вакцинации. Продемонстрирована также защита от кариеса в результате пассивной передачи секреторного Ig А и сывороточного Ig G.

Разработка вакцины против кариеса ведется во многих странах мира, но успехи были получены в Великобритании и США. В 2000 году британские ученые сообщили, что создана вакцина против кариеса, снижающая риск возникновения кариесогенной ситуации в полости рта.

Вакцина была разработана в Калифорнии и проверена в Лондоне, в больнице Guy's Hospital. Новая вакцина - это вещество растительного происхождения, которое предположительно вызывает образование антител к микроорганизмам (Steptococcus mutans) в зубном налёте и кариозной полости.

Спасибо за внимание!
26372-karies.ppt
- Количество слайдов: 56

