Проблемы дифференциальной диагностики в современной медицине История одного


Проблемы дифференциальной диагностики в современной медицине
История одного больного…
Больной Л., 56 лет, поступил в пульмонологическое отделение 05.07.15 г. по СМП позднее 24 часов от начала заболевания. Жалобы: одышка в покое, усиливающаяся в положении лежа и при физической нагрузке, слабость, тремор рук, судороги и дрожь в теле.

Анамнез заболевания Считает себя больным с марта 2015 г, когда после тяжелого психо-эмоционального напряжения (смерть сына) стал отмечать одышку при физической нагрузке, периодическую слабость в ногах. В дальнейшем указанные симптомы постепенно нарастали. В мае 2015 года отмечал эпизод выраженной слабости, однако к врачу не обращался. За 3 дня до госпитализации после очередного психо-эмоционального напряжения отметил резкое ухудшение – нарастание одышки, слабость во всем теле. В связи с чем, 05.07.15 вызвал СМП.

Рос и развивался по возрасту. Перенесенные заболевания : псориаз, гепатит А. Операции и травмы отрицает. Материально-бытовые условия –удовлетворительные. Питание регулярное. Вредные привычки –курит 38 лет , по одной пачке в сутки. ИКТ 38. Семейное положение женат, двое детей. Работает водителем. Наследственность не отягощена. Аллергологический анамнез не отягощен. Анамнез жизни

Данные объективного осмотра(1). Общее состояние тяжелое. Температура тела- 38.3. Рост 178 см. Вес 71 кг (ИМТ-22,4). Сознание ясное. Положение вынужденное, ортопное. Телосложение правильное , конституция нормостеническая. На коже псориатические высыпания, сопровождаемые шелушением. Акроцианоз. Лимфотические узлы не увеличены. Периферических отеков нет. Мышцы безболезненны при пальпации. Суставы без видимых деформаций. Органы дыхания: дыхание через нос свободное.ЧДД-28 в мин.Форма грудной клетки правильная. Пальпация грудной клетки безболезненна. Голосовое дрожание ослаблено. При перкуссии- коробочный звук, притупление в нижних отделах с двух сторон. Границы легких не изменены. Дыхание везикулярное, резко ослаблено в нижних отделах, хрипы не выслушиваются. Sat O2-74-80%.

Данные объективного осмотра(2). Органы кровообращения: область сердца не изменена. Верхушечный толчок во V межреберье. Граница относительной тупости сердца: верхняя-III ребро; правая- край грудины; левая- 0.5 см кнутри от средне-ключичной линии. АД 145/90 мм рт. ст. ЧСС 90 в минуту. Пульс 90 в минуту. Органы пищеварения: живот обычной формы, мягкий безболезненный при пальпации. Печень и селезенка не увеличены.Стул в норме. Органы мочеотделения: область почек при пальпации безболезненна. Симптом поколачивания- отрицательный. Эндокринная система: щитовидная железа не увеличена, тремор пальцев рук . Нервно- психическое состояние: вял, заторможен, ориентирован в месте и времени.

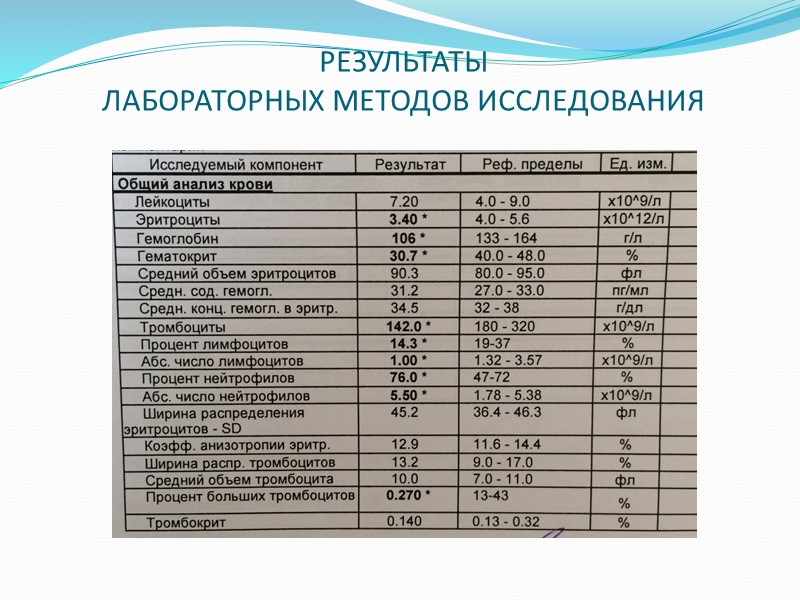
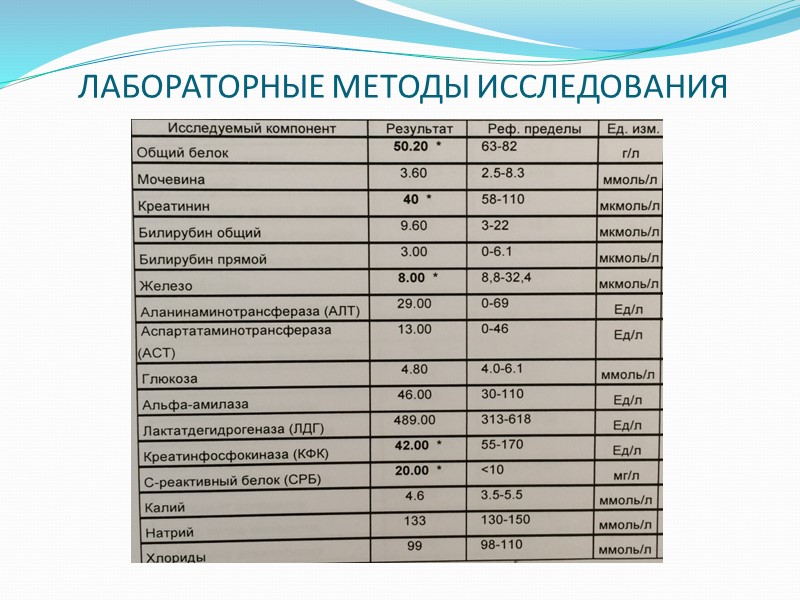
РЕЗУЛЬТАТЫ ЛАБОРАТОРНЫХ МЕТОДОВ ИССЛЕДОВАНИЯ

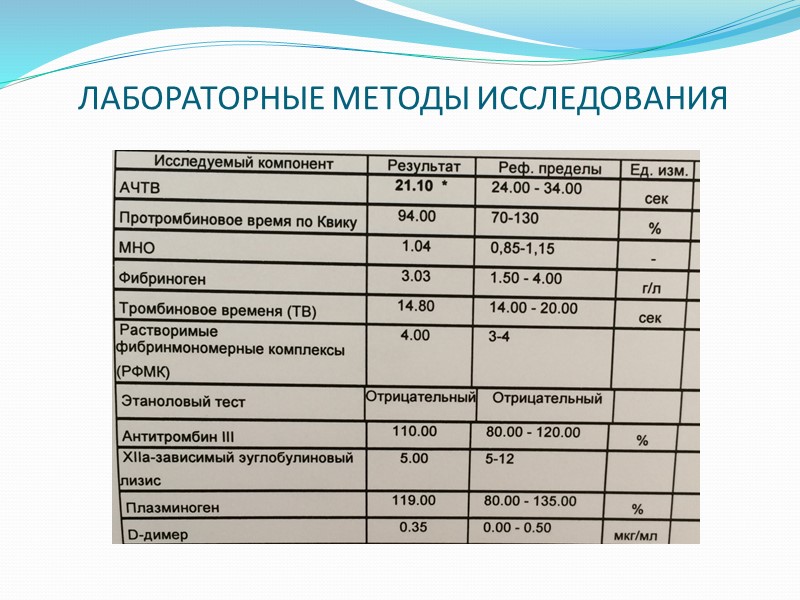
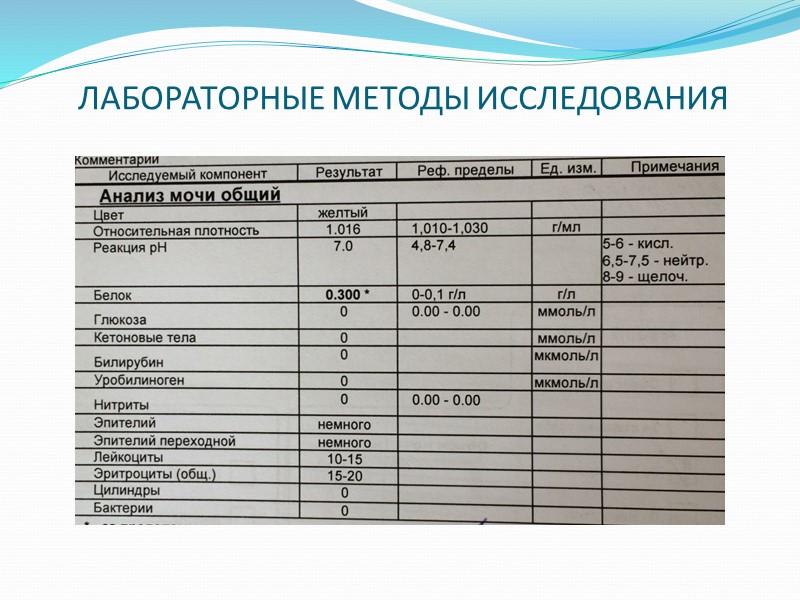
ЛАБОРАТОРНЫЕ МЕТОДЫ ИССЛЕДОВАНИЯ

ЛАБОРАТОРНЫЕ МЕТОДЫ ИССЛЕДОВАНИЯ

ЛАБОРАТОРНЫЕ МЕТОДЫ ИССЛЕДОВАНИЯ

ДИАГНОЗ?

ДИАГНОЗ: ХОБЛ, среднетяжелое обострение. ДН III ст.

В связи с выраженной дыхательной недостаточностью госпитализирован в ПРИТ. На фоне проводимой антибактериальной, дезинтоксикационной, кислородотерапии и ингаляции бронхолитиков улучшения не наступало. Консультация невролога.

Заключение невролога: учитывая острое начало, наличие дыхательной недостаточности и умеренных менингиальных симптомов с целью исключения субарахноидального кровоизлияния показано МСКТ головного мозга.

МСКТ головного мозга

РЕЗУЛЬТАТЫ ИНСТРУМЕНТАЛЬНЫХ МЕТОДОВ ИССЛЕДОВАНИЯ Рентген 5.07.15- признаки хронического бронхита. Умеренное полнокровие малого круга кровообращения. Настороженность по микро ТЭЛА. МСКТ- данных за ТЭЛА не получено. Имеется буллезная эмфизема, хронический бронхит, снижение пневмотизации в S5 справа, S9, S10 сегментах с обеих сторон за счет инфильтративных изменений, небольшое количество жидкости в плевральных полостях. Легочный рисунок диффузно усилен за счет интерстициального компонента.
ФБС Заключение: Диффузный слизисто-гнойный бронхит 2 степени интенсивности воспаления.

ДИАГНОЗ ХОБЛ, средней степени тяжести, обострение. Буллезная эмфизема. Диффузный пневмосклероз. Двухстороняя полисегментарная пневмония неясного генеза. Осл: ДН-3ст. Двухсторонний гидроторакс. Интоксикация. Энцефалопатия.

07.07.2015г.Больной переведен в ОАР в связи с необходимостью респираторной поддержки. В ОАР больному продолжена терапия. Однако дыхательная недостаточность нарастала и больной перведен на ИВЛ.

Дифференциальная диагностика интерстициальных и атипичных пневмоний

-это большая группа заболеваний различной этиологии,условно обьединяемых рядом общих характерных морфологических, патогенетичеких и клинических особенностей: частым вовлечением в патологический процесс интерстициальных тканей легкого (наряду с пораженим др. структур легочной паренхимы-альвеоцитов,эндотелия капиляров. Значительное снижение диффузии газов через альвеолярно-капиллярную мембрану и рестрикцией легких. Интерстициальные пневмонии

Итерстициальные пневмонии- -наличие прогрессирующей дыхательной недостаточности, преимущественно по рестриктивному типу -рентгенологическая картина диффузной легочной диссеминации

Интерстиций представляет собой пространство между базальными мембранами эпителиального покрова альвеол и эндотелиальных клеток сосудов капиллярного русла,расположенных в межальвеолярных перегородках ,и является первичной анатомической структурой –мишенью в патогенезе.

--

-- РЕНТГЕН ОГК

После проведенного лечения мы делаем МСКТ в динамике. Заключение: буллезная эмфизема легких. Хронический бронхит. Диффузный пневмосклероз.Ателектаз базальных сегментов с обеих сторон. Умеренное количество выпота в плевральной полости с обеих сторон. Вывод: мы видим, что интерстициальные и инфильтративные изменения отсутствуют. Что дает нам право исключить интерстициальные пневмонии, имеющие неинфекционную природу.

Атипичные пневмонии -термином «атипичные» обозначают воспаление легких, вызванное возбудителя - микроорганизмы которых невозможно обнаружить в крови обычными методами микробиологического контроля. Кроме того, возбудители оказываются резистентны к традиционному лечению пневмоний пенициллинами и цефалоспоринами.


КЛИНИЧЕСКАЯ КАРТИНА --Естественным р езервуаром возбудителя является почва. Заражение происходит воздушно-капельным путем Передача от человека человеку не отмечена. Чаще заболевают лица с ХОБЛ,СД,хр.алкоголизмом

Клиническая картина:

Рентгенологическая картина:


ЛЕЧЕНИЕ: -Беродуал 20кап.-3р/д ч/з небулайзер Пульмикорт 1000мг 2р/д -Цефтриаксон 30-в/в кап. Флуимуцил-600мг1р/д
МСКТ орг.гр.кл. 15.07.2015г. Заключение: Буллезная эмфизема легких. Хр.бронхит. Диффузный пневмосклероз. Ателектаз базальных сегментов с обеих сторон. Умеренное количество выпота в плевральной полости.

13.07.15 – больной выведен из медикоментозной седации, но при попытке отлучения от ИВЛ и переводе на самомтоятельное дыхание больной сразу теряет сатурацию до 80% и ниже.

Однако тяжесть состояния, отсутствие самостоятельного дыхания сохраняются. Дифференциальная диагностика с болезнью Гийена –Барре, миастеническим кризом.

14.07 утром у больного вздутие живота, боли при пальпации, рвота «кофейной гущей». ЭГДС: эрозивный гастродуоденит с признаками состоявшегося кровотечения из эрозий желудка, пилороспазм. УЗИ ОБП: признаки локального пареза петель тонкой кишки правых отделов брюшной полости. Следы свободной жидкости в брюшной полости. Консультация хирурга: данных за острую хирургическою патологию не выявлено. Динамическое наблюдение, продолжать комплексную терапию. 15.07 МСКТ бр. полости: пневматоз. У больного сохранялось вздутие живота, переодически боли по всему животу. Проведен пассаж бария по кишечнику-контраст остается в тонком кишечнике. Проведена колоноскопия –долихосигма, органической патологии не выявлено. Больной переведен в хирургическое отделения с подозрением на кишечную непроходимость.

Кишечная непроходимость (лат. ileus) - симптомокомплекс, развивающийся при нарушении продвижения содержимого по кишечнику вследствие различных причин.

ДИАГНОСТИКА При установление диагноза кишечной непроходимости делается лечебно-диагностический приём чтобы отличить механическую и динамическую непроходимость. Он включает в себя: 1). Введение спазмолитиков - атропин (1 мл 0,1%). 2). Двусторонняя паранефральная блокада (по 70 мл 0,25% новокаина с обеих сторон). 3). Промывание желудка. 4). Сифонная клизма. Если проведённые мероприятия не сопровождаются отхождением газа и каловых масс, то это указывает на наличие механического илеуса.

Динамическая кишечная непроходимость может развиваться вследствие различных рефлекторных воздействий на моторную функцию кишечника со стороны органов брюшной полости или вне ее, при патологических процессах центральной нервной системы, при нарушениях водно-электролитного баланса, кислотно-основного состояния и др.

КЛИНИЧЕСКАЯ КАРТИНА ДИНАМИЧЕСКОЙ КИШЕЧНОЙ НЕПРОХОДИМОСТИ 1). Боль в животе Классические признаки тонкокишечной непроходимости: боль локализуется вокруг пупка, с интервалами 2-5 мин, рвота облегчает боль. Неблагоприятный признак: прекращение перистальтики и схваткообразных болей. 2). Рвота. Сначала носит рефлекторный характер, а потом обусловлена переполнением кишечника. 3). Жажда обусловлена выбросом альдостерона в ответ на снижение ОЦК. 4). Задержка стула и газов. В начале заболевания может быть стул. 5). Вздутие живота - чем дистальнее имеется непроходимость, тем сильнее выражено вздутие. В течение илеуса выделяют три стадии: 1). Начальная - длится 12-16 ч. Характеризуется острой болью в животе. 2). Промежуточная (интоксикации) - длится от 12 до 36 ч. Наблюдается постоянная боль и рвота. Имеется задержка стула и газов. 3). Терминальная (перитонит) - развивается через 36 ч после начала заболевания. Живот вздут. Перистальтика не прослушивается. В отлогих местах брюшной полости находится жидкость. Язык сухой. Пульс частый, нитевидный. Положительные симптомы раздражения брюшины.
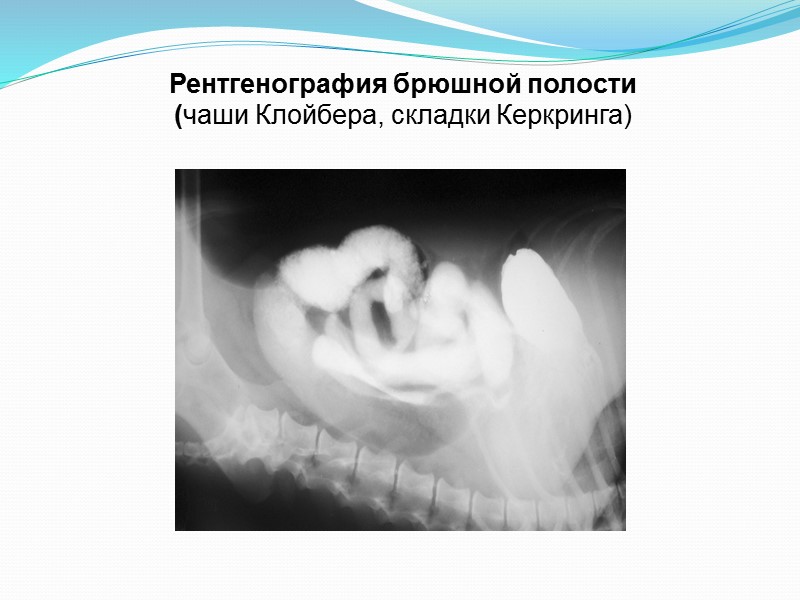
ДИАГНОСТИКА Диагностика. Рентгенография брюшной полости - чаши Клойбера, складки Керкринга (чётко видны складки тонкой кишки наподобие растянутой спирали). При тонкокишечной непроходимости чаш Клойбера больше, их ширина горизонтального уровня жидкости больше высоты столба газа, расположенного над ними. При толстокишечной непроходимости чаш Клойбера меньше и высота чаш преобладает над высотой. В норме газа в тонкой кишке не должно быть, кроме трёх случаев - 1) начальная часть дуоденум, 2) терминальная часть илеум, 3) у детей до 2-х лет. Нельзя проводить рентгеноконтрастоное исследование, давая контраст через рот. При странгуляционной непроходимости чаши Клойбера появляются через 1-2 часа после начала заболевания, при обтурационной - через 3-5 ч. УЗИ - растянутые петли кишечника, заполненные газом и с горизонтальными уровнями жидкости. Ирригоскопия - для установления уровня обструкции. Осуществляется оценка пассажа бария (проводится для исключения кишечной непроходимости) - при его прохождении (через 6 часов в толстую кишку, через 24 часа - в прямую) диагноз кишечной непроходимости снимается, а больной подвергается детальному обследованию. Высокий уровень гемоглобина и гематокрита свидетельствует об обезвоживании. Рентгенография брюшной полости - чаши Клойбера, складки Керкринга (чётко видны складки тонкой кишки наподобие растянутой спирали). При тонкокишечной непроходимости чаш Клойбера больше, ширина горизонтального уровня жидкости больше высоты столба газа, расположенного над ними. При странгуляционной непроходимости чаши Клойбера появляются через 1-2 часа после начала заболевания, при обтурационной - через 3-5 ч. Осуществляется оценка пассажа бария (проводится для исключения кишечной непроходимости) - при его прохождении (через 6 часов в толстую кишку, через 24 часа - в прямую) диагноз кишечной непроходимости снимается, а больной подвергается детальному обследованию.

Рентгенография брюшной полости (чаши Клойбера, складки Керкринга)

ДИАГНОСТИКА Диагностика. Рентгенография брюшной полости - чаши Клойбера, складки Керкринга (чётко видны складки тонкой кишки наподобие растянутой спирали). При тонкокишечной непроходимости чаш Клойбера больше, их ширина горизонтального уровня жидкости больше высоты столба газа, расположенного над ними. При толстокишечной непроходимости чаш Клойбера меньше и высота чаш преобладает над высотой. В норме газа в тонкой кишке не должно быть, кроме трёх случаев - 1) начальная часть дуоденум, 2) терминальная часть илеум, 3) у детей до 2-х лет. Нельзя проводить рентгеноконтрастоное исследование, давая контраст через рот. При странгуляционной непроходимости чаши Клойбера появляются через 1-2 часа после начала заболевания, при обтурационной - через 3-5 ч. УЗИ - растянутые петли кишечника, заполненные газом и с горизонтальными уровнями жидкости. Ирригоскопия - для установления уровня обструкции. Осуществляется оценка пассажа бария (проводится для исключения кишечной непроходимости) - при его прохождении (через 6 часов в толстую кишку, через 24 часа - в прямую) диагноз кишечной непроходимости снимается, а больной подвергается детальному обследованию. Высокий уровень гемоглобина и гематокрита свидетельствует об обезвоживании. УЗИ - растянутые петли кишечника, заполненные газом и с горизонтальными уровнями жидкости.

ПАССАЖ БАРИЯ ПО ЖКТ Методика исследования : прием натощак 600 мл бария и выполнение рентгеновских снимков через 5, 10, 20, 40 мин, 1 и 2 часа в горизонтальном и вертикальном положении. Для ускорения продвижения бария используется прием 100-200 мл холодной воды. Для исключения тонкокишечной непроходимости больному достаточно выпить 100 мл взвеси бария и контрольные исследования выполняются в зависимости от клинической картины через 1,5-2 – 4 часа до перехода бария через илеоцекальный угол в толстую кишку.
Тотальная назоинтестенальная интубация тонкой кишки Дренирование желудка постоянным зондом. Введение препаратов для регуляции системы дыхания, кровообращения и других жизнеобеспечевающих органов и систем. Инфузионная терапия в необходимом объеме под контролем ЦВД. Обязательным является правило трех катетеров: катетер в центральную вену, зонд в желудок, катетер в мочевой пузырь. Премедикация: омнопон, атропина сульфат, димедрол. Обезболивание – методом выбора должен быть эндотрахеальный наркоз. Операционный доступ – средне – срединная лапаротомия с расширением ее после интраоперационной ревизии и оценки ситуации. Ревизия и осмотр внутренних органов брюшной полости системный, тщательный. Петли кишечника следует перемещать осторожно, с помощью увлажненных салфеток.

Основное задание оперативного лечения кишечной непроходимости – устранение непроходимости и установления жизнеспособности кишки. Декомпрессию тонкой кишки осуществляют с помощью ее назогастральной интубации (5 суток). Тотальная назоинтестенальная интубация тонкой кишки

Диагноз Лечение Плазмаферез Диагноз : Острая

Цель плазмофереза у данного пациента В данном случае плазмоферез провели так как было подозрение на заболевание с аутоимунным механизмом, с целью детоксикации, выраженностью воспалительной реакции, нарушением всех видов обмена.

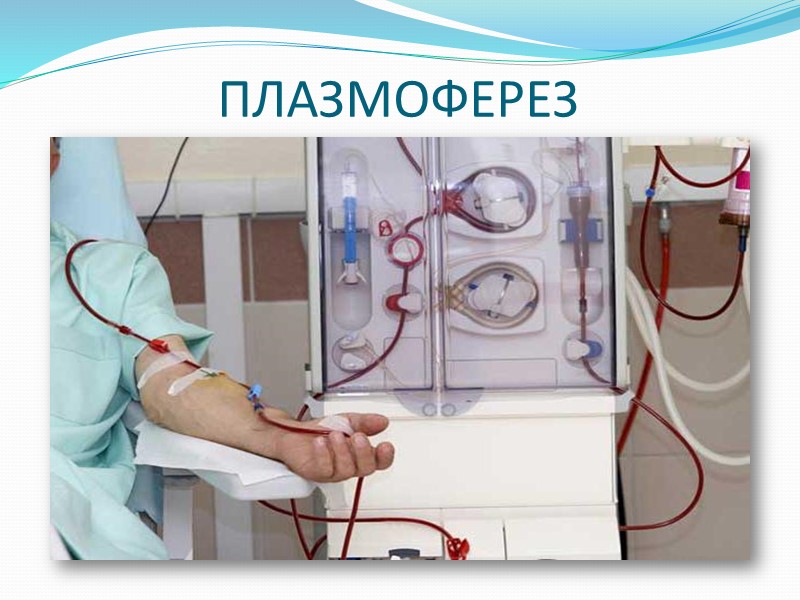
ПЛАЗМОФЕРЕЗ

Плазмоферез Это механическое удаление части плазмы крови пациента с замещением ее объема растворами кровозаменителей, физиологическим раствором или донорской плазмой

Показания к плазмоферезу (1) Экзогенные интоксикации: Пищевые отравления Передозировка лекарственных средств Последствия химиотерапии Эндогенные интоксикации: Остеомиелит Тяжелые инфекционные процессы Паранеопластический синдром

Показания к плазмоферезу (2) Аутоиммунные заболевания: Ревматоидный артрит Бронхиальная астма Рассеяный склероз Синдром Гийена-Барре Гломерулонефрит Болезни крови: Миеломная болезнь Макроглобулинемия Парапротеинемия Тромбоцитопеническая пурпура Моноклональная гаммопатия Амилоидоз Гиперхолестеринемия Донорство

Абсолютные противопоказания к плазмоферезу Продолжающееся кровотечение Нарушение свертываемости крови

Относительные противопоказания к плазмоферезу Гипопротеинемия Нестабильность гемодинамики (АД ниже 110/70 мм рт.ст., нарушение ритма и проводимости сердца) Высокий риск кровотечений при язвенной болезни желудка и 12 перстной кишки Менструации Острые инфекционные заболевания

Осложнения плазмофереза Отек легких Аллергические реакции Нарушение свертываемости крови Инфицирование вирусом гепатита В и С, ВИЧ Гипотония Флебит

Данному пациенту проведено Плазмоферез № 3 Состояние оставалось стабильно тяжелым. ДS:

Причины дисфункции диафрагмы метаболические расстройства воспаление травмы шеи объемные процессы в средостении рассеянный склероз поражение спинальных мотонейронов на уровне С3-С5 миопатии нейропатии

Топография диафрагмального нерва

Клиника диспноэ в покое(есть). включение в дыхание вспомогательных мышц (можно установить при пальпации мышц) напряжение грудинно-ключично-сосцевидных мышц при вдохе(есть) снижение подвижности диафрагмы(есть) высокое стояние купола диафрагмы (на уровне III ребра) У больного Л. 52 лет имеются все признаки пареза диафрагмы.

Возможные причины пареза диафрагмы Метаболические нарушения (К -4,4 мкмоль/л) Травмы шейного отдела позвоночника (в анамнезе отсутствуют) Объемные процессы в средостении (по результатам МСКТ нет)

В ходе диагностического поиска необходимо проводить дифдиагностику Миопатии врожденные и приобретенные Миастенический криз Спинальные мышечные атрофии Нейропатия диафрагмального нерва вторичная - в исходе инфекционного процесса (синдром Гиена-Барре)

Синдром Гиена-Барре Заболевание рассматривают как аутоиммунное с деструкцией нервной ткани. Как исход – инфекции ЖКТ, вирус герпеса(Эпштейн-Барра), ЦМВ, вакцинации, инфекции дыхательных путей Для исключения аутоиммунного процесса пациенту проводят пульстерапию метилпредом, плазмоферез.

Миопатии - обобщенное название множества заболеваний мышечной системы, обусловленных нарушением сократительной способности мышечных волокон и проявляющихся мышечной слабостью, снижением активных движений и тонуса, атрофией, а иногда и псевдогиператрофией

Классификация миопатий I. По происхождению: врожденные приобретенные II По клинике: а) прогрессирующие б) не прогрессирующие Приобретенные тиреоидные стероидные алкогольные полимиозиты(идиопатические) миастении

Классификация врожденных миопатий по патогенезу. Первичные: Связанные с поражением мышечных волокон, нарушением обменных процессов в них, приводящие к дистрофии и замещению их жировой и соединительной тканью (например: миодистрофия Дюшена) Вторичные: Амиотрофии, обусловленные нарушением иннервации мышц из-за поражения сегментарных мотонейронов или периферических нервных волокон( например: спинально-мышечная атрофия)

Существуют варианты генетически разнообразных форм, при которых возможны более благоприятное течение, длительная компенсация, но миопатические проявления могут заметно усиливаться под влиянием неблагоприятных факторов: инфекций, интоксикаций, стрессов.

Клинические проявления миопатий Мышечная слабость развивается постепенно и имеет симметричный характер Отсутствие парестезии в конечностях Слабость наиболее выражена в проксимальных отделах конечностей, в результате такие действия, как подъем по лестнице, вставание, расчесывание волос вызывает у пациента затруднения. (В течении пяти лет – слабость в проксимальных отделах ног, трудно вставать с корточек, подниматься по лестнице) Функции тазовых органов не нарушены Мышечная слабость не сопровождается болью, хотя и возможны болезненные мышечные спазмы – крампи Отягощенный семейный анамнез по подобному заболеванию, характерно для врожденных миопатий. (Отец-слабость в конечностях и дыхательная недостаточность) Глубокие рефлексы сохранены

Некоторые симптомы и феномены характерные для миопатий миопатическая или утиная походка симптом Зинченко: пациенту особенно трудно подниматься по лестнице симптом Шерешевского-Говерса: пациент из положения лежа встает через ряд последовательных промежуточных движений с «взбиранием» руками по своему телу

Феномены характерные для миопатий феномен Тренделенбурга: у пациента, стоящего на одной ноге, таз на стороне поднятой ноги опускается, а не поднимается, как это происходит в норме феномен Дюшена: при ходьбе таз опускается в сторону не опорной ноги, а туловище при этом отклоняется в противоположную сторону миотонический феномен: сильно сжав кулак пациент не может его быстро разжать «икры гнома»: псевдогипертрофия икроножных мышц в связи с их жировой инфильтрацией и разрастанием в них соединительной ткани

Феномены и симптомы

Биохимический анализ крови наблюдается нарушение в креатин-креатининовом обмене, т.е. происходит снижение уровня креатинина в моче и повышение креатина в сыворотке крови за счет распада мышечного белка , гибели мышечных волокон повышение уровня КФК, ЛДГ(980 Ед/л при норме 318-618 Ед/л), АСТ, АЛТ
Биопсия атрофия, жировое перерождение и разрастание соединительной ткани митохондриальные особенности: при некоторых нозологических формах выявляют специфические для врожденных миопатий изменения мышечных волокон, центральное расположение ядер, наличие обрамленных вакуолей с гигантскими митохондриями или накопление внутри миофибрилл, различных веществ, например, болезнь Помпе - для которой характерно накопление внутри лизосом гликогена (дефект гена фермента альфа-1,4-глюкозидазы)

Инструментальные исследования ЭНМГ(электронейромиография): симптом вялого паралича(пареза) в различных группах мышц без признаков поражения двигательных нейронов и периферических нервов

Элекромиография

Электромиографи́я (ЭНМГ)-это комплекс методов оценки функционального состояния нервно-мышечной системы, основанный на регистрации и качественно-количественном анализе различных видов электрической активности нервов и мышц. Впервые запись ЭМГ осуществил в 1907г H. Piper. Однако распространение на практике метод получил в 30-е годы. В 1948 г R. Hodes предложил методику определения скорости распространения возбуждения (СРВ) по двигательным волокнам периферических нервов в клинических условиях. В том же году M. Dawson и G. Scott разработали методику определения СРВ по афферентным волокнам периферических нервов, что и положило начало электронейромиографии.

Методика Для проведения ЭМГ используют специальный аппарат – электромиограф, состоящий из электронного усилителя и регистрирующей системы (осциллографа). Отведение мышечных биопотенциалов осуществляется с помощью поверхностных и игольчатых электродов. При этом: •поверхностные электроды позволяют регистрировать суммарную электрическую активность многих мышечных волокон •игольчатые электроды, погружаемые в мышцу, могут регистрировать биопотенциалы отдельных двигательных единиц (ДЕ) – состоящих из периферического мотонейрона, его аксона, ветвлений этого аксона и совокупности иннервируемых мотонейроном мышечных волокон

Виды электромиографии(1) Поверхностная ЭМГ – неинвазиваный метод исследования, позволяющий оценить сократительную активность мышц в покое и при различных режимах напряжения. Достоинством метода является его неинвазивность, простота исследования, возможность суммарной оценки одновременно нескольких мышц( агонистов и антагонистов). Данная методика широко используется в различных системах анализа движения, для оценки выраженности тремора, в динамике восстановительного лечения у больных с травматическим поражением конечностей.

Виды электромиографии (2) Игольчатая ЭМГ-это метод регистрации электрических потенциалов мышц с помощью вводимых в мышцу игольчатых электродов. К преимуществу метода относится возможность регистрировать электрическую активность ограниченного числа мышечных волокон в пределах одной или нескольких ДЕ, что дает возможность точнее и раньше диагностировать уровень и характер поражения нервно-мышечного аппарата.
Виды электромиографии (3) Стимуляционная ЭМГ- основана на анализе вызванных электрических ответов мышцы, полученных путем прямой или непрямой электрической стимуляции периферического нерва. Данная методика позволяет: 1) оценить состояние нерва на разных его участках; 2) судить о характере поражения нерва ; 3) выявлять степень поражения нерва; 4) определять состояние терминалей аксонов; 5) оценивать состояние самой мышцы.

При анализе результатов исследования учитываются следующие показатели: Порог раздражения- минимальная сила тока, при которой возникает М-ответ( норма 4-6 мА) Минимально допустимая амплитуда М-ответа при стимуляции в дистальной точке( локтевой нерв-6 мВ, срединный нерв, большой большеберцовый нерв, малый большеберцовый нерв- 3,5 мВ) Скорость проведения импульсов (СПИ) или скорость распространения возбуждения (СРВ) СРВ, = S/(Т1-Т2) мм/мс (норма 45-60 мм/мс) S-растояние между двумя точками стимуляции; T1-латентное время в проксимальной точке; Т2-латентное время в дистальной точке. Резидуальная латентность-время прохождения импульса по терминалям аксонов( для периферических нервов рук- 2,5 мс, для ног-3,0мс)
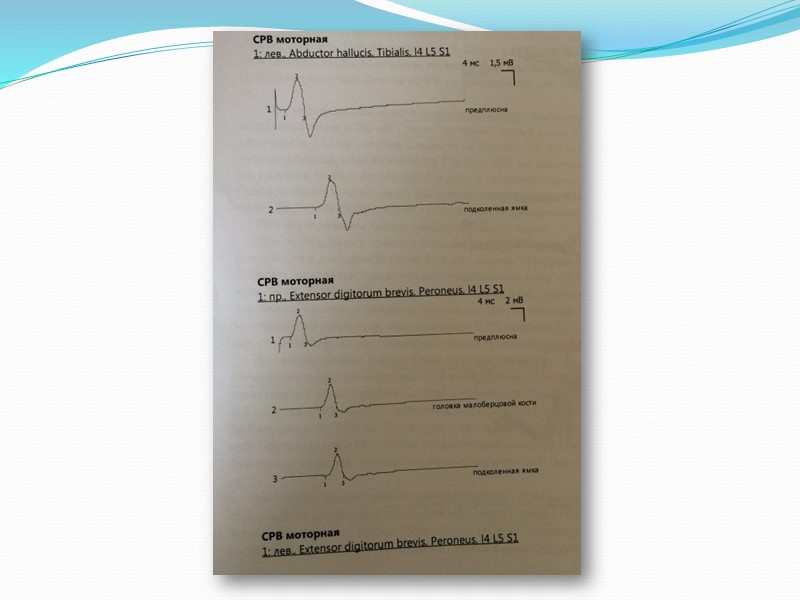
Стимуляционная ЭНМГ 04.08.2015
189-problemy_differencialynoy_diagnostiki_v_sovremennoy_medicine.pptx
- Количество слайдов: 87

