повреждения стопы.ppt
- Количество слайдов: 40
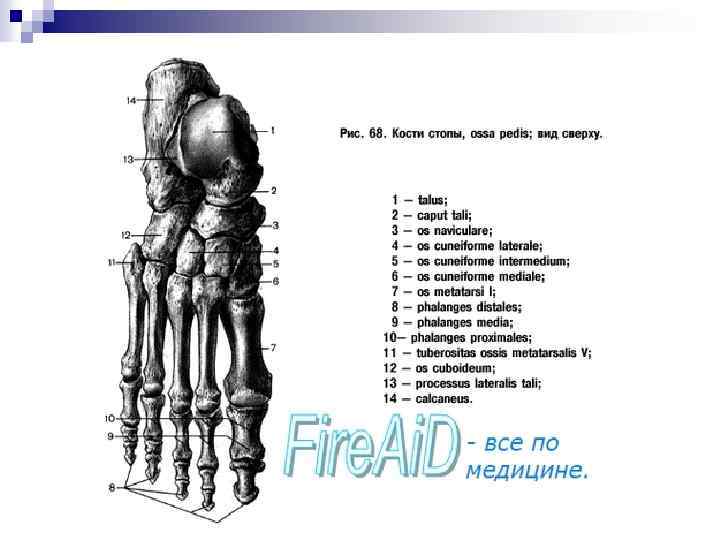
 Повреждения стопы
Повреждения стопы
 Подтаранный вывих стопы n n n Вывих в таранно пяточном и таранно ладьевидном сочленениях 1% среди всех травматических вывихов вследствие прочности вывих стопы является результатом воздействия очень большой силы, поэтому при нем наблюдаются не только смещение стопы по отношению к таранной кости, но и ряд сопутствующих повреждений (разрывы кожи, множественные повреждения связок, повреждения нервов и кровеносных сосудов, вывихи и переломовывихи в соседних суставах )
Подтаранный вывих стопы n n n Вывих в таранно пяточном и таранно ладьевидном сочленениях 1% среди всех травматических вывихов вследствие прочности вывих стопы является результатом воздействия очень большой силы, поэтому при нем наблюдаются не только смещение стопы по отношению к таранной кости, но и ряд сопутствующих повреждений (разрывы кожи, множественные повреждения связок, повреждения нервов и кровеносных сосудов, вывихи и переломовывихи в соседних суставах )
 Подтаранный вывих стопы n n Механизм травмы непрямой: подвертывание стопы внутрь, падение с высоты с упором на стопу в момент ее подошвенного или тыльного сгибания и подвертывания. При прямом механизме травмы повреждение подтаранного сустава часто носит характер переломовывиха. Стопа чаще всего смещается кнутри или кнутри и кзади (внутренний и задневнутренний вывихи). При переломовывихе (перелом шейки таранной кости) чрестаранный вывих
Подтаранный вывих стопы n n Механизм травмы непрямой: подвертывание стопы внутрь, падение с высоты с упором на стопу в момент ее подошвенного или тыльного сгибания и подвертывания. При прямом механизме травмы повреждение подтаранного сустава часто носит характер переломовывиха. Стопа чаще всего смещается кнутри или кнутри и кзади (внутренний и задневнутренний вывихи). При переломовывихе (перелом шейки таранной кости) чрестаранный вывих
 Клиника n n n смещение стопы кнутри (эквинус, супинация, варус) сильные локальные боли особенно при пальпация, пассивных ротационных движениях, незначительном сдавлении среднего отдела стопы Деформация стопы. наружный или внутренний вывих проявляется вальгусным или варусным положением стопы, передний вывих — удлинением переднего и незначительным укорочением заднего отдела стопы, задний подтаранный вывих — укорочением ее переднего и удлинением заднего отдела. При внутреннем вывихе снаружи определяется выступ таранной кости, а кнутри от нее ладьевидная кость. Латеральная лодыжка контурируется хорошо, тогда как медиальная прощупывается с трудом. Отек мягких тканей и кровоизлияния могут приводить к ишемии и гангрене
Клиника n n n смещение стопы кнутри (эквинус, супинация, варус) сильные локальные боли особенно при пальпация, пассивных ротационных движениях, незначительном сдавлении среднего отдела стопы Деформация стопы. наружный или внутренний вывих проявляется вальгусным или варусным положением стопы, передний вывих — удлинением переднего и незначительным укорочением заднего отдела стопы, задний подтаранный вывих — укорочением ее переднего и удлинением заднего отдела. При внутреннем вывихе снаружи определяется выступ таранной кости, а кнутри от нее ладьевидная кость. Латеральная лодыжка контурируется хорошо, тогда как медиальная прощупывается с трудом. Отек мягких тканей и кровоизлияния могут приводить к ишемии и гангрене
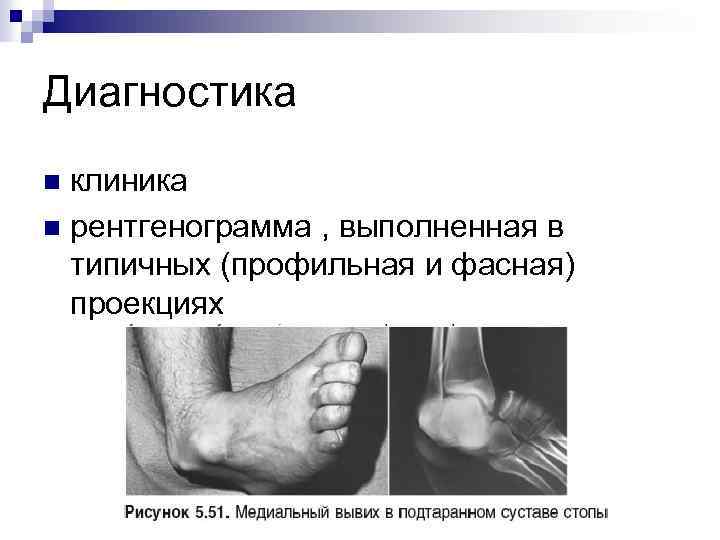 Диагностика клиника n рентгенограмма , выполненная в типичных (профильная и фасная) проекциях n
Диагностика клиника n рентгенограмма , выполненная в типичных (профильная и фасная) проекциях n
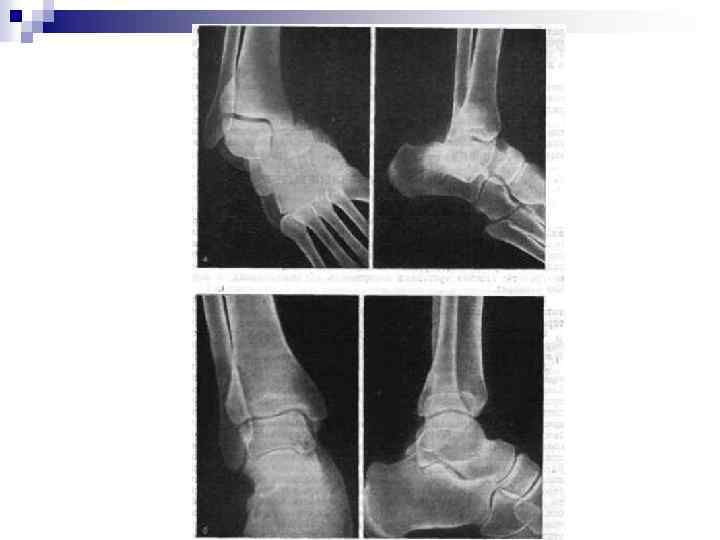
 Вправление вывиха n n n Раннее вправление вследствие нарастания отека Общее или внутрикостное обезболивание Голень сгибают в колене до прямого угла. При помощи простыни создают противовытяжение за бедро и дополнительно к этому один помощник удерживает и тянет за верхнюю часть голени. При вправлении производят движения, обратные тем, которые привели к данному виду подтаранного вывиха. Для этого хирург одной рукой охватывает пятку, а другой переднюю часть стопы. Стопу сильно огибают в подошвенном направлении, выворачивают в положении абдукции, стремясь сдвинуть на место. После вправления накладывают гипсовую повязку от середины бедра до кончиков пальца. Колено фиксируют под углом 150°, а стопу – под углом 90° с незначительным выворачиванием ее кнаружи. Свод стопы тщательно моделируют
Вправление вывиха n n n Раннее вправление вследствие нарастания отека Общее или внутрикостное обезболивание Голень сгибают в колене до прямого угла. При помощи простыни создают противовытяжение за бедро и дополнительно к этому один помощник удерживает и тянет за верхнюю часть голени. При вправлении производят движения, обратные тем, которые привели к данному виду подтаранного вывиха. Для этого хирург одной рукой охватывает пятку, а другой переднюю часть стопы. Стопу сильно огибают в подошвенном направлении, выворачивают в положении абдукции, стремясь сдвинуть на место. После вправления накладывают гипсовую повязку от середины бедра до кончиков пальца. Колено фиксируют под углом 150°, а стопу – под углом 90° с незначительным выворачиванием ее кнаружи. Свод стопы тщательно моделируют
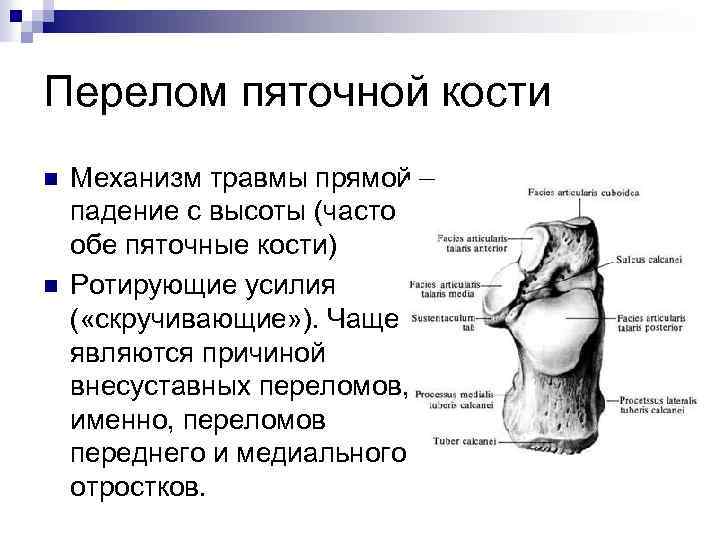 Перелом пяточной кости n n Механизм травмы прямой – падение с высоты (часто обе пяточные кости) Ротирующие усилия ( «скручивающие» ). Чаще являются причиной внесуставных переломов, а именно, переломов переднего и медиального отростков.
Перелом пяточной кости n n Механизм травмы прямой – падение с высоты (часто обе пяточные кости) Ротирующие усилия ( «скручивающие» ). Чаще являются причиной внесуставных переломов, а именно, переломов переднего и медиального отростков.
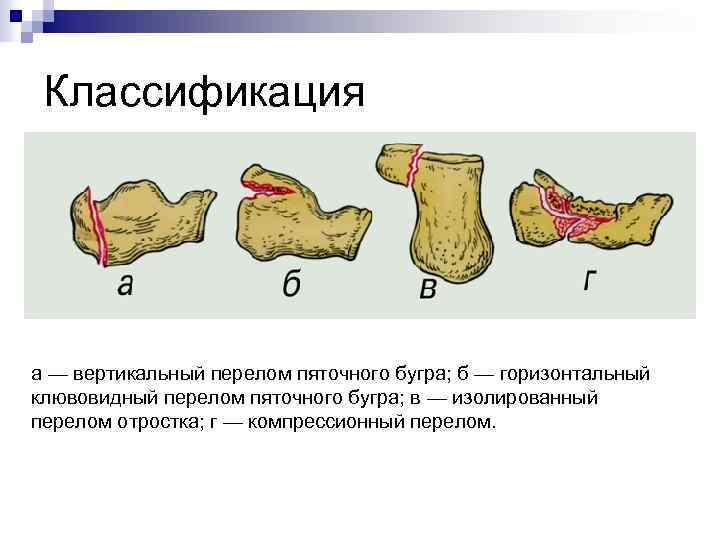 Классификация а — вертикальный перелом пяточного бугра; б — горизонтальный клювовидный перелом пяточного бугра; в — изолированный перелом отростка; г — компрессионный перелом.
Классификация а — вертикальный перелом пяточного бугра; б — горизонтальный клювовидный перелом пяточного бугра; в — изолированный перелом отростка; г — компрессионный перелом.
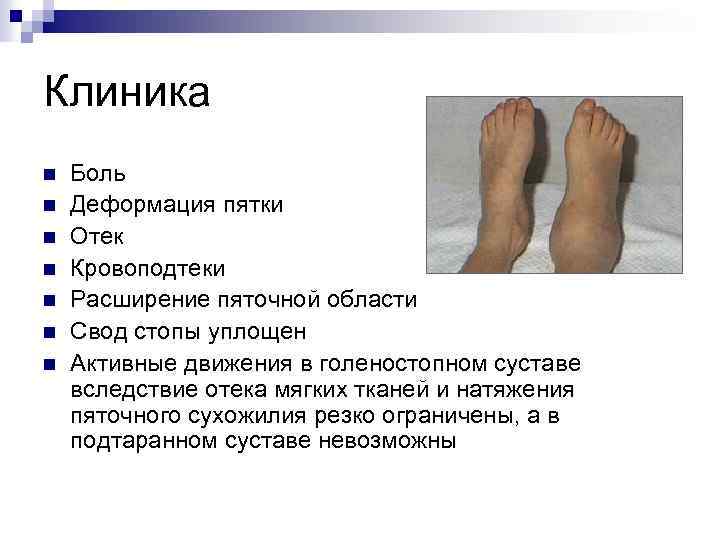 Клиника n n n n Боль Деформация пятки Отек Кровоподтеки Расширение пяточной области Свод стопы уплощен Активные движения в голеностопном суставе вследствие отека мягких тканей и натяжения пяточного сухожилия резко ограничены, а в подтаранном суставе невозможны
Клиника n n n n Боль Деформация пятки Отек Кровоподтеки Расширение пяточной области Свод стопы уплощен Активные движения в голеностопном суставе вследствие отека мягких тканей и натяжения пяточного сухожилия резко ограничены, а в подтаранном суставе невозможны
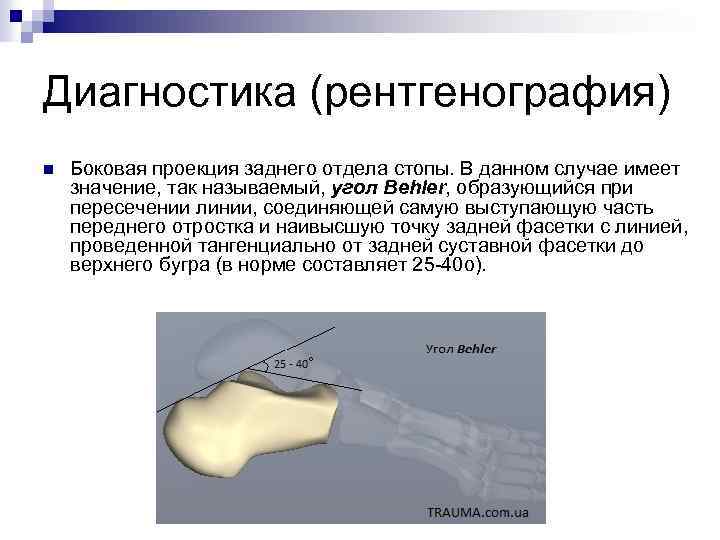 Диагностика (рентгенография) n Боковая проекция заднего отдела стопы. В данном случае имеет значение, так называемый, угол Behler, образующийся при пересечении линии, соединяющей самую выступающую часть переднего отростка и наивысшую точку задней фасетки с линией, проведенной тангенциально от задней суставной фасетки до верхнего бугра (в норме составляет 25 40 о).
Диагностика (рентгенография) n Боковая проекция заднего отдела стопы. В данном случае имеет значение, так называемый, угол Behler, образующийся при пересечении линии, соединяющей самую выступающую часть переднего отростка и наивысшую точку задней фасетки с линией, проведенной тангенциально от задней суставной фасетки до верхнего бугра (в норме составляет 25 40 о).
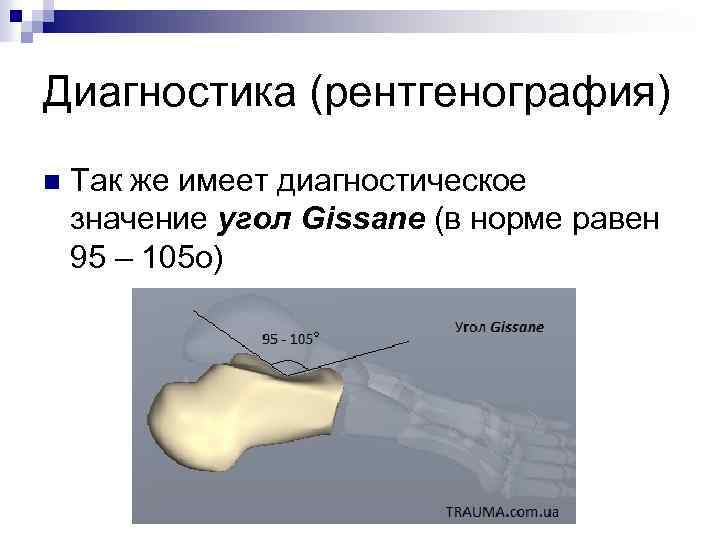 Диагностика (рентгенография) n Так же имеет диагностическое значение угол Gissane (в норме равен 95 – 105 о)
Диагностика (рентгенография) n Так же имеет диагностическое значение угол Gissane (в норме равен 95 – 105 о)
 Диагностика (рентгенография) n n n Переднезадняя проекция, позволяющая визуализировать линию перелома, проходящую через пяточно кубовидное сочленение. Аксиальная проекция по Harris. Проводится при тыльной флексии стопы и позволяет визуализировать суставную поверхность пяточной кости. Проекция по Broden. Производится при нейтральном положении стопы (большой палец смотрит вверх) с внутренней ротацией нижней конечности под углом 30 40 o. Проводят серию рентгенографических снимков при положении трубки под углами 10 o, 20 o, 30 o и 40 o (центрирование луча проводится над латеральной лодыжкой). В основном, используются во время оперативного вмешательства для контроля репозиции.
Диагностика (рентгенография) n n n Переднезадняя проекция, позволяющая визуализировать линию перелома, проходящую через пяточно кубовидное сочленение. Аксиальная проекция по Harris. Проводится при тыльной флексии стопы и позволяет визуализировать суставную поверхность пяточной кости. Проекция по Broden. Производится при нейтральном положении стопы (большой палец смотрит вверх) с внутренней ротацией нижней конечности под углом 30 40 o. Проводят серию рентгенографических снимков при положении трубки под углами 10 o, 20 o, 30 o и 40 o (центрирование луча проводится над латеральной лодыжкой). В основном, используются во время оперативного вмешательства для контроля репозиции.
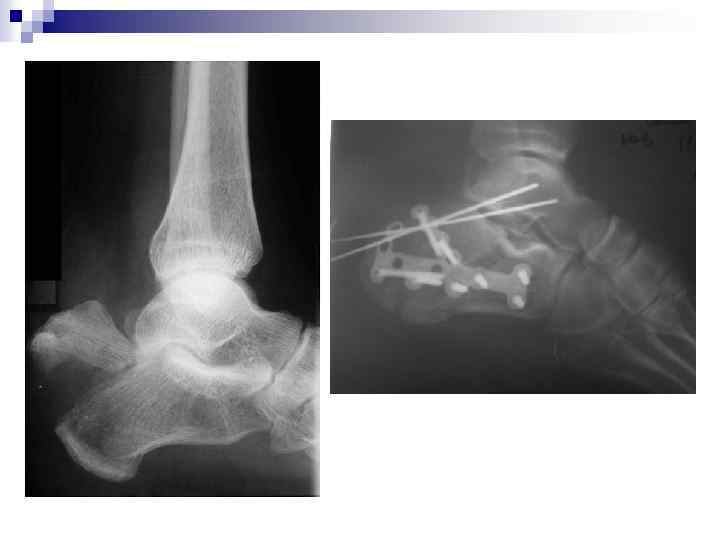
 Лечение перелома n n n Консервативное лечение показано при следующих ситуациях : Вне или внутрисуставной перелом без смещения Перелом переднего отростка с вовлечением менее, чем 25% суставной поверхности пяточно кубовидного сустава Пациенты преклонного возраста с противопоказаниями к оперативному лечению Выраженный отек магких тканей в области пятки и голеностопного сустава n n n Оперативное лечение показано при следующих ситуациях: Внутрисуставные переломы, с вовлечением задней фасетки Перелом пяточного бугра со смещением Переломовывих пятки Перелом переднего отростка с вовлечением более 25% суставной поверхности пяточно клубовидного сочленения Открытый перелом
Лечение перелома n n n Консервативное лечение показано при следующих ситуациях : Вне или внутрисуставной перелом без смещения Перелом переднего отростка с вовлечением менее, чем 25% суставной поверхности пяточно кубовидного сустава Пациенты преклонного возраста с противопоказаниями к оперативному лечению Выраженный отек магких тканей в области пятки и голеностопного сустава n n n Оперативное лечение показано при следующих ситуациях: Внутрисуставные переломы, с вовлечением задней фасетки Перелом пяточного бугра со смещением Переломовывих пятки Перелом переднего отростка с вовлечением более 25% суставной поверхности пяточно клубовидного сочленения Открытый перелом
 Лечение перелома n n Перелом без смещения гипсовая повязка до коленного сустава по типу «сапожка» Переломы пяточного бугра со смещением (по типу «утиного клюва» ) являются показанием для оперативного лечения. Операцию лучше выполнять закрытым способом под контролем ЭОП. Репозиция пальцвым или аппаратным давлением
Лечение перелома n n Перелом без смещения гипсовая повязка до коленного сустава по типу «сапожка» Переломы пяточного бугра со смещением (по типу «утиного клюва» ) являются показанием для оперативного лечения. Операцию лучше выполнять закрытым способом под контролем ЭОП. Репозиция пальцвым или аппаратным давлением
 Операция по методу Юмашева Силина «утиный клюв» n Непосредственно над сместившимся вверх фрагментом кости проводят спицу Киршнера, которую укрепляют в скобе скелетного вытяжения. Ногу сгибают в коленном суставе до угла 60 8 градусов, а под пятку подкладывают плотный валик из дерева. Хирург обеими руками захватывает основание скобы и сдавливает пяточный бугор между валиком и спицей. В это время стопе придают положение умеренного подошвенного сгибания. Не ослабляя давление на пяточую кость, накладывают гипсовую повязку. На область пятки гипс не накладывают. Скобу фиксируют к повязке
Операция по методу Юмашева Силина «утиный клюв» n Непосредственно над сместившимся вверх фрагментом кости проводят спицу Киршнера, которую укрепляют в скобе скелетного вытяжения. Ногу сгибают в коленном суставе до угла 60 8 градусов, а под пятку подкладывают плотный валик из дерева. Хирург обеими руками захватывает основание скобы и сдавливает пяточный бугор между валиком и спицей. В это время стопе придают положение умеренного подошвенного сгибания. Не ослабляя давление на пяточую кость, накладывают гипсовую повязку. На область пятки гипс не накладывают. Скобу фиксируют к повязке
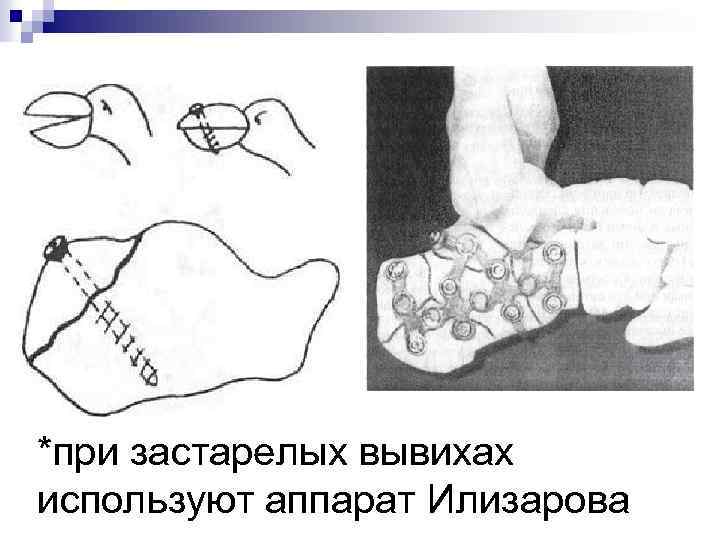 *при застарелых вывихах используют аппарат Илизарова
*при застарелых вывихах используют аппарат Илизарова
 Осложнения n n n n n Переломы пяточной кости, срастающиеся со смещением, сопровождаются серьезными осложнениями: нарушением функции в виде вальгусной деформации, укорочением самой пятки, уплощением продольного свода стопы, ограничением самой пятки, уплощением продольного свода стопы, ограничением движений в голеностопном суставе с почти полным отсутствием пронации супинации стопы, постоянными болями при стоянии и ходьбе за счет нарушения суставной поверхности в таранно пяточном суставе и развития деформирующего артроза в нем, слабостью икроножной мышцы. Женщины лишаются возможности пользоваться обувью даже на среднем каблуке. При тяжелых деформациях ходьба возможна только в индивидуально сшитой ортопедической обуви.
Осложнения n n n n n Переломы пяточной кости, срастающиеся со смещением, сопровождаются серьезными осложнениями: нарушением функции в виде вальгусной деформации, укорочением самой пятки, уплощением продольного свода стопы, ограничением самой пятки, уплощением продольного свода стопы, ограничением движений в голеностопном суставе с почти полным отсутствием пронации супинации стопы, постоянными болями при стоянии и ходьбе за счет нарушения суставной поверхности в таранно пяточном суставе и развития деформирующего артроза в нем, слабостью икроножной мышцы. Женщины лишаются возможности пользоваться обувью даже на среднем каблуке. При тяжелых деформациях ходьба возможна только в индивидуально сшитой ортопедической обуви.
 Перелом костей переднего отдела предплюсны n Механизм травмы прямой падение тяжелых предметов на тыл стопы. Значительное смещение отломков нехарактерно
Перелом костей переднего отдела предплюсны n Механизм травмы прямой падение тяжелых предметов на тыл стопы. Значительное смещение отломков нехарактерно
 Клиника Ходьба при наступании только на пятку n Припухлость в области тыла стопы n Максимальная болезненность над сломанной костью, при ротационных и боковых движениях n Нагрузка по оси болезененна n
Клиника Ходьба при наступании только на пятку n Припухлость в области тыла стопы n Максимальная болезненность над сломанной костью, при ротационных и боковых движениях n Нагрузка по оси болезененна n
 Диагностика
Диагностика
 Лечение n При переломах без смещения и с незначительным смещением накладывают гипсовую повязку до коленного сустава. Так как моделирование свода стопы в гипсовой повязке сопровожда ется резким усилением болей, необходимо предварительно произве сти анестезию перелома 1— 2% раствором новокаина. Гипсовую повязку снимают через 1— 2 мес. Трудоспособность восстанавлива ется через 2, 5 — 3 мес.
Лечение n При переломах без смещения и с незначительным смещением накладывают гипсовую повязку до коленного сустава. Так как моделирование свода стопы в гипсовой повязке сопровожда ется резким усилением болей, необходимо предварительно произве сти анестезию перелома 1— 2% раствором новокаина. Гипсовую повязку снимают через 1— 2 мес. Трудоспособность восстанавлива ется через 2, 5 — 3 мес.
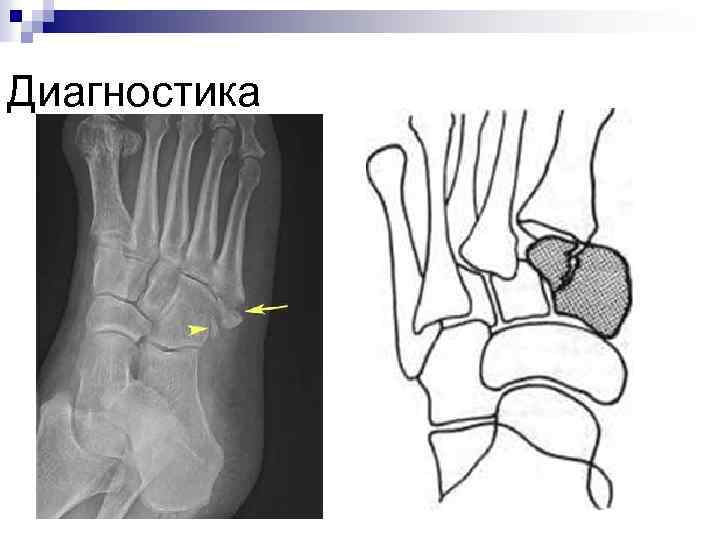
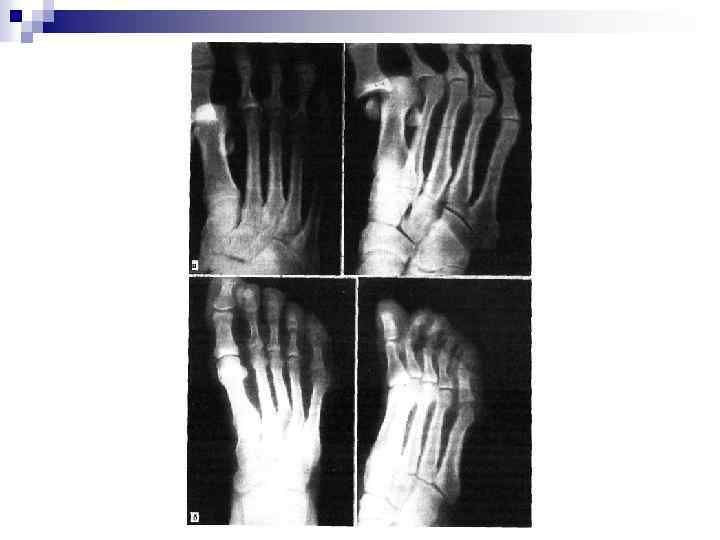
 Вывих в суставе Лисфранка n Происходит в области сочленения дистального рядка костей предплюсны с плюсневыми костями.
Вывих в суставе Лисфранка n Происходит в области сочленения дистального рядка костей предплюсны с плюсневыми костями.
 Вывих в суставе Лисфранка n Причины: прямая травма — прижатие колесом, падение тяжелого предмета, падение с высоты на передний отдел стопы. Чаще возникают латеральные и тыльные вывихи, реже — медиальные и подошвенные. Вывихи бывают полными, когда вывихиваются все плюсневые кости, и изолированными, нередко они сопровождаются переломами костей.
Вывих в суставе Лисфранка n Причины: прямая травма — прижатие колесом, падение тяжелого предмета, падение с высоты на передний отдел стопы. Чаще возникают латеральные и тыльные вывихи, реже — медиальные и подошвенные. Вывихи бывают полными, когда вывихиваются все плюсневые кости, и изолированными, нередко они сопровождаются переломами костей.
 Клиника n n n отек и деформация в области тыла стопы, кожа напряжена, местами отмечаются кровоизлияния, продольный свод стопы сглажен. При полном вывихе всех костей кнаружи передний отдел стопы отведен. Иногда при значительном смещении определяется штыкообразная деформация стопы. При этом с медиальной стороны основания определяется костный выступ, соответствующий медиальной клиновидной кости, а с латеральной стороны выступает сместившаяся бугристость V плюсневой кости. Нередко переломы бывают открытыми.
Клиника n n n отек и деформация в области тыла стопы, кожа напряжена, местами отмечаются кровоизлияния, продольный свод стопы сглажен. При полном вывихе всех костей кнаружи передний отдел стопы отведен. Иногда при значительном смещении определяется штыкообразная деформация стопы. При этом с медиальной стороны основания определяется костный выступ, соответствующий медиальной клиновидной кости, а с латеральной стороны выступает сместившаяся бугристость V плюсневой кости. Нередко переломы бывают открытыми.
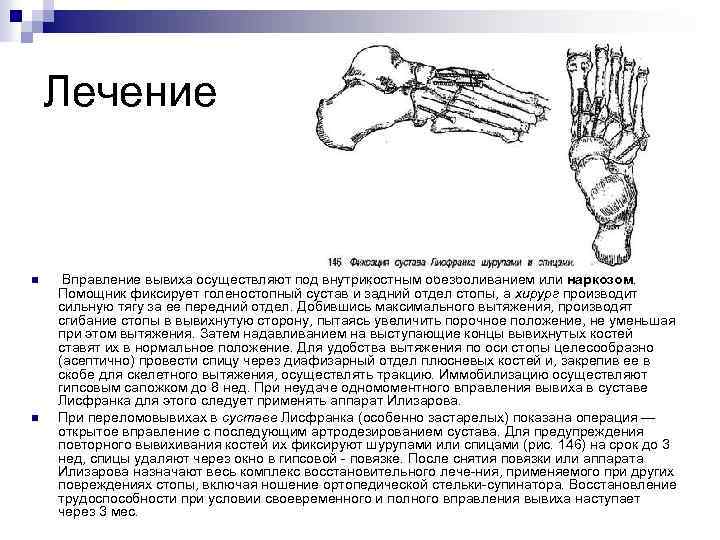 Лечение n n Вправление вывиха осуществляют под внутрикостным обезболиванием или наркозом. Помощник фиксирует голеностопный сустав и задний отдел стопы, а хирург производит сильную тягу за ее передний отдел. Добившись максимального вытяжения, производят сгибание стопы в вывихнутую сторону, пытаясь увеличить порочное положение, не уменьшая при этом вытяжения. Затем надавливанием на выступающие концы вывихнутых костей ставят их в нормальное положение. Для удобства вытяжения по оси стопы целесообразно (асептично) провести спицу через диафизарный отдел плюсневых костей и, закрепив ее в скобе для скелетного вытяжения, осуществлять тракцию. Иммобилизацию осуществляют гипсовым сапожком до 8 нед. При неудаче одномоментного вправления вывиха в суставе Лисфранка для этого следует применять аппарат Илизарова. При переломовывихах в суставе Лисфранка (особенно застарелых) показана операция — открытое вправление с последующим артродезированием сустава. Для предупреждения повторного вывихивания костей их фиксируют шурупами или спицами (рис. 146) на срок до 3 нед, спицы удаляют через окно в гипсовой повязке. После снятия повязки или аппарата Илизарова назначают весь комплекс восстановительного лече ния, применяемого при других повреждениях стопы, включая ношение ортопедической стельки супинатора. Восстановление трудоспособности при условии своевременного и полного вправления вывиха наступает через 3 мес.
Лечение n n Вправление вывиха осуществляют под внутрикостным обезболиванием или наркозом. Помощник фиксирует голеностопный сустав и задний отдел стопы, а хирург производит сильную тягу за ее передний отдел. Добившись максимального вытяжения, производят сгибание стопы в вывихнутую сторону, пытаясь увеличить порочное положение, не уменьшая при этом вытяжения. Затем надавливанием на выступающие концы вывихнутых костей ставят их в нормальное положение. Для удобства вытяжения по оси стопы целесообразно (асептично) провести спицу через диафизарный отдел плюсневых костей и, закрепив ее в скобе для скелетного вытяжения, осуществлять тракцию. Иммобилизацию осуществляют гипсовым сапожком до 8 нед. При неудаче одномоментного вправления вывиха в суставе Лисфранка для этого следует применять аппарат Илизарова. При переломовывихах в суставе Лисфранка (особенно застарелых) показана операция — открытое вправление с последующим артродезированием сустава. Для предупреждения повторного вывихивания костей их фиксируют шурупами или спицами (рис. 146) на срок до 3 нед, спицы удаляют через окно в гипсовой повязке. После снятия повязки или аппарата Илизарова назначают весь комплекс восстановительного лече ния, применяемого при других повреждениях стопы, включая ношение ортопедической стельки супинатора. Восстановление трудоспособности при условии своевременного и полного вправления вывиха наступает через 3 мес.
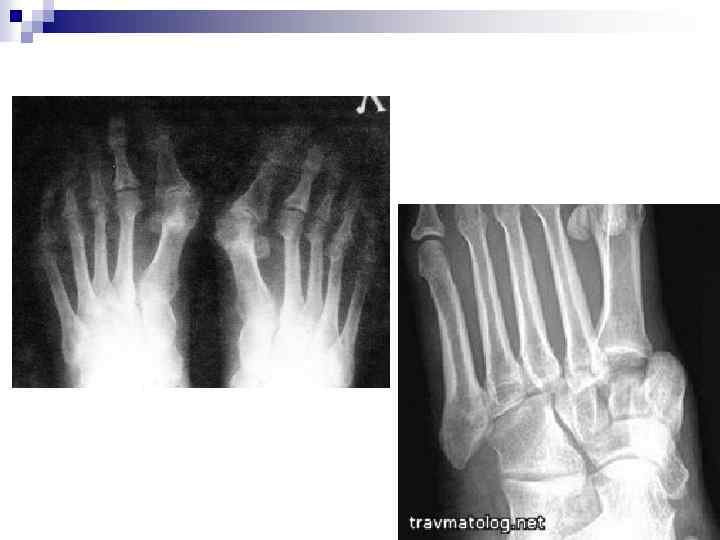
 Перелом плюсневых костей и фаланг пальцев n наблюдаются главным образом при прямом механизме травмы. Нередки множественные и открытые поврежде ния. Для изолированных переломов плюсневых костей большое смешение отломков нехарактерно, в то время как множественные переломы часто сопровождаются значительным смещением фраг ментов костей.
Перелом плюсневых костей и фаланг пальцев n наблюдаются главным образом при прямом механизме травмы. Нередки множественные и открытые поврежде ния. Для изолированных переломов плюсневых костей большое смешение отломков нехарактерно, в то время как множественные переломы часто сопровождаются значительным смещением фраг ментов костей.
 Клиника n n n локальная боль болезненность, усиливающаяся при осевой нагрузке или потягивании за соответствующий палец, иногда патологическая подвижность костная крепитация Для переломов плюсневых костей характерен симптом Якобсона — усиление болей в месте перелома при надавливании на головку плюсневой кости
Клиника n n n локальная боль болезненность, усиливающаяся при осевой нагрузке или потягивании за соответствующий палец, иногда патологическая подвижность костная крепитация Для переломов плюсневых костей характерен симптом Якобсона — усиление болей в месте перелома при надавливании на головку плюсневой кости
 Лечение n Переломы плюсневых костей без смещения лечат наложением гипсовой повязки до коленного сустава на 4— 6 нед. Перед наложением ее производят анестезию перелома 1— 2% раствором новокаина. Для лучшего моделирования поперечного и про дольного сводов стопы в соответствующих местах укрепляют марлевые пелоты.
Лечение n Переломы плюсневых костей без смещения лечат наложением гипсовой повязки до коленного сустава на 4— 6 нед. Перед наложением ее производят анестезию перелома 1— 2% раствором новокаина. Для лучшего моделирования поперечного и про дольного сводов стопы в соответствующих местах укрепляют марлевые пелоты.
 Лечение n n При переломах фаланг без смещения бывает достаточно на 1— 2 нед наложить на соответствующий палец несколько цирку лярных слоев лейкопластыря. Переломы фаланг и плюсневых костей со смещением следует лечить скелетным вытяжением или производить ручную репозицию. Особенно тщательно должны быть сопоставлены отломки с угло вым смещением, когда угол открыт в тыльную сторону, и переломы шеек плюсневых костей. Ручную репозицию производят надавлива нием на сместившиеся отломки во время тракции по оси пальца. Гипсовую повязку накладывают до коленного сустава. Если олномоментная репозиция не удалась или перелом имеет тенденцию к смещению в гипсовой повязке, проводят вытяжение за мягкие ткани по Клаппу или скелетное вытяжение за концевые фаланги на раме Черкес Заде. Раму для вытяжения прикрепляют к гипсовой повязке, накладывают на стопу и голень (рис. 252). Вытяжение снимают через 3— 4 нед. Продолжительность иммобилизации гипсовой повязкой при переломах плюсневых костей со смещением составляет 7 нед, а фаланг пальцев — 3 нед.
Лечение n n При переломах фаланг без смещения бывает достаточно на 1— 2 нед наложить на соответствующий палец несколько цирку лярных слоев лейкопластыря. Переломы фаланг и плюсневых костей со смещением следует лечить скелетным вытяжением или производить ручную репозицию. Особенно тщательно должны быть сопоставлены отломки с угло вым смещением, когда угол открыт в тыльную сторону, и переломы шеек плюсневых костей. Ручную репозицию производят надавлива нием на сместившиеся отломки во время тракции по оси пальца. Гипсовую повязку накладывают до коленного сустава. Если олномоментная репозиция не удалась или перелом имеет тенденцию к смещению в гипсовой повязке, проводят вытяжение за мягкие ткани по Клаппу или скелетное вытяжение за концевые фаланги на раме Черкес Заде. Раму для вытяжения прикрепляют к гипсовой повязке, накладывают на стопу и голень (рис. 252). Вытяжение снимают через 3— 4 нед. Продолжительность иммобилизации гипсовой повязкой при переломах плюсневых костей со смещением составляет 7 нед, а фаланг пальцев — 3 нед.
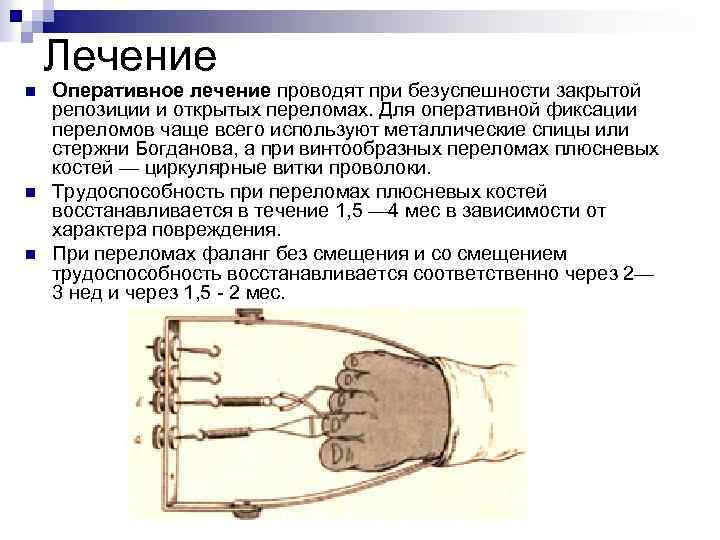 Лечение n n n Оперативное лечение проводят при безуспешности закрытой репозиции и открытых переломах. Для оперативной фиксации переломов чаще всего используют металлические спицы или стержни Богданова, а при винтообразных переломах плюсневых костей — циркулярные витки проволоки. Трудоспособность при переломах плюсневых костей восстанавливается в течение 1, 5 — 4 мес в зависимости от характера повреждения. При переломах фаланг без смещения и со смещением трудоспособность восстанавливается соответственно через 2— 3 нед и через 1, 5 2 мес.
Лечение n n n Оперативное лечение проводят при безуспешности закрытой репозиции и открытых переломах. Для оперативной фиксации переломов чаще всего используют металлические спицы или стержни Богданова, а при винтообразных переломах плюсневых костей — циркулярные витки проволоки. Трудоспособность при переломах плюсневых костей восстанавливается в течение 1, 5 — 4 мес в зависимости от характера повреждения. При переломах фаланг без смещения и со смещением трудоспособность восстанавливается соответственно через 2— 3 нед и через 1, 5 2 мес.
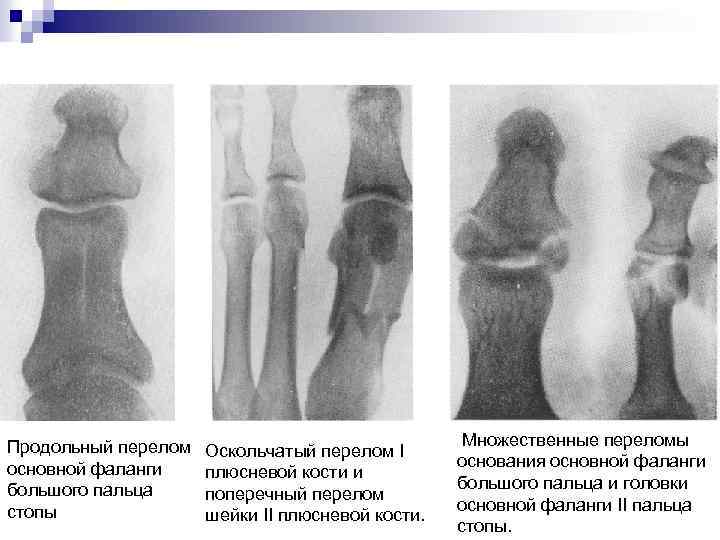 Продольный перелом основной фаланги большого пальца стопы Оскольчатый перелом I плюсневой кости и поперечный перелом шейки II плюсневой кости. Множественные переломы основания основной фаланги большого пальца и головки основной фаланги II пальца стопы.
Продольный перелом основной фаланги большого пальца стопы Оскольчатый перелом I плюсневой кости и поперечный перелом шейки II плюсневой кости. Множественные переломы основания основной фаланги большого пальца и головки основной фаланги II пальца стопы.
 Вывих пальцев стопы n n n относительно редкое повреждение опорно двигательного аппарата. Исход травмы в большой степени зависит от своевременной диагностики и лечения. Различают два вида вывиха: в межфаланговом и в плюснефаланговом суставах. Механизм указанных повреждений в большинстве случаев непрямой (падение с высоты на разогнутую стопу, удар стопой о твердый предмет). Направление смещения при вывихе — к тылу, к подошве и в сторону. Диагностик а вывихов пальцев основывается на анамнезе, характерной деформации и положении пальца, его укорочении, ограничении функции, пружинящей неподвижности, а также на данных рентгенографии. на первом месте по частоте оказались вывихи фаланг I пальца, преимущественно дистальной фаланги, чему способствует большая свобода движений в этом суставе и значительная функциональная нагрузка на I палец. Второе место по частоте занимают вывихи фаланг IV пальца. Случаи вывихов средних пальцев более редки, что можно объяснить их защищенностью благодаря центральному положению. Чаще наблюдаются вывихи фаланг пальцев к тылу и в сторону (рис. 5. 7). Вывихи в подошвенную сторону крайне редки, повидимому, благодаря мощному связочно сумочному аппарату подошвенной области.
Вывих пальцев стопы n n n относительно редкое повреждение опорно двигательного аппарата. Исход травмы в большой степени зависит от своевременной диагностики и лечения. Различают два вида вывиха: в межфаланговом и в плюснефаланговом суставах. Механизм указанных повреждений в большинстве случаев непрямой (падение с высоты на разогнутую стопу, удар стопой о твердый предмет). Направление смещения при вывихе — к тылу, к подошве и в сторону. Диагностик а вывихов пальцев основывается на анамнезе, характерной деформации и положении пальца, его укорочении, ограничении функции, пружинящей неподвижности, а также на данных рентгенографии. на первом месте по частоте оказались вывихи фаланг I пальца, преимущественно дистальной фаланги, чему способствует большая свобода движений в этом суставе и значительная функциональная нагрузка на I палец. Второе место по частоте занимают вывихи фаланг IV пальца. Случаи вывихов средних пальцев более редки, что можно объяснить их защищенностью благодаря центральному положению. Чаще наблюдаются вывихи фаланг пальцев к тылу и в сторону (рис. 5. 7). Вывихи в подошвенную сторону крайне редки, повидимому, благодаря мощному связочно сумочному аппарату подошвенной области.
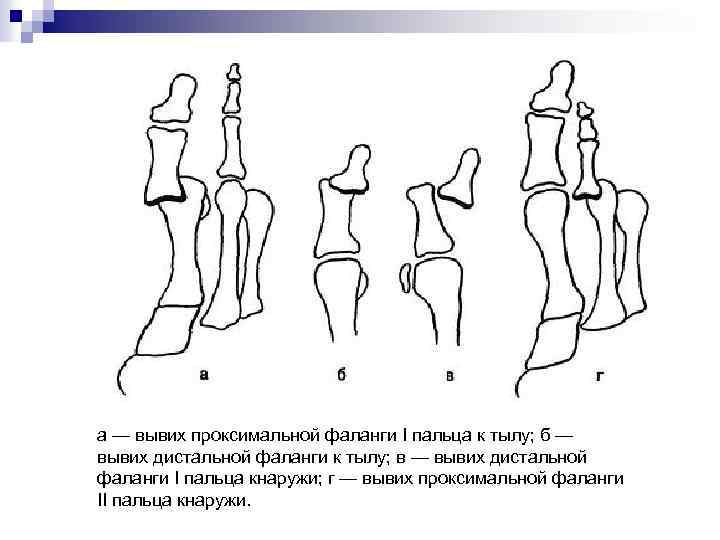 а — вывих проксимальной фаланги I пальца к тылу; б — вывих дистальной фаланги к тылу; в — вывих дистальной фаланги I пальца кнаружи; г — вывих проксимальной фаланги II пальца кнаружи.
а — вывих проксимальной фаланги I пальца к тылу; б — вывих дистальной фаланги к тылу; в — вывих дистальной фаланги I пальца кнаружи; г — вывих проксимальной фаланги II пальца кнаружи.
 Лечение n Вправлять вывих пальца следует по возможности до появления отека мягких тканей. При развившемся отеке шансы на успех вправления уменьшаются, особенно при вывихах средней фаланги в подошвенную сторону и вывихах в проксимальном межфаланговом суставе. . После обработки поврежденного пальца спиртовым раствором йода осуществляют местную анестезию 10 мл 1 % раствора новокаина, вводя его в область вывиха пальца и дистальной фаланги. При трудновправимых вывихах проводят через дистальную фалангу тонкую спицу, фиксируют ее в маленькой дуге или используют цапку Далее врач производит тягу по длине за поврежденный палец; противотягу за голеностопный сустав осуществляет помощник. Затем, не ослабляя тяги рукой по длине, большим пальцем другой руки приступает к вправлению вывиха путем надавливания на основание смещенной фаланги в сторону, противоположную смещению. После вправления осторожно проверяют сгибательные и разгибательные движения в пальце и накладывают лейкопластырную повязку, делают контрольную рентгенографию. С помощью указанных приемов нам удалось вправить вывих двухнедельной давности. В отдельных случаях прибегают к трансартикулярному проведению спиц. Затем поврежденную фалангу бинтуют лейкопластырем в несколько слоев — этого достаточно для иммобилизации. На 2— 3 й день повязку, если она ослабла, вновь укрепляют лейкопластырем. Пластырь дает возможность пострадавшему с первых дней после травмы выполнять активные движения в суставах поврежденного пальца, что благоприятно влияет на его функции. При множественных вывихах фаланг пальцев стопы в сочетании с переломами иммобилизацию производят гипсовой повязкой типа «ботинка» . Сроки иммобилизации в зависимости от числа вывихнутых пальцев составляют 1— 3 нед. Трудоспособность пострадавших восстанавливается через 3— 4 нед.
Лечение n Вправлять вывих пальца следует по возможности до появления отека мягких тканей. При развившемся отеке шансы на успех вправления уменьшаются, особенно при вывихах средней фаланги в подошвенную сторону и вывихах в проксимальном межфаланговом суставе. . После обработки поврежденного пальца спиртовым раствором йода осуществляют местную анестезию 10 мл 1 % раствора новокаина, вводя его в область вывиха пальца и дистальной фаланги. При трудновправимых вывихах проводят через дистальную фалангу тонкую спицу, фиксируют ее в маленькой дуге или используют цапку Далее врач производит тягу по длине за поврежденный палец; противотягу за голеностопный сустав осуществляет помощник. Затем, не ослабляя тяги рукой по длине, большим пальцем другой руки приступает к вправлению вывиха путем надавливания на основание смещенной фаланги в сторону, противоположную смещению. После вправления осторожно проверяют сгибательные и разгибательные движения в пальце и накладывают лейкопластырную повязку, делают контрольную рентгенографию. С помощью указанных приемов нам удалось вправить вывих двухнедельной давности. В отдельных случаях прибегают к трансартикулярному проведению спиц. Затем поврежденную фалангу бинтуют лейкопластырем в несколько слоев — этого достаточно для иммобилизации. На 2— 3 й день повязку, если она ослабла, вновь укрепляют лейкопластырем. Пластырь дает возможность пострадавшему с первых дней после травмы выполнять активные движения в суставах поврежденного пальца, что благоприятно влияет на его функции. При множественных вывихах фаланг пальцев стопы в сочетании с переломами иммобилизацию производят гипсовой повязкой типа «ботинка» . Сроки иммобилизации в зависимости от числа вывихнутых пальцев составляют 1— 3 нед. Трудоспособность пострадавших восстанавливается через 3— 4 нед.
 Спасибо за внимание!
Спасибо за внимание!


