16.Неотл. помощь в гин 2..ppt
- Количество слайдов: 28
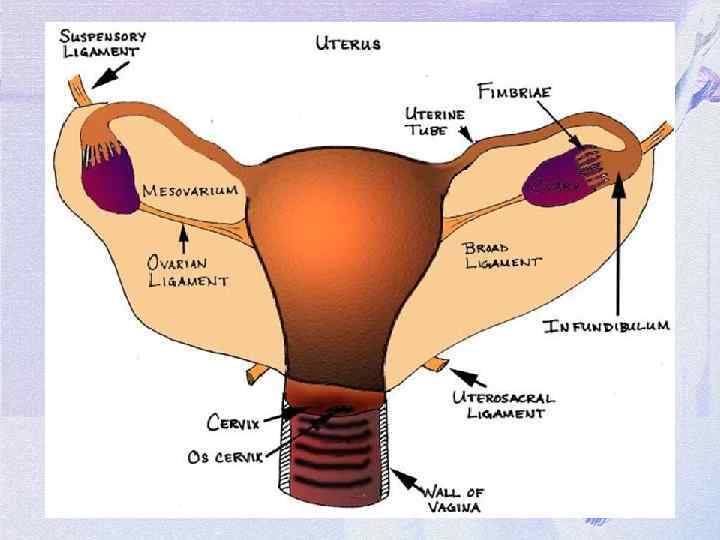
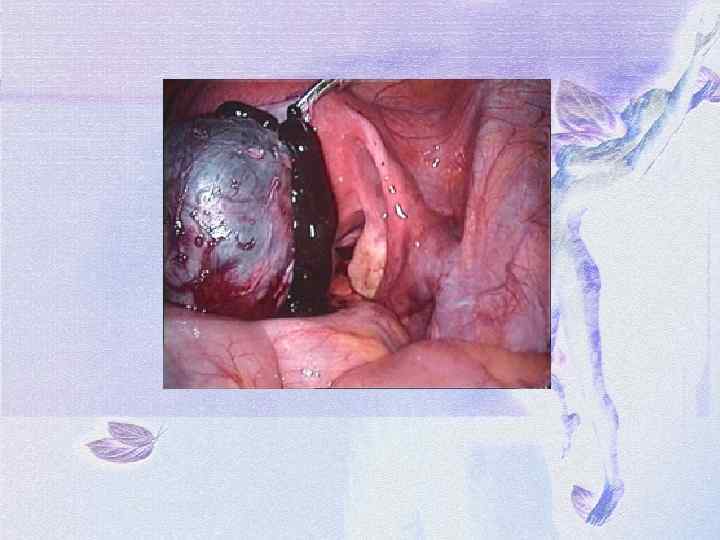
 Перекрут ножки опухоли яичника. Анатомическая ножка опухоли состоит из растянутой воронко-тазовой связки, собственной связки яичника и заднего листка широкой связки яичника. В ножке проходят сосуды и нервы. Хирургическая ножка яичника возникает при перекруте и представляет собой образование, которое необходимо пересечь во время операции для удаления опухоли. В хирургическую ножку, кроме анатомической, входит маточная труба. Перекрут ножки опухоли яичника бывает: - полный - частичный
Перекрут ножки опухоли яичника. Анатомическая ножка опухоли состоит из растянутой воронко-тазовой связки, собственной связки яичника и заднего листка широкой связки яичника. В ножке проходят сосуды и нервы. Хирургическая ножка яичника возникает при перекруте и представляет собой образование, которое необходимо пересечь во время операции для удаления опухоли. В хирургическую ножку, кроме анатомической, входит маточная труба. Перекрут ножки опухоли яичника бывает: - полный - частичный
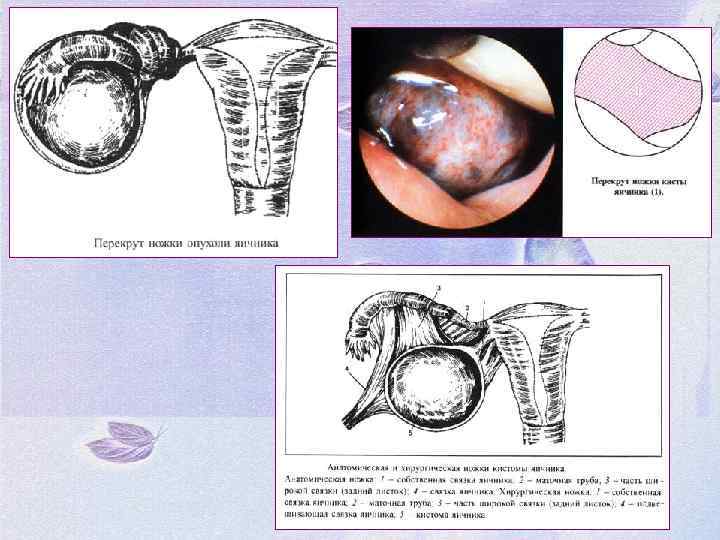
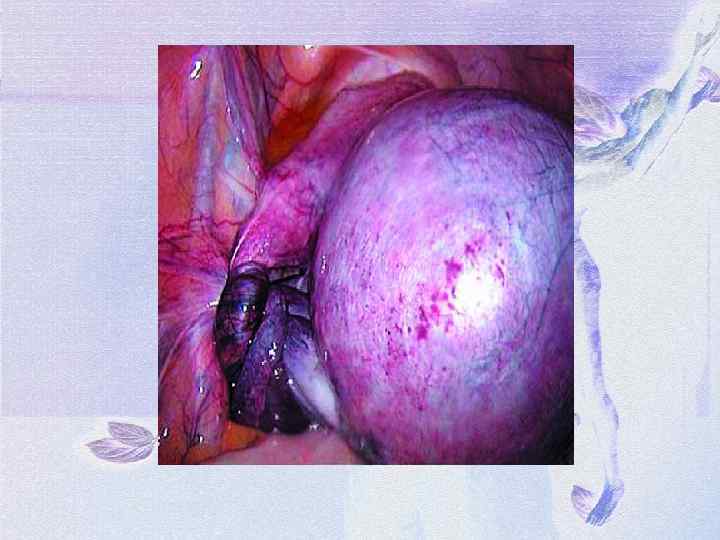
 Клинические проявления: ü ü ü При полном перекруте ножки опухоли резко нарушаются кровоснабжение и питание в опухоли, возникают кровоизлияние и некроз. Клинически это проявляется картиной острого живота. Отмечаются: внезапные резкие боли внизу живота положительный симптом Щеткина-Блюмберга. тошнота, рвота (чаще однократная) развивается парез кишечника, задержка стула, понос температура тела вначале нормальная, затем повышается пульс частый кожные покровы бледные холодный пот тяжелое общее состояние снижение артериального давления в крови умеренный лейкоцитоз при влагалищном исследовании определяется опухоль в области придатков матки, резко болезненная при смещении.
Клинические проявления: ü ü ü При полном перекруте ножки опухоли резко нарушаются кровоснабжение и питание в опухоли, возникают кровоизлияние и некроз. Клинически это проявляется картиной острого живота. Отмечаются: внезапные резкие боли внизу живота положительный симптом Щеткина-Блюмберга. тошнота, рвота (чаще однократная) развивается парез кишечника, задержка стула, понос температура тела вначале нормальная, затем повышается пульс частый кожные покровы бледные холодный пот тяжелое общее состояние снижение артериального давления в крови умеренный лейкоцитоз при влагалищном исследовании определяется опухоль в области придатков матки, резко болезненная при смещении.
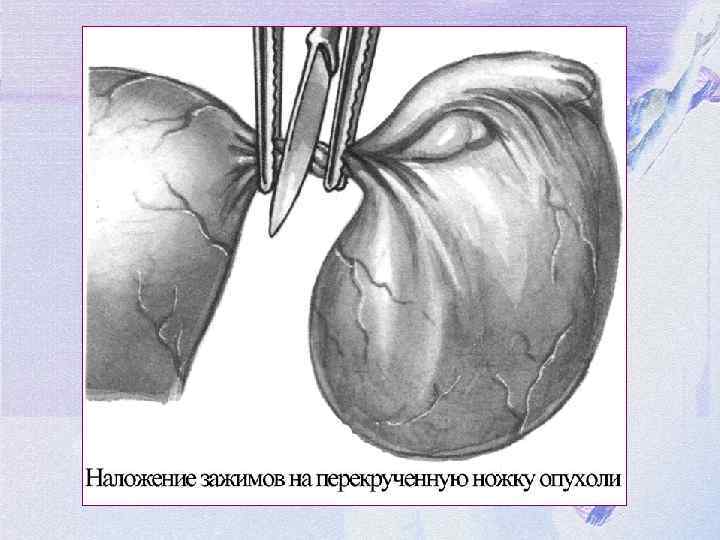
 Лечение перекрута ножки опухоли оперативное в срочном порядке. Ножку опухоли необходимо отсечь, не раскручивая, выше места перекрута, так как в ножке опухоли формируются тромбы, которые при раскручивании могут попасть в общий кровоток и привести к неблагоприятным последствиям. При частичном перекруте - все явления носят менее выраженный характер и могут исчезнуть даже без лечения.
Лечение перекрута ножки опухоли оперативное в срочном порядке. Ножку опухоли необходимо отсечь, не раскручивая, выше места перекрута, так как в ножке опухоли формируются тромбы, которые при раскручивании могут попасть в общий кровоток и привести к неблагоприятным последствиям. При частичном перекруте - все явления носят менее выраженный характер и могут исчезнуть даже без лечения.
 Разрыв капсулы кистомы Грубое исследование, физическая нагрузка при наличии тонкой капсулы опухоли могут привести к её разрыву. Возникают острые боли, шок, внутрибрюшное кровотечение. При разрыве опухоль во время исследования перестает определяться. Разрыв капсулы кистомы может привести к имплантации элементов опухоли на брюшине. Наиболее опасен разрыв муцинозной кистомы яичника. Лечение оперативное.
Разрыв капсулы кистомы Грубое исследование, физическая нагрузка при наличии тонкой капсулы опухоли могут привести к её разрыву. Возникают острые боли, шок, внутрибрюшное кровотечение. При разрыве опухоль во время исследования перестает определяться. Разрыв капсулы кистомы может привести к имплантации элементов опухоли на брюшине. Наиболее опасен разрыв муцинозной кистомы яичника. Лечение оперативное.
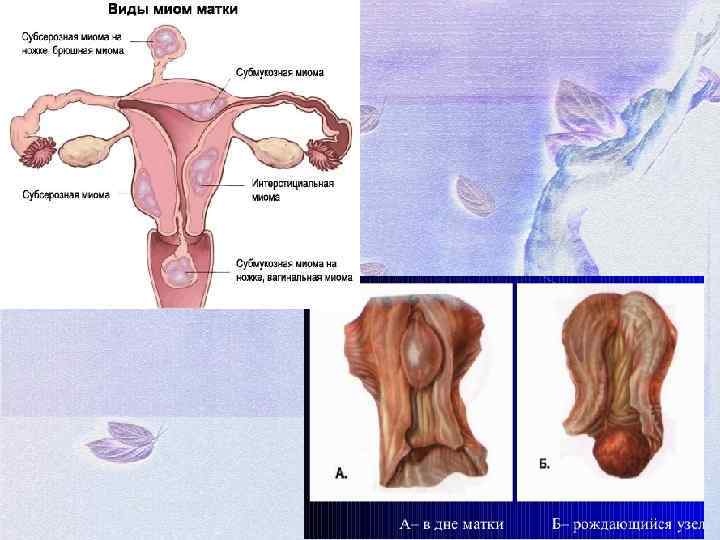
 Рождающийся подслизистый миоматозный узел. Часто субмукозные узлы связаны с миометрием только тонкой ножкой, поэтому могут значительно вдаваться в полость матки и даже выпадать через цервикальный канал. Клинические проявления: L Обильные кровотечения во время менструации L Обильные межменструальные кровотечения L Схваткообразные боли внизу живота L При некрозе узла–повышение температуры тела
Рождающийся подслизистый миоматозный узел. Часто субмукозные узлы связаны с миометрием только тонкой ножкой, поэтому могут значительно вдаваться в полость матки и даже выпадать через цервикальный канал. Клинические проявления: L Обильные кровотечения во время менструации L Обильные межменструальные кровотечения L Схваткообразные боли внизу живота L При некрозе узла–повышение температуры тела
 Методы диагностики рождающегося подслизистого миоматозного узла: Ø Анамнез Ø Общий осмотр Ø При влагалищном исследовании необходимо обвести пальцем шейку матки с целью дифференциальной диагностики с миомой шейки матки. Ø Общий анализ крови, мочи, определение группы крови и резус – принадлежности.
Методы диагностики рождающегося подслизистого миоматозного узла: Ø Анамнез Ø Общий осмотр Ø При влагалищном исследовании необходимо обвести пальцем шейку матки с целью дифференциальной диагностики с миомой шейки матки. Ø Общий анализ крови, мочи, определение группы крови и резус – принадлежности.
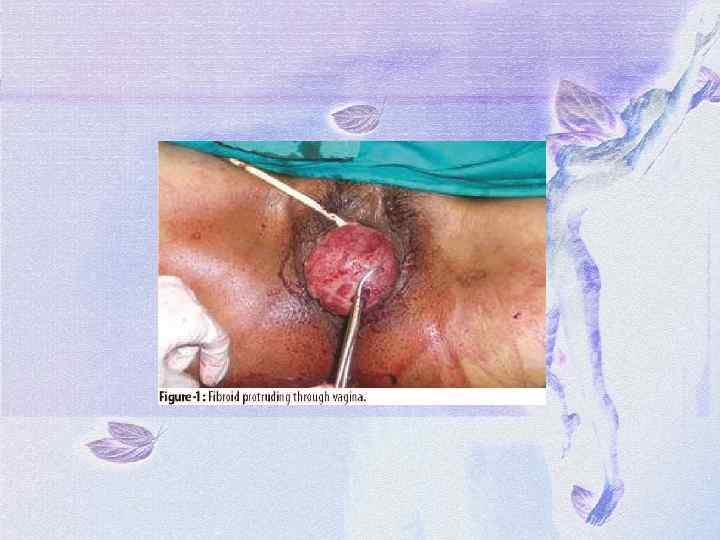
 Лечение выполняется влагалищным путем. При раскрытой шейке матки узел захватывают щипцами Мюзо и низводят, выкручивая, а его ножку отсекают ножницами. Затем проводят выскабливание слизистой оболочки матки.
Лечение выполняется влагалищным путем. При раскрытой шейке матки узел захватывают щипцами Мюзо и низводят, выкручивая, а его ножку отсекают ножницами. Затем проводят выскабливание слизистой оболочки матки.
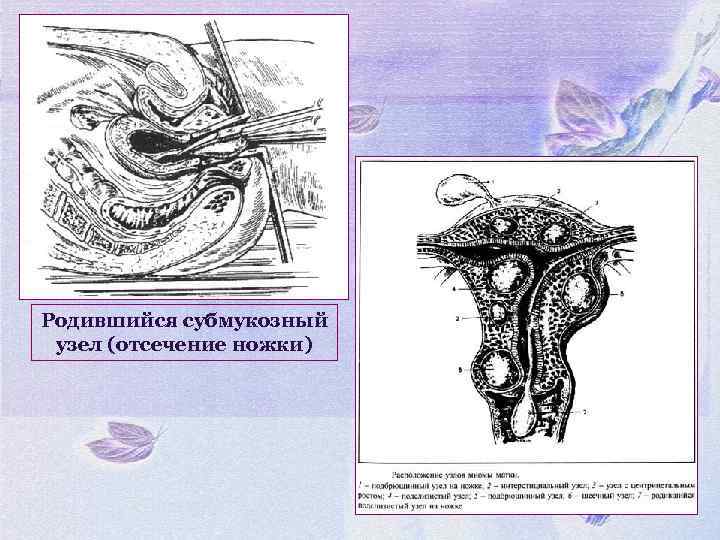 Родившийся субмукозный узел (отсечение ножки)
Родившийся субмукозный узел (отсечение ножки)
 Нарушение питания миоматозного узла ММ даже очень небольших размеров, может деформировать сосуды, обеспечивающие её кровоснабжение, и вызывать омертвение тканей Причины: • перекрут ножки субсерозного миоматозного узла; • ишемия интерстициального узла больших размеров, либо при быстром его росте.
Нарушение питания миоматозного узла ММ даже очень небольших размеров, может деформировать сосуды, обеспечивающие её кровоснабжение, и вызывать омертвение тканей Причины: • перекрут ножки субсерозного миоматозного узла; • ишемия интерстициального узла больших размеров, либо при быстром его росте.
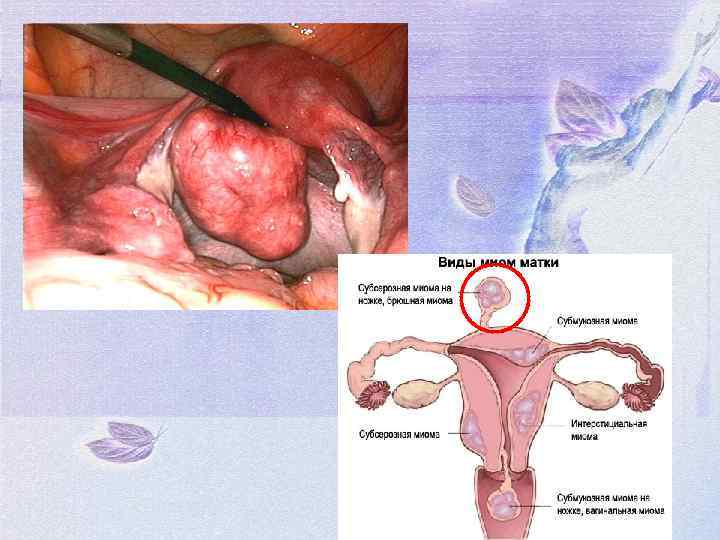
 Клиническая картина: • • При остром развитии заболевания: боли внизу живота; субфебрильная температура; при влагалищном исследовании определяют увеличенную и болезненную матку. При перекруте ножки подбрюшинного узла возникают симптомы острого живота, при влагалищном исследовании определяют наличие миоматозных узлов, один из которых резко болезнен при пальпации.
Клиническая картина: • • При остром развитии заболевания: боли внизу живота; субфебрильная температура; при влагалищном исследовании определяют увеличенную и болезненную матку. При перекруте ножки подбрюшинного узла возникают симптомы острого живота, при влагалищном исследовании определяют наличие миоматозных узлов, один из которых резко болезнен при пальпации.
 Диагностика • • • Анамнез Жалобы Осмотр Лейкоцитоз в ОАК УЗИ Лапароскопия Основной метод хирургический лечения -
Диагностика • • • Анамнез Жалобы Осмотр Лейкоцитоз в ОАК УЗИ Лапароскопия Основной метод хирургический лечения -
 Геморрагический шок – это критическое состояние, связанное с острой кровопотерей, в результате которого развивается кризис макро- и микроциркуляции и синдром полиорганной и полисистемной недостаточности. Клиника: По степени тяжести шок делят на 2 фазы: 1. Компенсированный 2. Декомпенсированный - Обратимый - Необратимый
Геморрагический шок – это критическое состояние, связанное с острой кровопотерей, в результате которого развивается кризис макро- и микроциркуляции и синдром полиорганной и полисистемной недостаточности. Клиника: По степени тяжести шок делят на 2 фазы: 1. Компенсированный 2. Декомпенсированный - Обратимый - Необратимый
 Компенсированный геморрагический шок: Ø Ø Ø сознание больной сохранено кожные покровы бледные конечности холодные спавшиеся подкожные вены на руках пульс слабого наполнения артериальное давление остается на прежнем уровне Ø олигурия: количество выделяемой мочи снижается наполовину или более (при норме– 1, 0 -1, 2 мл/мин) Ø центральное венозное давление снижается (норма 50 -70 мм вод. ст. )
Компенсированный геморрагический шок: Ø Ø Ø сознание больной сохранено кожные покровы бледные конечности холодные спавшиеся подкожные вены на руках пульс слабого наполнения артериальное давление остается на прежнем уровне Ø олигурия: количество выделяемой мочи снижается наполовину или более (при норме– 1, 0 -1, 2 мл/мин) Ø центральное венозное давление снижается (норма 50 -70 мм вод. ст. )
 Декомпенсированный геморрагический шок: Ø характеризуется дальнейшим усугублением расстройств кровообращения Ø начинается снижение систолического артериального давления Ø снижается эффективное перфузионное давление Ø на первый план выступает артериальная гипотония как кардинальный симптом, свидетельствующий о нарушениях гемодинамики
Декомпенсированный геморрагический шок: Ø характеризуется дальнейшим усугублением расстройств кровообращения Ø начинается снижение систолического артериального давления Ø снижается эффективное перфузионное давление Ø на первый план выступает артериальная гипотония как кардинальный симптом, свидетельствующий о нарушениях гемодинамики
 Необратимый геморрагический шок: Ø стадия более глубоких нарушений Ø гипотония, артериальное давление ниже 60 мм рт. ст. более 12 часов Ø частота сердечных сокращений свыше 140 ударов в минуту Ø сознание отсутствует Ø анурия
Необратимый геморрагический шок: Ø стадия более глубоких нарушений Ø гипотония, артериальное давление ниже 60 мм рт. ст. более 12 часов Ø частота сердечных сокращений свыше 140 ударов в минуту Ø сознание отсутствует Ø анурия
 Диагностика геморрагического шока: Для оценки состояния больных можно использовать шоковый индекс Альговера. Шоковый индекс – отношение частоты сердечных сокращений (ЧСС) к величине систолического артериального давления. Норма – 0, 5 -0, 54. Индекс Альговера Объем кровопотери в % от объема циркулирующей крови (ОЦК) 0, 8 и менее 0, 9 – 1, 2 1, 3 – 1, 4 1, 5 и более 10% 20% 30% 40%
Диагностика геморрагического шока: Для оценки состояния больных можно использовать шоковый индекс Альговера. Шоковый индекс – отношение частоты сердечных сокращений (ЧСС) к величине систолического артериального давления. Норма – 0, 5 -0, 54. Индекс Альговера Объем кровопотери в % от объема циркулирующей крови (ОЦК) 0, 8 и менее 0, 9 – 1, 2 1, 3 – 1, 4 1, 5 и более 10% 20% 30% 40%
 Формула Нельсона Объем кровопотери (мл/кг) = 24/0, 86 × гематокрит × 100 Процентное отношение общего объема кровопотери рассчитывается следующим образом: 0, 036 × установленный объем кровопотери × гематокрит вес тела Определение кровопотери по плотности крови и гематокриту: Плотность крови 1057 -1054 1053 -1050 1049 -1044 менее 1044 Гематокрит 0, 44 -0, 40 0, 38 -0, 32 0, 30 -0, 22 менее 0, 22 Объем кровопотери, мл до 500 1000 1500 более 1500
Формула Нельсона Объем кровопотери (мл/кг) = 24/0, 86 × гематокрит × 100 Процентное отношение общего объема кровопотери рассчитывается следующим образом: 0, 036 × установленный объем кровопотери × гематокрит вес тела Определение кровопотери по плотности крови и гематокриту: Плотность крови 1057 -1054 1053 -1050 1049 -1044 менее 1044 Гематокрит 0, 44 -0, 40 0, 38 -0, 32 0, 30 -0, 22 менее 0, 22 Объем кровопотери, мл до 500 1000 1500 более 1500
 Лечение геморрагического шока : v. Остановка кровотечения при ГШ должна включать в себя набор эффективных методов в соответствии с причиной, приведшей к ГШ. v. Ликвидация кровопотери осуществляется проведением инфузионной терапии. При проведении ИТ важное значение имеют скорость, объем и состав вводимых растворов.
Лечение геморрагического шока : v. Остановка кровотечения при ГШ должна включать в себя набор эффективных методов в соответствии с причиной, приведшей к ГШ. v. Ликвидация кровопотери осуществляется проведением инфузионной терапии. При проведении ИТ важное значение имеют скорость, объем и состав вводимых растворов.
 ØСкорость инфузии коллоидных, а затем кристаллоидных растворов – до 200 мл/мин. в/в струйно ØВ первые 1 – 2 ч лечения кровопотеря должна быть возмещена в среднем на 70 % ØОбъем инфузий зависит от величины кровопотери и исходной патологии ØДля проведения адекватной ИТ необходимо включение в нее компонентов крови (плазма, эритроцитарная масса) и плазмозаменителей.
ØСкорость инфузии коллоидных, а затем кристаллоидных растворов – до 200 мл/мин. в/в струйно ØВ первые 1 – 2 ч лечения кровопотеря должна быть возмещена в среднем на 70 % ØОбъем инфузий зависит от величины кровопотери и исходной патологии ØДля проведения адекватной ИТ необходимо включение в нее компонентов крови (плазма, эритроцитарная масса) и плазмозаменителей.



