11. Патология сердечососудистой системы..ppt
- Количество слайдов: 32

Патология сердечно-сосудистой системы. Болезни сердца. 1. Острая и хроническая сердечная недостаточность. 2. Врожденные и приобретенные пороки сердца. 3. Нарушения проводящей системы сердца. 4. Ишемическая болезнь сердца (ИБС) 5. Инфаркт миокарда. 6. Воспалительные процессы в сердце.

I. Острая сердечная недостаточность - это острое ослабление сократительной функции миокарда. Причины: нарушение коронарного кровообращения (инфаркт миокарда, эмболия легочной артерии), перегрузка и переутомление сердца (артериальая гипертензия, пороки сердца), миокардит, токсические влияния (Базедова болезнь). Патогенез: уменьшение систолического и минутного объемов сердца, проявляется крайне тяжелыми клиническими синдромами: кардиогенным шоком, отеком легких при левожелудочковой недостаточности (в результате застоя крови в МКК) или застоем в БКК, печени и отеками нижних конечностей при правожелудочковой недостаточности. Клиника кардиогенного шока: боль, снижение АД ниже 90 мм. рт. ст. , малый пульс, тахикардия, нарушение ритма, слабость, усталость, заторможенность, бледность и влажность кожных покровов, похолодание конечностей, вынужденное положение, олигурия, потеря сознания, изменение газового состава крови, патологические изменения на ЭКГ. При отеке легких (при левожелудочковой недостаточности) - одышка, кашель с пенистой розовой мокротой, разнокалиберные хрипы, затрудненное дыхание, плевральный выпот (избыток жидкости вокруг легких), на рентгене признаки застоя в легких. При сердечной астме – резко выраженное удушье. При правожелудочковой недостаточности – патологическая пульсация в эпигастральной области, выраженное набухание шейных вен, увеличение печени, отек брюшной полости (асцит), отек ног.

Хроническая сердечная недостаточность типовая форма недостаточности кровообращения, при которой сердце не обеспечивает должного уровня кровоснабжения органов и тканей и нагрузка на миокард существенно возрастает. Развивается при гипертонической болезни, постинфарктном кардиосклерозе, врожденных и приобретенных пороках сердца, атеросклерозе и других хронических заболеваниях сердечнососудистой системы. Виды ХСН: - Миокардиальная (метаболическая) - возникает при тяжелых нарушениях обмена веществ в миокарде в результате гипоксии, при нарушении функции ферментативных систем и дефиците макроэнергетических соединений (при миокардитах, анемиях). - Перегрузочная возникает либо при длительной перегрузке миокарда (при пороках сердца) либо в результате увеличения объема крови при гипертонии большого или малого кругов кровообращения. Различают “преднагрузку” - объем крови, притекающей к сердцу и “постнагрузку” – сопротивление сосудов к изгнанию крови в аорту и легочную артерию. Сущность патогенеза заключается в том, что сердце при данном сосудистом сопротивлении не может перегнать в артериальное русло всю кровь, притекающую к нему по венам. Это приводит к застою крови.

Компенсаторные процессы: - компенсаторная гипертрофия сердца – увеличение объема сердечной мышцы. Развивается при увеличении силы и частоты сердечных сокращений в ответ на повышение давления в устьях полых вен (рефлекс Бейнбриджа); -тоногенная дилатация – расширение полостей сердца в результате переполнения их кровью и растяжения мышечных волокон. Тоногенная дилатация и компенсаторная гипертрофия позволяют длительное время поддерживать сократительную функцию миокарда и обеспечивать организм кровью в соответствии с его потребностями. Стадия декомпенсации - это срыв процессов компенсации. Тоногенная дилатация (продольная) переходит в миогенную (поперечную), когда камеры сердца расширяются еще больше и сократительная функция сердца снижается (согласно закону Старлинга: чем больше длина мышечного волокна, тем больше силы и времени нужно для его сокращения). Возникает гипоксия, энергетический дефицит, ухудшение нервной регуляции гипертрофированной мышцы. Нарушается тканевой обмен, развиваются необратимые дистрофические процессы в органах.

Выделяют 3 степени тяжести ХСН: - I степень (компенсированная): одышка, (компенсированная): тахикардия и цианоз возникают лишь при значительной физической нагрузке; - II А степень - одышка, тахикардия и цианоз выражены незначительно при умеренной физической нагрузке. - II Б степень - одышка, тахикардия и цианоз выражены значительно при умеренной физической нагрузке. - III степень - одышка, тахикардия и цианоз степень выражены значительно в покое.

II. Врожденные пороки сердца. 1. Незаращение овального окна (находится в межпредсердной перегородке у плода). В норме зарастает через 2 недели после рождения. При не заращении, кровь из левого предсердия (так как давление в левом сердце больше) поступает правое предсердие, затем в правый желудочек, правые отделы сердца переполняются кровью и гипертрофируются. При большем дефекте кровь из правого предсердия поступает в левое - происходит смешивание крови, в результате чего в БКК циркулирует кровь, бедная О 2 - развивается гипоксия тканей и цианоз. 2. Незаращение артериального (Боталлова) протока. Артериальный проток у плода соединяет аорту и легочный ствол, минуя легкие. В норме он зарастает через 15 -20 дней после рождения. При незаращении кровь из аорты (т. к. давление в ней больше, чем в легочном стволе) поступает в легочный ствол, давление в нем повышается и повышается нагрузка на правый желудочек, который качает кровь в МКК. В результате полнокровия малого круга повышается нагрузка на левое предсердие, развивается и его гипертрофия. Если давление в легочном стволе будет превышать давление в аорте, то его венозная кровь частично будет поступать в

3. Дефект межжелудочковой перегородки. Кровь из левого желудочка поступает в правый желудочек, вызывая его гипертрофию. Если межжелудочковая перегородка совсем отсутствует – «трехкамерное сердце» - порок несовместимый с жизнью. 4. Тетрада Фалло – сочетание 4 -х пороков: - дефект межжелудочковой перегородки; - аорта выходит сразу же из 2 -х желудочков (смешанная кровь); - сужение легочного ствола при выходе (он сдавлен аортой); - гипертрофия правого желудочка (так как он качает кровь в два сосуда: аорту и легочный ствол) и общий цианоз. 5. Декстрапозия сердца – сердце расположено с правой стороны.

Приобретенные пороки сердца. 1. Недостаточность митрального клапана. Причины: ревматизм, эндокардит. Патогенез: в результате воспалительных изменений клапаны склерозируются, деформируются, становится плотными и не могут полностью закрывать предсердно-желудочковое отверстие. При этом кровь из левого желудочка во время систолы частично поступает в аорту, а частично забрасывается в левое предсердие (регургитация). Во время диастолы весь повышенный объем крови поступает в левый желудочек и развивается его гипертрофия. 2. Сужение (стеноз) митрального клапана. Причины те же, но происходит не только склерозирование и деформация, но и частичное сращение створок клапанов, Патогенез: во время систолы из левого желудочка происходит обратный заброс крови в левое предсердие, но во время диастолы вся кровь из левого предсердия не может оттекать в левый желудочек (узкое стенозированное отверстие). Происходит переполнение кровью левого предсердия → застой крови в МКК и гипертрофия правого желудочка.
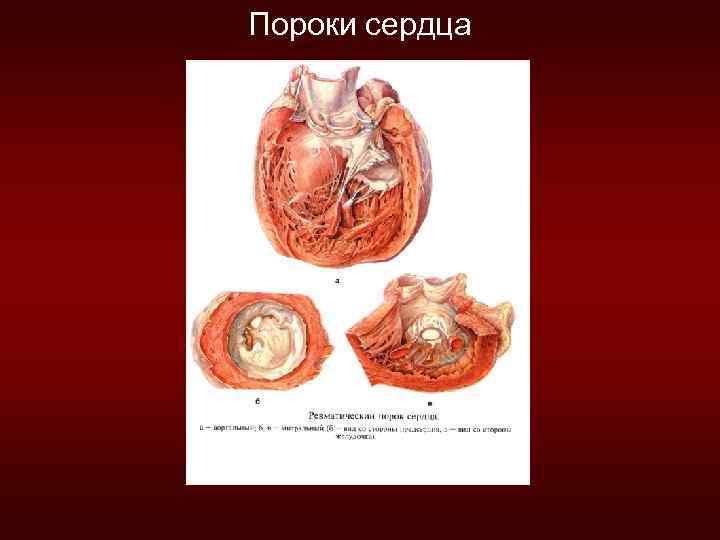
Пороки сердца

III. Нарушения проводящей системы сердца. 1. Нарушения автоматизма: - тахикардия (учащение ЧСС); - брадикардия (урежение ЧСС); - AV ритм (рим, уменьшенный в 2 раза меньше); - идиовентрикулярный ритм (10 -30 сокращений в минуту), приводит к смерти; - аритмия (неравномерный ритм). 2. Нарушения возбудимости. - экстрасистолия (внеочередное сокращение): предсердная, предсердно-желудочковая (AV-атриовентрикулярная), желудочковая; - пароксизмальная тахикардия – это внезапно начинающийся и внезапно прекращающийся приступ тахикардии. Аритмия вместе с пароксизмальной тахикардией может привести к фибрилляции желудочков и смерти. 3. Нарушения проводимости. - блокады (внутрипредсердная, внутрижелудочковая, предсердножелудочковая поперечная: - полная – проведение возбуждения полностью прекращается; неполная – увеличивается время проведения возбуждения, продольная блокада - блокирует ножки пучка Гисса, идущие к желудочкам, желудочки при этом работают не одновременно). Нарушение проводимости приводит к снижению деятельности сердца, расстройству кровообращения.
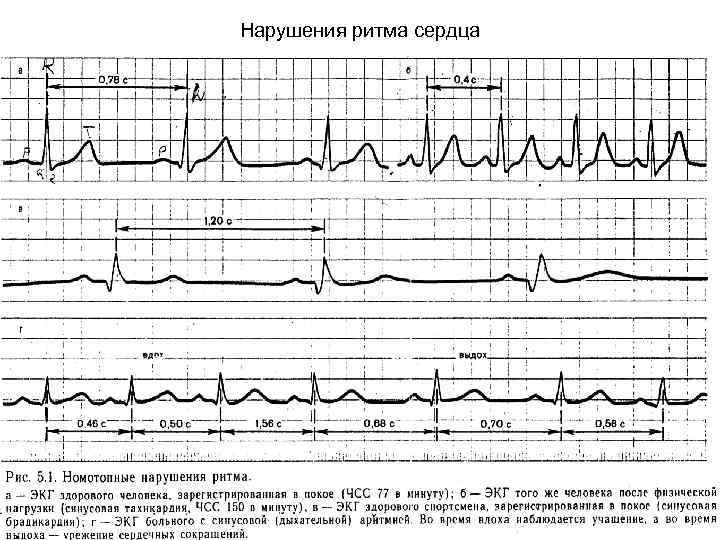
Нарушения ритма сердца
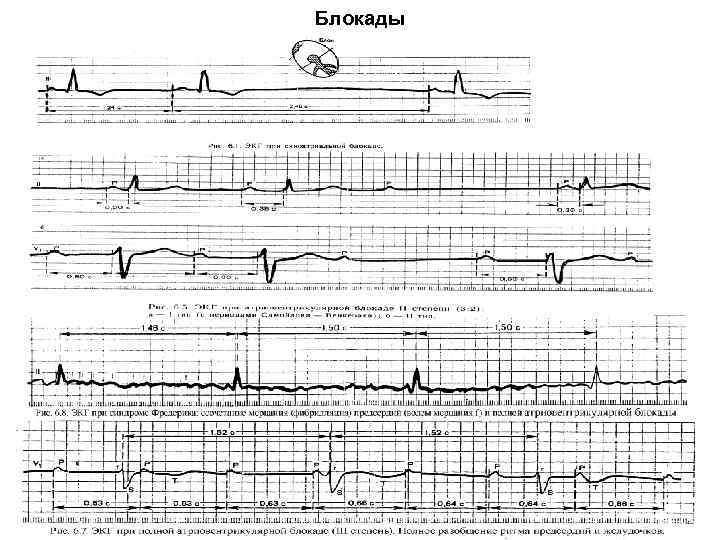
Блокады

IV. Ишемическая болезнь сердца (ИБС, «грудная жаба» , коронарная болезнь, стенокардия). Причины: атеросклеротическое поражение венечных артерий + психо-эмоциональное перенапряжение (спазм коронарных артерий) + расстройства жирового и белкового обменов (наследственная предрасположенность к повышенному содержанию в крови ЛПНП и ЛПОНП). Болезнь чаще поражает мужчин после 35 -40 лет и клинически проявляется приступами стенокардии. Патогенез и клинические проявления: отмечается резкая боль в области сердца, в связи со снижением коронарного кровотока и ишемией миокарда, рефлекторно приводит к сокращению межреберных мышц и диафрагмы (главные дыхательные мышцы), что вызывает чувство стеснения в груди (отсюда название - «грудная жаба» ), Повышается ЧСС, АД, ЧДД, усиливается потоотделение (вегетативный рефлекс). Наиболее грозным следствием такого приступа является инфаркт миокарда.
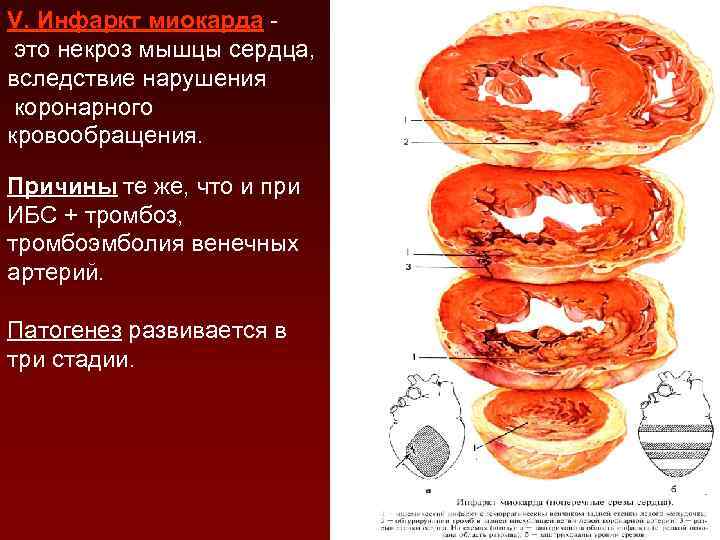
V. Инфаркт миокарда это некроз мышцы сердца, вследствие нарушения коронарного кровообращения. Причины те же, что и при ИБС + тромбоз, тромбоэмболия венечных артерий. Патогенез развивается в три стадии.

1 стадия - ишемическая длится 18 -24 часа после закупорки венечной артерии тромбом. Наблюдаются выраженные расстройства микроциркуляции, гипоксия и прекращение обмена веществ в ишемическом участке. Смерть может наступить от кардиогенного шока, фибрилляции желудочков или остановки сердца. 2 стадия - некротическая развивается к концу 1 -х суток, после приступа стенокардии (на вскрытии ишемический инфаркт с геморрагическим венчиком). В эту стадию возможен ряд осложнений: 1) участок некроза подвергается гнойному расплавлению – миомаляции → разрыв стенки → изливание крови в полость сердечной сорочки - тампонада сердца и скоропостижная смерть. 2) миомаляция может привести к выбуханию стенки желудочка – аневризме, которая тоже может разорваться и привести к тампонаде. 3) если аневризма не разрывается, то в её полости образуется тромб, который может стать источником тромбоэмболии сосудов мозга, селезенки, почек и др. 4) организация тромба соединительной тканью ( благополучный исход). 3 стадия – рубцевания – замещение соединительной тканью участка некроза мышцы сердца. Может длиться до 2 -х месяцев. Сначала вокруг участка некроза образуется лейкоцитарный вал и фибробласты, продуцирующие коллаген. Образуется молодая грануляционная ткань, которая через 8 недель превращаются в грубоволокнистую соединительную ткань – развивается крупноочаговый кардиосклероз. Если в течение 8 недель возникает новый инфаркт, то он называется рецидивирующим, если спустя 8 недель – повторным.
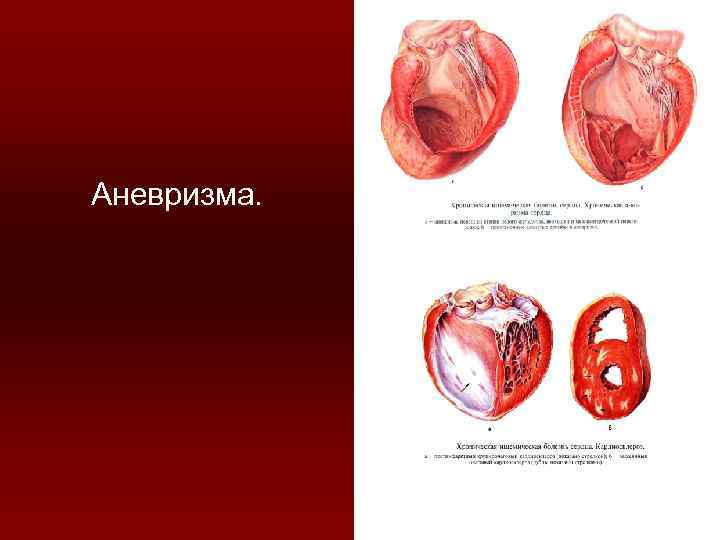
Аневризма.

VI. Воспалительные процессы в сердце. 1. Эндокардит – воспаление внутренней оболочки сердца. Чаще всего поражаются клапаны, т. к. являются выростами эндокарда. В стадию альтерации наблюдается деструкция клапанов, и отложение тромботических масс в виде бородавок (бородавочный эндокардит). В стадию экссудации клапаны пропитываются плазмой и уплотняются. В продуктивную стадию происходит разрастание соединительной ткани – развивается утолщение, склерозирование створок и их сращение. Исход: порок сердца. 2. Миокардит– воспаление средней оболочки сердца. возникает при инфекционном поражении вирусами, риккетсиями, бактериями не является самостоятельным заболеванием, может быть альтеративным, экссудативным, пролиферативным. При остром течении приводит к ОСН. При хроническом - к кардиосклерозу и ХСН. 3. Перикардит– воспаление наружной оболочки сердца. - экссудативный: а. серозный – когда в полости перикарда скапливается экссудат, который затем рассасывается без определенных последствий. б. фибринозный – при инфекциях, интоксикациях, когда экссудат образует пленку с нитями фибрина, напоминающими волосы - «волосатое сердце» . в. гнойный – возникает как осложнение рядом расположенных органов: легких, плевры. г. геморрагический – при метастазах рака. - Хронический слипчивый. Характеризуется экссудативно-продуктивным воспалением, только экссудат не рассасывается, а подвергается организации и образует спайки (туда могут откладываться соли → «панцирное сердце» ). 4. Панкардит – воспаление всех оболочек сердца.

Болезни сосудов. 1. Острая и хроническая сосудистая недостаточность. 2. Гипертоническая болезнь (ГБ) и симптоматические гипертензии. 3. Атеросклероз. 4. Коллагенозы (относят к болезням сердечно -сосудистой системы).

I. Сосудистая недостаточность - недостаточное обеспечение оптимального уровня артериального давления. Острая (шок, коллапс) - характеризуется резким падением АД при некоторых экстремальных воздействиях на организм. Хроническая - возникает при прогрессирующих болезнях системы кровообращения (атеросклероз, пороки сердца и др. ), на почве нервных и нейрогуморальных расстройств. 3 стадии хронической сосудистой недостаточности: 1 стадия – начальная (компенсированная) – это скрытая стадия, в покое не обнаруживается и может быть выявлена путем применения функциональных нагрузок, проявляется при этом ограничением трудоспособности. 2 стадия – выраженная недостаточность, характеризуется нарушениями гемодинамики в покое, трудоспособность резко ограничена. Путем максимального включения процессов компенсации, жизнедеятельность организма поддерживается довольно долго. 3 стадия – конечная (декомпенсированная). Характеризуется срывом механизмов компенсации, тяжелыми нарушениями гемодинамики, стойкими изменениями обмена веществ и функций всех органов, потерей трудоспособности.

II. Гипертензия – состояние повышенного АД. Различают 2 вида гипертензии: 1. Первичная гипертензия (эссенциальная, гипертоническая болезнь (ГБ) - хроническое заболевание, характеризуется длительным и стойким повышением АД, причиной которого является психоэмоциональное напряжение + наследственная предрасположенность (гиперреактивность 2. сосудодвигательных механизмов на обычные физиологические раздражители). ГБ называется «болезнью неотреагированных эмоций» . Чрезмерно сильное напряжение через симпатические нервные центры способствует гиперсекции катехоламинов (А и НА) из мозгового вещества надпочечников. Они оказывают сильное сосудосуживающее действие в центрах регуляции сосудов (кора и гипоталамус область), где создаются очаги застойного возбуждения. Вовлечение в этот процесс ретикулярной формации и сосудодвигательного центра продолговатого мозга приводит к истощению центральных сосудодвигательных механизмов и к неадекватным реакциям на периферические неврогенные или гуморальные раздражители.

Различают 3 стадии ГБ: 1 стадия - транзиторная – характеризуется периодическими подъемами и спадами АД. Спазм сосудов сменяется параличом, в результате чего повышается их проницаемость и они пропитываются плазмой (плазморрагия), образуя периваскулярный отек. 2 стадия - распространенных изменений – характеризуется стойким повышением АД, стенки сосудов уплотняются, теряют эластичность, увеличивается их толщина и уменьшается просвет. Повышается нагрузка на сердце → развивается компенсаторная гипертрофия и повышение нагрузки на крупные артерии. 3 стадия - изменений в органах – нарушается кровоснабжение, нарастает гипоксия, склероз и нарушение функций органов. Гипертонический криз – резкое, стойкое и длительное повышение АД. В таких органах как головной мозг, сердце, почки - криз может привести больного к смерти.
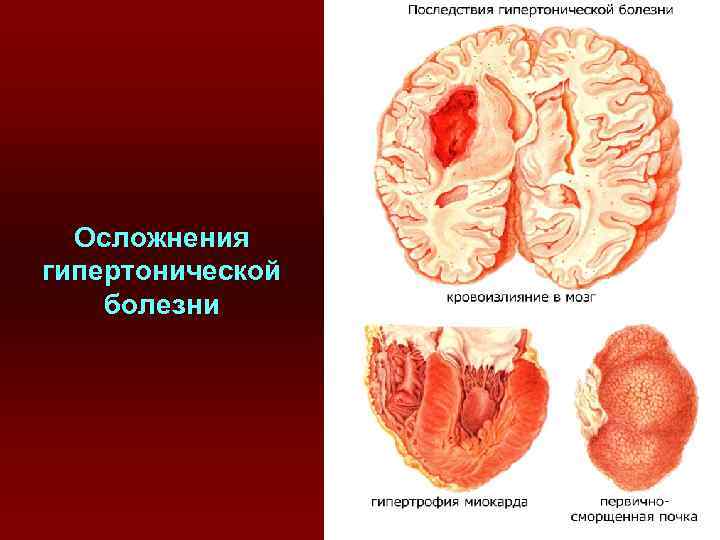
Осложнения гипертонической болезни

III. Атеросклероз – хроническое заболевание крупных артерий (чаще поражается аорта и её крупные ветви), связанное с нарушением жирового и белкового обмена. В основе атеросклероза так же лежат часто повторяющиеся стрессовые ситуации, которые вызывают нарушение свойств сосудистой стенки, нарушение деятельности нервной и эндокринной системы и изменение обмена веществ. Большая роль принадлежит наследственной предрасположенности (повышенное содержание в крови ЛПОНП и ЛПНП). Патогенез протекает в 4 стадии : 1 стадия - долипидная – в стенке сосудов откладываются невидимые жиро-белковые комплексы. 2 стадия - липоидоз – комплексы накапливаются и становятся видимыми (бляшки). 3 стадия - липосклероз – разрастание соединительной ткани вокруг бляшек, приводит к образованию атероматозных бляшки. На этой стадии они могут отрываться и становятся эмболами, а если не отрываются, то становятся тромбамами, которые могут быть пристеночными или обтурирующими. 4 стадия - атерокальциноз – в атероматозной бляшке откладывается известь, при этом они ёще сильнее суживают просвет сосудов, и нарушают кровоток.
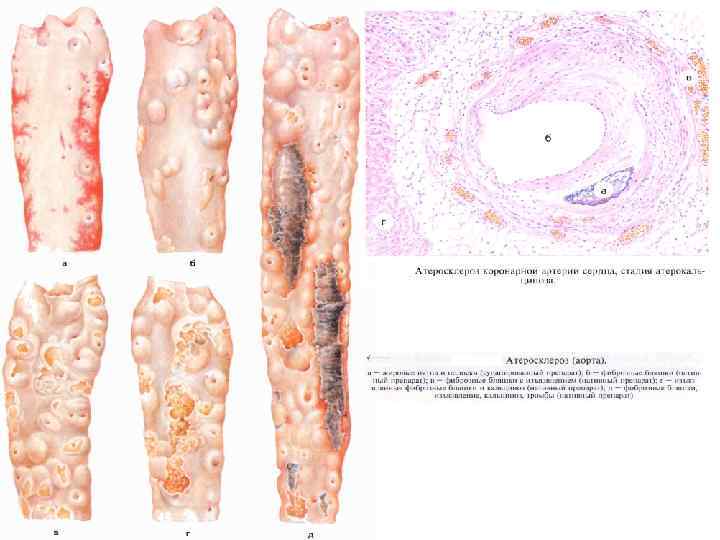

Исходы атеросклероза зависят от того, какие артерии больше поражены. При атеросклерозе аорты больше всего поражается её дуга и брюшной отдел аорты. При этом бляшки, отрываясь, превращаются в эмболы и могут закупоривать артерии селезенки, почки и т. д. , вызывая инфаркты органов. Если бляшки изъязвляются, то они разрушают эластические волокна стенки сосуда и приводят к аневризме (выбуханию стенки). Разрыв аневризмы может привести к быстрой массивной кровопотере и скоропостижной смерти. При атеросклерозе артерий мозга в результате кислородного голодания возникает слабоумие. Если просвет сосуда полностью закупорен, то возникает кровоизлияние в мозг – геморрагический инсульт. При ишемическом инфаркте погибшая ткань рассасывается, образуя полость, заполненную жидкостью – киста. Ишемический инфаркт и геморрагический инсульт сопровождаются неврологическими расстройствами. При атеросклерозе сосудов нижних конечностей, наблюдается ишемия тканей. При ходьбе: боль + перемежающая хромота. Если полная закупорка сосудов – атеросклеротическая гангрена.

IV. Коллагенозы (коллагеновые болезни) или ревматические болезни – группа заболеваний, характеризующихся системными поражением соединительной ткани и сосудов, нарушением иммунного гомеостаза и хроническим волнообразным течением. Иммунологические нарушения относятся к гиперчувствительности замедленного типа (РГЗТ). Все коллагенозы являются аутоиммунными заболеваниями, для которых характерно образование АТ к белкам собственных тканей организма (ауто. АТ) К группе ревматоидных болезней относят: 1. Ревматизм. 2. Ревматоидный полиартрит. 3. Системную красную волчанку (СКВ). 4. Системную склеродермию. 5. Узелковый периартериит. 6. Дерматомиозит.

Ревматизм (болезнь Сокольского-Буйо) – инфекционно-аллергическое заболевание, при котором страдает вся система соединительной ткани и сосуды, наиболее выражено процесс протекает в сердце (про ревматизм говорят, что он «лижет» суставы, а «кусает» сердце). Возникает в подростковом возрасте или детском, болеют молодые люди (18 - 25 лет). Возбудитель - β-гемолитический стрептококк группы А, его действие проявляется при наличии сенсибилизации организма + наследственная предрасположенность, а также снижение иммунной системы, ухудшение питания, переохлаждение, гнойные ангины и отиты, перенесенные на ногах. Патогенез: АГ-ны стрептококка близки по структуре с белками основного вещества сердца. Стрептококк выделяет ряд ферментов разрушающих соединительную ткань. На продукты распада стрептококка и его антигены организм выделяет АТ-ла. В дальнейшем, под воздействием лечения, АГ стрептококка будут ликвидированы, но иммунная система будет вырабатывать АТ к белкам основного вещества сердца (ауто-АТ) → развивается ревмокардит, особенно существенным изменениям подвергаются клапаны. В соединительной ткани развивается мукоидное набухание, фибриноидное набухание и фибриноидный некроз, в очаге некроза располагаются комплексы АГ-АТ, вокруг которых формируются гранулёмы – ашшоф-талалаевские узелки. По мере стихания процесса узелки замещаются соединительной тканью – склерозируются – это свидетельствует о периоде ремиссии, происходит склероз и деформация створок клапанов, хорды утолщаются, теряют эластичность (недостаточность клапанов), а иногда срастаются (стеноз).

Клиника: заболевание начинается с повышения температуры, недомогания, нарушения подвижности суставов. В основном поражаются крупные суставы (коленные, локтевые, голеностопные, тазобедренные), кожа на месте суставов краснеет, ткани отекают, наблюдается потливость, сердцебиение. Суставы поражаются поочередно: сначала локтевые, затем лучезапястные и т. д. – «летучесть суставов» . Под воздействием лечения изменения в суставах исчезают, но в сердце постепенно формируется порок (примерно через 5 -7 недель). При ревматизме может поражаться мышечная система – судорожная форма ревматизма (малая хорея). Смерть может наступить во время атаки ревматизма от осложнений: тромбоэмболии, хронической сердечной недостаточности, декомпенсации сердца и т. д. Диагностика: при лабораторном исследовании: увеличение СОЭ, лейкоцитоз, положительные ревматические пробы, в анамнезе перенесенная ангина, «летучесть» суставов. Наблюдается положительная динамика после лечения салицилатами.
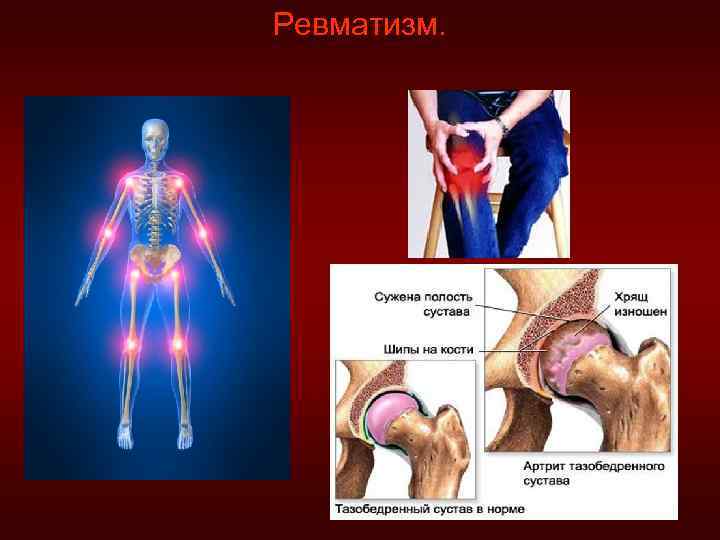
Ревматизм.
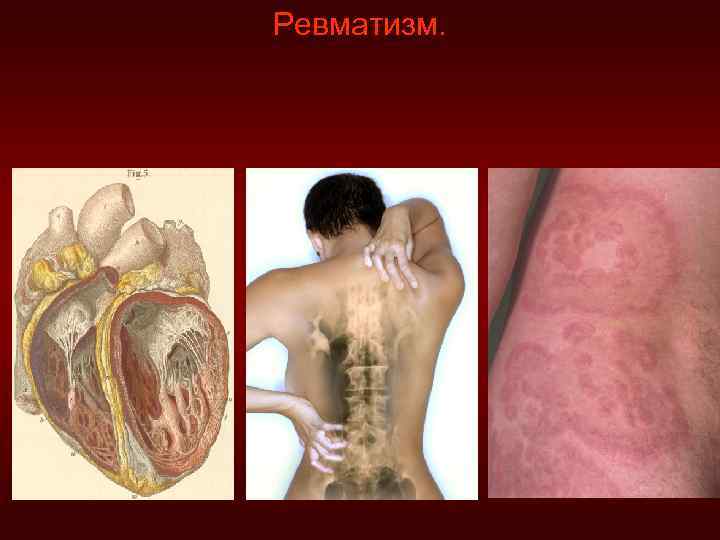
Ревматизм.

Ревматоидный полиартрит – хроническое аутоиммунное заболевание, вызывающее дезорганизацию соединительной ткани, преимущественно оболочек суставов и суставного хряща. Поражаются главным образом мелкие суставы кистей рук, пальцев стоп, а позднее процесс распространяется на крупные. Возбудитель - стрептококк группы В. Болеют в основном люди после 3540 лет. Патогенез: характерно образование иммунных комплексов, состоящих из иммуноглобулинов (Ig. G (антиген) – Ig M (антитело). Иммунные комплексы получили название ревматоидный фактор (диагностический признак). Эти комплексы циркулируют в крови, осаждаются и вызывают воспаление. Особо тяжелые нарушения возникают в синовиальной оболочке суставов. Там образуются «рисовые тельца» (некротизированные ворсины), которые нарушают подвижность суставов. Суставы припухают, краснеют, повышается температура. Постепенно разрушается внутрисуставной хрящ, образуется грануляция ткани, которая наползает на синовиальную оболочку и остатки хряща. Это приводит к вывиху и подвывиху суставов с отклонение пальцев наружу. Они имеют вид «моржовых плавников» . Через 20 -30 лет после заболевания развивается анкилоз – неподвижность. Различают особый вид полиартрита – болезнь Штрюмпеля-Бехтерева. Мари, характерную для мужчин 30 -50 лет. Наиболее опасным осложнением является амилоидоз почек, который приводит больных к смерти.
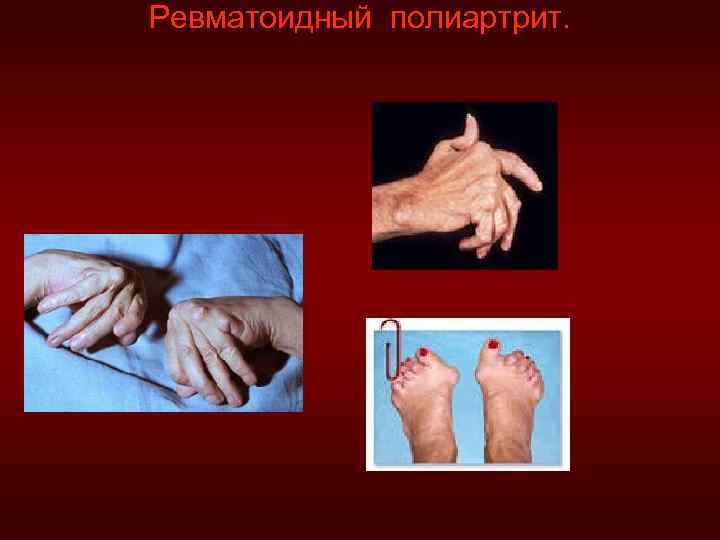
Ревматоидный полиартрит.
11. Патология сердечососудистой системы..ppt