Голиков А.В. - Ои Хр гломерулонефрит.ppt
- Количество слайдов: 117
 Острый и хронический гломерулонефрит. Нефротический синдром Начальник отделения Голиков Алексей Владиславович
Острый и хронический гломерулонефрит. Нефротический синдром Начальник отделения Голиков Алексей Владиславович
 «… Медицина – это знание, а если знание, то это наука. А искусство - применять это знание при врачевании…» С. П. Боткин На выпуске врачей Императорской Медико-хирургической академии в 1881 году.
«… Медицина – это знание, а если знание, то это наука. А искусство - применять это знание при врачевании…» С. П. Боткин На выпуске врачей Императорской Медико-хирургической академии в 1881 году.
 Ричард Брайт (1788 -1858 гг) Впервые установил связь заболеваний почек с такими симптомами как водянка (отеки) и наличие белка в моче. (1827) Болезни почек: 1. Острая Брайтова болезнь (острый десквамативный нефрит) 2. Хроническая Брайтова болезнь • Большая белая почка (хронический десквамативный нефрит) • Восковое (амилоидное) перерождение почек • Цирроз (сморщивание) почек • Жировое перерождение почек Лечение острой Бб состоит в осторожном употреблении местного кровоизвлечения, теплых ванн, потогонных, мочегонных и слабительных средств. Хроническая форма гораздо труднее поддается излечению; здесь все внимание должно быть обращено на разумную диететику и гигиену больного.
Ричард Брайт (1788 -1858 гг) Впервые установил связь заболеваний почек с такими симптомами как водянка (отеки) и наличие белка в моче. (1827) Болезни почек: 1. Острая Брайтова болезнь (острый десквамативный нефрит) 2. Хроническая Брайтова болезнь • Большая белая почка (хронический десквамативный нефрит) • Восковое (амилоидное) перерождение почек • Цирроз (сморщивание) почек • Жировое перерождение почек Лечение острой Бб состоит в осторожном употреблении местного кровоизвлечения, теплых ванн, потогонных, мочегонных и слабительных средств. Хроническая форма гораздо труднее поддается излечению; здесь все внимание должно быть обращено на разумную диететику и гигиену больного.
 МКБ-10 Гломерулярные болезни • N 00 Острый нефритический синдром • N 01 Быстро прогрессирующий нефритический синдром • N 02 Рецидивирующая и устойчивая гематурия • N 03 Хронический нефритический синдром • N 04 Нефротический синдром • N 05 Нефритический синдром неуточненный • N 06 Изолированная протеинурия с уточненным морфологическим поражением • N 07 Наследственная нефропатия, не классифицированная в др. рубриках • N 08*Гломерулярные поражения при болезнях, классифицированных в других рубриках
МКБ-10 Гломерулярные болезни • N 00 Острый нефритический синдром • N 01 Быстро прогрессирующий нефритический синдром • N 02 Рецидивирующая и устойчивая гематурия • N 03 Хронический нефритический синдром • N 04 Нефротический синдром • N 05 Нефритический синдром неуточненный • N 06 Изолированная протеинурия с уточненным морфологическим поражением • N 07 Наследственная нефропатия, не классифицированная в др. рубриках • N 08*Гломерулярные поражения при болезнях, классифицированных в других рубриках
 N 00. 0 Острый нефритический синдром -незначительные гломерулярные нарушения N 00. 1 Острый нефритический синдром -очаговые и сегментарные гломерулярные повреждения N 00. 2 Острый нефритический синдром -диффузный мембранозный гломерулонефрит N 00. 3 Острый нефритический синдром -диффузный мезангиальный пролиферативный гломерулонефрит N 00. 4 Острый нефритический синдром -диффузный эндокапилярный пролиферативный гломерулонефрит N 00. 5 Острый нефритический синдром -диффузный мезангиокапилярный гломерулонефрит N 00. 6 Острый нефритический синдром -болезнь плотного осадка N 00. 7 Острый нефритический синдром -диффузный серповидный гломерулонефрит N 00. 8 Острый нефритический синдром -другие изменения N 00. 9 Острый нефритический синдром -неуточненное изменение
N 00. 0 Острый нефритический синдром -незначительные гломерулярные нарушения N 00. 1 Острый нефритический синдром -очаговые и сегментарные гломерулярные повреждения N 00. 2 Острый нефритический синдром -диффузный мембранозный гломерулонефрит N 00. 3 Острый нефритический синдром -диффузный мезангиальный пролиферативный гломерулонефрит N 00. 4 Острый нефритический синдром -диффузный эндокапилярный пролиферативный гломерулонефрит N 00. 5 Острый нефритический синдром -диффузный мезангиокапилярный гломерулонефрит N 00. 6 Острый нефритический синдром -болезнь плотного осадка N 00. 7 Острый нефритический синдром -диффузный серповидный гломерулонефрит N 00. 8 Острый нефритический синдром -другие изменения N 00. 9 Острый нефритический синдром -неуточненное изменение
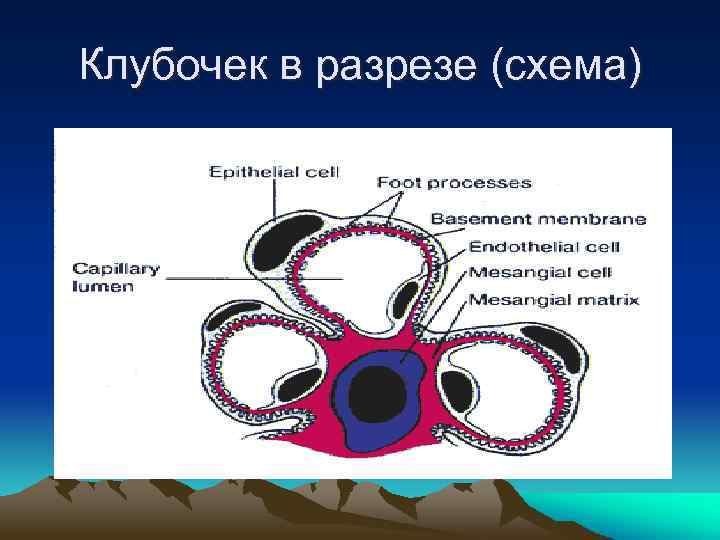 Клубочек в разрезе (схема)
Клубочек в разрезе (схема)
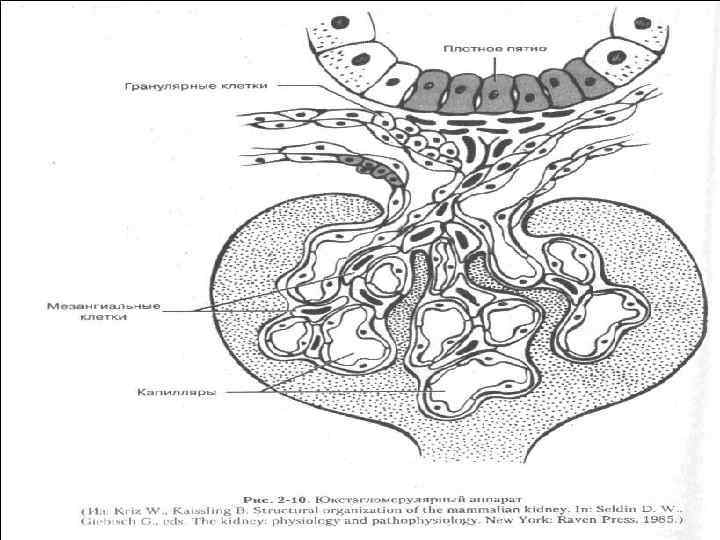
 • В почке содержится 1, 2 -1, 3 млн клубочков, каждый из которых имеет около 50 капиллярных петель с анастомозами. • Все они связаны и подвешены к гломерулярному полюсу соединительной тканью, мезангием, который, кроме опорной, выполняет еще и репаративную функцию, продуцируя при повреждениях вещество базальной мембраны.
• В почке содержится 1, 2 -1, 3 млн клубочков, каждый из которых имеет около 50 капиллярных петель с анастомозами. • Все они связаны и подвешены к гломерулярному полюсу соединительной тканью, мезангием, который, кроме опорной, выполняет еще и репаративную функцию, продуцируя при повреждениях вещество базальной мембраны.
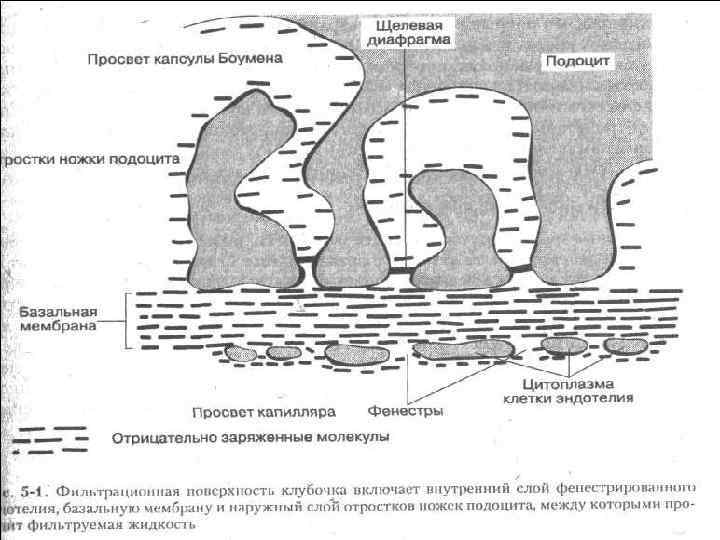
 • Стенка капилляра представляет собой клубочковый фильтр, состоящий из эпителия, эндотелия и расположенной между ними базальной мембраны. • Эндотелиальные клетки капилляров имеют поры диаметром 100 -150 нм и снабжены специальной диафрагмой. • Поры - основной путь ультрафильтрации.
• Стенка капилляра представляет собой клубочковый фильтр, состоящий из эпителия, эндотелия и расположенной между ними базальной мембраны. • Эндотелиальные клетки капилляров имеют поры диаметром 100 -150 нм и снабжены специальной диафрагмой. • Поры - основной путь ультрафильтрации.
 • Эпителиальная клетка клубочка, подоцит, состоит из перинуклеальной зоны и отростков, педикул, переплетающихся и образующих между собой щели шириной 25 -30 нм.
• Эпителиальная клетка клубочка, подоцит, состоит из перинуклеальной зоны и отростков, педикул, переплетающихся и образующих между собой щели шириной 25 -30 нм.
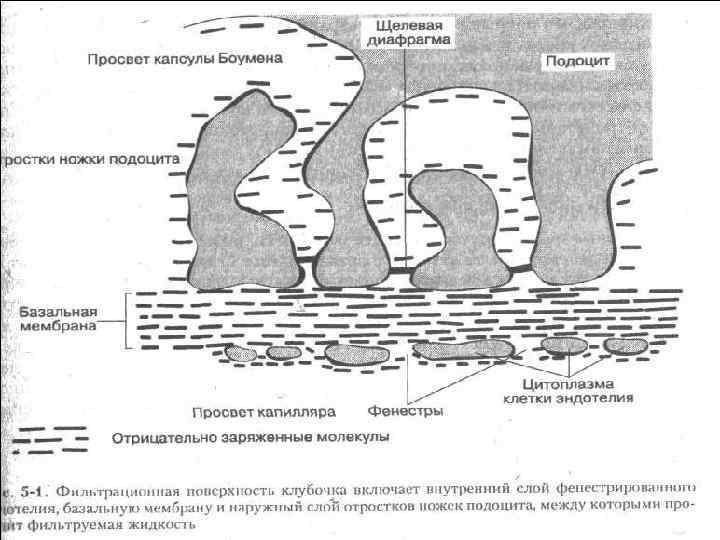
 • Между малыми педикулами образована пучковая структура, так называемая щелевая диафрагма с диаметром пор 5 -12 нм. • Базальная мембрана толщиной 250400 нм в электронном микроскопе выглядит трехслойной: центральный плотный слой и более тонкие наружный и внутренний. • Коллагеновые филаменты плотной пластины образуют поры диаметром около 3 нм.
• Между малыми педикулами образована пучковая структура, так называемая щелевая диафрагма с диаметром пор 5 -12 нм. • Базальная мембрана толщиной 250400 нм в электронном микроскопе выглядит трехслойной: центральный плотный слой и более тонкие наружный и внутренний. • Коллагеновые филаменты плотной пластины образуют поры диаметром около 3 нм.
 Определение ОГН Острое диффузное заболевание почек в результате иммунопатологического (иммунокомплексного) воспаления (чаще кокковой этиологии) с преимущественным эксудативно-пролиферативным поражением клубочков, протекающее с (или) мочевым синдромом, отечным синдромом и синдромом артериальной гипертензии. Диффузное поражение клубочков почек, характеризующееся впервые возникшим остронефритическим синдромом (гематурия, протеинурия, отеки, артериальная гипертензия, олигурия и азотемия) часто развивающееся после стрептококковой или другой инфекции.
Определение ОГН Острое диффузное заболевание почек в результате иммунопатологического (иммунокомплексного) воспаления (чаще кокковой этиологии) с преимущественным эксудативно-пролиферативным поражением клубочков, протекающее с (или) мочевым синдромом, отечным синдромом и синдромом артериальной гипертензии. Диффузное поражение клубочков почек, характеризующееся впервые возникшим остронефритическим синдромом (гематурия, протеинурия, отеки, артериальная гипертензия, олигурия и азотемия) часто развивающееся после стрептококковой или другой инфекции.
 Распространенность • Сведения о распространённости ОГН отсутствуют. • Наблюдается значительно реже хронического гломерулонефрита (1– 2 случая ОГН на 1000 хронического гломерулонефрита). • ОГН чаще возникает у детей 3– 7 лет и взрослых 20– 40 лет. • Мужчины болеют в 2– 3 раза чаще женщин.
Распространенность • Сведения о распространённости ОГН отсутствуют. • Наблюдается значительно реже хронического гломерулонефрита (1– 2 случая ОГН на 1000 хронического гломерулонефрита). • ОГН чаще возникает у детей 3– 7 лет и взрослых 20– 40 лет. • Мужчины болеют в 2– 3 раза чаще женщин.
 Условия • Повышенная влажность воздуха, что можно связать с большей распространенностью простудных болезней. • Уровень заболеваемости в Средней Азии около 0, 4 -0, 9, а в Санкт-Петербурге - 6, 2 на 10000 населения. • У 70% больных, обратившихся за врачебной помощью, ОГН диагностируется в осенне-зимний период года.
Условия • Повышенная влажность воздуха, что можно связать с большей распространенностью простудных болезней. • Уровень заболеваемости в Средней Азии около 0, 4 -0, 9, а в Санкт-Петербурге - 6, 2 на 10000 населения. • У 70% больных, обратившихся за врачебной помощью, ОГН диагностируется в осенне-зимний период года.
 Этиология • Инфекции (бета-гемолитический стрептококк А) • Аллергические реакции • Интоксикации • Вирусы? • Вакцины? • Сыворотки?
Этиология • Инфекции (бета-гемолитический стрептококк А) • Аллергические реакции • Интоксикации • Вирусы? • Вакцины? • Сыворотки?
 Патогенез • Избыточная продукция противострептококковых антител, которые тропны к мембранам клубочков
Патогенез • Избыточная продукция противострептококковых антител, которые тропны к мембранам клубочков
 Два основных иммунных механизма поражения клубочков • Первый: образование специфических антител, взаимодействующих с антигенами базальной мембраны. Выявляется примерно у 5 -6% заболевших. • Второй механизм, более сложный, встречающийся значительно чаще, характеризуется отложением на базальной мембране циркулирующих в крови иммунных комплексов, состоящих из антигена, антител к ним и комплемента (Васкулит!). • Антигены могут быть экзогенными (лекарственные препараты, чужеродные белки, связанные с воздействием микробов, вирусов и простейших) и эндогенными (ДНК, антиген ядер вилочковой железы или рибосом клеток и т. д. ).
Два основных иммунных механизма поражения клубочков • Первый: образование специфических антител, взаимодействующих с антигенами базальной мембраны. Выявляется примерно у 5 -6% заболевших. • Второй механизм, более сложный, встречающийся значительно чаще, характеризуется отложением на базальной мембране циркулирующих в крови иммунных комплексов, состоящих из антигена, антител к ним и комплемента (Васкулит!). • Антигены могут быть экзогенными (лекарственные препараты, чужеродные белки, связанные с воздействием микробов, вирусов и простейших) и эндогенными (ДНК, антиген ядер вилочковой железы или рибосом клеток и т. д. ).
 • При прохождении иммунных комплексов через сосуды почек происходит отложение их на базальной мембране или проникновение через нее. • Низкомолекулярные комплексы концентрируются в клубочках в значительных количествах, комплексы со средней молекулярной массой обнаруживаются под педикулами подоцитов, • крупномолекулярные редко проходят через мембрану. • Активную роль играют лимфоциты, которые взаимодействуют с антигенами и участвуют в выработке антител. • Все это определяет клинико-морфологические особенности гломерулонефрита.
• При прохождении иммунных комплексов через сосуды почек происходит отложение их на базальной мембране или проникновение через нее. • Низкомолекулярные комплексы концентрируются в клубочках в значительных количествах, комплексы со средней молекулярной массой обнаруживаются под педикулами подоцитов, • крупномолекулярные редко проходят через мембрану. • Активную роль играют лимфоциты, которые взаимодействуют с антигенами и участвуют в выработке антител. • Все это определяет клинико-морфологические особенности гломерулонефрита.
 Процесс поражения базальной мембраны • Взаимодействие иммунных комплексов и антител с комплементом с выделением хемотаксических веществ, которые привлекают нейтрофилы; • Нейтрофилы фагоцитируют, разрушаются, выделяют лизосомальные ферменты, что усиливает повреждение мембраны; • Одновременно активируется свертывающая система крови, в результате чего происходит отложение фибрина;
Процесс поражения базальной мембраны • Взаимодействие иммунных комплексов и антител с комплементом с выделением хемотаксических веществ, которые привлекают нейтрофилы; • Нейтрофилы фагоцитируют, разрушаются, выделяют лизосомальные ферменты, что усиливает повреждение мембраны; • Одновременно активируется свертывающая система крови, в результате чего происходит отложение фибрина;
 • Макрофаги могут захватывать фибрин, трансформируясь в эпителиальные клетки; • Тромбоциты в очаге поражения подвергаются агрегации, усиливая процессы поражения клубочков; • При разрушении тромбоцитов выделяются вазоактивные амины (серотонин, гистамин), которые патологически действуют на базальную мембрану.
• Макрофаги могут захватывать фибрин, трансформируясь в эпителиальные клетки; • Тромбоциты в очаге поражения подвергаются агрегации, усиливая процессы поражения клубочков; • При разрушении тромбоцитов выделяются вазоактивные амины (серотонин, гистамин), которые патологически действуют на базальную мембрану.
 • Необходимо подчеркнуть наличие продромального периода между манифестацией инфекции и развитием клинических симптомов поражения почек. • Исходя из иммунокомплексной природы гломерулонефрита, данный период рассматривается как время иммунологической перестройки. • Этот период может быть равен 1 -4 неделям
• Необходимо подчеркнуть наличие продромального периода между манифестацией инфекции и развитием клинических симптомов поражения почек. • Исходя из иммунокомплексной природы гломерулонефрита, данный период рассматривается как время иммунологической перестройки. • Этот период может быть равен 1 -4 неделям
 Морфология. Пролиферативный вариант • В 80 -100% в клубочках наблюдается пролиферация мезангиальных клеток с накоплением нейтрофильных лейкоцитов и фуксинофильных отложений в виде "горбов". • При иммунофлюоресцентной микроскопии - гранулярные депозиты С 3 комплемента вдоль базальной мембраны клубочков и в мезангии. • Белковые депозиты в виде "горбов"отмечаются и при электронной микроскопии.
Морфология. Пролиферативный вариант • В 80 -100% в клубочках наблюдается пролиферация мезангиальных клеток с накоплением нейтрофильных лейкоцитов и фуксинофильных отложений в виде "горбов". • При иммунофлюоресцентной микроскопии - гранулярные депозиты С 3 комплемента вдоль базальной мембраны клубочков и в мезангии. • Белковые депозиты в виде "горбов"отмечаются и при электронной микроскопии.
 Морфология • Подоциты над ними теряют свои отростки, которые сливаясь закрывают фильтрационные щелевидные поры. • "Горбы" обнаруживаются в течение первых 6 недель заболевания, затем частота их выявления снижается, и после 8 -10 недель их не находят. • Возможно полное обратное развитие морфологических изменений, однако, чаще сохраняется небольшое увеличение как числа мезангиальных клеток, так и мезангиального матрикса в течение нескольких лет.
Морфология • Подоциты над ними теряют свои отростки, которые сливаясь закрывают фильтрационные щелевидные поры. • "Горбы" обнаруживаются в течение первых 6 недель заболевания, затем частота их выявления снижается, и после 8 -10 недель их не находят. • Возможно полное обратное развитие морфологических изменений, однако, чаще сохраняется небольшое увеличение как числа мезангиальных клеток, так и мезангиального матрикса в течение нескольких лет.
 Геморрагическая форма • характеризуется наличием геморрагического экссудата в полости капсулы клубочка и выраженным полнокровием капиллярных петель.
Геморрагическая форма • характеризуется наличием геморрагического экссудата в полости капсулы клубочка и выраженным полнокровием капиллярных петель.
 • Тубуло-интерстициальные изменения при типичном ОГН характеризуются дистрофией канальцевого эпителия, отеком и лимфоцитарной инфильтрацией интерстиция. • В редких случаях наблюдается сегментарный гиалиноз.
• Тубуло-интерстициальные изменения при типичном ОГН характеризуются дистрофией канальцевого эпителия, отеком и лимфоцитарной инфильтрацией интерстиция. • В редких случаях наблюдается сегментарный гиалиноз.
 • При затянувшемся ОГН встречаются изменения, свойственные хроническим формам нефрита: мезангиопролиферативному, мезангиокапиллярному, мембранозному, фибропластическому.
• При затянувшемся ОГН встречаются изменения, свойственные хроническим формам нефрита: мезангиопролиферативному, мезангиокапиллярному, мембранозному, фибропластическому.
 КЛАССИФИКАЦИЯ 1. Собственно ОГН (остронефритический синдром, впервые развившийся через 1– 4 нед после стрептококковой или другой инфекции и проявляющийся гематурией, олигурией, артериальной гипертензией, отеками и азотемией). 2. ОГН затянувшегося течения (сохранение отёков и АГ более 1 мес, а изменений в моче — более 3 мес). • По морфологической классификации ОГН соответствует острый диффузный пролиферативный гломерулонефрит.
КЛАССИФИКАЦИЯ 1. Собственно ОГН (остронефритический синдром, впервые развившийся через 1– 4 нед после стрептококковой или другой инфекции и проявляющийся гематурией, олигурией, артериальной гипертензией, отеками и азотемией). 2. ОГН затянувшегося течения (сохранение отёков и АГ более 1 мес, а изменений в моче — более 3 мес). • По морфологической классификации ОГН соответствует острый диффузный пролиферативный гломерулонефрит.
 КЛАССИФИКАЦИЯ (ПРОДОЛЖНИЕ) Кроме того, принято подразделять ОГН: 1. по этиологии: • постстрептококковый: β-гемолитический стрептококк группы А, нефритогенные штаммы 1, 4, 8, 12, 49 • постинфекционный: стафилококки и пневмококки, туберкулёзная палочка, бруцеллы, вирусы (гепатита В, С, ветряной оспы, кори, ECHO, Коксаки, краснухи, ВИЧ), простейшие (токсоплазмы, плазмодии малярии), паразитарные (шистосомоз, трихинеллёз, альвеококкоз). 2. по эпидемиологии: • эпидемические ОГН, развившиеся в период эпидемий • спорадические, развившиеся вне эпидемий.
КЛАССИФИКАЦИЯ (ПРОДОЛЖНИЕ) Кроме того, принято подразделять ОГН: 1. по этиологии: • постстрептококковый: β-гемолитический стрептококк группы А, нефритогенные штаммы 1, 4, 8, 12, 49 • постинфекционный: стафилококки и пневмококки, туберкулёзная палочка, бруцеллы, вирусы (гепатита В, С, ветряной оспы, кори, ECHO, Коксаки, краснухи, ВИЧ), простейшие (токсоплазмы, плазмодии малярии), паразитарные (шистосомоз, трихинеллёз, альвеококкоз). 2. по эпидемиологии: • эпидемические ОГН, развившиеся в период эпидемий • спорадические, развившиеся вне эпидемий.
 • 4 клинических варианта ОГН: 1) отечно-гипертоническая форма; 2) нефротическая форма; 3) гипертензионная форма; 4) ОГН с изолированным мочевым синдромом.
• 4 клинических варианта ОГН: 1) отечно-гипертоническая форма; 2) нефротическая форма; 3) гипертензионная форма; 4) ОГН с изолированным мочевым синдромом.
 ДИАГНОСТИКА
ДИАГНОСТИКА
 АНАМНЕЗ И ФИЗИКАЛЬНОЕ ОБСЛЕДОВАНИЕ Впервые возникший остронефритический синдром (триада симптомов). Симптомы появляются через 1– 4 нед после стрептококковой (фарингит) или другой инфекции. • Моча имеет вид «мясных помоев» (гематурия); видимые изменения мочи могут отсутствовать при микрогематурии, выявляемой при лабораторном исследовании. • Отёки на лице, ногах, туловище, снижение диуреза. • АГ (жалобы на головную боль). • Протеинурия чаще умеренная (не более 3 г/сут) и не является обязательным симптомом.
АНАМНЕЗ И ФИЗИКАЛЬНОЕ ОБСЛЕДОВАНИЕ Впервые возникший остронефритический синдром (триада симптомов). Симптомы появляются через 1– 4 нед после стрептококковой (фарингит) или другой инфекции. • Моча имеет вид «мясных помоев» (гематурия); видимые изменения мочи могут отсутствовать при микрогематурии, выявляемой при лабораторном исследовании. • Отёки на лице, ногах, туловище, снижение диуреза. • АГ (жалобы на головную боль). • Протеинурия чаще умеренная (не более 3 г/сут) и не является обязательным симптомом.
 Другие проявления: • Левожелудочковая сердечная недостаточность (чаще всего гиперволемическая) — ортопноэ, тахипноэ, тахикардия, расширение границ сердца. • Тошнота, рвота, головная боль (гипертоническая энцефалопатия, отёк мозга). • Олигурия, анурия, боль в животе, боль в пояснице [острая почечная недостаточность (ОПН)]. • Лихорадка (активность очаговой или острой инфекции, иммунокомплексного воспаления). • Очаги инфекции, проявления острого общего заболевания.
Другие проявления: • Левожелудочковая сердечная недостаточность (чаще всего гиперволемическая) — ортопноэ, тахипноэ, тахикардия, расширение границ сердца. • Тошнота, рвота, головная боль (гипертоническая энцефалопатия, отёк мозга). • Олигурия, анурия, боль в животе, боль в пояснице [острая почечная недостаточность (ОПН)]. • Лихорадка (активность очаговой или острой инфекции, иммунокомплексного воспаления). • Очаги инфекции, проявления острого общего заболевания.
 Генез отечного синдрома • Поражение клубочков, снижение клубочковой фильтрации (в первые дни, позднее она повышается), • Уменьшение фильтрационного заряда натрия и повышение его реабсорбции. • • Задержка жидкости. Увеличение объема циркулирующей крови. Вторичный гиперальдостеронизм. Повышение секреции антидиуретического гормона или нарастание чувствительности к нему тканей.
Генез отечного синдрома • Поражение клубочков, снижение клубочковой фильтрации (в первые дни, позднее она повышается), • Уменьшение фильтрационного заряда натрия и повышение его реабсорбции. • • Задержка жидкости. Увеличение объема циркулирующей крови. Вторичный гиперальдостеронизм. Повышение секреции антидиуретического гормона или нарастание чувствительности к нему тканей.
 • Повышение проницаемости капилляров в результате изменений системы гиалуронидазы, способствующее выходу жидкой части крови из кровяного русла. • Перераспределение жидкости и скопление ее в местах с более рыхлой клетчаткой. • Снижение онкотического давления крови (при нефротическом синдроме).
• Повышение проницаемости капилляров в результате изменений системы гиалуронидазы, способствующее выходу жидкой части крови из кровяного русла. • Перераспределение жидкости и скопление ее в местах с более рыхлой клетчаткой. • Снижение онкотического давления крови (при нефротическом синдроме).
 Мочевой синдром • Протеинурия - у всех больных. У подавляющего большинства она не превышает 1 г/сут и только у 12% выше 3 г/сут. • Гематурия определяется более чем в 80% случаев. • В 7% - макрогематурия. • У трети больных число эритроцитов не превышает 5 в поле зрения, а более чем у 40% оно выше 10 в поле зрения.
Мочевой синдром • Протеинурия - у всех больных. У подавляющего большинства она не превышает 1 г/сут и только у 12% выше 3 г/сут. • Гематурия определяется более чем в 80% случаев. • В 7% - макрогематурия. • У трети больных число эритроцитов не превышает 5 в поле зрения, а более чем у 40% оно выше 10 в поле зрения.
 • Лейкоцитурия определяется почти у 2/3 больных, у половины из них превышая 10 в поле зрения. • Более чем в 50% случаев - цилиндрурия. Наиболее часто обнаруживаются гиалиновые цилиндры, у трети больных - зернистые. • При сохранении мочевого синдрома в течение года со дня заболевания и при более длительном сроке нужно думать о переходе болезни в хроническую форму.
• Лейкоцитурия определяется почти у 2/3 больных, у половины из них превышая 10 в поле зрения. • Более чем в 50% случаев - цилиндрурия. Наиболее часто обнаруживаются гиалиновые цилиндры, у трети больных - зернистые. • При сохранении мочевого синдрома в течение года со дня заболевания и при более длительном сроке нужно думать о переходе болезни в хроническую форму.
 Осложнения • Эклампсия • Сердечная астма (сердечная недостаточность) • Острая почечная недостаточность • Редко - нефротический синдром
Осложнения • Эклампсия • Сердечная астма (сердечная недостаточность) • Острая почечная недостаточность • Редко - нефротический синдром
 ЛАБОРАТОРНЫЕ ИССЛЕДОВАНИЯ • Повышение СОЭ до 20– 30 мм/ч, повышение титра антистрептококковых АТ (антистрептолизин О, антистрептокиназа, антигиалуронидаза), гипокомплементемия за счёт С 3 компонента и снижение общего криоглобулина. • Снижение скорости клубочковой фильтрации (СКФ), повышение концентрации в крови креатинина. • Общий анализ мочи: ✧ повышение удельного веса мочи ✧ эритроциты — от единичных в поле зрения до покрывающих всё поле зрения ✧ цилиндры (чаще гиалиновые).
ЛАБОРАТОРНЫЕ ИССЛЕДОВАНИЯ • Повышение СОЭ до 20– 30 мм/ч, повышение титра антистрептококковых АТ (антистрептолизин О, антистрептокиназа, антигиалуронидаза), гипокомплементемия за счёт С 3 компонента и снижение общего криоглобулина. • Снижение скорости клубочковой фильтрации (СКФ), повышение концентрации в крови креатинина. • Общий анализ мочи: ✧ повышение удельного веса мочи ✧ эритроциты — от единичных в поле зрения до покрывающих всё поле зрения ✧ цилиндры (чаще гиалиновые).
 ЛАБОРАТОРНЫЕ ИССЛЕДОВАНИЯ (ПРОДОЛЖЕНИЕ) • Протеинурия минимальная или умеренная (до 3 г/сут). • Уменьшение объёма суточной мочи, при возникновении ОПН — олигурия (менее 500 мл/сут) или анурия (менее 100 мл/сут). • При фарингите, ангине — мазок из зева с последующим бактериологическим исследованием. • Неспецифические показатели воспаления: повышены концентрации CРБ, сиаловых кислот, фибриногена, содержание α 1 и особенно α 2 глобулинов; снижены — общего белка, альбуминов, возможна лёгкая анемия (за счёт гидремии).
ЛАБОРАТОРНЫЕ ИССЛЕДОВАНИЯ (ПРОДОЛЖЕНИЕ) • Протеинурия минимальная или умеренная (до 3 г/сут). • Уменьшение объёма суточной мочи, при возникновении ОПН — олигурия (менее 500 мл/сут) или анурия (менее 100 мл/сут). • При фарингите, ангине — мазок из зева с последующим бактериологическим исследованием. • Неспецифические показатели воспаления: повышены концентрации CРБ, сиаловых кислот, фибриногена, содержание α 1 и особенно α 2 глобулинов; снижены — общего белка, альбуминов, возможна лёгкая анемия (за счёт гидремии).
 Инструментальные исследования Биопсию почек проводят по строгим показаниям: дифференциальная диагностика с хроническим гломерулонефритом, в том числе при системных заболеваниях соединительной ткани, быстропрогрессирующим гломерулонефритом. Для ОГН характерна картина диффузного пролиферативного эндокапиллярного гломерулонефрита: - Инфильтрация почечных клубочков нейтрофилами и моноцитами - Электронно-плотные депозиты иммунных комплексов - Экстракапиллярная пролиферация в некоторых клубочках - Отложения в петлях капилляров и мезангии Ig. G, компонента комплемента С 3, реже — C 1 q и С 4. • УЗИ почек: контуры гладкие, размеры не изменены или увеличены (при ОПН), эхогенность снижена. • ЭКГ при АГ выявляет перегрузку левого желудочка и возможные нарушения ритма.
Инструментальные исследования Биопсию почек проводят по строгим показаниям: дифференциальная диагностика с хроническим гломерулонефритом, в том числе при системных заболеваниях соединительной ткани, быстропрогрессирующим гломерулонефритом. Для ОГН характерна картина диффузного пролиферативного эндокапиллярного гломерулонефрита: - Инфильтрация почечных клубочков нейтрофилами и моноцитами - Электронно-плотные депозиты иммунных комплексов - Экстракапиллярная пролиферация в некоторых клубочках - Отложения в петлях капилляров и мезангии Ig. G, компонента комплемента С 3, реже — C 1 q и С 4. • УЗИ почек: контуры гладкие, размеры не изменены или увеличены (при ОПН), эхогенность снижена. • ЭКГ при АГ выявляет перегрузку левого желудочка и возможные нарушения ритма.
 ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА Хронический гломерулонефрит: • • • наличие в анамнезе изменений в моче, АГ, отёков; признаки гипертрофии левого желудочка; выраженная ангиоретинопатия — II–III степени; признаки ХПН (изостенурия, повышение концентрации в крови креатинина, снижение СКФ). Хронический пиелонефрит: • • • лихорадка, боли в поясничной области и дизурия; отёки нехарактерны асимметричные изменения почек (по данным УЗИ, радиоизотопной ренографии, экскреторной урографии) синдром канальцевых расстройств: гипостенурия, никтурия, полиурия, ощелачивание мочи, преобладание лейкоцитурии над эритроцитурией, бактериурия лабораторные изменения: повышение СОЭ, нейтрофильный лейкоцитоз, сдвиг лейкоцитарной формулы влево при гнойном пиелонефрите.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА Хронический гломерулонефрит: • • • наличие в анамнезе изменений в моче, АГ, отёков; признаки гипертрофии левого желудочка; выраженная ангиоретинопатия — II–III степени; признаки ХПН (изостенурия, повышение концентрации в крови креатинина, снижение СКФ). Хронический пиелонефрит: • • • лихорадка, боли в поясничной области и дизурия; отёки нехарактерны асимметричные изменения почек (по данным УЗИ, радиоизотопной ренографии, экскреторной урографии) синдром канальцевых расстройств: гипостенурия, никтурия, полиурия, ощелачивание мочи, преобладание лейкоцитурии над эритроцитурией, бактериурия лабораторные изменения: повышение СОЭ, нейтрофильный лейкоцитоз, сдвиг лейкоцитарной формулы влево при гнойном пиелонефрите.
 Волчаночный нефрит: • • • женский пол признаки системного заболевания: артралгии, артриты, лихорадка, эритема лица по типу «бабочки» , кардит, гепатолиенальный синдром, поражение лёгких, синдром Рейно, алопеция, психозы характерные для СКВ лабораторные изменения: лейкопения, тромбоцитопения, анемия, волчаночные клетки (LE-клетки), волчаночный антикоагулянт, высокая СОЭ появление нефрита через несколько лет от начала СКВ в период обострения специфические изменения ткани почки: фибриноидный некроз капиллярных петель, кариорексис и кариопикноз, гематоксилиновые тельца, гиалиновые тромбы, «проволочные петли» . Узелковый периартериит: • • мужской пол признаки системного заболевания: лихорадка, миалгии, артралгии, похудание, высокая АГ, кожные проявления, асимметричный полиневрит, абдоминальный синдром, миокардит, коронарит со стенокардией и инфарктом миокарда, бронхиальная астма типичные лабораторные изменения: лейкоцитоз, иногда эозинофилия, высокая СОЭ специфические изменения в биоптате кожно-мышечного лоскута; биопсия почек не показана.
Волчаночный нефрит: • • • женский пол признаки системного заболевания: артралгии, артриты, лихорадка, эритема лица по типу «бабочки» , кардит, гепатолиенальный синдром, поражение лёгких, синдром Рейно, алопеция, психозы характерные для СКВ лабораторные изменения: лейкопения, тромбоцитопения, анемия, волчаночные клетки (LE-клетки), волчаночный антикоагулянт, высокая СОЭ появление нефрита через несколько лет от начала СКВ в период обострения специфические изменения ткани почки: фибриноидный некроз капиллярных петель, кариорексис и кариопикноз, гематоксилиновые тельца, гиалиновые тромбы, «проволочные петли» . Узелковый периартериит: • • мужской пол признаки системного заболевания: лихорадка, миалгии, артралгии, похудание, высокая АГ, кожные проявления, асимметричный полиневрит, абдоминальный синдром, миокардит, коронарит со стенокардией и инфарктом миокарда, бронхиальная астма типичные лабораторные изменения: лейкоцитоз, иногда эозинофилия, высокая СОЭ специфические изменения в биоптате кожно-мышечного лоскута; биопсия почек не показана.
 Гранулематоз Вегенера: • признаки системного заболевания: поражение верхних дыхательных путей, лёгких с инфильтратами и деструкцией • типичные лабораторные изменения: лейкопения, анемия, высокая СОЭ, антинейтрофильные АТ • специфические изменения в биоптате слизистой оболочки носоглотки, лёгкого, почки. Синдром Гудпасчера: • признаки системного заболевания: лихорадка, кровохарканье или лёгочное кровотечение, инфильтраты в лёгких, похудание • поражение почек возникает вслед за кровохарканьем, быстро прогрессирует почечная недостаточность с олигурией и анурией • анемия, повышение СОЭ, при серологическом исследовании — наличие АТ к базальной мембране почечных клубочков. Геморрагический васкулит: • признаки системности (геморрагическая пурпура на коже и слизистых оболочках, артрит, абдоминальный синдром), повышение СОЭ.
Гранулематоз Вегенера: • признаки системного заболевания: поражение верхних дыхательных путей, лёгких с инфильтратами и деструкцией • типичные лабораторные изменения: лейкопения, анемия, высокая СОЭ, антинейтрофильные АТ • специфические изменения в биоптате слизистой оболочки носоглотки, лёгкого, почки. Синдром Гудпасчера: • признаки системного заболевания: лихорадка, кровохарканье или лёгочное кровотечение, инфильтраты в лёгких, похудание • поражение почек возникает вслед за кровохарканьем, быстро прогрессирует почечная недостаточность с олигурией и анурией • анемия, повышение СОЭ, при серологическом исследовании — наличие АТ к базальной мембране почечных клубочков. Геморрагический васкулит: • признаки системности (геморрагическая пурпура на коже и слизистых оболочках, артрит, абдоминальный синдром), повышение СОЭ.
 ЛЕЧЕНИЕ • ЦЕЛИ ЛЕЧЕНИЯ Полное выздоровление (предотвращение затянувшегося течения ОГН), предупреждение и устранение осложнений. • НЕМЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ Режим постельный, затем полупостельный в течение 1– 3 нед, при исчезновении отёков и нормализации АД — расширение режима. Необходимо ограничение поваренной соли до 1– 2 г/сут, жидкости (объём получаемой жидкости рассчитывают с учётом диуреза за предыдущий день + 300 мл), белка до 0, 5 – 1 г/(кг·сут). Исключают острые приправы, мясные, рыбные и овощные бульоны, подливки, крепкие кофе и чай, консервы. Употребление алкоголя и курение запрещены.
ЛЕЧЕНИЕ • ЦЕЛИ ЛЕЧЕНИЯ Полное выздоровление (предотвращение затянувшегося течения ОГН), предупреждение и устранение осложнений. • НЕМЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ Режим постельный, затем полупостельный в течение 1– 3 нед, при исчезновении отёков и нормализации АД — расширение режима. Необходимо ограничение поваренной соли до 1– 2 г/сут, жидкости (объём получаемой жидкости рассчитывают с учётом диуреза за предыдущий день + 300 мл), белка до 0, 5 – 1 г/(кг·сут). Исключают острые приправы, мясные, рыбные и овощные бульоны, подливки, крепкие кофе и чай, консервы. Употребление алкоголя и курение запрещены.
 МЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ Антибактериальное лечение проводят при наличии очага инфекции или острого инфекционного заболевания с целью устранения очага и эрадикации возбудителя. • При постстрептококковом ОГН (мазок из зева, повышение титра антистрептококковых АТ) — или бензилпенициллин по 0, 5– 1 млн ЕД 6 раз в сутки в/м 10 дней, или цефалексин по 750– 500 мг 2 раза в сутки 10 дней (детям по 50 мг/(кг·сут) в 2 приёма 10 дней). • При синуситах, пневмонии — амоксициллин 500– 750 мг внутрь 2 раза в сутки 5– 7 дней, доксициклин при остром бронхите в дозе 150 мг 1 раз в сутки 5– 7 дней, цефаклор в дозе 500 мг 2 раза в сутки 7 дней (детям 40 мг/(кг·сут) в 2 приёма 7 дней). • При аллергии на β-лактамные антибиотики назначают ЛС из группы макролидов: эритромицин 250 мг 4 раза в сутки 10 дней, азитромицин 250– 500 мг 1 раз в сутки 4 дня, рокситромицин 150 мг 2 раза в сутки 7 дней.
МЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ Антибактериальное лечение проводят при наличии очага инфекции или острого инфекционного заболевания с целью устранения очага и эрадикации возбудителя. • При постстрептококковом ОГН (мазок из зева, повышение титра антистрептококковых АТ) — или бензилпенициллин по 0, 5– 1 млн ЕД 6 раз в сутки в/м 10 дней, или цефалексин по 750– 500 мг 2 раза в сутки 10 дней (детям по 50 мг/(кг·сут) в 2 приёма 10 дней). • При синуситах, пневмонии — амоксициллин 500– 750 мг внутрь 2 раза в сутки 5– 7 дней, доксициклин при остром бронхите в дозе 150 мг 1 раз в сутки 5– 7 дней, цефаклор в дозе 500 мг 2 раза в сутки 7 дней (детям 40 мг/(кг·сут) в 2 приёма 7 дней). • При аллергии на β-лактамные антибиотики назначают ЛС из группы макролидов: эритромицин 250 мг 4 раза в сутки 10 дней, азитромицин 250– 500 мг 1 раз в сутки 4 дня, рокситромицин 150 мг 2 раза в сутки 7 дней.
 СИМПТОМАТИЧЕСКОЕ ЛЕЧЕНИЕ • При АГ — ингибиторы АПФ, блокаторы кальциевых каналов (недигидропиридинового ряда), диуретики. • При отёках и левожелудочковой недостаточности — диуретики (тиазиды, петлевые диуретики, антагонисты альдостерона). • Иммунодепрессанты и ГК при ОГН не используют; эффективность антигистаминных ЛС и препаратов кальция в контролируемых исследованиях не доказана. Если консервативное лечение тонзиллита оказалось неэффективным, после консультации со специалистом проводят тонзиллэктомию (эффективность не доказана).
СИМПТОМАТИЧЕСКОЕ ЛЕЧЕНИЕ • При АГ — ингибиторы АПФ, блокаторы кальциевых каналов (недигидропиридинового ряда), диуретики. • При отёках и левожелудочковой недостаточности — диуретики (тиазиды, петлевые диуретики, антагонисты альдостерона). • Иммунодепрессанты и ГК при ОГН не используют; эффективность антигистаминных ЛС и препаратов кальция в контролируемых исследованиях не доказана. Если консервативное лечение тонзиллита оказалось неэффективным, после консультации со специалистом проводят тонзиллэктомию (эффективность не доказана).
 Поликлиника • соблюдение режима (устранение переохлаждений, стрессов, физических перегрузок), диеты • завершение лечения (санация очагов инфекции, антигипертензивная терапия) • фитотерапия (отвары шиповника, черноплодной рябины) • физиотерапевтические процедуры не показаны • диспансерное наблюдение в течение года (ежеквартально измерение АД, анализ крови, мочи, определение содержания креатинина сыворотки крови).
Поликлиника • соблюдение режима (устранение переохлаждений, стрессов, физических перегрузок), диеты • завершение лечения (санация очагов инфекции, антигипертензивная терапия) • фитотерапия (отвары шиповника, черноплодной рябины) • физиотерапевтические процедуры не показаны • диспансерное наблюдение в течение года (ежеквартально измерение АД, анализ крови, мочи, определение содержания креатинина сыворотки крови).
 ПРОФИЛАКТИКА • Предупреждение и лечение инфекционных заболеваний, которые могут стать причиной ОГН: стрептококковый фарингит, стрептодермия, инфекционный эндокардит, сепсис, пневмококковая пневмония, брюшной тиф, менингококковая инфекция, вирусный гепатит В, инфекционный мононуклеоз, эпидемический паротит, ветряная оспа, инфекции, вызванные вирусами Коксаки, и др. • При возникновении инфекционного заболевания, в частности при стрептококковом фарингите, антибиотики могут быть эффективными в предупреждении ОГН, однако статистически достоверных данных пока недостаточно.
ПРОФИЛАКТИКА • Предупреждение и лечение инфекционных заболеваний, которые могут стать причиной ОГН: стрептококковый фарингит, стрептодермия, инфекционный эндокардит, сепсис, пневмококковая пневмония, брюшной тиф, менингококковая инфекция, вирусный гепатит В, инфекционный мононуклеоз, эпидемический паротит, ветряная оспа, инфекции, вызванные вирусами Коксаки, и др. • При возникновении инфекционного заболевания, в частности при стрептококковом фарингите, антибиотики могут быть эффективными в предупреждении ОГН, однако статистически достоверных данных пока недостаточно.
 Прогноз • Выздоровление наблюдают в 85– 90% случаев. При эпидемических постстрептококковых ОГН более 95% детей и взрослых клинически выздоравливают в течение 3– 6 мес, при спорадических ОГН выздоравливают только 60% больных. • У 5% детей и 10% взрослых отмечается переход в хронический гломерулонефрит с постепенным развитием ХПН или в быстропрогрессирующий гломерулонефрит. • Летальность невелика и связана в основном с осложнениями — кровоизлияниями в мозг, острой сердечной недостаточностью, инфекционными осложнениями и тромбозами при развитии ОПН.
Прогноз • Выздоровление наблюдают в 85– 90% случаев. При эпидемических постстрептококковых ОГН более 95% детей и взрослых клинически выздоравливают в течение 3– 6 мес, при спорадических ОГН выздоравливают только 60% больных. • У 5% детей и 10% взрослых отмечается переход в хронический гломерулонефрит с постепенным развитием ХПН или в быстропрогрессирующий гломерулонефрит. • Летальность невелика и связана в основном с осложнениями — кровоизлияниями в мозг, острой сердечной недостаточностью, инфекционными осложнениями и тромбозами при развитии ОПН.
 Хронический гломерулонефрит
Хронический гломерулонефрит
 Определение ХГН – это длительно протекающее иммунопатологическое двустороннее диффузное заболевание почек с преимущественным поражением клубочков, приводящее к прогрессирующей гибели клубочков и нефросклерозу и проявляющееся мочевым, отечным и гипертензивным синдромами, а также формированием хронической почечной недостаточности • Хронический гломерулонефрит (ХГН) — групповое понятие, включающее заболевания клубочков почек с общим, чаще всего иммунным механизмом поражения и постепенным ухудшением почечных функций с развитием почечной недостаточности. МКБ-10 • N 03 Хронический нефритический синдром.
Определение ХГН – это длительно протекающее иммунопатологическое двустороннее диффузное заболевание почек с преимущественным поражением клубочков, приводящее к прогрессирующей гибели клубочков и нефросклерозу и проявляющееся мочевым, отечным и гипертензивным синдромами, а также формированием хронической почечной недостаточности • Хронический гломерулонефрит (ХГН) — групповое понятие, включающее заболевания клубочков почек с общим, чаще всего иммунным механизмом поражения и постепенным ухудшением почечных функций с развитием почечной недостаточности. МКБ-10 • N 03 Хронический нефритический синдром.
 ЭПИДЕМИОЛОГИЯ • При первичном ХГН заболеваемость составляет 13– 50 случаев на 10 000 населения в год. Для вторичного ХГН — зависит от распространённости основного заболевания. • У мужчин чаще наблюдают первичный ХГН, вторичный — в зависимости от основного заболевания; например, волчаночный нефрит чаще возникает у женщин, а ХГН при узелковом полиартериите — у мужчин. ХГН развивается в любом возрасте, наиболее часто у детей 3– 7 лет и взрослых 20– 40 лет. • Смертность находится в зависимости от формы ХГН, прогрессирования ХПН. Летальный исход возможен от уремии и её осложнений.
ЭПИДЕМИОЛОГИЯ • При первичном ХГН заболеваемость составляет 13– 50 случаев на 10 000 населения в год. Для вторичного ХГН — зависит от распространённости основного заболевания. • У мужчин чаще наблюдают первичный ХГН, вторичный — в зависимости от основного заболевания; например, волчаночный нефрит чаще возникает у женщин, а ХГН при узелковом полиартериите — у мужчин. ХГН развивается в любом возрасте, наиболее часто у детей 3– 7 лет и взрослых 20– 40 лет. • Смертность находится в зависимости от формы ХГН, прогрессирования ХПН. Летальный исход возможен от уремии и её осложнений.
 КЛАССИФИКАЦИЯ Клиническая классификация (основана на ведущем синдроме) используется при отсутствии показаний или невозможности проведения биопсии почки. ПО КЛИНИЧЕСКИМ СИМПТОМАМ • Латентная форма (только изменения в моче; отёков и стабильной артериальной гипертензии нет) — до 50% случаев ХГН. • Гематурическая форма — болезнь Берже, Ig. A-нефрит (рецидивирующая гематурия, отёки и артериальная гипертензия у 30– 50% пациентов) — 20– 30% случаев ХГН. • Гипертоническая форма (изменения в моче, артериальная гипертензия) — 20– 30% случаев. • Нефротическая форма (нефротический синдром — массивная протеинурия, гипоальбуминемия, отёки, гиперлипидемия; артериальной гипертензии нет) — 10% случаев ХГН. • Смешанная форма (нефротический синдром в сочетании с артериальной гипертензии и/или гематурией и/или азотемией) — 5% случаев ХГН.
КЛАССИФИКАЦИЯ Клиническая классификация (основана на ведущем синдроме) используется при отсутствии показаний или невозможности проведения биопсии почки. ПО КЛИНИЧЕСКИМ СИМПТОМАМ • Латентная форма (только изменения в моче; отёков и стабильной артериальной гипертензии нет) — до 50% случаев ХГН. • Гематурическая форма — болезнь Берже, Ig. A-нефрит (рецидивирующая гематурия, отёки и артериальная гипертензия у 30– 50% пациентов) — 20– 30% случаев ХГН. • Гипертоническая форма (изменения в моче, артериальная гипертензия) — 20– 30% случаев. • Нефротическая форма (нефротический синдром — массивная протеинурия, гипоальбуминемия, отёки, гиперлипидемия; артериальной гипертензии нет) — 10% случаев ХГН. • Смешанная форма (нефротический синдром в сочетании с артериальной гипертензии и/или гематурией и/или азотемией) — 5% случаев ХГН.
 КЛАССИФИКАЦИЯ (ПРОДОЛЖЕНИЯ) ПО ФАЗАМ • Обострение (активная фаза, рецидив) — появление нефритического или нефротического синдрома. • Ремиссия (неактивная фаза) — улучшение или нормализация экстраренальных проявлений (отёков, артериальной гипертензии), функции почек и изменений в моче. ПО ПАТОГЕНЕЗУ • Первичный (идиопатический) ХГН. • Вторичный ХГН, связанный с другим заболеванием.
КЛАССИФИКАЦИЯ (ПРОДОЛЖЕНИЯ) ПО ФАЗАМ • Обострение (активная фаза, рецидив) — появление нефритического или нефротического синдрома. • Ремиссия (неактивная фаза) — улучшение или нормализация экстраренальных проявлений (отёков, артериальной гипертензии), функции почек и изменений в моче. ПО ПАТОГЕНЕЗУ • Первичный (идиопатический) ХГН. • Вторичный ХГН, связанный с другим заболеванием.
 МОРФОЛОГИЧЕСКАЯ КЛАССИФИКАЦИЯ • Диффузный пролиферативный гломерулонефрит. • Гломерулонефрит с «полулуниями» (подострый, быстропрогрессирующий). • Мезангиопролиферативный гломерулонефрит. • Мембранозный гломерулонефрит. • Мембранопролиферативный, или мезангиокапиллярный гломерулонефрит. • Фокально-сегментарный гломерулосклероз. • Фибропластический гломерулонефрит. Поскольку в России широкое распространение, имеет именно клиническая классификация гломерулонефрита, а морфологическая основана на данных нефробиопсии, следует иметь в виду, что: • диффузный пролиферативный гломерулонефрит соответствует клинической форме «острый гломерулонефрит» , • гломерулонефрит с «полулуниями» — клинической форме «быстро прогрессирующий гломерулонефрит» , • прочие морфологические формы — клинической форме «хронический гломерулонефрит» .
МОРФОЛОГИЧЕСКАЯ КЛАССИФИКАЦИЯ • Диффузный пролиферативный гломерулонефрит. • Гломерулонефрит с «полулуниями» (подострый, быстропрогрессирующий). • Мезангиопролиферативный гломерулонефрит. • Мембранозный гломерулонефрит. • Мембранопролиферативный, или мезангиокапиллярный гломерулонефрит. • Фокально-сегментарный гломерулосклероз. • Фибропластический гломерулонефрит. Поскольку в России широкое распространение, имеет именно клиническая классификация гломерулонефрита, а морфологическая основана на данных нефробиопсии, следует иметь в виду, что: • диффузный пролиферативный гломерулонефрит соответствует клинической форме «острый гломерулонефрит» , • гломерулонефрит с «полулуниями» — клинической форме «быстро прогрессирующий гломерулонефрит» , • прочие морфологические формы — клинической форме «хронический гломерулонефрит» .
 ДИАГНОСТИКА
ДИАГНОСТИКА
 УКАЗАНИЯ В АНАМНЕЗЕ НА ИНФЕКЦИОННОЕ ИЛИ СИСТЕМНОЕ ЗАБОЛЕВАНИЕ • • • Мезангиопролиферативный гломерулонефрит: геморрагический васкулит, хронический вирусный гепатит В, болезнь Крона, синдром Шёгрена, анкилозирующий спондилоартрит, аденокарциномы; гломерулонефрит может быть идиопатическим. Мембранозный гломерулонефрит: карцинома лёгкого, кишечника, желудка, молочных желёз и почек, неходжкинская лимфома, лейкозы, волчаночный нефрит, вирусный гепатит В, сифилис, филяриатоз, малярия, шистосомоз, ЛС (препараты золота и ртути, пеницилламин); гломерулонефрит может быть идиопатическим. Мезангиокапиллярный гломерулонефрит: системная красная волчанка, криоглобулинемия, хронический гепатит С, бактериальные инфекции, ЛС, токсины; гломерулонефрит может быть идиопатическим. Гломерулонефрит минимальных изменений: ОРЗ, вакцинации, применение НПВП, рифампицина, интерферона альфа, болезнь Фабри, лимфопролиферативная патология; гломерулонефрит может быть идиопатическим. Фокально-сегментарный гломерулосклероз: серповидно-клеточная анемия, отторжение почечного трансплантата, циклоспорин, хирургическое иссечение части почечной паренхимы, пузырно-мочеточниковый рефлюкс, приём героина, дисгенезия нефронов, ВИЧ-инфекция; состояние может быть идиопатическим. Фибропластический гломерулонефрит: исход любого хронического гломерулонефрита.
УКАЗАНИЯ В АНАМНЕЗЕ НА ИНФЕКЦИОННОЕ ИЛИ СИСТЕМНОЕ ЗАБОЛЕВАНИЕ • • • Мезангиопролиферативный гломерулонефрит: геморрагический васкулит, хронический вирусный гепатит В, болезнь Крона, синдром Шёгрена, анкилозирующий спондилоартрит, аденокарциномы; гломерулонефрит может быть идиопатическим. Мембранозный гломерулонефрит: карцинома лёгкого, кишечника, желудка, молочных желёз и почек, неходжкинская лимфома, лейкозы, волчаночный нефрит, вирусный гепатит В, сифилис, филяриатоз, малярия, шистосомоз, ЛС (препараты золота и ртути, пеницилламин); гломерулонефрит может быть идиопатическим. Мезангиокапиллярный гломерулонефрит: системная красная волчанка, криоглобулинемия, хронический гепатит С, бактериальные инфекции, ЛС, токсины; гломерулонефрит может быть идиопатическим. Гломерулонефрит минимальных изменений: ОРЗ, вакцинации, применение НПВП, рифампицина, интерферона альфа, болезнь Фабри, лимфопролиферативная патология; гломерулонефрит может быть идиопатическим. Фокально-сегментарный гломерулосклероз: серповидно-клеточная анемия, отторжение почечного трансплантата, циклоспорин, хирургическое иссечение части почечной паренхимы, пузырно-мочеточниковый рефлюкс, приём героина, дисгенезия нефронов, ВИЧ-инфекция; состояние может быть идиопатическим. Фибропластический гломерулонефрит: исход любого хронического гломерулонефрита.
 ВАРИАНТЫ ТЕЧЕНИЯ ХРОНИЧЕСКОГО ГЛОМЕРУЛОНЕФРИТА • Латентное течение — субклиническое, без видимых обострений и ремиссий; ХГН выявляют чаще случайно, при профилактическом осмотре, по изменениям в анализе мочи. • Рецидивирующее течение — с обострениями, которые развиваются через 3– 7 дней после переохлаждения, стресса или без видимой причины.
ВАРИАНТЫ ТЕЧЕНИЯ ХРОНИЧЕСКОГО ГЛОМЕРУЛОНЕФРИТА • Латентное течение — субклиническое, без видимых обострений и ремиссий; ХГН выявляют чаще случайно, при профилактическом осмотре, по изменениям в анализе мочи. • Рецидивирующее течение — с обострениями, которые развиваются через 3– 7 дней после переохлаждения, стресса или без видимой причины.
 ЛАБОРАТОРНОЕ ОБСЛЕДОВАНИЕ ИЗМЕНЕНИЯ В КРОВИ • Повышение СОЭ умеренное при первичном ХГН, однако может быть значительным при вторичном гломерулонефрите. • Повышение титра антистрептококковых АТ (редко). • Гипокомплементемия за счёт С 3 компонента. • Повышение титра Ig. A (болезнь Берже). • Криоглобулинемия (при криоглобулинемическом гломерулонефрите, в частности, ассоциированном с вирусным гепатитом С, В). • Снижение скорости клубочковой фильтрации, повышение концентрации креатинина, мочевины (ХПН). • Специфические для системного заболевания изменения в крови, например при волчаночном нефрите — АТ к цитоплазме нейтрофилов, увеличение титра АТ к ДНК, волчаночные клетки, антифосфолипидные АТ.
ЛАБОРАТОРНОЕ ОБСЛЕДОВАНИЕ ИЗМЕНЕНИЯ В КРОВИ • Повышение СОЭ умеренное при первичном ХГН, однако может быть значительным при вторичном гломерулонефрите. • Повышение титра антистрептококковых АТ (редко). • Гипокомплементемия за счёт С 3 компонента. • Повышение титра Ig. A (болезнь Берже). • Криоглобулинемия (при криоглобулинемическом гломерулонефрите, в частности, ассоциированном с вирусным гепатитом С, В). • Снижение скорости клубочковой фильтрации, повышение концентрации креатинина, мочевины (ХПН). • Специфические для системного заболевания изменения в крови, например при волчаночном нефрите — АТ к цитоплазме нейтрофилов, увеличение титра АТ к ДНК, волчаночные клетки, антифосфолипидные АТ.
 ИЗМЕНЕНИЯ В МОЧЕ • Протеинурия — минимальная при гематурической форме, минимальная или умеренная (до 3 г/сут) при латентной, гипертонической формах и массивная более (3 г/сут) при нефротическом синдроме. • Эритроциты — от единичных в поле зрения до закрывающих всё поле зрения (гематурическая форма). • Лейкоциты: лимфоцитурия отражает активность гломерулонефрита при системном заболевании; лейкоциты могут преобладать над эритроцитами при волчаночном нефрите, нефротическом синдроме. • Уменьшение объёма суточной мочи, полиурия (претерминальная ХПН). • Цилиндры гиалиновые, зернистые, восковидные.
ИЗМЕНЕНИЯ В МОЧЕ • Протеинурия — минимальная при гематурической форме, минимальная или умеренная (до 3 г/сут) при латентной, гипертонической формах и массивная более (3 г/сут) при нефротическом синдроме. • Эритроциты — от единичных в поле зрения до закрывающих всё поле зрения (гематурическая форма). • Лейкоциты: лимфоцитурия отражает активность гломерулонефрита при системном заболевании; лейкоциты могут преобладать над эритроцитами при волчаночном нефрите, нефротическом синдроме. • Уменьшение объёма суточной мочи, полиурия (претерминальная ХПН). • Цилиндры гиалиновые, зернистые, восковидные.
 ИНСТРУМЕНТАЛЬНЫЕ ИССЛЕДОВАНИЯ Биопсия почки с гистоморфологическим исследованием биоптата. • Признаки склероза в клубочках и интерстициальной ткани. • Интра- и экстракапиллярная пролиферация. • Диффузная пролиферация мезангиальных клеток и инфильтрация клубочков макрофагами; увеличение мезангиального матрикса. • Фокально-сегментарный гломерулосклероз. • Диффузное утолщение базальной мембраны клубочков с формированием субэпителиальных выступов, окружающих отложения иммунных комплексов. • Фибропластический гломерулонефрит — исход всех гломерулопатий, характеризуется фибротическими процессами. УЗИ почек: контуры гладкие, почки не изменены или уменьшены в размерах (ХПН), эхогенность почечной ткани повышена. ЭКГ: признаки гипертрофии левого желудочка при артериальной гипертензии.
ИНСТРУМЕНТАЛЬНЫЕ ИССЛЕДОВАНИЯ Биопсия почки с гистоморфологическим исследованием биоптата. • Признаки склероза в клубочках и интерстициальной ткани. • Интра- и экстракапиллярная пролиферация. • Диффузная пролиферация мезангиальных клеток и инфильтрация клубочков макрофагами; увеличение мезангиального матрикса. • Фокально-сегментарный гломерулосклероз. • Диффузное утолщение базальной мембраны клубочков с формированием субэпителиальных выступов, окружающих отложения иммунных комплексов. • Фибропластический гломерулонефрит — исход всех гломерулопатий, характеризуется фибротическими процессами. УЗИ почек: контуры гладкие, почки не изменены или уменьшены в размерах (ХПН), эхогенность почечной ткани повышена. ЭКГ: признаки гипертрофии левого желудочка при артериальной гипертензии.
 ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА • Хронический пиелонефрит (эпизоды инфекции мочевых путей в анамнезе, лихорадка, боли в пояснице, дизурия, лейкоцитурия, бактериурия, гипостенурия, деформация и расширение чашечно-лоханочной системы, асимметрия и деформация контуров почек по данным УЗИ; асимметрия функции почек при экскреторной урографии, радиоизотопной ренографии). • Острый гломерулонефрит (изолированная гематурия при постинфекционном нефрите разрешается в течение 6 мес). • Нефропатия беременных (триада — отёки, протеинурия, артериальная гипертензия, отсутствие анамнеза хронического гломерулонефрита, второй-третий триместр беременности). • Тубулоинтерстициальный нефрит (гипостенурия, асептическая лейкоцитурия, боль в пояснице, повышение СОЭ).
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА • Хронический пиелонефрит (эпизоды инфекции мочевых путей в анамнезе, лихорадка, боли в пояснице, дизурия, лейкоцитурия, бактериурия, гипостенурия, деформация и расширение чашечно-лоханочной системы, асимметрия и деформация контуров почек по данным УЗИ; асимметрия функции почек при экскреторной урографии, радиоизотопной ренографии). • Острый гломерулонефрит (изолированная гематурия при постинфекционном нефрите разрешается в течение 6 мес). • Нефропатия беременных (триада — отёки, протеинурия, артериальная гипертензия, отсутствие анамнеза хронического гломерулонефрита, второй-третий триместр беременности). • Тубулоинтерстициальный нефрит (гипостенурия, асептическая лейкоцитурия, боль в пояснице, повышение СОЭ).
 • Алкогольное поражение почек (анамнез, гематурия, гипостенурия, боль в пояснице). • Амилоидоз (в анамнезе — хронические гнойные заболевания, ревматоидный артрит, гельминтозы; системность поражения, протеинурия, нередко отсутствие эритроцитурии). • Диабетическая нефропатия (сахарный диабет, постепенное нарастание протеинурии, нередко отсутствие гематурии). • Поражение почек при диффузных заболеваниях соединительной ткани (признаки системного заболевания — лихорадка, кардит, артрит, пульмонит, гепатолиенальный синдром и др. ), высокая СОЭ, гипергаммаглобулинемия, положительные серологические тесты. • Мочекаменная болезнь (наличие конкремента, почечная колика, признаки обструкции, гематурия без протеинурии).
• Алкогольное поражение почек (анамнез, гематурия, гипостенурия, боль в пояснице). • Амилоидоз (в анамнезе — хронические гнойные заболевания, ревматоидный артрит, гельминтозы; системность поражения, протеинурия, нередко отсутствие эритроцитурии). • Диабетическая нефропатия (сахарный диабет, постепенное нарастание протеинурии, нередко отсутствие гематурии). • Поражение почек при диффузных заболеваниях соединительной ткани (признаки системного заболевания — лихорадка, кардит, артрит, пульмонит, гепатолиенальный синдром и др. ), высокая СОЭ, гипергаммаглобулинемия, положительные серологические тесты. • Мочекаменная болезнь (наличие конкремента, почечная колика, признаки обструкции, гематурия без протеинурии).
 • Опухоль почек и мочевых путей (образования в мочевых путях, асимметрия функции почек, данные биопсии). • Первичный антифосфолипидный синдром (ливедо, выкидыши, АТ к фосфолипидам). • Гиперсенситивный васкулит (наличие двух критериев из следующих: пальпируемая пурпура, боль в животе, желудочно-кишечное кровотечение, гематурия, возраст не старше 20 лет). • Наследственный нефрит (синдром Альпорта) — анамнез, исследование мочи у членов семьи.
• Опухоль почек и мочевых путей (образования в мочевых путях, асимметрия функции почек, данные биопсии). • Первичный антифосфолипидный синдром (ливедо, выкидыши, АТ к фосфолипидам). • Гиперсенситивный васкулит (наличие двух критериев из следующих: пальпируемая пурпура, боль в животе, желудочно-кишечное кровотечение, гематурия, возраст не старше 20 лет). • Наследственный нефрит (синдром Альпорта) — анамнез, исследование мочи у членов семьи.
 ЛЕЧЕНИЕ ЦЕЛИ ЛЕЧЕНИЯ • Замедление темпов прогрессирования в ХПН, достижение ремиссии, предотвращение и устранение осложнений. НЕМЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ • При обострении режим постельный или полупостельный. • Диета при обострении — стол № 7 а. • Физиотерапевтическое лечение не показано.
ЛЕЧЕНИЕ ЦЕЛИ ЛЕЧЕНИЯ • Замедление темпов прогрессирования в ХПН, достижение ремиссии, предотвращение и устранение осложнений. НЕМЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ • При обострении режим постельный или полупостельный. • Диета при обострении — стол № 7 а. • Физиотерапевтическое лечение не показано.
 Медикаментозное лечение ИММУНОСУПРЕССИВНАЯ ТЕРАПИЯ Глюкокортикоиды (преднизолон) показаны в следующих ситуациях: • обострение ХГН, в том числе при азотемии; • мезангиопролиферативный гломерулонефрит и гломерулонефрит с минимальными изменениями клубочков при наличии нефротического синдрома и других признаков иммунной активности нефрита. • При мембранозном гломерулонефрите эффект глюкокортикоидов нечёткий. • При мезангиокапиллярном гломерулонефрите и фокальносегментарном гломерулосклерозе глюкокортикоиды малоэффективны. • Активная терапия преднизолоном проводится либо перорально в высоких дозах, либо в виде пульс-терапии. • Перорально — в дозе 1– 1, 5 мг/кг в сутки в течение 6– 8 нед с последующим снижением по 5 мг/нед до 30 мг/сут и дальнейшим медленным снижением по 2, 5– 1, 25 мг/нед вплоть до отмены. • Пульс-терапию преднизолона назначают при высокой активности гломерулонефрита. В первые дни лечения доза составляет 1000 мг в/в капельно 1 раз в сутки 3 дня подряд; после снижения активности гломерулонефрита возможно ежемесячное проведение пульс-терапии вплоть до ремиссии.
Медикаментозное лечение ИММУНОСУПРЕССИВНАЯ ТЕРАПИЯ Глюкокортикоиды (преднизолон) показаны в следующих ситуациях: • обострение ХГН, в том числе при азотемии; • мезангиопролиферативный гломерулонефрит и гломерулонефрит с минимальными изменениями клубочков при наличии нефротического синдрома и других признаков иммунной активности нефрита. • При мембранозном гломерулонефрите эффект глюкокортикоидов нечёткий. • При мезангиокапиллярном гломерулонефрите и фокальносегментарном гломерулосклерозе глюкокортикоиды малоэффективны. • Активная терапия преднизолоном проводится либо перорально в высоких дозах, либо в виде пульс-терапии. • Перорально — в дозе 1– 1, 5 мг/кг в сутки в течение 6– 8 нед с последующим снижением по 5 мг/нед до 30 мг/сут и дальнейшим медленным снижением по 2, 5– 1, 25 мг/нед вплоть до отмены. • Пульс-терапию преднизолона назначают при высокой активности гломерулонефрита. В первые дни лечения доза составляет 1000 мг в/в капельно 1 раз в сутки 3 дня подряд; после снижения активности гломерулонефрита возможно ежемесячное проведение пульс-терапии вплоть до ремиссии.
 Цитостатики: • Циклофосфамид по 2– 3 мг/кг в сутки внутрь. • Хлорамбуцил по 0, 1– 0, 2 мг/кг в сутки внутрь. • Циклоспорин (альтернативный препарат) назначается при отсутствии эффекта от глюкокортикоидов и/или цитостатиков или противопоказаниях к ним по 2, 5– 3, 5 мг/кг в сутки внутрь. • Азатиоприн по 1, 5– 3 мг/кг в сутки внутрь. Комбинированная иммуносупрессивная терапия (глюкокортикоиды, цитостатики) показана пациентам с более тяжёлым течением. ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ При явной взаимосвязи рецидивов ХГН с обострениями тонзиллита — тонзиллэктомия (эффективность не доказана). При терминальной ХПН — трансплантация почки.
Цитостатики: • Циклофосфамид по 2– 3 мг/кг в сутки внутрь. • Хлорамбуцил по 0, 1– 0, 2 мг/кг в сутки внутрь. • Циклоспорин (альтернативный препарат) назначается при отсутствии эффекта от глюкокортикоидов и/или цитостатиков или противопоказаниях к ним по 2, 5– 3, 5 мг/кг в сутки внутрь. • Азатиоприн по 1, 5– 3 мг/кг в сутки внутрь. Комбинированная иммуносупрессивная терапия (глюкокортикоиды, цитостатики) показана пациентам с более тяжёлым течением. ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ При явной взаимосвязи рецидивов ХГН с обострениями тонзиллита — тонзиллэктомия (эффективность не доказана). При терминальной ХПН — трансплантация почки.
 Течение и исход заболевания • Прогрессирующее течение • Развитие вторично сморщенной почки и почечной недостаточности. • Стабилизация экстраренальных симптомов - гипертонии (чаще) или отеков (реже) - свидетельствует о прогрессировании заболевания. • Длительность определяется, в основном, продолжительностью латентной стадии.
Течение и исход заболевания • Прогрессирующее течение • Развитие вторично сморщенной почки и почечной недостаточности. • Стабилизация экстраренальных симптомов - гипертонии (чаще) или отеков (реже) - свидетельствует о прогрессировании заболевания. • Длительность определяется, в основном, продолжительностью латентной стадии.
 ПРИМЕРНЫЕ СРОКИ ВРЕМЕННОЙ НЕТРУДОСПОСОБНОСТИ От 2 до 4 мес в зависимости от : • клинико-морфологической формы ХГН, • активности ХГН, • положительной или отрицательной динамики ХГН, • наличия или отсутствия признаков прогрессирования ХГН. При длительной активности ХГН, тяжёлом нефротическом синдроме и артериальной гипертензии, прогрессировании ХГН и развитии ХПН показано прохождение медикосоциальной экспертизы для определения степени утраты трудоспособности.
ПРИМЕРНЫЕ СРОКИ ВРЕМЕННОЙ НЕТРУДОСПОСОБНОСТИ От 2 до 4 мес в зависимости от : • клинико-морфологической формы ХГН, • активности ХГН, • положительной или отрицательной динамики ХГН, • наличия или отсутствия признаков прогрессирования ХГН. При длительной активности ХГН, тяжёлом нефротическом синдроме и артериальной гипертензии, прогрессировании ХГН и развитии ХПН показано прохождение медикосоциальной экспертизы для определения степени утраты трудоспособности.
 ПРОГНОЗ ХПН развивается в течение 10– 20 лет в зависимости от клиникоморфологической формы.
ПРОГНОЗ ХПН развивается в течение 10– 20 лет в зависимости от клиникоморфологической формы.
 Нефротический синдром
Нефротический синдром
 Полиэтиологический клиниколабораторный симптомокомплекс, включающий в себя нарушения белкового, липидного и водноэлектролитного обмена, ведущим признаком из которых является высокая протеинурия.
Полиэтиологический клиниколабораторный симптомокомплекс, включающий в себя нарушения белкового, липидного и водноэлектролитного обмена, ведущим признаком из которых является высокая протеинурия.
 Заболевания, сопровождающиеся НС: • Врожденный НС • Наследственный нефрит • Идиопатические гломерулопатии (липоидный нефроз, очаговый гломерулосклероз и др. ) • ДБСТ (СКВ, дерматомиозит) • Системные васкулиты • Сахарный диабет • Амилоидоз • Злокачественные опухоли • Тромбоз печеночных вен • Инфекционные заболевания (малярия, сифилис и др. ) • Лекарственные средства, аллергены • Трансплантация почек
Заболевания, сопровождающиеся НС: • Врожденный НС • Наследственный нефрит • Идиопатические гломерулопатии (липоидный нефроз, очаговый гломерулосклероз и др. ) • ДБСТ (СКВ, дерматомиозит) • Системные васкулиты • Сахарный диабет • Амилоидоз • Злокачественные опухоли • Тромбоз печеночных вен • Инфекционные заболевания (малярия, сифилис и др. ) • Лекарственные средства, аллергены • Трансплантация почек
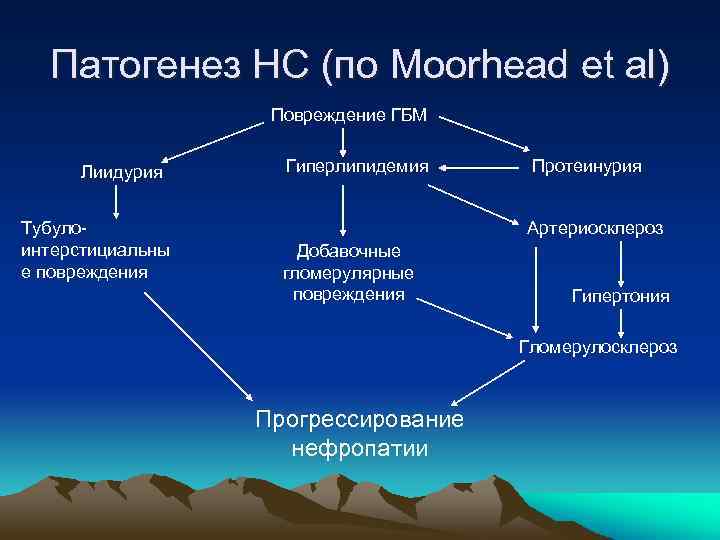 Патогенез НС (по Moorhead et al) Повреждение ГБМ Лиидурия Тубулоинтерстициальны е повреждения Гиперлипидемия Протеинурия Артериосклероз Добавочные гломерулярные повреждения Гипертония Гломерулосклероз Прогрессирование нефропатии
Патогенез НС (по Moorhead et al) Повреждение ГБМ Лиидурия Тубулоинтерстициальны е повреждения Гиперлипидемия Протеинурия Артериосклероз Добавочные гломерулярные повреждения Гипертония Гломерулосклероз Прогрессирование нефропатии
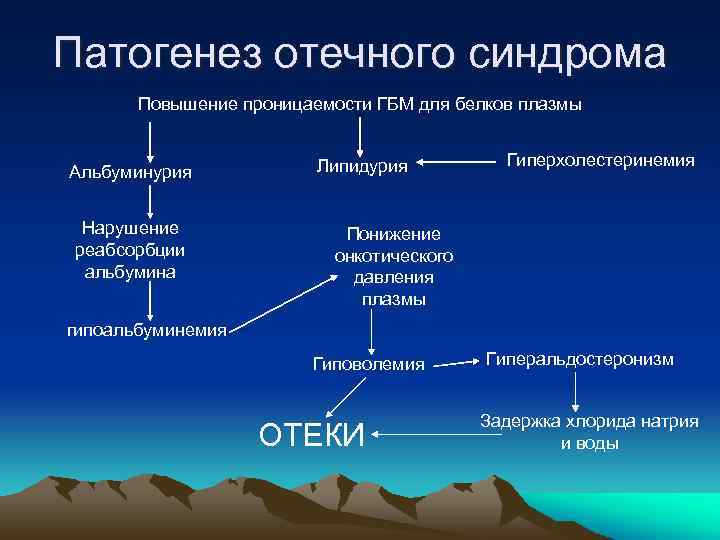 Патогенез отечного синдрома Повышение проницаемости ГБМ для белков плазмы Альбуминурия Нарушение реабсорбции альбумина Липидурия Гиперхолестеринемия Понижение онкотического давления плазмы гипоальбуминемия Гиповолемия ОТЕКИ Гиперальдостеронизм Задержка хлорида натрия и воды
Патогенез отечного синдрома Повышение проницаемости ГБМ для белков плазмы Альбуминурия Нарушение реабсорбции альбумина Липидурия Гиперхолестеринемия Понижение онкотического давления плазмы гипоальбуминемия Гиповолемия ОТЕКИ Гиперальдостеронизм Задержка хлорида натрия и воды
 Лабораторная диагностика нефротического синдрома • • • Высокая протеинурия, Эритроцитурия, Стойкая выраженная цилиндрурия, Гипопротеинемия, Гиперлипидемия, Лейкоцитурия.
Лабораторная диагностика нефротического синдрома • • • Высокая протеинурия, Эритроцитурия, Стойкая выраженная цилиндрурия, Гипопротеинемия, Гиперлипидемия, Лейкоцитурия.
 Врачебно-летная экспертиза: • Врачебно-летная экспертиза проводится на основании Приказа МО РФ от 9 октября 1999 г. № 455, зарегистрированным Министерством юстиции Российской Федерации 11 ноября 1999 г. Регистрационный № 1973 «Об утверждении Положения о медицинском освидетельствовании летного состава авиации Вооруженных Сил Российской Федерации» .
Врачебно-летная экспертиза: • Врачебно-летная экспертиза проводится на основании Приказа МО РФ от 9 октября 1999 г. № 455, зарегистрированным Министерством юстиции Российской Федерации 11 ноября 1999 г. Регистрационный № 1973 «Об утверждении Положения о медицинском освидетельствовании летного состава авиации Вооруженных Сил Российской Федерации» .
 Графы Расписания болезней предусматривают требования к состоянию здоровья следующих категорий: • I графа – граждане, поступающие в военно-учебные заведения и курсанты военно-учебных заведений по подготовке летного состава (до заключения контракта на военную службу); • II графа – летчики и штурманы, летающие на самолетахистребителях, штурмовиках, истребителях-бомбардировщиках и самолетах корабельного базирования; • III графа – летчики и штурманы, летающие на самолетахбомбардировщиках, самолетах-заправщиках; • IV графа – летчики и штурманы, летающие на транспортных и поршневых самолетах; • V графа – летчики и штурманы, летающие на всех типах вертолетов; • VI графа – прочие члены летных экипажей, парашютисты, планеристы и воздухоплаватели, военнослужащие, выполняющие полетные задания на борту воздушного судна; • VII графа – руководители полетов.
Графы Расписания болезней предусматривают требования к состоянию здоровья следующих категорий: • I графа – граждане, поступающие в военно-учебные заведения и курсанты военно-учебных заведений по подготовке летного состава (до заключения контракта на военную службу); • II графа – летчики и штурманы, летающие на самолетахистребителях, штурмовиках, истребителях-бомбардировщиках и самолетах корабельного базирования; • III графа – летчики и штурманы, летающие на самолетахбомбардировщиках, самолетах-заправщиках; • IV графа – летчики и штурманы, летающие на транспортных и поршневых самолетах; • V графа – летчики и штурманы, летающие на всех типах вертолетов; • VI графа – прочие члены летных экипажей, парашютисты, планеристы и воздухоплаватели, военнослужащие, выполняющие полетные задания на борту воздушного судна; • VII графа – руководители полетов.
 Освидетельствование проводится по статье 70 Статья 70 Наименование болезни Хронические заболевания почек (хронический гломерулонефрит, хронический первичный пиелонефрит, нефросклероз, нефротический синдром, первично сморщенная почка, амилоидоз почек, хронический интерстициальный нефрит и другие нефропатии) I графа III графа IV графа V граф а НЕ ГОДНЫ VI граф а VII графа
Освидетельствование проводится по статье 70 Статья 70 Наименование болезни Хронические заболевания почек (хронический гломерулонефрит, хронический первичный пиелонефрит, нефросклероз, нефротический синдром, первично сморщенная почка, амилоидоз почек, хронический интерстициальный нефрит и другие нефропатии) I графа III графа IV графа V граф а НЕ ГОДНЫ VI граф а VII графа
 ЛЕКЦИЯ ОКОНЧЕНА. БЛАГОДАРЮ ЗА ВНИМАНИЕ!
ЛЕКЦИЯ ОКОНЧЕНА. БЛАГОДАРЮ ЗА ВНИМАНИЕ!
 Этиология и патогенез • ХГН может быть исходом ОГН • М. б. первично-хроническое заболевание без предшествующей острой атаки; • Причинами хронизации м. б. быть персистирование этиологического фактора с постоянным поступлением антигена (например вирусы кори или гепатита В, паранеопластические нефриты, нефриты при туберкулезе, сифилисе) • Длительное применение некоторых лекарственных препаратов (кризанол, Дпеницилламин и др. ), • Местный аутоиммунный процесс;
Этиология и патогенез • ХГН может быть исходом ОГН • М. б. первично-хроническое заболевание без предшествующей острой атаки; • Причинами хронизации м. б. быть персистирование этиологического фактора с постоянным поступлением антигена (например вирусы кори или гепатита В, паранеопластические нефриты, нефриты при туберкулезе, сифилисе) • Длительное применение некоторых лекарственных препаратов (кризанол, Дпеницилламин и др. ), • Местный аутоиммунный процесс;
 • Наследственная предрасположенность, сила и характер иммунного ответа (растянутый во времени и своевременно не прекращающийся), • Недостаточная эффективность системного и местного фагоцитоза, • Нарушение внутриклубочковых межклеточных взаимодействий, • Чрезмерная местная активация гуморальных медиаторных воспалительных систем (кининовой, гемостатической);
• Наследственная предрасположенность, сила и характер иммунного ответа (растянутый во времени и своевременно не прекращающийся), • Недостаточная эффективность системного и местного фагоцитоза, • Нарушение внутриклубочковых межклеточных взаимодействий, • Чрезмерная местная активация гуморальных медиаторных воспалительных систем (кининовой, гемостатической);
 • Хроническая алкогольная интоксикация (образование алкогольного гиалина и иммунных комплексов); • Повреждающее действие на канальцевый аппарат протеинурии, • Нарушение обмена липидов (в том числе обладающих нефротоксическими свойствами) и мочевой кислоты (гиперурикемия), • Ухудшение почечной гемодинамики вследствие перенесенного острого воспалительного процесса в почках
• Хроническая алкогольная интоксикация (образование алкогольного гиалина и иммунных комплексов); • Повреждающее действие на канальцевый аппарат протеинурии, • Нарушение обмена липидов (в том числе обладающих нефротоксическими свойствами) и мочевой кислоты (гиперурикемия), • Ухудшение почечной гемодинамики вследствие перенесенного острого воспалительного процесса в почках
 Морфологические варианты: Экстракапиллярный пролиферативный гломерулонефрит - Характеризуется пролиферацией эпителия клубочка, окружающего капиллярные петли, и сдавливающего их. - Фибрин образует тромбы внутри капилляров и в полости капсулы, проникая туда через перфорированную базальную мембрану. - Этот вариант часто называют злокачественным, учитывая его быстрое течение и плохой прогноз. - Заболевание обычно диагностируетсся в возрасте 3 О-4 О лет одинаково часто у мужчин и женщин. - Среди всех форм нефрита злокачественный вариант составляет 4%
Морфологические варианты: Экстракапиллярный пролиферативный гломерулонефрит - Характеризуется пролиферацией эпителия клубочка, окружающего капиллярные петли, и сдавливающего их. - Фибрин образует тромбы внутри капилляров и в полости капсулы, проникая туда через перфорированную базальную мембрану. - Этот вариант часто называют злокачественным, учитывая его быстрое течение и плохой прогноз. - Заболевание обычно диагностируетсся в возрасте 3 О-4 О лет одинаково часто у мужчин и женщин. - Среди всех форм нефрита злокачественный вариант составляет 4%
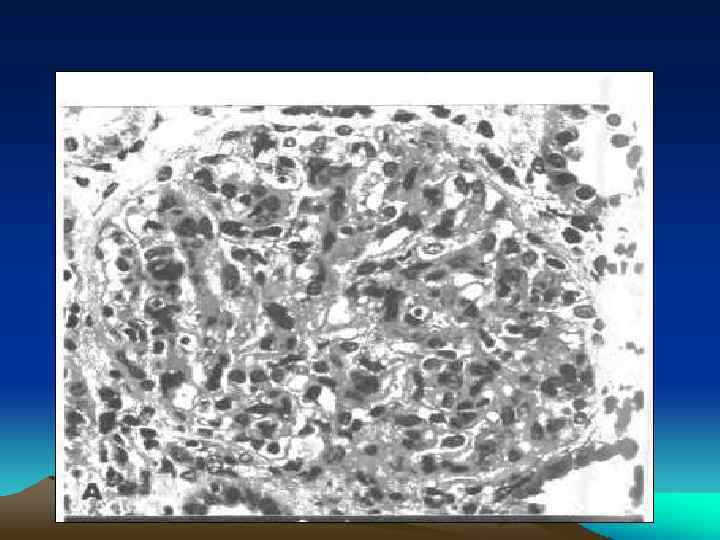
 Морфологические варианты: Мезангиально-пролиферативный гломерулонефрит • Встречается наиболее часто и характеризуется увеличением числа мезангиальных клеток и разрастанием мезангиального матрикса. • В зависимости от распространенности процесса выделяют диффузную и очаговую формы. • Заболевание развивается обычно в молодом возрасте
Морфологические варианты: Мезангиально-пролиферативный гломерулонефрит • Встречается наиболее часто и характеризуется увеличением числа мезангиальных клеток и разрастанием мезангиального матрикса. • В зависимости от распространенности процесса выделяют диффузную и очаговую формы. • Заболевание развивается обычно в молодом возрасте
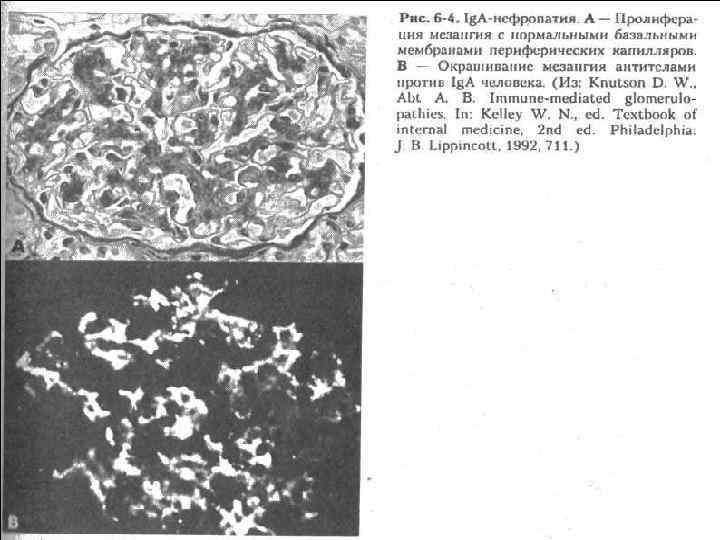
 Морфологические варианты: Мембранозно-пролиферативный гломерулонефрит • Сборная группа заболеваний почек, для которой характерно поражение клубочков с изменениями мезангиального матрикса, отложением белков в мезангии и вторичное изменение базальной мембраны • Раздвоение базальной мембраны в виде "трамвайных рельсов". • Данный вариант обычно развивается в возрасте до 30 лет, чаще у женщин.
Морфологические варианты: Мембранозно-пролиферативный гломерулонефрит • Сборная группа заболеваний почек, для которой характерно поражение клубочков с изменениями мезангиального матрикса, отложением белков в мезангии и вторичное изменение базальной мембраны • Раздвоение базальной мембраны в виде "трамвайных рельсов". • Данный вариант обычно развивается в возрасте до 30 лет, чаще у женщин.
 Морфологические варианты: Мембранозный гломерулонефрит • Поражение базальной мембраны с повышением ее проницаемости для белков. • Морфологически это выражается в виде отложения плотных депозитов на эпителиальной поверхности базальной мембраны (в виде "шипов") и внутри нее со сдавлением просвета капилляра. • Заболевание развивается, как правило, в зрелом возрасте, преобладают мужчины.
Морфологические варианты: Мембранозный гломерулонефрит • Поражение базальной мембраны с повышением ее проницаемости для белков. • Морфологически это выражается в виде отложения плотных депозитов на эпителиальной поверхности базальной мембраны (в виде "шипов") и внутри нее со сдавлением просвета капилляра. • Заболевание развивается, как правило, в зрелом возрасте, преобладают мужчины.
 Идиопатический мембранозный нефрит • у подавляющего большинства пациентов проявляется нефротическим синдромом • в половине случаев сочетается с артериальной гипертензией.
Идиопатический мембранозный нефрит • у подавляющего большинства пациентов проявляется нефротическим синдромом • в половине случаев сочетается с артериальной гипертензией.
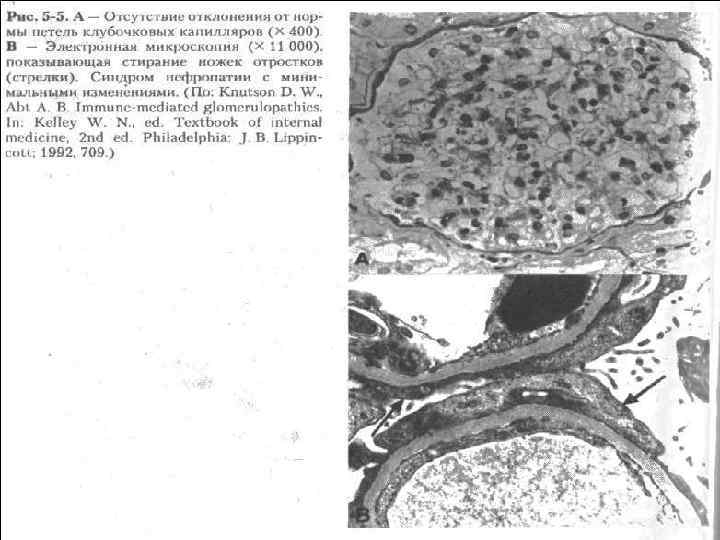
 Гломерулонефрит с минимальными изменениями • не сопровождается какими-либо находками в клубочках при световой микроскопии. • Однако на электронограммах наблюдается потеря подоцитами педикул с исчезновением фильтрующих щелевых диафрагм.
Гломерулонефрит с минимальными изменениями • не сопровождается какими-либо находками в клубочках при световой микроскопии. • Однако на электронограммах наблюдается потеря подоцитами педикул с исчезновением фильтрующих щелевых диафрагм.
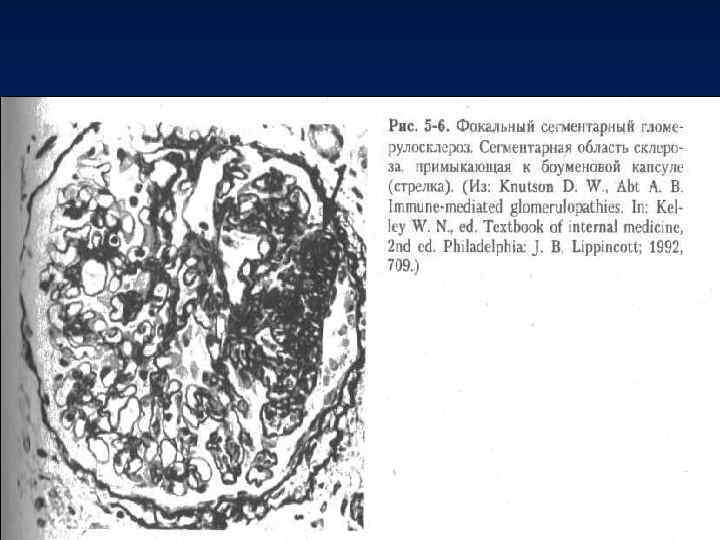
 Фокальный гломерулосклероз • характеризуется развитием гиалиноза в отдельных клубочках, расположенных сначала главным образом в юкстагломерулярной, а затем и в кортикальной зоне почки. • Заболевание чаще встречается в молодом возрасте и поражает преимущественно мужчин. • Терапия стероидами неэффективна.
Фокальный гломерулосклероз • характеризуется развитием гиалиноза в отдельных клубочках, расположенных сначала главным образом в юкстагломерулярной, а затем и в кортикальной зоне почки. • Заболевание чаще встречается в молодом возрасте и поражает преимущественно мужчин. • Терапия стероидами неэффективна.
 Склерозирующий гломерулонефрит • является сборной группой, куда входят почти все описанные выше формы в финальном периоде процесса. • Во всех случаях гистологически имеется склерозирование и запустевание клубочков. • Установить наличие склерозирующего процесса возможно только при гистологическом исследовании, так как в клинической картине сохраняются характерные черты основной формы заболевания.
Склерозирующий гломерулонефрит • является сборной группой, куда входят почти все описанные выше формы в финальном периоде процесса. • Во всех случаях гистологически имеется склерозирование и запустевание клубочков. • Установить наличие склерозирующего процесса возможно только при гистологическом исследовании, так как в клинической картине сохраняются характерные черты основной формы заболевания.
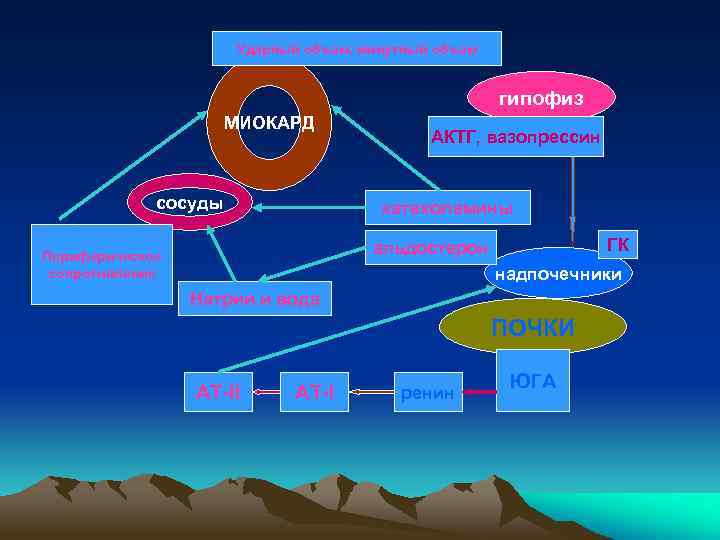 Ударный объем, минутный объем гипофиз МИОКАРД сосуды АКТГ, вазопрессин катехоламины ГК альдостерон Периферическое сопротивление надпочечники Натрий и вода ПОЧКИ АТ-II АТ-I ренин ЮГА
Ударный объем, минутный объем гипофиз МИОКАРД сосуды АКТГ, вазопрессин катехоламины ГК альдостерон Периферическое сопротивление надпочечники Натрий и вода ПОЧКИ АТ-II АТ-I ренин ЮГА
 Нефрогенные АГ (паренхиматозные) Острый и хронический гломерулонефрит, пиелонефриты, интерстициальный нефрит, диабетический гломерулосклероз, поликистоз, узелковый периартериит, СКВ, амилоидоз, лучевая болезнь, острая почечная недостаточность, гидронефроз, МКБ, опухоли почек, травмы, гипоплазия почки, состояние после трансплантации Распространенность до 10%-15%
Нефрогенные АГ (паренхиматозные) Острый и хронический гломерулонефрит, пиелонефриты, интерстициальный нефрит, диабетический гломерулосклероз, поликистоз, узелковый периартериит, СКВ, амилоидоз, лучевая болезнь, острая почечная недостаточность, гидронефроз, МКБ, опухоли почек, травмы, гипоплазия почки, состояние после трансплантации Распространенность до 10%-15%
 Особенности АГ при хроническом гломерулонефрите • Имеются жалобы и объективные признаки синдрома АГ • Мочевой синдром • Возможен нефротический синдром • Чаще наблюдается «жесткая» АГ • 20% - злокачественный вариант АГ • Высокая летальность
Особенности АГ при хроническом гломерулонефрите • Имеются жалобы и объективные признаки синдрома АГ • Мочевой синдром • Возможен нефротический синдром • Чаще наблюдается «жесткая» АГ • 20% - злокачественный вариант АГ • Высокая летальность
 Нефрогенные АГ (реноваскулярные или вазоренальные) • • • Дисплазия почечных артерий Атеросклероз почечных артерий Аортоартериит Тромбозы и эмболии Сдавление артерий Распространенность до 5%
Нефрогенные АГ (реноваскулярные или вазоренальные) • • • Дисплазия почечных артерий Атеросклероз почечных артерий Аортоартериит Тромбозы и эмболии Сдавление артерий Распространенность до 5%
 Особенности вазоренальной АГ • Многообразие первичных причин нарушений почечной гемодинамики (стеноз, аномалии) • Возраст до 30 лет или быстрое прогрессирование АГ > 50 лет • АГ стабильно жесткая или злокачественная с нередкой энцефалопатией • Прогрессирование АГ и резистентность к трех-компонентной терапии • Положительная каптоприловая проба (ухудшение функции почек)
Особенности вазоренальной АГ • Многообразие первичных причин нарушений почечной гемодинамики (стеноз, аномалии) • Возраст до 30 лет или быстрое прогрессирование АГ > 50 лет • АГ стабильно жесткая или злокачественная с нередкой энцефалопатией • Прогрессирование АГ и резистентность к трех-компонентной терапии • Положительная каптоприловая проба (ухудшение функции почек)
 Особенности АГ при хроническом пиелонефрите • • Постепенное, медленное развитие АД лабильно ДАД повышено больше, чем САД Сочетание с ХПН и дальнейшим повышением АД
Особенности АГ при хроническом пиелонефрите • • Постепенное, медленное развитие АД лабильно ДАД повышено больше, чем САД Сочетание с ХПН и дальнейшим повышением АД
 Особенности клинической картины и течения Жалобы многообразны и не очень специфичны. - ноющие боли в поясничной области, - дизурия, - повышенная утомляемость и сниженная работоспособность. - Отеки отмечает только пятая часть больных. Они локализуются на лице и появляются по утрам, а нередко – на ногах и держатся постоянно. - Неприятные ощущения в области сердца (боли, сердцебиение), абдоминальные боли. - Нарушения зрения
Особенности клинической картины и течения Жалобы многообразны и не очень специфичны. - ноющие боли в поясничной области, - дизурия, - повышенная утомляемость и сниженная работоспособность. - Отеки отмечает только пятая часть больных. Они локализуются на лице и появляются по утрам, а нередко – на ногах и держатся постоянно. - Неприятные ощущения в области сердца (боли, сердцебиение), абдоминальные боли. - Нарушения зрения
 Дифференциальный диагноз • На основании мочевого синдрома и характерных экстраренальных проявлений. • Различие составляют наблюдающиеся при ХГН длительность заболевания более года и признаки хронической почечной недостаточности. • В сомнительных случаях основным критерием служат результаты нефробиопсии. • По данным С. И. Рябова при изучении 237 биоптатов больных с клинически установленным диагнозом ОГН он был подтвержден лишь у 73 пациентов, остальные, как выяснилось, страдали различными формами ХГН.
Дифференциальный диагноз • На основании мочевого синдрома и характерных экстраренальных проявлений. • Различие составляют наблюдающиеся при ХГН длительность заболевания более года и признаки хронической почечной недостаточности. • В сомнительных случаях основным критерием служат результаты нефробиопсии. • По данным С. И. Рябова при изучении 237 биоптатов больных с клинически установленным диагнозом ОГН он был подтвержден лишь у 73 пациентов, остальные, как выяснилось, страдали различными формами ХГН.
 Дифференциальный диагноз • • хронический пиелонефрит, мочекаменная болезнь, поражение почек при коллагенозах, нефротический синдром при различных заболеваниях, • амилоидоз почек, • гипертоническая болезнь и реноваскулярная гипертензия.
Дифференциальный диагноз • • хронический пиелонефрит, мочекаменная болезнь, поражение почек при коллагенозах, нефротический синдром при различных заболеваниях, • амилоидоз почек, • гипертоническая болезнь и реноваскулярная гипертензия.
 Диагностика • • УЗИ почек Биопсия почек Артериография Активность ренина
Диагностика • • УЗИ почек Биопсия почек Артериография Активность ренина
 Нефротический синдром
Нефротический синдром
 Лабораторная диагностика нефротического синдрома • • • Высокая протеинурия, Эритроцитурия, Стойкая выраженная цилиндрурия, Гипопротеинемия, Гиперлипидемия, Лейкоцитурия.
Лабораторная диагностика нефротического синдрома • • • Высокая протеинурия, Эритроцитурия, Стойкая выраженная цилиндрурия, Гипопротеинемия, Гиперлипидемия, Лейкоцитурия.
 Лечение ХГН • Ликвидация или снижение основного этиопатогенетического механизма • Почечный паренхиматозный вариант – антибиотики, реологические препараты, иммунокоррекция, диуретики, диета • Вазоренальная АГ – комбинация 3 -4 препаратов
Лечение ХГН • Ликвидация или снижение основного этиопатогенетического механизма • Почечный паренхиматозный вариант – антибиотики, реологические препараты, иммунокоррекция, диуретики, диета • Вазоренальная АГ – комбинация 3 -4 препаратов
 Основные классы антигипертензивных препаратов • Диуретики (салуретики и антагонисты альдостерона) • Бета-адреноблокаторы • Антагонисты кальциевых каналов • Ингибиторы АПФ • Блокаторы I типа рецепторов к АТ-II • Альфа-адреноблокаторы • Альфа-бетаадреноблокаторы
Основные классы антигипертензивных препаратов • Диуретики (салуретики и антагонисты альдостерона) • Бета-адреноблокаторы • Антагонисты кальциевых каналов • Ингибиторы АПФ • Блокаторы I типа рецепторов к АТ-II • Альфа-адреноблокаторы • Альфа-бетаадреноблокаторы
 Диуретики • Салуретики (синонимы: канальциевые, петлевые) – фуросемид, гипотиазид, дихлотиазид, бринальдикс; • Антагонисты альдостерона (синоним: калийсберегающие) – верошпирон, альдактон, птерофен, триампур, триамтерен
Диуретики • Салуретики (синонимы: канальциевые, петлевые) – фуросемид, гипотиазид, дихлотиазид, бринальдикс; • Антагонисты альдостерона (синоним: калийсберегающие) – верошпирон, альдактон, птерофен, триампур, триамтерен
 Ингибиторы АПФ • Каптоприл (капотен) • Эналаприл (энап) • Лизиноприл (диротон)
Ингибиторы АПФ • Каптоприл (капотен) • Эналаприл (энап) • Лизиноприл (диротон)
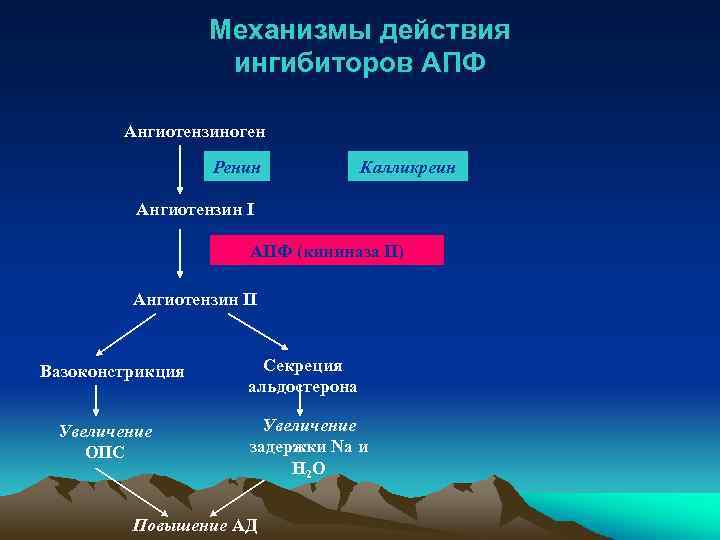 Механизмы действия ингибиторов АПФ Ангиотензиноген Ренин Калликреин Ангиотензин I АПФ (кининаза II) Ангиотензин II Вазоконстрикция Увеличение ОПС Секреция альдостерона Увеличение задержки Na и H 2 O Повышение АД
Механизмы действия ингибиторов АПФ Ангиотензиноген Ренин Калликреин Ангиотензин I АПФ (кининаза II) Ангиотензин II Вазоконстрикция Увеличение ОПС Секреция альдостерона Увеличение задержки Na и H 2 O Повышение АД
 Патогенетическая терапия • Глюкокортикоиды. Угнетение выработки антител, снижение порозности капилляров и уменьшение геморрагических явлений, подавление секреции альдостерона и возможное угнетение диуреза. • Цитостатические препараты. Угнетение иммуногенеза и подавление реакции антиген-антитело. Функция почек при их использовании не ухудшается , что позволяет применять при начальной стадии почечной недостаточности. • Антикоагулянты (гепарин). Принято считать, что они обладают противовоспалительным противосвертывающим и умеренным иммуносупрессивным действием.
Патогенетическая терапия • Глюкокортикоиды. Угнетение выработки антител, снижение порозности капилляров и уменьшение геморрагических явлений, подавление секреции альдостерона и возможное угнетение диуреза. • Цитостатические препараты. Угнетение иммуногенеза и подавление реакции антиген-антитело. Функция почек при их использовании не ухудшается , что позволяет применять при начальной стадии почечной недостаточности. • Антикоагулянты (гепарин). Принято считать, что они обладают противовоспалительным противосвертывающим и умеренным иммуносупрессивным действием.
 Противовоспалительная терапия • Нестероидные противовоспалительные препараты оказывают выраженное противовоспалительное действие, влияют на продукцию простагландинов, а также на отложения фибрина в базальной мембране. • Торможение миграции лейкоцитов, нарушая, таким образом, конечное звено иммунного поражения почек. • Противомалярийные препараты 4 -аминохолинового ряда (делагил) обладают способностью стабилизировать мембраны, уменьшая выход лизосомальных ферментов. Они тормозят синтез простагландинов и уменьшают агрегацию тромбоцитов, однако, но совершенно не эффективны при нефротическом синдроме и мало влияют на протеинурию.
Противовоспалительная терапия • Нестероидные противовоспалительные препараты оказывают выраженное противовоспалительное действие, влияют на продукцию простагландинов, а также на отложения фибрина в базальной мембране. • Торможение миграции лейкоцитов, нарушая, таким образом, конечное звено иммунного поражения почек. • Противомалярийные препараты 4 -аминохолинового ряда (делагил) обладают способностью стабилизировать мембраны, уменьшая выход лизосомальных ферментов. Они тормозят синтез простагландинов и уменьшают агрегацию тромбоцитов, однако, но совершенно не эффективны при нефротическом синдроме и мало влияют на протеинурию.


