гн лф2.ppt
- Количество слайдов: 64












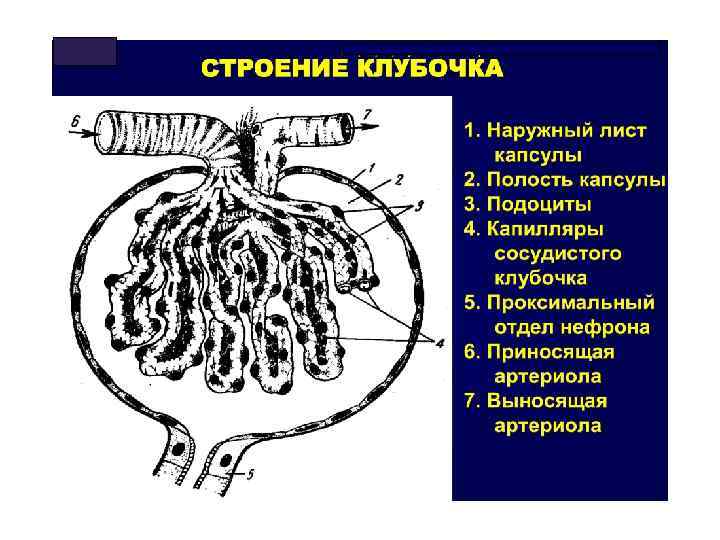
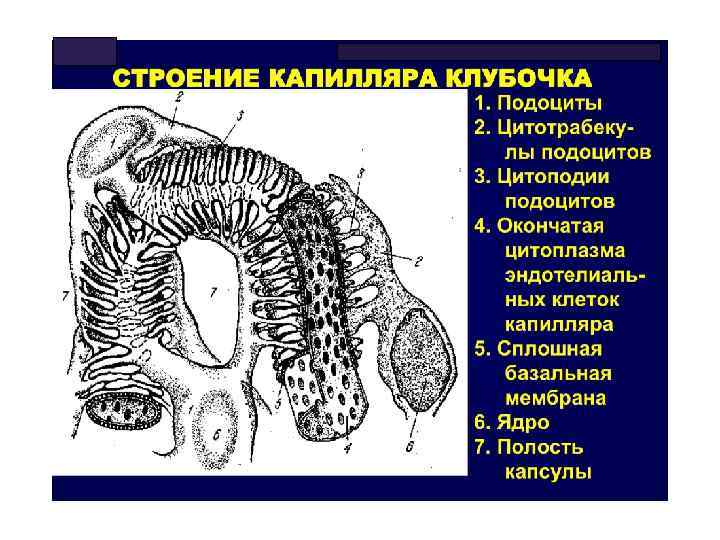

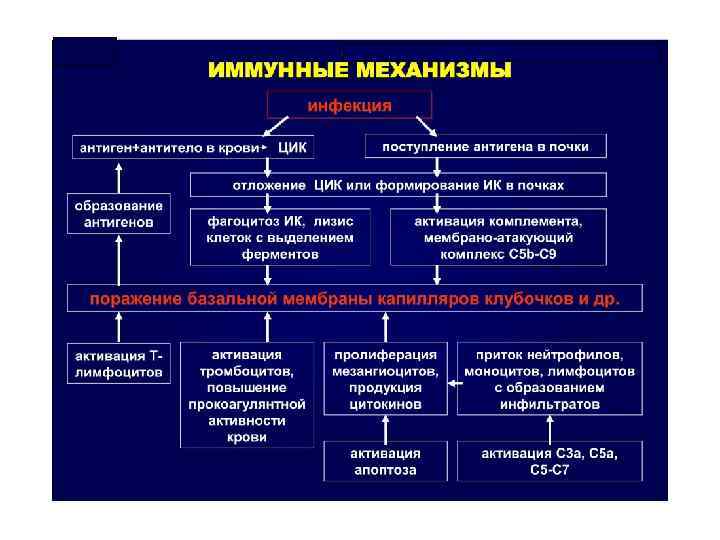
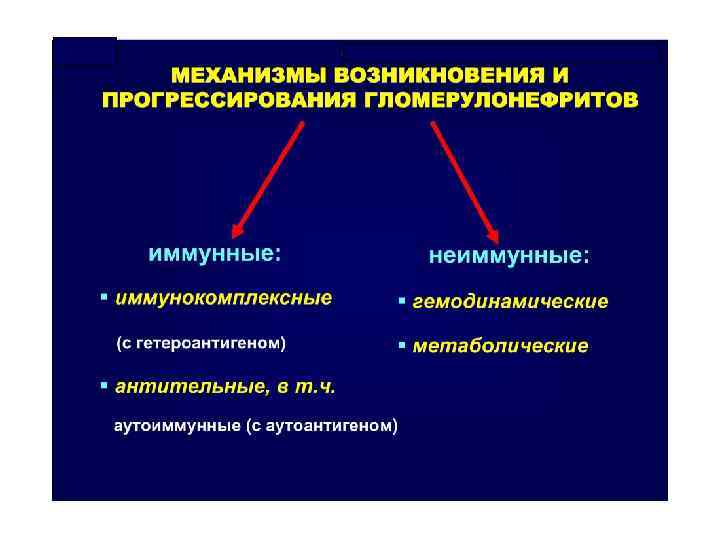

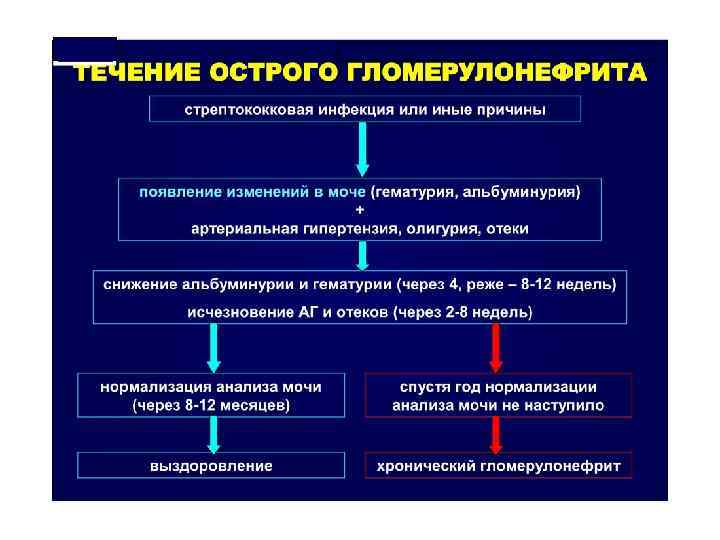
 ОСТРЫЙ ГЛОМЕРУЛОНЕФРИТ
ОСТРЫЙ ГЛОМЕРУЛОНЕФРИТ





 ЛЕЧЕНИЕ ОСТРОГО ГЛОМЕРУЛОНЕФРИТА (1) v ПОСТЕЛЬНЫЙ РЕЖИМ (СТРОГИЙ) 2 -4 НЕДЕЛИ v ДИЕТА • СОБЛЮДАЕТСЯ ДО ИСЧЕЗНОВЕНИЯ ВСЕХ ВНЕПОЧЕЧНЫХ СТМПТОМОВ И УЛУЧШЕНИЯ АНАЛИЗОВ МОЧИ • ОБЩЕЕ КОЛИЧЕСТВО ВЫПИТОЙ ЖИДКОСТИ НЕ ДОЛЖНО ПРЕВЫШАТЬ ДИУРЕЗ НА 300 МЛ • БЕЛОК -0, 5 -1 Г/КГ МАССЫ ТЕЛА • ОГРАНИЕЧЕНИЕ ПОВАРЕННОЙ СОЛИ 3 -5 Г В СУТКИ
ЛЕЧЕНИЕ ОСТРОГО ГЛОМЕРУЛОНЕФРИТА (1) v ПОСТЕЛЬНЫЙ РЕЖИМ (СТРОГИЙ) 2 -4 НЕДЕЛИ v ДИЕТА • СОБЛЮДАЕТСЯ ДО ИСЧЕЗНОВЕНИЯ ВСЕХ ВНЕПОЧЕЧНЫХ СТМПТОМОВ И УЛУЧШЕНИЯ АНАЛИЗОВ МОЧИ • ОБЩЕЕ КОЛИЧЕСТВО ВЫПИТОЙ ЖИДКОСТИ НЕ ДОЛЖНО ПРЕВЫШАТЬ ДИУРЕЗ НА 300 МЛ • БЕЛОК -0, 5 -1 Г/КГ МАССЫ ТЕЛА • ОГРАНИЕЧЕНИЕ ПОВАРЕННОЙ СОЛИ 3 -5 Г В СУТКИ




 ХРОНИЧЕСКИЙ ГЛОМЕРУЛОНЕФРИТ
ХРОНИЧЕСКИЙ ГЛОМЕРУЛОНЕФРИТ
 Нефротический синдром Распространенность – 1: 6000 детей Причины: иммунокомплексный нефрит первичный и при ДБСТ амилоидоз почек генетические болезни с нарушением нормальной продукции подоцитарных протеинов Идиопатический НС!
Нефротический синдром Распространенность – 1: 6000 детей Причины: иммунокомплексный нефрит первичный и при ДБСТ амилоидоз почек генетические болезни с нарушением нормальной продукции подоцитарных протеинов Идиопатический НС!
 Патогенез НС Дисфункция Т-лимфоцитов Циркулирующий фактор Повреждение щелевых диафрагм между малыми отростками подоцитов Потеря альбуминов через стенку капилляров клубочка Гистологически – ГН с минимальными изменениями
Патогенез НС Дисфункция Т-лимфоцитов Циркулирующий фактор Повреждение щелевых диафрагм между малыми отростками подоцитов Потеря альбуминов через стенку капилляров клубочка Гистологически – ГН с минимальными изменениями
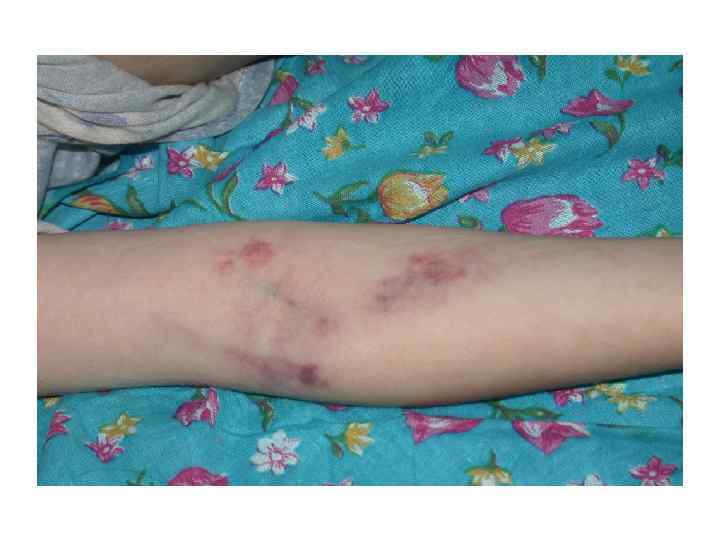
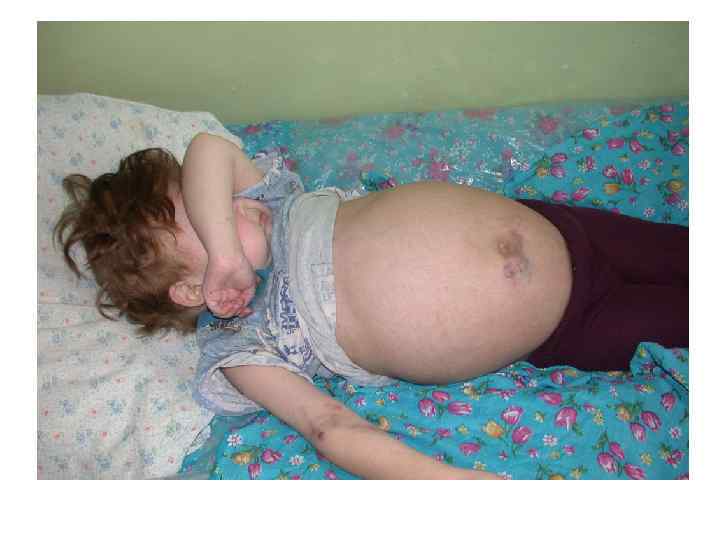
 НС: Клиника • Снижение диуреза, пенистая моча • Отеки лица, голеней, стоп, анасарка • Гиповолемия, гипоперфузия почек, азотемия • Гиперлипидемия • Иногда (редко)гематурия и гипертензия Механизм развития отеков: гипоальбуминемия→снижение онкотического давления плазмы →перемещение жидкости в ткани Механизм развития гиперлипидемии: гипоальбуминемия→нарушение печеночного метаболизма → повышение синтеза липидов
НС: Клиника • Снижение диуреза, пенистая моча • Отеки лица, голеней, стоп, анасарка • Гиповолемия, гипоперфузия почек, азотемия • Гиперлипидемия • Иногда (редко)гематурия и гипертензия Механизм развития отеков: гипоальбуминемия→снижение онкотического давления плазмы →перемещение жидкости в ткани Механизм развития гиперлипидемии: гипоальбуминемия→нарушение печеночного метаболизма → повышение синтеза липидов
 Стандартная терапия НС: преднизолон 2 мг/кг или 60 мг/м² поверхности тела продолжительностью 6 недель. Ремиссия протеинурии более чем у 90% детей. В зависимости от ответа на терапию выделяют следующие Варианты НС: • первично чувствительные • стероидозависимые (рецидив при снижении дозы или через 2 недели после ее отмены) • вторично резистентные (первичный ответ на КС и отсутствие эффекта при рецидиве) • позднечувствительные ( ремиссия в срок позднее 8 недель терапии КС) • постоянно резистентные ( отсутствие ремиссии на КС) • спонтанные ремиссии Часто рецидивирующие и стероидозависимые больные составляют до 2/3 заболевших
Стандартная терапия НС: преднизолон 2 мг/кг или 60 мг/м² поверхности тела продолжительностью 6 недель. Ремиссия протеинурии более чем у 90% детей. В зависимости от ответа на терапию выделяют следующие Варианты НС: • первично чувствительные • стероидозависимые (рецидив при снижении дозы или через 2 недели после ее отмены) • вторично резистентные (первичный ответ на КС и отсутствие эффекта при рецидиве) • позднечувствительные ( ремиссия в срок позднее 8 недель терапии КС) • постоянно резистентные ( отсутствие ремиссии на КС) • спонтанные ремиссии Часто рецидивирующие и стероидозависимые больные составляют до 2/3 заболевших
 НС: Лечение • КС – пульс терапия: до 30 мг/кг, не более 1000 мг на одно введение • Алкилирующие агенты. Циклофосфамид (ЦФ) и Хлорамбутил • Циклоспорин А (Цс. А) – антагонист калькинейрина, угнетает секрецию IL-2, моноклональную пролиферацию Т-лимфоцитов и синтез цитокинов. Вызывает спазм приводящей артериолы клубочков и снижение проницаемости ГБМ. Потенциально нефротоксичен • Новые иммуносупрессивные препараты. Такролимус – сходное с Цс. А действие и меньшая нефротоксичность. Микрофенолат мофетила – селективный иммуносупрессант, угнетающий пролиферацию лимфоцитов и моноцитов. Не нефротоксичен! Ритуксимаб –моноклональное антитело к CD 20 -лимфоцитам (возможности изучаются)
НС: Лечение • КС – пульс терапия: до 30 мг/кг, не более 1000 мг на одно введение • Алкилирующие агенты. Циклофосфамид (ЦФ) и Хлорамбутил • Циклоспорин А (Цс. А) – антагонист калькинейрина, угнетает секрецию IL-2, моноклональную пролиферацию Т-лимфоцитов и синтез цитокинов. Вызывает спазм приводящей артериолы клубочков и снижение проницаемости ГБМ. Потенциально нефротоксичен • Новые иммуносупрессивные препараты. Такролимус – сходное с Цс. А действие и меньшая нефротоксичность. Микрофенолат мофетила – селективный иммуносупрессант, угнетающий пролиферацию лимфоцитов и моноцитов. Не нефротоксичен! Ритуксимаб –моноклональное антитело к CD 20 -лимфоцитам (возможности изучаются)
 НС: Осложнения терапии • КС – синдром Иценко-Кушинга, остеопения, остеопороз, АГ, катаракта, язвенное поражение ЖКТ, задержка роста, психозы • Алкилирующие агенты. Депрессия кроветворения и цитопения, инфекционные осложнения, токсические поражения печени, цистит применении ЦФ, обратимая алопеция. Особо опасными на фоне ЦФ являются ветряная оспа и опоясывающий лишай. Отмена Препарата даже при контакте с больным!! • Циклоспорин А. Нефротоксичен, АГ, гиперкалиемия, гипертрихоз, гиперплазия десен, гиперлипидемия и гиперурикемия • Микофенолат мофетила. Гастроинтестинальные расстройства
НС: Осложнения терапии • КС – синдром Иценко-Кушинга, остеопения, остеопороз, АГ, катаракта, язвенное поражение ЖКТ, задержка роста, психозы • Алкилирующие агенты. Депрессия кроветворения и цитопения, инфекционные осложнения, токсические поражения печени, цистит применении ЦФ, обратимая алопеция. Особо опасными на фоне ЦФ являются ветряная оспа и опоясывающий лишай. Отмена Препарата даже при контакте с больным!! • Циклоспорин А. Нефротоксичен, АГ, гиперкалиемия, гипертрихоз, гиперплазия десен, гиперлипидемия и гиперурикемия • Микофенолат мофетила. Гастроинтестинальные расстройства

 Симптомы НС и их лечение: Отеки – задержка жидкости и недостаточность кровообращения Потеря альбуминов – гипо-, нормо- и гиперволемия Гиповолемия→активация РААС→усиление экскреции К и задержка Na. Этот феномен не проявляется при гипер- и нормоволемии. Формула Ван де Валле: UK/(UK+UNa), где UK-концентрация Калия, UNa – концентрация Na в моче. Значение >72% - недонаполнение или гиповолемия Лечение: 20% раствор альбумина 5 мл/кг 6% раствор гидроксиэтилкрахмала 10 мл/кг фуросемид – 1 - 4 мг/кг Косвенные признаки гиповолемии: низкое АД высокий Ht В отсутствии гиповолемии – фуросемид без активной инфузионной терапии. Ограничение натрия.
Симптомы НС и их лечение: Отеки – задержка жидкости и недостаточность кровообращения Потеря альбуминов – гипо-, нормо- и гиперволемия Гиповолемия→активация РААС→усиление экскреции К и задержка Na. Этот феномен не проявляется при гипер- и нормоволемии. Формула Ван де Валле: UK/(UK+UNa), где UK-концентрация Калия, UNa – концентрация Na в моче. Значение >72% - недонаполнение или гиповолемия Лечение: 20% раствор альбумина 5 мл/кг 6% раствор гидроксиэтилкрахмала 10 мл/кг фуросемид – 1 - 4 мг/кг Косвенные признаки гиповолемии: низкое АД высокий Ht В отсутствии гиповолемии – фуросемид без активной инфузионной терапии. Ограничение натрия.
 Симптомы НС и их лечение: Гиперкоагуляция - следствие гемоконцентрации, гиперфибриногенемии, потеря с мочой антитромбина III, угнетение фибринолиза Тромботические и тромбоэмболические осложнения: периферические тромбозы, тромбоз почечной вены, ТЭЛА Обездвиженность Лечение диуретиками Кортикостероды Фебрильные инфекции Фактор риска – альбумин менее 20 г/л Гепарин 100 мг/кг, дипиридомол 4 -5 мг/кг или аспирин 0, 2 мг/кг
Симптомы НС и их лечение: Гиперкоагуляция - следствие гемоконцентрации, гиперфибриногенемии, потеря с мочой антитромбина III, угнетение фибринолиза Тромботические и тромбоэмболические осложнения: периферические тромбозы, тромбоз почечной вены, ТЭЛА Обездвиженность Лечение диуретиками Кортикостероды Фебрильные инфекции Фактор риска – альбумин менее 20 г/л Гепарин 100 мг/кг, дипиридомол 4 -5 мг/кг или аспирин 0, 2 мг/кг
 Симптомы НС и их лечение: Инфекции Причины: потеря Ig с мочой, депрессия Т-клеточного звена, общие метаболические нарушения, применение иммуносупрессивных ЛП Профилактическое лечение АБ не рекомендуется В периоде ремиссии – плановая иммунизация убитыми вакцинами Вакцинация против пневмококка и гепатита В Гиперлипидемия Риск развития атеросклероза Профилактика: ограничение животных жиров Белково-энергетическая недостаточность Детям с НС рекомендован нормальный уровень потребления животного белка
Симптомы НС и их лечение: Инфекции Причины: потеря Ig с мочой, депрессия Т-клеточного звена, общие метаболические нарушения, применение иммуносупрессивных ЛП Профилактическое лечение АБ не рекомендуется В периоде ремиссии – плановая иммунизация убитыми вакцинами Вакцинация против пневмококка и гепатита В Гиперлипидемия Риск развития атеросклероза Профилактика: ограничение животных жиров Белково-энергетическая недостаточность Детям с НС рекомендован нормальный уровень потребления животного белка
 Стероидорезистентный НС Критерий: отсутствие ремиссии протеинурии после 8 недель лечения преднизолоном в дозе 2 мг/кг в день Основной морфологический вариант – Фокально-сегментарный гломерулосклероз (ФСГС) Варианты ФСГС: идиопатический (участие тех же факторов, что и при НС+локальное воздействие профибротических субстанций) вторичный (при инфекциях, ДБСТ, лимфопролиферативных заболеваниях, может быть стадией прогрессирования любой гломерулопатии) генетический Клиника: НС с постепенным или острым началом Течение и прогноз : развитие терминальной стадии ХПН в течение 10 лет примерно у 60% пациентов
Стероидорезистентный НС Критерий: отсутствие ремиссии протеинурии после 8 недель лечения преднизолоном в дозе 2 мг/кг в день Основной морфологический вариант – Фокально-сегментарный гломерулосклероз (ФСГС) Варианты ФСГС: идиопатический (участие тех же факторов, что и при НС+локальное воздействие профибротических субстанций) вторичный (при инфекциях, ДБСТ, лимфопролиферативных заболеваниях, может быть стадией прогрессирования любой гломерулопатии) генетический Клиника: НС с постепенным или острым началом Течение и прогноз : развитие терминальной стадии ХПН в течение 10 лет примерно у 60% пациентов
 Стероидорезистентный НС Предикторы длительного сохранения функции почек: достижение ремиссии полной или частичной При достижении ремиссии терминальная стадия ХПН развивается менее чем у 15% больных Особенности терапии • Иммуносупрессивная терапия • Удаление циркулирующих факторов • Блокада РААС
Стероидорезистентный НС Предикторы длительного сохранения функции почек: достижение ремиссии полной или частичной При достижении ремиссии терминальная стадия ХПН развивается менее чем у 15% больных Особенности терапии • Иммуносупрессивная терапия • Удаление циркулирующих факторов • Блокада РААС
 Семейный (генетический) нефротический синдром Генные мутации преимущественно рецессивного характера ведущие к нарушению биосинтеза и экспрессии белков, формирующих щелевую диафрагму между малыми отростками подоцитов, что ведет к их расплавлению и нарушению Наиболее изучены мутации NPHS 1(врожденный НС финского типа - нарушение синтеза нефрина) NPHS 2 (семейный аутосомно-рецессивный стероидорезистент. Ный НС – нарушение синтеза подоцина) Мутации гена WT-1
Семейный (генетический) нефротический синдром Генные мутации преимущественно рецессивного характера ведущие к нарушению биосинтеза и экспрессии белков, формирующих щелевую диафрагму между малыми отростками подоцитов, что ведет к их расплавлению и нарушению Наиболее изучены мутации NPHS 1(врожденный НС финского типа - нарушение синтеза нефрина) NPHS 2 (семейный аутосомно-рецессивный стероидорезистент. Ный НС – нарушение синтеза подоцина) Мутации гена WT-1
 Врожденный НС финского типа Мутация гена нефрина, расположенного на 19 й хромосоме Признаки НС присутствуют с рождения Непрерывное прогрессирующее течение Терминальная ХПН к 3 -4 годам Особенности терапии: восполнение потери белка с мочой путем инфузий альбумина и высокобелковой диеты фуросемид нефрэктомия в возрасте 6 месяцев с последующей трансплантацией
Врожденный НС финского типа Мутация гена нефрина, расположенного на 19 й хромосоме Признаки НС присутствуют с рождения Непрерывное прогрессирующее течение Терминальная ХПН к 3 -4 годам Особенности терапии: восполнение потери белка с мочой путем инфузий альбумина и высокобелковой диеты фуросемид нефрэктомия в возрасте 6 месяцев с последующей трансплантацией
 Врожденный стероидорезистентный НС NPHS 2 – ген подоцина, расположен на 1 й хромосоме. Известно Более 30 мутаций, приводящих к развитию НС R 138 Q-дебют НС на первом году жизни R 229 Q- НС в подростковом и взрослом периоде Фенотипических признаков не имеет Выявляется у 10 -20% больных при стероидорезистентном ФСГС Не чувствителен к иммуносупрессивной терапии!!! Лечение ингибиторами АПФ и блокатарами рецепторов АТ 1 Трансплантация почки
Врожденный стероидорезистентный НС NPHS 2 – ген подоцина, расположен на 1 й хромосоме. Известно Более 30 мутаций, приводящих к развитию НС R 138 Q-дебют НС на первом году жизни R 229 Q- НС в подростковом и взрослом периоде Фенотипических признаков не имеет Выявляется у 10 -20% больных при стероидорезистентном ФСГС Не чувствителен к иммуносупрессивной терапии!!! Лечение ингибиторами АПФ и блокатарами рецепторов АТ 1 Трансплантация почки
 Генетически детерминированный НС Мутация гена опухоли Вильмса WT 1, расположенного на 11 хромосоме (11 p 13). Ген кодирует ростовые и транскрипционные факторы, обеспечивая нефрогенез на эмбриональной стадии Клинически – синдром Denysw-Drash ( раннее начало и быстрое прогрессирование НС+опухоль Вильмса+мужской псевдогермафродитизм) Иммуносупрессивная терапия не показана Синдром Frasier – НС с более поздним дебютом и медленным прогрессированием + мужской псевдогермафродитизм Резистентен к стероидам и иммунодепрессантам Гонадэктомия и пластика с формированием женских фенотипических признаков
Генетически детерминированный НС Мутация гена опухоли Вильмса WT 1, расположенного на 11 хромосоме (11 p 13). Ген кодирует ростовые и транскрипционные факторы, обеспечивая нефрогенез на эмбриональной стадии Клинически – синдром Denysw-Drash ( раннее начало и быстрое прогрессирование НС+опухоль Вильмса+мужской псевдогермафродитизм) Иммуносупрессивная терапия не показана Синдром Frasier – НС с более поздним дебютом и медленным прогрессированием + мужской псевдогермафродитизм Резистентен к стероидам и иммунодепрессантам Гонадэктомия и пластика с формированием женских фенотипических признаков
 Резюме: • Нефротический синдром у детей обычно стероидочувствителен • Очень раннее начало и признаки дизморфизма требуют генетического обследования • Отсутствие ответа на стероиды требует биопсии почки • У части больных течение болезни осложняется частыми рецидивами и стеродозависимостью
Резюме: • Нефротический синдром у детей обычно стероидочувствителен • Очень раннее начало и признаки дизморфизма требуют генетического обследования • Отсутствие ответа на стероиды требует биопсии почки • У части больных течение болезни осложняется частыми рецидивами и стеродозависимостью
 Мембранопролиферативный (мезангиокапиллярный) ГН Гистологически – гломерулярная гиперцеллюлярность, расширение мезангиального матрикса, утолщение капиллярной стенки Выделяют • Первичный МПГН( 3 типа) • Вторичный МПГН Заболеваемость в экономически развитых странах – низкая в развивающихся – высокая Болеют дети старше 10 лет и подростки. Первичный - тип I – у 50% развивается НС, у 20%-макрогематурия, у остальных – умеренная протеинурия. У 1/3 в дебюте-гипертензия, у 1/3 ПН. Течение прогрессирующее с быстрым формированием ХПН Особенности терапии : длительное применение КС, мофетил Микфенолат, ритуксимаб
Мембранопролиферативный (мезангиокапиллярный) ГН Гистологически – гломерулярная гиперцеллюлярность, расширение мезангиального матрикса, утолщение капиллярной стенки Выделяют • Первичный МПГН( 3 типа) • Вторичный МПГН Заболеваемость в экономически развитых странах – низкая в развивающихся – высокая Болеют дети старше 10 лет и подростки. Первичный - тип I – у 50% развивается НС, у 20%-макрогематурия, у остальных – умеренная протеинурия. У 1/3 в дебюте-гипертензия, у 1/3 ПН. Течение прогрессирующее с быстрым формированием ХПН Особенности терапии : длительное применение КС, мофетил Микфенолат, ритуксимаб
 Болезнь плотных депозитов (МПГН тип II, Dense Deposit Disease) Редкая форма ГН, преимущественно детского и юношеского возраста Патогенез - бесконтрольная активация комплемента по альтернативному пути ( причина-неизвестна). Дефицит фактора «Н» . Клиника - протеинурия, гематурия ( нефритический синдром у 16 -38%, нефротический у 12 -55%) Экстраренальные проявления: изменения сетчатки глаза (появление характерных бляшек на сетчатке), парциальная липодистрофия (исчезновение подкожно-жировой клетчатки на верхней половине туловища) Диагноз: ГН, ↓ С 3 фракции комплемента, типичные экстраренальные признаки Гистологически: отложение электронно-плотного материала в ГБМ Лечение (особенности) Возмещение дефицита фактора «Н» путем вливания СЗП Плазмаферез Иммуносупрессивная терапия неэффективна Трансплантация – повтор заболевания в трансплантате Прогноз-неблагоприятный (ХПН через 9 лет)
Болезнь плотных депозитов (МПГН тип II, Dense Deposit Disease) Редкая форма ГН, преимущественно детского и юношеского возраста Патогенез - бесконтрольная активация комплемента по альтернативному пути ( причина-неизвестна). Дефицит фактора «Н» . Клиника - протеинурия, гематурия ( нефритический синдром у 16 -38%, нефротический у 12 -55%) Экстраренальные проявления: изменения сетчатки глаза (появление характерных бляшек на сетчатке), парциальная липодистрофия (исчезновение подкожно-жировой клетчатки на верхней половине туловища) Диагноз: ГН, ↓ С 3 фракции комплемента, типичные экстраренальные признаки Гистологически: отложение электронно-плотного материала в ГБМ Лечение (особенности) Возмещение дефицита фактора «Н» путем вливания СЗП Плазмаферез Иммуносупрессивная терапия неэффективна Трансплантация – повтор заболевания в трансплантате Прогноз-неблагоприятный (ХПН через 9 лет)
 Мембранозная нефропатия (МН) у детей встречается редко • Первичная • Вторичная - при аутоимунных (СКВ), инфекционных (гепатиты Аи. Б), опухолевых (нейробластома, опухоль Вильмса) заболеваниях Гистологически – субэпителиальная депозиция имунных комплексов поражение подоцитов Клиника: в 70% нефротический синдром, у остальных – протеинурия, прогресирующая в течение 1 -2 х лет до нефротического синдрома У 30 -40% -микрогематурия Терапия. У детей не изучена. Имеются данные об эффективности Цс. А Особенности течения. Спонтанные ремиссии и рецидивы. Десятилетняя выживаемость у 70%
Мембранозная нефропатия (МН) у детей встречается редко • Первичная • Вторичная - при аутоимунных (СКВ), инфекционных (гепатиты Аи. Б), опухолевых (нейробластома, опухоль Вильмса) заболеваниях Гистологически – субэпителиальная депозиция имунных комплексов поражение подоцитов Клиника: в 70% нефротический синдром, у остальных – протеинурия, прогресирующая в течение 1 -2 х лет до нефротического синдрома У 30 -40% -микрогематурия Терапия. У детей не изучена. Имеются данные об эффективности Цс. А Особенности течения. Спонтанные ремиссии и рецидивы. Десятилетняя выживаемость у 70%
 Иммуноглобулин А-нефропатия и нефрит Шенлейна-Геноха имеют схожую картину поражения почек с преимущественно мезангиальной пролиферацией и наличием иммуных комплексов, cодержащих Ig. A-нефропатия (болезнь Берже, 1968 г). Клиника. Эпизоды макрогематурии, сопровождающие респираторную инфекцию, появляющиеся через несколько часов от начала инфекции. Реже-микрогематурия и/или протеинурия. Редко-нефротический синдром Течение. Прогрессирование медленное. Фактор риска – протеин. Урия >1 г/1, 73 м³ Терапия. В случае отсутствия или минимального уровня белка – не нуждаются в специфической терапии. В случае протеинурии и/или гипертензии – ингибиторы АПФ Быстопрогрессирующее течение – пульс терапия+ЦФ
Иммуноглобулин А-нефропатия и нефрит Шенлейна-Геноха имеют схожую картину поражения почек с преимущественно мезангиальной пролиферацией и наличием иммуных комплексов, cодержащих Ig. A-нефропатия (болезнь Берже, 1968 г). Клиника. Эпизоды макрогематурии, сопровождающие респираторную инфекцию, появляющиеся через несколько часов от начала инфекции. Реже-микрогематурия и/или протеинурия. Редко-нефротический синдром Течение. Прогрессирование медленное. Фактор риска – протеин. Урия >1 г/1, 73 м³ Терапия. В случае отсутствия или минимального уровня белка – не нуждаются в специфической терапии. В случае протеинурии и/или гипертензии – ингибиторы АПФ Быстопрогрессирующее течение – пульс терапия+ЦФ
 Пурпура Шенлейна-Геноха – васкулит мелких сосудов Поражение почек в 25 -50% Системный вариант Ig. A нефропатии? Клиника: незначительна протеинурия с гематурией Диагностика: типичная клиническая картина васкулита+ГН Течение: благоприятное. У 1% прогрессирует до ХПН Лечение: Симптоматическое. При быстропрогрессирующем варианте – пульстерапия КС + ЦС
Пурпура Шенлейна-Геноха – васкулит мелких сосудов Поражение почек в 25 -50% Системный вариант Ig. A нефропатии? Клиника: незначительна протеинурия с гематурией Диагностика: типичная клиническая картина васкулита+ГН Течение: благоприятное. У 1% прогрессирует до ХПН Лечение: Симптоматическое. При быстропрогрессирующем варианте – пульстерапия КС + ЦС
 Быстропрогрессирующий гломерулонефрит (БПГН) Клинический термин для описания гломерулярного заболевания с протеинурией, эритроцитарными цилиндрами, которое сопровождается быстрой потерей почечной функции и ↑креатинина в течение дней или недель Чаще в подростковом возрасте и проявляется острым нефритическим синдромом Гистологически – формирование полулуний – круговые слои фибробластов, макрофагов и эпителиальных клеток в пределах почечного клубочка Естественное течение –т. ХПН и летальный исход в течение недель или месяцев При интенсивной терапии – т. ХПН у 50% детей
Быстропрогрессирующий гломерулонефрит (БПГН) Клинический термин для описания гломерулярного заболевания с протеинурией, эритроцитарными цилиндрами, которое сопровождается быстрой потерей почечной функции и ↑креатинина в течение дней или недель Чаще в подростковом возрасте и проявляется острым нефритическим синдромом Гистологически – формирование полулуний – круговые слои фибробластов, макрофагов и эпителиальных клеток в пределах почечного клубочка Естественное течение –т. ХПН и летальный исход в течение недель или месяцев При интенсивной терапии – т. ХПН у 50% детей
 ГЕМОЛИТИКО-УРЕМИЧЕСКИЙ СИНДРОМ одна из частых причин ОПН у детей • Гемолитическая анемия с наличием фрагментированных Эр • Тромбоцитопения • ОПН Формы: • Типичный (90 -95%), постдиарейный ГУС (Д+ГУС), вторичен по отношению к инфекции E. coli, продуцирующей шигатоксин • Атипичный (а. ГУС) – результат аномалии белков, регулирующих процесс активации комплемента
ГЕМОЛИТИКО-УРЕМИЧЕСКИЙ СИНДРОМ одна из частых причин ОПН у детей • Гемолитическая анемия с наличием фрагментированных Эр • Тромбоцитопения • ОПН Формы: • Типичный (90 -95%), постдиарейный ГУС (Д+ГУС), вторичен по отношению к инфекции E. coli, продуцирующей шигатоксин • Атипичный (а. ГУС) – результат аномалии белков, регулирующих процесс активации комплемента
 Постдиарейный ГУС Возраст от 6 мес до 3 х лет Частота 2 -3 случая на 10000 детей до 3 х лет Продромальная фаза : диарея, рвота, боль в животе. Манифестация ГУС через 6 (2 -14) дней Развернутая картина ГУС: • Гемолитическая анемия (Hb<80 г/л) • Тромбоцитопения (50000 -70000 тромбоцитов/мм³) • Лейкоцитоз более 20000/мм³ • ОПН с повышением креатинина и мочевины. 50% нуждаются в диализе • В моче – микро и макрогематурия, протеинурия • Гипергидратация, гипонатриемия, гиперволемия с АГ • Может быть обезвоженность из-за диареи и рвоты • Уровень сывороточного К сначала низкий из-за кишечных потерь, но быстро повышается
Постдиарейный ГУС Возраст от 6 мес до 3 х лет Частота 2 -3 случая на 10000 детей до 3 х лет Продромальная фаза : диарея, рвота, боль в животе. Манифестация ГУС через 6 (2 -14) дней Развернутая картина ГУС: • Гемолитическая анемия (Hb<80 г/л) • Тромбоцитопения (50000 -70000 тромбоцитов/мм³) • Лейкоцитоз более 20000/мм³ • ОПН с повышением креатинина и мочевины. 50% нуждаются в диализе • В моче – микро и макрогематурия, протеинурия • Гипергидратация, гипонатриемия, гиперволемия с АГ • Может быть обезвоженность из-за диареи и рвоты • Уровень сывороточного К сначала низкий из-за кишечных потерь, но быстро повышается
 Постдиарейный ГУС Экстраренальные осложнения: • Поражение ЦНС (основная причина смерти): судороги, стридор, Нарушение дыхания, корковая слепота, кома, децеребрация с вовлечением ствола головного мозга • Геморрагический колит, токсический мегаколон, инвагинация, перфорация толстой кишки • Поражение поджелудочной железы • Поражение печени • Осложнения со стороны сердца • Смертность 1 - 5% • У 10%детей через 4 месяца терминальная ХПН • У 25% остаточные изменения почек • У большей части через 20 -30 лет развивается терминальная ХПН
Постдиарейный ГУС Экстраренальные осложнения: • Поражение ЦНС (основная причина смерти): судороги, стридор, Нарушение дыхания, корковая слепота, кома, децеребрация с вовлечением ствола головного мозга • Геморрагический колит, токсический мегаколон, инвагинация, перфорация толстой кишки • Поражение поджелудочной железы • Поражение печени • Осложнения со стороны сердца • Смертность 1 - 5% • У 10%детей через 4 месяца терминальная ХПН • У 25% остаточные изменения почек • У большей части через 20 -30 лет развивается терминальная ХПН
 Лечение ребенка с Д+ГУС • Коррекция водно-электролитного баланса, АД (вазодилататоры, диализ), гиперкалиемии (ионообменные смолы, сальбутамол, диализ) • Питание через рот (через зонд). Парентеральное питание в случае продолжающейся рвоты, диареи, колита • Переливание компонентов крови: Эр-массу при уровне Hb<80 г/л • Диализ при наличии олигурии до развития осложнений!!!! Специфическая терапия Гепарин, тромболитики, антиагреганты, стероиды, СЗП не имеют доказанного эффекта В тяжелых случаях возможно проведение заменного переливания плазмы Трансплантация почки: риск развития ГУС в трансплантате отсутствует
Лечение ребенка с Д+ГУС • Коррекция водно-электролитного баланса, АД (вазодилататоры, диализ), гиперкалиемии (ионообменные смолы, сальбутамол, диализ) • Питание через рот (через зонд). Парентеральное питание в случае продолжающейся рвоты, диареи, колита • Переливание компонентов крови: Эр-массу при уровне Hb<80 г/л • Диализ при наличии олигурии до развития осложнений!!!! Специфическая терапия Гепарин, тромболитики, антиагреганты, стероиды, СЗП не имеют доказанного эффекта В тяжелых случаях возможно проведение заменного переливания плазмы Трансплантация почки: риск развития ГУС в трансплантате отсутствует
 ГУС в результате инфекции Shigella disenteriae тип 1 Основная причина ГУС в эндемичных регионах Протекает тяжелее, чем STEC ГУС В 20% - бактериемия с развитием септического шока и ДВС Смертность – 20 -40% У 40% развивается ХПН, которая в течение нескольких лет достигает терминальной стадии ГУС, вторичный по отношению к Str. Pneumoniae Пневмония или эмпиема или менингит у детей <2 х лет Смертность – 10% Терминальная ХПН – 10% Остаточные явления -20% Введение плазмы и неотмытых эритроцитов противопоказано Имеются отдельные сообщения об эффективности ЗПП с последующим замещением альбумином
ГУС в результате инфекции Shigella disenteriae тип 1 Основная причина ГУС в эндемичных регионах Протекает тяжелее, чем STEC ГУС В 20% - бактериемия с развитием септического шока и ДВС Смертность – 20 -40% У 40% развивается ХПН, которая в течение нескольких лет достигает терминальной стадии ГУС, вторичный по отношению к Str. Pneumoniae Пневмония или эмпиема или менингит у детей <2 х лет Смертность – 10% Терминальная ХПН – 10% Остаточные явления -20% Введение плазмы и неотмытых эритроцитов противопоказано Имеются отдельные сообщения об эффективности ЗПП с последующим замещением альбумином
 Атипичный ГУС Нет диареи или диарея недавно, но 1 признак из: • Возраст <6 мес • Начало исподволь • Рецидив ГУС • Подозрение на ранее перенесенный ГУС • Необъяснимая анемия ранее • Посттрансплантационный ГУС • Семейные случаи ГУС в различное время Причина – нарушение регуляции системы комплемента Клиническая манифестация ГУСа • в любом возрасте (особенности генотипа) • Провоцирующие факторы –инфекции (ВДП, лихорадка, гастроэнтериты) • Семейный характер (его отсутствие не исключает а. ГУС) • Клиническая картина – неблагоприятный прогноз. Терминальная ХПН у 50% в течение первого года. Поражение ЦНС у 20% больных
Атипичный ГУС Нет диареи или диарея недавно, но 1 признак из: • Возраст <6 мес • Начало исподволь • Рецидив ГУС • Подозрение на ранее перенесенный ГУС • Необъяснимая анемия ранее • Посттрансплантационный ГУС • Семейные случаи ГУС в различное время Причина – нарушение регуляции системы комплемента Клиническая манифестация ГУСа • в любом возрасте (особенности генотипа) • Провоцирующие факторы –инфекции (ВДП, лихорадка, гастроэнтериты) • Семейный характер (его отсутствие не исключает а. ГУС) • Клиническая картина – неблагоприятный прогноз. Терминальная ХПН у 50% в течение первого года. Поражение ЦНС у 20% больных
 Лечение атипичного ГУСа Введение СЗП Рекомендации 2008 -2009 гг. по плазмотерапии при а. ГУС Когда необходимо начинать плазмотерапию? • Как можно раньше ( в течение 24 ч от начала) • Как только состояние пациента позволит (АД, гиперволемия, водно-солевой баланс, анемия) Выбор варианта и объем? • ЗПП: 1, 5 объема плазмы (60 -75 мл/кг) с замещением СЗП • Если проведение ЗПП невозможно, ввести СЗП 10 -20 мл/кг (при нормальном АД и сердечной функции) Какова частота в течение первого месяца? • Ежедневно в течение 5 дней • 5 сеансов в неделю в течение 2 х недель • 3 сеанса в неделю в течение следующих 2 х недель
Лечение атипичного ГУСа Введение СЗП Рекомендации 2008 -2009 гг. по плазмотерапии при а. ГУС Когда необходимо начинать плазмотерапию? • Как можно раньше ( в течение 24 ч от начала) • Как только состояние пациента позволит (АД, гиперволемия, водно-солевой баланс, анемия) Выбор варианта и объем? • ЗПП: 1, 5 объема плазмы (60 -75 мл/кг) с замещением СЗП • Если проведение ЗПП невозможно, ввести СЗП 10 -20 мл/кг (при нормальном АД и сердечной функции) Какова частота в течение первого месяца? • Ежедневно в течение 5 дней • 5 сеансов в неделю в течение 2 х недель • 3 сеанса в неделю в течение следующих 2 х недель
 Лечение атипичного ГУСа (продолжение) В каких случаях возможно отказаться от плазмотерапии или рано прекратить ее? • Мутация МСР (нециркулирующий протеин, закрепленный на поверхности клеток) – ЗПП проводится во время активности ГУС, но не превентивно Какова частота по окончании первого месяца? • Эмпирически попытаться найти пороговую дозу (ЗПП или инфузии СЗП) и интервал для каждого пациента Профилактика инфекций Трансплантация почки при а. ГУС Риск возврата при а. ГУС у пациентов с мутациями CFH>80%, CFI и C 3 >50% Перспективы Человеческие моноклональные антитела, блокирующие систему комплемента (Eculizumab) и C 5 фракцию. Результаты клинических испытаний - обнадеживающие
Лечение атипичного ГУСа (продолжение) В каких случаях возможно отказаться от плазмотерапии или рано прекратить ее? • Мутация МСР (нециркулирующий протеин, закрепленный на поверхности клеток) – ЗПП проводится во время активности ГУС, но не превентивно Какова частота по окончании первого месяца? • Эмпирически попытаться найти пороговую дозу (ЗПП или инфузии СЗП) и интервал для каждого пациента Профилактика инфекций Трансплантация почки при а. ГУС Риск возврата при а. ГУС у пациентов с мутациями CFH>80%, CFI и C 3 >50% Перспективы Человеческие моноклональные антитела, блокирующие систему комплемента (Eculizumab) и C 5 фракцию. Результаты клинических испытаний - обнадеживающие


