Острые коронарные синдромы Инфаркт миокарда и нестабильная стенокардия


Острые коронарные синдромы Инфаркт миокарда и нестабильная стенокардия

Сокращения ОКС – острые коронарные синдромы ИСА – инфаркт-связанная коронарная артерия ТФ – тканевой фактор ББ – бета-блокаторы ТЛТ – тромболитическая терапия ЛКА – ствол левой коронарной артерии ПКА – правая коронарная артерия ПМЖВ – передняя межжелудочковая ветвь ОВ – огибающая ветвь ЗМЖВ – задняя межжелудочковая ветвь
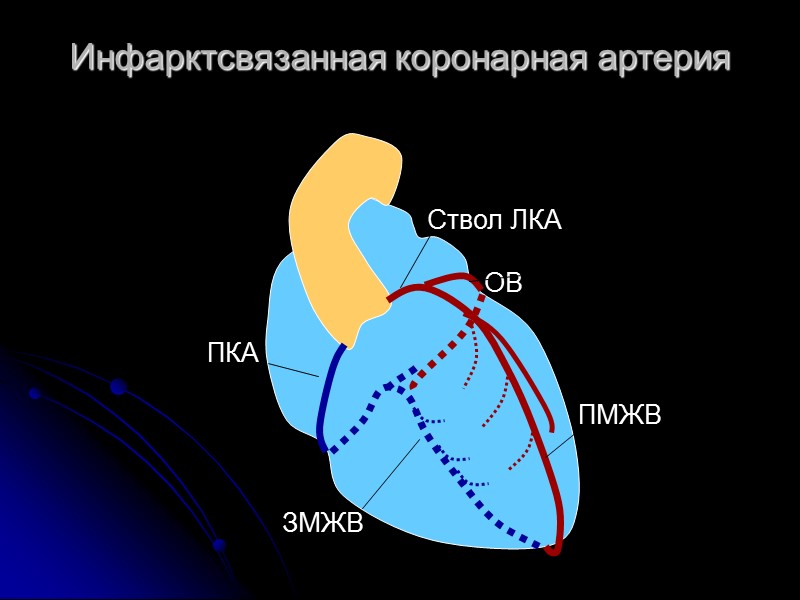
Инфарктсвязанная коронарная артерия ПКА Ствол ЛКА ОВ ПМЖВ ЗМЖВ

Статистические данные Ежегодно в России более 700 000 человек переносят ИМ Смертность при ИМ в течение 1-го месяца 30%, половина этих смертей развивается в течение 1-го часа ИМ (ФЖ) Госпитальная смертность при ИМ 8-10% Госпитальная смертность за последние 30 лет снизилась с 30% до 10% (БИТ, реперфузия (ТЛ/ЧКВ), аспирин, ББ и ИАПФ). Основная задержка для оказания помощи происходит из-за поздней обращаемости пациентов

Определение ОКС ОКС – это состояния, сопровождающиеся острой ишемией и/или некрозом миокарда вследствие внезапного снижения доставки кислорода миокарду К ОКС относят ИМ c подъемом ST (с Q), ИМ без Q и НС ИМ – это некроз миокарда вследствие длительной ишемии (более 20 мин) (достоверные критерии ИМ – патологический зубец Q и повышение б/х маркеров некроза)
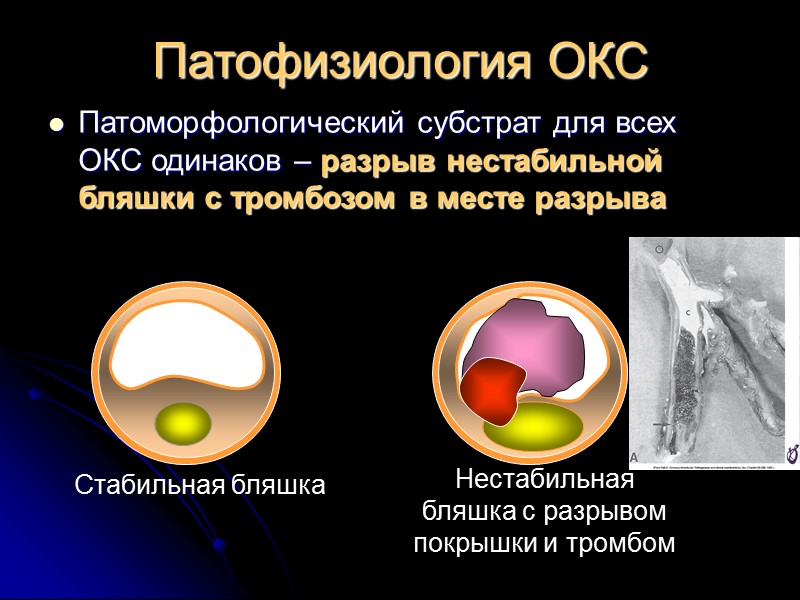
Патофизиология ОКС Патоморфологический субстрат для всех ОКС одинаков – разрыв нестабильной бляшки с тромбозом в месте разрыва Стабильная бляшка Нестабильная бляшка с разрывом покрышки и тромбом
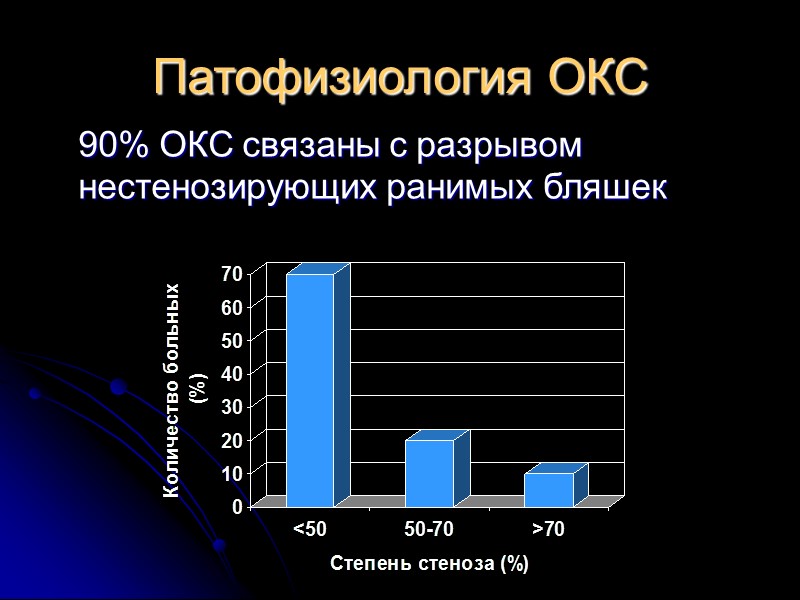
Патофизиология ОКС 90% ОКС связаны с разрывом нестенозирующих ранимых бляшек

Причины разрыва бляшки: воздействие химических факторов (воспаление) механическое изнашивание покрышки действие триггеров (↑ ЧСС, ↑ АД, увеличение сократимости). Наиболее уязвимы бляшки в ПМЖВ (значительное сжатие и растяжение ПМЖВ во время сердечного цикла). Риск разрывов бляшки снижается при применении ББ, статинов, ИАПФ.

Выраженность и продолжительность тромбоза КА определяют тип ОКС Персистирующая полная окклюзия КА → ИМ с ↑ ST (с Q) Разрешение окклюзии в течение 1 часа или неполная окклюзия → ИМ без ↑ ST (без Q)
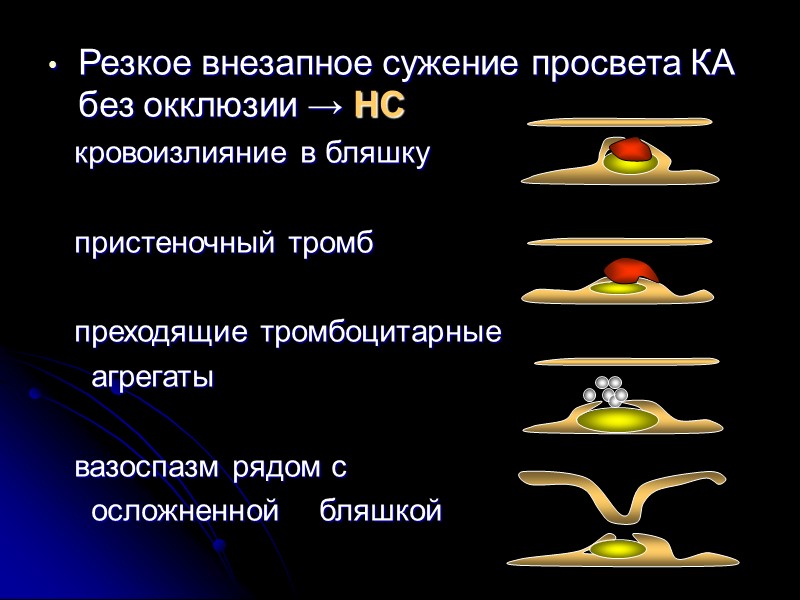
Резкое внезапное сужение просвета КА без окклюзии → НС кровоизлияние в бляшку пристеночный тромб преходящие тромбоцитарные агрегаты вазоспазм рядом с осложненной бляшкой
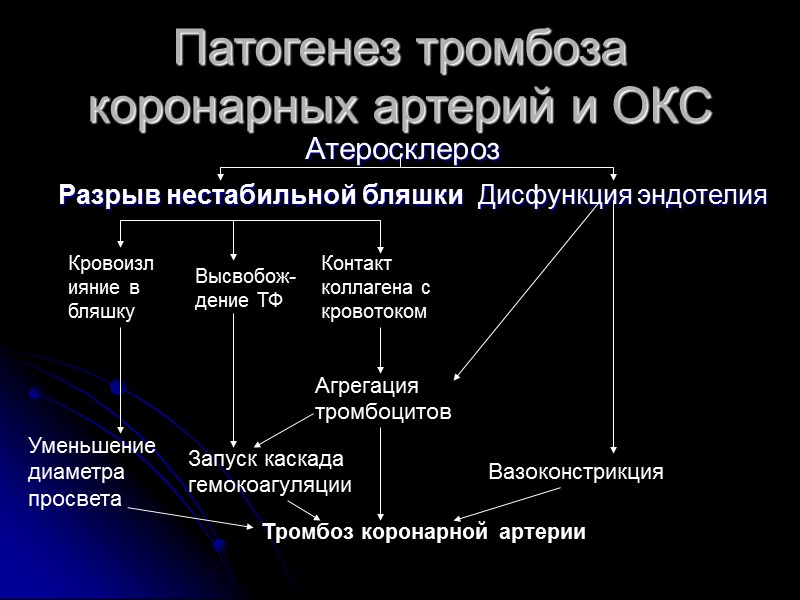
Патогенез тромбоза коронарных артерий и ОКС Атеросклероз Разрыв нестабильной бляшки Дисфункция эндотелия Высвобож-дение ТФ Контакт коллагена с кровотоком Кровоизлияние в бляшку Агрегация тромбоцитов Запуск каскада гемокоагуляции Уменьшение диаметра просвета Вазоконстрикция Тромбоз коронарной артерии
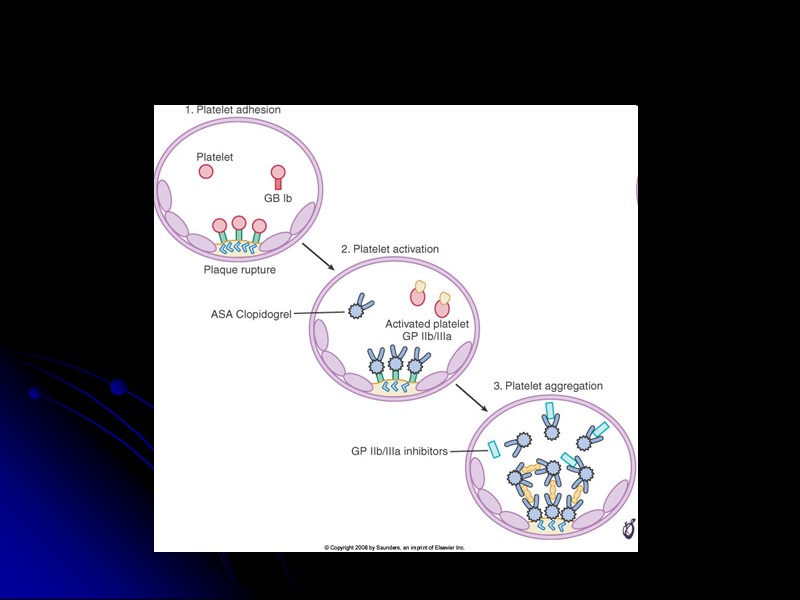
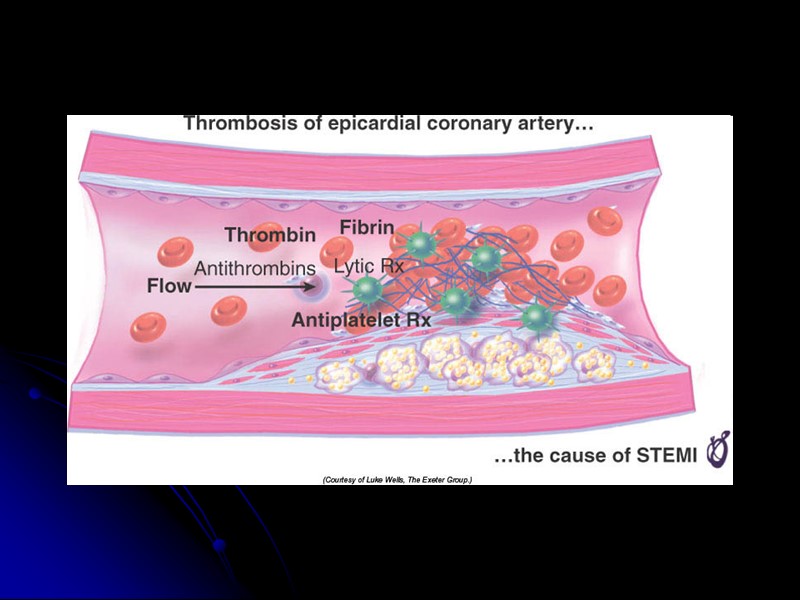

Протромботическое состояние Тромбоциты Коагуляционный гемостаз Ингибиторы фибринолиза Ингибиторы агрегации Тр Антикоагулянты Фибринолиз (ТАП и плазминоген)
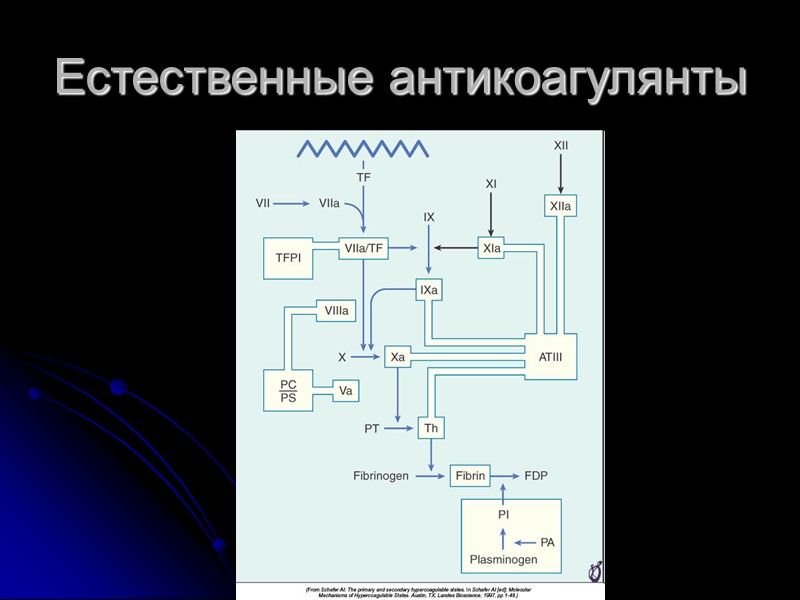
Естественные антикоагулянты
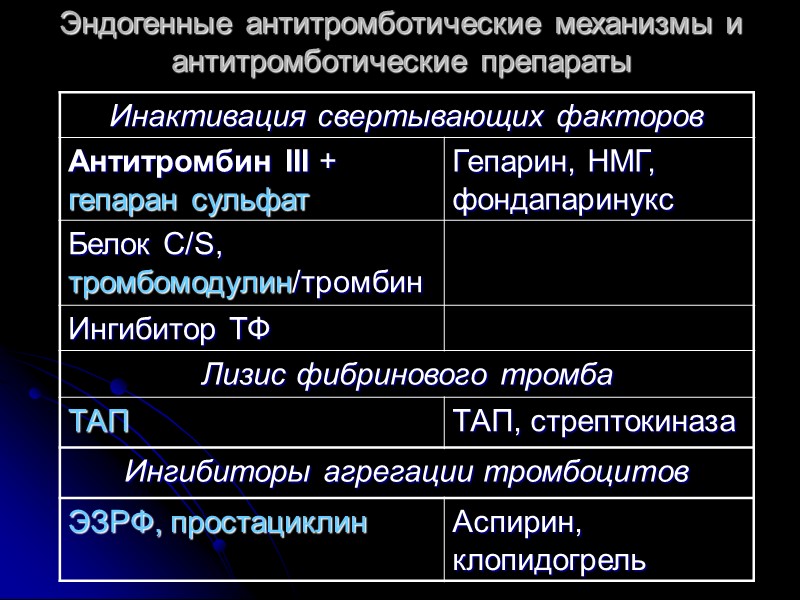
Эндогенные антитромботические механизмы и антитромботические препараты

Атеротромбоз Тромбоз коронарной атерии определяется разрывом АСБ и протромботическим состоянием гемостаза Только 1 разрыв АСБ из 7 осложняется формированием тромба

Размеры ИМ определяются: уровнем тромбоза ИСА длительностью окклюзии ИСА 1 час – погибает 30% зоны риска 6 часов – 90% зоны риска 12 часов – 100% зоны риска выраженностью коллатерального кровотока потребностью миокарда в кислороде
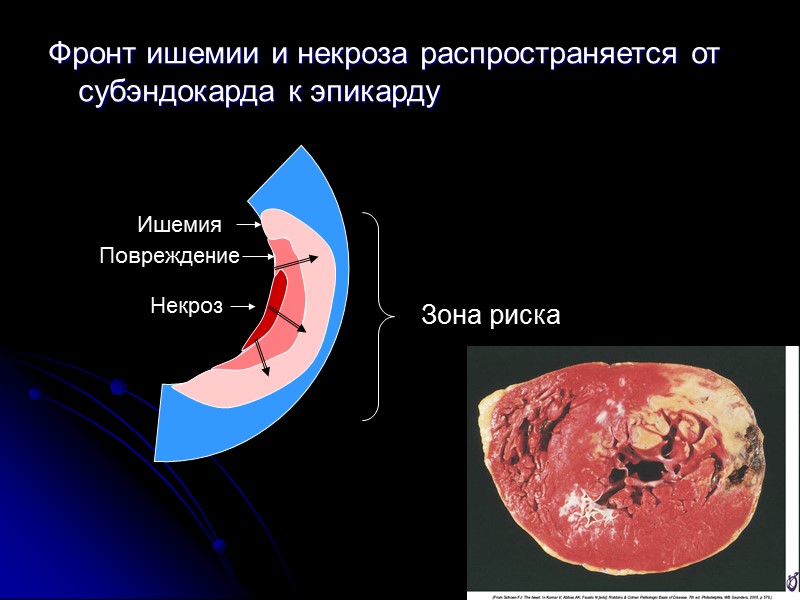
Фронт ишемии и некроза распространяется от субэндокарда к эпикарду Некроз Повреждение Ишемия Зона риска
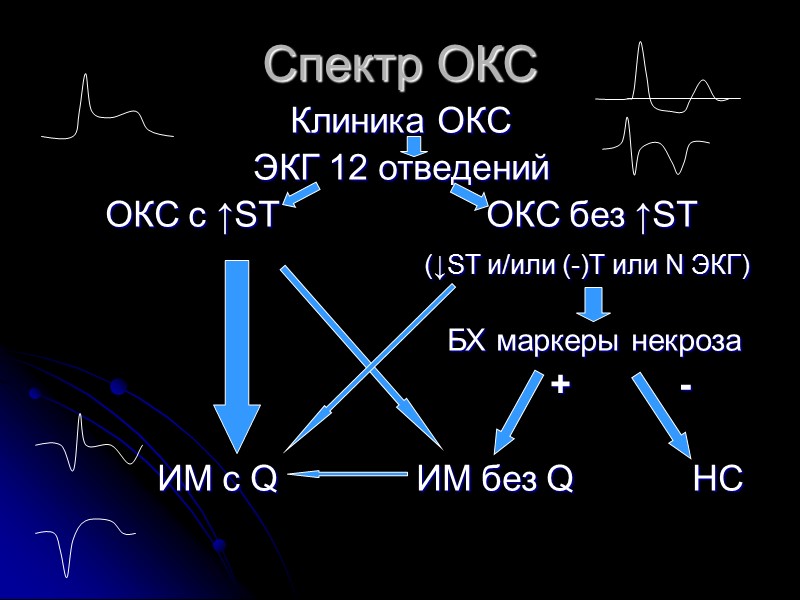
Спектр ОКС Клиника ОКС ЭКГ 12 отведений ОКС с ↑ST ОКС без ↑ST (↓ST и/или (-)Т или N ЭКГ) БХ маркеры некроза + - ИМ с Q ИМ без Q НС

Синдром острой коронарной недостаточности включает: типичную клинику признаки ишемии/некроза на ЭКГ повышение активности биохимических маркеров некроза миокарда (при ИМ)

Клинические симптомы ИМ У 50% ИМ внезапно у 50% продром в виде НС Чаще ИМ развивается в ранние утренние часы Большинство ИМ развивается в покое или при обычной нагрузке. Провоцирующие факторы выявляются у 10-15% пациентов Началом ИМ считают появление приступа ишемической боли в груди, не купируемой с/л НГ

Клинические симптомы ИМ Инфарктная боль по характеру напоминает стенокардию, но превышает ее по интенсивности и имеет более широкую иррадиацию (в шею, н. челюсть и л. руку). Боль в груди при ИМ длительная (> 20 мин), не купируется нитратами и не проходит в покое, если появилась на нагрузке У большинства пациентов есть сопутствующие симптомы активации вегетативной НС: чувство страха, потливость и сердцебиение (СНС), тошнота, рвота, слабость (ПСНС) Другие сопутствующие симптомы: одышка, удушье, перебои, головокружение, синкопе

Болевой синдром при ИМ Типичная загрудинная боль - 50% больных с ИМ Атипичный болевой синдром - 20-30% Безболевое течение ИМ у 20-30%

Физикальное обследование при ОКС Нет физикальных признаков, специфичных для ОКС Могут выявляться симптомы осложнений ОКС: Холодные липкие кожные покровы (периферическая вазоконстрикция из-за низкого СВ) Крепитация, влажные хрипы в легких (ОЛЖН) Перебои, неритмичность тонов или тахикардия (при НРС) Ритм галопа, систолический шум митральной регургитации

Классификация ОСН при ИМ (Killip) I класс – нет признаков ОСН II класс – ритм галопа (III тон), хрипы в нижних отделах легких III класс – отек легких IV класс – кардиогенный шок Эта классификация используется для оценки ОЛЖН при ИМ в острую фазу и позволяет оценивать прогноз (летальность 6, 17, 38 и 81%, соответственно)

Классификация НС Прогрессирующая стенокардия (в течение последнего месяца появление тяжелых приступов стенокардии уровня III-IV ФК) Впервые возникшая тяжелая стенокардия (уровня III-IV ФК в предшествующий месяц) Стенокардия покоя Острая (приступы стенокардии покоя в период менее 48 часов) Подострая (приступы стенокардии покоя в предшествующий месяц) Ранняя постинфарктная стенокардия (в течение 14 суток после ИМ) Вазоспастическая стенокардия

ЭКГ при ОКС
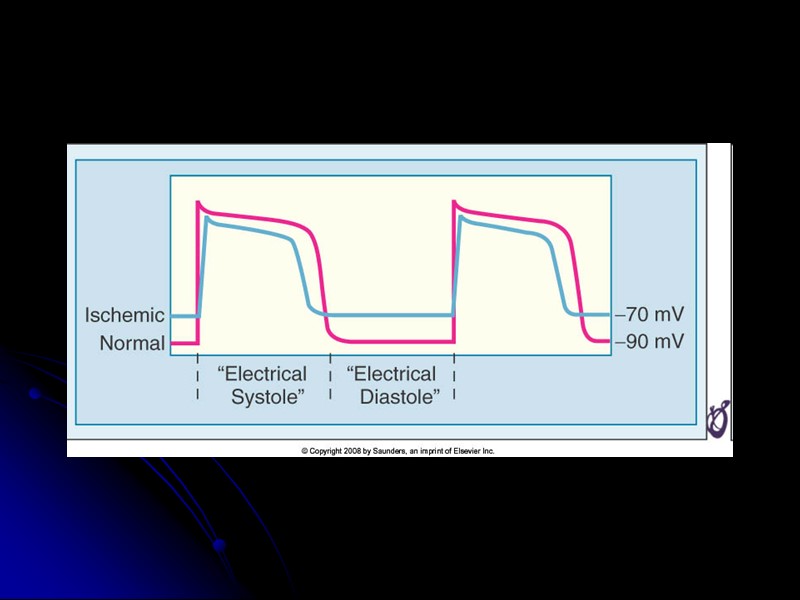
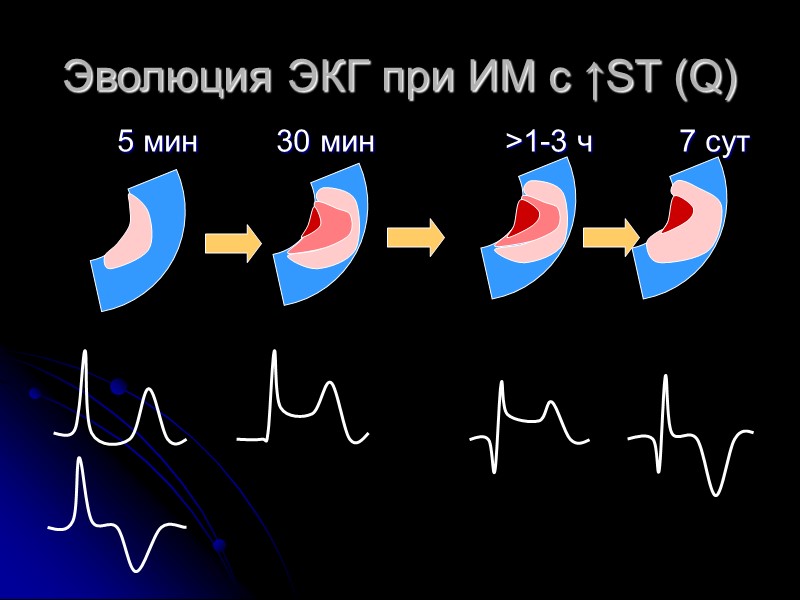
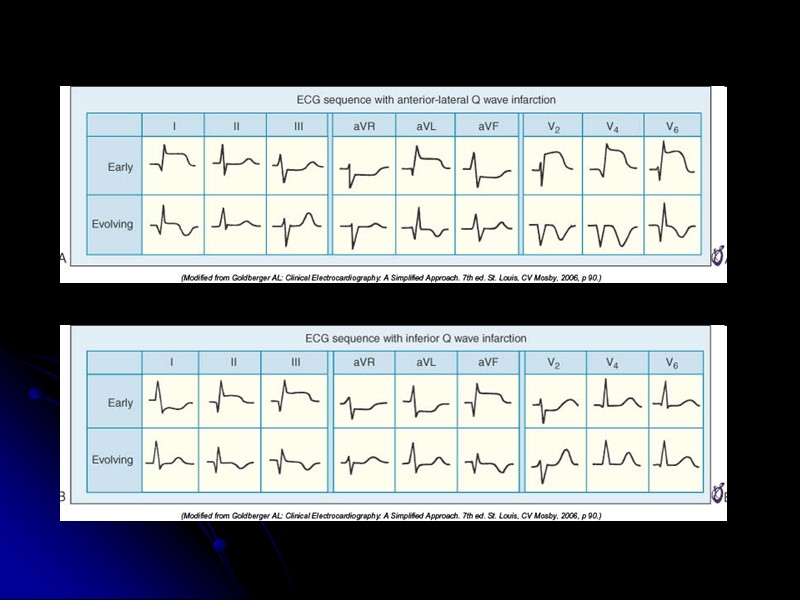
Эволюция ЭКГ при ИМ с ↑ST (Q) 5 мин 30 мин >1-3 ч 7 сут

ЭКГ при ИМ с подъемом сегмента ST (c Q) Стадии ИМ с подъемом ST (с Q) Острейшая стадия (до 3 часов) Подъем сегмента ST более 1 мм c (+) Т (монофазная кривая) Острая стадия (до 7 суток) Патологические зубцы Q (нарастают к 1-2-м суткам) Подъем сегмента ST уменьшается (в зависимости от ТЛ) Появляются глубокие (-) T Подострая стадия (до 28 суток) Сегмент ST на изолинии Зубец Т постепенно становится менее отрицательным Зубцы Q сохраняются
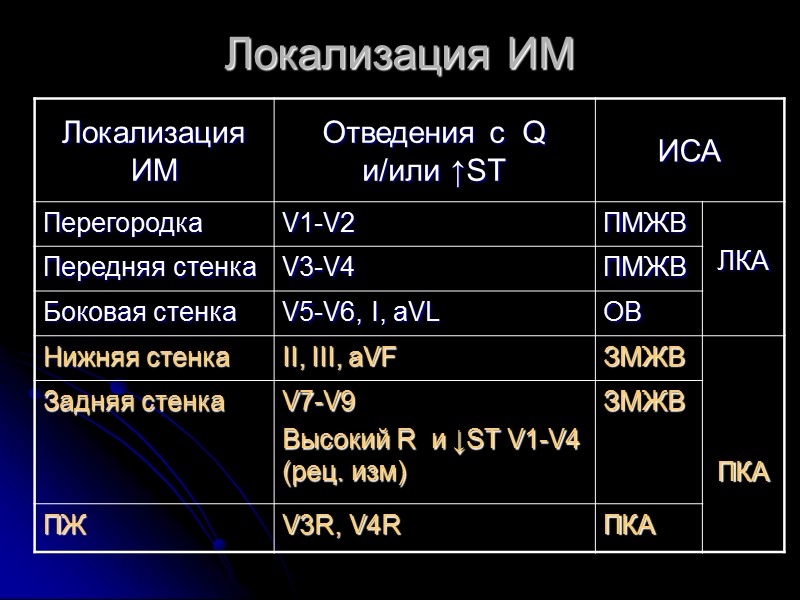
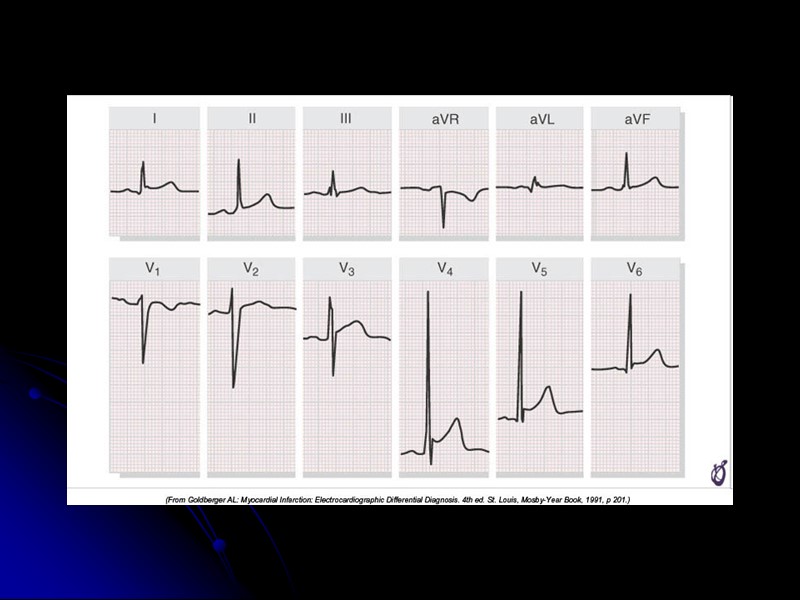
Локализация ИМ
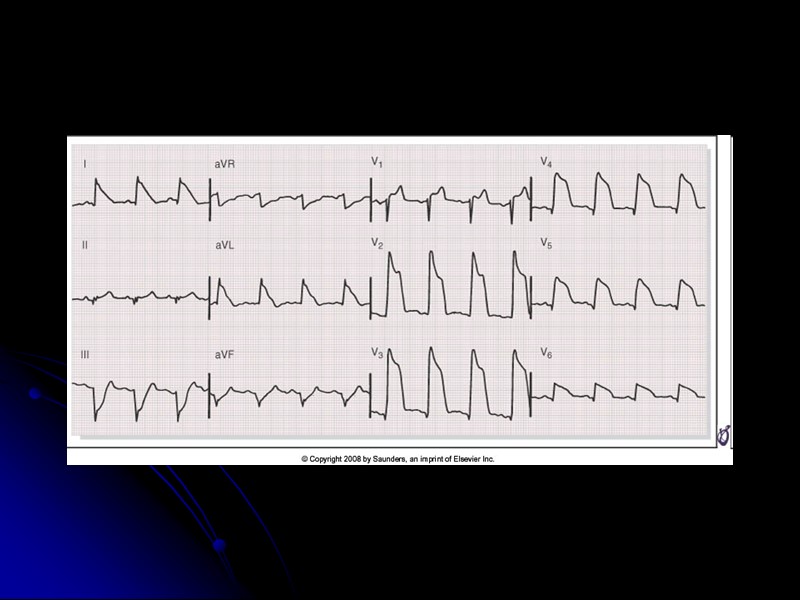
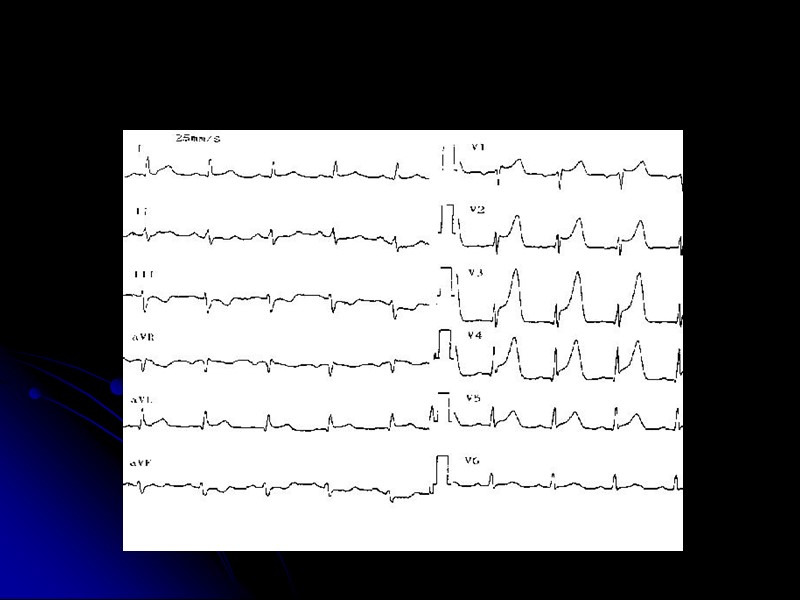
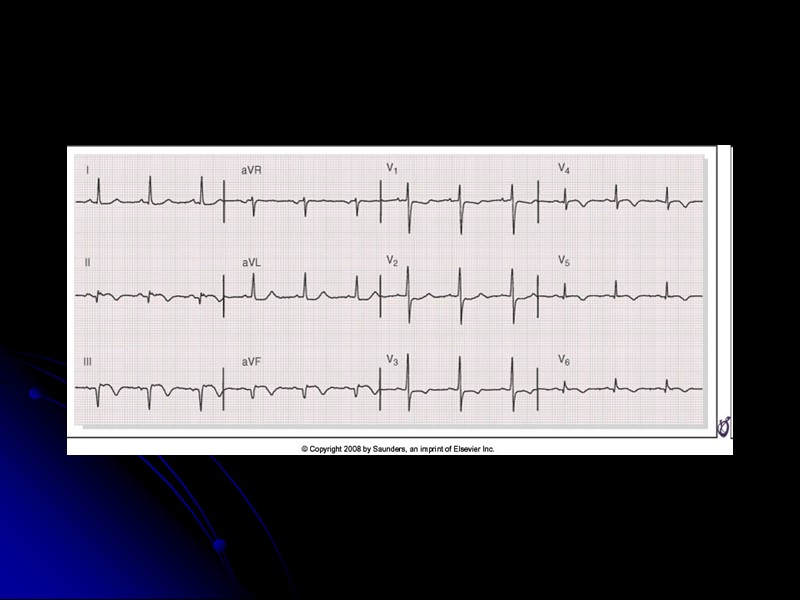
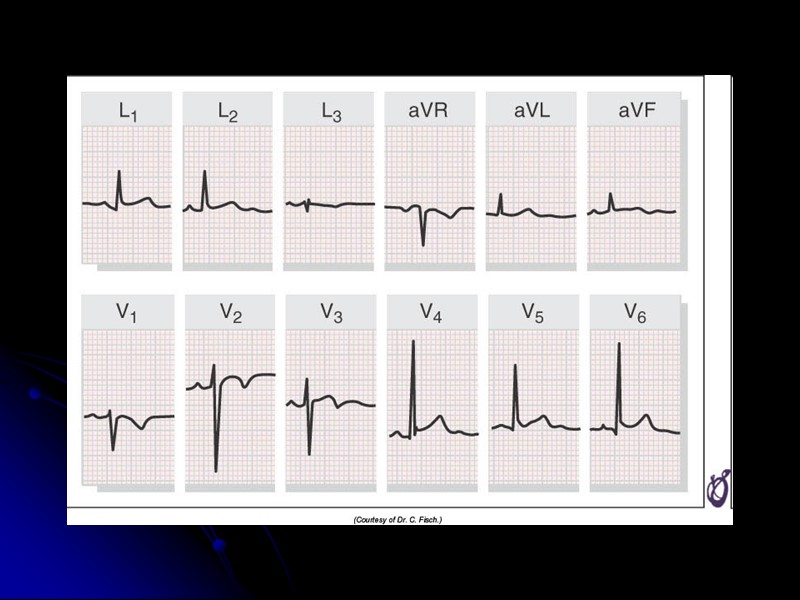

ЭКГ при ОКС без подъема сегмента ST У части больных ЭКГ может оставаться нормальной, что не исключает ИМ Чаще в этой группе больных наблюдается ишемическая депрессия сегмента ST более 1 мм и/или инверсия зубца T
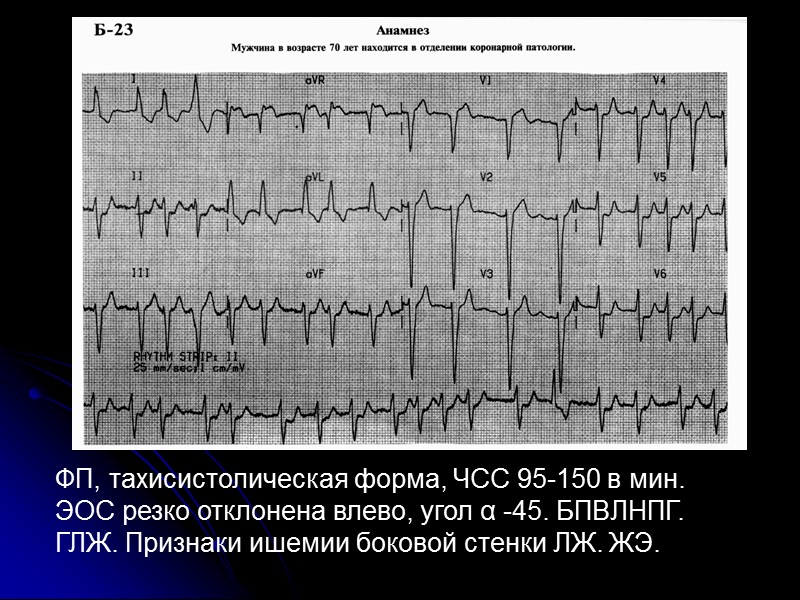
ФП, тахисистолическая форма, ЧСС 95-150 в мин. ЭОС резко отклонена влево, угол α -45. БПВЛНПГ. ГЛЖ. Признаки ишемии боковой стенки ЛЖ. ЖЭ.
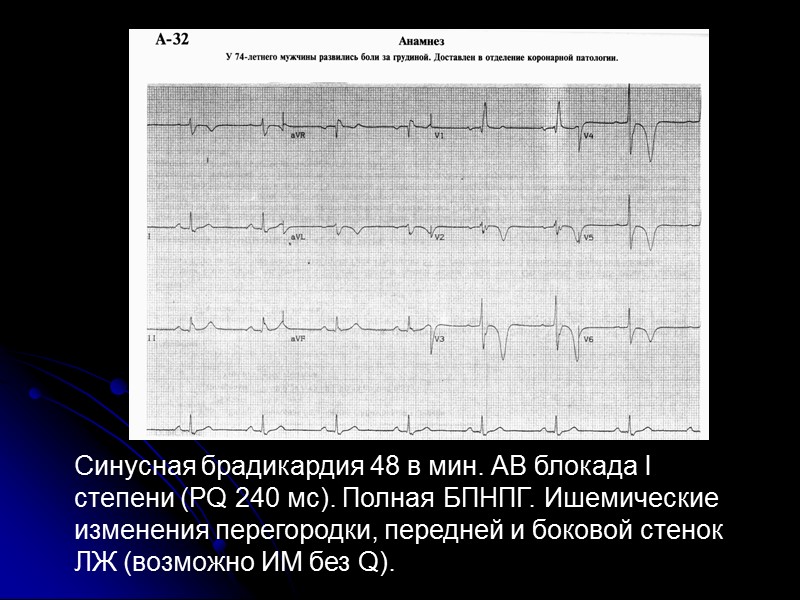
Синусная брадикардия 48 в мин. АВ блокада I степени (PQ 240 мс). Полная БПНПГ. Ишемические изменения перегородки, передней и боковой стенок ЛЖ (возможно ИМ без Q).

Биохимические маркеры Для диагностики ИМ используются специфичные и чувствительные маркеры – тропонины и МВ-КФК Определение БХ маркеров проводится при поступлении и повторно в течение 6-12 часов, если первый результат был отрицательный, а также после любого эпизода сильной боли в грудной клетки
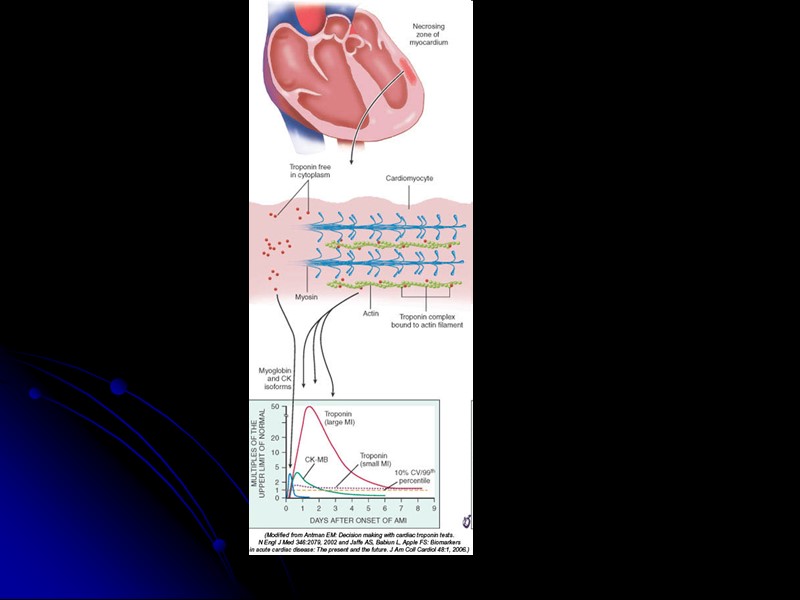

Биохимические маркеры ИМ

Критерии диагноза ИМ (ESC/ACC 2007) Повышение активности биохимических маркеров некроза миокарда (тропонины или MB-КФК) в сочетании с 1 или более признаков Типичная клиника Патологические зубцы Q на ЭКГ Ишемические изменения ЭКГ (смещение сегмента ST)

Решение о госпитализации и выбор тактики раннего лечения принимаются на основании клиники и ЭКГ-изменений, до получения результатов бх маркеров.

Другие исследования при ОКС ОАК Электролиты КЩС, газы крови Коагулограмма (МНО, АПТВ, ФГ) Креатинин, глюкоза, АСТ, АЛТ Липидный профиль (в первые сутки!) Повторно маркеры некроза после каждого затяжного эпизода боли в груди

ЭКГ и ЭКГ при каждом эпизоде боли в груди ЭхоКГ Стресс-тесты перед выпиской у стабильных больных Коронароангиография

Цели догоспитального этапа при ИМ с подъемом ST (АСС/АНА 2004) Пациент 5 мин после возникновения симптомов Вызов 1 мин Приезд СП 8 мин Начало ТЛ до 30 мин

Раннее обращение пациента при возникновении симптомов Раннее обращение пациентов увеличивает процент больных, у которых ФЖ развивается в присутствии персонала СП Ранняя реперфузия ИСА наиболее эффективна для спасения жизнеспособного миокарда зоны риска и снижения смертности

Факторы, влияющие на задержку обращения за помощью Развитие приступа дома Обращение в поликлинику Меньшая интенсивность боли Опыт перенесенного ИМ не ассоциируется с уменьшением задержки за помощью при повторном инфаркте

Как улучшить ситуацию? Обучение пациентов с ИБС, эквивалентами ИБС и высоким риском фатальных осложнений ССЗ у лиц без ИБС распознаванию симптомов ОКС и мерам неотложной помощи при развитии сердечного приступа Обучение родственников пациентов основам СЛР Обучение широких слоев населения (СМИ, стенды, брошюры, памятки)

Проводимые в США и Европе учебные “кампании” СМИ для населения по распознаванию симптомов сердечного приступа и мерах неотложной помощи не дали ожидаемых результатов. Предполагают, что причина – акцент на внезапность развития сердечного приступа, а у большинства больных с ИМ боль возникала постепенно

Стратегии терапии при ОКС
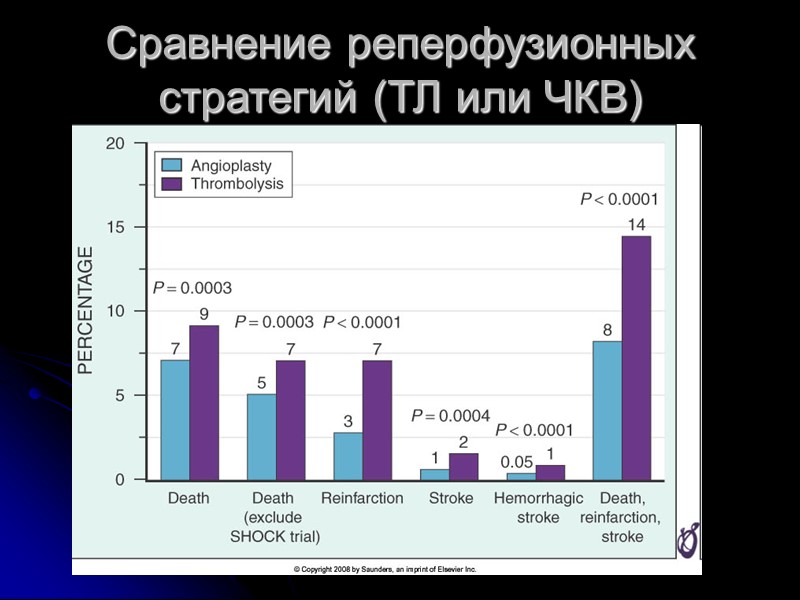
Сравнение реперфузионных стратегий (ТЛ или ЧКВ)

Лечение пациентов с ОКС с подъемом ST (ИМ с Q) Госпитализация в отделение неотложной помощи Догоспитальный этап: Купирование боли: НГ с/л 0,5 мг через 5 мин (до 3 таблеток), морфин в/в Аспирин 325-500 мг разжевать Начало ТЛТ Ранний госпитальный этап Купирование боли Реперфузионная терапия (ТЛТ, ЧКВ) Рутинная профилактическая терапия ИМ Лечение осложнений ИМ Поздний госпитальный этап Вторичная профилактика ИМ Реабилитация Оценка риска осложнений

Купирование боли Нитроглицерин с/л Наркотические анальгетики Морфин в/в 4-8 мг и далее по 2 мг через 5-минутные интервалы, если боль не купировалась Бета-блокаторы в/в или нитраты в/в, если боль не купирована опиатами

Тромболитическая терапия при ИМ с подъемом ST Цели Восстановление проходимости ИСА как можно раньше и спасение жизнеспособного миокарда зоны риска Снижение смертности при ИМ Предотвращение последующего неблагоприятного ремоделирования ЛЖ и снижение риска развития ЗСН
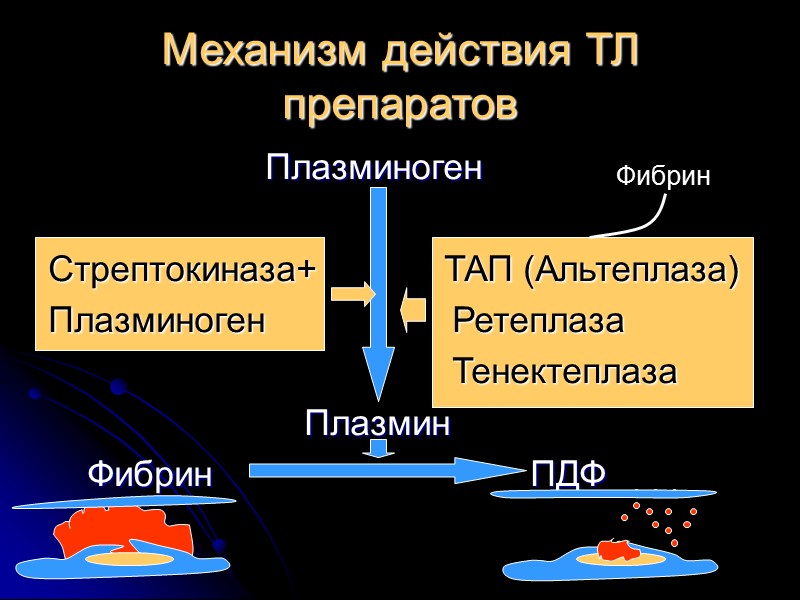
Механизм действия ТЛ препаратов Плазминоген Стрептокиназа+ ТАП (Альтеплаза) Плазминоген Ретеплаза Тенектеплаза Плазмин Фибрин ПДФ Фибрин

Условия для проведения ТЛТ Клиника ИМ Стойкая элевация сегмента ST в 2 и более смежных отведениях ≥ 1 мм или недавно появившаяся БЛНП Менее 12 часов от начала симптомов Отсутствие противопоказаний (высокий риск геморрагических осложнений и инсульта)

Гепарин Цель - поддержание проходимости ИСА после ТЛ ТАП (может не использоваться после СК) в/в болюс 60 ед/кг (максимально 4000 ед) Далее в/в инфузия 12 ед/кг 24-48 часов (максимально 1000 ед/ч) с достижением удлинения АПТВ до 50-70 с Мониторирование АПТВ Если ТЛТ не проводится по причине отсутствия ТЛ препарата – введение гепарина обязательно

Рутинная профилактическая терапия при ИМ (профилактика ранних осложнений ИМ) Аспирин 150-325 мг всем пациентам как можно раньше при отсутствии противопоказаний Противопоказания гиперчувствительность к аспирину кровоточащая пептическая язва тяжелая печеночная недостаточность)

Бета-блокаторы Бета-блокаторы перорально всем пациентам с 1-х суток при отсутствии абсолютных противопоказаний. В/в использование бета-блокаторов при тахикардии (без СН), гипертензии и ишемической боли, не купируемой опиатами Дозы ББ для перорального приема : Метопролол 100-200 мг/сут Бисопролол 5-10 мг/сут Дозы ББ подбираются до замедления ЧСС до 50-60 в мин

ИАПФ ИАПФ назначаются всем пациентам с 1-х суток при отсутствии противопоказаний Наибольшая польза ИАПФ у пациентов высокого риска (сниженная ФВ, СН в острую фазу) Дозы Лизиноприл 5 мг 10 мг 1 раз в сут Каптоприл 6,25 мг 3 12,5 мг 3 раза Эналаприл 2,5-5 мг 2 10 мг 2 раза

Нитраты Нитраты при ИМ применяются в/в при рецидиве ишемии, ОЛЖН и плохо контролируемой гипертензии Дозы: стартовая доза в/в НГ 10-20 мкг/мин с повышением дозы на 5-10 мг/мин через 5-10 мин под контролем АД Противопоказания: гипотония и брадикардия

Вторичная профилактика Отказ от курения Гипохолестеринемическая диета Статины (должны назначаться рано!) Контроль гликемии при СД Контроль АД при АГ ИАПФ ББ (липофильные – метопролол, бисопролол?, карведилол) Аспирин 75-150 мг/сут

Лечение больных с ОКСБПST Антитромботическая терапия Антиишемическая терапия Вторичная профилактика Оценка риска (при высоком риске осложнений – КАГ и реваскуляризация)

Антитромботическая терапия Антитромбоцитарные препараты Аспирин (ингибирует ЦОГ-1 и блокирует образование ТхА2) 150-325 мг/сут + Клопидогрель (антагонист АДФ-рецепторов) 300 мг 1-е сут, далее 75 мг/сут + Гепарины (кофакторы антитромбина III) Нефракционированный гепарин 2-5 сут (АПТВ) или Низкомолекулярные гепарины 2-8 cут

Антиишемическая терапия Бета-блокаторы – всем пациентам при отсутствии противопоказаний Нитраты – для контроля боли/ишемии Антагонисты кальция – при противопоказаниях к ББ (Д или В) или недостаточной эффективности ББ и нитратов АК не улучшают прогноз АК эффективны при вазоспастической стенокардии Противопоказания: СН, АВ блокады
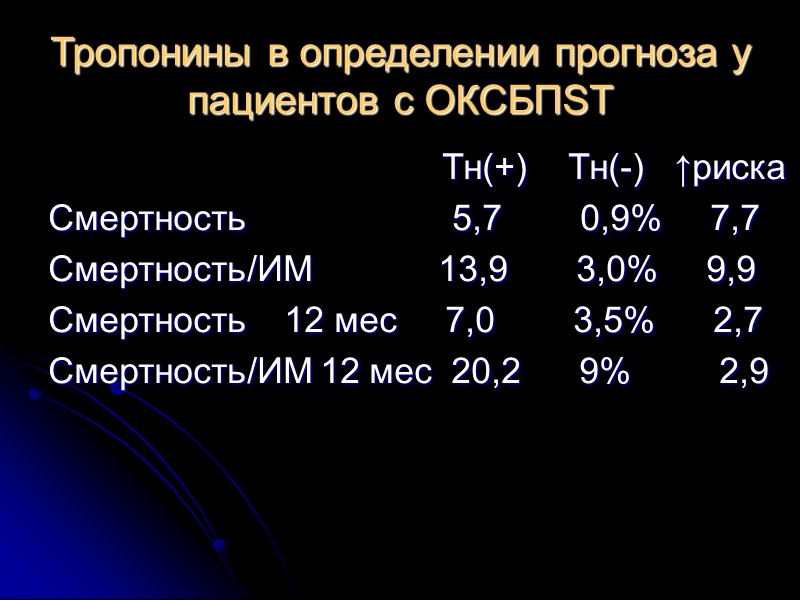
Тропонины в определении прогноза у пациентов с ОКСБПST Тн(+) Тн(-) ↑риска Смертность 5,7 0,9% 7,7 Смертность/ИМ 13,9 3,0% 9,9 Смертность 12 мес 7,0 3,5% 2,7 Смертность/ИМ 12 мес 20,2 9% 2,9
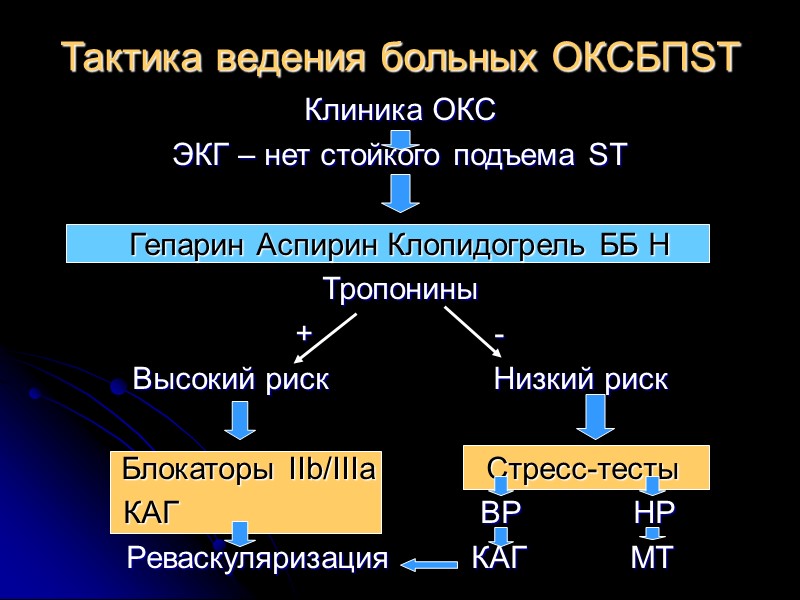
Тактика ведения больных ОКСБПST Клиника ОКС ЭКГ – нет стойкого подъема ST Гепарин Аспирин Клопидогрель ББ Н Тропонины + - Высокий риск Низкий риск Блокаторы IIb/IIIa Стресс-тесты КАГ ВР НР Реваскуляризация КАГ МТ

Дальнейшее ведение больных с ОКСБПST (вторичная профилактика) Агрессивная модификация ФР Аспирин 75-100 мг пожизненно, Клопидогрель 75 мг 9 мес Бета-блокаторы Статины ИАПФ

Рекомендации по обучению пациентов раннему распознаванию и действиям при ИМ (АСС/АНА 2004) Пациенты, принимающие нитроглицерин, инструктируются, что для купирования боли в груди принимается только одна доза сублингвального нитроглицерина. Если дискомфорт или боль в груди не проходят или усиливаются в течение 5 минут после приема 1 дозы сублингвального НГ необходимо вызвать бригаду скорой помощи

Оценка риска при ИМ Критерии высокого риска Клинические Ранняя постинфарктная стенокардия Множественные ФР ССЗ Предшествующий ИМ Инструментальные (оценка функции ЛЖ, ишемии и толерантности к нагрузкам) ФВ<35% На стресс-тесте зона ишемии >50% жизнеспособного миокарда Такие пациенты направляются на КАГ и реваскуляризацию

Пациенты низкого риска (ФВ>50%, зона ишемии < 20%) далее могут получать только медикаментозную терапию. Пациенты со средним риском (ФВ 35-50%, зона ишемии 20-50%) направляются на КАГ и реваскуляризацию, если приступы стенокардии плохо контролируются медикаментозной терапией
29412-oks_2011.ppt
- Количество слайдов: 77

