ОСНОВНЫЕ ПРИНЦИПЫ ДИАГНОСТИКИ, ЛЕЧЕНИЯ И ПРОФИЛАКТИКИ ЗЛОКАЧЕСТВЕННЫХ






















































лекция_злокачественные_опухоли_гениталий.ppt
- Количество слайдов: 54
 ОСНОВНЫЕ ПРИНЦИПЫ ДИАГНОСТИКИ, ЛЕЧЕНИЯ И ПРОФИЛАКТИКИ ЗЛОКАЧЕСТВЕННЫХ ОПУХОЛЕЙ ГЕНИТАЛИЙ Доцент кафедры акушерства и гинекологии № 2 БГМУ Зайнуллина Р. М.
ОСНОВНЫЕ ПРИНЦИПЫ ДИАГНОСТИКИ, ЛЕЧЕНИЯ И ПРОФИЛАКТИКИ ЗЛОКАЧЕСТВЕННЫХ ОПУХОЛЕЙ ГЕНИТАЛИЙ Доцент кафедры акушерства и гинекологии № 2 БГМУ Зайнуллина Р. М.
 Статистика заболеваемости распространенность злокачественных новообразований населения России в 2011 г – 2043, 9 на 100000, что выше уровня 2001 г – на 40% МЖ – 57, 379 ТМ - 19, 602 РЯ - 12, 667 выявленных случаев.
Статистика заболеваемости распространенность злокачественных новообразований населения России в 2011 г – 2043, 9 на 100000, что выше уровня 2001 г – на 40% МЖ – 57, 379 ТМ - 19, 602 РЯ - 12, 667 выявленных случаев.
 ФАКТОРЫ РИСКА СЕКСУАЛЬНОЕ И РЕПРОДУКТИВНОЕ ПОВЕДЕНИЕ ИЗЫТОЧНАЯ МАССА ТЕЛА; ФИЗИЧЕСКАЯ АКТИВНОСТЬ; ОСОБЕННОСТИ ПИТАНИЯ; КУРЕНИЕ; ГЕНЕТИЧЕСКАЯ ПРЕДРАСПОЛОЖЕННОСТЬ; ПРОФЕССИОНАЛЬНЫЕ ФАКТОРЫ; ПСИХОЭМОЦИОНАЛЬНЫЙ СТРЕСС.
ФАКТОРЫ РИСКА СЕКСУАЛЬНОЕ И РЕПРОДУКТИВНОЕ ПОВЕДЕНИЕ ИЗЫТОЧНАЯ МАССА ТЕЛА; ФИЗИЧЕСКАЯ АКТИВНОСТЬ; ОСОБЕННОСТИ ПИТАНИЯ; КУРЕНИЕ; ГЕНЕТИЧЕСКАЯ ПРЕДРАСПОЛОЖЕННОСТЬ; ПРОФЕССИОНАЛЬНЫЕ ФАКТОРЫ; ПСИХОЭМОЦИОНАЛЬНЫЙ СТРЕСС.
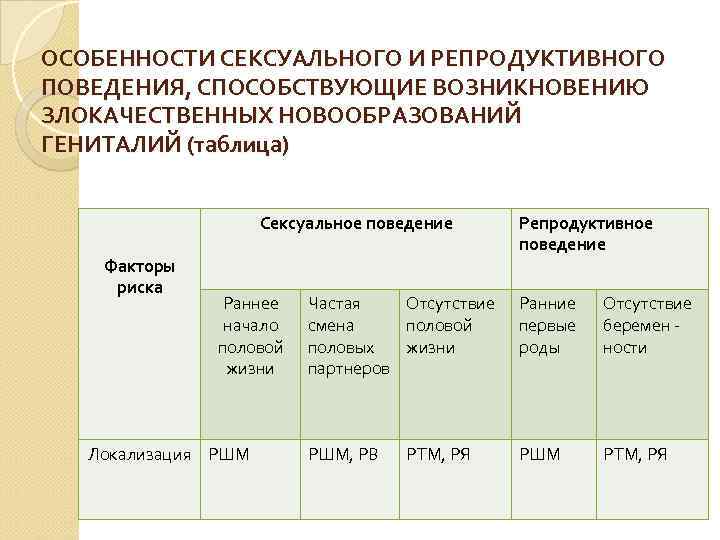
 ОСОБЕННОСТИ СЕКСУАЛЬНОГО И РЕПРОДУКТИВНОГО ПОВЕДЕНИЯ, СПОСОБСТВУЮЩИЕ ВОЗНИКНОВЕНИЮ ЗЛОКАЧЕСТВЕННЫХ НОВООБРАЗОВАНИЙ ГЕНИТАЛИЙ (таблица) Сексуальное поведение Репродуктивное поведение Факторы риска Раннее Частая Отсутствие Ранние Отсутствие начало смена половой первые беремен - половой половых жизни роды ности жизни партнеров Локализация РШМ, РВ РТМ, РЯ РШМ РТМ, РЯ
ОСОБЕННОСТИ СЕКСУАЛЬНОГО И РЕПРОДУКТИВНОГО ПОВЕДЕНИЯ, СПОСОБСТВУЮЩИЕ ВОЗНИКНОВЕНИЮ ЗЛОКАЧЕСТВЕННЫХ НОВООБРАЗОВАНИЙ ГЕНИТАЛИЙ (таблица) Сексуальное поведение Репродуктивное поведение Факторы риска Раннее Частая Отсутствие Ранние Отсутствие начало смена половой первые беремен - половой половых жизни роды ности жизни партнеров Локализация РШМ, РВ РТМ, РЯ РШМ РТМ, РЯ
 СКРИНИНГ (screening – просеивание) ВЫЯВЛЕНИЕ С ПОМОЩЬЮ ИССЛЕДОВАНИЙ БОЛЬНЫХ ПРЕДРАКОВЫМИ ЗАБОЛЕВАНИЯМИ ИЛИ ЗЛОКАЧЕСТВЕННЫМИ ОПУХОЛЯМИ РАННИХ СТАДИЙ, ОДИН ИЗ ЭФФЕКТИВНЫХ МЕХАНИЗМОВ ВТОРИЧНОЙ ПРОФИЛАКТИКИ РАКА. ОСНОВЫ СКРИНИНГА: РШМ — PAP-тест (цитологический метод) + тест на ДНК ВПЧ РЯ — проблема скрининга не решена. CA-125, трансвагинальное УЗИ малого таза. РТМ — проблема не решена. Транвагинальное УЗИ малого таза + цитологическое исследование эндометрия
СКРИНИНГ (screening – просеивание) ВЫЯВЛЕНИЕ С ПОМОЩЬЮ ИССЛЕДОВАНИЙ БОЛЬНЫХ ПРЕДРАКОВЫМИ ЗАБОЛЕВАНИЯМИ ИЛИ ЗЛОКАЧЕСТВЕННЫМИ ОПУХОЛЯМИ РАННИХ СТАДИЙ, ОДИН ИЗ ЭФФЕКТИВНЫХ МЕХАНИЗМОВ ВТОРИЧНОЙ ПРОФИЛАКТИКИ РАКА. ОСНОВЫ СКРИНИНГА: РШМ — PAP-тест (цитологический метод) + тест на ДНК ВПЧ РЯ — проблема скрининга не решена. CA-125, трансвагинальное УЗИ малого таза. РТМ — проблема не решена. Транвагинальное УЗИ малого таза + цитологическое исследование эндометрия
 РАК ЭНДОМЕТРИЯ Рак эндометрия(РЭ), синоним рака тела матки(РТМ) - ведущая по частоте локализация гинекологического рака.
РАК ЭНДОМЕТРИЯ Рак эндометрия(РЭ), синоним рака тела матки(РТМ) - ведущая по частоте локализация гинекологического рака.
 ФАКТОРЫ РИСКА: -алиментарные ( повышенное содержание жиров в пище и высококалорийная диета); -сексуальные (позднее начало и длительное отсутствие половой жизни); -репродуктивные ( раннее менархе, поздняя менопауза, ановуляторные циклы, бесплодие, миома матки, роды крупным плодом); -фармакологические (применение эстрогенов без комбинации с прогестинами); -различные эндокринные и обменные нарушения (ожирение, сахарный диабет, гиперлипидемия и др. ); -генетические (синдром четырех гормонозависимых карцином у кровных родственников).
ФАКТОРЫ РИСКА: -алиментарные ( повышенное содержание жиров в пище и высококалорийная диета); -сексуальные (позднее начало и длительное отсутствие половой жизни); -репродуктивные ( раннее менархе, поздняя менопауза, ановуляторные циклы, бесплодие, миома матки, роды крупным плодом); -фармакологические (применение эстрогенов без комбинации с прогестинами); -различные эндокринные и обменные нарушения (ожирение, сахарный диабет, гиперлипидемия и др. ); -генетические (синдром четырех гормонозависимых карцином у кровных родственников).
 В РОССИИ С 2004 ПО 2011 гг. ПРИРОСТ ЗАБОЛЕВАЕМОСТИ СОСТАВИЛ 17, 3% СРЕДНИЙ ВОЗРАСТ БОЛЬНЫХ РТМ — 62, 1 года. ДВЕ ТРЕТИ БОЛЬНЫХ НАХОДЯТСЯ В ПОСТМЕНОПАУЗЕ В РЕПРОДУКТИВНОМ — 5% БОЛЬНЫХ, КАЖДЫЕ 5 ЛЕТ УВЕЛИЧИВАЕТСЯ В 3 РАЗА
В РОССИИ С 2004 ПО 2011 гг. ПРИРОСТ ЗАБОЛЕВАЕМОСТИ СОСТАВИЛ 17, 3% СРЕДНИЙ ВОЗРАСТ БОЛЬНЫХ РТМ — 62, 1 года. ДВЕ ТРЕТИ БОЛЬНЫХ НАХОДЯТСЯ В ПОСТМЕНОПАУЗЕ В РЕПРОДУКТИВНОМ — 5% БОЛЬНЫХ, КАЖДЫЕ 5 ЛЕТ УВЕЛИЧИВАЕТСЯ В 3 РАЗА
 патогенез РТМ — гормонально зависимая опухоль. В 1972 г. профессор Я. Р. Бохман описал два патогенетических варианта РТМ, которые относятся друг к другу по количеству больных как 2: 1.
патогенез РТМ — гормонально зависимая опухоль. В 1972 г. профессор Я. Р. Бохман описал два патогенетических варианта РТМ, которые относятся друг к другу по количеству больных как 2: 1.
 ПЕРВЫЙ ПАТОГЕНЕТИЧЕСКИЙ ВАРИАНТ: диагностируется у 60 -70% больных с РТМ ; гиперэстрогения и гиперплазия эндометрия; в анамнезе ановуляция, бесплодие; ожирение, ГБ, сахарный диабет; опухоли высокодифференцированные; исход благоприятный; характерна высокая эффективность прогестагенов; «рецептороположительные опухоли» .
ПЕРВЫЙ ПАТОГЕНЕТИЧЕСКИЙ ВАРИАНТ: диагностируется у 60 -70% больных с РТМ ; гиперэстрогения и гиперплазия эндометрия; в анамнезе ановуляция, бесплодие; ожирение, ГБ, сахарный диабет; опухоли высокодифференцированные; исход благоприятный; характерна высокая эффективность прогестагенов; «рецептороположительные опухоли» .
 ВТОРОЙ ПАТОГЕНЕТИЧЕСКИЙ ВАРИАНТ наблюдается у 30 -40% больных РТМ; возникают в более позднем возрасте; на фоне атрофии эндометрия; в анамнезе детородная функция не нарушена; опухоли низкодифференцированные; прогноз менее благоприятный; прогестагены малоэффективны; «рецептороотрицательные» .
ВТОРОЙ ПАТОГЕНЕТИЧЕСКИЙ ВАРИАНТ наблюдается у 30 -40% больных РТМ; возникают в более позднем возрасте; на фоне атрофии эндометрия; в анамнезе детородная функция не нарушена; опухоли низкодифференцированные; прогноз менее благоприятный; прогестагены малоэффективны; «рецептороотрицательные» .
 ФОНОВЫЕ И ПРЕДРАКОВЫЕ ЗАБОЛЕВАНИЯ ЭНДОМЕТРИЯ Выделяют два основных вида гиперпластических процессов: гиперплазию и полипы. При этом гиперплазия подразделяется на типичную и атипическую.
ФОНОВЫЕ И ПРЕДРАКОВЫЕ ЗАБОЛЕВАНИЯ ЭНДОМЕТРИЯ Выделяют два основных вида гиперпластических процессов: гиперплазию и полипы. При этом гиперплазия подразделяется на типичную и атипическую.
 ГИСТОЛОГИЧЕСКАЯ КЛАССИФИКАЦИЯ ГИПЕРПЛАСТИЧЕСКИХ ПРОЦЕССОВ ЭНДОМЕТРИЯ (ВОЗ, 2003) I. ЭНДОМЕТРИАЛЬНАЯ ГИПЕРПЛАЗИЯ 1. ТИПИЧНАЯ ГИПЕРПЛАЗИЯ ЭНДОМЕТРИЯ: -простая; -сложная (аденоматоз). 2. АТИПИЧНАЯ ГИПЕРПЛАЗИЯ ЭНДОМЕТРИЯ: -простая; -сложная. II. ЭНДОМЕТРИАЛЬНЫЙ ПОЛИП. Полипы и типичная гиперплазия эндометрия относятся к фоновым процессам, и только атипическая гиперплазия является истинным предраком.
ГИСТОЛОГИЧЕСКАЯ КЛАССИФИКАЦИЯ ГИПЕРПЛАСТИЧЕСКИХ ПРОЦЕССОВ ЭНДОМЕТРИЯ (ВОЗ, 2003) I. ЭНДОМЕТРИАЛЬНАЯ ГИПЕРПЛАЗИЯ 1. ТИПИЧНАЯ ГИПЕРПЛАЗИЯ ЭНДОМЕТРИЯ: -простая; -сложная (аденоматоз). 2. АТИПИЧНАЯ ГИПЕРПЛАЗИЯ ЭНДОМЕТРИЯ: -простая; -сложная. II. ЭНДОМЕТРИАЛЬНЫЙ ПОЛИП. Полипы и типичная гиперплазия эндометрия относятся к фоновым процессам, и только атипическая гиперплазия является истинным предраком.
 ТИПИЧНЫЕ ГЭ В 0, 4 -1% СЛУЧАЕВ ПЕРЕХОДЯТ В АТИПИЧЕСКУЮ ГЭ АТИПИЧЕСКАЯ ГЭ В 40% СЛУЧАЕВ ПЕРЕХОДИТ В РАК ЭНДОМЕТРИЯ это определяет тактику ведения!
ТИПИЧНЫЕ ГЭ В 0, 4 -1% СЛУЧАЕВ ПЕРЕХОДЯТ В АТИПИЧЕСКУЮ ГЭ АТИПИЧЕСКАЯ ГЭ В 40% СЛУЧАЕВ ПЕРЕХОДИТ В РАК ЭНДОМЕТРИЯ это определяет тактику ведения!
 МЕТОДОЛОГИЧЕСКОЙ БАЗОЙ СКРИНИНГА РЭ ЯВЛЯЕТСЯ УЗИ, ОРИЕНТИРУЯСЬ НА ТОЛЩИНУ И СТРУКТУРУ СРЕДИННОГО М-ЭХО: в постменопаузе 5 мм и более; в репродуктивном возрасте 15 мм и более; наличие овальных образований на фоне расширенной полости матки;
МЕТОДОЛОГИЧЕСКОЙ БАЗОЙ СКРИНИНГА РЭ ЯВЛЯЕТСЯ УЗИ, ОРИЕНТИРУЯСЬ НА ТОЛЩИНУ И СТРУКТУРУ СРЕДИННОГО М-ЭХО: в постменопаузе 5 мм и более; в репродуктивном возрасте 15 мм и более; наличие овальных образований на фоне расширенной полости матки;
 Информативность УЗИ высокая в постменопаузе; в репродуктивном и пременопаузальном возрасте не более 57%.
Информативность УЗИ высокая в постменопаузе; в репродуктивном и пременопаузальном возрасте не более 57%.
 РЕКОМЕНДУЕМАЯ ЧАСТОТА УЗИ СКРИНИНГА РЭ 1 -1, 5 года женщин имеющих факторы риска; 2 -3 года пациенток без факторов риска.
РЕКОМЕНДУЕМАЯ ЧАСТОТА УЗИ СКРИНИНГА РЭ 1 -1, 5 года женщин имеющих факторы риска; 2 -3 года пациенток без факторов риска.
 СКРИНИНГ Цитологическое исследование эндометрия - аспирата из полости матки. недостатки: дифференциальная диагностика заболеваний эндометрия сложна, нужен ли метод ?
СКРИНИНГ Цитологическое исследование эндометрия - аспирата из полости матки. недостатки: дифференциальная диагностика заболеваний эндометрия сложна, нужен ли метод ?
 ВТОРЫМ ЭТАПОМ СКРИНИНГА РЭ ЯВЛЯЕТСЯ ГИСТЕРОСКОПИЯ С БИОПСИЕЙ Эндоскопический и морфологический методы исследования позволяют установить точный диагноз, определить тактику ведения. Да – дорого! Но – необходимо! для своевременной диагностики.
ВТОРЫМ ЭТАПОМ СКРИНИНГА РЭ ЯВЛЯЕТСЯ ГИСТЕРОСКОПИЯ С БИОПСИЕЙ Эндоскопический и морфологический методы исследования позволяют установить точный диагноз, определить тактику ведения. Да – дорого! Но – необходимо! для своевременной диагностики.
 ДИАГНОСТИКА И ТАКТИКА УЗИ ГИСТЕРОСКОПИЯ РАЗДЕЛЬНОЕ ВЫСКАБЛИВАНИЕ ПОЛОСТИ МАТКИ И ЦЕРВИКАЛЬНОГО КАНАЛА МОРФОЛОГИЧЕСКОЕ ИССЛЕДОВАНИЕ
ДИАГНОСТИКА И ТАКТИКА УЗИ ГИСТЕРОСКОПИЯ РАЗДЕЛЬНОЕ ВЫСКАБЛИВАНИЕ ПОЛОСТИ МАТКИ И ЦЕРВИКАЛЬНОГО КАНАЛА МОРФОЛОГИЧЕСКОЕ ИССЛЕДОВАНИЕ
 Правила забора материал собрать раздельно; тотально с включением дна и углов матки.
Правила забора материал собрать раздельно; тотально с включением дна и углов матки.
 ГИСТОЛОГИЧЕСКИЕ ТИПЫ ОПУХОЛЕЙ У БОЛЬНЫХ С РЭ: ЭНДОМЕТРИОИДНАЯ АДЕНОКАРЦИНОМА (около 90%); АДЕНОАКАНТОМА (примерно 5%); АДЕНОСКВАМОЗНАЯ КАРЦИНОМА ( около 2%); СЕРОЗНО — ПАПИЛЛЯРНАЯ КАРЦИНОМА (около 2%); СВЕТЛОКЛЕТОЧНАЯ КАРЦИНОМА (около 1%).
ГИСТОЛОГИЧЕСКИЕ ТИПЫ ОПУХОЛЕЙ У БОЛЬНЫХ С РЭ: ЭНДОМЕТРИОИДНАЯ АДЕНОКАРЦИНОМА (около 90%); АДЕНОАКАНТОМА (примерно 5%); АДЕНОСКВАМОЗНАЯ КАРЦИНОМА ( около 2%); СЕРОЗНО — ПАПИЛЛЯРНАЯ КАРЦИНОМА (около 2%); СВЕТЛОКЛЕТОЧНАЯ КАРЦИНОМА (около 1%).
 ВАРИАНТЫ ДИФФЕРЕНЦИРОВКИ ЭНДОМЕТРИОИДНОГО РЭ: 1. ВЫСОКОДИФФЕРЕНЦИРОВАННЫЙ РАК (G 1) — 70%. 2. УМЕРЕННОДИФФЕРЕНЦИРОВАННЫЙ РАК (G 2) — 20% 3. НИЗКОДИФФЕРЕНЦИРОВАННЫЙ РАК (G 3) - 10%
ВАРИАНТЫ ДИФФЕРЕНЦИРОВКИ ЭНДОМЕТРИОИДНОГО РЭ: 1. ВЫСОКОДИФФЕРЕНЦИРОВАННЫЙ РАК (G 1) — 70%. 2. УМЕРЕННОДИФФЕРЕНЦИРОВАННЫЙ РАК (G 2) — 20% 3. НИЗКОДИФФЕРЕНЦИРОВАННЫЙ РАК (G 3) - 10%
 ТИП МЕТОСТАЗИРОВАНИЯ РЭ ЛИМФОГЕННЫЙ С ЛИМФОГЕМАТОННОЙ И ИМПЛАТАНЦИОННОЙ ДИССЕМИНАЦИЕЙ.
ТИП МЕТОСТАЗИРОВАНИЯ РЭ ЛИМФОГЕННЫЙ С ЛИМФОГЕМАТОННОЙ И ИМПЛАТАНЦИОННОЙ ДИССЕМИНАЦИЕЙ.
 НАИБОЛЕЕ НЕБЛАГОПРИЯТНОЕ СОЧЕТАНИЕ ФАКТОРОВ: II ПАТОГЕНЕТИЧЕСКИЙ ВАРИАНТ; III СТЕПЕНЬ ДИФФЕРЕНЦИРОВКИ; ПЕРЕХОД ОПУХОЛИ НА ШЕЕЧНЫЙ КАНАЛ; ГЛУБОКОЕ ПРОРАСТАНИЕ В МИОМЕТРИЙ.
НАИБОЛЕЕ НЕБЛАГОПРИЯТНОЕ СОЧЕТАНИЕ ФАКТОРОВ: II ПАТОГЕНЕТИЧЕСКИЙ ВАРИАНТ; III СТЕПЕНЬ ДИФФЕРЕНЦИРОВКИ; ПЕРЕХОД ОПУХОЛИ НА ШЕЕЧНЫЙ КАНАЛ; ГЛУБОКОЕ ПРОРАСТАНИЕ В МИОМЕТРИЙ.
 Стадии по классификации Международной Федерации акушеров и гинекологов (FIGO) основаны на хирургическом стадировании, т. е. на основании, полученных при тщательной ревизии брюшной полости и малого таза при лапаротомии
Стадии по классификации Международной Федерации акушеров и гинекологов (FIGO) основаны на хирургическом стадировании, т. е. на основании, полученных при тщательной ревизии брюшной полости и малого таза при лапаротомии
 КЛАССИФИКАЦИЯ РАКА ЭНДОМЕТРИЯ FIGO ПО СТАДИЯМ 0 carcinoma in situ, преинвазивная карцинома I опухоль ограничена телом матки IA опухоль ограничена эндометрием IB опухоль распространяется менее чем на половину миометрия IC опухоль распространяется более чем на половину миометрия 2 опухоль распространяется на шейку матки, но не за пределы матки 2 А вовлечены только эндоцервикальные железы 2 В инвазия стромы шейки матки 3 опухоль за пределами матки, но остается в пределах малого таза 3 А прорастание серозной оболочки матки, метастазы в маточные трубы или в яичники, или наличие опухолевых клеток в смывах из брюшной полости 3 В опухоль распространяется на влагалище 3 С метастазы в регионарные или тазовые лимфатические узлы 4 4 А прорастание слизистой оболочки мочевого пузыря или прямой кишки 4 В отдаленные метастазы
КЛАССИФИКАЦИЯ РАКА ЭНДОМЕТРИЯ FIGO ПО СТАДИЯМ 0 carcinoma in situ, преинвазивная карцинома I опухоль ограничена телом матки IA опухоль ограничена эндометрием IB опухоль распространяется менее чем на половину миометрия IC опухоль распространяется более чем на половину миометрия 2 опухоль распространяется на шейку матки, но не за пределы матки 2 А вовлечены только эндоцервикальные железы 2 В инвазия стромы шейки матки 3 опухоль за пределами матки, но остается в пределах малого таза 3 А прорастание серозной оболочки матки, метастазы в маточные трубы или в яичники, или наличие опухолевых клеток в смывах из брюшной полости 3 В опухоль распространяется на влагалище 3 С метастазы в регионарные или тазовые лимфатические узлы 4 4 А прорастание слизистой оболочки мочевого пузыря или прямой кишки 4 В отдаленные метастазы
 ЛЕЧЕНИЕ ОСНОВНЫЕ МЕТОДЫ ЛЕЧЕНИЯ ХИРУРГИЧЕСКИЕ: РАСШИРЕННАЯ ЭКСТИРПАЦИЯ МАТКИ С ПРИДАТКАМИ (опухоль ограниченна телом матки) ОПЕРАЦИЯ ВЕРТГЕЙМА (распространение процесса на шейку матки) РАСШИРЕННАЯ ЭКСТИРПАЦИЯ МАТКИ С ПРИДАТКАМИ И РЕЗЕКЦИЯ БОЛЬШОГО САЛЬНИКА (распространение процесса на придатки матки)
ЛЕЧЕНИЕ ОСНОВНЫЕ МЕТОДЫ ЛЕЧЕНИЯ ХИРУРГИЧЕСКИЕ: РАСШИРЕННАЯ ЭКСТИРПАЦИЯ МАТКИ С ПРИДАТКАМИ (опухоль ограниченна телом матки) ОПЕРАЦИЯ ВЕРТГЕЙМА (распространение процесса на шейку матки) РАСШИРЕННАЯ ЭКСТИРПАЦИЯ МАТКИ С ПРИДАТКАМИ И РЕЗЕКЦИЯ БОЛЬШОГО САЛЬНИКА (распространение процесса на придатки матки)
 ПРОТИВОПОКАЗАНИЯ К ОПЕРАЦИИ У БОЛЬНЫХ С РЭ некомпенсированный сахарный диабет; гипертоническая болезнь III стадии; сердечная недостаточность; инфильтрация параметриев; метастазы во влагалище; генерализация заболевания; ожирение IV степени; преклонный возраст.
ПРОТИВОПОКАЗАНИЯ К ОПЕРАЦИИ У БОЛЬНЫХ С РЭ некомпенсированный сахарный диабет; гипертоническая болезнь III стадии; сердечная недостаточность; инфильтрация параметриев; метастазы во влагалище; генерализация заболевания; ожирение IV степени; преклонный возраст.
 ЛУЧЕВАЯ ТЕРАПИЯ метод выбора у больных с противопоказаниями к операции; при распространении процесса на параметральную клетчатку.
ЛУЧЕВАЯ ТЕРАПИЯ метод выбора у больных с противопоказаниями к операции; при распространении процесса на параметральную клетчатку.
 ГОРМОНОТЕРАПИЯ ИСПОЛЬЗУЕТСЯ при первом патогенетическом варианте (гормонозависимом); при наличии противопоказаний к хирургическому и лучевому лечению; при высокодифференцированных опухолях; при наличии метастазов - сочетают с лучевой и химиотерапией
ГОРМОНОТЕРАПИЯ ИСПОЛЬЗУЕТСЯ при первом патогенетическом варианте (гормонозависимом); при наличии противопоказаний к хирургическому и лучевому лечению; при высокодифференцированных опухолях; при наличии метастазов - сочетают с лучевой и химиотерапией
 ХИМИОТЕРАПИЯ применяют с паллиативной целью; при гормоночувствительной опухоли с гормонотерапией; в сочетании с оперативным лечением при метастазах в яичники.
ХИМИОТЕРАПИЯ применяют с паллиативной целью; при гормоночувствительной опухоли с гормонотерапией; в сочетании с оперативным лечением при метастазах в яичники.
 КОМБИНИРОВАННОЕ ЛЕЧЕНИЕ РЭ пред- и послеоперационная прогестинотерапия; оперативное лечение + сочетанная лучевая терапия
КОМБИНИРОВАННОЕ ЛЕЧЕНИЕ РЭ пред- и послеоперационная прогестинотерапия; оперативное лечение + сочетанная лучевая терапия
 Среди опухолей женского полового тракта РЭ отличается относительно благополучным прогнозом. При дифференцированном подходе к планированию лечения с учетом стадии, особенностей организма и опухоли, патогенетических факторов, сопутствующих заболеваний позволяет достигать хороших отдаленных результатов и избегать необоснованно больших объемов операции и лучевого лечения.
Среди опухолей женского полового тракта РЭ отличается относительно благополучным прогнозом. При дифференцированном подходе к планированию лечения с учетом стадии, особенностей организма и опухоли, патогенетических факторов, сопутствующих заболеваний позволяет достигать хороших отдаленных результатов и избегать необоснованно больших объемов операции и лучевого лечения.
 ЗЛОКАЧЕСТВЕННЫЕ ОПУХОЛИ ЯИЧНИКОВ
ЗЛОКАЧЕСТВЕННЫЕ ОПУХОЛИ ЯИЧНИКОВ
 ЗЛОКАЧЕСТВЕННЫЕ ОПУХОЛИ ЯИЧНИКА ОБЪЕДИНЯЮТ В СЕБЕ ОПУХОЛИ С РАЗНООБРАЗНОЙ ГИСТОЛОГИЧЕСКОЙ СТРУКТУРОЙ И ГИСТОГЕНЕТИЧЕСКИМ ПРОИСХОЖДЕНИЕМ
ЗЛОКАЧЕСТВЕННЫЕ ОПУХОЛИ ЯИЧНИКА ОБЪЕДИНЯЮТ В СЕБЕ ОПУХОЛИ С РАЗНООБРАЗНОЙ ГИСТОЛОГИЧЕСКОЙ СТРУКТУРОЙ И ГИСТОГЕНЕТИЧЕСКИМ ПРОИСХОЖДЕНИЕМ
 ОПУХОЛЬ МОЖЕТ РАЗВИВАТЬСЯ ИЗ ЭПИТЕЛИАЛЬНЫХ; МЕЗЕНХИМАЛЬНЫХ; ПОЛОВЫХ клеток
ОПУХОЛЬ МОЖЕТ РАЗВИВАТЬСЯ ИЗ ЭПИТЕЛИАЛЬНЫХ; МЕЗЕНХИМАЛЬНЫХ; ПОЛОВЫХ клеток
 ЭПИТЕЛИАЛЬНЫЕ ОПУХОЛИ — РАК ЯИЧНИКА (РЯ) СОСТАВЛЯЮТ 85 -90% НЕЭПИТЕЛИАЛЬНЫЕ (ИЗ СОМАТИЧЕСКИХ СТРУКТУР ЯИЧНИКА) — 10 -15%
ЭПИТЕЛИАЛЬНЫЕ ОПУХОЛИ — РАК ЯИЧНИКА (РЯ) СОСТАВЛЯЮТ 85 -90% НЕЭПИТЕЛИАЛЬНЫЕ (ИЗ СОМАТИЧЕСКИХ СТРУКТУР ЯИЧНИКА) — 10 -15%
 Морфологическая классификация опухолей яичника Эпителиальные Герминогенные серозные; дисгерминомы; муцинозные; недисгерминомы; эндометриоидные; тератома (зрелая, незрелая); мезонефроидные; эмбриональная карцинома; опухоли Бреннера; хориокарцинама; смешанные; смешанные. недифференцированные. Стромальноклеточные Гонадобластомы гранулезоклеточные; Неспецифичные текомы; липидоклеточные фибромы; андробластомы.
Морфологическая классификация опухолей яичника Эпителиальные Герминогенные серозные; дисгерминомы; муцинозные; недисгерминомы; эндометриоидные; тератома (зрелая, незрелая); мезонефроидные; эмбриональная карцинома; опухоли Бреннера; хориокарцинама; смешанные; смешанные. недифференцированные. Стромальноклеточные Гонадобластомы гранулезоклеточные; Неспецифичные текомы; липидоклеточные фибромы; андробластомы.
 РАК ЯИЧНИКА ПЕРВИЧНЫЙ ВТОРИЧНЫЙ метастатический - из молочной железы; - легких; - опухоль Крукенберга.
РАК ЯИЧНИКА ПЕРВИЧНЫЙ ВТОРИЧНЫЙ метастатический - из молочной железы; - легких; - опухоль Крукенберга.
 Опухолевидные образования функциональные кисты яичника; гиперплазия стромы яичника и гипертекоз; эндометриоз; воспалительные процессы; параовариальные кисты.
Опухолевидные образования функциональные кисты яичника; гиперплазия стромы яичника и гипертекоз; эндометриоз; воспалительные процессы; параовариальные кисты.
 РАК ЯИЧНИКОВ ЗАНИМАЕТ ВТОРОЕ- ТРЕТЬЕ МЕСТО ПОСЛЕ РАКА ЭНДОМЕТРИЯ И ШЕЙКИ МАТКИ. ВЫСОКИЙ УРОВЕНЬ ЗАБОЛЕВАЕМОСТИ ОТМЕЧАЕТСЯ В СТРАНАХ СЕВЕРНОЙ ЕВРОПЫ, ОСОБЕННО В ВЕЛИКОБРЕТАНИИ, НИЗКИЙ — В СТРАНАХ АЗИИ И АФРИКИ.
РАК ЯИЧНИКОВ ЗАНИМАЕТ ВТОРОЕ- ТРЕТЬЕ МЕСТО ПОСЛЕ РАКА ЭНДОМЕТРИЯ И ШЕЙКИ МАТКИ. ВЫСОКИЙ УРОВЕНЬ ЗАБОЛЕВАЕМОСТИ ОТМЕЧАЕТСЯ В СТРАНАХ СЕВЕРНОЙ ЕВРОПЫ, ОСОБЕННО В ВЕЛИКОБРЕТАНИИ, НИЗКИЙ — В СТРАНАХ АЗИИ И АФРИКИ.
 МАКСИМАЛЬНЫЙ УДЕЛЬНЫЙ ВЕС РАКА ЯИЧНИКА НАБЛЮДАЕТСЯ В ВОЗРАСТЕ 45 -49 ЛЕТ
МАКСИМАЛЬНЫЙ УДЕЛЬНЫЙ ВЕС РАКА ЯИЧНИКА НАБЛЮДАЕТСЯ В ВОЗРАСТЕ 45 -49 ЛЕТ
 ФАКТОРЫ РИСКА ОТЯГОЩЕННАЯ НАСЛЕДСТВЕННОСТЬ; БЕСПЛОДИЕ; МЕТАБОЛИЧЕСКИЕ, НЕЙРОЭНДОКРИННЫЕ НАРУШЕНИЯ ДЛИТЕЛЬНОЕ ПРИМЕНЕНИЕ ЗАМЕСТИТЕЛЬНОЙ ГОРМОНАЛЬНОЙ ТЕРАПИИ; ИНДУКЦИЯ ОВУЛЯЦИИ; ИППП; КОРОТКИЙ ПЕРИОД ЛАКТАЦИИ; РЕДКИЕ БЕРЕМЕННОСТИ ; ПОЗДНЯЯ МЕНОПАУЗА. ГИПЕРСТИМУЛЯЦИЯ ЯИЧНИКОВ !
ФАКТОРЫ РИСКА ОТЯГОЩЕННАЯ НАСЛЕДСТВЕННОСТЬ; БЕСПЛОДИЕ; МЕТАБОЛИЧЕСКИЕ, НЕЙРОЭНДОКРИННЫЕ НАРУШЕНИЯ ДЛИТЕЛЬНОЕ ПРИМЕНЕНИЕ ЗАМЕСТИТЕЛЬНОЙ ГОРМОНАЛЬНОЙ ТЕРАПИИ; ИНДУКЦИЯ ОВУЛЯЦИИ; ИППП; КОРОТКИЙ ПЕРИОД ЛАКТАЦИИ; РЕДКИЕ БЕРЕМЕННОСТИ ; ПОЗДНЯЯ МЕНОПАУЗА. ГИПЕРСТИМУЛЯЦИЯ ЯИЧНИКОВ !
 ПРОГРАММЫ СКРИНИНГА ПРИ РЯ НЕЭФФЕКТИВНЫ Методом скрининга могут стать : ультразвуковое исследование органов малого таза; определение опухолевых маркеров в крови. Рекомендуется женщинам группы риска один раз в год и женщинам перименопаузального возраста.
ПРОГРАММЫ СКРИНИНГА ПРИ РЯ НЕЭФФЕКТИВНЫ Методом скрининга могут стать : ультразвуковое исследование органов малого таза; определение опухолевых маркеров в крови. Рекомендуется женщинам группы риска один раз в год и женщинам перименопаузального возраста.
 ДИАГНОСТИКА УЛЬТРАЗВУКОВОЕ ИССЛЕДОВАНИЕ ОРГАНОВ МАЛОГО ТАЗА; ИССЛЕДОВАНИЕ ОПУХОЛЕВЫХ МАРКЕРОВ; КОМПЬЮТЕРНАЯ ТОМОГРАФИЯ; МРТ или ЯМР; РЕНТГЕНОЛОГИЧЕСКОЕ ИССЛЕДОВАНИЕ ГРУДНОЙ КЛЕТКИ; ЭНДОСКОПИЧЕСКОЕ ИССЛЕДОВАНИЕ ЖЕЛУДОЧНО- КИШЕЧНОГО ТРАКТА; ЛАПАРОТОМИЯ И ЛАПАРОСКОПИЯ; ГИСТОЛОГИЧЕСКОЕ ИССЛЕДОВАНИЕ ОПРЕДЕЛЕНИЕ ОНКОФЕТАЛЬНЫХ АНТИГЕНОВ АФТ и ХГ
ДИАГНОСТИКА УЛЬТРАЗВУКОВОЕ ИССЛЕДОВАНИЕ ОРГАНОВ МАЛОГО ТАЗА; ИССЛЕДОВАНИЕ ОПУХОЛЕВЫХ МАРКЕРОВ; КОМПЬЮТЕРНАЯ ТОМОГРАФИЯ; МРТ или ЯМР; РЕНТГЕНОЛОГИЧЕСКОЕ ИССЛЕДОВАНИЕ ГРУДНОЙ КЛЕТКИ; ЭНДОСКОПИЧЕСКОЕ ИССЛЕДОВАНИЕ ЖЕЛУДОЧНО- КИШЕЧНОГО ТРАКТА; ЛАПАРОТОМИЯ И ЛАПАРОСКОПИЯ; ГИСТОЛОГИЧЕСКОЕ ИССЛЕДОВАНИЕ ОПРЕДЕЛЕНИЕ ОНКОФЕТАЛЬНЫХ АНТИГЕНОВ АФТ и ХГ
 КЛАССИФИКАЦИЯ МЕЖДУНАРОДНАЯ ГИСТОЛОГИЧЕСКАЯ КЛАССИФИКАЦИЯ ОПУХОЛЕЙ ЯИЧНИКОВ (ВОЗ, 2003, сокращенный вариант) КЛАССИФИКАЦИЯ РАКА ЯИЧНИКОВ ПО СТАДИЯМ ЗАБОЛЕВАНИЯ ( FIGO, 1987, 1989 И TNM, 2002)
КЛАССИФИКАЦИЯ МЕЖДУНАРОДНАЯ ГИСТОЛОГИЧЕСКАЯ КЛАССИФИКАЦИЯ ОПУХОЛЕЙ ЯИЧНИКОВ (ВОЗ, 2003, сокращенный вариант) КЛАССИФИКАЦИЯ РАКА ЯИЧНИКОВ ПО СТАДИЯМ ЗАБОЛЕВАНИЯ ( FIGO, 1987, 1989 И TNM, 2002)
 РАК ЯИЧНИКОВ – системное заболевание и не имеет ранних стадий ! мы имеем опухолевым полем всю брюшную полость
РАК ЯИЧНИКОВ – системное заболевание и не имеет ранних стадий ! мы имеем опухолевым полем всю брюшную полость
 ЛЕЧЕНИЕ
ЛЕЧЕНИЕ
 Лечение опухолей яичников – хирургическое ДОБРОКАЧЕСТВЕННЫЕ – ЛАПАРОСКОПИЯ. ЗЛОКАЧЕСТВЕННЫЕ - ЛАПАРОТОМИЯ ОПТИМАЛЬНЫЙ ОБЪЕМ ОПЕРАЦИИ ЭКСТИРПАЦИЯ МАТКИ С ПРИДАТКАМИ И ТОТАЛЬНАЯ АМПУТАЦИЯ БОЛЬШОГО САЛЬНИКА, ПОЛНОЕ УДАЛЕНИЕ ВИЗУАЛИЗИРУЕМЫХ ОПУХОЛЕВЫХ УЗЛОВ С ХИРУРГИЧЕСКИМ СТАДИРОВАНИЕМ.
Лечение опухолей яичников – хирургическое ДОБРОКАЧЕСТВЕННЫЕ – ЛАПАРОСКОПИЯ. ЗЛОКАЧЕСТВЕННЫЕ - ЛАПАРОТОМИЯ ОПТИМАЛЬНЫЙ ОБЪЕМ ОПЕРАЦИИ ЭКСТИРПАЦИЯ МАТКИ С ПРИДАТКАМИ И ТОТАЛЬНАЯ АМПУТАЦИЯ БОЛЬШОГО САЛЬНИКА, ПОЛНОЕ УДАЛЕНИЕ ВИЗУАЛИЗИРУЕМЫХ ОПУХОЛЕВЫХ УЗЛОВ С ХИРУРГИЧЕСКИМ СТАДИРОВАНИЕМ.
 ХИРУРГИЧЕСКОЕ СТАДИРОВАНИЕ ЦИТОЛОГИЧЕСКОЕ ИССЛЕДОВАНИЕ ЭКСУДАТОВ, МНОЖЕСТВЕННЫЕ БИОПСИИ С ПЕЧЕНИ, ДИАФРАГМЫ, МАТКИ, ДУГЛАСОВА ПРОСТРАНСТВА, ЗАБРЮШИННЫХ ЛИМФАТИЧЕСКИХ УЗЛОВ
ХИРУРГИЧЕСКОЕ СТАДИРОВАНИЕ ЦИТОЛОГИЧЕСКОЕ ИССЛЕДОВАНИЕ ЭКСУДАТОВ, МНОЖЕСТВЕННЫЕ БИОПСИИ С ПЕЧЕНИ, ДИАФРАГМЫ, МАТКИ, ДУГЛАСОВА ПРОСТРАНСТВА, ЗАБРЮШИННЫХ ЛИМФАТИЧЕСКИХ УЗЛОВ
 ОПЕРАЦИИ «SECOND-LOOK» ДЛЯ РЕШЕНИЯ ВОПРОСА О ДАЛЬНЕЙШЕЙ ТАКТИКЕ ВЕДЕНИЯ БОЛЬНОЙ; СВОЕВРЕМЕННОЕ ВЫЯВЛЕНИЕ РЕЦИДИВА; УДАЛЕНИЕ ОСТАТОЧНОЙ ОПУХОЛИ ПРИ ПЕРВИЧНОЙ НЕРАДИКАЛЬНОЙ ОПЕРАЦИИ. Интервал между первичной и вторичной операцией составляет обычно 1 год, в течение которого проводят химиотерапию.
ОПЕРАЦИИ «SECOND-LOOK» ДЛЯ РЕШЕНИЯ ВОПРОСА О ДАЛЬНЕЙШЕЙ ТАКТИКЕ ВЕДЕНИЯ БОЛЬНОЙ; СВОЕВРЕМЕННОЕ ВЫЯВЛЕНИЕ РЕЦИДИВА; УДАЛЕНИЕ ОСТАТОЧНОЙ ОПУХОЛИ ПРИ ПЕРВИЧНОЙ НЕРАДИКАЛЬНОЙ ОПЕРАЦИИ. Интервал между первичной и вторичной операцией составляет обычно 1 год, в течение которого проводят химиотерапию.
 ХИМИОТЕРАПИЯ — НЕОТЪЕМЛЕМАЯ СОСТАВНАЯ ЧАСТЬ ЛЕЧЕБНОГО ПРОЦЕССА
ХИМИОТЕРАПИЯ — НЕОТЪЕМЛЕМАЯ СОСТАВНАЯ ЧАСТЬ ЛЕЧЕБНОГО ПРОЦЕССА
 ПРОГНОЗ РАК ЯИЧНИКА НАИБОЛЕЕ АГРЕССИВНАЯ ЗЛОКАЧЕСТВЕННАЯ ОПУХОЛЬ ЖЕНСКИХ ПОЛОВЫХ ОРГАНОВ - «КИЛЛЕР № 1» . СМЕРТНОСТЬ ОТ ОТ РЯ ВЫШЕ, ЧЕМ ОТ РШМ И РЭ , ВМЕСТЕ ВЗЯТЫХ. ПЯТИЛЕТНЯЯ ВЫЖИВАЕМОСТЬ БОЛЬНЫХ РЯ НЕ ПРЕВЫШАЕТ В СРЕДНЕМ 20 -40%.
ПРОГНОЗ РАК ЯИЧНИКА НАИБОЛЕЕ АГРЕССИВНАЯ ЗЛОКАЧЕСТВЕННАЯ ОПУХОЛЬ ЖЕНСКИХ ПОЛОВЫХ ОРГАНОВ - «КИЛЛЕР № 1» . СМЕРТНОСТЬ ОТ ОТ РЯ ВЫШЕ, ЧЕМ ОТ РШМ И РЭ , ВМЕСТЕ ВЗЯТЫХ. ПЯТИЛЕТНЯЯ ВЫЖИВАЕМОСТЬ БОЛЬНЫХ РЯ НЕ ПРЕВЫШАЕТ В СРЕДНЕМ 20 -40%.

