Лекция ортопедия грудной клетки.ppt
- Количество слайдов: 98
 ОРТОПЕДИЯ ГРУДНОЙ КЛЕТКИ
ОРТОПЕДИЯ ГРУДНОЙ КЛЕТКИ
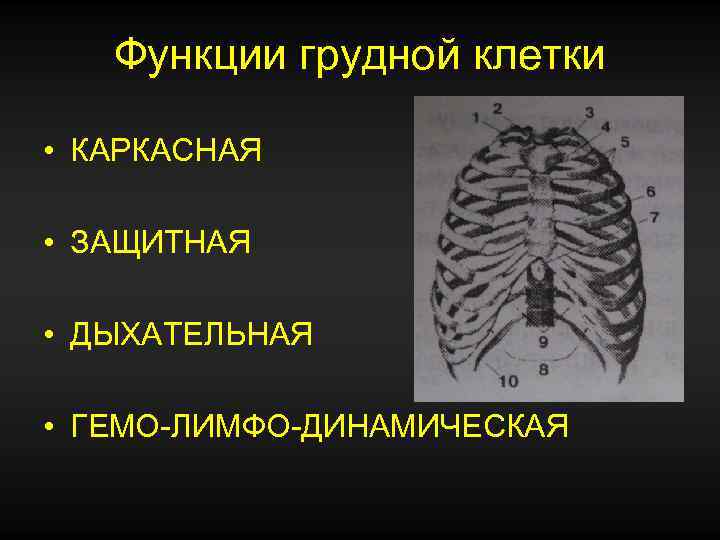 Функции грудной клетки • КАРКАСНАЯ • ЗАЩИТНАЯ • ДЫХАТЕЛЬНАЯ • ГЕМО-ЛИМФО-ДИНАМИЧЕСКАЯ
Функции грудной клетки • КАРКАСНАЯ • ЗАЩИТНАЯ • ДЫХАТЕЛЬНАЯ • ГЕМО-ЛИМФО-ДИНАМИЧЕСКАЯ
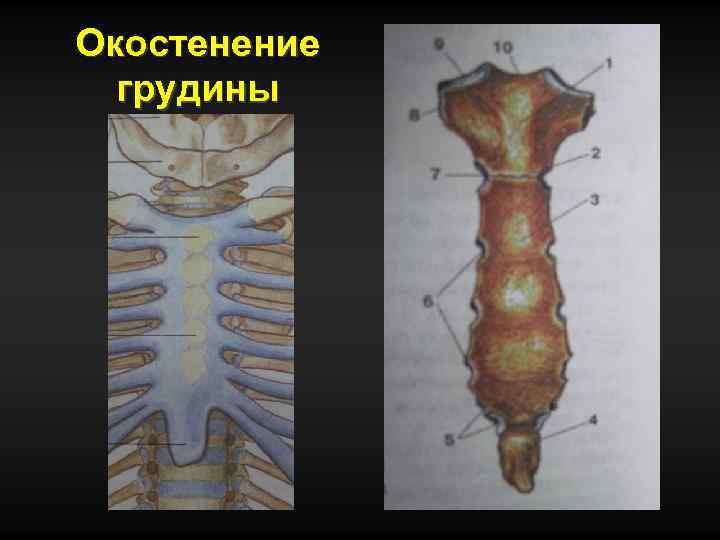 Окостенение грудины
Окостенение грудины
 НЕТРАВМАТИЧЕСКАЯ ПАТОЛОГИЯ грудной клетки -Передняя грудная стенка (воронки, кили, редкие пороки, приобретенные деформации грудины, ребер, ключиц) - аномалии ребер - дорсальная поверхность грудной клетки (задний реберный горб) - опухоли ребер, грудины, ключиц - воспалительные процессы - «патология смежных отделов ОДА» : болезнь Шпренгеля, шейные ребра, аномалии ключицы
НЕТРАВМАТИЧЕСКАЯ ПАТОЛОГИЯ грудной клетки -Передняя грудная стенка (воронки, кили, редкие пороки, приобретенные деформации грудины, ребер, ключиц) - аномалии ребер - дорсальная поверхность грудной клетки (задний реберный горб) - опухоли ребер, грудины, ключиц - воспалительные процессы - «патология смежных отделов ОДА» : болезнь Шпренгеля, шейные ребра, аномалии ключицы
 ДЕФОРМАЦИИ ПЕРЕДНЕЙ ГРУДНОЙ СТЕНКИ
ДЕФОРМАЦИИ ПЕРЕДНЕЙ ГРУДНОЙ СТЕНКИ
 Типы деформаций грудной клетки врожденные ВДГК - воронкообразны 90 % КДГК - килевидные 8% Ко. ДГК – комбинированные 2% «редкие» аномалии развития приобретенные возникшие после хирургических операций, травм и воспалительных процессов
Типы деформаций грудной клетки врожденные ВДГК - воронкообразны 90 % КДГК - килевидные 8% Ко. ДГК – комбинированные 2% «редкие» аномалии развития приобретенные возникшие после хирургических операций, травм и воспалительных процессов
 • • ДГРК встречаются у 4% населения Воронкообразная деформация ГРК вызывает нарушение кардиореспираторных функций Костные и хрящевые дефекты снижают защитную и каркасную функции грудной клетки Косметические недостатки приводят к развитию выраженных психологических расстройств и социальной дизадаптации больных
• • ДГРК встречаются у 4% населения Воронкообразная деформация ГРК вызывает нарушение кардиореспираторных функций Костные и хрящевые дефекты снижают защитную и каркасную функции грудной клетки Косметические недостатки приводят к развитию выраженных психологических расстройств и социальной дизадаптации больных
 ВОРОНКООБРАЗНЫЕ ДЕФОРМАЦИИ ГРУДНОЙ КЛЕТКИ «грудь сапожника» pectus excavatum Q 67. 6 «впалая грудь» МКБ-10
ВОРОНКООБРАЗНЫЕ ДЕФОРМАЦИИ ГРУДНОЙ КЛЕТКИ «грудь сапожника» pectus excavatum Q 67. 6 «впалая грудь» МКБ-10
 классификация В. К. Урмонаса и Н. И. Кондрашина (1983 г. ) Форма деформации - обычная - плосковороночная Вид деформации - симметричная - асимметричная правосторонняя - асимметричная левосторонняя Разновидность искривления грудины - типичная - винтовидная - седловидная Степень деформации - первая (глубина западения грудины до 2 см) - вторая (глубина западения грудины от 2 до 4 см) - третья (глубина западения грудины > 4 см) Стадия заболевания (по выраженности кардиореспираторного синдрома) - компенсированная – без жалоб и инструментального подтверждения кардио-респираторных расстройств. - субкомпенсированная – без жалоб (либо появление жалоб при значительных физических нагрузках), инструментальноподтвержденный кардио-респираторный синдром - декомпенсированная – жалобы в покое, с инструментальноподтвержденным кардио-респираторным синдромом Сочетание с другой врожденной патологией - несочетанная - сочетанная
классификация В. К. Урмонаса и Н. И. Кондрашина (1983 г. ) Форма деформации - обычная - плосковороночная Вид деформации - симметричная - асимметричная правосторонняя - асимметричная левосторонняя Разновидность искривления грудины - типичная - винтовидная - седловидная Степень деформации - первая (глубина западения грудины до 2 см) - вторая (глубина западения грудины от 2 до 4 см) - третья (глубина западения грудины > 4 см) Стадия заболевания (по выраженности кардиореспираторного синдрома) - компенсированная – без жалоб и инструментального подтверждения кардио-респираторных расстройств. - субкомпенсированная – без жалоб (либо появление жалоб при значительных физических нагрузках), инструментальноподтвержденный кардио-респираторный синдром - декомпенсированная – жалобы в покое, с инструментальноподтвержденным кардио-респираторным синдромом Сочетание с другой врожденной патологией - несочетанная - сочетанная
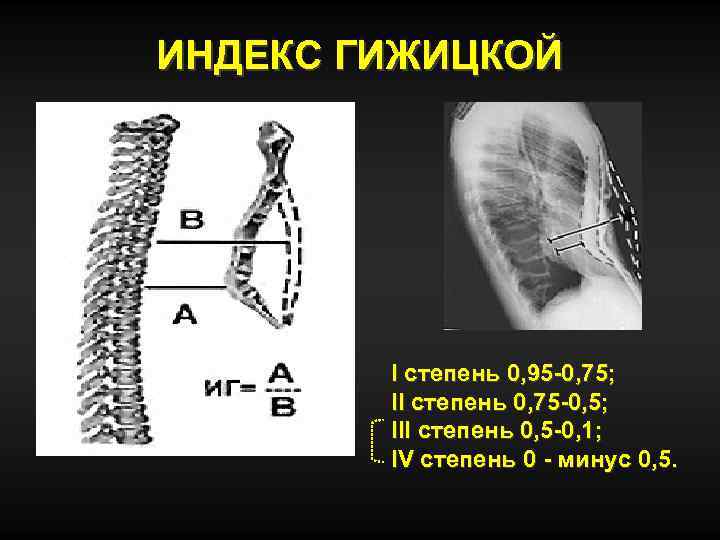 ИНДЕКС ГИЖИЦКОЙ I степень 0, 95 -0, 75; II степень 0, 75 -0, 5; III степень 0, 5 -0, 1; IV степень 0 - минус 0, 5.
ИНДЕКС ГИЖИЦКОЙ I степень 0, 95 -0, 75; II степень 0, 75 -0, 5; III степень 0, 5 -0, 1; IV степень 0 - минус 0, 5.
 Показания к хирургическому лечению при воронкообразных деформациях грудной клетки Функциональные: 1. ВДГК II –III степени с клинически значимыми соматическими нарушениями; 2. Прогрессирование ВДГК на фоне консервативного лечения; 3. ВДГК II степени и тяжелее, в сочетании с деформациями грудного отдела позвоночника во фронтальной или сагиттальной плоскости, требующими хирургической коррекции; 4. Пороки сердца, требующие хирургической коррекции, сочетающиеся с деформацией грудной клетки II –III степени; Косметические (эстетические, психологические)
Показания к хирургическому лечению при воронкообразных деформациях грудной клетки Функциональные: 1. ВДГК II –III степени с клинически значимыми соматическими нарушениями; 2. Прогрессирование ВДГК на фоне консервативного лечения; 3. ВДГК II степени и тяжелее, в сочетании с деформациями грудного отдела позвоночника во фронтальной или сагиттальной плоскости, требующими хирургической коррекции; 4. Пороки сердца, требующие хирургической коррекции, сочетающиеся с деформацией грудной клетки II –III степени; Косметические (эстетические, психологические)
 Противопоказания к хирургическому лечению при деформациях грудной клетки Абсолютные противопоказания: Заболевания и пороки развития жизненно важных органов в стадии декомпенсации; Прогрессирующие формы миопатии; Инфекционные процессы, заболевания. Относительные противопоказания: Кардиореспираторный синдром в стадии субкомпенсации.
Противопоказания к хирургическому лечению при деформациях грудной клетки Абсолютные противопоказания: Заболевания и пороки развития жизненно важных органов в стадии декомпенсации; Прогрессирующие формы миопатии; Инфекционные процессы, заболевания. Относительные противопоказания: Кардиореспираторный синдром в стадии субкомпенсации.
 Классификация торакопластик по G. Oelsnitz, Германия 1983. 1. 2. Косметические операции Френопластические операции (диафрагмопластика), с частичным пересечением диафрагмы либо с частичным пересечением диафрагмы и грудины. 3. Остеохондропластические операции а. Резекция грудины б. Костная пластика грудины в. Переворот грудины г. Пересечение или резекция или измельчение реберных хрящей. 4. Методы фиксации: а. Наружное вытяжение. б. Престернальная фиксация. в. Трансстернальная фиксация. г. Ретростернальная фиксация. 5. Без фиксаторов. а. Реберная (тип Равича) б. Транс-интрастернальная (тип Бруннера) в. Ретростернальная (тип «гамака» )
Классификация торакопластик по G. Oelsnitz, Германия 1983. 1. 2. Косметические операции Френопластические операции (диафрагмопластика), с частичным пересечением диафрагмы либо с частичным пересечением диафрагмы и грудины. 3. Остеохондропластические операции а. Резекция грудины б. Костная пластика грудины в. Переворот грудины г. Пересечение или резекция или измельчение реберных хрящей. 4. Методы фиксации: а. Наружное вытяжение. б. Престернальная фиксация. в. Трансстернальная фиксация. г. Ретростернальная фиксация. 5. Без фиксаторов. а. Реберная (тип Равича) б. Транс-интрастернальная (тип Бруннера) в. Ретростернальная (тип «гамака» )
 Хирургическое лечение ВДГК
Хирургическое лечение ВДГК
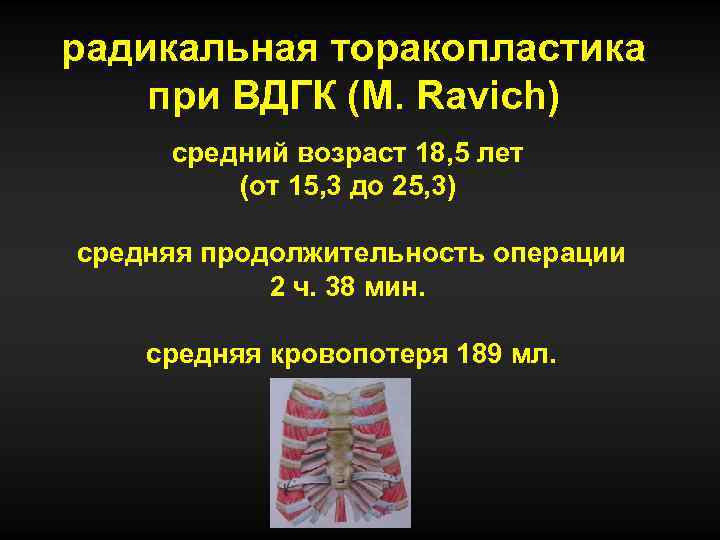 радикальная торакопластика при ВДГК (M. Ravich) средний возраст 18, 5 лет (от 15, 3 до 25, 3) средняя продолжительность операции 2 ч. 38 мин. средняя кровопотеря 189 мл.
радикальная торакопластика при ВДГК (M. Ravich) средний возраст 18, 5 лет (от 15, 3 до 25, 3) средняя продолжительность операции 2 ч. 38 мин. средняя кровопотеря 189 мл.
 ВДГК- операция в модификации Равича с фиксацией ГРК пластиной Палтиа • субмаммарный доступ, мобилизация грудных мышц, • резекция реберных хрящей, корригирующая клиновидная стернотомия, • формирование загрудинного канала с заведением пластины Палтиа и фиксацией ее лавсановыми швами, • дренирование ретростернального пространства.
ВДГК- операция в модификации Равича с фиксацией ГРК пластиной Палтиа • субмаммарный доступ, мобилизация грудных мышц, • резекция реберных хрящей, корригирующая клиновидная стернотомия, • формирование загрудинного канала с заведением пластины Палтиа и фиксацией ее лавсановыми швами, • дренирование ретростернального пространства.
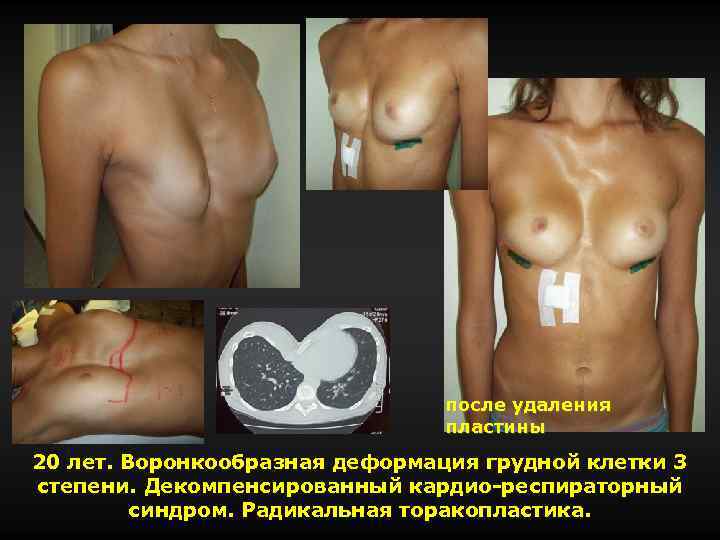 после удаления пластины 20 лет. Воронкообразная деформация грудной клетки 3 степени. Декомпенсированный кардио-респираторный синдром. Радикальная торакопластика.
после удаления пластины 20 лет. Воронкообразная деформация грудной клетки 3 степени. Декомпенсированный кардио-респираторный синдром. Радикальная торакопластика.
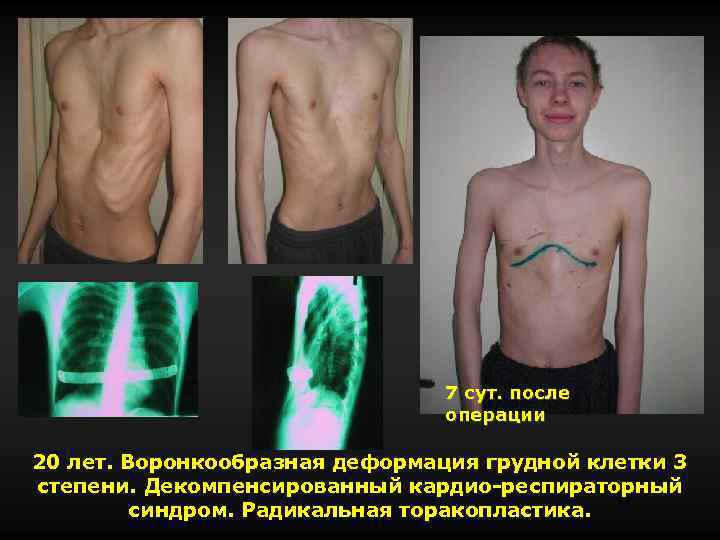 7 сут. после операции 20 лет. Воронкообразная деформация грудной клетки 3 степени. Декомпенсированный кардио-респираторный синдром. Радикальная торакопластика.
7 сут. после операции 20 лет. Воронкообразная деформация грудной клетки 3 степени. Декомпенсированный кардио-респираторный синдром. Радикальная торакопластика.
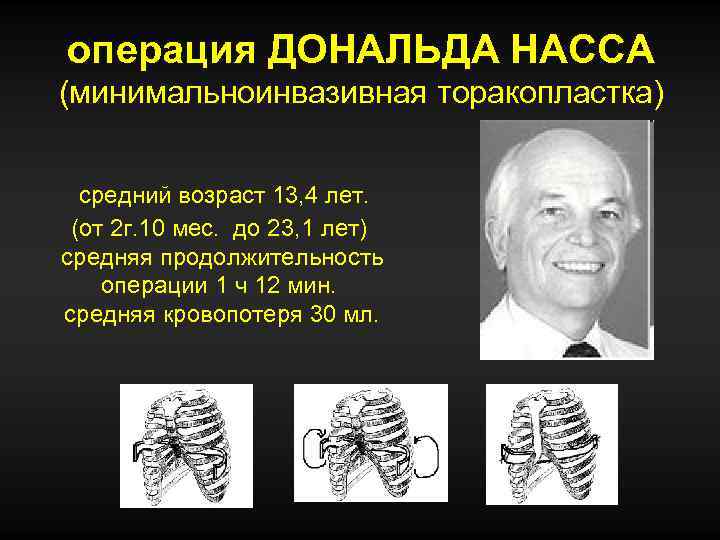 операция ДОНАЛЬДА НАССА (минимальноинвазивная торакопластка) средний возраст 13, 4 лет. (от 2 г. 10 мес. до 23, 1 лет) средняя продолжительность операции 1 ч 12 мин. средняя кровопотеря 30 мл.
операция ДОНАЛЬДА НАССА (минимальноинвазивная торакопластка) средний возраст 13, 4 лет. (от 2 г. 10 мес. до 23, 1 лет) средняя продолжительность операции 1 ч 12 мин. средняя кровопотеря 30 мл.
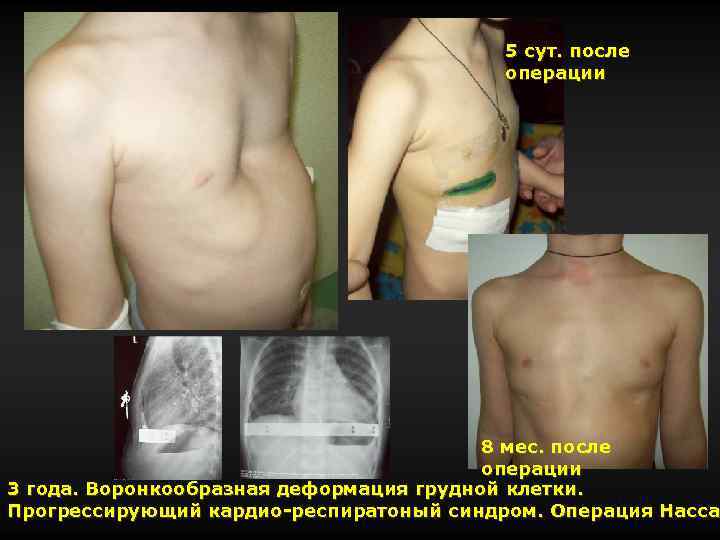 5 сут. после операции 8 мес. после операции 3 года. Воронкообразная деформация грудной клетки. Прогрессирующий кардио-респиратоный синдром. Операция Насса
5 сут. после операции 8 мес. после операции 3 года. Воронкообразная деформация грудной клетки. Прогрессирующий кардио-респиратоный синдром. Операция Насса
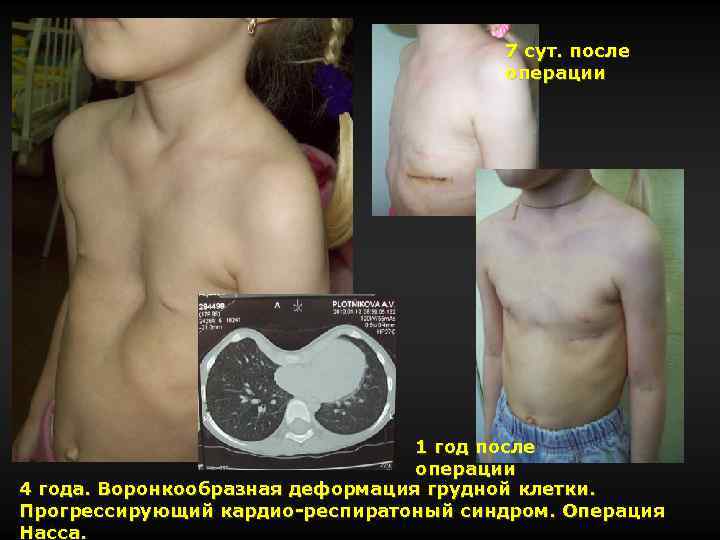 7 сут. после операции 1 год после операции 4 года. Воронкообразная деформация грудной клетки. Прогрессирующий кардио-респиратоный синдром. Операция Насса.
7 сут. после операции 1 год после операции 4 года. Воронкообразная деформация грудной клетки. Прогрессирующий кардио-респиратоный синдром. Операция Насса.
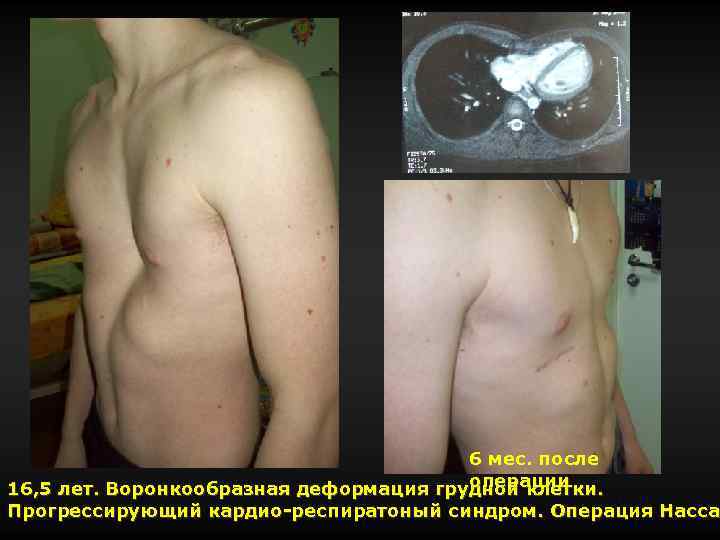 6 мес. после операции 16, 5 лет. Воронкообразная деформация грудной клетки. Прогрессирующий кардио-респиратоный синдром. Операция Насса
6 мес. после операции 16, 5 лет. Воронкообразная деформация грудной клетки. Прогрессирующий кардио-респиратоный синдром. Операция Насса
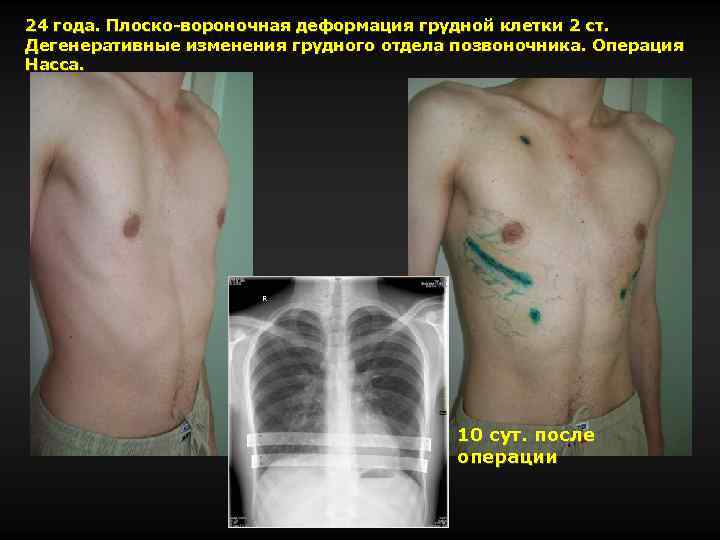 24 года. Плоско-вороночная деформация грудной клетки 2 ст. Дегенеративные изменения грудного отдела позвоночника. Операция Насса. 10 сут. после операции
24 года. Плоско-вороночная деформация грудной клетки 2 ст. Дегенеративные изменения грудного отдела позвоночника. Операция Насса. 10 сут. после операции
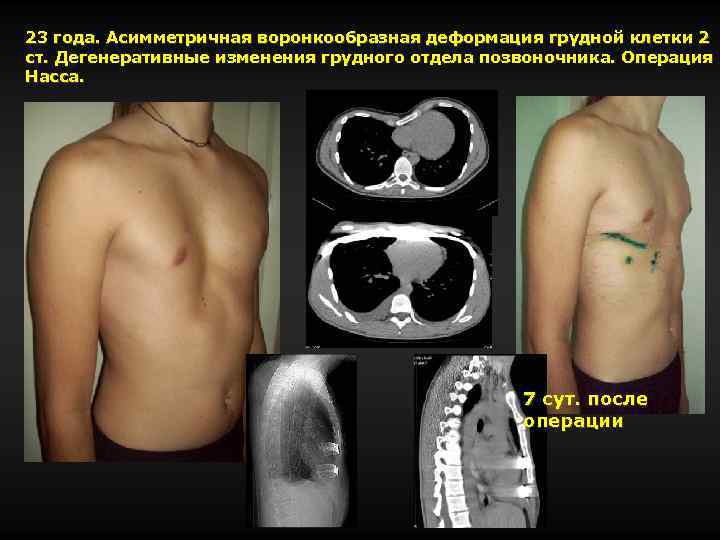 23 года. Асимметричная воронкообразная деформация грудной клетки 2 ст. Дегенеративные изменения грудного отдела позвоночника. Операция Насса. 7 сут. после операции
23 года. Асимметричная воронкообразная деформация грудной клетки 2 ст. Дегенеративные изменения грудного отдела позвоночника. Операция Насса. 7 сут. после операции
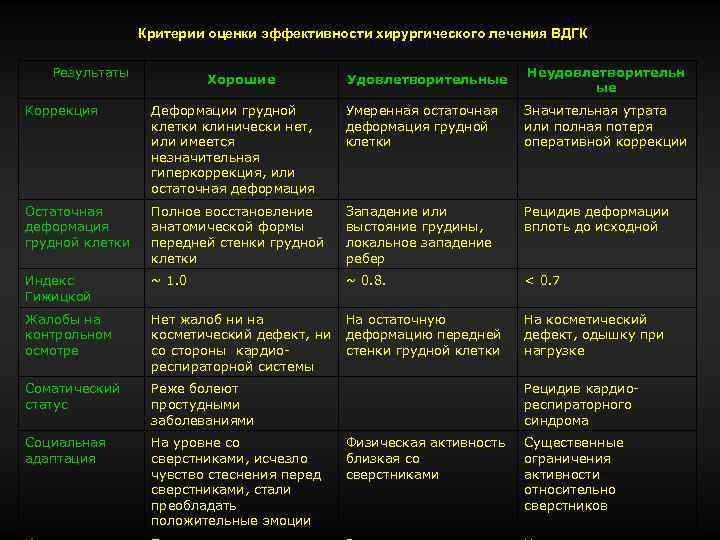 Критерии оценки эффективности хирургического лечения ВДГК Результаты Хорошие Удовлетворительные Неудовлетворительн ые Коррекция Деформации грудной клетки клинически нет, или имеется незначительная гиперкоррекция, или остаточная деформация Умеренная остаточная деформация грудной клетки Значительная утрата или полная потеря оперативной коррекции Остаточная деформация грудной клетки Полное восстановление анатомической формы передней стенки грудной клетки Западение или выстояние грудины, локальное западение ребер Рецидив деформации вплоть до исходной Индекс Гижицкой ~ 1. 0 ~ 0. 8. < 0. 7 Жалобы на контрольном осмотре Нет жалоб ни на косметический дефект, ни со стороны кардиореспираторной системы На остаточную деформацию передней стенки грудной клетки На косметический дефект, одышку при нагрузке Соматический статус Реже болеют простудными заболеваниями Социальная адаптация На уровне со сверстниками, исчезло чувство стеснения перед сверстниками, стали преобладать положительные эмоции Рецидив кардиореспираторного синдрома Физическая активность близкая со сверстниками Существенные ограничения активности относительно сверстников
Критерии оценки эффективности хирургического лечения ВДГК Результаты Хорошие Удовлетворительные Неудовлетворительн ые Коррекция Деформации грудной клетки клинически нет, или имеется незначительная гиперкоррекция, или остаточная деформация Умеренная остаточная деформация грудной клетки Значительная утрата или полная потеря оперативной коррекции Остаточная деформация грудной клетки Полное восстановление анатомической формы передней стенки грудной клетки Западение или выстояние грудины, локальное западение ребер Рецидив деформации вплоть до исходной Индекс Гижицкой ~ 1. 0 ~ 0. 8. < 0. 7 Жалобы на контрольном осмотре Нет жалоб ни на косметический дефект, ни со стороны кардиореспираторной системы На остаточную деформацию передней стенки грудной клетки На косметический дефект, одышку при нагрузке Соматический статус Реже болеют простудными заболеваниями Социальная адаптация На уровне со сверстниками, исчезло чувство стеснения перед сверстниками, стали преобладать положительные эмоции Рецидив кардиореспираторного синдрома Физическая активность близкая со сверстниками Существенные ограничения активности относительно сверстников
 Килевидные деформации «птичья грудь» pectus carinatum Q 67. 7 «килевидная грудь» МКБ-10
Килевидные деформации «птичья грудь» pectus carinatum Q 67. 7 «килевидная грудь» МКБ-10
 Классификация КДГК Баиров Г. А. и Фокин А. А. • Манубриокостальный тип • Корпорокостальный тип • Костальный тип
Классификация КДГК Баиров Г. А. и Фокин А. А. • Манубриокостальный тип • Корпорокостальный тип • Костальный тип
 радикальная торакопластика при килевидных деформациях средний возраст 17, 6 лет (от 15, 6 до 21, 9) средняя продолжительность операции 2 ч. 37 мин. средняя кровопотеря 165 мл.
радикальная торакопластика при килевидных деформациях средний возраст 17, 6 лет (от 15, 6 до 21, 9) средняя продолжительность операции 2 ч. 37 мин. средняя кровопотеря 165 мл.
 КДГК – операция в модификации Равича (без применения фиксаторов) • субмаммарный доступ, мобилизация грудных мышц, • резекция реберных хрящей в проекции деформации, • поперечная стернотомия на высоте деформации, гофрирование надхрящницы с формированием эффекта «гамака» , • мобилизация и транспозиция мечевидного отростка краниальнее места прикрепления по передней поверхности тела грудины, • раневой дренаж.
КДГК – операция в модификации Равича (без применения фиксаторов) • субмаммарный доступ, мобилизация грудных мышц, • резекция реберных хрящей в проекции деформации, • поперечная стернотомия на высоте деформации, гофрирование надхрящницы с формированием эффекта «гамака» , • мобилизация и транспозиция мечевидного отростка краниальнее места прикрепления по передней поверхности тела грудины, • раневой дренаж.
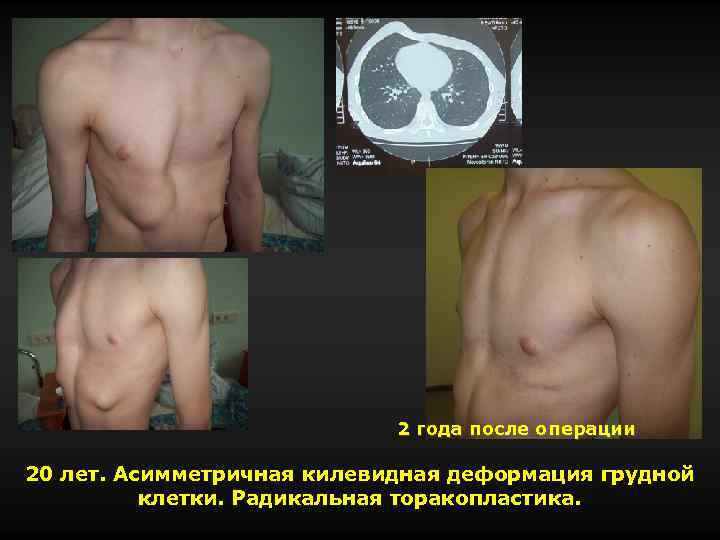 2 года после операции 20 лет. Асимметричная килевидная деформация грудной клетки. Радикальная торакопластика.
2 года после операции 20 лет. Асимметричная килевидная деформация грудной клетки. Радикальная торакопластика.
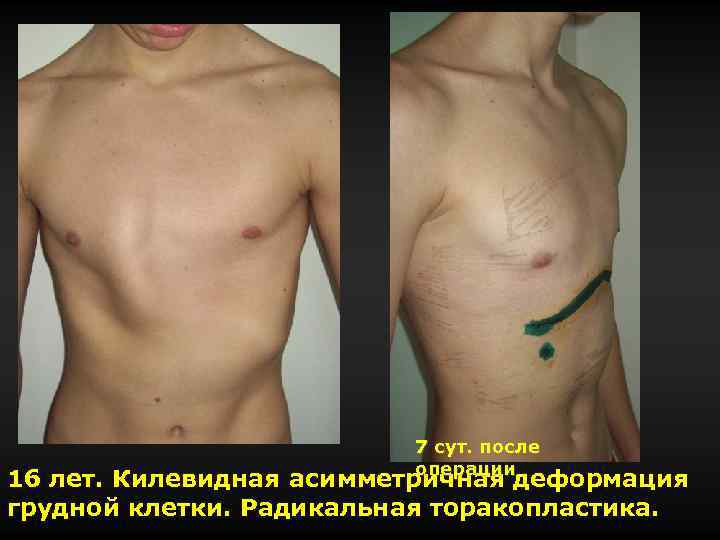 7 сут. после операции 16 лет. Килевидная асимметричная деформация грудной клетки. Радикальная торакопластика.
7 сут. после операции 16 лет. Килевидная асимметричная деформация грудной клетки. Радикальная торакопластика.
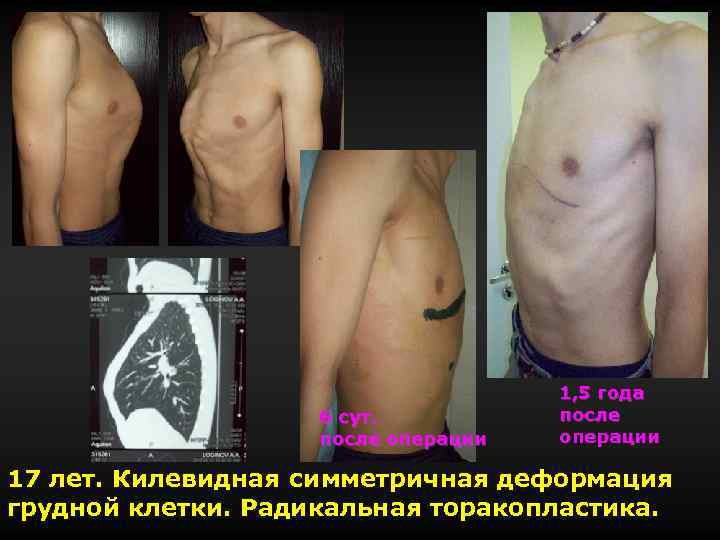 6 сут. после операции 1, 5 года после операции 17 лет. Килевидная симметричная деформация грудной клетки. Радикальная торакопластика.
6 сут. после операции 1, 5 года после операции 17 лет. Килевидная симметричная деформация грудной клетки. Радикальная торакопластика.
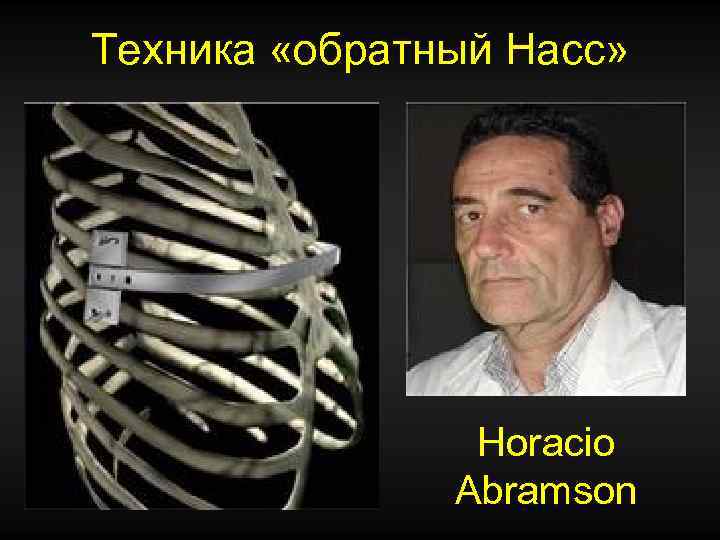 Техника «обратный Насс» Horacio Abramson
Техника «обратный Насс» Horacio Abramson
 реторакопластики
реторакопластики
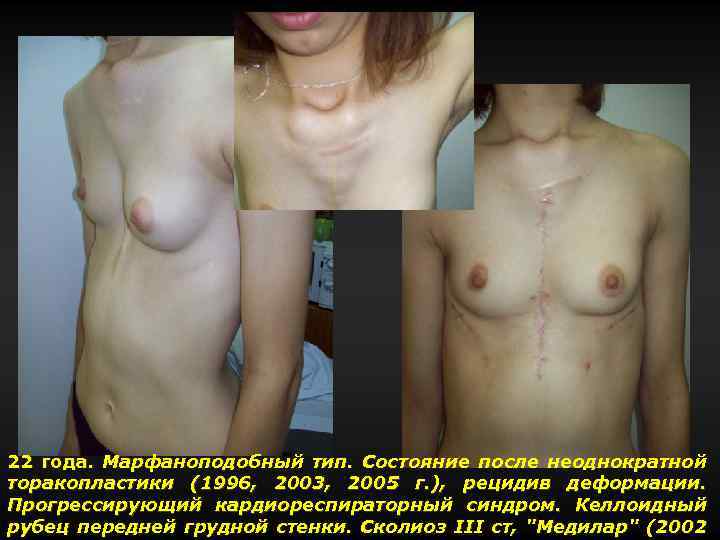 22 года. Марфаноподобный тип. Состояние после неоднократной торакопластики (1996, 2003, 2005 г. ), рецидив деформации. Прогрессирующий кардиореспираторный синдром. Келлоидный рубец передней грудной стенки. Сколиоз III ст, "Медилар" (2002
22 года. Марфаноподобный тип. Состояние после неоднократной торакопластики (1996, 2003, 2005 г. ), рецидив деформации. Прогрессирующий кардиореспираторный синдром. Келлоидный рубец передней грудной стенки. Сколиоз III ст, "Медилар" (2002
 пороки развития Синдром Поланда, врожденная расщелина грудины, изолированные деформации ребер, синдром Куррарино – Сильвермана Q 67. 8 «Другие врожденные деформации грудной клетки» МКБ-10
пороки развития Синдром Поланда, врожденная расщелина грудины, изолированные деформации ребер, синдром Куррарино – Сильвермана Q 67. 8 «Другие врожденные деформации грудной клетки» МКБ-10
 Основные типы пороков грудной клекти • • • Аномалии формы ребер: – расширение ребра лопатообразное; – ребро расщепленное (син. : вилка Люшки) – расщепление переднего конца ребра; – ребро перфорированное – наличие щелей и отверстий в костной части ребра; – сращение ребер – костные мостики между соседними ребрами или замещение межреберного промежутка соединительной тканью. Аномалии числа ребер: – Аплазия ребра – отсутствие какого-либо ребра, полное или частичное. Может быть одно- и двусторонней. – Добавочное ребро: • ребро шейное – соединено с VII шейным позвонком, • ребро грудное тринадцатое – увеличенный в длину поперечный отросток I поясничного позвонка. Гипоплазия ребер – дефект развития ребер, при котором отмечается недоразвитие грудинных концов ребер. Недостающая часть ребра замещается соединительной тканью. Аксифоидия – отсутствие мечевидного отростка грудины. Расщепление мечевидного отростка – результат неравномерного роста грудины. Бывает при длинной и короткой грудине. Торакогастросхизис – незаращение передних отделов грудной и брюшной стенки.
Основные типы пороков грудной клекти • • • Аномалии формы ребер: – расширение ребра лопатообразное; – ребро расщепленное (син. : вилка Люшки) – расщепление переднего конца ребра; – ребро перфорированное – наличие щелей и отверстий в костной части ребра; – сращение ребер – костные мостики между соседними ребрами или замещение межреберного промежутка соединительной тканью. Аномалии числа ребер: – Аплазия ребра – отсутствие какого-либо ребра, полное или частичное. Может быть одно- и двусторонней. – Добавочное ребро: • ребро шейное – соединено с VII шейным позвонком, • ребро грудное тринадцатое – увеличенный в длину поперечный отросток I поясничного позвонка. Гипоплазия ребер – дефект развития ребер, при котором отмечается недоразвитие грудинных концов ребер. Недостающая часть ребра замещается соединительной тканью. Аксифоидия – отсутствие мечевидного отростка грудины. Расщепление мечевидного отростка – результат неравномерного роста грудины. Бывает при длинной и короткой грудине. Торакогастросхизис – незаращение передних отделов грудной и брюшной стенки.
 Основные типы пороков грудной клекти • • • Аплазия грудины (син. : астерния) – при полной форме ребра соединяются между собой фиброзной пластинкой. Частичная форма обычно проявляется отсутствием дистальной части грудины или рукоятки. Грудина сегментированная – длительное сохранение хрящевых прослоек между окостеневшими частями грудины. Тело грудины в этом случае состоит из 4 частей. Грудная клетка воронкообразная (син. : грудная клетка инфунди- булярная, «грудь сапожника» ) – воронкообразное углубление нижней части грудной и верхней части брюшной стенки с кратерообразным углублением грудины и ребер. Грудная клетка килевидная (син. : «куриная грудь» ) – увеличение переднезаднего размера грудной клетки, сопровождающееся резким выступанием кпереди грудины и расположением ребер относительно последней под острым углом. Чаще носит вторичный характер при врожденных кифосколиозах, добавочных позвонках. Грудная клетка кифотическая – укороченная грудная клетка с выстоянием грудины вперед, увеличенным переднезадним размеров и сближенными ребрами, образуется при кифозе. Грудная клетка лордотическая – уплощенная с боков грудная клетка с выстоянием передней стенки и изгибом позвоночника кпереди, образуется при лордозе. Грудная клетка плоская – характеризуется разведением ребер и части хрящей в стороны, западением грудины и участков реберных хрящей. Грудная клетка эмфизематозная (син. : грудная клетка бочкообразная) – грудная клетка с увеличенным переднезадним размером, с горизонтальным расположением ребер, тупым под грудинным углом, увеличенными межреберными промежутками. Наблюдается при эмфиземе. Деформация грудины – удлиненная, овальная, квадратная грудина. Деформацией считают образование резко выраженного угла между рукояткой и телом грудины. Обычно угол обращен вершиной кпереди. Кости грудины добавочные – могут находиться над рукояткой грудины в яремной вырезке. Расщепление грудины (син. : шистостерния) – связано с неслиянием или неполным срастанием грудинных хрящей.
Основные типы пороков грудной клекти • • • Аплазия грудины (син. : астерния) – при полной форме ребра соединяются между собой фиброзной пластинкой. Частичная форма обычно проявляется отсутствием дистальной части грудины или рукоятки. Грудина сегментированная – длительное сохранение хрящевых прослоек между окостеневшими частями грудины. Тело грудины в этом случае состоит из 4 частей. Грудная клетка воронкообразная (син. : грудная клетка инфунди- булярная, «грудь сапожника» ) – воронкообразное углубление нижней части грудной и верхней части брюшной стенки с кратерообразным углублением грудины и ребер. Грудная клетка килевидная (син. : «куриная грудь» ) – увеличение переднезаднего размера грудной клетки, сопровождающееся резким выступанием кпереди грудины и расположением ребер относительно последней под острым углом. Чаще носит вторичный характер при врожденных кифосколиозах, добавочных позвонках. Грудная клетка кифотическая – укороченная грудная клетка с выстоянием грудины вперед, увеличенным переднезадним размеров и сближенными ребрами, образуется при кифозе. Грудная клетка лордотическая – уплощенная с боков грудная клетка с выстоянием передней стенки и изгибом позвоночника кпереди, образуется при лордозе. Грудная клетка плоская – характеризуется разведением ребер и части хрящей в стороны, западением грудины и участков реберных хрящей. Грудная клетка эмфизематозная (син. : грудная клетка бочкообразная) – грудная клетка с увеличенным переднезадним размером, с горизонтальным расположением ребер, тупым под грудинным углом, увеличенными межреберными промежутками. Наблюдается при эмфиземе. Деформация грудины – удлиненная, овальная, квадратная грудина. Деформацией считают образование резко выраженного угла между рукояткой и телом грудины. Обычно угол обращен вершиной кпереди. Кости грудины добавочные – могут находиться над рукояткой грудины в яремной вырезке. Расщепление грудины (син. : шистостерния) – связано с неслиянием или неполным срастанием грудинных хрящей.
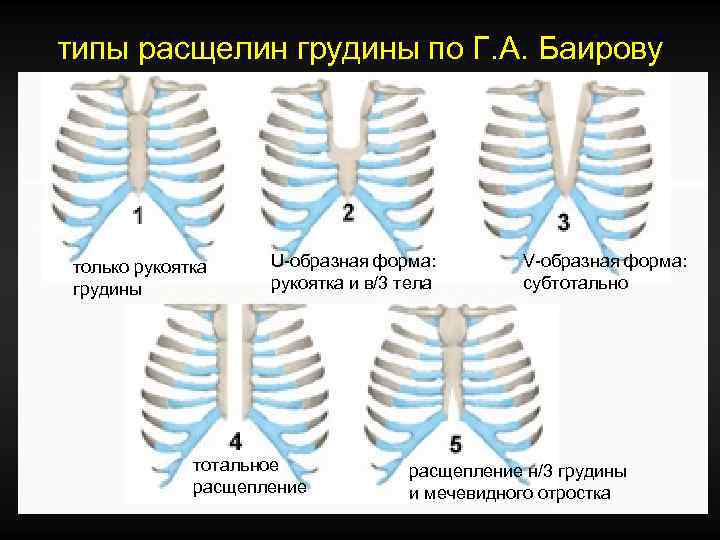 типы расщелин грудины по Г. А. Баирову только рукоятка грудины U-образная форма: рукоятка и в/3 тела тотальное расщепление V-образная форма: субтотально расщепление н/3 грудины и мечевидного отростка
типы расщелин грудины по Г. А. Баирову только рукоятка грудины U-образная форма: рукоятка и в/3 тела тотальное расщепление V-образная форма: субтотально расщепление н/3 грудины и мечевидного отростка
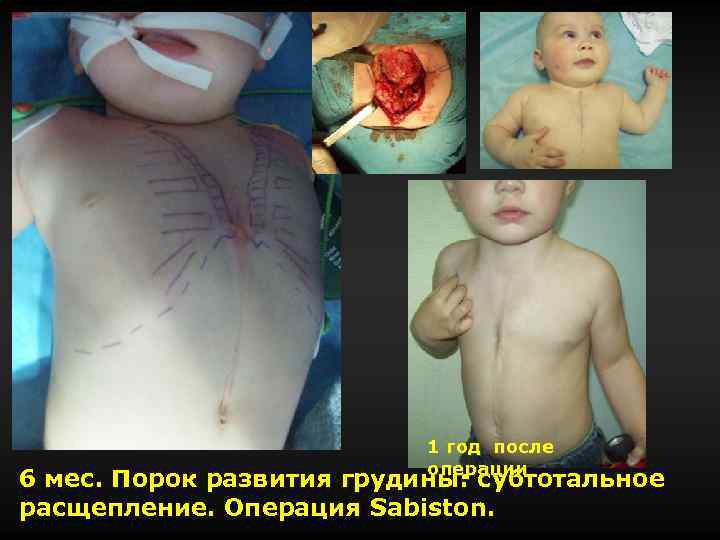 1 год после операции 6 мес. Порок развития грудины: субтотальное расщепление. Операция Sabiston.
1 год после операции 6 мес. Порок развития грудины: субтотальное расщепление. Операция Sabiston.
 симультанные торакопластики
симультанные торакопластики
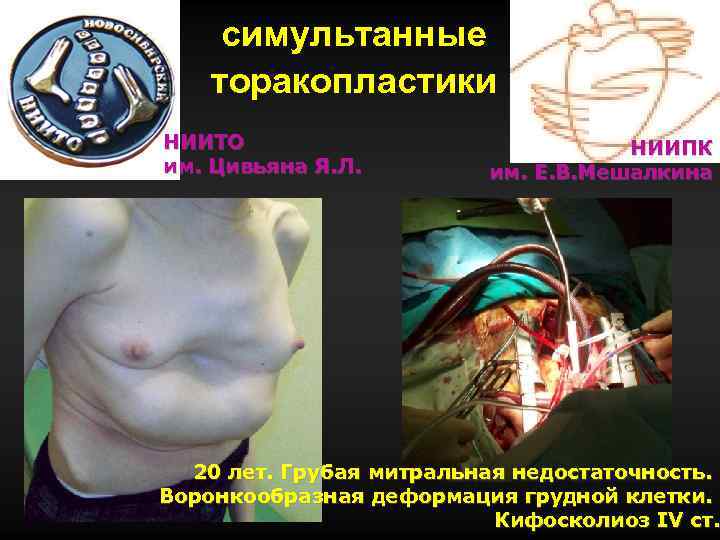 симультанные торакопластики НИИТО им. Цивьяна Я. Л. НИИПК им. Е. В. Мешалкина 20 лет. Грубая митральная недостаточность. Воронкообразная деформация грудной клетки. Кифосколиоз IV ст.
симультанные торакопластики НИИТО им. Цивьяна Я. Л. НИИПК им. Е. В. Мешалкина 20 лет. Грубая митральная недостаточность. Воронкообразная деформация грудной клетки. Кифосколиоз IV ст.
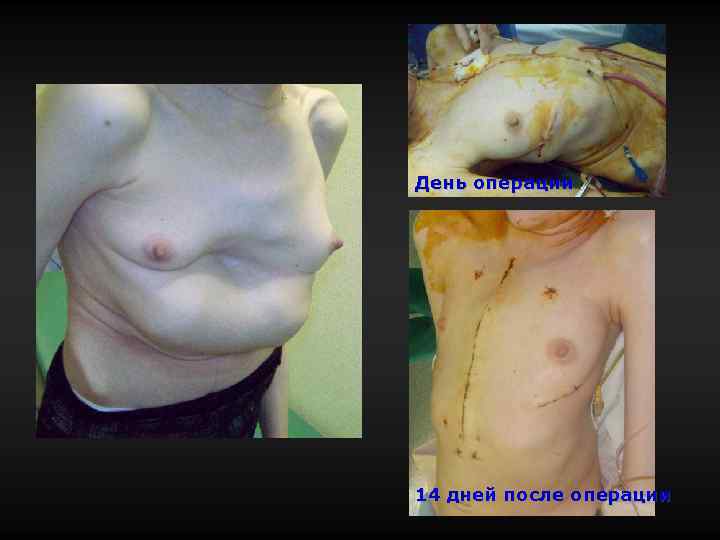 День операции 14 дней после операции
День операции 14 дней после операции
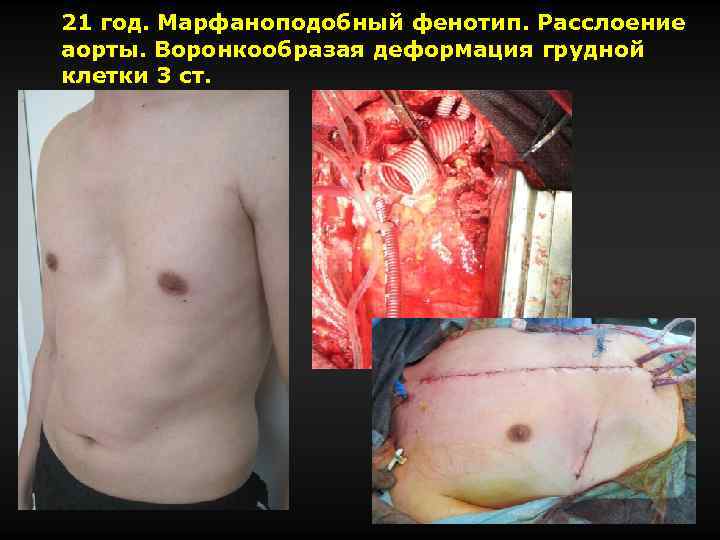 21 год. Марфаноподобный фенотип. Расслоение аорты. Воронкообразая деформация грудной клетки 3 ст.
21 год. Марфаноподобный фенотип. Расслоение аорты. Воронкообразая деформация грудной клетки 3 ст.
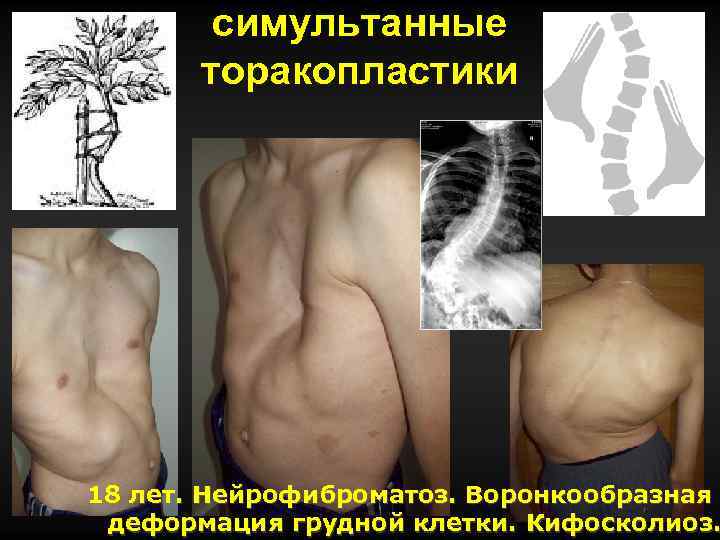 симультанные торакопластики 18 лет. Нейрофиброматоз. Воронкообразная деформация грудной клетки. Кифосколиоз.
симультанные торакопластики 18 лет. Нейрофиброматоз. Воронкообразная деформация грудной клетки. Кифосколиоз.
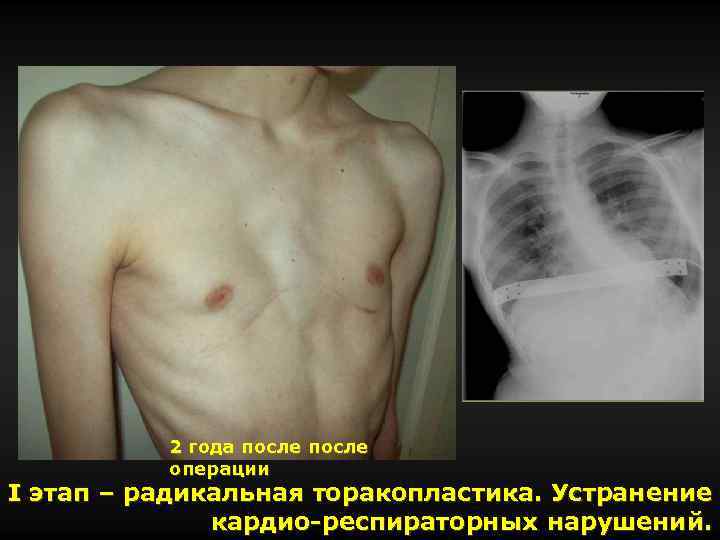 2 года после операции I этап – радикальная торакопластика. Устранение кардио-респираторных нарушений.
2 года после операции I этап – радикальная торакопластика. Устранение кардио-респираторных нарушений.
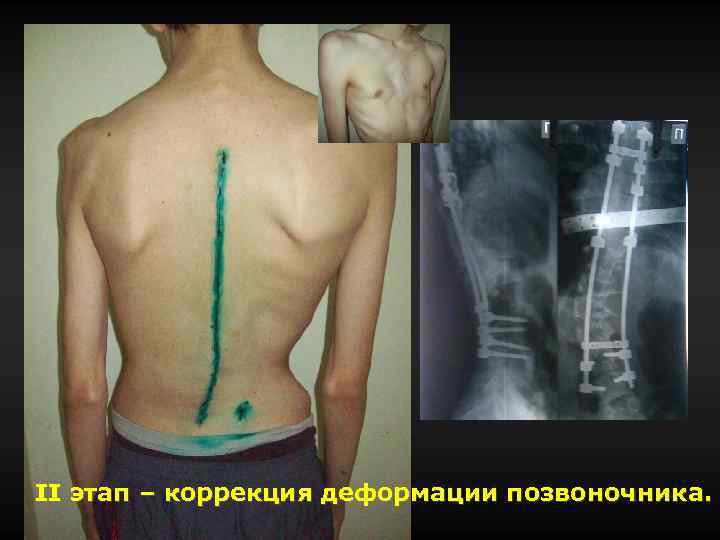 II этап – коррекция деформации позвоночника.
II этап – коррекция деформации позвоночника.
 осложнения торакопластик - Травматизация крупных сосудов Гемоперикард, сердца Гемо-, пневмоторакс Пневмония в послеоперационном периоде Плевриты послеоперационного периода Гематома области хирургического вмешательства Подкожная эмфизема Плексит плечевого нервного сплетения Хилоторакс Экхондроз Атония желудка, парез кишечника Нестабильность пластины (смещение, переворот) Инфекционные осложнения Рецидив деформации грудной клетки / гиперкоррекция
осложнения торакопластик - Травматизация крупных сосудов Гемоперикард, сердца Гемо-, пневмоторакс Пневмония в послеоперационном периоде Плевриты послеоперационного периода Гематома области хирургического вмешательства Подкожная эмфизема Плексит плечевого нервного сплетения Хилоторакс Экхондроз Атония желудка, парез кишечника Нестабильность пластины (смещение, переворот) Инфекционные осложнения Рецидив деформации грудной клетки / гиперкоррекция
 профилактика осложнений • Индивидуальное планирование вмешательства и моделирование импланта • Атравматичная техника вмешательства • Анатомически выгодное дренирование • Адекватное обезболивание • Ранняя дозированная активизация больного на фоне дыхательной гимнастики • Своевременная диагностика возможных осложнений • При ВДГК удалять фиксирующие
профилактика осложнений • Индивидуальное планирование вмешательства и моделирование импланта • Атравматичная техника вмешательства • Анатомически выгодное дренирование • Адекватное обезболивание • Ранняя дозированная активизация больного на фоне дыхательной гимнастики • Своевременная диагностика возможных осложнений • При ВДГК удалять фиксирующие
 Деформация задней грудной стенки при сколиозе – РЕБЕРНЫЙ ГОРБ
Деформация задней грудной стенки при сколиозе – РЕБЕРНЫЙ ГОРБ
 после коррекции идиопатического сколиоза подростков с применением систем III поколения резекция ребер показана примерно в 25 % случаев С. Нагvеу и соавторы [1993]
после коррекции идиопатического сколиоза подростков с применением систем III поколения резекция ребер показана примерно в 25 % случаев С. Нагvеу и соавторы [1993]
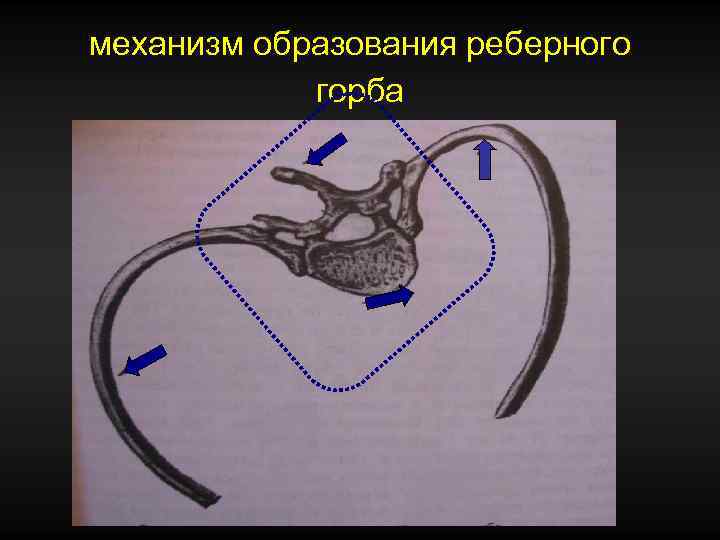 механизм образования реберного горба
механизм образования реберного горба
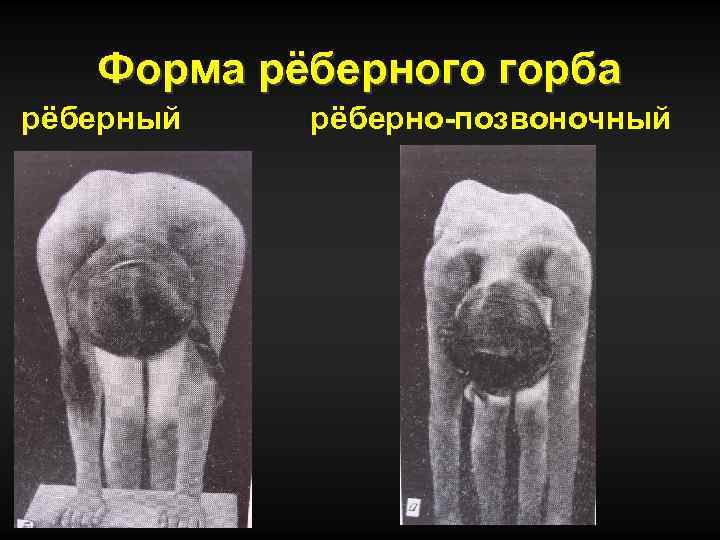 Форма рёберного горба рёберный рёберно-позвоночный
Форма рёберного горба рёберный рёберно-позвоночный
 ________ ВЫСОТА РЕБЕРНОГО ГОРБА
________ ВЫСОТА РЕБЕРНОГО ГОРБА
 1922 г. Frey отметил, что резекция ребер может вызвать прогрессирование деформации позвоночника.
1922 г. Frey отметил, что резекция ребер может вызвать прогрессирование деформации позвоночника.
 1898 г. Субботин М. С. первая резекция ребер для лечения сколиоза в России 1935 г. М. И. Куслик, 1950 г. Я. С. Юсевич, 1957 г. В. Д. Чаклин
1898 г. Субботин М. С. первая резекция ребер для лечения сколиоза в России 1935 г. М. И. Куслик, 1950 г. Я. С. Юсевич, 1957 г. В. Д. Чаклин
 1963 г. Baltscheff элевационная декомпрессивная торакопластика с одномоментным вертебродезом
1963 г. Baltscheff элевационная декомпрессивная торакопластика с одномоментным вертебродезом
 • Сварите поросенка (молочного), выберите самый мелкий позвонок и дайте в руки ребенку, у которого заговаривают горб. Читают так: "Иди с хребта раба Божьего (имя) на двенадцать свиней и тринадцатого поросенка". Так проделывают семь дней на заре. Позвонок хоронят на кладбище. Горб расти перестанет. • На убыльный месяц ведут больного на кладбище, ставят возле новых могил, берут полотенце, водят им по спине справа налево (против часовой стрелки), читают три раза, полотенце оставляют там же, уходят не оглядываясь. Не разговаривают с больным до дому. "ЭНЦЕКЛОПЕДИИ НАРОДНОЙ МЕДИЦИНЫ III ТОМ «ДЙДЖЕСТ-ИЗДАНИЕ "НА НИВЕ КУБАНСКОЙ"
• Сварите поросенка (молочного), выберите самый мелкий позвонок и дайте в руки ребенку, у которого заговаривают горб. Читают так: "Иди с хребта раба Божьего (имя) на двенадцать свиней и тринадцатого поросенка". Так проделывают семь дней на заре. Позвонок хоронят на кладбище. Горб расти перестанет. • На убыльный месяц ведут больного на кладбище, ставят возле новых могил, берут полотенце, водят им по спине справа налево (против часовой стрелки), читают три раза, полотенце оставляют там же, уходят не оглядываясь. Не разговаривают с больным до дому. "ЭНЦЕКЛОПЕДИИ НАРОДНОЙ МЕДИЦИНЫ III ТОМ «ДЙДЖЕСТ-ИЗДАНИЕ "НА НИВЕ КУБАНСКОЙ"
 поднадкостничная резекция: Ø выход на вершину реберного горба Øребра выделялись поднадкостнично Ø резецируются фрагменты ребер от 2 до 8 см. Ø гемостаз, ушивание раны послойно в обратном порядке с внутрикожным швом Ø резиновые выпускники или установка трубчатого дренажа Ø АБ-профилактический курс
поднадкостничная резекция: Ø выход на вершину реберного горба Øребра выделялись поднадкостнично Ø резецируются фрагменты ребер от 2 до 8 см. Ø гемостаз, ушивание раны послойно в обратном порядке с внутрикожным швом Ø резиновые выпускники или установка трубчатого дренажа Ø АБ-профилактический курс
 Осложнения резекции ребер 96 резекций - Юсевич Я. С. 1952 • • повреждение плевры - 21 пневмоторакс - 19 эмфизема мягких тканей- 14 парез желудка и кишечника- 9 гнойный плеврит - 3 экссудативный плеврит - 18 фибринозный плеврит - 19 неврологические боли в межреберных нервах - 2 • нагноение операционной раны - 8 • послеоперационная пневмония - 1
Осложнения резекции ребер 96 резекций - Юсевич Я. С. 1952 • • повреждение плевры - 21 пневмоторакс - 19 эмфизема мягких тканей- 14 парез желудка и кишечника- 9 гнойный плеврит - 3 экссудативный плеврит - 18 фибринозный плеврит - 19 неврологические боли в межреберных нервах - 2 • нагноение операционной раны - 8 • послеоперационная пневмония - 1
 Повреждение плевры: • во время освобождения ребер от надкостницы при манипуляциях распатором • концами латеральных отломков при дыхательных движениях после пересечения ребер • при отделении плевры у шеек и головок ребер • вне всяких манипуляций до сшивания свободными концами ребер
Повреждение плевры: • во время освобождения ребер от надкостницы при манипуляциях распатором • концами латеральных отломков при дыхательных движениях после пересечения ребер • при отделении плевры у шеек и головок ребер • вне всяких манипуляций до сшивания свободными концами ребер
 Клиника повреждения плевры: • звук присасывания воздуха • учащение пульса • иногда цианоз ~ проба Вальсальвы
Клиника повреждения плевры: • звук присасывания воздуха • учащение пульса • иногда цианоз ~ проба Вальсальвы
 Опухоли грудной стенки
Опухоли грудной стенки
 Опухоли грудной стенки представляют собой очень разнородную группу новообразований, морфологическое разнообразие которых обусловлено особенностями анатомического строения грудной стенки. Искусственное объединение новообразований, развивающихся в мягких тканях и костных структурах грудной стенки, в одну группу обусловлено анатомо-топографической целесообразностью. Это объясняется общей локализацией новообразова-ний, сходством клинических проявлений, методов диагностики и лечения
Опухоли грудной стенки представляют собой очень разнородную группу новообразований, морфологическое разнообразие которых обусловлено особенностями анатомического строения грудной стенки. Искусственное объединение новообразований, развивающихся в мягких тканях и костных структурах грудной стенки, в одну группу обусловлено анатомо-топографической целесообразностью. Это объясняется общей локализацией новообразова-ний, сходством клинических проявлений, методов диагностики и лечения
 Опухоли грудной клетки ДОБРОКАЧЕСТВЕННЫЕ Экзостозы – самая частая липомы, кавернозные лимфангиомы, гемангиомы, рабдомиомы. Хондрома – до 15 % от всех хондром, остеома, эозинофильная гранулема Не относят: относят Новообразования кожи Опухоли молочной железы Опухоли париетальной плевры ЗЛОКАЧЕСТВЕННЫЕ Первичные – саркома (гистологически: фибросаркомы, хондросаркомы, ангиолейомиосаркомы и гемангиоперицитарные саркомы). Вторичные - вследствие прорастания грудной стенки опухолью легкого или средостения, а также результат метастазирования злокачественных новообразований различных органов.
Опухоли грудной клетки ДОБРОКАЧЕСТВЕННЫЕ Экзостозы – самая частая липомы, кавернозные лимфангиомы, гемангиомы, рабдомиомы. Хондрома – до 15 % от всех хондром, остеома, эозинофильная гранулема Не относят: относят Новообразования кожи Опухоли молочной железы Опухоли париетальной плевры ЗЛОКАЧЕСТВЕННЫЕ Первичные – саркома (гистологически: фибросаркомы, хондросаркомы, ангиолейомиосаркомы и гемангиоперицитарные саркомы). Вторичные - вследствие прорастания грудной стенки опухолью легкого или средостения, а также результат метастазирования злокачественных новообразований различных органов.
 Злокачественные образования ребер (ЗОР) 4– 6% всех новообразований скелета • редкая патология в детском возрасте и характеризуются агрессивным течением, высокой частотой раннего метастазирования и рецидивирования. Опухоли семейства саркомы Юинга (ОССЮ) составляют до 95% всех случаев ЗОР у детей. Остальные 5% ЗОР составляют хондросаркома (ХС), остеосаркома (ОС), фибросаркома (ФС), первичная лимфома кости (ПЛК), которые чрезвычайно редки у детей, в литературе встречаются единичные публикации по данной проблеме.
Злокачественные образования ребер (ЗОР) 4– 6% всех новообразований скелета • редкая патология в детском возрасте и характеризуются агрессивным течением, высокой частотой раннего метастазирования и рецидивирования. Опухоли семейства саркомы Юинга (ОССЮ) составляют до 95% всех случаев ЗОР у детей. Остальные 5% ЗОР составляют хондросаркома (ХС), остеосаркома (ОС), фибросаркома (ФС), первичная лимфома кости (ПЛК), которые чрезвычайно редки у детей, в литературе встречаются единичные публикации по данной проблеме.
 ЭКЗОСТОЗНАЯ ХОНДРОДИСПЛАЗИЯ Exostoses multiple ОМIМ 133700 клиника Разрастание костно-хрящевых экзостозов в области зон роста. Возможны вторичные деформации скелета (косорукость). Поражение внутренних органов Не свойственно. Малигнизация до 0, 2 - 10 % (трансформация в хондросаркому, остеогенную саркому) интеллект Сохранен пол М 1: Ж 1 Частота в популяции 1 : 50 000 Тип наследован ия аутосомно-доминантный. Мутации в генах EXT 1 и EXT 2 (гены- супрессоры опухолей), кодирующих соответственно белки экзостозин 1 и экзостозин 2. Мутации гена EXT 1 связаны с более тяжелым течением болезни
ЭКЗОСТОЗНАЯ ХОНДРОДИСПЛАЗИЯ Exostoses multiple ОМIМ 133700 клиника Разрастание костно-хрящевых экзостозов в области зон роста. Возможны вторичные деформации скелета (косорукость). Поражение внутренних органов Не свойственно. Малигнизация до 0, 2 - 10 % (трансформация в хондросаркому, остеогенную саркому) интеллект Сохранен пол М 1: Ж 1 Частота в популяции 1 : 50 000 Тип наследован ия аутосомно-доминантный. Мутации в генах EXT 1 и EXT 2 (гены- супрессоры опухолей), кодирующих соответственно белки экзостозин 1 и экзостозин 2. Мутации гена EXT 1 связаны с более тяжелым течением болезни
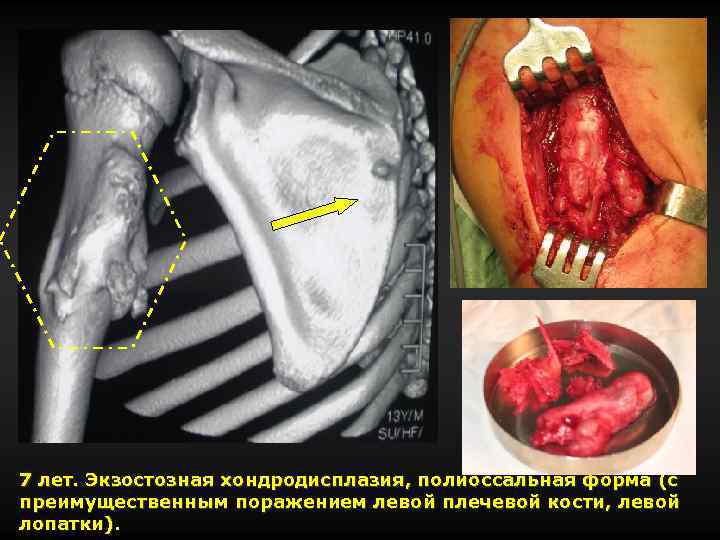 7 лет. Экзостозная хондродисплазия, полиоссальная форма (с преимущественным поражением левой плечевой кости, левой лопатки).
7 лет. Экзостозная хондродисплазия, полиоссальная форма (с преимущественным поражением левой плечевой кости, левой лопатки).
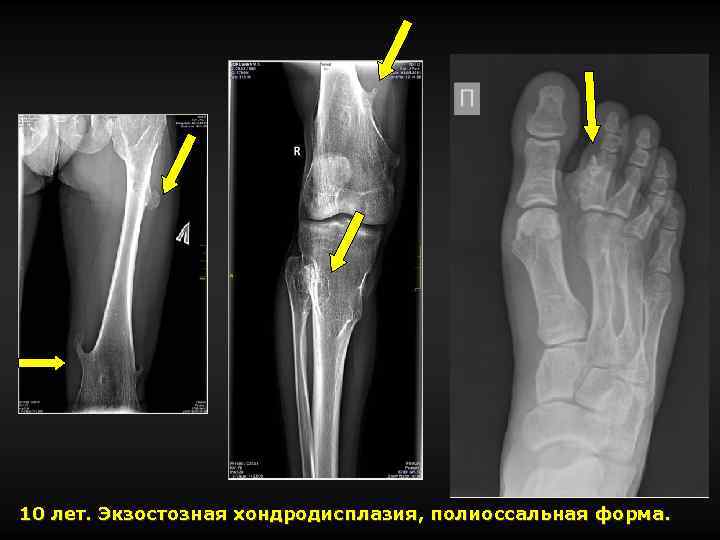 10 лет. Экзостозная хондродисплазия, полиоссальная форма.
10 лет. Экзостозная хондродисплазия, полиоссальная форма.
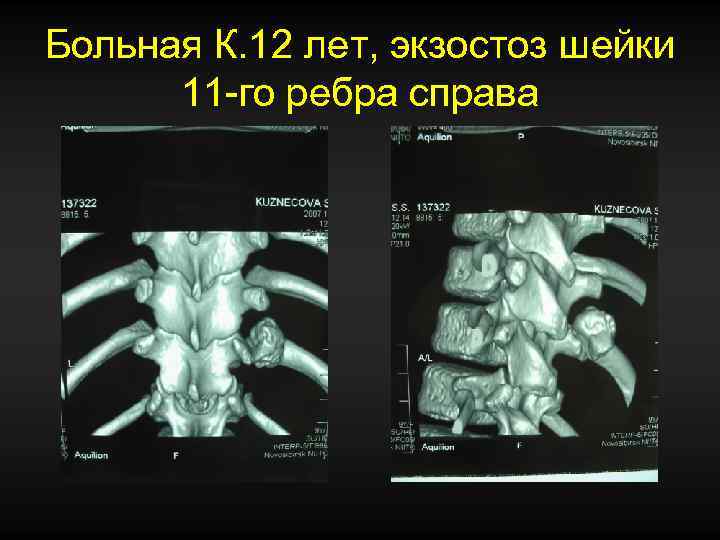 Больная К. 12 лет, экзостоз шейки 11 -го ребра справа
Больная К. 12 лет, экзостоз шейки 11 -го ребра справа
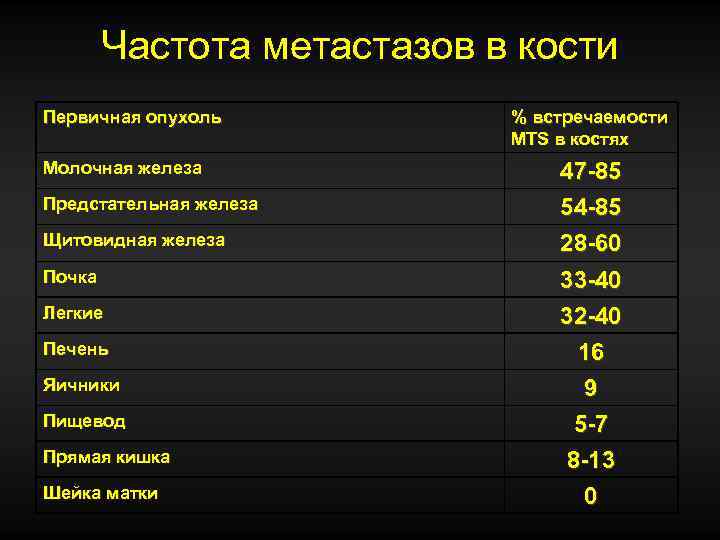 Частота метастазов в кости Первичная опухоль Молочная железа Предстательная железа Щитовидная железа Почка Легкие Печень Яичники Пищевод Прямая кишка Шейка матки % встречаемости MTS в костях 47 -85 54 -85 28 -60 33 -40 32 -40 16 9 5 -7 8 -13 0
Частота метастазов в кости Первичная опухоль Молочная железа Предстательная железа Щитовидная железа Почка Легкие Печень Яичники Пищевод Прямая кишка Шейка матки % встречаемости MTS в костях 47 -85 54 -85 28 -60 33 -40 32 -40 16 9 5 -7 8 -13 0
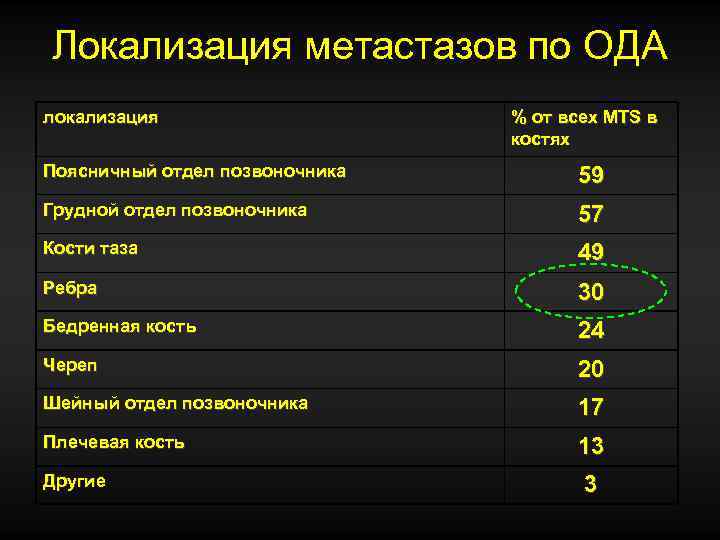 Локализация метастазов по ОДА локализация % от всех MTS в костях Поясничный отдел позвоночника 59 Грудной отдел позвоночника 57 Кости таза 49 Ребра 30 Бедренная кость 24 Череп 20 Шейный отдел позвоночника 17 Плечевая кость 13 Другие 3
Локализация метастазов по ОДА локализация % от всех MTS в костях Поясничный отдел позвоночника 59 Грудной отдел позвоночника 57 Кости таза 49 Ребра 30 Бедренная кость 24 Череп 20 Шейный отдел позвоночника 17 Плечевая кость 13 Другие 3
 Остеомиелит грудины и ребер, ложный сустав грудины • Острый гематогенный остеомиелит. Ребра являются или первичным и единственным очагом остеомиелита или же метастатическим очагом при наличии остеомиелитического процесса в другом месте (поражение нескольких ребер – наблюдается редко). • Как осложнение гнойного процесса в соседних слоях грудной клетки (при флегмоне стенки, при эмпиеме плевры - особенно при empyema necessitatis) • метастатические поражения при паразитарных тифах (сыпной и возвратный) и при брюшном тифе, при скарлатине, кори). • Посттравматический (чаще огнестрельное ранение) • Послеоперационный (срединные стернотомии, резекции ребер)
Остеомиелит грудины и ребер, ложный сустав грудины • Острый гематогенный остеомиелит. Ребра являются или первичным и единственным очагом остеомиелита или же метастатическим очагом при наличии остеомиелитического процесса в другом месте (поражение нескольких ребер – наблюдается редко). • Как осложнение гнойного процесса в соседних слоях грудной клетки (при флегмоне стенки, при эмпиеме плевры - особенно при empyema necessitatis) • метастатические поражения при паразитарных тифах (сыпной и возвратный) и при брюшном тифе, при скарлатине, кори). • Посттравматический (чаще огнестрельное ранение) • Послеоперационный (срединные стернотомии, резекции ребер)
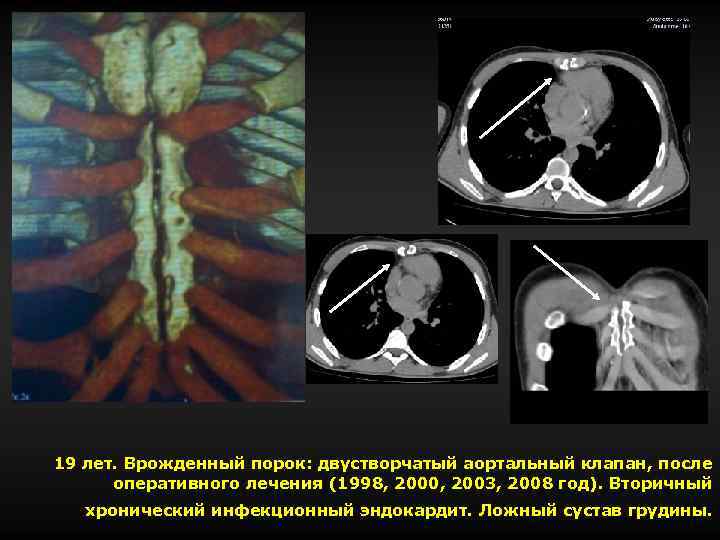 19 лет. Врожденный порок: двустворчатый аортальный клапан, после оперативного лечения (1998, 2000, 2003, 2008 год). Вторичный хронический инфекционный эндокардит. Ложный сустав грудины.
19 лет. Врожденный порок: двустворчатый аортальный клапан, после оперативного лечения (1998, 2000, 2003, 2008 год). Вторичный хронический инфекционный эндокардит. Ложный сустав грудины.
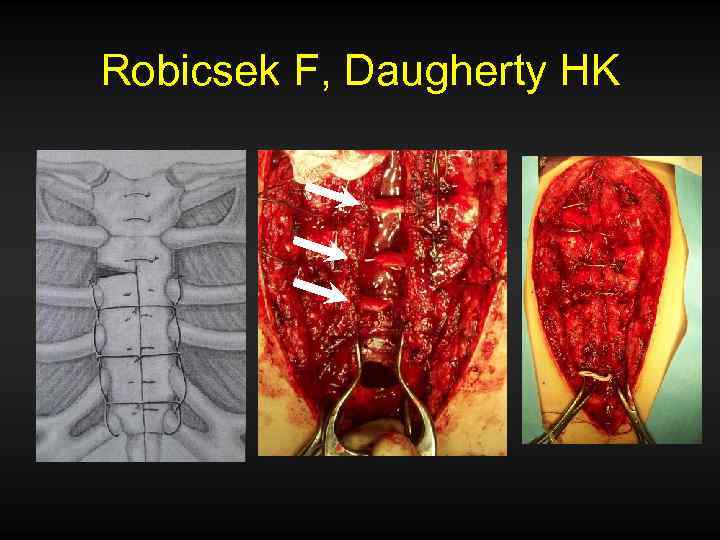 Robicsek F, Daugherty HK
Robicsek F, Daugherty HK
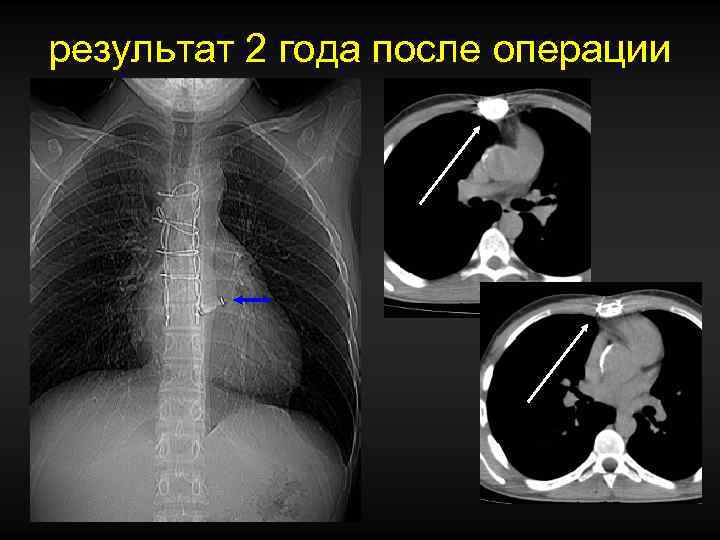 результат 2 года после операции
результат 2 года после операции
 Патология смежных областей опорнодвигательного аппарата (лопатки, ключицы, шейные ребра)
Патология смежных областей опорнодвигательного аппарата (лопатки, ключицы, шейные ребра)
 Аномалии развития ключицы и лопатки • Аплазия ключицы – встречается редко. • Аплазия лопатки – встречается крайне редко, наблюдается при пороках плечевого пояса и амелии • Бифуркация ключицы – раздвоение ключицы. • Гипоплазия лопатки – встречается крайне редко, наблюдается при пороках плечевого пояса и амелии. • Ключица перфорированная – наличие отверстий в теле ключицы. • Лопатка крыловидная – оттопыривание медиального края лопатки от грудной клетки. Встречается редко. • Лопатка неопустившаяся (син. : положение лопатки высокое врожденное, scapula elevata) – наследственное высокое расположение лопатки: лопатка гипоплазирована, деформирована, расположена на 4 -5 см выше другой и повернута вокруг сагиттальной оси кнаружи; лопатка может быть фиксирована у позвоночного столба (синостоз). Порок чаще левосторонний, реже двусторонняя
Аномалии развития ключицы и лопатки • Аплазия ключицы – встречается редко. • Аплазия лопатки – встречается крайне редко, наблюдается при пороках плечевого пояса и амелии • Бифуркация ключицы – раздвоение ключицы. • Гипоплазия лопатки – встречается крайне редко, наблюдается при пороках плечевого пояса и амелии. • Ключица перфорированная – наличие отверстий в теле ключицы. • Лопатка крыловидная – оттопыривание медиального края лопатки от грудной клетки. Встречается редко. • Лопатка неопустившаяся (син. : положение лопатки высокое врожденное, scapula elevata) – наследственное высокое расположение лопатки: лопатка гипоплазирована, деформирована, расположена на 4 -5 см выше другой и повернута вокруг сагиттальной оси кнаружи; лопатка может быть фиксирована у позвоночного столба (синостоз). Порок чаще левосторонний, реже двусторонняя
 Врожденный ложный сустав ключицы • При рождении выявляется патологическая подвижность ключицы. • В области надплечья отека мягких тканей нет. При пальпации ключицы в с/з определяется патологическая подвижность, безболезненная. Поворот головы в полном объеме. Верхней конечностью на стороне поражения активно не двигает. • Отсутствие положительной динамики на консервативном лечении.
Врожденный ложный сустав ключицы • При рождении выявляется патологическая подвижность ключицы. • В области надплечья отека мягких тканей нет. При пальпации ключицы в с/з определяется патологическая подвижность, безболезненная. Поворот головы в полном объеме. Верхней конечностью на стороне поражения активно не двигает. • Отсутствие положительной динамики на консервативном лечении.
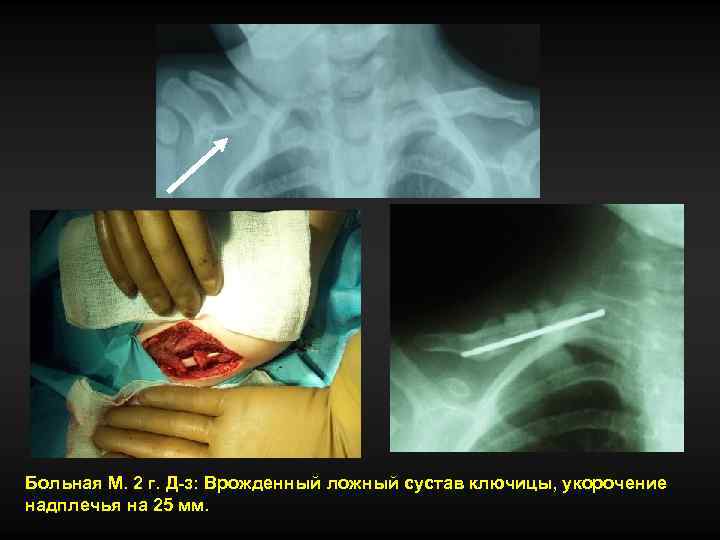 Больная М. 2 г. Д-з: Врожденный ложный сустав ключицы, укорочение надплечья на 25 мм.
Больная М. 2 г. Д-з: Врожденный ложный сустав ключицы, укорочение надплечья на 25 мм.
 Болезнь Шпренгеля (врожденное высокое стояние лопатки, врожденная высокая лопатка, неустойчивая лопатка). Sprengel deformity Eulenburg M. М. 1862 г. , Sprengel О. К. 1891 г.
Болезнь Шпренгеля (врожденное высокое стояние лопатки, врожденная высокая лопатка, неустойчивая лопатка). Sprengel deformity Eulenburg M. М. 1862 г. , Sprengel О. К. 1891 г.
 клиника Высокое стояние лопатки (лопаток). В 67 % сочетается с пороками развития и аномалиями скелета: синдромом Клиппеля — Фейля, аномалии грудного отдела позвоночника и ребер, косорукость, косолапость и пр. Поражение внутренних органов Не свойственно интеллект сохранен пол М 1: Ж 2 ОМIМ 184400 Частота в популяции Большинство случаев спорадические Тип наследован ия аутосомно-доминантный
клиника Высокое стояние лопатки (лопаток). В 67 % сочетается с пороками развития и аномалиями скелета: синдромом Клиппеля — Фейля, аномалии грудного отдела позвоночника и ребер, косорукость, косолапость и пр. Поражение внутренних органов Не свойственно интеллект сохранен пол М 1: Ж 2 ОМIМ 184400 Частота в популяции Большинство случаев спорадические Тип наследован ия аутосомно-доминантный
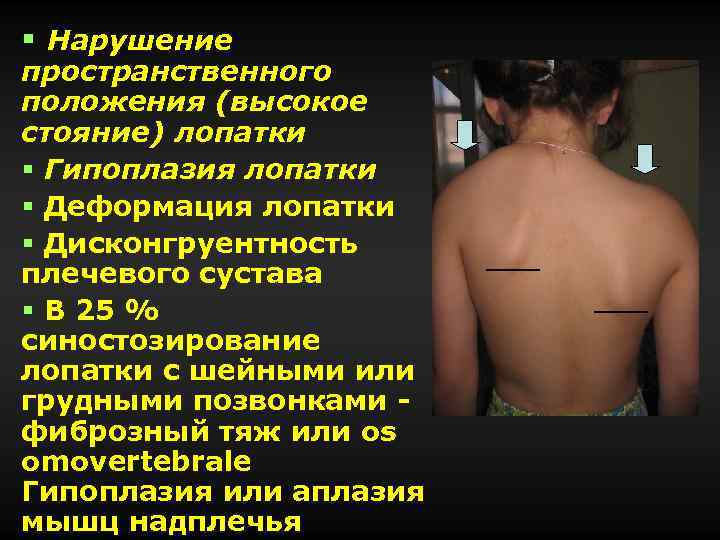 § Нарушение пространственного положения (высокое стояние) лопатки § Гипоплазия лопатки § Деформация лопатки § Дисконгруентность плечевого сустава § В 25 % синостозирование лопатки с шейными или грудными позвонками фиброзный тяж или os omovertebrale Гипоплазия или аплазия мышц надплечья
§ Нарушение пространственного положения (высокое стояние) лопатки § Гипоплазия лопатки § Деформация лопатки § Дисконгруентность плечевого сустава § В 25 % синостозирование лопатки с шейными или грудными позвонками фиброзный тяж или os omovertebrale Гипоплазия или аплазия мышц надплечья
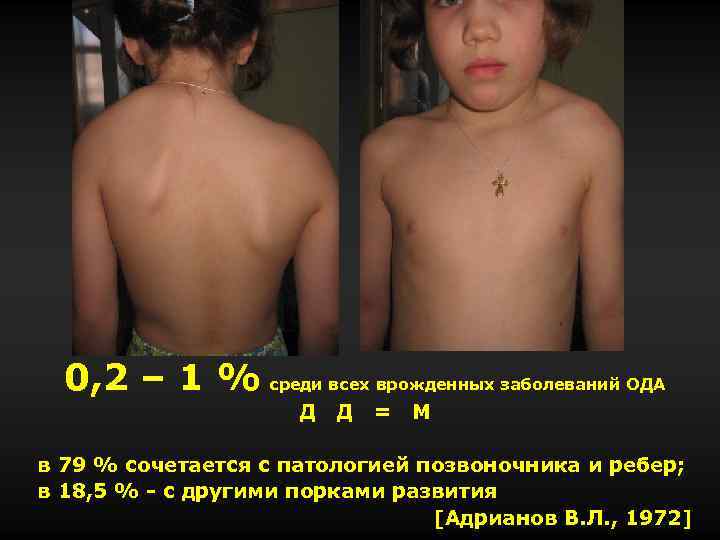 0, 2 – 1 % среди всех врожденных заболеваний ОДА Д Д = М в 79 % сочетается с патологией позвоночника и ребер; в 18, 5 % - с другими порками развития [Адрианов В. Л. , 1972]
0, 2 – 1 % среди всех врожденных заболеваний ОДА Д Д = М в 79 % сочетается с патологией позвоночника и ребер; в 18, 5 % - с другими порками развития [Адрианов В. Л. , 1972]
 классификации • Односторонний (80 -85 %) / двусторонний • По степени тяжести: легкая /средняя / тяжелая • Форма: мышечная / костная
классификации • Односторонний (80 -85 %) / двусторонний • По степени тяжести: легкая /средняя / тяжелая • Форма: мышечная / костная
 Консервативное лечение • массаж мышц плечевого пояса • ЛФК, плавание • тепловые процедуры (парафин, озокерит)
Консервативное лечение • массаж мышц плечевого пояса • ЛФК, плавание • тепловые процедуры (парафин, озокерит)
 Показания для оперативного лечения Ø Средняя и тяжелая степень Ø Косметический дефект ~ неэффективность консервативного лечения ПРОТИВОпоказания для оперативного лечения • Возраст младше 1, 5 лет • Соматическая нетолерантность
Показания для оперативного лечения Ø Средняя и тяжелая степень Ø Косметический дефект ~ неэффективность консервативного лечения ПРОТИВОпоказания для оперативного лечения • Возраст младше 1, 5 лет • Соматическая нетолерантность
 Более 30 хирургических методик 1. Операции на мягких тканях, окружающих лопатку без вмешательств на ее костной основе (Терновский С. Д. , 1959; Андрианов В. Л. , 1964; Woodward E. , 1961). 2. Операции на костной основе – остеотомии лопатки, частичные и субтотальные резекции лопатки (Никитин Г. Д. , 1957) 3. Операции с частичным или полным поднадкостничным выделением лопатки (Фищенко П. Я. , 1972; Schrock R. , 1926)
Более 30 хирургических методик 1. Операции на мягких тканях, окружающих лопатку без вмешательств на ее костной основе (Терновский С. Д. , 1959; Андрианов В. Л. , 1964; Woodward E. , 1961). 2. Операции на костной основе – остеотомии лопатки, частичные и субтотальные резекции лопатки (Никитин Г. Д. , 1957) 3. Операции с частичным или полным поднадкостничным выделением лопатки (Фищенко П. Я. , 1972; Schrock R. , 1926)
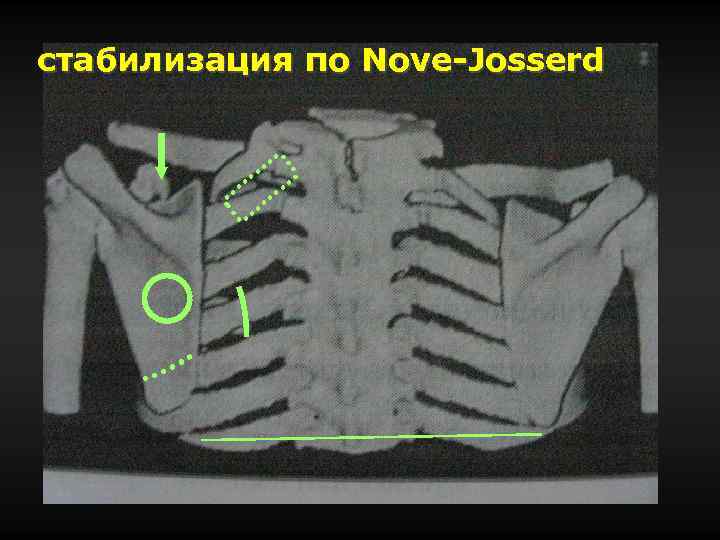 стабилизация по Nove-Josserd
стабилизация по Nove-Josserd
 Послеоперационный период, задачи • Восстановление движений в плече-лопаточном суставе • Выработка правильной осанки • Предупреждение рецидива заболевания
Послеоперационный период, задачи • Восстановление движений в плече-лопаточном суставе • Выработка правильной осанки • Предупреждение рецидива заболевания
 Восстановительное лечение • Первый период – до окончания иммобилизации • Второй период – до 3 мес. после операции • Третий период – до окончания роста ребенка
Восстановительное лечение • Первый период – до окончания иммобилизации • Второй период – до 3 мес. после операции • Третий период – до окончания роста ребенка
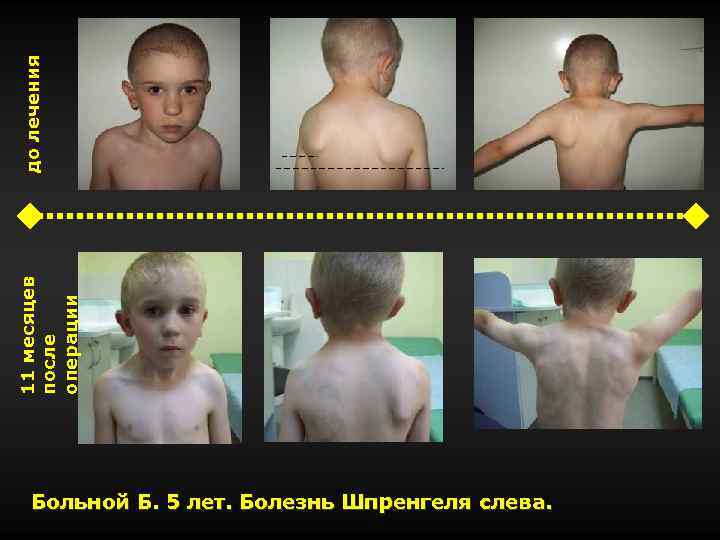 до лечения 11 месяцев после операции Больной Б. 5 лет. Болезнь Шпренгеля слева.
до лечения 11 месяцев после операции Больной Б. 5 лет. Болезнь Шпренгеля слева.
 хирургические осложнения I. - Интраоперационные осложнения Пневмоторакс Ранение крупных сосудов (над-, подключичная, плечевая области) Повреждение плечевого сплетения Разрыв твердой мозговой оболочки (при выделении омовертебральной кости)
хирургические осложнения I. - Интраоперационные осложнения Пневмоторакс Ранение крупных сосудов (над-, подключичная, плечевая области) Повреждение плечевого сплетения Разрыв твердой мозговой оболочки (при выделении омовертебральной кости)
 хирургические осложнения II. Послеоперационные Неврологические нарушения (плечевое сплетение) Рецидив высокого стояния лопатки «крыловидная» лопатка Подвывих ключицы в грудинноключичном и ключично-акромиальном сочленении Нагноение послеоперационной раны Остеомиелит лопатки Келлоидные рубцы Рецидив образования омовертебральной кости
хирургические осложнения II. Послеоперационные Неврологические нарушения (плечевое сплетение) Рецидив высокого стояния лопатки «крыловидная» лопатка Подвывих ключицы в грудинноключичном и ключично-акромиальном сочленении Нагноение послеоперационной раны Остеомиелит лопатки Келлоидные рубцы Рецидив образования омовертебральной кости
 Неврологические осложнения, причины • Повреждение плечевого сплетения хирургическим инструментам • Перерастяжение плечевого сплетения при гиперкоррекции положения лопатки (не учитывается недоразвитие лопатки и производится ее низведение до уровня здоровой, ориентируясь на нижние углы. Ориентиром должна быть межостная линия лопаток) • Перерастяжение укороченного (врожденный порок развития) плечевого сплетения • Повреждение добавочными (шейными) ребрами при коррекции положения лопатки • Сдавление сосудисто-нервного пучка м/у 1 ребром и ключицей / м/у 1 ребром и клювовидным отростком лопатки • Асептическое реактивное воспаление нервной ткани плечевого сплетения • Натяжение сплетения надлопаточным нервом.
Неврологические осложнения, причины • Повреждение плечевого сплетения хирургическим инструментам • Перерастяжение плечевого сплетения при гиперкоррекции положения лопатки (не учитывается недоразвитие лопатки и производится ее низведение до уровня здоровой, ориентируясь на нижние углы. Ориентиром должна быть межостная линия лопаток) • Перерастяжение укороченного (врожденный порок развития) плечевого сплетения • Повреждение добавочными (шейными) ребрами при коррекции положения лопатки • Сдавление сосудисто-нервного пучка м/у 1 ребром и ключицей / м/у 1 ребром и клювовидным отростком лопатки • Асептическое реактивное воспаление нервной ткани плечевого сплетения • Натяжение сплетения надлопаточным нервом.
 Профилактика пареза в/конечности • Низведение лопатки сочетать с остеотомией клювовидного отростка • Мобилизация надлопаточного нерва при низведении лопатки • Удаление шейных ребер • Исключение гиперкоррекции
Профилактика пареза в/конечности • Низведение лопатки сочетать с остеотомией клювовидного отростка • Мобилизация надлопаточного нерва при низведении лопатки • Удаление шейных ребер • Исключение гиперкоррекции
 Оценка результата косметический функциональный хороший удовлетворительный неудовлетворительный
Оценка результата косметический функциональный хороший удовлетворительный неудовлетворительный
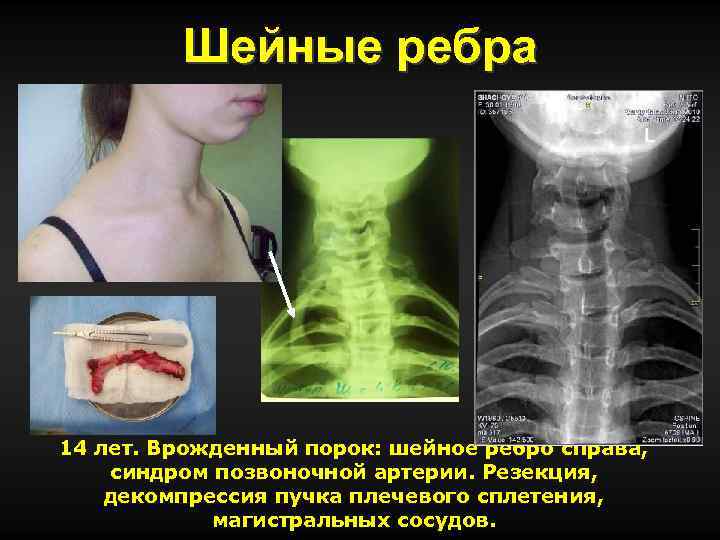 Шейные ребра 14 лет. Врожденный порок: шейное ребро справа, синдром позвоночной артерии. Резекция, декомпрессия пучка плечевого сплетения, магистральных сосудов.
Шейные ребра 14 лет. Врожденный порок: шейное ребро справа, синдром позвоночной артерии. Резекция, декомпрессия пучка плечевого сплетения, магистральных сосудов.


