Невынашивание беременности.pptx
- Количество слайдов: 40

Невынашивание беременности.

Невынашиванием беременности считают её прерывание на сроках от момента зачатия до 37 полных недель беременности (до 259 сут от последней менструации). Согласно определению ВОЗ, привычный выкидыш - наличие в анамнезе у женщины подряд 3 и более самопроизвольных прерываний беременности в сроках до 22 нед. .

Классификация. Самопроизвоьный выкидыш (до 22 полной недели с массой плода до 500 г): ранние выкидыши (до 12 нед беременности), поздние выкидыши (12 -22 нед беремемнности) Преждевременные роды (с 22 до 37 полных недель беременности с массой плода от 500 г): 22 -27 нед - очень ранние преждевременные роды). 28 -33 нед - ранние преждевременные роды, 34 -37 нед - преждевременные роды.
Самопроизвольный выкидыш.

Этиология. 1) патология матки; 2) аномалии хромосомного аппарата; 3) иммунологические нарушения; 4) эндокринная патология; 5) инфекционные факторы; 6) соматические заболевания и интоксикации; 7) психогенные факторы; 8) осложненное течение беременности

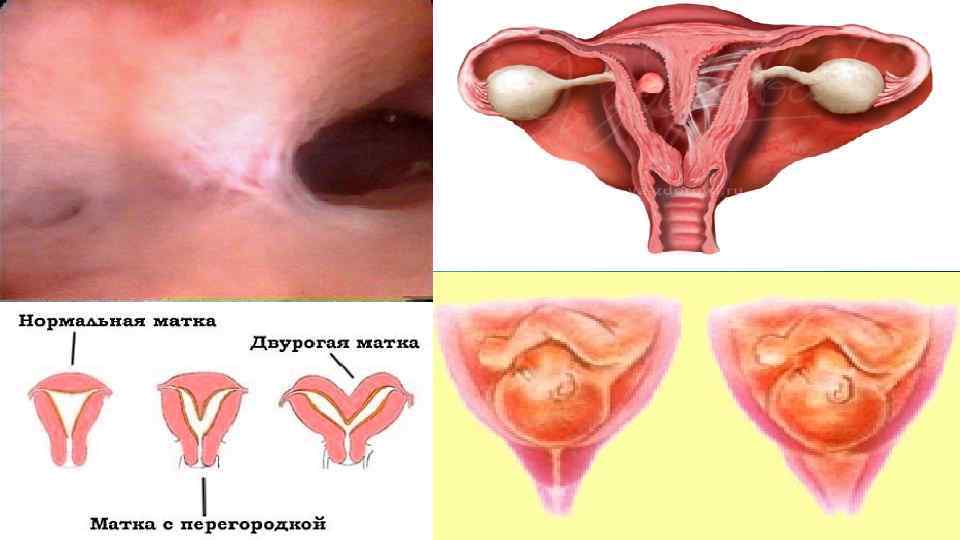
Патологии матки: аномалии развития мюллерова протока (перегородка, седловидная, двурогая матка), синехии в полости матки, истмико-цервикальная недостаточность, гипоплазия матки. миома матки.

Патогенез. При самопроизвольных выкидышах любая из вышеперечисленных причин в конечном счете приводит к усилению сократительной активности матки, отделению плодного яйца от стенки матки и его изгнанию. В I и начале II триместра плодное яйцо отделяется и выделяется из матки без вскрытия плодного пузыря. В более поздние сроки при сформировавшейся плаценте прерывание беременности происходит по типу родового акта: раскрывается шейка матки, изливаются околоплодные воды, рождается плод, а затем послед.
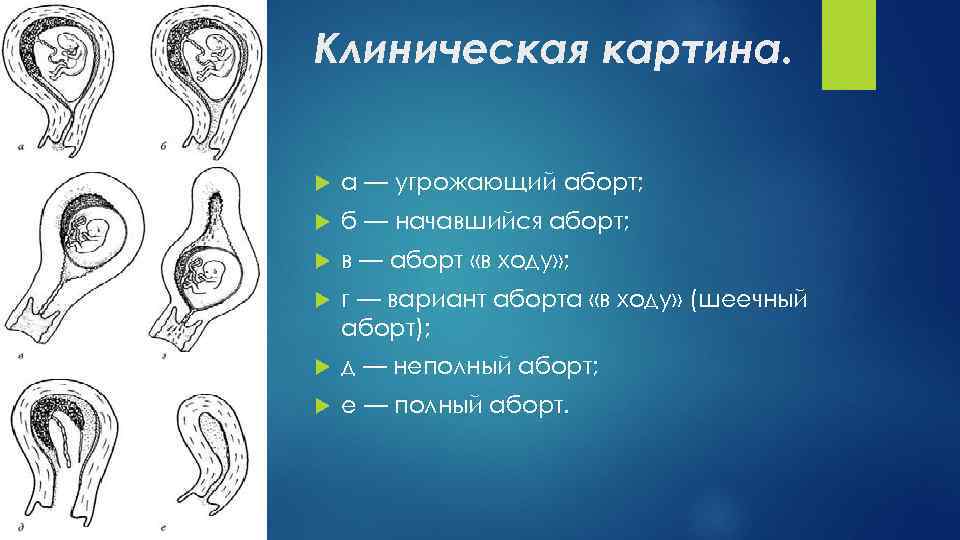
Клиническая картина. а — угрожающий аборт; б — начавшийся аборт; в — аборт «в ходу» ; г — вариант аборта «в ходу» (шеечный аборт); д — неполный аборт; е — полный аборт.

Угрожающий аборт. Увеличение сократительной активности мышц матки, однако плодное яйцо полностью сохраняет связь с маткой. Клинически данная форма выкидыша проявляется слабыми ноющими болями в нижних отделах живота и (или) в крестце. Кровотечение отсутствует
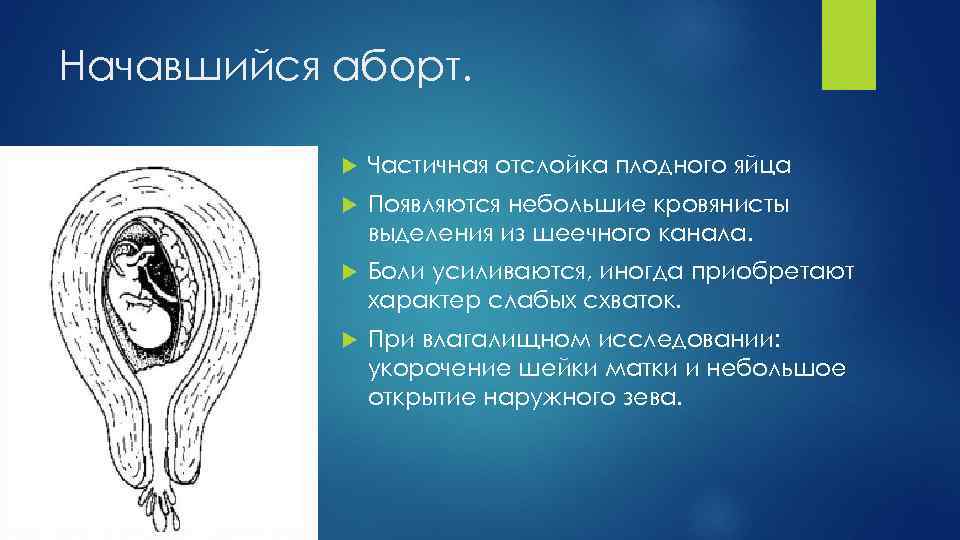
Начавшийся аборт. Частичная отслойка плодного яйца Появляются небольшие кровянисты выделения из шеечного канала. Боли усиливаются, иногда приобретают характер слабых схваток. При влагалищном исследовании: укорочение шейки матки и небольшое открытие наружного зева.

Аборт «в ходу» . Плодное яйцо теряет связь с плодовместилищем и опускается в нижний отдел матки или в шеечный канал. Сильные схваткообразныме болями в нижних отделах живота. Обильное кровотечение. Шейка матки значительно увеличивается в объеме, а тело — сокращается.

Неполный аборт. Часть плодного яйца вышла за пределы матки, а в полости матки содержатся лишь его остатки. Ведущий симптом - кровотечение разной степени выраженности: от небольшого до обильного,

Полный аборт. Плодное яйцо отторгается целиком, в матке могут оставаться только части децидуальной оболочки. Подобная форма аборта наблюдается чрезвычайно редко, а если и встречается, то, как правило, в конце II триместра.
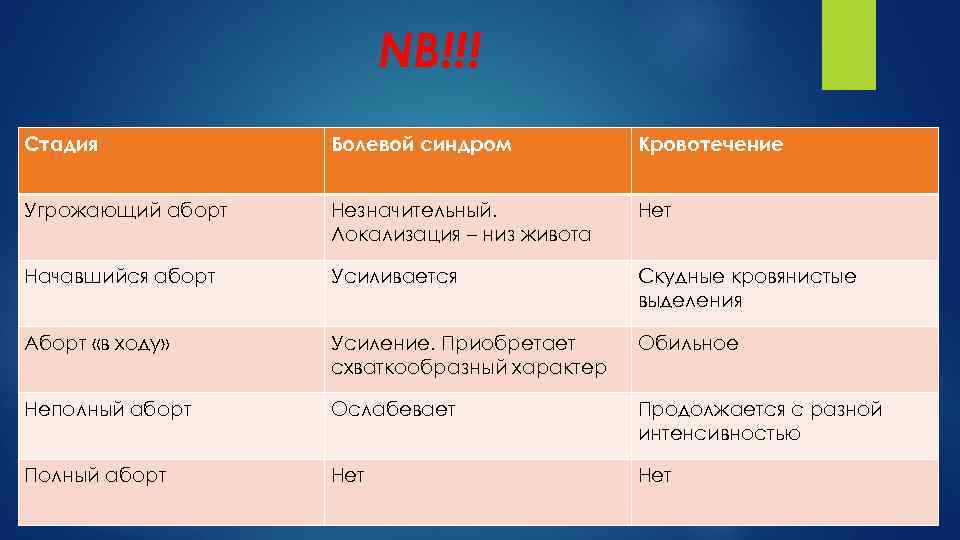
NB!!! Стадия Болевой синдром Кровотечение Угрожающий аборт Незначительный. Локализация – низ живота Нет Начавшийся аборт Усиливается Скудные кровянистые выделения Аборт «в ходу» Усиление. Приобретает схваткообразный характер Обильное Неполный аборт Ослабевает Продолжается с разной интенсивностью Полный аборт Нет

NB!!! Ведущий симптом самопроизвольного аборта при предлежании плаценты – обильно кровотечение, ведущее к геморрагическому шоку.

Диагностика. Жалобы Общий осмотр Гинекологическое обследование Лабораторные данные Инструментальные методы
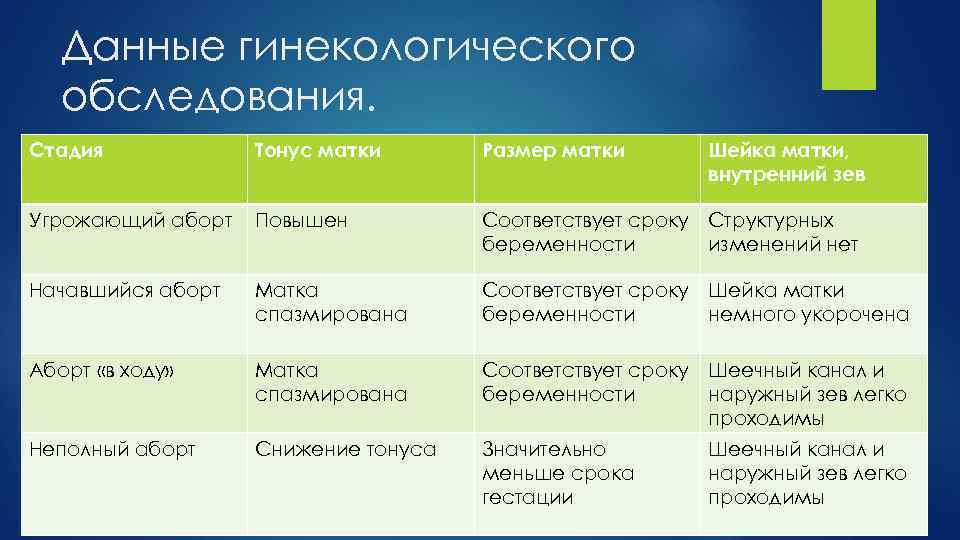
Данные гинекологического обследования. Стадия Тонус матки Размер матки Шейка матки, внутренний зев Угрожающий аборт Повышен Соответствует сроку Структурных беременности изменений нет Начавшийся аборт Матка спазмирована Соответствует сроку Шейка матки беременности немного укорочена Аборт «в ходу» Матка спазмирована Соответствует сроку Шеечный канал и беременности наружный зев легко проходимы Неполный аборт Снижение тонуса Значительно меньше срока гестации Шеечный канал и наружный зев легко проходимы

Лабораторная и инструментальная диагностика. Лабораторные методы: Кольпоцитологическое исследование: увеличение кариопикнотическогоиндекса. Уменьшение уровня ХГЧ, эстрогенов и прогестерона. Аппаратные методы: УЗИ: расположение плодного яйца в нижних отделах матки, появление нечетких контуров, деформации, перетяжек плодного яйца, локального напряжения миометрия, участки отслойки плаценты, измерить диаметр перешейка (не должен превышать 5 мм).

Лечение Этиологическое Раннее начало Комплексное Польза должна быть больше вреда В условиях стационара

Комплекс лечебных мероприятий: 1) полноценная, сбалансированная, богатая витаминами диета; 2) постельный режим; 3) немедикаментозные методы воздействия; 4) лекарственные средства, снижающие психоэмоциональное напряжение и расслабляющие гладкую мускулатуру тела матки.

1. Седация. В I триместре лучше ограничиться настоем корня валерианы, травы пустырника. Во II триместре можно применять транквилизаторы (сибазон, реланиум).

2. Токолитики. Спазмолитики: папаверин, но-шпа, метацин, баралгин. В/м 25 % раствора магния сульфата по 10 мл с интервалом 12 ч. Β-адреномиметики: партусистен, ритодрин, алупент (применяют с 20 недели)

3. Гестагены. прогестерон, утрожестан применяют в I триместре беременности в случае ранее диагностированной недостаточности функции желтого тела.

4. Симптоматические средства при начинающемся кровотечении: Этамзилат Аскорутин

5. Физиотерапия эндоназальная гальванизация; электрофорез магния синусоидальным модулированным током; индуктотермия области почек; электрорелаксация матки с помощью переменного синусоидального тока рефлексотерапия

NB!!! Начинать терапию необходимо как можно раньше, ибо сохранить беременность легче в стадии угрожающего выкидыша, труднее — в стадии начавшегося и невозможно — во всех последующих.

Преждевременные роды.

Факторы риска: Социально-биологические факторы( возраст, род занятий, вредные привычки, условия жизни) Акушерско-гинекологический анамнез ( характер менструального цикла, исходы предыдущих беременностей и родов, гинекологические заболевания, пороки развития матки) Экстрагенитальные заболевани (острые инфекции во время беременности, пороки сердца, ГБ, заболевания почек, СД) Осложнения настоящей беременности( тяжелые ОПГгестозы, резус-сенсибилизация, АФС, многоплодие, многоводие, предлежание плаценты)

Клиническая картина: Угрожающие Начавшиеся
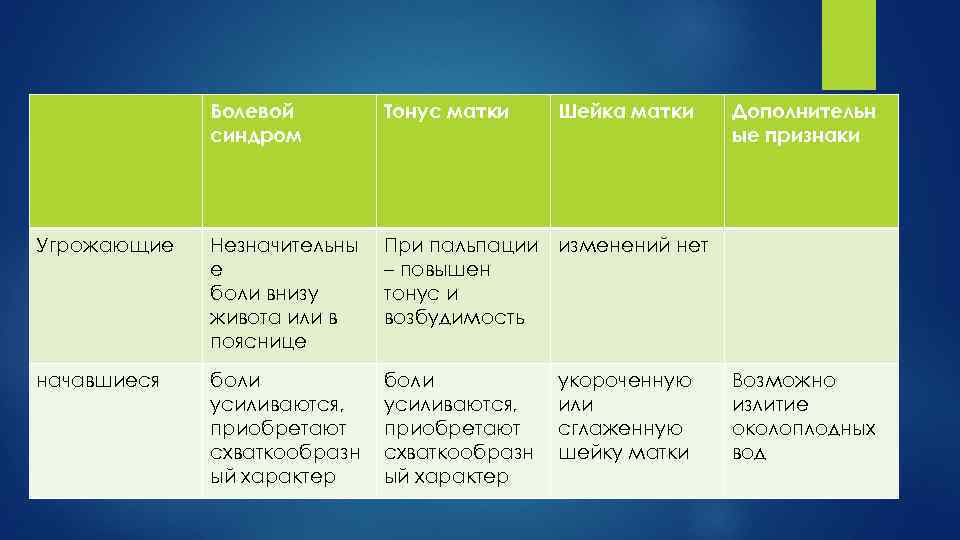
Болевой синдром Тонус матки Шейка матки Угрожающие Незначительны е боли внизу живота или в пояснице При пальпации изменений нет – повышен тонус и возбудимость начавшиеся боли усиливаются, приобретают схваткообразн ый характер укороченную или сглаженную шейку матки Дополнительн ые признаки Возможно излитие околоплодных вод

Диагностика: Жалобы Данные акушерского обследования КТГ

Ведение: Тактика ведения зависит от: 1) стадии течения (угрожающие, начавшиеся); 2) срока беременности; 3) состояния матери (соматические заболевания, гестоз); 4) состояния плода (гипоксия плода, пороки развития плода); 5) состояния плодного пузыря (цел, вскрылся); 6) степени раскрытия шейки матки (до 4 см, более 4 см); 7) наличия и интенсивности кровотечения; 8) наличия или отсутствия инфекции

Консервативная тактика. Показана при: угрожающих или начавшихся родах сроком до 36 недель, целом плодном пузыре, открытии зева до 4 см, хорошем состоянии плода, при отсутствии тяжелой акушерской и соматической патологии и признаков инфекции

Консервативная тактика включает: постельный режим, легкую, богатую витаминами диету, лекарственные препараты, Физиотерапию (электрофорез магния) рефлексо- и психотерапию

Лекарственные препараты: Седативные средства (препараты валерианы и пустырника, тазепам, сибазон, седуксен) Спазмолитики (метацин, но-шпа, папаверин), Антипростагландины (индометацин), Антагонисты кальция (изоптин). Β-адреномиметикам (партусистен, бриканил, алупент)

Активная тактика. Показана при: тяжелых соматических заболеваниях беременной, тяжелых гестозах, гипоксии плода, пороках развития смерти плода, признаках инфекции

Родоразрешение через естественные родовые пути. Принципы: постоянное кардиомониторное наблюдение. широкое использование спазмолитиков, обезболивание без наркотических препаратов. слабость родовой деятельности корригируется в/в введением простагландинов, окситоцина под тщательным контролем кардиотокографии при стремительном течение преждевременных родов- использование токолитиков или магния сульфата период изгнания следуюет проводить очень бережно, без защиты промежности. Для уменьшения сопротивления мышц тазового дна показана пудендальня анестезия или перинеотомия

Показания для проведения операции кесарева сечения: предлежание плаценты, преждевременная отслойка нормально расположенной плаценты, эклампсия, поперечное положение плода. осложненное течение родов в тазовом предлежании, отягощенный акушерский анамнез у матери — мертворождения, невынашивание, бесплодие.

Спасибо за внимание!
Невынашивание беременности.pptx