Несахарный диабет.pptx
- Количество слайдов: 56

Несахарный диабет

Несахарный диабет – заболевание, обусловленное поражением гипоталамо-гипофизарной области со снижением секреции антидиуретического гормона (АДГ, вазопрессина) или нечувствительностью к нему почечных канальцев, и характеризуется полидипсией и полиурией с низкой плотностью мочи (1001 -1005). Несахарный диабет – заболевание, характеризующееся выраженной жаждой и выделением больших количеств неконцентрированной мочи. Диагноз оправдан в тех случаях, когда количество мочи >40 мл/кг/сутки, осмолярность мочи <300 мосм/кг, удельный вес мочи <1005.

АДГ, или аргинин-вазопрессин (АВП), представляет собой нанопеп-тид, который состоит из 9 АК с молекулярной массой 1100. У здорового человека при нормальном балансе воды концентрация вазопрессина, измеренная радиоиммунологическим методом, невелика – менее 5 пг/мл.

Основное количество АДГ синтезируется в клеточных телах супраоптических и паравентрикулярных ядер гипоталамуса, аксоны которых представляют собой немиелинизированные волокна, проходящие через ножку гипофиза и заканчивающиеся в задней его доле. Образование АДГ начинается с синтеза препрогормона, который превращается в прогормон. Последний, в свою очередь, превращается в АДГ, который связывается с белком-носителем, называемым нейрофизином. Вместе с нейрофизином АДГ в составе нейросекреторных гранул по аксонам мигрирует вниз к терминальным расширениям аксонов задней доли гипофиза (нейрогипофиза). В нервных окончаниях крупно-клеточных нейронов нейрогипофиза, а также мелкоклеточных нейронах, в срединном возвышении, он хранится в секреторных гранулах, откуда путем экзоцитоза в комплексе с нейрофизином выделяется в системный кровоток и в гипоталамо-гипофизарную портальную систему.
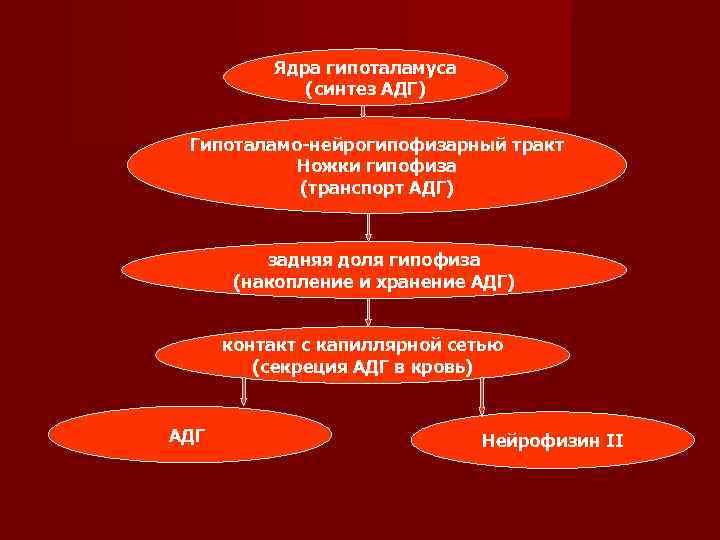
Ядра гипоталамуса (синтез АДГ) Гипоталамо-нейрогипофизарный тракт Ножки гипофиза (транспорт АДГ) задняя доля гипофиза (накопление и хранение АДГ) контакт с капиллярной сетью (секреция АДГ в кровь) АДГ Нейрофизин II

В основе механизма действия АДГ лежит стимуляция реабсорбции воды в дистальных канальцах и собирательных трубочках почечного нефрона. При дефиците АДГ выделяется разбавленная моча. При нормальной секреции АДГ осмолярность мочи всегда выше 300 мосм/л и может увеличиваться даже до 1200 мосм/л и выше, при его дефиците – осмолярность мочи обычно ниже 200 мосм/л, причем, чем меньше секреция АДГ, тем ниже осмолярность мочи. При полном отсутствии АДГ осмолярность мочи составляет примерно 30 мосм/л. На уровне клеток почек, печени, центральной нервной системы, эндотелия сосудов, действие АДГ опосредуется через несколько видов рецепторов ( V 1, V 2 барорецепторы, осморецепторы).
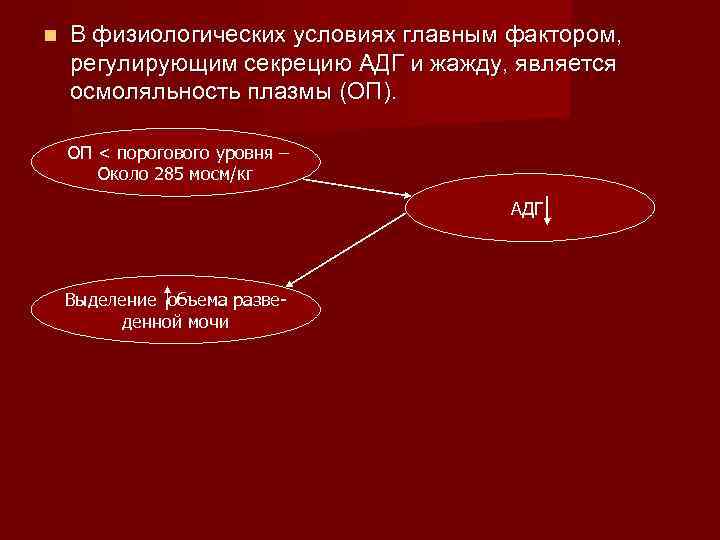
В физиологических условиях главным фактором, регулирующим секрецию АДГ и жажду, является осмоляльность плазмы (ОП). ОП < порогового уровня – Около 285 мосм/кг АДГ Выделение объема разведенной мочи

Сдвиг ОП всего на 1% приводит к заметным изменения секреции АДГ. ОП >295 мосм/кг АДГ Объем мочи < 2 л/сутки, Осмоляльность мочи >800 мосм/кг

Одновременно активируются механизм утоления жажды, что приводит к увеличению потребления воды и препятствуют дегидратации организма. Другой важный механизм: изменение объема циркулирующей крови (ОЦК) – регуляция объема жидкости. Секреция АДГ регулируется барорецепторами легочных артерий. Гиперволемия стимулирует эти рецепторы и вызывает снижение секреции АДГ. Наоборот, гиповолемия усиливает секрецию АДГ.

Барорецепторная система регуляции менее чувствительная, чем осморецепторная: для стимуляции секреции АДГ необходимо снижение объема крови в сосудах малого круга на 5 -10%. Интеграция механизмов регуляции утоления жажды и секреции АДг обеспечивает поддержание осмоляльности плазмы в узком диапазоне (285+5 мосм/кг).

Влияние различных факторов на секрецию АДГ Повышают секрецию АДГ Понижают секрецию АДГ - Повышение осмолярности крови и - Снижение осмолярности крови и других жидкостей организма - Увеличение объёма плазмы крови и внеклеточной жидкости - Снижение концентрации ионов Nа в спинномозговой жидкости Повышение АД - Понижение температуры тела и/или гипоталамуса (переохлаждение) -Угнетение системы ренинангиотензин - Введение бета-адреноблокаторов, антихолинергических средств и альфа-адреностимуляторов -Алкоголь - Глюкокортикоиды других жидкостей организма - Уменьшение объёма плазмы крови и внеклеточной жидкости - Повышение концентрации ионов Nа в спинномозговой жидкости Снижение АД - Повышение температуры тела и/или гипоталамуса (перегревание) -Стимуляция системы ренинангиотензин - Введение бета-адренергических и холинергических стимуляторов -Никотин -Боль, некоторые формы стресса, сон -Тошнота, стимуляция рвотного центра, сокращение кишечника

Классификация несахарного диабета 1. ГИПОТАЛАМИЧЕСКАЯ ФОРМА НСД. Центральный , нейрогенный, вазопрессин чувствительный несахарный диабет развивается при поражении супраоптических и паравентрикуляных ядер гипоталамуса и связан с абсолютной недостаточностью секреции АДГ. Для этой формы характерна первичная полиурия с последующей жаждой. Гипоталамическая форма несахарного диабета встречается чаще, чем нефрогенная. 1. 1. Истинный НСД, связанный с органическим поражением гипоталамо-гипофи-зарной области: -травма черепа (случайная, хирургическая). В 17% случаев у взрослых и в 2% - у детей. -нейроинфекции (менингит, энцефалит) -сосудистые повреждения (спазмы, кровоизлияния, аневризмы); 1. 2. Симптоматический НСД, сопутствующий другим заболеваниям: -опухоли мозга (первичные, метастатические). Почти у 50% детей и у 29% взрослых. -гемабластозы, лейкозы; -генерализованный ксантоматоз; -синдромы Симмондса, Шиена, Лоуренса и др. ; 1. 3. Идиопатический НСД: -спонтанный; -аутоиммунный; 1. 4. Наследственный (семейный) НСД: - аутосомно-доминантный; - аутосомно-рецессивный;

НД при переломах основания черепа и других травмах может проявиться в остром периоде и в 50% случаев проходит через несколько дней (от 7 до 14 дней). В остальных случаях (30 -40%) НД остается на длительное время и, как правило, в своем развитии проходит три фазы: 1. 2. 3. Внезапно развившаяся полиурия с длительностью течения от нескольких часов до 5 -6 дней; Период антидиуреза, продолжительностью от нескольких часов до нескольких 7 -12 дней и связанный с высвобождением АДГ из поврежденных аксонов гипоталамогипофизарного тракта; Постоянный НД.

Идиопатическая форма НД встречается в 27 -30% случаев, наблюдается чаще у мужчин (70%). Такой диагноз ставится после исключения всех причин, которые могут вызвать НД. У 1/3 - ¼ больных идиопатической формой НД выявляются АТ к нейронам гипоталамуса, синтезирующим АДГ. АТ к вазопрессину могут появиться у больных в ответ на лечение препаратами АДГ и в таких случаях их наличие ведет к вторичной резистентности. Иногда НД является семейным заболеванием и существует с младенческого возраста. При этом ядра теряют способность к синтезу биологически активных форм АДГ. Показано аутосомно-доминантное наследование семейных форм НД и выявление при этом нарушения 20 -й хромосомы.

У 1/3 -1/4 больных с идиопатической формой НД выявляются АТ к нейронам гипоталамуса, синтезирующим АДГ, что приводит к нейрогенному НД. АТ к вазопрессину могут появиться в ответ на лечение препаратами АДГ и в таких случаях их наличие сопровождается вторичной резистентностью к его антидиуретическому эффекту.

2. НЕФРОГЕННЫЙ НЕСАХАРНЫЙ ДИАБЕТ (ННСД) Обусловлен не дефицитом АДГ, а снижением чувствительности дистальных канальцев почек к действию АДГ, что , вероятно , обусловлено врожденными рецепторными или ферментативными нарушениями. При этом содержание эндогенного АДГ может быть нормальным или даже повышенным. Из-за неспособности почек концентрировать мочу симптомы заболевания на устраняются приёмом АДГ. Это вазопрессин резистентный несахарный диабет. 2. 1. Наследственный (семейный) ННСД , обусловленный врожденной канальцевой энзимопатией почек или анатомической неполноценностью почечного нефрона (врождённые уродства, дегенеративные процессы). - аутосомно-рецессивный , сцепленный с Х-хромосомой(проявляется только у мужчин). Эта форма заболевания как правило уже у грудных детей сопровождается дегидратацией, рвотой, повышением температуры.

Рецептор АДГ аденилатциклаза продукция ц АМФ увеличение числа водных каналов в клетках дистальных канальцев и собирательных трубочек.

2. 2. Приобретенный ННСД, связанный с различными заболеваниями почек : - инфекционный (хронический пиелонефрит, гломерулонефрит); - обструктивный (гипертрофия предстательной железы, обструкция мочеточника ); 2. 3. Симптоматический ННСД , связанный с поражением почек при других заболеваниях: -серповидноклеточная анемия ; - амилоидоз; - саркоидоз (гранулёмы в почках); - токсикоз (отравление литием , метоксифлюраном и др. ); метаболические изменения ( гипогликемия , гиперкальциемия , гипергликемия); - прием лекарственных средств (лития, гентамицина, изофосфамида, метициклина, колхицина, винбластина, глибурида, толазамида, фенитоина, норадреналина, фуросемида и этакриновой кислоты, осмотических диуретиков). - Снижение приема поваренной соли и белка.

2. 4. НСД , связанный с повышенной инактивацией АДГ на периферии -в почках, печени , плаценте.

Гестационная форма НД встречается только во время беременности и исчезает после родов. Имеются данные, что в таких случаях базальная секреция АДГ и вне беременности находится на грани нормы, плацента же увеличивает распад этого гормона и, тем самым, манифестирует скрытую его недостаточность.

3. ПСИХОГЕННЫЙ НЕСАХАРНЫЙ ДИАБЕТ, ПСИХОГЕННАЯ ПОЛИДИПСИЯ. Развивается при патологических процессах в коре головного мозга, психогениях. 3. 1. Идиопатическая форма; 3. 2. Шизофрения.

Клиника Основные симптомы несахарного диабета – обильное мочеиспускание, нестерпимая жажда и связанное с этим нарушение сна. Одинаково часто встречается у мужчин и женщин, наблюдается в любом возрасте, но чаще возникает в 20 -40 лет. Врожденные формы болезни могут проявиться у детей уже с первых месяцев жизни. НСД обычно возникает остро, внезапно, реже симптомы нарастают постепенно. Течение болезни хроническое. При полном дефиците АДГ полиурия может достигать 20 -40 литров в сутки. Больные не могут обходиться без воды 20 -30 минут. Он буквально не отходит от водопроводного крана, предпочитает пить холодную воду, так как она лучше утоляет жажду. У детей первым признаком болезни может быть никтурия. При частичной недостаточности АДГ объем мочи увеличивается умеренно, а иногда может быть менее 2 литров в сутки, что у части больных не вызывает жалоб.

Компенсаторно блокируются все системы, выводящие жидкость: мало слёз, мало слюны, нет потоотделения , плохо смачиваются слизистые, отсюда сухость кожи и слизистых , сухость в носу , назофарингиты, стоматиты, атрофические гастриты. При полидипсии угнетается аппетит, резко снижается желудочная секреция, желчеобразование , моторика желудочнокишечного тракта. Вследствие этого развивается анацидный гастрит , колит, склонность к запорам. Из-за постоянного переполнения водой развивается растяжение и опущение желудка, появляются боли в эпигастрии.

Со стороны сердечно-сосудистой системы при тяжелом течении может развиться тахикардия, лабильный пульс, пониженное или неустойчивое АД. Психические и эмоциональные нарушения – головные боли, бессоница, раздражительность, эмоциональная неуравновешенность вплоть до психозов, иногда снижение умственной активности, ухудшение памяти.

Формы несахарного диабета Количество выпитой и соответственно выделенной жидкости Лёгкая 6 -8 литров Средняя тяжесть 8 -14 литров Тяжёлая >14 литров

Для нефрогенного несахарного диабета характерно раннее начало заболевания (в первые 3 месяца жизни) и наличие тяжёлой умственной отсталости в связи с частыми эпизодами дегидратации мозга с раннего детства.

Некомпенсированная полиурия может привести к резкому обезвоживанию, электролитным и обменным нарушениям. При этом сначала чувство жажды становится нестерпимым, а затем может угаснуть вследствие тяжёлых обменных нарушений в гипоталамусе. Появляется и быстро усиливается головная боль, головокружение , тошнота, больные становятся крайне раздражительными, беспокойными, часто появляются галлюцинации, бред , резкое психомоторное возбуждение , бессонница, расстройство зрения, судороги и другие симптомы церебральных нарушений , развивается лихорадка, сгущение крови, коллапс. При лишении жидкости может наступить некроз канальцев почек.

Опасность возникает для больных находящихся в бессознательном состоянии после травмы головы или нейрохирургической операции, если не восполнять потери жидкости. Больных НД, находящимся без сознания, особенно опасно вводить большие объемы изотонического солевого раствора внутривенно или гиперосмолярные белковые смеси через желудочный зонд без одновременного введения достаточных количеств воды.

При постепенном развитии заболевания обращает на себя внимание исхудание больных. Значительно реже наблюдается ожирение, как следствие гипоталамической полифагии.

DIDMOAD-синдром включает диабет несахарный , диабет сахарный, атрофию зрительных нервов и нейросенсорную глухоту (синдром Вольфрама). D-Diabetes, I -Insipidus, D-Diabetes, MMellitus, O-Optic, A-Atrophy, D-Deafnes

ДИАГНОЗ Диагностические критерии несахарного диабета: -полиурия (объем суточной мочи больше 3 литров в сутки); -полидипсия; -низкая плотность мочи-1000 -1005 (<1010); -гиперосмоляльность плазмы (больше 290 мосм/кг – зависит от потребления жидкости); -гипоосмоляльность мочи (100 -200 мосм/кг);

Проба по Зимницкому выявляет обильный диурез, низкую плотность во всех порциях мочи и подтверждает диагноз НСД. При дополнительном обследовании выявляется гиперосмолярность плазмы больше 290 мосм/л (норма 290 -320 момсм/л), гипернатриемия > 155 мэкв/л, гипоосмолярность мочи (100 -200 мосм/л). Одновременное определение ОП и ОМ дает надежную информацию о нарушении водного гомеостаза, являются настолько простыми и надежными, что необходимость определять уровень АДГ в крови возникает лишь в редких случаях, когда результаты определения осмоляльности оказываются недостаточно четкими.

Осмолярность плазмы - это осмотическое давление плазмы, зависящее от количества диссоциированных молекул электролитов (ионов), недиссоциированных молекул (глюкоза, мочевина), белка, липидов. Осмолярность измеряется методом прямой осмометрии, криоскопическим методом в мосм/л или расчетным методом по формуле: Осмолярность плазмы=2 Х (К+ Na)+ глюкоза+ мочевина+(белок. Х 0, 243) : 8 К, Nа , глюкоза, мочевина – в ммоль/л; белок в г/л. Нормальные показатели : 290 -320 мосм/л.

Осмоляльность плазмы, мочи и других биологических жидкостей – это осмотическое давление, зависящее от количества ионов, глюкозы и мочевины. Определяется теми же методами в мосм/кг воды в крови и моче, свободной от белков. Осмоляльность меньше осмолярности на величину онкотического давления плазмы, обусловленного растворенными в ней белками и липидами, и составляет в норме 12 -16 мосм/л. Осмоляльность можно рассчитывать по формуле: Осмоляльность=2*(К+Na)+глюкоза+мочевина. Для вычисления осмоляльности мочи, необходимо две последние цифры удельной плотности мочи умножить на коэффициент, равный 33, 3.

У здорового человека осмоляльность мочи составляет в среднем 300 -600 мосм/кг, но может повыситься до 1200 мосм/кг. При несахарном диабете осмоляльность мочи меньше 300 мосм/кг, обычно 100 -200 мосм/кг. В норме показатели осмолярности и осмоляльности мочи должны совпадать, так как у здорового человека белков и липидов в моче нет. Определение вазопрессина (АДГ) в сыворотке крови мало информативно, так как для диагностики НСД важнее знать не абсолютные показатели концентрации гормона в плазме крови, а соотношение осмолярности крови и мочи.

Дегидратационный тест Пациента лишают любой жидкости до тех пор, пока у них не разовьется дегидратация, достаточная для появления мощного стимула к секреции АДГ (осмоляльность плазмы > 295 м. Осм/кг). Обычно для этого достаточно 4 -18 ч. Ежечасно берут пробы мочи и измеряют ОМ. Когда ОМ в трех последовательных пробах различается менее чем на 30 мосм/кг или когда испытуемый потеряет 5% массы тела, вводят 1 мкг десмопрессина п/к и измеряют ОМ через 30, 60 и 120 мин.

У больных, выделяющих более 10 л мочи в сутки, тест следует начинать в 6 часов утра, чтобы можно было тщательно наблюдать за ним в период обезвоживания (ОМ достигает плато обычно через 4 -8 ч). У больных с менее выраженной полиурией тест может продолжаться 12 -18 ч. В таких случаях прием жидкости прекращают накануне (в 10 ч. вечера или в полночь).

У больных с первичной или психогенной полидипсией может иметь место тяжелая перегрузка объемом жидкости и поэтому иногда требуется более 16 часов, прежде чем начинается секреция АДГ и концентрирование мочи. Перед началом и в конце пробы, а также после введения АДГ определяют ОП.

Если, несмотря на явную дегидратацию, возрастающая ОМ не превышает ОП (300 мосм/кг), диагноз дипсогенного НД можно исключить. Если в ходе теста ОМ и ОП не увеличиваются, а масса тела не уменьшается в соответствии с объемом выделенной мочи, следует заподозрить тайное потребление воды.

У здоровых людей и при дипсогенном НД дегидратация приводит к большему увеличению ОМ, чем ОП, а после введения вазопрессина ОМ у них дополнительно увеличивается незначительно (менее чем на 10%).

При центральном или нефрогенном НД в ходе дегидратации ОМ остается ниже ОП. После введения препаратов АДГ у здоровых людей ОМ возрастает менее чем на 10%, у больных с центральным НД – более чем на 50%, а у больных с нефрогенным НД – менее чем на 50%. Чувствительность и специфичность дегидратационного теста при правильном его проведении составляет около 90%.

Тест с гипертоническим раствором. Вводят 3% Na. Cl до достижения концентрации натрия в сыворотке 145150 ммоль/л и определяют ОП и уровень АВП в плазме. У больных с первичной полидипсией и нефрогенном НД, обнаруживается возрастание уровня АВП, как в норме, тогда как у больных с центральным НД уровень АВП почти или вообще не увеличивается.

При психогенной полидипсии жажда является своеобразной реакцией на стресс и тревогу, чем-то напоминающей гораздо чаще отмечаемую стрессорную гиперфагию. В более тяжелых случаях больные скрывают потребление воды, прибегая к всяким ухищрениям. При этом обычно развиваются и более тяжелые метаболические нарушения (гипонатриемия разведения, приводящая к нарушению функций мозга).

Психогенная полидипсия: 1. Хроническое чрезмерное потребление воды, приводящее к гипотонической полиурии (что часто путают с НД), и 2. Периодическое потребление очень больших количеств воды, что также может привести к гипонатриемии из-за разведения плазмы, несмотря на экскрецию даже очень разведенной мочи.

Полидипсия и полиурия при этом заболевании обычно нестабильны. У таких больных, как правило, нет ночной полиурии, так как длительно существующая полиурия может обусловить значительное увеличение емкости мочевого пузыря, и тем самым сделать мочеиспускание более редкими. Синдром первичной полидипсии встречается у некоторых больных с нервной анорексией, которые потребляют огромные количества воды не фоне резкого ограничения пищи.

Первичная полидипсия может быть обусловлена опухолями гипоталамуса или хирургическими вмешательством, которые напрямую раздражают гипоталамические центры жажды. Об этом состоянии необходимо помнить, поскольку введение АДГ в таких случаях может вызвать острую перегрузку жидкостью, отек мозга и смерть.
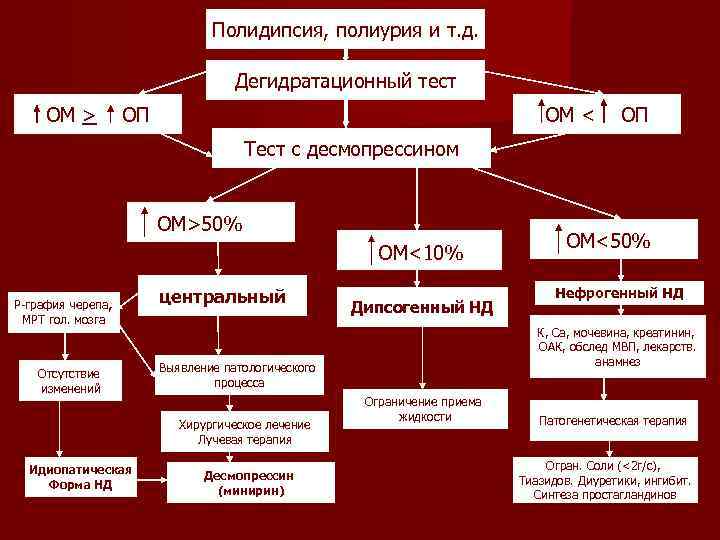
ОМ Полидипсия, полиурия и т. д. Дегидратационный тест ОМ > ОП ОМ < ОП Тест с десмопрессином ОМ>50% ОМ<10% Р-графия черепа, МРТ гол. мозга Отсутствие изменений центральный Десмопрессин (минирин) Нефрогенный НД К, Са, мочевина, креатинин, ОАК, обслед МВП, лекарств. анамнез Выявление патологического процесса Хирургическое лечение Лучевая терапия Идиопатическая Форма НД Дипсогенный НД ОМ<50% Ограничение приема жидкости Патогенетическая терапия Огран. Соли (<2 г/с), Тиазидов. Диуретики, ингибит. Синтеза простагландинов

Лечение Пациентам с частичным центральным НД и нормальной чувствительностью гипоталамического центра жажды к контролю за водным гомеостазом, ре -комендуется восполнение адекватного объема жидкости. Больным, имеющим более выра-женную полиурию (более 4 литров / сутки), необходимо назначение специфической антидиуретической терапии, поскольку длительная выраженная полиурия может вести к расширению мочевого пузыря и его атонии с вторичными гидроуретритом и гидронефрозом, а у детей – вызывать задержку роста.

Десмопрессин по сравнению с вазопрессином имеет преимущества, заключающиеся в более мощном, пролонгированном антидиуретическом эффекте, по сравнению с природным гормоном. Десмопрессин не оказывает сосудосуживающего эффекта в отличие от вазопрессина, поскольку первый не действует на V 1 рецепторы гладкой мускулатуры кровеносных сосудов, матки и кишечника. Два принципиальных отличия от вазопрессина – отстуствие аминогруппы в 1 положении и замена Д-аргинина в положении 8, кроме того, повышают устойчивость молекулы к ферментативному расщеплению, что позволяет эффективное пероральное применение таблетированной формы препарат.

Минирин 0, 1 и 0, 2 мг. За 30 мин до еды или через 2 часа после еды Антидиуретический эффект 8 -12 часов. Начальная доза 0, 1 3 раза в день. Затем доза препарат подбирается в зависимости от реакции пациента. По результатам клинических исследований ежедневная доза препарата Минирин варьирует от 0, 2 до 1, 2 мг в сутки. Для больных с центральной формой НД чаще всего адекватная доза составляет 0, 1 -0, 2 мг от двух до трех раз в день, в редких случаях применяются более высокие дозы – 0, 8 -1, 6 мг в день.

У больных в раннем послеоперационном периоде после операций по поводу образований гипофиза и гипоталамуса применяется парентеральное введение препарата (1 -4 мкг) – подкожно или внутривенно. В 1 мл препарат содержится 4 мкг десмопрессина. Необходимо исключить чрезмерное поступление жидкости (особенно важно для пожилых пациентов) и периодически контролировать объем мочи и ее удельный вес, а в случае необходимости – ОП. Побочные эффекты: задержка жидкости, которая приводит к гипоосмоляльности плазмы крови и свидетельствует о передозировке препарата.

Нефрогенный НД Наиболее эффективно сочетание тиазидных (гипотиазид), тиазидоподобных (арифон) и/или калий – сберегающих (амилорид, альдактон, верошпирон), комбинированных (амилоретик, триампур композитум, изобар) диуретиков с некоторым ограничением соли (менее 2 г/сутки). Тиазидные диуретики можно использовать при центральном НД. Эти препараты блокируют реабсорбцию хлорида в дистальных извитых канальцах и тем самым слегка снижают содержание натрия в крови.

В ответ на снижение концентрации натрия реабсорбция воды в проксимальных отделах нефрона усиливается, а объем жидкости, поступающей в собирательные трубочки, уменьшается. Ограничение потребления соли усиливает эффект тиазидовых диуретиков. Ингибиторы синтеза простагландинов. Ибупрофен, индометацин и аспирин, уменьшают поступление растворенных веществ в дистальные канальцы, снижая тем самым объем и увеличивая ОМ. Эти препараты используются в качестве дополнительного средства лечения нефрогенного НД в сочетании с тиазидными диуретиками.

Препараты десмопрессина, вещества, стимулирующие секрецию эндогенного АДГ или усиливающие его действие на почки при нефрогенном НД не эффективны.

При дипсогенном НД противопоказаны десмопрессин, тиазидовые диуретики, т. к. они могут вызвать водную интоксикацию.

Диета больных НД предусматривает ограничение соли, белков, исключение спиртных напитков. Назначается пища с большим количеством овощей, фруктов, молочных продуктов. Для уменьшения жажды рекомендуются лимоны, яблочные компоты, которые предпочтительнее употреблять в холодном виде.
Несахарный диабет.pptx