Нарушения ритма и проводимости сердца.pptx
- Количество слайдов: 47
 НАРУШЕНИЯ РИТМА И ПРОВОДИМОСТИ СЕРДЦА
НАРУШЕНИЯ РИТМА И ПРОВОДИМОСТИ СЕРДЦА
 Функции сердца • Автоматизм – способность вырабатывать электрические импульсы при отсутствии всяких внешних раздражений. • Проводимость – способность к проведению возбуждения, возникшего в каком-либо участке сердца, к другим отделам сердечной мышцы. • Сократимость – способность сердечной мышцы сокращаться в ответ на возбуждение.
Функции сердца • Автоматизм – способность вырабатывать электрические импульсы при отсутствии всяких внешних раздражений. • Проводимость – способность к проведению возбуждения, возникшего в каком-либо участке сердца, к другим отделам сердечной мышцы. • Сократимость – способность сердечной мышцы сокращаться в ответ на возбуждение.
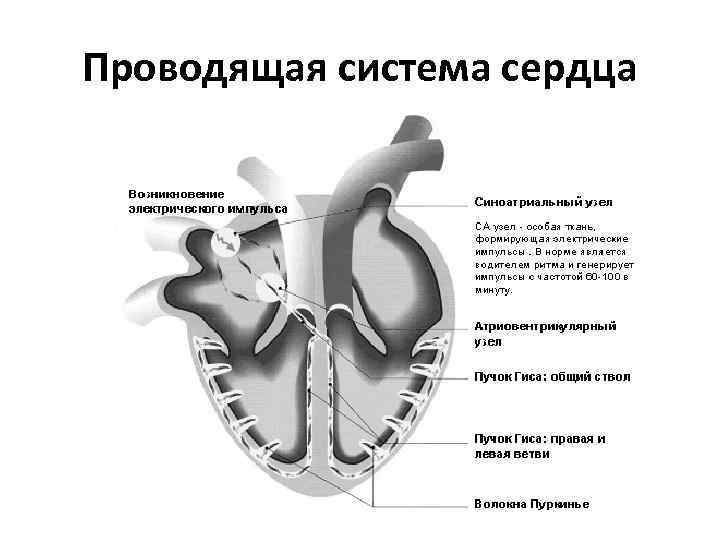 Проводящая система сердца
Проводящая система сердца
 Анализ зубца Р • определить амплитуду, длительность, полярность и форму Р в I, III и V 1 Норма: • Р<0, 10 с; • Р ≤ 2, 5 мм; • Р в I, II, a. VF, V 2 -V 6 - всегда (+); • Р в a. VR всегда (-); • Р в III и a. VL м. б. (+), (±) или (-).
Анализ зубца Р • определить амплитуду, длительность, полярность и форму Р в I, III и V 1 Норма: • Р<0, 10 с; • Р ≤ 2, 5 мм; • Р в I, II, a. VF, V 2 -V 6 - всегда (+); • Р в a. VR всегда (-); • Р в III и a. VL м. б. (+), (±) или (-).
 Анализ Р-Q(R) Норма • Длительность от 0, 12 до 0, 20 при ЧСС 60 -80 в минуту
Анализ Р-Q(R) Норма • Длительность от 0, 12 до 0, 20 при ЧСС 60 -80 в минуту
 Анализ комплекса QRS • определить амплитуду и длительность Q, R и S, их расщепление и деформацию. Норма: • QRS = 0, 08 -0, 10 с; • зубец Q≤ 0, 0 З с и <1/4 R; • максимальный R в V 4, минимальный в V 1; • переходная зона (ПЗ) в V 3 – там, где R=S/
Анализ комплекса QRS • определить амплитуду и длительность Q, R и S, их расщепление и деформацию. Норма: • QRS = 0, 08 -0, 10 с; • зубец Q≤ 0, 0 З с и <1/4 R; • максимальный R в V 4, минимальный в V 1; • переходная зона (ПЗ) в V 3 – там, где R=S/
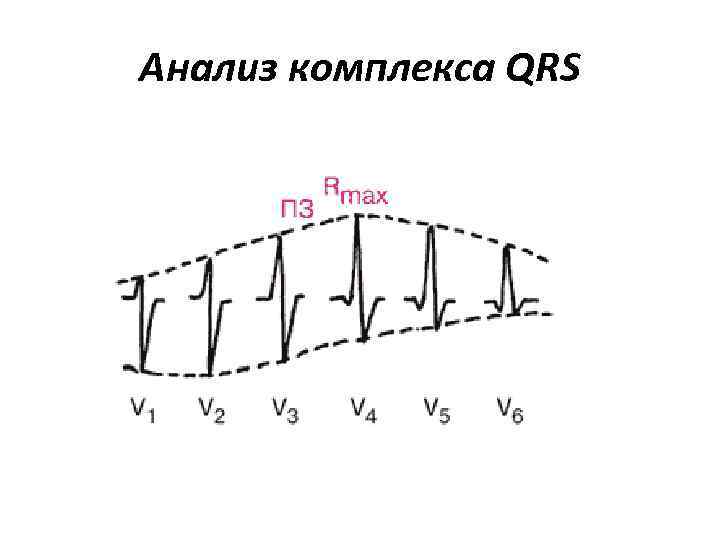 Анализ комплекса QRS
Анализ комплекса QRS
 Анализ сегмента S-T (RS-T) • определть форму S и смещение точки соединения - J - и точки, отстоящей на 80 мс от нее. Норма • S-T – на изолинии; • депрессия S-T не более 0, 5 мм в V 5 -V 6 при (+) Т; • подъем S-T не более 2, 0 мм в V 2 -V 3.
Анализ сегмента S-T (RS-T) • определть форму S и смещение точки соединения - J - и точки, отстоящей на 80 мс от нее. Норма • S-T – на изолинии; • депрессия S-T не более 0, 5 мм в V 5 -V 6 при (+) Т; • подъем S-T не более 2, 0 мм в V 2 -V 3.
 Анализ зубца Т • определить полярность, форму и амплитуду Т Норма амплитуда Т прямо пропорциональна амплитуде R (там, где самый высокий R , там самый высокий Т) • Т в I, II, a. VF, V 2 -V 6 всегда (+); • Т в a. VR всегда (-); • Т в III, a. VL, V 1, м. б. (+), (±) или (-); • ТI > ТIII и ТV 6 > ТV 1;
Анализ зубца Т • определить полярность, форму и амплитуду Т Норма амплитуда Т прямо пропорциональна амплитуде R (там, где самый высокий R , там самый высокий Т) • Т в I, II, a. VF, V 2 -V 6 всегда (+); • Т в a. VR всегда (-); • Т в III, a. VL, V 1, м. б. (+), (±) или (-); • ТI > ТIII и ТV 6 > ТV 1;
 Анализ интервала Q-T • сравнить Q-T с должной величиной Q-T (определяется по формуле Базета): Q-T =К √(R-R) при К = 0, 37 (у мужчин) или 0, 40 (у женщин).
Анализ интервала Q-T • сравнить Q-T с должной величиной Q-T (определяется по формуле Базета): Q-T =К √(R-R) при К = 0, 37 (у мужчин) или 0, 40 (у женщин).
 Фибрилляция предсердий (мерцательная аритмия) • это нарушение ритма и проводимости сердца, в основе происхождения которого лежит механизм re-entry, реализующийся в условиях функционально и/или органически обусловленной биоэлектрической нестабильности миокарда.
Фибрилляция предсердий (мерцательная аритмия) • это нарушение ритма и проводимости сердца, в основе происхождения которого лежит механизм re-entry, реализующийся в условиях функционально и/или органически обусловленной биоэлектрической нестабильности миокарда.
 Распространенность ФП (Framingham Study) • 20 и более лет – 2% пациентов, страдающих заболеваниями сердечно – сосудистой системы, • 50 – 59 лет – 3, 5 %, • 80 – 89 лет – 8, 8%.
Распространенность ФП (Framingham Study) • 20 и более лет – 2% пациентов, страдающих заболеваниями сердечно – сосудистой системы, • 50 – 59 лет – 3, 5 %, • 80 – 89 лет – 8, 8%.
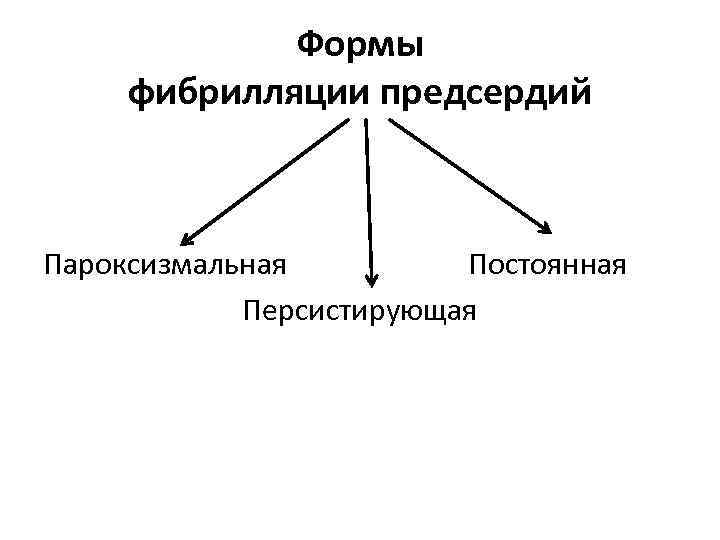 Формы фибрилляции предсердий Пароксизмальная Постоянная Персистирующая
Формы фибрилляции предсердий Пароксизмальная Постоянная Персистирующая
 Факторы риска пароксизмальной ФП • алкогольная интоксикация • электротравма • острый инфаркт миокарда, перикардит, миокардит • ТЭЛА • острые бронхо - легочные заболевания • травма сердца • хирургические вмешательства на сердце
Факторы риска пароксизмальной ФП • алкогольная интоксикация • электротравма • острый инфаркт миокарда, перикардит, миокардит • ТЭЛА • острые бронхо - легочные заболевания • травма сердца • хирургические вмешательства на сердце
 Причины постоянной формы фибрилляции предсердий Часто встречающиеся • отсутствие сердечно – сосудистой и другой патологии – до 30% • митральные пороки ревматического генеза • артериальная гипертензия (гипертрофия миокарда ЛЖ и ЛП) • ХСН, преимущественно II Б стадии, ФК III – IV • легочное сердце в стадии суб- или декомпенсации • ишемическая болезнь сердца • ХОБЛ • тиреотоксикоз
Причины постоянной формы фибрилляции предсердий Часто встречающиеся • отсутствие сердечно – сосудистой и другой патологии – до 30% • митральные пороки ревматического генеза • артериальная гипертензия (гипертрофия миокарда ЛЖ и ЛП) • ХСН, преимущественно II Б стадии, ФК III – IV • легочное сердце в стадии суб- или декомпенсации • ишемическая болезнь сердца • ХОБЛ • тиреотоксикоз
 Реже встречающиеся причины (как и сами заболевания) • кардиомиопатии (дилатационная, гипертрофическая, рестриктивная) • врожденные пороки сердца • опухоли сердца • констриктивный перикардит • пролапс митрального клапана II – III ст. • сахарный диабет
Реже встречающиеся причины (как и сами заболевания) • кардиомиопатии (дилатационная, гипертрофическая, рестриктивная) • врожденные пороки сердца • опухоли сердца • констриктивный перикардит • пролапс митрального клапана II – III ст. • сахарный диабет
 Патогенез фибрилляции предсердий дилатация и увеличение массы миокарда ↓ мозаичная дистрофия и очаговый фиброз миокарда предсердий, дезориентация мышечных волокон ↓ гибель симпатических и парасимпатических нервных волокон (повышение чувствительности рецепторов к нейромедиаторам) ↓↓↓ укорочение эффективного рефрактерного периода миокарда предсердий ↓ дисперсия рефрактерности предсердного миокарда ↓ замедление внутрипредсердного проведения ↓↓↓ формирование постоянной формы мерцания предсердий
Патогенез фибрилляции предсердий дилатация и увеличение массы миокарда ↓ мозаичная дистрофия и очаговый фиброз миокарда предсердий, дезориентация мышечных волокон ↓ гибель симпатических и парасимпатических нервных волокон (повышение чувствительности рецепторов к нейромедиаторам) ↓↓↓ укорочение эффективного рефрактерного периода миокарда предсердий ↓ дисперсия рефрактерности предсердного миокарда ↓ замедление внутрипредсердного проведения ↓↓↓ формирование постоянной формы мерцания предсердий
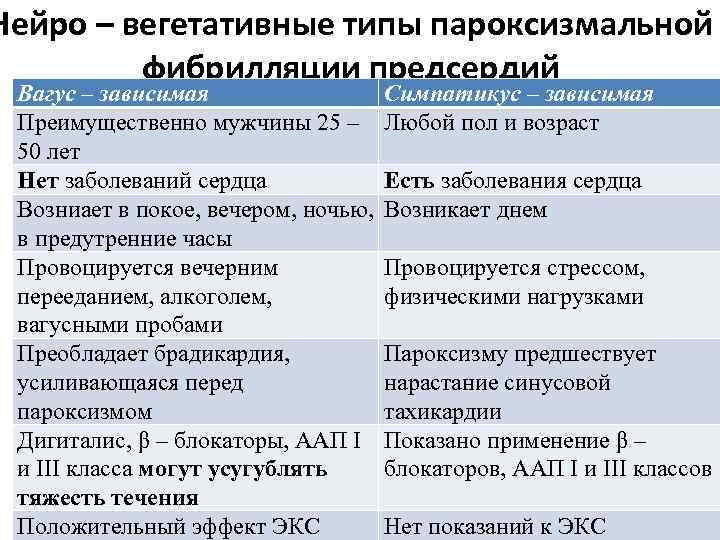 Нейро – вегетативные типы пароксизмальной фибрилляции предсердий Вагус – зависимая Преимущественно мужчины 25 – 50 лет Нет заболеваний сердца Возниает в покое, вечером, ночью, в предутренние часы Провоцируется вечерним перееданием, алкоголем, вагусными пробами Преобладает брадикардия, усиливающаяся перед пароксизмом Дигиталис, β – блокаторы, ААП I и III класса могут усугублять тяжесть течения Положительный эффект ЭКС Симпатикус – зависимая Любой пол и возраст Есть заболевания сердца Возникает днем Провоцируется стрессом, физическими нагрузками Пароксизму предшествует нарастание синусовой тахикардии Показано применение β – блокаторов, ААП I и III классов Нет показаний к ЭКС
Нейро – вегетативные типы пароксизмальной фибрилляции предсердий Вагус – зависимая Преимущественно мужчины 25 – 50 лет Нет заболеваний сердца Возниает в покое, вечером, ночью, в предутренние часы Провоцируется вечерним перееданием, алкоголем, вагусными пробами Преобладает брадикардия, усиливающаяся перед пароксизмом Дигиталис, β – блокаторы, ААП I и III класса могут усугублять тяжесть течения Положительный эффект ЭКС Симпатикус – зависимая Любой пол и возраст Есть заболевания сердца Возникает днем Провоцируется стрессом, физическими нагрузками Пароксизму предшествует нарастание синусовой тахикардии Показано применение β – блокаторов, ААП I и III классов Нет показаний к ЭКС
 Клинические проявления фибрилляции предсердий • • • одышка (60%) сердцебиение (53%) слабость, утомляемость (41%) боль в груди (23%) головокружение (23%) обмороки (3%)
Клинические проявления фибрилляции предсердий • • • одышка (60%) сердцебиение (53%) слабость, утомляемость (41%) боль в груди (23%) головокружение (23%) обмороки (3%)
 Варианты клинического течения ФП Пароксизмальная мерцательная аритмия • продолжительность менее 7 дней Затянувшийся (персистирующий) пароксизм • продолжительность от 48 часов до 7 дней Постоянная форма мерцательной аритмии • продолжительность более 7 дней
Варианты клинического течения ФП Пароксизмальная мерцательная аритмия • продолжительность менее 7 дней Затянувшийся (персистирующий) пароксизм • продолжительность от 48 часов до 7 дней Постоянная форма мерцательной аритмии • продолжительность более 7 дней
 Обязательные исследования у пациента с фибрилляцией предсердий Анамнез, осмотр, физикальное и рутинное исследование • вариант клинического течения (паросизмальная, постоянная форма) • дата первого появления симптомов МА и/или её подтверждения на ЭКГ • выяснение частоты рецидивирования, продолжительности, провоцирующих факторов, способов купирования (спонтанно, препараты, ЭКС) эпизодов МА • анализ предшествующего опыта профилактической ААТ • поиск этиологических и провоцирующих факторов (алкоголь, кофе, гипертиреоз, СД)
Обязательные исследования у пациента с фибрилляцией предсердий Анамнез, осмотр, физикальное и рутинное исследование • вариант клинического течения (паросизмальная, постоянная форма) • дата первого появления симптомов МА и/или её подтверждения на ЭКГ • выяснение частоты рецидивирования, продолжительности, провоцирующих факторов, способов купирования (спонтанно, препараты, ЭКС) эпизодов МА • анализ предшествующего опыта профилактической ААТ • поиск этиологических и провоцирующих факторов (алкоголь, кофе, гипертиреоз, СД)
 ЭКГ признаки фибрилляции предсердий • неправильный ритм желудочков; • зубцы Р отсутствуют; • частые волны f фибрилляции предсердий (до 350 -700/мин); • QRS ≤ 0, 10 с.
ЭКГ признаки фибрилляции предсердий • неправильный ритм желудочков; • зубцы Р отсутствуют; • частые волны f фибрилляции предсердий (до 350 -700/мин); • QRS ≤ 0, 10 с.
 ЭКГ признаки трепетания предсердий • чаще правильный ритм, • ORS ≤ 0, 10 с; • пилообразные регулярные предсердные волны (F) с частотой в 2 -3 раза меньшей, чем ритм желудочков (2: 1, 3: 1 и т. д. ).
ЭКГ признаки трепетания предсердий • чаще правильный ритм, • ORS ≤ 0, 10 с; • пилообразные регулярные предсердные волны (F) с частотой в 2 -3 раза меньшей, чем ритм желудочков (2: 1, 3: 1 и т. д. ).
 Пароксизмальная суправентикулярная тахикардия • правильный эктопический ритм из предсердий или АВ-соединения с ЧСС 120250/мин; • QRS ≤ 0, 10 с; • зубцы Р не идентифицируются.
Пароксизмальная суправентикулярная тахикардия • правильный эктопический ритм из предсердий или АВ-соединения с ЧСС 120250/мин; • QRS ≤ 0, 10 с; • зубцы Р не идентифицируются.
 ЭКГ признаки пароксизмальной желудочковой тахикардии • правильный желудочковый эктопический ритм с ЧСС 140 -250/мин; • QRS ≥ 0, 14 с, деформированы и дискордантны S-T и T; • QRS, RS-T и T идентифицируются.
ЭКГ признаки пароксизмальной желудочковой тахикардии • правильный желудочковый эктопический ритм с ЧСС 140 -250/мин; • QRS ≥ 0, 14 с, деформированы и дискордантны S-T и T; • QRS, RS-T и T идентифицируются.
 ЭКГ признаки трепетания желудочков • почти правильный ритм с ЧСС до 200300/мин; • QRS, RS-T и Т не идентифицируются, имеются одинаковые по форме волны трепетания (синусоидальная кривая).
ЭКГ признаки трепетания желудочков • почти правильный ритм с ЧСС до 200300/мин; • QRS, RS-T и Т не идентифицируются, имеются одинаковые по форме волны трепетания (синусоидальная кривая).
 ЭКГ признаки фибрилляции желудочков • нерегулярные беспорядочные волны (200300/мин) различной формы → асистолия.
ЭКГ признаки фибрилляции желудочков • нерегулярные беспорядочные волны (200300/мин) различной формы → асистолия.
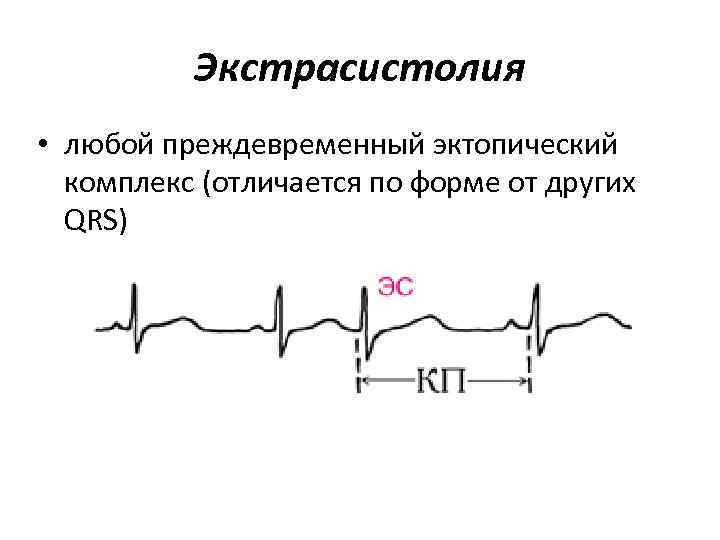 Экстрасистолия • любой преждевременный эктопический комплекс (отличается по форме от других QRS)
Экстрасистолия • любой преждевременный эктопический комплекс (отличается по форме от других QRS)
 Нижнепредсердная экстрасистола • QRS ≤ 0, 10 с РЭС в II м. б. (+) или (-); • неполная компенсаторная пaуза (КП).
Нижнепредсердная экстрасистола • QRS ≤ 0, 10 с РЭС в II м. б. (+) или (-); • неполная компенсаторная пaуза (КП).
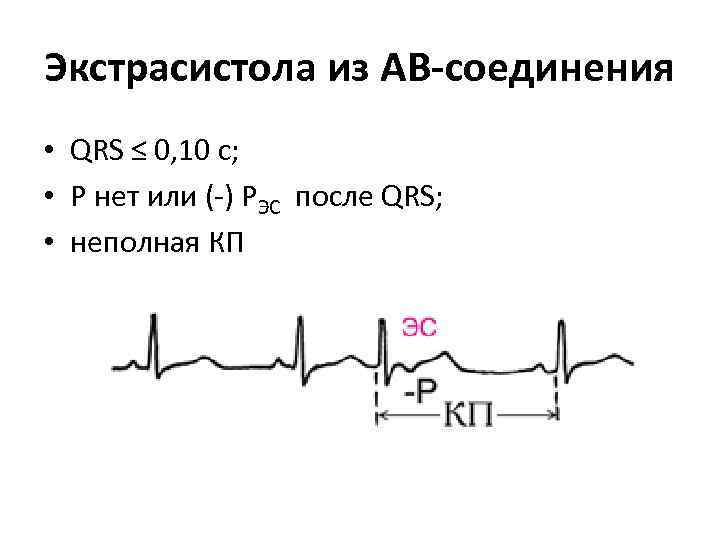 Экстрасистола из АВ-соединения • QRS ≤ 0, 10 с; • Р нет или (-) РЭС после QRS; • неполная КП
Экстрасистола из АВ-соединения • QRS ≤ 0, 10 с; • Р нет или (-) РЭС после QRS; • неполная КП
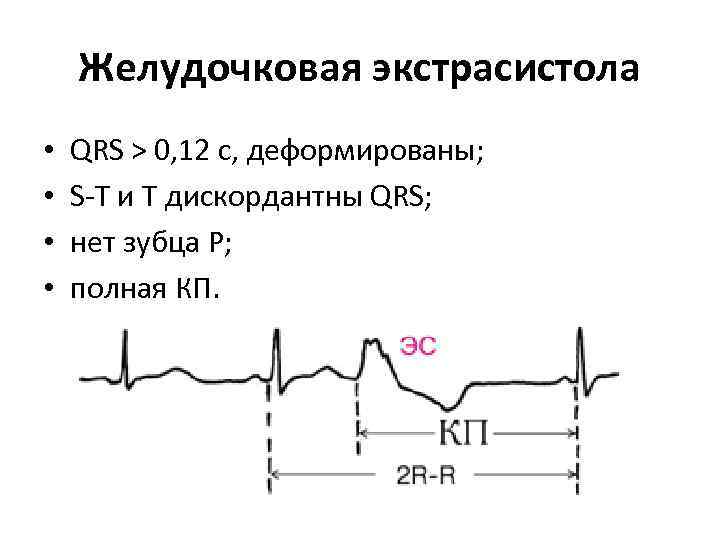 Желудочковая экстрасистола • • QRS > 0, 12 c, деформированы; S-T и Т дискордантны QRS; нет зубца Р; полная КП.
Желудочковая экстрасистола • • QRS > 0, 12 c, деформированы; S-T и Т дискордантны QRS; нет зубца Р; полная КП.
 Желудочковые экстрасистолы из правого или из левого желудочка
Желудочковые экстрасистолы из правого или из левого желудочка
 Аллоритмия • Бигеминия – чередование синусового QRS и QRSЭС. • Тригеминия – ритм из чередования двух синусовых комплексов и одной экстрасистолы.
Аллоритмия • Бигеминия – чередование синусового QRS и QRSЭС. • Тригеминия – ритм из чередования двух синусовых комплексов и одной экстрасистолы.
 Электрокардиография • гипертрофия миокарда левого предсердия • продолжительность и морфология зубца Р при синусовом ритме • нарушение АВ- и желудочковой проводимости, • нарушение реполяризации, • признаки рубцовых изменений миокарда
Электрокардиография • гипертрофия миокарда левого предсердия • продолжительность и морфология зубца Р при синусовом ритме • нарушение АВ- и желудочковой проводимости, • нарушение реполяризации, • признаки рубцовых изменений миокарда
 Эхокардиография • признаки миокардиальной и клапанной патологии • размер левого предсердия • размер и функция левого желудочка • гипертрофия миокарда левого желудочка • наличие внутрисердечных тромбов
Эхокардиография • признаки миокардиальной и клапанной патологии • размер левого предсердия • размер и функция левого желудочка • гипертрофия миокарда левого желудочка • наличие внутрисердечных тромбов
 Исследование функции щитовидной железы • Во всех случаях впервые выявленной МА (гормоны ТТГ, Т 4, ультразвуковое исследование). • При безуспешности контроля ЧСС, при предшествующем приеме амиодарона (нарушает функцию щитовидной железы)
Исследование функции щитовидной железы • Во всех случаях впервые выявленной МА (гормоны ТТГ, Т 4, ультразвуковое исследование). • При безуспешности контроля ЧСС, при предшествующем приеме амиодарона (нарушает функцию щитовидной железы)
 Основные причины смерти у больных с ФП • Тромбоэмболические осложнения • Нарастание симптомов ХСН • МА инициирует развитие угрожающих жизни желудочковых аритмий (!)
Основные причины смерти у больных с ФП • Тромбоэмболические осложнения • Нарастание симптомов ХСН • МА инициирует развитие угрожающих жизни желудочковых аритмий (!)
 Лечение фибрилляции предсердий
Лечение фибрилляции предсердий
 Классификация антиаритмических препаратов (E. M. Vaиghan Williams) I Класс: подклассы А, В, С • I A (хинидин, прокаинамид, дизопирамид) • I B (лидокаин, токаинид, фенитоин, мескилетин) • I C (флекаинид, энкаинид, пропафенон) II Класс (β – адреноблокаторы) III Класс (амиодарон, соталол, бретилий) IV Класс (верапамил, дилтиазем)
Классификация антиаритмических препаратов (E. M. Vaиghan Williams) I Класс: подклассы А, В, С • I A (хинидин, прокаинамид, дизопирамид) • I B (лидокаин, токаинид, фенитоин, мескилетин) • I C (флекаинид, энкаинид, пропафенон) II Класс (β – адреноблокаторы) III Класс (амиодарон, соталол, бретилий) IV Класс (верапамил, дилтиазем)
 Выбор антиаритмического препарата для лечения ФП Алгоритм безопасности I Нет органического поражения сердца – пропафенон II Органическое заболевание сердца А) ишемическое и неишемическое поражение миокарда: • Первый ряд антиаритмической терапии – I клаcc (А и С) • Второй ряд ААТ – амиодарон, соталол, дофетилид. Б) Застойная сердечная недостаточность: • Первый и единственный ряд антиаритмической терапии – амиодарон «ЧАСИКИ ТИКАЮТ (!!!)» : • Структурное ремоделирование предсердий • Электрическое ремоделирование предсердий • «Оглушенные предсердия» (atrial stunning) • Риск тромбоэмболий
Выбор антиаритмического препарата для лечения ФП Алгоритм безопасности I Нет органического поражения сердца – пропафенон II Органическое заболевание сердца А) ишемическое и неишемическое поражение миокарда: • Первый ряд антиаритмической терапии – I клаcc (А и С) • Второй ряд ААТ – амиодарон, соталол, дофетилид. Б) Застойная сердечная недостаточность: • Первый и единственный ряд антиаритмической терапии – амиодарон «ЧАСИКИ ТИКАЮТ (!!!)» : • Структурное ремоделирование предсердий • Электрическое ремоделирование предсердий • «Оглушенные предсердия» (atrial stunning) • Риск тромбоэмболий
 Поддержание синусового ритма против контроля за ЧСС Контроль ритма (ААТ) Достоинства: Улучшение или устранение симптоматики Улучшение гемодинамики Уменьшение риска тромбоэмболий Возможность отмены антикоагулянтов Недостатки: Кардиальные и внекардиальные побочные эффекты Проаритмические эффекты Лечение часто не достигает цели Контроль частоты (отказ от ААТ) Достоинства: Возможность улучшения симптоматики Безопасность Хорошая переносимость препаратов Недостатки: Брадикардия (в т. ч. тахи – бради синдром) Необходимость постоянной антикоагулянтной терапии Развитие дисфункции ЛЖ при неадекватном контроле ЧСС
Поддержание синусового ритма против контроля за ЧСС Контроль ритма (ААТ) Достоинства: Улучшение или устранение симптоматики Улучшение гемодинамики Уменьшение риска тромбоэмболий Возможность отмены антикоагулянтов Недостатки: Кардиальные и внекардиальные побочные эффекты Проаритмические эффекты Лечение часто не достигает цели Контроль частоты (отказ от ААТ) Достоинства: Возможность улучшения симптоматики Безопасность Хорошая переносимость препаратов Недостатки: Брадикардия (в т. ч. тахи – бради синдром) Необходимость постоянной антикоагулянтной терапии Развитие дисфункции ЛЖ при неадекватном контроле ЧСС
 Контроль ЧСС у больных с ЫП дигоксин Вагомиметическое действие обеспечивает эффективное снижение ЧСС в покое, особенно у больных с МА, имеющих клинические проявления застойной сердечной недостаточности. При этом не достигается контроль ЧСС во время физических нагрузок. антагонисты Эффективно ↓ЧСС покое, несколько ограничивают Са, исключая ↑ЧСС во время физических нагрузок. Отрицательное дигидро инотропное действие требует осторожности в пиридины применении при ХСН. Предпочтительны при наличии ограничений к использованию β – блокаторов. β-блокаторы Эффективно снижают ЧСС не только в покое, но и во время физических нагрузок! В наибольшей степени устраняют симптоматику, обусловленную тахиаритмией. Эффективно комбинированное применение с дигоксином, особенно у больных с ХСН.
Контроль ЧСС у больных с ЫП дигоксин Вагомиметическое действие обеспечивает эффективное снижение ЧСС в покое, особенно у больных с МА, имеющих клинические проявления застойной сердечной недостаточности. При этом не достигается контроль ЧСС во время физических нагрузок. антагонисты Эффективно ↓ЧСС покое, несколько ограничивают Са, исключая ↑ЧСС во время физических нагрузок. Отрицательное дигидро инотропное действие требует осторожности в пиридины применении при ХСН. Предпочтительны при наличии ограничений к использованию β – блокаторов. β-блокаторы Эффективно снижают ЧСС не только в покое, но и во время физических нагрузок! В наибольшей степени устраняют симптоматику, обусловленную тахиаритмией. Эффективно комбинированное применение с дигоксином, особенно у больных с ХСН.
 Критерии эффективности препаратов в контроле ЧСС у больных с ФП Оценка с помощью ЭКГ-мониторирования по Холтеру, пробы с дозированной физической нагрузкой – велоэргометрии Частота ритма желудочков должна составлять: • В покое 60 – 80 уд/мин • При физической нагрузке 90 – 120 уд/мин
Критерии эффективности препаратов в контроле ЧСС у больных с ФП Оценка с помощью ЭКГ-мониторирования по Холтеру, пробы с дозированной физической нагрузкой – велоэргометрии Частота ритма желудочков должна составлять: • В покое 60 – 80 уд/мин • При физической нагрузке 90 – 120 уд/мин
 Показания к электроимпульсной терапии (ЭИТ) у больных с ФП • Постоянная форма МА • Персистирующая МА или пароксизм МА, протекающий с нарушением гемодинамики, при отсутствии эффекта от лекарственной кардиоверсии
Показания к электроимпульсной терапии (ЭИТ) у больных с ФП • Постоянная форма МА • Персистирующая МА или пароксизм МА, протекающий с нарушением гемодинамики, при отсутствии эффекта от лекарственной кардиоверсии
 Классификация пароксизмальной ФП (Levy S. , 1995) и показания к противоаритмическому лечению Группа I: первый или впервые выявленный пароксизм А. Спонтанное купирование Б. Требуется лекарственная терапия или ЭКС Вероятность рецидива МА неизвестна, показаний к противоаритмическому лечению нет.
Классификация пароксизмальной ФП (Levy S. , 1995) и показания к противоаритмическому лечению Группа I: первый или впервые выявленный пароксизм А. Спонтанное купирование Б. Требуется лекарственная терапия или ЭКС Вероятность рецидива МА неизвестна, показаний к противоаритмическому лечению нет.
 Группа II: рецидивирующие пароксизмы ФП (без предшествующей ААТ) А. Бессимптомные пароксизмы • контроль ЧСС (при необходимости) • антикоагулянты (по показаниям) Б. Менее 1 -го пароксизма за 3 месяца • купирование или контроль ЧСС во время приступа • антикоагулянты (по показаниям) В. Более 1 -го пароксизма за 3 месяца • Назначение ААП для профилактики рецидивов
Группа II: рецидивирующие пароксизмы ФП (без предшествующей ААТ) А. Бессимптомные пароксизмы • контроль ЧСС (при необходимости) • антикоагулянты (по показаниям) Б. Менее 1 -го пароксизма за 3 месяца • купирование или контроль ЧСС во время приступа • антикоагулянты (по показаниям) В. Более 1 -го пароксизма за 3 месяца • Назначение ААП для профилактики рецидивов
 Группа III: рецидивирующие пароксизмы ФП (проводимая ААТ неэффективна) А. Бессимптомные пароксизмы • контроль ЧСС (при необходимости) • антикоагулянты (по показаниям) Б. Менее 1 -го пароксизма за 3 месяца • контроль ЧСС или нелекарственное лечение • антикоагулянты (по показаниям) В. Более 1 -го пароксизма за 3 месяца • контроль ЧСС или нелекарственное лечение • антикоагулянты (по показаниям)
Группа III: рецидивирующие пароксизмы ФП (проводимая ААТ неэффективна) А. Бессимптомные пароксизмы • контроль ЧСС (при необходимости) • антикоагулянты (по показаниям) Б. Менее 1 -го пароксизма за 3 месяца • контроль ЧСС или нелекарственное лечение • антикоагулянты (по показаниям) В. Более 1 -го пароксизма за 3 месяца • контроль ЧСС или нелекарственное лечение • антикоагулянты (по показаниям)


