6. Одонтогенные опухоли.ppt
- Количество слайдов: 41
 Лекция Тема: Одонтогенные опухоли и кисты челюстей. Клиника, диагностика, лечение, прогноз.
Лекция Тема: Одонтогенные опухоли и кисты челюстей. Клиника, диагностика, лечение, прогноз.
 План лекции: • 1. Понятие кист челюстей, классификация. 2. Этиология и патогенез развития кист челюстей. 3. Патологическая анатомия кист. 4. Клиника радикулярных кист челюстей. 5. Клиника фолликулярных кист челюстей. 6. Клиника неодонтогенных кист челюстей. • 7. Одонтогенные опухоли челюстей. Этиология, классификация, клиника, лечение амелобластом. •
План лекции: • 1. Понятие кист челюстей, классификация. 2. Этиология и патогенез развития кист челюстей. 3. Патологическая анатомия кист. 4. Клиника радикулярных кист челюстей. 5. Клиника фолликулярных кист челюстей. 6. Клиника неодонтогенных кист челюстей. • 7. Одонтогенные опухоли челюстей. Этиология, классификация, клиника, лечение амелобластом. •
 • Киста - полостное образование, возникающее в толще челюстей, имеющее оболочку и жидкое содержимое. На верхней челюсти встречаются в 3 раза чаще, чем на нижней, чаще в возрасте 2030 лет. • Кисты челюстей составляют около половины всех доброкачественных опухолей челюстей и 34% всех случаев одонтогенных новообразований (Ермолаев И. И. ). Различают кисты одонтогенные и неодонтогенные. • Одонтогенные кисты: радикулярные, фолликулярные, парадентарные, киста прорезывания, кератокиста. • Неодонтогенные: фиссуральные кисты, киста резцового канала и др.
• Киста - полостное образование, возникающее в толще челюстей, имеющее оболочку и жидкое содержимое. На верхней челюсти встречаются в 3 раза чаще, чем на нижней, чаще в возрасте 2030 лет. • Кисты челюстей составляют около половины всех доброкачественных опухолей челюстей и 34% всех случаев одонтогенных новообразований (Ермолаев И. И. ). Различают кисты одонтогенные и неодонтогенные. • Одонтогенные кисты: радикулярные, фолликулярные, парадентарные, киста прорезывания, кератокиста. • Неодонтогенные: фиссуральные кисты, киста резцового канала и др.
 Этиология и патогенез радикулярных кист. • Причиной радикулярных кист являются зубы с хроническим гранулематозным периодонтитом и механизм их образования связан с эпителиальными клеточными включениями в апикальных тканях. • Н. А. Астахов (1907) и др. считают, что кисты возникают из остатков эмбрионального эпителия зубообразовательной пластинки. Эти остатки эпителия известны под названием островков Маляссе-Астахова. Но есть мнение (Н. Н. Несмеянов, 1906; А. Л. Козырева, 1954), что клетки Маляссе – это эндотелиальные клетки сосудистой стенки, попавшие в срез препарата. • Другие авторы (Гравитц) считает возможным проникновение эпителия по свищевому ходу. • Петрова О. В. Экспериментально доказала возможность метаплазии эпителиальных клеток из грануляционной ткани в апикальных тканях.
Этиология и патогенез радикулярных кист. • Причиной радикулярных кист являются зубы с хроническим гранулематозным периодонтитом и механизм их образования связан с эпителиальными клеточными включениями в апикальных тканях. • Н. А. Астахов (1907) и др. считают, что кисты возникают из остатков эмбрионального эпителия зубообразовательной пластинки. Эти остатки эпителия известны под названием островков Маляссе-Астахова. Но есть мнение (Н. Н. Несмеянов, 1906; А. Л. Козырева, 1954), что клетки Маляссе – это эндотелиальные клетки сосудистой стенки, попавшие в срез препарата. • Другие авторы (Гравитц) считает возможным проникновение эпителия по свищевому ходу. • Петрова О. В. Экспериментально доказала возможность метаплазии эпителиальных клеток из грануляционной ткани в апикальных тканях.
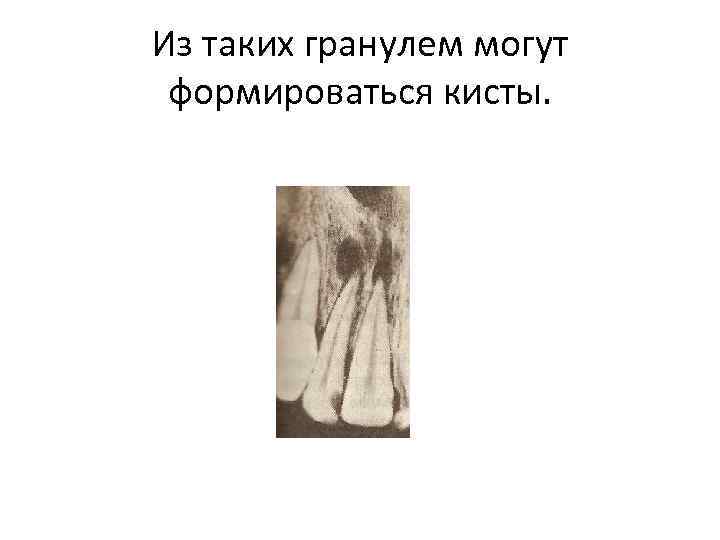 Из таких гранулем могут формироваться кисты.
Из таких гранулем могут формироваться кисты.
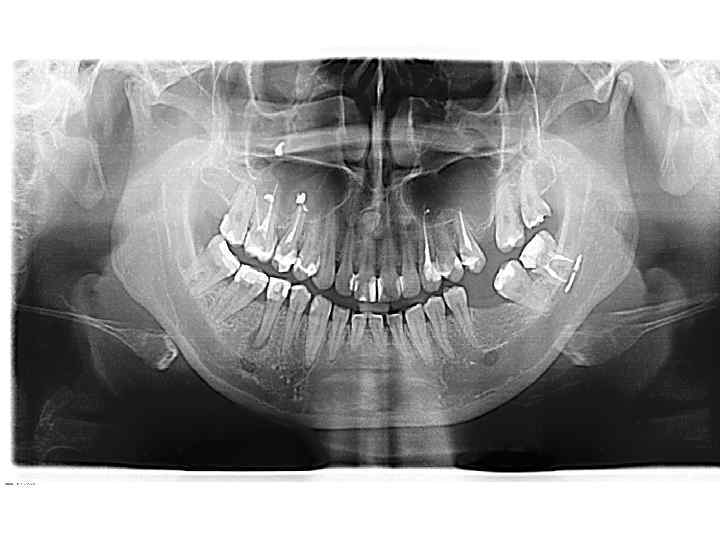
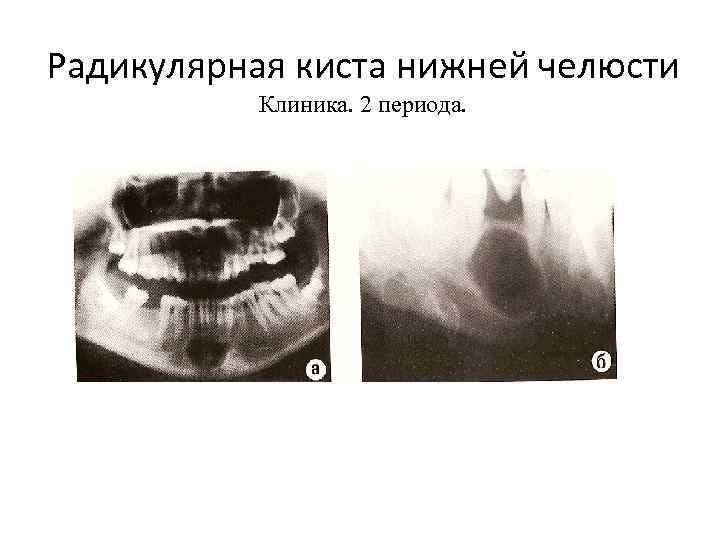 Радикулярная киста нижней челюсти Клиника. 2 периода.
Радикулярная киста нижней челюсти Клиника. 2 периода.
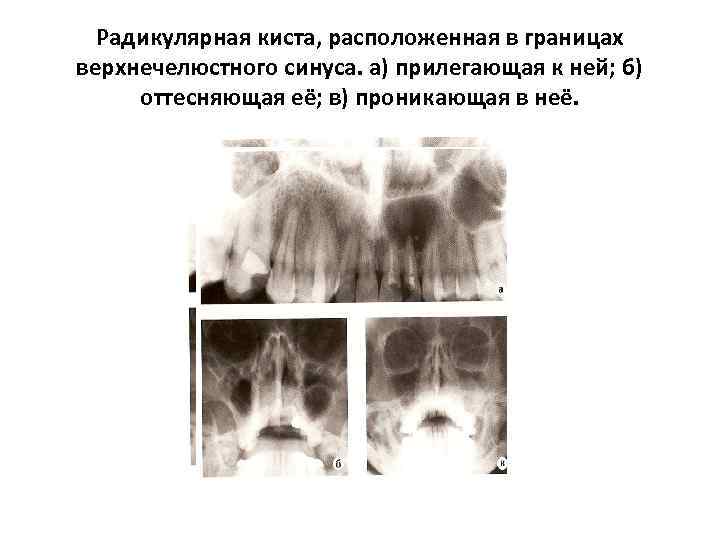 Радикулярная киста, расположенная в границах верхнечелюстного синуса. а) прилегающая к ней; б) оттесняющая её; в) проникающая в неё.
Радикулярная киста, расположенная в границах верхнечелюстного синуса. а) прилегающая к ней; б) оттесняющая её; в) проникающая в неё.
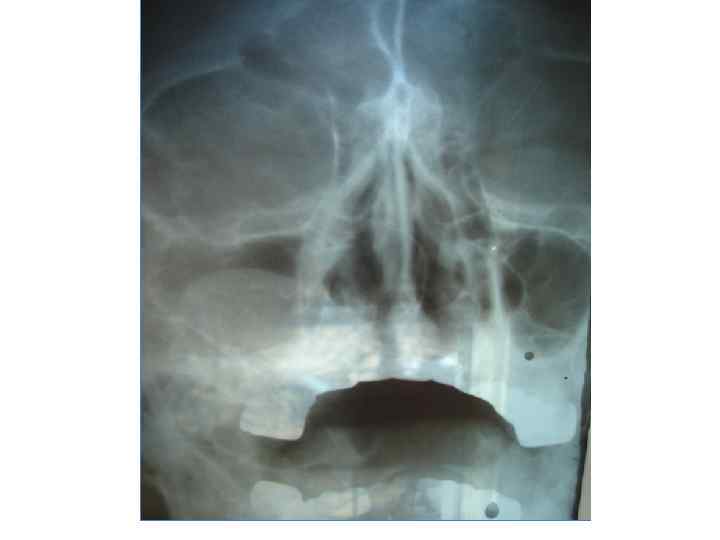
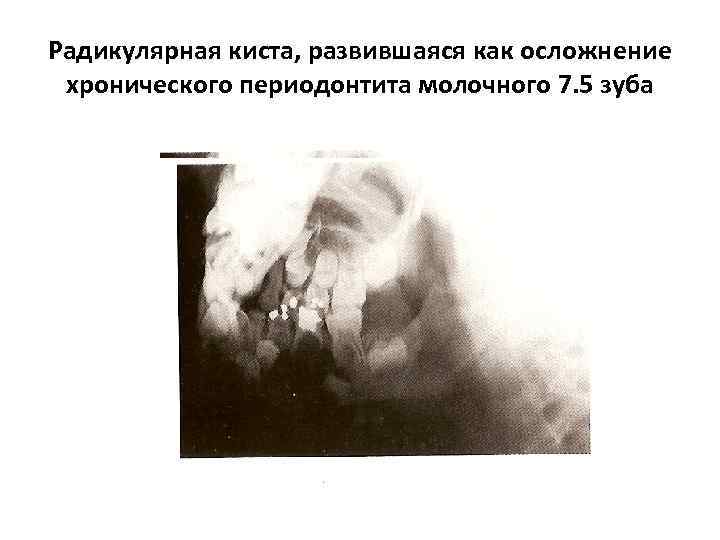 Радикулярная киста, развившаяся как осложнение хронического периодонтита молочного 7. 5 зуба
Радикулярная киста, развившаяся как осложнение хронического периодонтита молочного 7. 5 зуба
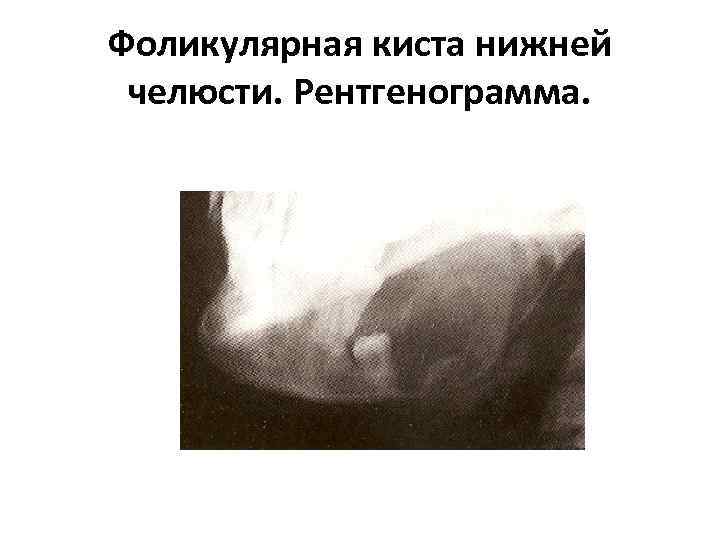 Фоликулярная киста нижней челюсти. Рентгенограмма.
Фоликулярная киста нижней челюсти. Рентгенограмма.
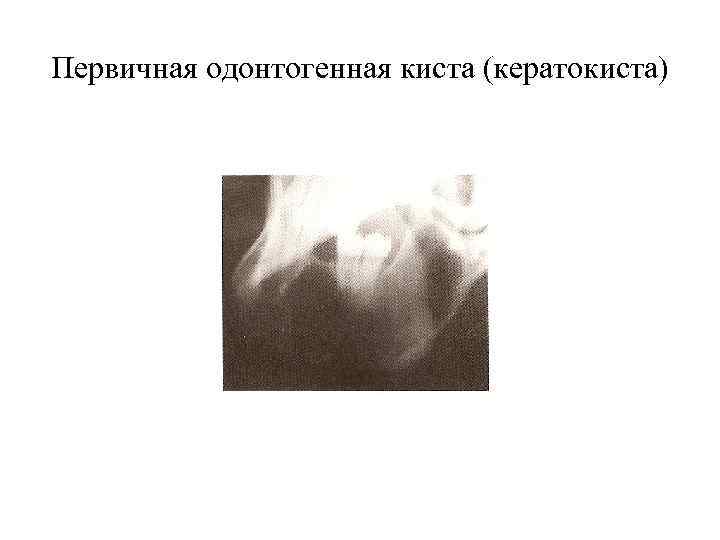 Первичная одонтогенная киста (кератокиста)
Первичная одонтогенная киста (кератокиста)
 Киста прорезывания – редкая, в виде ограниченной голубоватой припухлости над непрорезавшимся зубом. Хир. Лечение – при задержке прорезывания. Парадентарная (ретромолярная) киста – локализуется позади зуба «мудрости» .
Киста прорезывания – редкая, в виде ограниченной голубоватой припухлости над непрорезавшимся зубом. Хир. Лечение – при задержке прорезывания. Парадентарная (ретромолярная) киста – локализуется позади зуба «мудрости» .
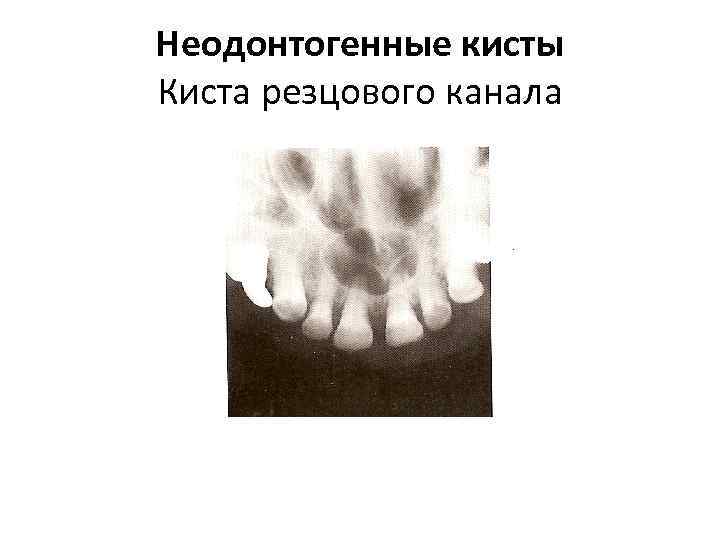 Неодонтогенные кисты Киста резцового канала
Неодонтогенные кисты Киста резцового канала
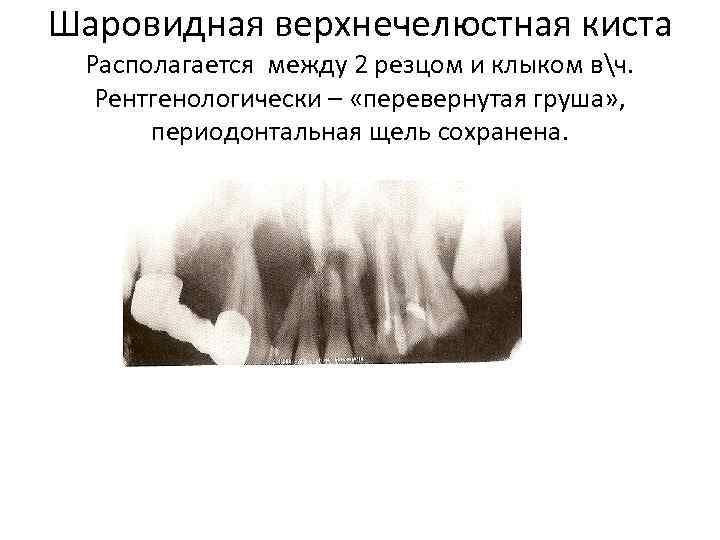 Шаровидная верхнечелюстная киста Располагается между 2 резцом и клыком вч. Рентгенологически – «перевернутая груша» , периодонтальная щель сохранена.
Шаровидная верхнечелюстная киста Располагается между 2 резцом и клыком вч. Рентгенологически – «перевернутая груша» , периодонтальная щель сохранена.
 Носогубная киста • Располагается на передней поверхности вч, вызывает лишь вдавление кортикальной пластинки. Клинически – образование под основанием крыла носа. Рентгенологически не определяется.
Носогубная киста • Располагается на передней поверхности вч, вызывает лишь вдавление кортикальной пластинки. Клинически – образование под основанием крыла носа. Рентгенологически не определяется.
 Лечение кист челюстей. • Оперативное вмешательство. В 1892 и 1910 годах Парч предложил два метода операций: цистотомию – Парч-1 • Цистэктомию – Парч -2 • Ороназальная цистэктомия и ороназальная цистотомия • Пластическая цистэктомия • Двухэтапная операция
Лечение кист челюстей. • Оперативное вмешательство. В 1892 и 1910 годах Парч предложил два метода операций: цистотомию – Парч-1 • Цистэктомию – Парч -2 • Ороназальная цистэктомия и ороназальная цистотомия • Пластическая цистэктомия • Двухэтапная операция
 • Одной из актуальных проблем челюстно-лицевой хирургии является устранение послеоперационных дефектов костной ткани челюстей больших размеров после цистэктомии. • В настоящее время по данным многих авторов широко применяемые материалы не решают поставленных задач в полной мере.
• Одной из актуальных проблем челюстно-лицевой хирургии является устранение послеоперационных дефектов костной ткани челюстей больших размеров после цистэктомии. • В настоящее время по данным многих авторов широко применяемые материалы не решают поставленных задач в полной мере.
 На кафедре хирургической стоматологии Каз. НМУ применялись: метод канализации (остеоперфорации) плотных слоев кости (Г. Д. Мишина), брефокость (Б. Д. Ботбаев, 1991). В последние годы в качестве остеоиндуктивного материала и барьерной мембраны при больших дефектах челюстей (более 1, 5 – 2 см) применяется аллогенный костный матрикс с гидроксиапатитом. Аллогенный костный матрикс представляет собой аллокость, лишенную неорганических солей, жира, костного мозга. В связи с этим она становится эластичной, обладает минимальной антигенной активностью, т. е. обладает биосовместимостью.
На кафедре хирургической стоматологии Каз. НМУ применялись: метод канализации (остеоперфорации) плотных слоев кости (Г. Д. Мишина), брефокость (Б. Д. Ботбаев, 1991). В последние годы в качестве остеоиндуктивного материала и барьерной мембраны при больших дефектах челюстей (более 1, 5 – 2 см) применяется аллогенный костный матрикс с гидроксиапатитом. Аллогенный костный матрикс представляет собой аллокость, лишенную неорганических солей, жира, костного мозга. В связи с этим она становится эластичной, обладает минимальной антигенной активностью, т. е. обладает биосовместимостью.
 Эффект применения таких остеопластических материалов как гидроксиапатит, Остим-100, Колапол, Индост, Био-осс, Остео. Граф/N-300 и других, наблюдается при устранении дефектов кости лишь не более 1, 5 см. в диаметре. Кроме того, такие операции проводятся, как правило, на фоне хронического воспалительного процесса, что снижает эффективность данных материалов: увеличиваются сроки полного рассасывания остеоиндуктивных имплантатов и сроки замещения костных дефектов новообразованной костной тканью; зачастую отмечаются остаточные очаги деструкции. Не стоит забывать и о высокой себестоимости костных заменителей предлагаемых на рынке стоматологических услуг.
Эффект применения таких остеопластических материалов как гидроксиапатит, Остим-100, Колапол, Индост, Био-осс, Остео. Граф/N-300 и других, наблюдается при устранении дефектов кости лишь не более 1, 5 см. в диаметре. Кроме того, такие операции проводятся, как правило, на фоне хронического воспалительного процесса, что снижает эффективность данных материалов: увеличиваются сроки полного рассасывания остеоиндуктивных имплантатов и сроки замещения костных дефектов новообразованной костной тканью; зачастую отмечаются остаточные очаги деструкции. Не стоит забывать и о высокой себестоимости костных заменителей предлагаемых на рынке стоматологических услуг.
 • В качестве барьерной мембраны используется аллогенный костный матрикс толщиной 0, 1 - 0, 15 см, с пористостью 1, 3 -2, 9 микрон, обладающий достаточной упругостью, а вследствие высокой эластичности легко принимает форму поверхности альвеолярного отростка, и, как правило, не требует дополнительной фиксации. Она полностью рассасывается через 8 -9 недель. Кроме барьерных функций, рассасываясь, оптимизирует репаративные процессы костной ткани.
• В качестве барьерной мембраны используется аллогенный костный матрикс толщиной 0, 1 - 0, 15 см, с пористостью 1, 3 -2, 9 микрон, обладающий достаточной упругостью, а вследствие высокой эластичности легко принимает форму поверхности альвеолярного отростка, и, как правило, не требует дополнительной фиксации. Она полностью рассасывается через 8 -9 недель. Кроме барьерных функций, рассасываясь, оптимизирует репаративные процессы костной ткани.
 Клинический пример: Больной К. 36 лет, обратился с жалобами на наличие выбухания в области переходной складки слизистой оболочки альвеолярного отростка верхней челюсти слева. На рентгенограмме – очаг деструкции высокой степени прозрачности у 4. 3 зуба, размером 2, 7 см. в диаметре, округлой формы, с четкими контурами.
Клинический пример: Больной К. 36 лет, обратился с жалобами на наличие выбухания в области переходной складки слизистой оболочки альвеолярного отростка верхней челюсти слева. На рентгенограмме – очаг деструкции высокой степени прозрачности у 4. 3 зуба, размером 2, 7 см. в диаметре, округлой формы, с четкими контурами.
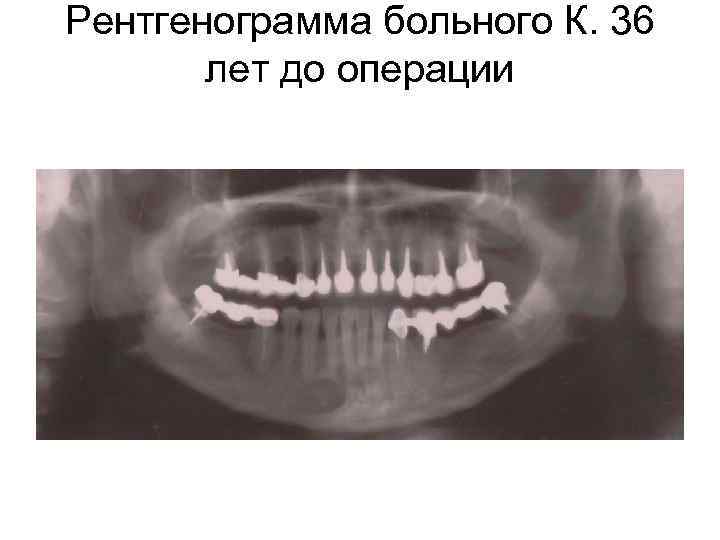 Рентгенограмма больного К. 36 лет до операции
Рентгенограмма больного К. 36 лет до операции
 Выставлен диагноз – «Радикулярная киста» от 4. 3 зуба. Перед операцией стоматологом терапевтом проведено пломбирование канала 4. 3 зуба. Несмотря на близость к полости верхушки корня 4. 2, признаков поражения пульпы по данным электроодонтометрии не отмечалось. Под местной анестезией выкроен и отслоен слизистонадкостничный лоскут, бором сформировано трепанационное окно. После экскохлиации кистозной оболочки, фрезой произведена декортикация костной полости. Выстоящую в костную полость верхушку корня 4. 3 зуба не резецировали. Освежив костную полость, её заполнили щебенкой АКМ и гидроксиапатитом. Трепанационное окно закрыли мембраной из АКМ, слизисто-надкостничный лоскут ушили наглухо. Гистологически установлено, что фиброзная стенка кисты была выстлана многослойным плоским эпителием, частично грануляционной тканью. Послеоперационный период протекал благополучно.
Выставлен диагноз – «Радикулярная киста» от 4. 3 зуба. Перед операцией стоматологом терапевтом проведено пломбирование канала 4. 3 зуба. Несмотря на близость к полости верхушки корня 4. 2, признаков поражения пульпы по данным электроодонтометрии не отмечалось. Под местной анестезией выкроен и отслоен слизистонадкостничный лоскут, бором сформировано трепанационное окно. После экскохлиации кистозной оболочки, фрезой произведена декортикация костной полости. Выстоящую в костную полость верхушку корня 4. 3 зуба не резецировали. Освежив костную полость, её заполнили щебенкой АКМ и гидроксиапатитом. Трепанационное окно закрыли мембраной из АКМ, слизисто-надкостничный лоскут ушили наглухо. Гистологически установлено, что фиброзная стенка кисты была выстлана многослойным плоским эпителием, частично грануляционной тканью. Послеоперационный период протекал благополучно.
 Первые рентгенологические признаки в виде отсутствия четкости контуров костного дефекта и наличия тени новообразованного репарата в периферических участках полости наблюдались спустя один месяц после операции, тогда, как известно, подобная картина в условиях заполнения костных дефектов кровяным сгустком определяется обычно к 3 -4 месяцам после операции.
Первые рентгенологические признаки в виде отсутствия четкости контуров костного дефекта и наличия тени новообразованного репарата в периферических участках полости наблюдались спустя один месяц после операции, тогда, как известно, подобная картина в условиях заполнения костных дефектов кровяным сгустком определяется обычно к 3 -4 месяцам после операции.
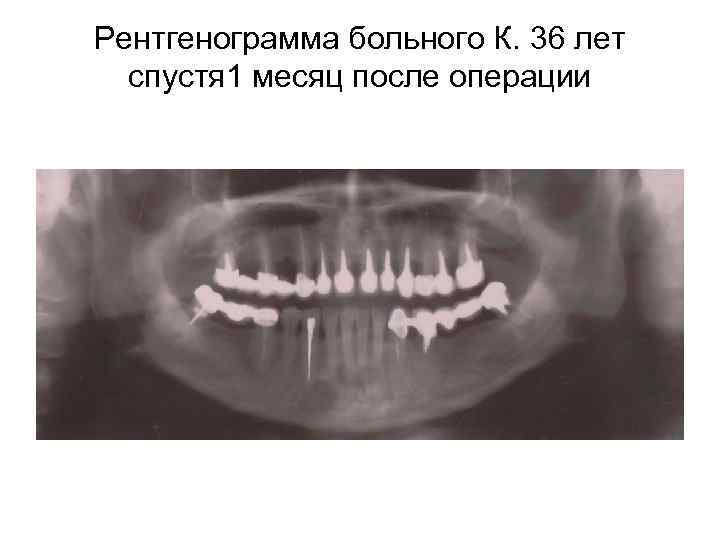 Рентгенограмма больного К. 36 лет спустя 1 месяц после операции
Рентгенограмма больного К. 36 лет спустя 1 месяц после операции
 Полное замещение послеоперационных полостей новообразованной пластинчатой костной тканью отмечалось в течение 8 -12 месяцев, тогда как при заполнении дефекта сгустком крови процесс костеобразования продолжается обычно от 1, 5 до 3 -лет.
Полное замещение послеоперационных полостей новообразованной пластинчатой костной тканью отмечалось в течение 8 -12 месяцев, тогда как при заполнении дефекта сгустком крови процесс костеобразования продолжается обычно от 1, 5 до 3 -лет.
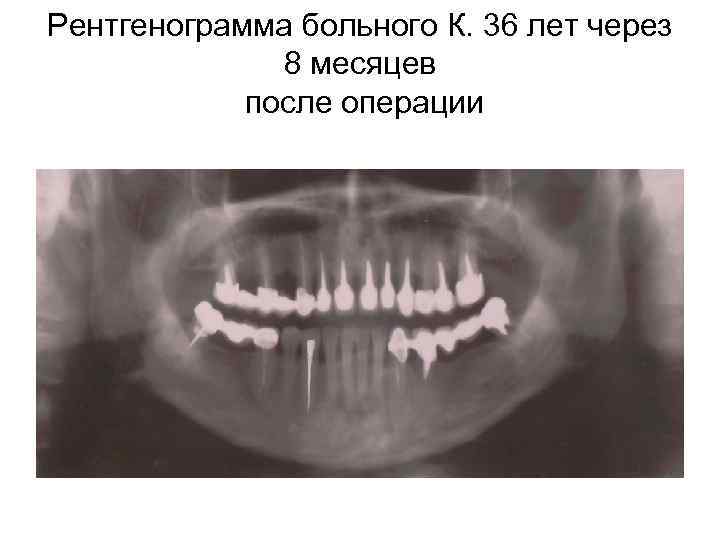 Рентгенограмма больного К. 36 лет через 8 месяцев после операции
Рентгенограмма больного К. 36 лет через 8 месяцев после операции
 Одонтогенные опухоли челюстей. Амелобластома (адамантинома) – одонтогенная эпителиальная опухоль. . • По данным Ермолаева И. И. , амелобластома составляет 9, 5% общего числа опухолей челюстей. В 93, 4% случаев локализуется на нижней челюсти, излюбленная локализация – угол, ветвь нижней челюсти. • Встречается чаще у больных в возрасте от 21 до 40 лет, поражает чаще женщин. • Амелобластомы делят на плотную (солидную), кистозную (ячеистую).
Одонтогенные опухоли челюстей. Амелобластома (адамантинома) – одонтогенная эпителиальная опухоль. . • По данным Ермолаева И. И. , амелобластома составляет 9, 5% общего числа опухолей челюстей. В 93, 4% случаев локализуется на нижней челюсти, излюбленная локализация – угол, ветвь нижней челюсти. • Встречается чаще у больных в возрасте от 21 до 40 лет, поражает чаще женщин. • Амелобластомы делят на плотную (солидную), кистозную (ячеистую).
 Гистологическое строение этой опухоли имеет сходство с эмалевым органом. • Ряд авторов происхождение амелобластомы связывают с эпителием эмалевого органа зубного зачатка (Абрикосова, 1956) • Другие авторы источником развития считают одонтогенные эпителиальные островки Маляссе – Астахов Н. А. • Третьи указывают на возможность происхождения амелобластом из эпителия зачатков сверхкомплектных зубов. • Некоторые полагают, что она возникает из эпителия, погруженного в кость из слизистой десны, верхнечелюстной пазухи
Гистологическое строение этой опухоли имеет сходство с эмалевым органом. • Ряд авторов происхождение амелобластомы связывают с эпителием эмалевого органа зубного зачатка (Абрикосова, 1956) • Другие авторы источником развития считают одонтогенные эпителиальные островки Маляссе – Астахов Н. А. • Третьи указывают на возможность происхождения амелобластом из эпителия зачатков сверхкомплектных зубов. • Некоторые полагают, что она возникает из эпителия, погруженного в кость из слизистой десны, верхнечелюстной пазухи
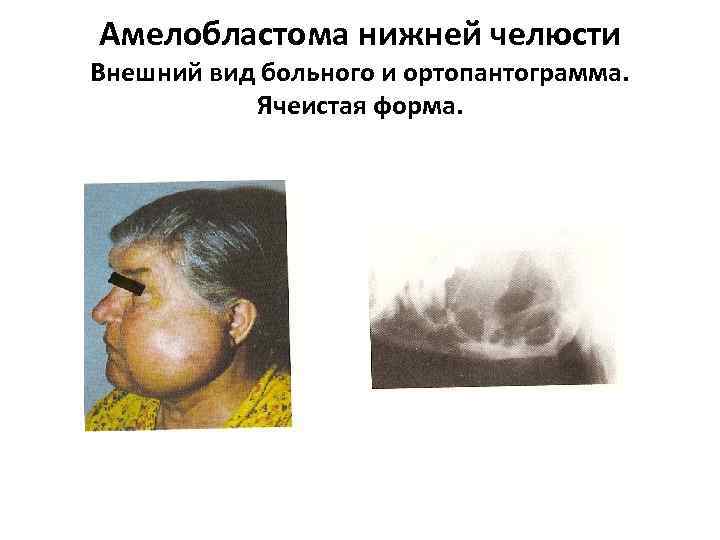 Амелобластома нижней челюсти Внешний вид больного и ортопантограмма. Ячеистая форма.
Амелобластома нижней челюсти Внешний вид больного и ортопантограмма. Ячеистая форма.
 • Амелобластома может малигнизироваться в 4% случаев, обладает инфильтрирующим ростом. • Лечение – оперативное – резекция челюсти с одномоментной костной пластикой.
• Амелобластома может малигнизироваться в 4% случаев, обладает инфильтрирующим ростом. • Лечение – оперативное – резекция челюсти с одномоментной костной пластикой.
 • Амелобластическая амелобластома (мягкая одонтома)- доброкачественная опухоль с низкой степенью дифференциации клеточных элементов. Смешанная одонтогенная опухоль, её эпителиальная основа сходна с эмалевым органом, а мезенхимоподобная ткань – с зубным сосочком. Особенность строения – наличие низкодифференцированных клеток, поэтому она склонна к озлокачествлению с развитием амелобластической фибросаркомы. Рентгенологически – хорошо ограниченный деструктивный очаг , напоминающий кисту, в котором могут содержаться зуб или его элементы
• Амелобластическая амелобластома (мягкая одонтома)- доброкачественная опухоль с низкой степенью дифференциации клеточных элементов. Смешанная одонтогенная опухоль, её эпителиальная основа сходна с эмалевым органом, а мезенхимоподобная ткань – с зубным сосочком. Особенность строения – наличие низкодифференцированных клеток, поэтому она склонна к озлокачествлению с развитием амелобластической фибросаркомы. Рентгенологически – хорошо ограниченный деструктивный очаг , напоминающий кисту, в котором могут содержаться зуб или его элементы
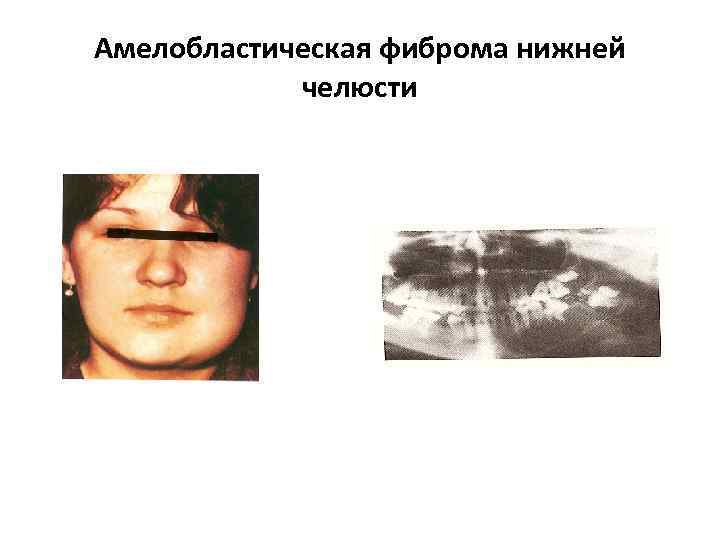 Амелобластическая фиброма нижней челюсти
Амелобластическая фиброма нижней челюсти
 Одонтомы – порок развития зубных тканей. Представляет собой опухоль из конгломерата различных тканей зуба, как бы свернутой в клубок зубообразовательной пластинки. Различают твердые и мягкие одонтомы. Классификация твердых одонтом (Евдокимов А. И. ): сложные, сложносмешанные, простые, кистозные.
Одонтомы – порок развития зубных тканей. Представляет собой опухоль из конгломерата различных тканей зуба, как бы свернутой в клубок зубообразовательной пластинки. Различают твердые и мягкие одонтомы. Классификация твердых одонтом (Евдокимов А. И. ): сложные, сложносмешанные, простые, кистозные.
 Большинство авторов различают: • Сложная – обызвествленные зубные ткани расположены хаотично и образуют плотный, единый конгломерат. • Составная – содержит отдельные зубоподобные структуры, в которых правильно расположены, как и в нормальном зубе, все его ткани. • Простые – состоят из тканей одного зуба (полные, неполные). Полная – состоит из всех тканей одного зуба, «зуб в зубе» , в котором дентин и эмаль – внутри коронки зуба. Неполная – развивается на месте коронки или корня зуба.
Большинство авторов различают: • Сложная – обызвествленные зубные ткани расположены хаотично и образуют плотный, единый конгломерат. • Составная – содержит отдельные зубоподобные структуры, в которых правильно расположены, как и в нормальном зубе, все его ткани. • Простые – состоят из тканей одного зуба (полные, неполные). Полная – состоит из всех тканей одного зуба, «зуб в зубе» , в котором дентин и эмаль – внутри коронки зуба. Неполная – развивается на месте коронки или корня зуба.
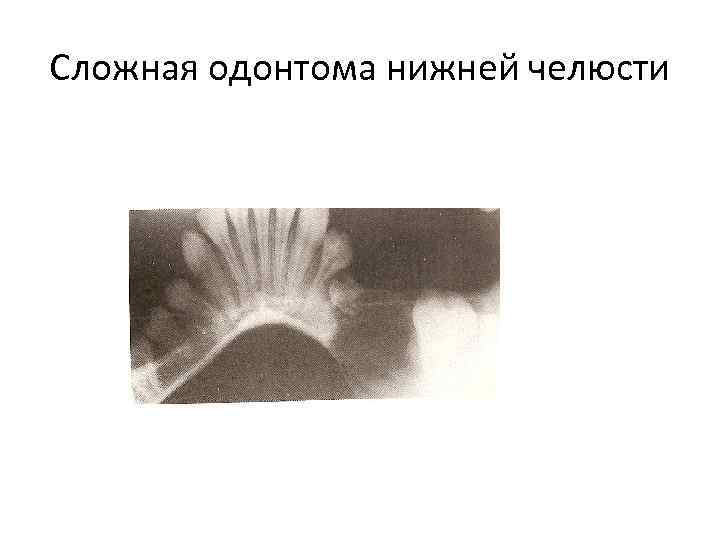 Сложная одонтома нижней челюсти
Сложная одонтома нижней челюсти
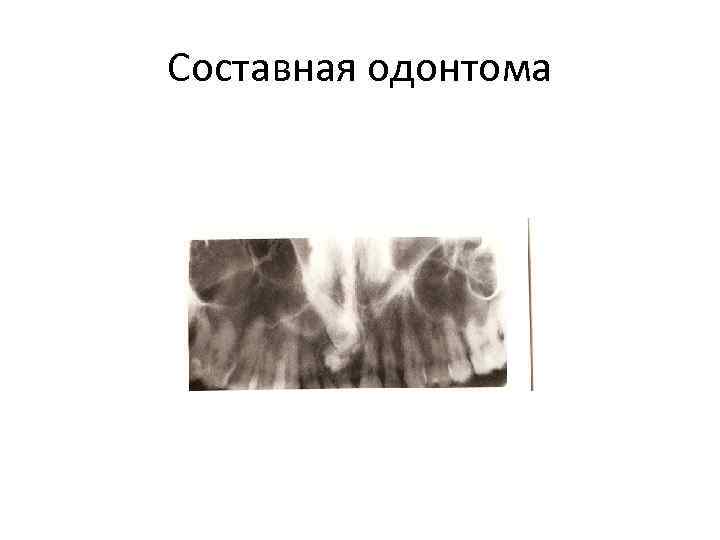 Составная одонтома
Составная одонтома
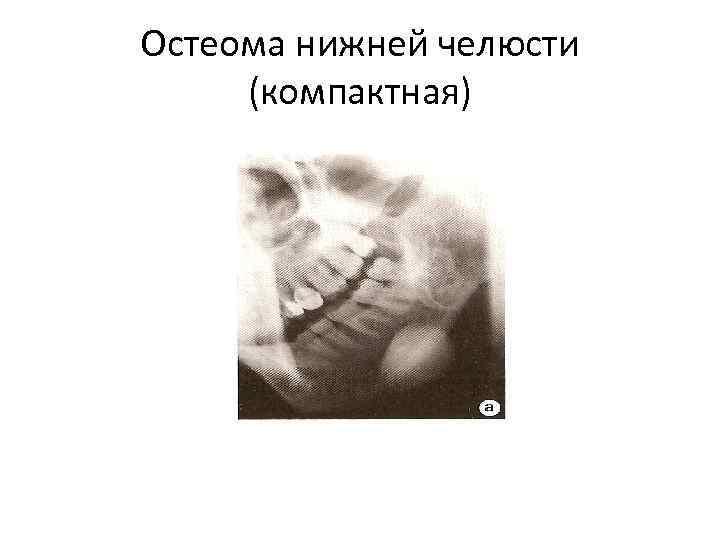 Остеома нижней челюсти (компактная)
Остеома нижней челюсти (компактная)
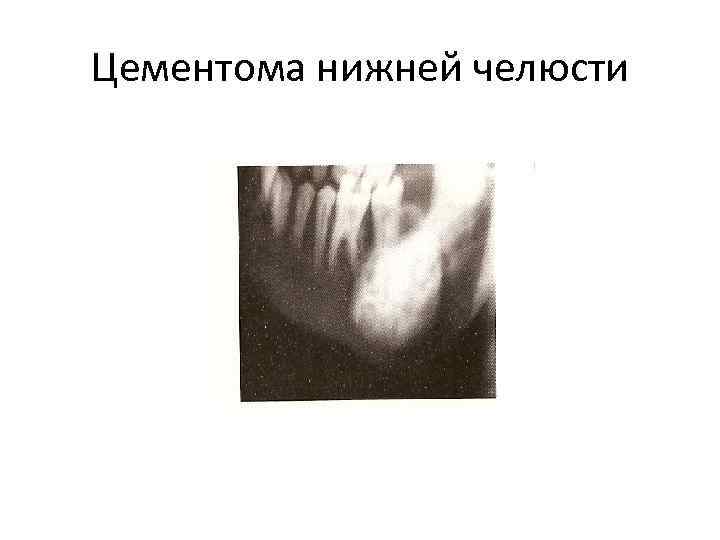 Цементома нижней челюсти
Цементома нижней челюсти
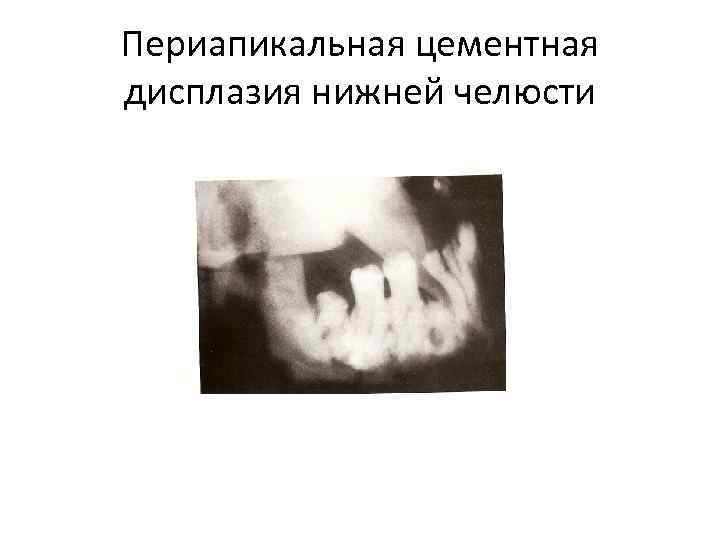 Периапикальная цементная дисплазия нижней челюсти
Периапикальная цементная дисплазия нижней челюсти


