ND_pri_extragenitalniy_patologiyi.ppt
- Количество слайдов: 96
 Лекція № Невідкладна допомога при серцево-судинній патології та ускладненнях цукрового діабекту Викладач: Кваскова Т. М.
Лекція № Невідкладна допомога при серцево-судинній патології та ускладненнях цукрового діабекту Викладач: Кваскова Т. М.
 План 1. Невідкладна допомога та інтенсивна терапія при захворюваннях ССС: l Гостра серцево-судинна недостатність (визначення, клініко-діагностичні критерії, акушерська тактика, НД) l Інфаркт міокарда (визначення, клінікодіагностичні критерії, акушерська тактика, НД) l Гіпертонічний криз (визначення, клінікодіагностичні критерії, акушерська тактика, НД)
План 1. Невідкладна допомога та інтенсивна терапія при захворюваннях ССС: l Гостра серцево-судинна недостатність (визначення, клініко-діагностичні критерії, акушерська тактика, НД) l Інфаркт міокарда (визначення, клінікодіагностичні критерії, акушерська тактика, НД) l Гіпертонічний криз (визначення, клінікодіагностичні критерії, акушерська тактика, НД)
 План 2. Невідкладна допомога та інтенсивна терапія при ускладненнях ЦД: l Гіпоглікемічна кома. l Кетоацидотична кома. l Гіперлактат ацидотична кома. l Гіперосмолярна кома.
План 2. Невідкладна допомога та інтенсивна терапія при ускладненнях ЦД: l Гіпоглікемічна кома. l Кетоацидотична кома. l Гіперлактат ацидотична кома. l Гіперосмолярна кома.
 Невідкладна допомога при серцево-судинній патології
Невідкладна допомога при серцево-судинній патології
 Невідкладна допомога при серцево-судинній недостатності
Невідкладна допомога при серцево-судинній недостатності
 Визначення l Гостра серцева недостатність (ГСН) — клінічний синдром, що характеризується швидким виникненням симптомів, характерних для порушеної функції серця (знижений серцевий викид, недостатня перфузія тканин, підвищений тиск в капілярах легенів, застій в тканинах).
Визначення l Гостра серцева недостатність (ГСН) — клінічний синдром, що характеризується швидким виникненням симптомів, характерних для порушеної функції серця (знижений серцевий викид, недостатня перфузія тканин, підвищений тиск в капілярах легенів, застій в тканинах).
 Клінічні варіанти ГСН l Гостра серцева недостатність (ГСН), що є слідством порушення скоротливої здатності міокарду і зменшення хвилинного об'єму систоли серця, проявляється украй важкими клінічними синдромами: l набряком легенів, l гострим легеневим серцем, l кардіогенним шоком,
Клінічні варіанти ГСН l Гостра серцева недостатність (ГСН), що є слідством порушення скоротливої здатності міокарду і зменшення хвилинного об'єму систоли серця, проявляється украй важкими клінічними синдромами: l набряком легенів, l гострим легеневим серцем, l кардіогенним шоком,
 Клінічні варіанти ГСН l Залежно від типу гемодинаміки, від того, який шлуночок серця уражений, розрізняють наступні клінічні варіанти ГСН: l правошлуночкову (венозний застій у великому колі кровообігу); l лівошлуночкову (серцева астма, набряк легенів).
Клінічні варіанти ГСН l Залежно від типу гемодинаміки, від того, який шлуночок серця уражений, розрізняють наступні клінічні варіанти ГСН: l правошлуночкову (венозний застій у великому колі кровообігу); l лівошлуночкову (серцева астма, набряк легенів).
 Основні фактори, що сприяють розвитку ГСН l l l l l Декомпенсація хронічної серцевої недостатності. Загострення ІХС (гострий коронарний синдром). Гіпертонічний криз. Гостре виникнення аритмія. Вади серця. Важкий гострий міокардит. Тампонада серця. Розшарування аорти. Післяродова кардіоміопатія.
Основні фактори, що сприяють розвитку ГСН l l l l l Декомпенсація хронічної серцевої недостатності. Загострення ІХС (гострий коронарний синдром). Гіпертонічний криз. Гостре виникнення аритмія. Вади серця. Важкий гострий міокардит. Тампонада серця. Розшарування аорти. Післяродова кардіоміопатія.
 Основні фактори, що сприяють розвитку ГСН Несерцеві чинники: l інфекції, особливо пневмонія і септицемія; l тяжкий інсульт; l обширна операція; l ниркова недостатність; l бронхіальна астма; l передозування лікарських засобів; l феохромоцитома; l перевантаження об'ємом.
Основні фактори, що сприяють розвитку ГСН Несерцеві чинники: l інфекції, особливо пневмонія і септицемія; l тяжкий інсульт; l обширна операція; l ниркова недостатність; l бронхіальна астма; l передозування лікарських засобів; l феохромоцитома; l перевантаження об'ємом.
 Клінічні особливості ГПН Гостра застійна правошлуночкова недостатність проявляється: l венозним застоєм у великому колі кровообігу з підвищенням системного венозного тиску, l набуханням вен (краще всього помітно на шиї) і печінки; l тахікардією; l набряками в нижніх відділах тіла (при горизонтальному положенні - на спині або боці); l ознаками ділатації і перевантаження правого серця (розширення меж серця вправо і відповідні зміни ЕКГ).
Клінічні особливості ГПН Гостра застійна правошлуночкова недостатність проявляється: l венозним застоєм у великому колі кровообігу з підвищенням системного венозного тиску, l набуханням вен (краще всього помітно на шиї) і печінки; l тахікардією; l набряками в нижніх відділах тіла (при горизонтальному положенні - на спині або боці); l ознаками ділатації і перевантаження правого серця (розширення меж серця вправо і відповідні зміни ЕКГ).
 Клінічні особливості ГЛН (набряку легенів) Клінічно маніфестує: l нападоподібною задишкою; l болісною задухою і ортопное, що виникають частіше вночі, іноді диханням Чейна –Стокса; l кашлем (спочатку сухим, а потім з відділянням мокроти, що не приносить полегшення), l пізніше — пінявою мокротою, нерідко забарвленою в рожевий колір, l блідістю, акроцианозом, гіпергідрозом; l збудженням, страхом смерті;
Клінічні особливості ГЛН (набряку легенів) Клінічно маніфестує: l нападоподібною задишкою; l болісною задухою і ортопное, що виникають частіше вночі, іноді диханням Чейна –Стокса; l кашлем (спочатку сухим, а потім з відділянням мокроти, що не приносить полегшення), l пізніше — пінявою мокротою, нерідко забарвленою в рожевий колір, l блідістю, акроцианозом, гіпергідрозом; l збудженням, страхом смерті;
 бронхообструкцією з подовженням видиху, сухими хрипами і ознаками емфіземи l легенів; l дзвінкі різнокаліберні вологі хрипи над всіма легенями, які можуть вислуховуватися на l відстані (дихання, що клекоче); l гостре розширення серця вліво l артеріальний тиск може бути нормальним, підвищеним або зниженим, тахікардія. l
бронхообструкцією з подовженням видиху, сухими хрипами і ознаками емфіземи l легенів; l дзвінкі різнокаліберні вологі хрипи над всіма легенями, які можуть вислуховуватися на l відстані (дихання, що клекоче); l гостре розширення серця вліво l артеріальний тиск може бути нормальним, підвищеним або зниженим, тахікардія. l
 Тактика ведення вагітності та пологів при ГСН Під час вагітності: l не потрібно проводити екстрене переривання вагітності чи дострокове розродження, l необхідне медикаментозне чи хірургічне лікування в повному обсязі.
Тактика ведення вагітності та пологів при ГСН Під час вагітності: l не потрібно проводити екстрене переривання вагітності чи дострокове розродження, l необхідне медикаментозне чи хірургічне лікування в повному обсязі.
 Тактика ведення вагітності та пологів при ГСН В I періоді пологів: l Гальмування пологової діяльності, медикаментозне купирування, за неефективності операція на серці. l Тільки після стабілізації стану роділлі вирішують питання про подальше розродження, згідно акушерської ситуації (частіше шляхом кесарського розтину).
Тактика ведення вагітності та пологів при ГСН В I періоді пологів: l Гальмування пологової діяльності, медикаментозне купирування, за неефективності операція на серці. l Тільки після стабілізації стану роділлі вирішують питання про подальше розродження, згідно акушерської ситуації (частіше шляхом кесарського розтину).
 Тактика ведення вагітності та пологів при ГСН В II періоді пологів: l прискорене розродження шляхом накладання акушерських щипців, l медикаментозне чи хірургічне лікування.
Тактика ведення вагітності та пологів при ГСН В II періоді пологів: l прискорене розродження шляхом накладання акушерських щипців, l медикаментозне чи хірургічне лікування.
 Невідкладна допомога та принципи терапії ГСН Зниження гідростатичного тиску в легеневих судинах і зменшення притоку крові до легенів: l Венулярні вазоділататори (нітрогліцерин ( сублінгвально по 1 -2 таб (0, 3 -0, 6 мг) з інтервалами 5 хв. 3 -4 раза з одночасною в/в інфузією 20 мг на 200 мл фіз розчину 5 -7 крапель в хв. із збільшенням швидкості кожні 5 хв. до зменшення задишки і зниження АТ)
Невідкладна допомога та принципи терапії ГСН Зниження гідростатичного тиску в легеневих судинах і зменшення притоку крові до легенів: l Венулярні вазоділататори (нітрогліцерин ( сублінгвально по 1 -2 таб (0, 3 -0, 6 мг) з інтервалами 5 хв. 3 -4 раза з одночасною в/в інфузією 20 мг на 200 мл фіз розчину 5 -7 крапель в хв. із збільшенням швидкості кожні 5 хв. до зменшення задишки і зниження АТ)
 Невідкладна допомога та принципи терапії ГСН l Гангліоблокатори підвищеному АТ (пентамін 5% по 1 мл в 9 мл фіз р -ну в/в що титрує по 1 -2 мл під контролем АТ) l Нейролептики (дроперідол 0, 25% р-н по 2 мл в/в)
Невідкладна допомога та принципи терапії ГСН l Гангліоблокатори підвищеному АТ (пентамін 5% по 1 мл в 9 мл фіз р -ну в/в що титрує по 1 -2 мл під контролем АТ) l Нейролептики (дроперідол 0, 25% р-н по 2 мл в/в)
 Невідкладна допомога та принципи терапії ГСН Зменшення об'єму циркулюючої крові l Фуросемід 20 -80 мг в/в l Этакрінова кислота 50 -80 мг Зменшення проникливості альвеолярнокапілярних мембран l Глюкокортикоїди (преднізолон 60 -120 мг) (за ( відсутності підвищення АТ) l Антигістамінні (димедрол 1% 1 -2 мл, діпразін ( 2, 5% р-н 102 мл в/в)
Невідкладна допомога та принципи терапії ГСН Зменшення об'єму циркулюючої крові l Фуросемід 20 -80 мг в/в l Этакрінова кислота 50 -80 мг Зменшення проникливості альвеолярнокапілярних мембран l Глюкокортикоїди (преднізолон 60 -120 мг) (за ( відсутності підвищення АТ) l Антигістамінні (димедрол 1% 1 -2 мл, діпразін ( 2, 5% р-н 102 мл в/в)
 Невідкладна допомога та принципи терапії ГСН Пригнічення дихального центру, зняття больових відчуттів l Наркотичні анальгетики (морфіну сульфат 3 -5 мг в/в протягом 3 хв. , промедол 25 1 -2 мл, фентаніл 0, 005% 2 мл) l не можна вводити в кінці першого і в другому періодіпологів із-за пригнічення дихального центру плоду
Невідкладна допомога та принципи терапії ГСН Пригнічення дихального центру, зняття больових відчуттів l Наркотичні анальгетики (морфіну сульфат 3 -5 мг в/в протягом 3 хв. , промедол 25 1 -2 мл, фентаніл 0, 005% 2 мл) l не можна вводити в кінці першого і в другому періодіпологів із-за пригнічення дихального центру плоду
 Невідкладна допомога та принципи терапії ГСН Посилення скоротливої функції міокарду l Симпатоміметики (допамін 0, 52 мкг/кг в 1 хв, добутамін 0, 2 -1 мкг/кг в 1 хв) l Серцеві глікозиди (дігоксин 0, 025% 12 мл, строфантін 0, 05% р-н 0, 5 -1 мл)
Невідкладна допомога та принципи терапії ГСН Посилення скоротливої функції міокарду l Симпатоміметики (допамін 0, 52 мкг/кг в 1 хв, добутамін 0, 2 -1 мкг/кг в 1 хв) l Серцеві глікозиди (дігоксин 0, 025% 12 мл, строфантін 0, 05% р-н 0, 5 -1 мл)
 Невідкладна допомога та принципи терапії ГСН Зменшення гіпоксії і ацидозу, поліпшення доставки кисню в альвеоли l Звільнення дихальних шляхів від пінявої рідини (відсмоктування) l Пеногасіння (інгаляція пари спирту) l Інгаляція кисню (через маску з ДПД на видиху 10 -15 см водн. ст. ) l ШВЛ l Сода, трісамін
Невідкладна допомога та принципи терапії ГСН Зменшення гіпоксії і ацидозу, поліпшення доставки кисню в альвеоли l Звільнення дихальних шляхів від пінявої рідини (відсмоктування) l Пеногасіння (інгаляція пари спирту) l Інгаляція кисню (через маску з ДПД на видиху 10 -15 см водн. ст. ) l ШВЛ l Сода, трісамін
 Невідкладна допомога та принципи терапії ГСН Нормалізація серцевого ритму l Аміодарон 300 мг в/в протягом 30 хв з подальшою інфузією 1200 мг/доб Ліквідація бронхоспазму l Эуфіллін 10 мп 2, 4% р-н в/в поволі l Екстрена хірургічна корекція вад серця.
Невідкладна допомога та принципи терапії ГСН Нормалізація серцевого ритму l Аміодарон 300 мг в/в протягом 30 хв з подальшою інфузією 1200 мг/доб Ліквідація бронхоспазму l Эуфіллін 10 мп 2, 4% р-н в/в поволі l Екстрена хірургічна корекція вад серця.
 Невідкладна допомога при гострому інфаркті міокарда
Невідкладна допомога при гострому інфаркті міокарда
 Визначення l Гострий інфаркт міокарда – це некроз будь-якої маси міокарду завдяки гострої тривалої ішемії.
Визначення l Гострий інфаркт міокарда – це некроз будь-якої маси міокарду завдяки гострої тривалої ішемії.
 Клінічні ознаки l l Затяжний (більш 20 хв) ангіозний біль у спокою, біль починається з наростаючих болів за грудиною, характерна обширна іррадіація болів в руки, спину, живіт, голову і т. д. Больовий синдром тривалий, не знімається нітрогліцерином. Хворі неспокійні, тривожні, іноді відзначають відчуття страху смерті. Частоприсутні ознаки серцевої і судинної недостатності - холодні збільшення (потім зниження) АТ; збільшення частотисерцевих скорочень.
Клінічні ознаки l l Затяжний (більш 20 хв) ангіозний біль у спокою, біль починається з наростаючих болів за грудиною, характерна обширна іррадіація болів в руки, спину, живіт, голову і т. д. Больовий синдром тривалий, не знімається нітрогліцерином. Хворі неспокійні, тривожні, іноді відзначають відчуття страху смерті. Частоприсутні ознаки серцевої і судинної недостатності - холодні збільшення (потім зниження) АТ; збільшення частотисерцевих скорочень.
 Лабораторні ознаки Поява біохімічних маркерів некрозу міокарда (підвищення в сироватці крові фракції МВ-КФК , серцевих тропонинів Т чи І). l Ознаки резорбційно-некротичного синдрому (лейкоцитоз та підвищення ШОЕ ) l
Лабораторні ознаки Поява біохімічних маркерів некрозу міокарда (підвищення в сироватці крові фракції МВ-КФК , серцевих тропонинів Т чи І). l Ознаки резорбційно-некротичного синдрому (лейкоцитоз та підвищення ШОЕ ) l
 Атипові форми ГІМ l l l Абдомінальна форма, протікає по типу патології ШКТ. Астматична форма: починається з серцевої астми і провокує набряк легенів, як результат. Церебральна форма: на першому плані симптоми порушення мозкового кровообігу по типу інсульту з втратою свідомості. Асимптомна форма іноді є випадковою знахідкою при диспансеризації. Аритмічна форма: головна ознака пароксизмальна тахікардія, больовий синдромможе бути відсутнім.
Атипові форми ГІМ l l l Абдомінальна форма, протікає по типу патології ШКТ. Астматична форма: починається з серцевої астми і провокує набряк легенів, як результат. Церебральна форма: на першому плані симптоми порушення мозкового кровообігу по типу інсульту з втратою свідомості. Асимптомна форма іноді є випадковою знахідкою при диспансеризації. Аритмічна форма: головна ознака пароксизмальна тахікардія, больовий синдромможе бути відсутнім.
 Особливості ГІМ у вагітних та породіль l l Інфаркт міокарда може спостерігатися в будьякому терміні вагітності, в пологах і вранньому післяпологовому періоді. Серед чинників ризику: l l l l ранній атеросклероз (випадки сімейної гиперхолестерінемії), артеріальні гіпертензії, еклампсія, цукровий діабет, метаболічний синдром, куріння і тривалий прийом гормональних контрацептивів. Особливо несприятливо поєднання двох останніх чинників ризику.
Особливості ГІМ у вагітних та породіль l l Інфаркт міокарда може спостерігатися в будьякому терміні вагітності, в пологах і вранньому післяпологовому періоді. Серед чинників ризику: l l l l ранній атеросклероз (випадки сімейної гиперхолестерінемії), артеріальні гіпертензії, еклампсія, цукровий діабет, метаболічний синдром, куріння і тривалий прийом гормональних контрацептивів. Особливо несприятливо поєднання двох останніх чинників ризику.
 Особливості ГІМ у вагітних та породіль l l l Інфаркт міокарду, що розвинувся в ранньому післяпологовому періоді найчастішевиникає у молодих жінок, що народжували вперше у більшості з яких, під час вагітності, була прееклампсія або еклампсія. В деяких випадках причиною інфаркту міокарду єрозшарування коронарної артерії, можливо, пов'язаної з надривом її інтим, що виникає і унаслідок великої напруги в пологах. Ускладнення ГІМ ті ж, що і звичайно, але у вагітних відносно частіше спостерігається набряк легенів.
Особливості ГІМ у вагітних та породіль l l l Інфаркт міокарду, що розвинувся в ранньому післяпологовому періоді найчастішевиникає у молодих жінок, що народжували вперше у більшості з яких, під час вагітності, була прееклампсія або еклампсія. В деяких випадках причиною інфаркту міокарду єрозшарування коронарної артерії, можливо, пов'язаної з надривом її інтим, що виникає і унаслідок великої напруги в пологах. Ускладнення ГІМ ті ж, що і звичайно, але у вагітних відносно частіше спостерігається набряк легенів.
 Невідкладна допомога Нітрогліцерин у вигляді сублінгвальних таблеток (0, 5 мг) l Ацетилсаліцилова кислота (325 або 500 мг) - рекомендовано розжувати l Анальгетичні препарати: трамадол (50 -100 мг), морфіна гідрохлорид (1% 1 мл), або l нейролептаналгезія – фентаніл (0, 005% 2 мл) та дроперідол (0, 25% 1 -4 мл) l
Невідкладна допомога Нітрогліцерин у вигляді сублінгвальних таблеток (0, 5 мг) l Ацетилсаліцилова кислота (325 або 500 мг) - рекомендовано розжувати l Анальгетичні препарати: трамадол (50 -100 мг), морфіна гідрохлорид (1% 1 мл), або l нейролептаналгезія – фентаніл (0, 005% 2 мл) та дроперідол (0, 25% 1 -4 мл) l
 Невідкладна допомога Гепарин (5000 ЕД вв), або низькомолекулярні гепарини – клексан, еноксапарин, надропарин (500 ОД вв болюсно, потім постійна інфузія 15 ЕД/кг/год під контролемпараметрів згортання крові). l Негайна госпіталізація до кардіоакушерського, або кардіологічного стаціонару з динамічним спостереженням акушера-гінеколога. l
Невідкладна допомога Гепарин (5000 ЕД вв), або низькомолекулярні гепарини – клексан, еноксапарин, надропарин (500 ОД вв болюсно, потім постійна інфузія 15 ЕД/кг/год під контролемпараметрів згортання крові). l Негайна госпіталізація до кардіоакушерського, або кардіологічного стаціонару з динамічним спостереженням акушера-гінеколога. l
 Тактика ведення вагітності та пологів у жінок з ГІМ l l Якщо ГІМ відбувся в 1 триместрі і протікав без ускладнень, то можливо виношування вагітності і пологи з виключенням другого періоду. При виникненні ГІМ в пізні терміни, особливо в 3 триместрі і в пологах є серйозна загроза для життя матері. Переривати вагітність при ГІМ і найближчими місяцями після нього не рекомендується, або це питання вирішується згідно акушерської ситуації. Ведення вагітності - консервативне, родорозрішення - з виключенням другого періоду під захистом відповідної терапії.
Тактика ведення вагітності та пологів у жінок з ГІМ l l Якщо ГІМ відбувся в 1 триместрі і протікав без ускладнень, то можливо виношування вагітності і пологи з виключенням другого періоду. При виникненні ГІМ в пізні терміни, особливо в 3 триместрі і в пологах є серйозна загроза для життя матері. Переривати вагітність при ГІМ і найближчими місяцями після нього не рекомендується, або це питання вирішується згідно акушерської ситуації. Ведення вагітності - консервативне, родорозрішення - з виключенням другого періоду під захистом відповідної терапії.
 Невідкладна допомога при гіпертонічному кризі
Невідкладна допомога при гіпертонічному кризі
 Визначення l Гіпертонічний криз – це гостре значне підвищення рівня АТ систоличного на 20 -100 мм. рт. ст. , діастоличного на 1050 мм. рт. ст. ), що супроводжується клінічними проявами ураження органівмішеней.
Визначення l Гіпертонічний криз – це гостре значне підвищення рівня АТ систоличного на 20 -100 мм. рт. ст. , діастоличного на 1050 мм. рт. ст. ), що супроводжується клінічними проявами ураження органівмішеней.
 Клініко-діагностичні критерії Діагностику проводять на підставі: l анамнестичних даних щодо підвищення рівня АТ сістоличного на 20 -100 мм. рт. ст. , діастоличного на 10 -50 мм. рт. ст. ; l визначення діастолічного АТ >120 мм рт. ст. ; l обстеження очного дна (геморагії, ексудати, набряк диска зорового нерву; l оцінки неврологічного статусу (головний біль, сонливість, ступор, судомні напади, втрата зору, нудота та блювота); l оцінки кардіо-легеневого статусу та периферичного пульсу (ангіозний біль, задуха, набряки, серцебиття);
Клініко-діагностичні критерії Діагностику проводять на підставі: l анамнестичних даних щодо підвищення рівня АТ сістоличного на 20 -100 мм. рт. ст. , діастоличного на 10 -50 мм. рт. ст. ; l визначення діастолічного АТ >120 мм рт. ст. ; l обстеження очного дна (геморагії, ексудати, набряк диска зорового нерву; l оцінки неврологічного статусу (головний біль, сонливість, ступор, судомні напади, втрата зору, нудота та блювота); l оцінки кардіо-легеневого статусу та периферичного пульсу (ангіозний біль, задуха, набряки, серцебиття);
 Клініко-діагностичні критерії оцінки ЕКГ (ознаки порушення ритму, гіпертрофії, ішемії, або некрозу міокарда); l біохімічне дослідження крові (загальний білок, сечовина, креатинін, глюкоза, калій, натрій, фібриноген, фібрин, фібриноген В, протромбіновий індекс), визначаютьконцентрацію білірубіну та активність Ал. АТ і Ас. АТ. l визначення добової протеїнурії. l
Клініко-діагностичні критерії оцінки ЕКГ (ознаки порушення ритму, гіпертрофії, ішемії, або некрозу міокарда); l біохімічне дослідження крові (загальний білок, сечовина, креатинін, глюкоза, калій, натрій, фібриноген, фібрин, фібриноген В, протромбіновий індекс), визначаютьконцентрацію білірубіну та активність Ал. АТ і Ас. АТ. l визначення добової протеїнурії. l
 Ускладнення гіпертонічного кризу Вагітні з тяжкою гіпертензією складають групу ризику щодо розвитку: l прееклампсії, l передчасного відшарування плаценти, l затримки росту плода, l а також інших материнських та перинатальних ускладнень.
Ускладнення гіпертонічного кризу Вагітні з тяжкою гіпертензією складають групу ризику щодо розвитку: l прееклампсії, l передчасного відшарування плаценти, l затримки росту плода, l а також інших материнських та перинатальних ускладнень.
 Показання до переривання вагітності у пізньому терміні ГК l l злоякісний перебіг артеріальної гіпертензії; розшаровуюча аневризма аорти; гостре порушення мозкового або коронарного кровообігу (тільки після стабілізації стану хворої); раннє приєднання прееклампсії, яка не піддається інтенсивній терапії. Способом переривання вагітності у пізньому терміні за переліченими вище показаннями є абдомінальний кесарський розтин.
Показання до переривання вагітності у пізньому терміні ГК l l злоякісний перебіг артеріальної гіпертензії; розшаровуюча аневризма аорти; гостре порушення мозкового або коронарного кровообігу (тільки після стабілізації стану хворої); раннє приєднання прееклампсії, яка не піддається інтенсивній терапії. Способом переривання вагітності у пізньому терміні за переліченими вище показаннями є абдомінальний кесарський розтин.
 Невідкладна допомога лабеталол - 10– 20 мг в/в болюсно кожні 10 хв. (до 300 мг) або в/в краплинно 1– 2 мг/хв l клонідін -- 0, 15– 0, 2 мг під язик або 0, 5– 1 мл 0, 01% р-ну в/м чи в/в l ніфедіпін (не рекомендується одночасно з сульфатом магнію (небезпека надмірної гіпотензії, ) - 5– 10 мг під язик чи розжувати або у формі крапель кожні 2– 3 год. l
Невідкладна допомога лабеталол - 10– 20 мг в/в болюсно кожні 10 хв. (до 300 мг) або в/в краплинно 1– 2 мг/хв l клонідін -- 0, 15– 0, 2 мг під язик або 0, 5– 1 мл 0, 01% р-ну в/м чи в/в l ніфедіпін (не рекомендується одночасно з сульфатом магнію (небезпека надмірної гіпотензії, ) - 5– 10 мг під язик чи розжувати або у формі крапель кожні 2– 3 год. l
 Невідкладна допомога фуросемид (лише у разі набряку легенів чи гострій нирковій недостатності) - В/в болюсно 40– 100 мг l сульфат магнію (знижує АТ, але застосовується виключно для попередження або лікування судомного нападу у разі приєднання прееклампсії/еклампсії) -- 4 г в/в болюсно з подальшою безперервною інфузією 1– 3 г/год l
Невідкладна допомога фуросемид (лише у разі набряку легенів чи гострій нирковій недостатності) - В/в болюсно 40– 100 мг l сульфат магнію (знижує АТ, але застосовується виключно для попередження або лікування судомного нападу у разі приєднання прееклампсії/еклампсії) -- 4 г в/в болюсно з подальшою безперервною інфузією 1– 3 г/год l
 Невідкладна допомога при ускладненнях цукрового діабету
Невідкладна допомога при ускладненнях цукрового діабету
 Гіпоглікемічна кома
Гіпоглікемічна кома
 Визначення l Гіпоглікемія - стан, спричинений абсолютним чи відносним надлишком інсуліну. l Гіпоглікемічна кома – стан спричинений абсолютним чи відносним надлишком інсуліну, який супроводжується втратою свідомості.
Визначення l Гіпоглікемія - стан, спричинений абсолютним чи відносним надлишком інсуліну. l Гіпоглікемічна кома – стан спричинений абсолютним чи відносним надлишком інсуліну, який супроводжується втратою свідомості.
 Стани пов’язані з розвитком гіпоглікемічної коми Пов’язані з харчуванням: l Пропуск прийому їжі або недостатня кількість вуглеводів в раціоні. l Прийом алкоголю без збільшення споживання їжі. l Навмисне зниження маси тіла і голодування (без зменшення дози препаратів, які знижують рівень глюкози).
Стани пов’язані з розвитком гіпоглікемічної коми Пов’язані з харчуванням: l Пропуск прийому їжі або недостатня кількість вуглеводів в раціоні. l Прийом алкоголю без збільшення споживання їжі. l Навмисне зниження маси тіла і голодування (без зменшення дози препаратів, які знижують рівень глюкози).
 Стани пов’язані з розвитком гіпоглікемічної коми Пов’язані з цукрознижуючою терапією: Передозування інсуліну, глінідів: l помилка лікаря; l помилка пацієнта; l несправність шприц-ручки, глюкометра; l навмисне передозування з суїцидальною або маніпулятивною метою; l зміна фармакокінетики інсуліну, глінідів.
Стани пов’язані з розвитком гіпоглікемічної коми Пов’язані з цукрознижуючою терапією: Передозування інсуліну, глінідів: l помилка лікаря; l помилка пацієнта; l несправність шприц-ручки, глюкометра; l навмисне передозування з суїцидальною або маніпулятивною метою; l зміна фармакокінетики інсуліну, глінідів.
 Стани пов’язані з розвитком гіпоглікемічної коми l Гастроентерит (дефект щіткової кайми кишечнику спричиняє зниження абсорбції глюкози); l Порушення функції печінки та нирок.
Стани пов’язані з розвитком гіпоглікемічної коми l Гастроентерит (дефект щіткової кайми кишечнику спричиняє зниження абсорбції глюкози); l Порушення функції печінки та нирок.
 Клініко-діагностичні критерії l l l l l Анамнез: наявність провокуючих факторів. Раптова втрата свідомості. Шкірні покриви помірно вологі. Тургор тканин нормальний. АТ нормальний або трохи збільшений. Пульс частий, нормальних властивостей. Реакція зіниць на світло збережена. Гіпертонус м’язів. При тривалій, глибокій гіпоглікемічній комі – симптоми ураження стовбура мозку (що проявляється у вигляді нестабільної дихальної та серцевої діяльності).
Клініко-діагностичні критерії l l l l l Анамнез: наявність провокуючих факторів. Раптова втрата свідомості. Шкірні покриви помірно вологі. Тургор тканин нормальний. АТ нормальний або трохи збільшений. Пульс частий, нормальних властивостей. Реакція зіниць на світло збережена. Гіпертонус м’язів. При тривалій, глибокій гіпоглікемічній комі – симптоми ураження стовбура мозку (що проявляється у вигляді нестабільної дихальної та серцевої діяльності).
 Лабораторні Низька глікемія: l Зниження концентрації глюкози плазми крові менше 2, 8 ммоль/л в поєднанні з клінічною картиною, l або менше 2, 2 ммоль/л незалежно від симптоматики.
Лабораторні Низька глікемія: l Зниження концентрації глюкози плазми крові менше 2, 8 ммоль/л в поєднанні з клінічною картиною, l або менше 2, 2 ммоль/л незалежно від симптоматики.
 Інструментальні l Використовують для з’ясування інших можливих причин порушення свідомості після досягнення нормоглікемії: l ЕКГ для виключення інфаркту міокарду та іншої патології серця; l КТ чи МРТ для виключення гострого порушення мозкового кровообігу, черепномозкової травми і т. д.
Інструментальні l Використовують для з’ясування інших можливих причин порушення свідомості після досягнення нормоглікемії: l ЕКГ для виключення інфаркту міокарду та іншої патології серця; l КТ чи МРТ для виключення гострого порушення мозкового кровообігу, черепномозкової травми і т. д.
 Диференціальний діагноз проводять з: Іншими ускладненнями цукрового діабету (діабетична кетоацедотичнакома, гіперосмолярна некетоацидотична кома, лактат-ацидоз). Іншими причинами синдрому гіпоглікемії (ниркова недостатність, печінкова недостатність, ятрогенні фактори, алергічні реакції). Інші причини порушення свідомості.
Диференціальний діагноз проводять з: Іншими ускладненнями цукрового діабету (діабетична кетоацедотичнакома, гіперосмолярна некетоацидотична кома, лактат-ацидоз). Іншими причинами синдрому гіпоглікемії (ниркова недостатність, печінкова недостатність, ятрогенні фактори, алергічні реакції). Інші причини порушення свідомості.
 Мета лікування гіпоглікемічної коми Усунення клінічної симптоматики та підвищення рівня глюкози плазми крові вище 3, 3 ммоль/л.
Мета лікування гіпоглікемічної коми Усунення клінічної симптоматики та підвищення рівня глюкози плазми крові вище 3, 3 ммоль/л.
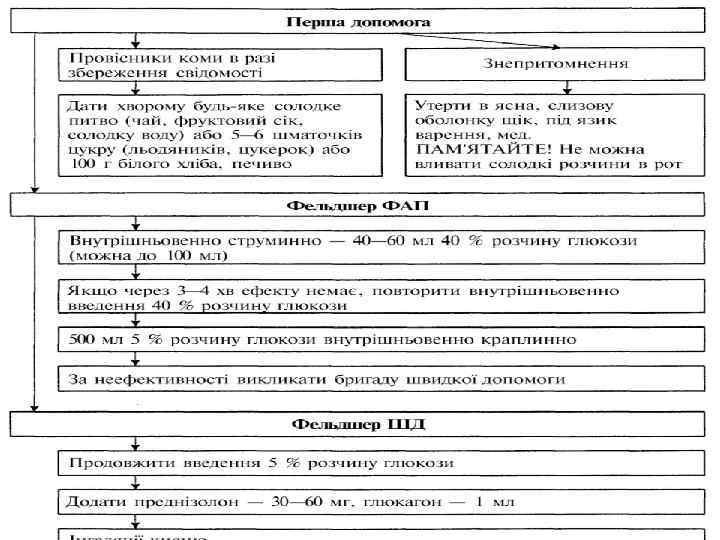
 Невідкладна допомога l Хвору необхідно покласти на бік та звільнити порожнину рота від залишків їжі. l При важкій гіпоглікемії (навіть якщо пацієнт знаходиться в свідомості) прийом вуглеводів усередину протипоказаний, через ризик розвитку аспірації.
Невідкладна допомога l Хвору необхідно покласти на бік та звільнити порожнину рота від залишків їжі. l При важкій гіпоглікемії (навіть якщо пацієнт знаходиться в свідомості) прийом вуглеводів усередину протипоказаний, через ризик розвитку аспірації.
 Невідкладна допомога l Викликають лікаря, визначають рівень глюкози в крові. l В/в струйно вводять 40 -100 мл 40% розчину глюкози до повного відновлення свідомості.
Невідкладна допомога l Викликають лікаря, визначають рівень глюкози в крові. l В/в струйно вводять 40 -100 мл 40% розчину глюкози до повного відновлення свідомості.
 Невідкладна допомога l Після відновлення свідомості усередину приймають вуглеводи, що швидко засвоюються для відновлення запасів глікогену в печінці.
Невідкладна допомога l Після відновлення свідомості усередину приймають вуглеводи, що швидко засвоюються для відновлення запасів глікогену в печінці.
 Невідкладна допомога l l Уводять внутрішньом’язово 1 мл глюкагону. Глюкагон не ефективний при алкогольній гіпоглікемії і гіпоглікемії, яка викликана передозуванням, сульфаніламідів або глінідів.
Невідкладна допомога l l Уводять внутрішньом’язово 1 мл глюкагону. Глюкагон не ефективний при алкогольній гіпоглікемії і гіпоглікемії, яка викликана передозуванням, сульфаніламідів або глінідів.
 Невідкладна допомога l Якщо свідомість не відновлюється після в/в струйного введення 40 -100 мл 40% р -ну глюкози, починають в/в крапельне введення 5 -10% розчину глюкози.
Невідкладна допомога l Якщо свідомість не відновлюється після в/в струйного введення 40 -100 мл 40% р -ну глюкози, починають в/в крапельне введення 5 -10% розчину глюкози.
 Невідкладна допомога Рівень глікемії перевіряється кожні 3060 хв. l Критерії ефективності лікування гіпоглікемічної коми: зникнення клінічних та лабораторних ознак гіпоглікемії. l
Невідкладна допомога Рівень глікемії перевіряється кожні 3060 хв. l Критерії ефективності лікування гіпоглікемічної коми: зникнення клінічних та лабораторних ознак гіпоглікемії. l
 Кетоацидотична кома
Кетоацидотична кома
 Визначення Кетоацидотична кома - діабетичний кетоацидоз в стадії декомпенсації, що супроводжується втратою свідомості. l При цьому гостра декомпенсація цукрового діабету характеризується: l l абсолютною або відносною інсуліновою недостатністю, l гіперглікемією (більше 13, 9 ммоль/л) та гіперкетонемією (більше 5 ммоль/л) , l ацетонурією(+++) та метаболічним ацидозом (р. Н<7, 0); l з різним ступенем порушення свідомості.
Визначення Кетоацидотична кома - діабетичний кетоацидоз в стадії декомпенсації, що супроводжується втратою свідомості. l При цьому гостра декомпенсація цукрового діабету характеризується: l l абсолютною або відносною інсуліновою недостатністю, l гіперглікемією (більше 13, 9 ммоль/л) та гіперкетонемією (більше 5 ммоль/л) , l ацетонурією(+++) та метаболічним ацидозом (р. Н<7, 0); l з різним ступенем порушення свідомості.
 Стани пов’язані з розвитком діабетичної кетоацидотичної коми Пізня діагностика цукрового діабету. l Помилки інсулінотерапії: l l неправильний підбір дози; l невиправдане зниження дози; l введення інсуліну із закінченим терміном придатності, або який неправильно зберігався; l зміна одного препарату на інший, до якого хвора виявилась нечутливою.
Стани пов’язані з розвитком діабетичної кетоацидотичної коми Пізня діагностика цукрового діабету. l Помилки інсулінотерапії: l l неправильний підбір дози; l невиправдане зниження дози; l введення інсуліну із закінченим терміном придатності, або який неправильно зберігався; l зміна одного препарату на інший, до якого хвора виявилась нечутливою.
 l l l Неправильне відношення пацієнтки до цукрового діабету: l порушення дієти; l вживання алкоголю; l самовільна, необґрунтована зміна дози інсуліну або пропуски його введення; l припинення введення інсуліну з суїцидальною метою. Інтеркурентні захворювання: гострі запальні процеси, загострення хронічних захворювань. Хірургічні втручання. Фізичні та психічні травми. Лікарські препарати, що впливають на вуглеводний обмін: тіазидові сечогінні, глюкокортикоїди, симпатоміметики і т. д.
l l l Неправильне відношення пацієнтки до цукрового діабету: l порушення дієти; l вживання алкоголю; l самовільна, необґрунтована зміна дози інсуліну або пропуски його введення; l припинення введення інсуліну з суїцидальною метою. Інтеркурентні захворювання: гострі запальні процеси, загострення хронічних захворювань. Хірургічні втручання. Фізичні та психічні травми. Лікарські препарати, що впливають на вуглеводний обмін: тіазидові сечогінні, глюкокортикоїди, симпатоміметики і т. д.
 Клініко-діагностичні критерії l l l Втрата свідомості. Тахікардія, артеріальна гіпотонія. Зниження м’язового тонусу, сухожилкових рефлексів, тонусу очних яблук. Гіпотермія. Олігурія, що переходить в анурію. Дихання Куссмауля. Різкий запах ацетону у видихуванному повітрі. Нудота, блювання. Біль в животі. Язик обкладений коричневим нальотом. Значна дегідратація (втрата до 10 -12% маси тіла).
Клініко-діагностичні критерії l l l Втрата свідомості. Тахікардія, артеріальна гіпотонія. Зниження м’язового тонусу, сухожилкових рефлексів, тонусу очних яблук. Гіпотермія. Олігурія, що переходить в анурію. Дихання Куссмауля. Різкий запах ацетону у видихуванному повітрі. Нудота, блювання. Біль в животі. Язик обкладений коричневим нальотом. Значна дегідратація (втрата до 10 -12% маси тіла).
 Клініко-діагностичні критерії l Абдомінальний синдром (не в усіх випадках), що проявляється клінікою „гострого живота” з болями у животі, нудотою, невпинним блюванням кавовою гущею, лейкоцитозом. l Причинами його є подразнююча дія кетонових тіл на слизову оболонку шлунково-кишкового тракту, з розвитком геморагічного гастриту, численних мілких крововиливів у очеревину, порушення електролітного обміну в ній, парез кишечнику, дегідратація.
Клініко-діагностичні критерії l Абдомінальний синдром (не в усіх випадках), що проявляється клінікою „гострого живота” з болями у животі, нудотою, невпинним блюванням кавовою гущею, лейкоцитозом. l Причинами його є подразнююча дія кетонових тіл на слизову оболонку шлунково-кишкового тракту, з розвитком геморагічного гастриту, численних мілких крововиливів у очеревину, порушення електролітного обміну в ній, парез кишечнику, дегідратація.
 Лабораторні l l l l Гіперглікемія – вище 11 ммоль/л (зрідка може бути нижчою); Аналіз сечі загальний з визначенням глюкозурії (вище за 55 ммоль/л); Кетонурія (кетонові тіла визначати лише тестсмужками, а не нітропруссидом); Аналіз крові з підрахунком формених елементів (нейтрофільний лейкоцитоз зі зрушенням уліво, при важкій гіперглікемії лейкоцитоз пропорційний концентрації кетонів, прискорення ШОЕ); р. Н сироватки крові < 7, 3 (метаболічний ацидоз); Залишковий азот, сечовина, креатинин крові (збільшення їх рівня); Електроліти крові (зниження рівня К+, Na+, Cl-).
Лабораторні l l l l Гіперглікемія – вище 11 ммоль/л (зрідка може бути нижчою); Аналіз сечі загальний з визначенням глюкозурії (вище за 55 ммоль/л); Кетонурія (кетонові тіла визначати лише тестсмужками, а не нітропруссидом); Аналіз крові з підрахунком формених елементів (нейтрофільний лейкоцитоз зі зрушенням уліво, при важкій гіперглікемії лейкоцитоз пропорційний концентрації кетонів, прискорення ШОЕ); р. Н сироватки крові < 7, 3 (метаболічний ацидоз); Залишковий азот, сечовина, креатинин крові (збільшення їх рівня); Електроліти крові (зниження рівня К+, Na+, Cl-).
 Мета лікування діабетичної кетоацидотичної коми Усунення дефіциту інсуліну, l зниження гіперглікемії, l регідратація, l корекція електролітних порушень та ацидозу, l лікування захворювань, які могли бути пусковими факторами діабетичного кетоацидозу. l
Мета лікування діабетичної кетоацидотичної коми Усунення дефіциту інсуліну, l зниження гіперглікемії, l регідратація, l корекція електролітних порушень та ацидозу, l лікування захворювань, які могли бути пусковими факторами діабетичного кетоацидозу. l
 Невідкладна допомога l Перший етап лікування l вкривання хворої; l вдихання 100% зволоженого кисню через маску; l промивання шлунку; l введення назогастрального зонду (якщо хвора без свідомості); l введення сечового катетера (якщо немає сечовипускання протягом 2 -4 год); l підігрів інфузійних розчинів до 37 С перед уведенням.
Невідкладна допомога l Перший етап лікування l вкривання хворої; l вдихання 100% зволоженого кисню через маску; l промивання шлунку; l введення назогастрального зонду (якщо хвора без свідомості); l введення сечового катетера (якщо немає сечовипускання протягом 2 -4 год); l підігрів інфузійних розчинів до 37 С перед уведенням.
 Невідкладна допомога Регідратація: l Регідратацію слід проводити повільно - протягом 24 -48 год. , при необхідності - довше, бо дуже швидке зниження внутрішньосудинної гіперосмолярності може спричинити набряк мозку. l Розчини вводяться в підігрітому до 37 С стані. l Регідратація проводиться 0, 9% розчином Na. Cl (при гіперосмолярності - 0, 45% розчином Na. Cl). l Після зниження глікемії до 12 -15 ммоль/л - заміна на розчини, що містять глюкозу (0, 9% або 0, 45% Na. Cl із 5% рном глюкози). l Кількість необхідної рідини = дефіцит рідини (мл) + підтримуюча добова кількість рідини (мл). Дефіцит рідини (мл) = ступінь дегідратації (%) х маса тіла (кг).
Невідкладна допомога Регідратація: l Регідратацію слід проводити повільно - протягом 24 -48 год. , при необхідності - довше, бо дуже швидке зниження внутрішньосудинної гіперосмолярності може спричинити набряк мозку. l Розчини вводяться в підігрітому до 37 С стані. l Регідратація проводиться 0, 9% розчином Na. Cl (при гіперосмолярності - 0, 45% розчином Na. Cl). l Після зниження глікемії до 12 -15 ммоль/л - заміна на розчини, що містять глюкозу (0, 9% або 0, 45% Na. Cl із 5% рном глюкози). l Кількість необхідної рідини = дефіцит рідини (мл) + підтримуюча добова кількість рідини (мл). Дефіцит рідини (мл) = ступінь дегідратації (%) х маса тіла (кг).
 Невідкладна допомога Пероральна регідратація: l при важкій дегідратації та ацидозі проводиться лише маленькими частими ковтками прохолодної води; l при клінічному покращені, відсутності блювання рекомендують фруктові соки, оральні регідратуючі розчини, тощо; l об’єм рідини повинен відповідати розрахованій для внутрішньовенної регідратації. l Відновлення дефіциту калію, починається одночасноіз інсулінотерапією.
Невідкладна допомога Пероральна регідратація: l при важкій дегідратації та ацидозі проводиться лише маленькими частими ковтками прохолодної води; l при клінічному покращені, відсутності блювання рекомендують фруктові соки, оральні регідратуючі розчини, тощо; l об’єм рідини повинен відповідати розрахованій для внутрішньовенної регідратації. l Відновлення дефіциту калію, починається одночасноіз інсулінотерапією.
 Невідкладна допомога Інсулінотерапія l лише після успішного виведення з шоку на початку регідратації та введення розчинів, що містять калій. l Інсулін (лише короткої дії) вводять у режимі малих доз, безупинно в/в крапельно або розведеного у 0, 9% Na. Cl (1 ОД) за допомогою інсулінового насосу. l Перед введенням інсуліну 50 ОД його розчиняють у 50 мл 0, 9% Na. Cl, і у 1 мл такого розчину міститься 1 ОД інсуліну. l Рекомендована початкова доза 0, 1 ОД/кг/год. Впродовж першого дня лікування не слід знижувати глікемію нижче за 13 ммоль/л.
Невідкладна допомога Інсулінотерапія l лише після успішного виведення з шоку на початку регідратації та введення розчинів, що містять калій. l Інсулін (лише короткої дії) вводять у режимі малих доз, безупинно в/в крапельно або розведеного у 0, 9% Na. Cl (1 ОД) за допомогою інсулінового насосу. l Перед введенням інсуліну 50 ОД його розчиняють у 50 мл 0, 9% Na. Cl, і у 1 мл такого розчину міститься 1 ОД інсуліну. l Рекомендована початкова доза 0, 1 ОД/кг/год. Впродовж першого дня лікування не слід знижувати глікемію нижче за 13 ммоль/л.

 Ускладнення діабетичної кетоацидотичної коми l l l l гіпоглікемія (внаслідок швидкого зниження глікемії); гіпокаліємія (інсулінотерапія, уведення бікарбонату); набряк мозку; аспіраційна пневмонія; повторна гіперглікемія (припинення введення інсуліну); гіперхлоремія (надмірне введення солей при регідратації); гіпоксемія; некардіогенний набряк легень.
Ускладнення діабетичної кетоацидотичної коми l l l l гіпоглікемія (внаслідок швидкого зниження глікемії); гіпокаліємія (інсулінотерапія, уведення бікарбонату); набряк мозку; аспіраційна пневмонія; повторна гіперглікемія (припинення введення інсуліну); гіперхлоремія (надмірне введення солей при регідратації); гіпоксемія; некардіогенний набряк легень.
 Гіперлактатацидотична кома
Гіперлактатацидотична кома
 Визначення l Гіперлактатацидотична кома - це прояв клінічних та лабораторних ознак лактат- ацидозу, що супроводжується втратою свідомості.
Визначення l Гіперлактатацидотична кома - це прояв клінічних та лабораторних ознак лактат- ацидозу, що супроводжується втратою свідомості.
 Причини виникнення гіперлактацидотичної коми кардіогенний, ендотоксичний, гіповолемічний шок; l хронічна серцева недостатність; l асфіксія; l отруєння СО, l ниркова недостатність; l печінкова недостатність; l тяжка анемія; l гострий мезентеральний тромбоз; l алкогольний кетоацидоз; l
Причини виникнення гіперлактацидотичної коми кардіогенний, ендотоксичний, гіповолемічний шок; l хронічна серцева недостатність; l асфіксія; l отруєння СО, l ниркова недостатність; l печінкова недостатність; l тяжка анемія; l гострий мезентеральний тромбоз; l алкогольний кетоацидоз; l
 онкологічні захворювання, гемобластози; l тяжкі інфекції; l декомпенсований сд; l судомний синдром; l панкреатит; l тепловий удар; l феохромоцитома. l
онкологічні захворювання, гемобластози; l тяжкі інфекції; l декомпенсований сд; l судомний синдром; l панкреатит; l тепловий удар; l феохромоцитома. l
 Клінічні прояви гіперлактацидотичної коми анорексія; l нудота, блювання; l діарея; l біль в животі невизначеного характеру; l слабкість. l
Клінічні прояви гіперлактацидотичної коми анорексія; l нудота, блювання; l діарея; l біль в животі невизначеного характеру; l слабкість. l
 Клінічні прояви гіперлактацидотичної коми l Єдиний специфічний симптом - міалгії, які викликані накопиченням лактату та проявляються задовго до погіршення загального стану. l Виражений ацидоз зі спрагою, гіпервентиляцією з послідуючою дихальною недостатністю, спутанністю свідомості і в кінцевому результаті комою, яка розвивається протягом декількох годин.
Клінічні прояви гіперлактацидотичної коми l Єдиний специфічний симптом - міалгії, які викликані накопиченням лактату та проявляються задовго до погіршення загального стану. l Виражений ацидоз зі спрагою, гіпервентиляцією з послідуючою дихальною недостатністю, спутанністю свідомості і в кінцевому результаті комою, яка розвивається протягом декількох годин.
 Діагностика гіперлактацидотичної коми l l Звертають увагу на прийом метформіну і інших препаратів, наявність супутніх захворювань, що сприяють розвитку лактат-ацидозу. Фізікальне обстеження: l специфічних ознак не має; l порушення свідомості різного ступеня вираженості; l блідість та сухість шкіри, холодні кінцівки; l артеріальна гіпотонія, тахікардія, приглушені тони серця, порушення серцевого ритму; l ацидотичний тип дихання (дихання Куссмауля); l можливі багаточисельні клінічні ознаки захворювань, які провокують лактат-ацидоз.
Діагностика гіперлактацидотичної коми l l Звертають увагу на прийом метформіну і інших препаратів, наявність супутніх захворювань, що сприяють розвитку лактат-ацидозу. Фізікальне обстеження: l специфічних ознак не має; l порушення свідомості різного ступеня вираженості; l блідість та сухість шкіри, холодні кінцівки; l артеріальна гіпотонія, тахікардія, приглушені тони серця, порушення серцевого ритму; l ацидотичний тип дихання (дихання Куссмауля); l можливі багаточисельні клінічні ознаки захворювань, які провокують лактат-ацидоз.
 Лабораторні дослідження l l l лактат >4, 0 ммоль/л; кислотно-лужний стан - рн <7, 3; глікемія (будь-яка, хоч більш типова гіперглікемія); біохімічний аналіз крові - можливе підвищення креатиніну та сечовини, нерідко гіперкаліємія; загальний клінічний аналіз крові та загальний аналіз сечі (зміни, характерні для супутніх захворювань, які могли б спровокувати лактат-ацидоз).
Лабораторні дослідження l l l лактат >4, 0 ммоль/л; кислотно-лужний стан - рн <7, 3; глікемія (будь-яка, хоч більш типова гіперглікемія); біохімічний аналіз крові - можливе підвищення креатиніну та сечовини, нерідко гіперкаліємія; загальний клінічний аналіз крові та загальний аналіз сечі (зміни, характерні для супутніх захворювань, які могли б спровокувати лактат-ацидоз).
 Невідкладна допомога Немедикаментозне лікування: l Забезпечують прохідність дихальних шляхів і при необхідності проводять заходи щодо покращення функції зовнішнього дихання; l При лактацидотичній комі на фоні прийому метформіна єдиним ефективним заходом щодо виведення метформіна і лактата гемодіаліз з безлактатним буфером (виживання 60%); l ШВЛ в режимі гіпервентиляції для ліквідації надлишку СО 2.
Невідкладна допомога Немедикаментозне лікування: l Забезпечують прохідність дихальних шляхів і при необхідності проводять заходи щодо покращення функції зовнішнього дихання; l При лактацидотичній комі на фоні прийому метформіна єдиним ефективним заходом щодо виведення метформіна і лактата гемодіаліз з безлактатним буфером (виживання 60%); l ШВЛ в режимі гіпервентиляції для ліквідації надлишку СО 2.
 Невідкладна допомога Медикаментозна терапія (проводиться у відділенні реанімації і інтенсивної терапії): l Боротьба з шоком, гіпотонією, тканинною гіпоксією по загальним для інтенсивної терапії правилам в умовах кардіомоніторинга та через високу небезпеку важких порушень сердцевого ритму. l l l В/в інфузія 0, 9% р-ну Na. Cl. Інфузія 1 -2 л натрія-бікарбоната, трисаміна, трисбуфера (контроль за р. Н крові). Інсулінотерапія не є основним методом лікування, проводиться дуже малими дозами. Використовують низькомолекулярні декстрани, оксигенотерапію.
Невідкладна допомога Медикаментозна терапія (проводиться у відділенні реанімації і інтенсивної терапії): l Боротьба з шоком, гіпотонією, тканинною гіпоксією по загальним для інтенсивної терапії правилам в умовах кардіомоніторинга та через високу небезпеку важких порушень сердцевого ритму. l l l В/в інфузія 0, 9% р-ну Na. Cl. Інфузія 1 -2 л натрія-бікарбоната, трисаміна, трисбуфера (контроль за р. Н крові). Інсулінотерапія не є основним методом лікування, проводиться дуже малими дозами. Використовують низькомолекулярні декстрани, оксигенотерапію.
 Гіперосморлярна кома
Гіперосморлярна кома
 Визначення l Гіперосмолярна кома - це кома, що виникає у хворих на цукровий діабет, спричинена недостатністю інсуліну та значною втратою рідини. l Характеризується відсутністю ацидозу та ранньою появою неврологічної симптоматики.
Визначення l Гіперосмолярна кома - це кома, що виникає у хворих на цукровий діабет, спричинена недостатністю інсуліну та значною втратою рідини. l Характеризується відсутністю ацидозу та ранньою появою неврологічної симптоматики.
 Причини гіперосмолярної коми Стани, що збільшують дефіцит інсуліну: l інтеркурентні захворювання; l хірургічні втручання; l прийом препаратів, що знижують секрецію інсуліну або підвищують глікемію (циметідін, глюкокортикоїди, катехоламіни, некардіоселективні рблокатори, маннітол, тіазидові діуретики, тощо).
Причини гіперосмолярної коми Стани, що збільшують дефіцит інсуліну: l інтеркурентні захворювання; l хірургічні втручання; l прийом препаратів, що знижують секрецію інсуліну або підвищують глікемію (циметідін, глюкокортикоїди, катехоламіни, некардіоселективні рблокатори, маннітол, тіазидові діуретики, тощо).
 Причини гіперосмолярної коми Стани, що спричиняють розвиток дегідратації: l блювота; l проноси; l прийом діуретиків; l опіки; l відсутність питної води; l вживання надміру солодких напоїв; l кровотечі; l порушення функції нирок.
Причини гіперосмолярної коми Стани, що спричиняють розвиток дегідратації: l блювота; l проноси; l прийом діуретиків; l опіки; l відсутність питної води; l вживання надміру солодких напоїв; l кровотечі; l порушення функції нирок.
 Клініко-діагностичні критерії Дані анамнезу: наявність ЦД, можливі провокуючі фактори; Виникає повільніше ніж діабетичний кетоацидоз; l Спрага, поліурія, зниження маси тіла; Ознаки різкої дегідратації: l виражена сухість шкіри і слизових оболонок; l зниження АТ, тахікардія; l зниження тонусу очних яблук; l прогресуюча слабкість.
Клініко-діагностичні критерії Дані анамнезу: наявність ЦД, можливі провокуючі фактори; Виникає повільніше ніж діабетичний кетоацидоз; l Спрага, поліурія, зниження маси тіла; Ознаки різкої дегідратації: l виражена сухість шкіри і слизових оболонок; l зниження АТ, тахікардія; l зниження тонусу очних яблук; l прогресуюча слабкість.
 Клініко-діагностичні критерії l l l l Язик обкладений коричневим нальотом; Зниження м’язового тонусу, сухожильних рефлексів; Олігурія, що змінюється анурією; Температура тіла нормальна або підвищена; Яскрава неврологічна симптоматика: почуття посмикування в м’язах кінцівок, афазія, судоми, парези, патологічні симптоми, ністагм, галюцінації, делірій; Відсутність запаху ацетону у видихуваному повітрі, немає дихання Кусмауля (лише приєднанні лактацидозу); Стан свідомості - ступор або кома.
Клініко-діагностичні критерії l l l l Язик обкладений коричневим нальотом; Зниження м’язового тонусу, сухожильних рефлексів; Олігурія, що змінюється анурією; Температура тіла нормальна або підвищена; Яскрава неврологічна симптоматика: почуття посмикування в м’язах кінцівок, афазія, судоми, парези, патологічні симптоми, ністагм, галюцінації, делірій; Відсутність запаху ацетону у видихуваному повітрі, немає дихання Кусмауля (лише приєднанні лактацидозу); Стан свідомості - ступор або кома.
 Лабораторні l глюкоза крові > 33 ммоль/л; l р. Н артеріальної крові > 7, 3; l кетонурія відсутня або низька; l аніонна різниця < 12 мекв/л; l осмолярність >320 м. Осм/л; l бікарбонат крові >15 мекв/л; l кетони сироватки низькі.
Лабораторні l глюкоза крові > 33 ммоль/л; l р. Н артеріальної крові > 7, 3; l кетонурія відсутня або низька; l аніонна різниця < 12 мекв/л; l осмолярність >320 м. Осм/л; l бікарбонат крові >15 мекв/л; l кетони сироватки низькі.
 Невідкладна допомога Перший етап: l Укривання хворого; l Вдихання 100% зволоженого кисню за допомогою кисневої маски; l Введення назогастрального зонду; l Введення сечового катетера (якщо немає сечовипускання протягом 2 -4 год. ); l Підігрів інфузійних розчинів до 370 С перед уведенням.
Невідкладна допомога Перший етап: l Укривання хворого; l Вдихання 100% зволоженого кисню за допомогою кисневої маски; l Введення назогастрального зонду; l Введення сечового катетера (якщо немає сечовипускання протягом 2 -4 год. ); l Підігрів інфузійних розчинів до 370 С перед уведенням.
 Невідкладна допомога Регідратація: l Починають із введення у вену крапельно 0, 45% розчину Na. Cl: l Перша година: 15 -30 мл/кг; l Друга і третя години: по 10 мл/кг; l Починаючи з четвертої години і далі - по 5 мл/кг/год. l Інфузійна терапія проводиться поступово протягом 48 год. l Припиняють її при відновленні свідомості, відсутності блювоти, можливості самостійного прийому рідини.
Невідкладна допомога Регідратація: l Починають із введення у вену крапельно 0, 45% розчину Na. Cl: l Перша година: 15 -30 мл/кг; l Друга і третя години: по 10 мл/кг; l Починаючи з четвертої години і далі - по 5 мл/кг/год. l Інфузійна терапія проводиться поступово протягом 48 год. l Припиняють її при відновленні свідомості, відсутності блювоти, можливості самостійного прийому рідини.
 Невідкладна допомога Інсулінотерапія: l Інсулін (лише короткої дії) вводять у режимі малих доз, беззупинно внутрішньовенно крапельно. l Перша година: в/в струмно 0, 15 ОД/кг. l Надалі: щогодини в/в крапельно по 0, 1 ОД/кг/год у вигляді суміші з 0, 9% Na. Cl (на кожні 100 мл 0, 9% Na. Cl додають 10 ОД інсуліну). l l Якщо немає позитивної динаміки глікемії протягом перших 2 -3 год - доза інсуліну подвоюється. При зниженні глікемії до 13 -14 ммоль/л доза інсуліну зменшується удвічі (приблизно на 2 -3 ОД/год).
Невідкладна допомога Інсулінотерапія: l Інсулін (лише короткої дії) вводять у режимі малих доз, беззупинно внутрішньовенно крапельно. l Перша година: в/в струмно 0, 15 ОД/кг. l Надалі: щогодини в/в крапельно по 0, 1 ОД/кг/год у вигляді суміші з 0, 9% Na. Cl (на кожні 100 мл 0, 9% Na. Cl додають 10 ОД інсуліну). l l Якщо немає позитивної динаміки глікемії протягом перших 2 -3 год - доза інсуліну подвоюється. При зниженні глікемії до 13 -14 ммоль/л доза інсуліну зменшується удвічі (приблизно на 2 -3 ОД/год).
 Ускладнення гіперосмолярної коми l l l l гіпоглікемія (внаслідок швидкого зниження глікемії, оскільки у хворих збільшена чутливість до інсуліну); гіпокаліємія (інтенсивна інсулінотерапія); набряк мозку; аспіраційна пневмонія; повторна гіперглікемія (припинення введення інсуліну); гіперхлоремія (надмірне введення солей при регідратації); гіпоксемія; некардіогенний набряк легень.
Ускладнення гіперосмолярної коми l l l l гіпоглікемія (внаслідок швидкого зниження глікемії, оскільки у хворих збільшена чутливість до інсуліну); гіпокаліємія (інтенсивна інсулінотерапія); набряк мозку; аспіраційна пневмонія; повторна гіперглікемія (припинення введення інсуліну); гіперхлоремія (надмірне введення солей при регідратації); гіпоксемія; некардіогенний набряк легень.
 Контрольні питання:
Контрольні питання:
 Дякую за увагу !!!
Дякую за увагу !!!


