Лек_2_ОКИ_Бр_тиф.ppt
- Количество слайдов: 46

Лекция № 2. Тема: Общая характеристика кишечных инфекций, сопровождающихся диарейным синдромом. Брюшной тиф. Паратиф А и В. Лектор: Зав. каф. инф. болезней, проф, д. м. н. , Каримов Искандер Загитович

Ø Диарея: изменение нормальной характеристики фекалий, проявляющееся увеличением содержания жидкости, объема, или частоты дефекаций. Ø Патогенетические виды диареи: • Инвазивная; • Секреторная; • Осмотическая; • Гиперкинетическая • Смешанная

Инвазивная: - это воспалительный процесс в тонком и толстом отделе кишечника различной степени выраженности. Воспалительный процесс в кишечнике обусловливает выпотевание плазмы, крови, слизи и сывороточных белков в просвет кишки, рвоту, ускоренную перистальтику и быструю эвакуацию кишечного содержимого, нарушение всасывания воды из кишечника.

Секреторная: усиление секреции энтероцитами в просвет кишки • Основа механизма секреторного типа гиперсекреция воды и электролитов эпителием (энтероцитами) в просвет кишечника и нарушение их всасывания. • Как правило, заболевание начинается с появления частого жидкого стула и быстро наступает обезвоживание организма.

Осмотическая: при синдроме мальабсорбции (расстройстве всасывания в тонкой кишке одного или нескольких питательных веществ) и нарушении обменных процессов. В результате ферментопатии нерасщепленные углеводы (дисахариды) не всасываются, накапливаются в просвете кишечника и, обладая высокой осмотической активностью, препятствуют всасыванию воды из кишечника

Гипер- и гипокинетическая: при нарушениях транзита кишечного содержимого. В ее основе лежит повышенная или пониженная моторика кишечника. Синдром раздраженного кишечника, неврозы, злоупотребление слабительными и антацидами. Осмотическое давление каловых масс соответствует осмотическому давлению плазмы крови. Стул у больных жидкий или кашицеобразный, необильный.
В 30 -40% случаях инфекционная диарея обусловлена вирусами, в 20% патогенными бактериями, в 40% – микроорганизмы выделить не удается.

При всех видах диареи необходимо: Оценить тяжесть и длительность заболевания Собрать анамнез и провести обследование Начать борьбу с дегидратацией Послать экстренное извещение Решить вопрос о характере диареи Решить вопрос: нужна ли антимикробная терапия? Ответить на вопрос: какие микробиологические тесты необходимо провести для установления этиологии заболевания?

Брюшной тиф (Typhus abdominalis и паратифы А, В, С) Острое антропонозное заболевание с фекально-оральным механизмом передачи, характеризующееся поражением лимфатических образований кишечника, бактериемией, клинически проявляющееся длительной, постоянного типа лихорадкой, интоксикацией, гепато-спленомегалией, скудной розеолезной сыпью.

Историческая справка: Со времен Гиппократа ( 466 – 377 г. до н. э. ) до 18 века все заболевания, которые сопровождались лихорадкой и угнетением или потерей сознания назывались тифами (Typhos – дым, туман) 1874 г. – Брович обнаружил возбудителя брюшного тифа 1876 г. - Н. И. Соколов обнаружил его в пейеровых бляшках 1880 г. - С. Эберт - в селезенке и мезентериальных узлах 1884 г. - Г. Гаффки выделил возбудителя в чистой культуре 1887 г. – А. И. Вильчур выделил его из крови 1896 г. – Грубер обнаружил феномен агглютинации, а Видаль впервые использовал этот феномен для диагностики брюшного тифа (реакция агглютинации Видаля)!
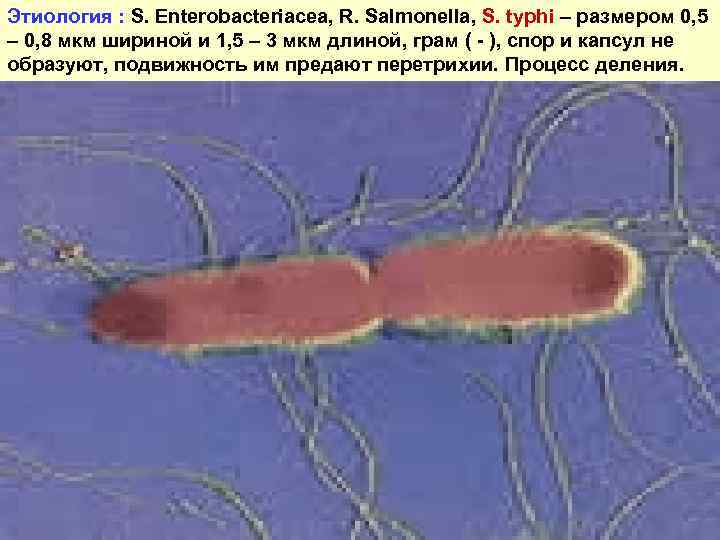
Этиология : S. Enterobacteriacea, R. Salmonella, S. typhi – размером 0, 5 – 0, 8 мкм шириной и 1, 5 – 3 мкм длиной, грам ( - ), спор и капсул не образуют, подвижность им предают перетрихии. Процесс деления.

• S. t. могут длительно находиться в организме в виде фильтрующихся или L- форм. • Во внешней среде сохраняются месяцами. • В пищевых продуктах (молоко, сметана, творог, студень, фарш и т. д. ) не только длительно сохраняются, но и размножаются, не изменяя их вкусовых качеств. • Хорошо переносят низкую температуру, но при нагревании до 60 С гибнут через 30 мин. , а при кипячении - мгновенно. • Инактивируются дезинфектантами в обычных концентрациях в течение 3– 5 мин.

Антигены: - О-антиген (соматический, термостабильный) - Н-антиген (жгутиковый, термолабильный) - Vi-антиген (соматический, термолабильный, расположен более поверхностно, чем О-антиген) Токсинообразование: при разрушении сальмонелл освобождается эндотоксин, который энтеропатогенным действием не обладает, но является мощным пирогеном, (из него получают лекарственное средство «пирогенал» )

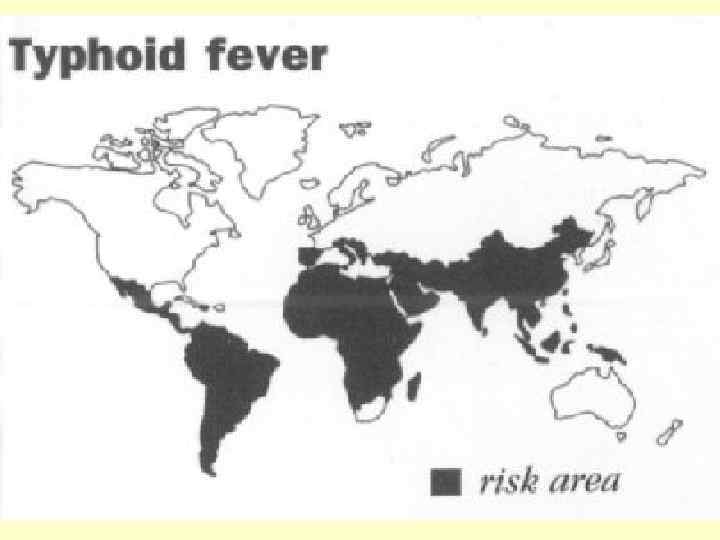
Эпидемиология: - Антропоноз - Источник – больной человек или носитель, которые выделяет S. с калом, мочой, мокротой (кровью ? ) Путь передачи – фекально-оральный Факторы передачи: - загрязненная вода ( чаще всего ) - загрязненные пищевые продукты ( моллюски устрицы, мидии и др. ) - контакт с больным или предметами окружающими его Возраст больных: от 15 до 45 лет (чаще болеют мужчины) Сезонность – летне-осенняя.

Патогенез: характерна этапность развития болезни. Инфицирование (1 -3 недели) – инфицирующая доза 100. 000 – 10. 000 S. t. , но иногда достаточно 1000 S. t. Первичная регионарная инфекция – (1 -3 недели) S. t. легко переносят низкие значения р. Н желудка и попадают в тонкий кишечник. Не повреждая энтероциты активно проникают в подслизистое пространство и внедряются в лимфатические образования кишечника, где происходит их размножение и накопление (подавляют фагоцитоз). Часть S. t. воздействуют на лейкоциты, которые начинают вырабатывать простагландины Е, вызывающие секреторную диарею.

Другая часть S. t. проникает в кровь уже на этом этапе болезни, вызывая кратковременную бактериемию, которая, однако, приводит к поражению многих органов системы макрофагальных фагоцитов (СФМ ) Бактериемия и токсинемия (1 -ая неделя болезни): характеризуется развитием лимфаденитов и лимфангоитов, мозговидным набуханием пейеровых бляшек и продолжительной бактериемией с многократными заносами S. t. в органы СМФ. Сами фагоциты мoгут транспортировать S. t. в другие участки СМФ из-за незавершенного фагоцитоза.

Паренхиматозная диссеминация возбудителя (2– 3 недели болезни) - характеризуется поражением, практически, всех внутренних органов с формированием в них брюшнотифозных гранулем, состоящих из макрофагов (90%) и нейтрофилов (10%); - токсическим поражением ЦНС (тифозный статус); - костного мозга (лейкопения); - появлением на коже скудной розеолёзной сыпи.

Выделительно-аллергическая стадия болезни: 2 -3 недели болезни - характеризуется массивным выделением возбудителя через почки, желчные пути, крипты кишечника, с мокротой; - нарушением микроциркуляции в капиллярах с частичным их тромбированием, развитием коагулопатии; - максимальное напряжение иммунных процессов; - местными аллергическими реакциями; - отторжением некротических масс в пейеровых бляшках с образованием язв, появление многочисленных некрозов гранулем в органах СМФ;
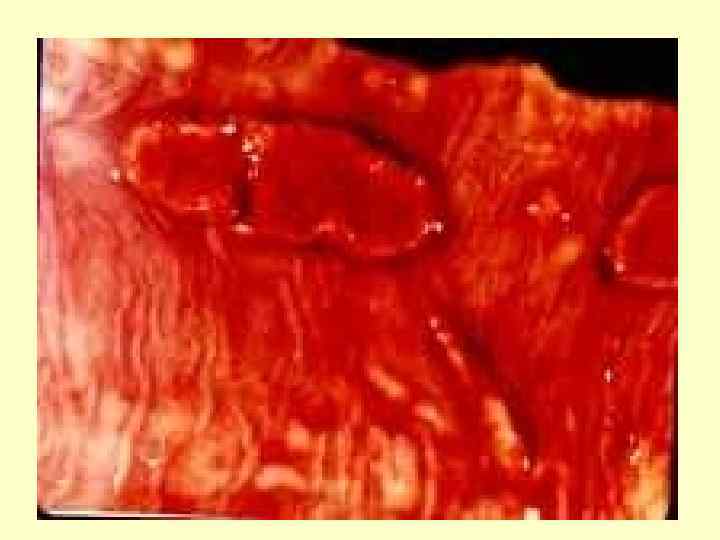
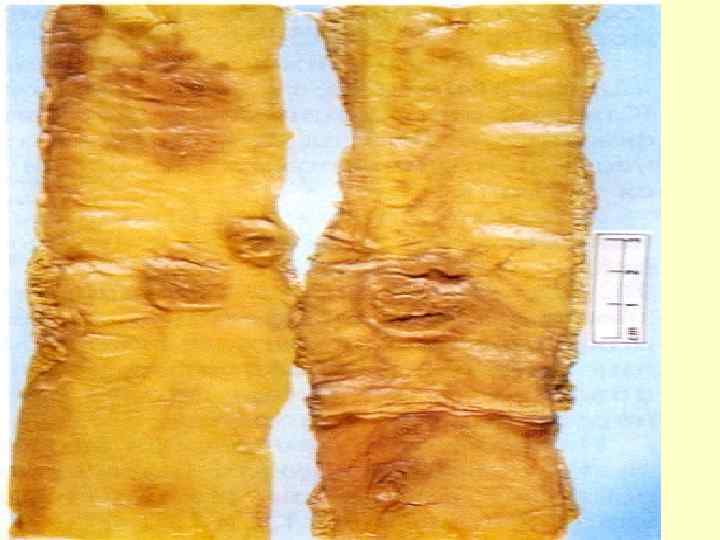
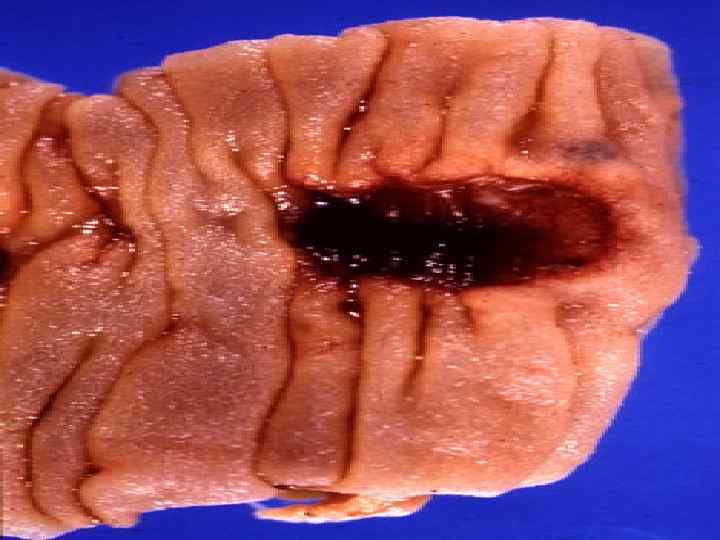

Формирование иммунитета и восстановление гомеостаза (4 неделя болезни) - усиление антителообразования; - восстановление фагоцитирующей активности макрофагов; - очищение язв кишечника. Период выздоровления (5– 6 недели болезни) - нормализация микроциркуляции и восстановление функции пораженных органов; - период заживления язв; - завершение формирование иммунитета.

Особенности бактериемии при брюшном тифе: - бактериемия всегда незначительна (менее 50 S. t. в 1 мл. крови) - эндотоксин в крови, практически, не обнаруживается. Он оказывает преимущественно местное действие, особенно в местах скопления сальмонелл. Патоморфология: - лимф. узлы, печень, селезенка, костный мозг у погибших полнокровны с очагами некроза; - гиперплазия всех органов СМФ с пролиферацией моноцитов; - в желчном пузыре очаги воспаления носят очаговый и непостоянный характер; - в легких почти у всех больных выявляются признаки бронхита; - из любой ткани погибшего можно выделить S. t. !

Клиника Инкубационный период от 5 до 40 дней (в среднем 9– 14 дней). Выделяют следующие периоды болезни: Начальный период - лихорадка нарастает постепенно и за 2– 3 дня достигает 39 - 40 С, - головная боль нарастает с каждым днем , инверсия сна (сонливость днем и бессонница ночью). - слабость, снижение аппетита, адинамия познабливание, метеоризм, запор, но иногда кратковременная секреторная диарея.
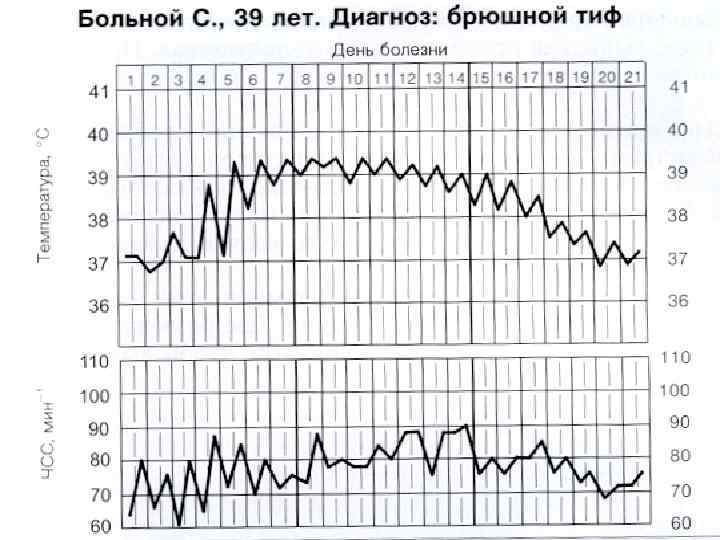

Объективно: - кожа бледная ( чаще ) сухая, горячая иногда гиперемия лица; - заторможены и адинамичны; - тахикардия со сменой затем на относительную брадикардию; - тенденция к снижение АД; - жесткое дыхание и сухие хрипы; - язык увеличен (с отпечатками зубов ) и обложен! - вздутие живота и урчание в правой гипогастральной области, локальное притупление перкуторного звука ( с-м Падалки ); - увеличение печени и селезенки (с 3– 4 дня болезни); - в гемограмме – умеренный лейкоцитоз, но с 4– 5 дня болезни лейкопения, анэозинофилия, относительный лимфоцитоз и тромбоцитопения;

- изменения мочи соответствуют – синдрому «токсичес-кая» почка. Разгар болезни: (7 – 10 дней ) 1 -ая – 2 -ая недели болезни - лихорадка постоянного типа (Боткина, Вундерлиха, Кюльдюшевского); - мучительная головная боль и бессонница; «тифозный статус» - резкая слабость, адинамия, бессонница, апатия + оглушенность, сопор, кома, психоз (редко); - появление у 55 -70% больных с 8 – 10 дня болезни на коже скудной розеолезной сыпи (10 – 30 элементов) может подсыпать !!! - желтушное окрашивание кожи стоп и ладоней ( с-м Филипповича);
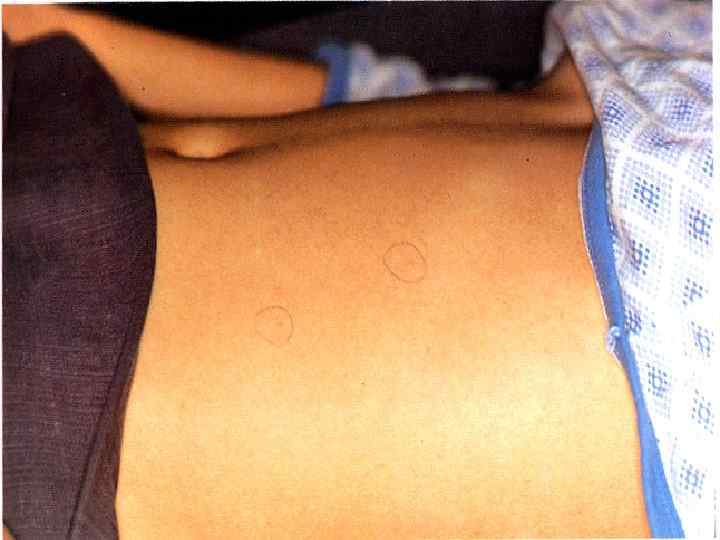
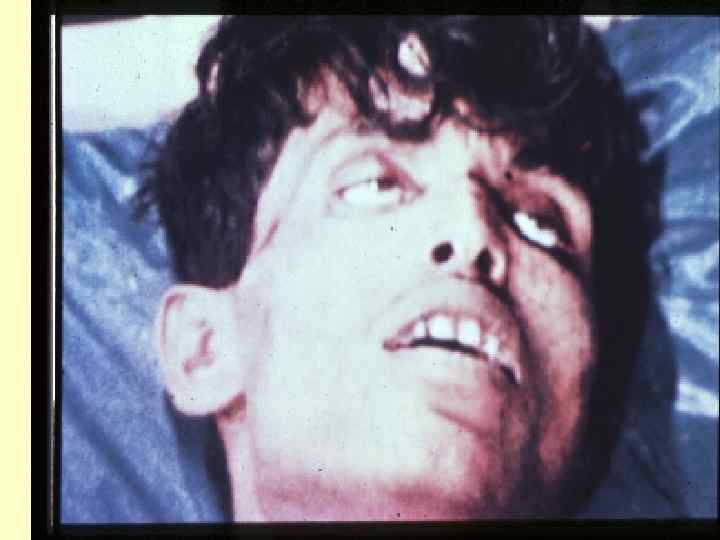
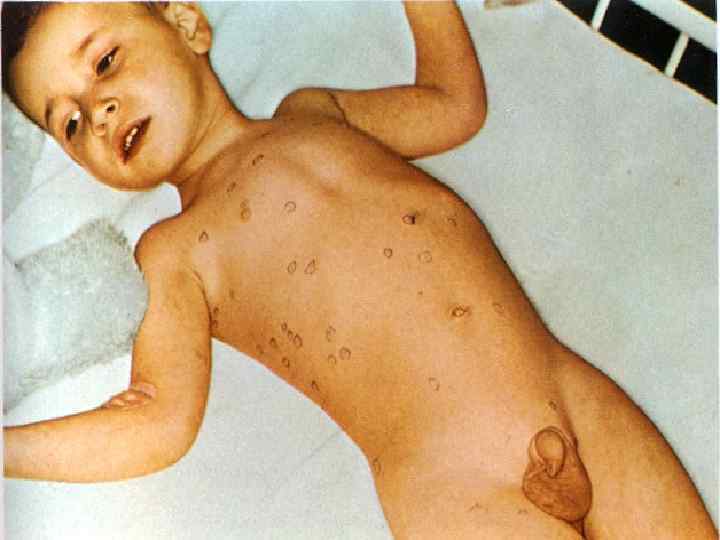
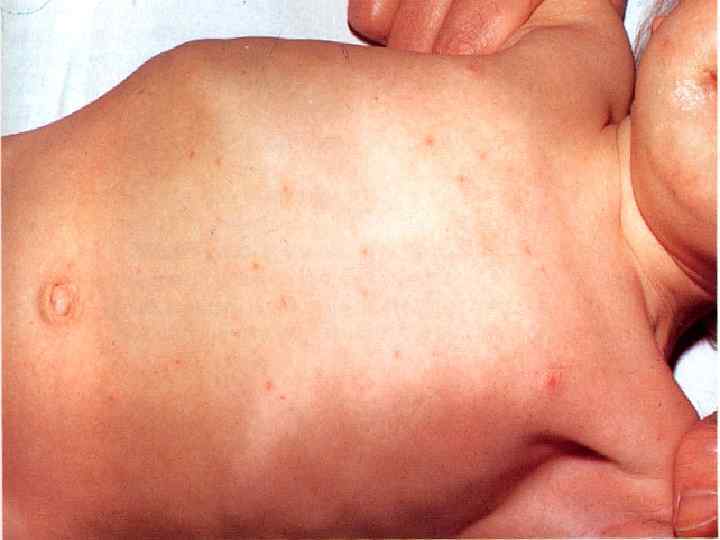

- кожа бледная, сухая, горячая, губы сухие с корками, но герпеса не бывает; - глухость тонов сердца брадикардия, дикротия пульса, дальнейшее падение АД, систолический шум на верхушке сердца; - над легкими жесткое дыхание, сухие хрипы; - утолщенный язык с отпечатками зубов, налеты на нем от белого до коричневого цвета; - вздутие живота, метеоризм, отчетливый с-м Падалки справа - задержка стула, но иногда явления энтерита со стулом 2– 4 в сутки; - увеличение печени и селезенки; - снижение диуреза, отчетливые признаки «токсической» почки; - кровотечения и перфорации кищечника чаще всего происходят в этот период !

Период разрешения болезни: (длительность 1 неделя) - постепенное снижение температуры тела (литически); - медленно уменьшается головная боль и нормализуется сон; - улучшается аппетит, очищается и уменьшается в размерах язык, сокращается печень и селезенка, увеличивается диурез; Период выздоровления: 2 – 4 недели. - постепенное восстановление пораженными органами утраченных функций и исчезновение астено-вегетативного синдрома.

Атипичные формы болезни: - Абортивная – клиническая картина не достигает полного развития, лихорадка чаще держится 7 – 10 дней, а затем критически снижается, очень редко появляется экзантема, быстрое исчезновение интоксикации и других проявлений болезни. - Стертая форма – «амбулаторный» тиф - интоксикация незначительная, субфебрильная лихорадка 2 – 7 дней, очень редко экзантема, изменения внутренних органов незначительны и их функция не нарушается, часто сохраняется трудоспособность. - Пневмотиф, колотиф, менинготиф – устанавливался ранее при преобладании поражения какого-то одного органа на фоне основных клинических проявлений Б. Т.

Осложнения: Специфические: - кишечные кровотечения 1 - 2% - перфорация стенки кишечника 0, 5 – 1, 5% - ИТШ 0, 5 – 0, 7% - рецидивы (чаще через 2 – 3 недели) 7 – 9% Неспецифические - пневмонии, остеомиелиты, гнойные артриты, пролежни, абсцессы, пиелонефриты, эндофтальмиты, менингиты. Бактерионосительство – выявляется у 3 - 5% выздоравливающих, чаще у лиц с предшествующими заболеваниями желчного пузыря. - Если носительство продолжается более 3 -х месяцев, то чаще всего оно остается пожизненным. - вирулентные S. t. , проходят у носителей ежедневно по ЖКТ – но не повреждают его !

Лабораторная диагностика: - копроцитограмма - лейкоцитоз ( 90% из них моноциты ) - ИФМ с Vi- антигеном ( экспресс – метод ) - посевы крови 10 – 20 мл ( весь период лихорадки) - посевы кала, мочи – лучше со 2 -ой недели - посев мокроты - при клинике пневмонии или бронхита - посев желчи – в период выздоровления - РНГА с О и Н антигенами (диагностический титр 1: 200), с Vi антигеном титр ниже ( 1: 160), а у носителей всего 1 : 5. Парные сыворотки с 8 -го дня болезни , увеличение их титра должно быть не менее 4 раз !!!

Диф. диагностика: - сыпной тиф, - малярия, - бруцеллез, - листериоз, - пневмонии, - сепсис, - туберкулез, - лимфогрануломатоз, - Ку-лихорадка, - орнитоз, - иерсиниоз, - туляремия ( легочная или септическая) - лекарственная болезнь и др.

Лечение: - постельный режим (весь лихорадочный период + 7– 10 дней) - стол N 2 (до 5 -ой недели - период заживления язв!!!) - антиинфекционная терапия: - левомицетин 50 – 100 мг/кг/сутки Рer/os в 4 приема или в/в в 3 приема (но не в/м - эффективность не выше Рer/os); - ампициллин 60 – 80 мг/кг/сутки Рer/os в 4 приема или в/в и в/м (эффект медленнее, чем от левомицетина, но реже рецидивы); - бисептол 1920 мг/сутки Рer/os в 2 приема; - амоксициллин 100 мг/кг/сутки в 4 приема; Длительность курса до нормализации температуры + еще 10 -12 дней с постепенным уменьшением дозы. - при носительстве – ампициллин в дозе 170– 230 мг/кг/ сутки в/м в 4 приема длительностью 4 – 6 недель (эффективность 80%), последующая холецистэктомия (эффективность 80%)

Альтернативные антимикробные препараты: цефтриаксон, цефоксим, ципрофлоксацин, флероксацин, азитромицин и др. (дозировки выше среднетерапевтических (50 -80%). - дезинтоксикационная терапия Рer/os или в/в - достаточная гидратация Рer/os или в/в - гемостатическая терапия ( кишечные кровотечения ) - глюкокортикоиды ( ТИШ ) - антиоксиданты - антиферментные препараты и др. Условия выписки из стационара: Выписывают больных на 21 день нормальной температуры + 3 отрицательных посева кала и 1 посев желчи , которые начинают забирать у больного спустя 2 дня после отмены антибиотиков.

Паратиф А – антропоноз ( S. paratyphi А ) - инкубационный период укорочен до 8 – 10 дней; - чаще острое начало с катаральными проявлениями (насморок, кашель); - склерит, гиперемия лица, герпес на губах !!! - волнообразная или ремиттирующая лихорадка с ознобами и потоотделением; - экзантема обильная, полиморфная с 4 - 7 дня болезни; - интоксикация умеренная, тифозный статус не развивается; - чаще протекает в среднетяжелой форме; - осложнения такие же как при брюшном тифе, но чаще встречаются рецидивы.
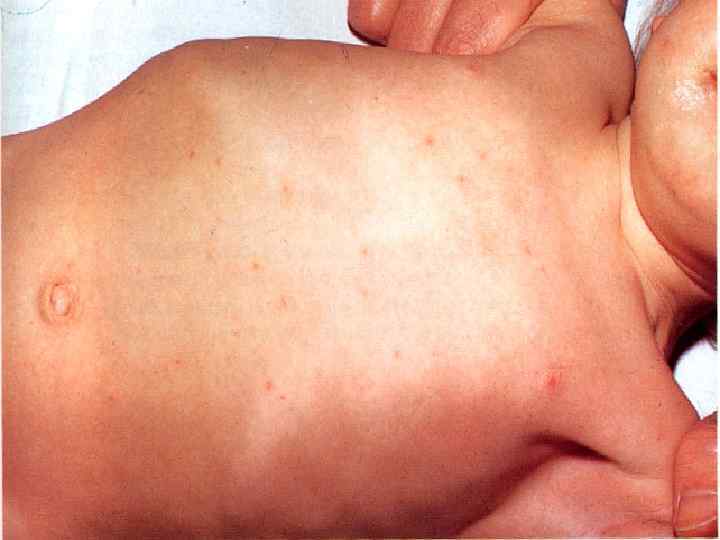

Паратифы В и С (животные и птицы) S. schotmulleri, S. hirschfeldii - инкубация 5 – 10 дней; - острое начало, озноб, миалгии, потливость; - умеренная интоксикация; - часто явления гастроэнтерита (3– 5 дней); - быстрый подъем температуры, но она волнообразная и короче чем при БТ. - экзантема полиморфная, обильная с 4 -7 дня; - чаще осложнения септического характера: менингоэнцефалит, септикопиемия в крови

Профилактика: реинфекция в 20 – 25% Вакцины не создают 100% защиты, поэтому их используют: - при тесном семейном контакте с носителем S. t. ; - в период вспышек; - перед длительным посещением эндемичных по БТ районов мира. Более важно для профилактики БТ. : - соблюдение правил личной гигиены; - контроль за приготовлением пищи; - учет, санация и отстранение от работы носителей S. t. из декретированной группы; - тщательная очистка питьевой воды; - обезвреживание канализационных стоков; - постоянный медицинский контроль за декретированной группой.
Лек_2_ОКИ_Бр_тиф.ppt