Лекция 14 ХИРУРГИЧЕСКАЯ АНАТОМИЯ КОНЕЧНОСТЕЙ. АМПУТАЦИИ И ЭКЗАРТИКУЛЯЦИИ.
























28118-14-_konechnosti_okh_russ.ppt
- Количество слайдов: 52
 Лекция 14 ХИРУРГИЧЕСКАЯ АНАТОМИЯ КОНЕЧНОСТЕЙ. АМПУТАЦИИ И ЭКЗАРТИКУЛЯЦИИ. ОПЕРАЦИИ НА СУСТАВАХ Крымский государственный медицинский университет им. С.И.Георгиевского Кафедра оперативной хирургии и топографической анатомии
Лекция 14 ХИРУРГИЧЕСКАЯ АНАТОМИЯ КОНЕЧНОСТЕЙ. АМПУТАЦИИ И ЭКЗАРТИКУЛЯЦИИ. ОПЕРАЦИИ НА СУСТАВАХ Крымский государственный медицинский университет им. С.И.Георгиевского Кафедра оперативной хирургии и топографической анатомии
 История ампутаций Гиппократ рекомендовал отсекать конечность в пределах некротических тканей, т.к. это не сопровождалось кровотечением. В I веке н. э. Цельс предлагал проводить ампутацию конечности в пределах здоровых тканей, опиливать кость выше мягких тканей, а сосуды перевязывать с целью остановки кровотечения лигатурой. В 16 веке лигатуру для перевязки сосудов возродил Амбруаз Парэ. В 1720 г. английский хирург Чезельдени и французский хирург Жан Луи Пти воссоздали метод укрытия костной культи кожной манжеткой. Во время Отечественной войны 1812 года личный врач Наполеона Ларрей только в ходе Бородинского сражения за одну ночь сделал 200 ампутаций. Огромный опыт 2-ой мировой войны привел Н.Н. Бурденко – главного хирурга нашей армии к заключению о том, что «ампутация – это, в первую очередь, нейрохирургическая операция».
История ампутаций Гиппократ рекомендовал отсекать конечность в пределах некротических тканей, т.к. это не сопровождалось кровотечением. В I веке н. э. Цельс предлагал проводить ампутацию конечности в пределах здоровых тканей, опиливать кость выше мягких тканей, а сосуды перевязывать с целью остановки кровотечения лигатурой. В 16 веке лигатуру для перевязки сосудов возродил Амбруаз Парэ. В 1720 г. английский хирург Чезельдени и французский хирург Жан Луи Пти воссоздали метод укрытия костной культи кожной манжеткой. Во время Отечественной войны 1812 года личный врач Наполеона Ларрей только в ходе Бородинского сражения за одну ночь сделал 200 ампутаций. Огромный опыт 2-ой мировой войны привел Н.Н. Бурденко – главного хирурга нашей армии к заключению о том, что «ампутация – это, в первую очередь, нейрохирургическая операция».
 Общие сведения об ампутациях и экзартикуляциях конечностей Ампутация конечности (лат. amputatio – отсечение) – операция удаления дистального (периферического) отдела конечности на протяжении. Экзартикуляция (лат. exarticulatio – вычленение) – операция удаления конечности на уровне сустава. Показания к ампутации делятся на абсолютные (безусловные) и относительные (условные) К абсолютным относятся: 1. Размозжение тканей. 2. Гангрена конечности. 3. Термические поражения (ожог, отморожение) 3-4 степени. К относительным относятся: 1. Развитие в ране острой инфекции. 2. Хронические инфекционные процессы конечности. 3. Злокачественные новообразования. 4. Обширные трофические язвы. 5. Непоправимые деформации конечности. 6. Повреждения конечности, когда размозжены 2/3 мягких тканей, повреждена кость на значительном расстоянии при сохранении целостности сосудисто-нервных пучков.
Общие сведения об ампутациях и экзартикуляциях конечностей Ампутация конечности (лат. amputatio – отсечение) – операция удаления дистального (периферического) отдела конечности на протяжении. Экзартикуляция (лат. exarticulatio – вычленение) – операция удаления конечности на уровне сустава. Показания к ампутации делятся на абсолютные (безусловные) и относительные (условные) К абсолютным относятся: 1. Размозжение тканей. 2. Гангрена конечности. 3. Термические поражения (ожог, отморожение) 3-4 степени. К относительным относятся: 1. Развитие в ране острой инфекции. 2. Хронические инфекционные процессы конечности. 3. Злокачественные новообразования. 4. Обширные трофические язвы. 5. Непоправимые деформации конечности. 6. Повреждения конечности, когда размозжены 2/3 мягких тканей, повреждена кость на значительном расстоянии при сохранении целостности сосудисто-нервных пучков.
 Классификация ампутаций Н.Н.Бурденко подразделил ампутации на первичные, вторичные, поздние и повторные или реампутации. Первичная ампутация выполняется в ближайшее время после ранения или травмы по типу первичной хирургической обработки раны, до развитая воспалительного процесса в области повреждения. Вторичная ампутация производится в пределах 7-8 дней, когда характер повреждения не давал оснований для удаления, но в дальнейшем, несмотря на принятые лечебные меры, развился опасный для жизни больного процесс. Поздние ампутации – выполняются по относительным показаниям, например, при длительно текущем остеомиелите с целью предупреждения развития амилоидоза внутренних органов, при врожденных уродствах, недоразвитии или бесполезной в функциональном отношении конечности и т.д. Повторные (реампутации) – производятся при сформировавшейся порочной культе после первичной или вторичной ампутации. Анатомическая классификация по форме рассечения кожи: Циркулярный (круговой) способ – когда линия разреза перпендикулярна оси конечности. Лоскутный метод – когда кожа рассекается в виде 1-2-х лоскутов, а иногда и несколько лоскутов (обычно один больше, другой меньше). Овальный или эллипсовидный способ – когда разрез кожи делается в виде эллипса, расположенного под углом к оси конечности. Он близок к лоскутному. В виде ракетки.
Классификация ампутаций Н.Н.Бурденко подразделил ампутации на первичные, вторичные, поздние и повторные или реампутации. Первичная ампутация выполняется в ближайшее время после ранения или травмы по типу первичной хирургической обработки раны, до развитая воспалительного процесса в области повреждения. Вторичная ампутация производится в пределах 7-8 дней, когда характер повреждения не давал оснований для удаления, но в дальнейшем, несмотря на принятые лечебные меры, развился опасный для жизни больного процесс. Поздние ампутации – выполняются по относительным показаниям, например, при длительно текущем остеомиелите с целью предупреждения развития амилоидоза внутренних органов, при врожденных уродствах, недоразвитии или бесполезной в функциональном отношении конечности и т.д. Повторные (реампутации) – производятся при сформировавшейся порочной культе после первичной или вторичной ампутации. Анатомическая классификация по форме рассечения кожи: Циркулярный (круговой) способ – когда линия разреза перпендикулярна оси конечности. Лоскутный метод – когда кожа рассекается в виде 1-2-х лоскутов, а иногда и несколько лоскутов (обычно один больше, другой меньше). Овальный или эллипсовидный способ – когда разрез кожи делается в виде эллипса, расположенного под углом к оси конечности. Он близок к лоскутному. В виде ракетки.
 Общие принципы производства ампутаций Ампутации проводятся в три основных этапа: I этап – рассечение и обработка мягких тканей; II этап – обработка надкостницы и перепиливание кости; III этап – формирование культи. Ампутация состоит из ряда последовательно выполняемых приемов: Рассечение кожи с подкожной клетчаткой, поверхностной и собственной фасциями; Рассечение мышц; Рассечение надкостницы; Перепиливание или вычленение кости; Перевязка кровеносных сосудов; Обработка нервных стволов; Зашивание раны. Пригодность культи к протезированию определяют по ее: 1. Длине – зависит от уровня произведенной ампутации; 2. Мощности – зависит от длины рычага культи и от сохранения функции мышц; 3. Форме – зависит от метода обработки мягких тканей, кости, сосудов и нервов; 4. Опорности. Требования, предъявляемые к культе: 1. Она должна иметь правильную цилиндрическую или конусообразную форму; 2. Здоровую и хорошо кровоснабжаемую кожу, подвижную относительно костного опила; 3. Она должна быть безболезненной; 4. Кость не должна травмировать ткани.
Общие принципы производства ампутаций Ампутации проводятся в три основных этапа: I этап – рассечение и обработка мягких тканей; II этап – обработка надкостницы и перепиливание кости; III этап – формирование культи. Ампутация состоит из ряда последовательно выполняемых приемов: Рассечение кожи с подкожной клетчаткой, поверхностной и собственной фасциями; Рассечение мышц; Рассечение надкостницы; Перепиливание или вычленение кости; Перевязка кровеносных сосудов; Обработка нервных стволов; Зашивание раны. Пригодность культи к протезированию определяют по ее: 1. Длине – зависит от уровня произведенной ампутации; 2. Мощности – зависит от длины рычага культи и от сохранения функции мышц; 3. Форме – зависит от метода обработки мягких тканей, кости, сосудов и нервов; 4. Опорности. Требования, предъявляемые к культе: 1. Она должна иметь правильную цилиндрическую или конусообразную форму; 2. Здоровую и хорошо кровоснабжаемую кожу, подвижную относительно костного опила; 3. Она должна быть безболезненной; 4. Кость не должна травмировать ткани.
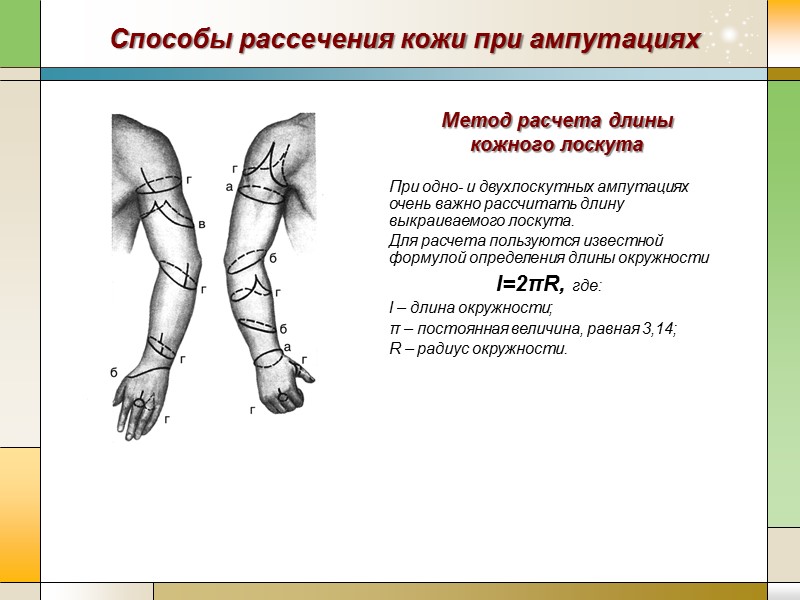
 Способы рассечения кожи при ампутациях Метод расчета длины кожного лоскута При одно- и двухлоскутных ампутациях очень важно рассчитать длину выкраиваемого лоскута. Для расчета пользуются известной формулой определения длины окружности l=2πR, где: l – длина окружности; π – постоянная величина, равная 3,14; R – радиус окружности.
Способы рассечения кожи при ампутациях Метод расчета длины кожного лоскута При одно- и двухлоскутных ампутациях очень важно рассчитать длину выкраиваемого лоскута. Для расчета пользуются известной формулой определения длины окружности l=2πR, где: l – длина окружности; π – постоянная величина, равная 3,14; R – радиус окружности.
 Круговые (циркулярные) методы ампутации делятся на: Гильотинный – рассечение мягких тканей и перепиливание кости на одном уровне (получается порочная культя, требующая реампутации). Одномоментный (Цельса) – пересечение мягких тканей на одном уровне, а кость перепиливается по краю сократившихся и оттянутых мягких тканей. Двухмоментный – 1 момент – рассекают кожу, затем на уровне оттянутой кожи , 2 момент – мышцы, а затем на уровне сократившихся и оттянутых мышц перепиливают кость Трехмоментная конусно-круговая ампутация по Н.И. Пирогову – рассчитана на покрытие костного опила мышцами, которые усекаются в виде конуса. С этой целью мягкие ткани рассекаются в три приема: 1. Рассечение кожи, жировой клетчатки и фасции – 1 момент; 2. Рассечение мышц по краю сократившейся кожи – 2 момент; 3. Вторичное или повторное рассечение мышечного конуса, образующегося после дальнейшего оттягивания мягких тканей кверху – 3 момент; 4. Перепиливание кости. а – гильотинная ампутация; б – одномоментная ампутация; в – двухмоментная ампутация с отделением надкостницы; г – трехмоментная ампутация; д – фасциопластическая ампутация; фасция, укрывающая костную культю, взята с одной поверхности, кожа – с другой поверхности конечности; е – тендопластическая ампутация. 1 – кость; 2 – надкостница; 3 – мышцы; 4 – собственная фасция; 5 – подкожная жировая клетчатка; 6 – кожа.
Круговые (циркулярные) методы ампутации делятся на: Гильотинный – рассечение мягких тканей и перепиливание кости на одном уровне (получается порочная культя, требующая реампутации). Одномоментный (Цельса) – пересечение мягких тканей на одном уровне, а кость перепиливается по краю сократившихся и оттянутых мягких тканей. Двухмоментный – 1 момент – рассекают кожу, затем на уровне оттянутой кожи , 2 момент – мышцы, а затем на уровне сократившихся и оттянутых мышц перепиливают кость Трехмоментная конусно-круговая ампутация по Н.И. Пирогову – рассчитана на покрытие костного опила мышцами, которые усекаются в виде конуса. С этой целью мягкие ткани рассекаются в три приема: 1. Рассечение кожи, жировой клетчатки и фасции – 1 момент; 2. Рассечение мышц по краю сократившейся кожи – 2 момент; 3. Вторичное или повторное рассечение мышечного конуса, образующегося после дальнейшего оттягивания мягких тканей кверху – 3 момент; 4. Перепиливание кости. а – гильотинная ампутация; б – одномоментная ампутация; в – двухмоментная ампутация с отделением надкостницы; г – трехмоментная ампутация; д – фасциопластическая ампутация; фасция, укрывающая костную культю, взята с одной поверхности, кожа – с другой поверхности конечности; е – тендопластическая ампутация. 1 – кость; 2 – надкостница; 3 – мышцы; 4 – собственная фасция; 5 – подкожная жировая клетчатка; 6 – кожа.
 Способы обработки надкостницы: а) Периостальный (транспериостальный); б) Субпериостальный (предложили Вальтер в 1818 и Олье в 1848 г.); в) Апериостальный (предложен в 1901 году немецким хирургом Бунге). При периостальном кость перепиливается на одном уровне с надкостницей. При субпериостальном надкостницу рассекают дистальнее уровня распила кости и отодвигают в проксимальном направлении, чтобы после отпиливания кости прикрыть этой надкостницей опил кости. На практике такой способ можно применить только у детей из-за хорошей эластичности их надкостницы. У взрослых сдвинуть надкостницу без её повреждения практически невозможно, а повреждённые участки надкостницы в последующем становятся местом роста острых костных шипов – остеофитов, что делает культю непригодной для протезирования («порочная» культя). Как правило, в настоящее время применяется апериостальный метод обработки кости при ампутации. Он заключается в том, что после циркулярного рассечения надкостницы скальпелем её сдвигают распатором Фарабефа в дистальном направлении на расстояние не менее 0,5 см. Пилу для перепиливания кости ставят на 2-3 мм дистальнее ровного края пересечённой надкостницы. В результате надкостница не травмируется пилой, а кровоснабжение костной культи остаётся хорошим. Острые края кости должны тщательно сглаживаться рашпилем.
Способы обработки надкостницы: а) Периостальный (транспериостальный); б) Субпериостальный (предложили Вальтер в 1818 и Олье в 1848 г.); в) Апериостальный (предложен в 1901 году немецким хирургом Бунге). При периостальном кость перепиливается на одном уровне с надкостницей. При субпериостальном надкостницу рассекают дистальнее уровня распила кости и отодвигают в проксимальном направлении, чтобы после отпиливания кости прикрыть этой надкостницей опил кости. На практике такой способ можно применить только у детей из-за хорошей эластичности их надкостницы. У взрослых сдвинуть надкостницу без её повреждения практически невозможно, а повреждённые участки надкостницы в последующем становятся местом роста острых костных шипов – остеофитов, что делает культю непригодной для протезирования («порочная» культя). Как правило, в настоящее время применяется апериостальный метод обработки кости при ампутации. Он заключается в том, что после циркулярного рассечения надкостницы скальпелем её сдвигают распатором Фарабефа в дистальном направлении на расстояние не менее 0,5 см. Пилу для перепиливания кости ставят на 2-3 мм дистальнее ровного края пересечённой надкостницы. В результате надкостница не травмируется пилой, а кровоснабжение костной культи остаётся хорошим. Острые края кости должны тщательно сглаживаться рашпилем.
 Способы обработки сосудов и нервов культи при ампутации Обработка нервов Обработку нервов производят по методу Альбрехта: выделяют нерв из мягких тканей до уровня предполагаемого пересечения (на 5-6 см выше уровня ампутации), после введения в периневрий 2-5 мл 1-2% раствора новокаина нерв одномоментно пересекают острой бритвой. На расположенные рядом питающие нерв артерию и вену накладывают отдельные лигатуры. При этом не рекомендуется вытягивать нерв. Недопустима перерезка нерва ножницами. В процессе операции должны быть укорочены не только основные нервные стволы, но и крупные кожные нервы. Высокое пересечение нерва является профилактикой врастания неизбежно образующихся невром в соединительнотканный рубец мягких тканей. Если это происходит, возникают сильные боли, иногда фантомные, т.е. в ампутированных фрагментах. В то же время пересечение нерва не должно быть и слишком высоким, поскольку в этом случае может развиться атрофия мышц с образованием трофических язв кожи, контрактур и пр. Обработка сосудов Перед перевязкой сосуды предварительно освобождают от окружающих тканей. Мелкие сосуды и среднего калибра перевязывают рассасывающимися нитями. На магистральные сосуды накладывают две лигатуры из синтетического материала, причем вторую – на 1 см проксимальнее первой. Для предупреждения соскальзывания лигатуры возможно прошивание сосуда ниже места предварительной перевязки.
Способы обработки сосудов и нервов культи при ампутации Обработка нервов Обработку нервов производят по методу Альбрехта: выделяют нерв из мягких тканей до уровня предполагаемого пересечения (на 5-6 см выше уровня ампутации), после введения в периневрий 2-5 мл 1-2% раствора новокаина нерв одномоментно пересекают острой бритвой. На расположенные рядом питающие нерв артерию и вену накладывают отдельные лигатуры. При этом не рекомендуется вытягивать нерв. Недопустима перерезка нерва ножницами. В процессе операции должны быть укорочены не только основные нервные стволы, но и крупные кожные нервы. Высокое пересечение нерва является профилактикой врастания неизбежно образующихся невром в соединительнотканный рубец мягких тканей. Если это происходит, возникают сильные боли, иногда фантомные, т.е. в ампутированных фрагментах. В то же время пересечение нерва не должно быть и слишком высоким, поскольку в этом случае может развиться атрофия мышц с образованием трофических язв кожи, контрактур и пр. Обработка сосудов Перед перевязкой сосуды предварительно освобождают от окружающих тканей. Мелкие сосуды и среднего калибра перевязывают рассасывающимися нитями. На магистральные сосуды накладывают две лигатуры из синтетического материала, причем вторую – на 1 см проксимальнее первой. Для предупреждения соскальзывания лигатуры возможно прошивание сосуда ниже места предварительной перевязки.
 Способы обработки нерва Способ де-Мартеля: а) введение после пересечение нерва в его культю новокаина; б) раздавливание его дистального конца зажимом для нарушения проводимости аксонов; в) наложение плотной лигатуры на раздавленный участок нерва для предотвращения натекания крови из сопровождающих нерв сосудов с образованием терминальной гематомы. Способ В.Р. Брайцева – после предварительной новокаинизации и пересечения нерва его перевязывают (очень туго) толстой шелковой лигатурой. Способ Крюгёра: только раздавливание нерва с последующим пересечением его по нижнему краю зажима. Способ Риттера – после иссечения в виде клина конца нерва края его плотно сшиваются за эпиневрий крепкими лигатурами. Способ Н.Н. Бурденко заключается в перевязке основного сопровождающего нерв сосуда. Способ Барденейета предложен автором в двух модификациях: а) петлеобразное подшивание завернутого конца нерва за эпиневрий к стенке того же нервного ствола; б) расщепление дистального конца нерва на две части на протяжении 2 см, далее каждая из его половин заворачивается внутрь и плотно ушивается узловыми швами. Способ Бира – перед пересечением нерва выкраивается П-образный лоскут эпиневрия, который заворачивается на поперечное сечение нерва и укрывается узловыми эпиневральными швами.
Способы обработки нерва Способ де-Мартеля: а) введение после пересечение нерва в его культю новокаина; б) раздавливание его дистального конца зажимом для нарушения проводимости аксонов; в) наложение плотной лигатуры на раздавленный участок нерва для предотвращения натекания крови из сопровождающих нерв сосудов с образованием терминальной гематомы. Способ В.Р. Брайцева – после предварительной новокаинизации и пересечения нерва его перевязывают (очень туго) толстой шелковой лигатурой. Способ Крюгёра: только раздавливание нерва с последующим пересечением его по нижнему краю зажима. Способ Риттера – после иссечения в виде клина конца нерва края его плотно сшиваются за эпиневрий крепкими лигатурами. Способ Н.Н. Бурденко заключается в перевязке основного сопровождающего нерв сосуда. Способ Барденейета предложен автором в двух модификациях: а) петлеобразное подшивание завернутого конца нерва за эпиневрий к стенке того же нервного ствола; б) расщепление дистального конца нерва на две части на протяжении 2 см, далее каждая из его половин заворачивается внутрь и плотно ушивается узловыми швами. Способ Бира – перед пересечением нерва выкраивается П-образный лоскут эпиневрия, который заворачивается на поперечное сечение нерва и укрывается узловыми эпиневральными швами.
 Способы формирования культи Кожно-фасциальный способ (кожа, подкожная клетчатка и фасции). Фасциопластический способ – фасция, прикрывая костный опил, трансформируется со временем в костную ткань, а костный канал постепенно закрывается. Этот способ предупреждает развитие восходящей инфекции костного мозга и образование фиксированного послеоперационного рубца. Тендопластический (или сухожильный) способ – при котором костный опил прикрывается сухожилиями мышц, например, при ампутации бедра по Календеру для этих целей применяют сухожилие четырехглавой мышцы. Миопластический способ – основан на сшивании мышц-антагонистов над опилом кости. Фасциопериостопластический способ – при включении в кожно-фасциальный лоскут полосы надкостницы. Костно-надкостничный (периостоостеопластический) способ – если в лоскут, прикрывающий костный опил, включается полоска надкостницы вместе с костью. Костнопластический способ – опил кости укрывают костной пластинкой вместе с надкостницей, входящей в состав лоскута.
Способы формирования культи Кожно-фасциальный способ (кожа, подкожная клетчатка и фасции). Фасциопластический способ – фасция, прикрывая костный опил, трансформируется со временем в костную ткань, а костный канал постепенно закрывается. Этот способ предупреждает развитие восходящей инфекции костного мозга и образование фиксированного послеоперационного рубца. Тендопластический (или сухожильный) способ – при котором костный опил прикрывается сухожилиями мышц, например, при ампутации бедра по Календеру для этих целей применяют сухожилие четырехглавой мышцы. Миопластический способ – основан на сшивании мышц-антагонистов над опилом кости. Фасциопериостопластический способ – при включении в кожно-фасциальный лоскут полосы надкостницы. Костно-надкостничный (периостоостеопластический) способ – если в лоскут, прикрывающий костный опил, включается полоска надкостницы вместе с костью. Костнопластический способ – опил кости укрывают костной пластинкой вместе с надкостницей, входящей в состав лоскута.
 Пороки и болезни культи Коническая культя формируется в результате недостатка мягких тканей (например, при гильотинной ампутации или неправильно рассчитанной длине лоскутов при лоскутных ампутациях); Булавовидная культя характеризуется избытком мягких тканей, а также неправильно рассчитанной длины лоскута или уровня ампутации; Концевой некроз кости – наступает в результате чрезмерного удаления надкостницы (более 2 мм) с остающегося участка кости; Остеофиты – разрастание надкостницы; Лигатурные свищи культи; Остеомиелит культи; Трофические язвы на почве высокой перевязки артерий и усечения нервов; Невромы, врастание нерва в рубец и возникновение фантомных болей; Фантомные ощущения, или фантом ампутированных.
Пороки и болезни культи Коническая культя формируется в результате недостатка мягких тканей (например, при гильотинной ампутации или неправильно рассчитанной длине лоскутов при лоскутных ампутациях); Булавовидная культя характеризуется избытком мягких тканей, а также неправильно рассчитанной длины лоскута или уровня ампутации; Концевой некроз кости – наступает в результате чрезмерного удаления надкостницы (более 2 мм) с остающегося участка кости; Остеофиты – разрастание надкостницы; Лигатурные свищи культи; Остеомиелит культи; Трофические язвы на почве высокой перевязки артерий и усечения нервов; Невромы, врастание нерва в рубец и возникновение фантомных болей; Фантомные ощущения, или фантом ампутированных.
 Прежнего правила – располагать рубец по задней поверхности культи голени и бедра или по тыльной стопы, плеча и предплечья – в настоящее время придерживаться нет достаточных оснований. Если заживление происходило первичным натяжением, то линейный подвижный рубец, на какой бы поверхности он ни располагался, отрицательного влияния на функцию культи в протезе не имеет. Для получения такого расположения рубца приходилось жертвовать частью сегмента конечности. Наблюдения показывают, что центральный, ладонный или тыльный рубец, полученные в результате первичного натяжения операционной раны, в одинаковой степени приемлемы. В целях обеспечения наилучшей подвижности рубца в кожный лоскут должна включаться собственно фасция или апоневроз. Сшивание антагонистов или покрытие конца костной культи мышцами в настоящее время большинством хирургов не производится. Мышечная прокладка не может служить мягкой опорой концам костей культи; мышцы, сшитые над опилом костей, вскоре атрофируются и рубцово перерождаются. Поэтому сшивание антагонистов только усложняет операцию, не принося какой-либо существенной пользы. В настоящее время принято перерезать нервы острым скальпелем после отодвигания мягких тканей в проксимальном направлении. Перевязка нерва шелковой лигатурой не только не предохраняет от развития невромы, но может вызывать постоянные местные и фантомные боли различной интенсивности. Костный мозг не вычерпывается. Это может вызвать дополнительное кровотечение из костномозгового канала, вследствие ранения артерий, питающих кость; кроме того, костный мозг не оказывает существенного влияния на возникновение остеофитов. Большинство ампутаций производится под резиновым эластическим (эсмарховским) бинтом. Плотные резиновые трубки и другие грубые виды жгутов применяться не должны. Необходим тщательный гемостаз. Перед перевязкой сосуды предварительно освобождаются от мягких тканей. Лигирование крупных сосудов вместе с мышцами может повлечь прорезывание лигатур и повторные кровотечения. Сосуды, как правило, перевязываются кетгутом, что является профилактикой лигатурных свищей. Только в условиях фронтовой обстановки, где раненый подлежит быстрой транспортировке, крупные сосуды целесообразнее перевязывать шелком. В стационарных же условиях даже бедренные артерии и другие крупные сосуды необходимо перевязывать кетгутом, лучше – двойной лигатурой. После перевязки крупных сосудов эластический бинт удаляется. Через 2-3 мин после снятия эластического бинта может возникнуть значительное кровотечение из мелких артериальных ветвей, которые необходимо тщательно лигировать. Современные взгляды на ампутации
Прежнего правила – располагать рубец по задней поверхности культи голени и бедра или по тыльной стопы, плеча и предплечья – в настоящее время придерживаться нет достаточных оснований. Если заживление происходило первичным натяжением, то линейный подвижный рубец, на какой бы поверхности он ни располагался, отрицательного влияния на функцию культи в протезе не имеет. Для получения такого расположения рубца приходилось жертвовать частью сегмента конечности. Наблюдения показывают, что центральный, ладонный или тыльный рубец, полученные в результате первичного натяжения операционной раны, в одинаковой степени приемлемы. В целях обеспечения наилучшей подвижности рубца в кожный лоскут должна включаться собственно фасция или апоневроз. Сшивание антагонистов или покрытие конца костной культи мышцами в настоящее время большинством хирургов не производится. Мышечная прокладка не может служить мягкой опорой концам костей культи; мышцы, сшитые над опилом костей, вскоре атрофируются и рубцово перерождаются. Поэтому сшивание антагонистов только усложняет операцию, не принося какой-либо существенной пользы. В настоящее время принято перерезать нервы острым скальпелем после отодвигания мягких тканей в проксимальном направлении. Перевязка нерва шелковой лигатурой не только не предохраняет от развития невромы, но может вызывать постоянные местные и фантомные боли различной интенсивности. Костный мозг не вычерпывается. Это может вызвать дополнительное кровотечение из костномозгового канала, вследствие ранения артерий, питающих кость; кроме того, костный мозг не оказывает существенного влияния на возникновение остеофитов. Большинство ампутаций производится под резиновым эластическим (эсмарховским) бинтом. Плотные резиновые трубки и другие грубые виды жгутов применяться не должны. Необходим тщательный гемостаз. Перед перевязкой сосуды предварительно освобождаются от мягких тканей. Лигирование крупных сосудов вместе с мышцами может повлечь прорезывание лигатур и повторные кровотечения. Сосуды, как правило, перевязываются кетгутом, что является профилактикой лигатурных свищей. Только в условиях фронтовой обстановки, где раненый подлежит быстрой транспортировке, крупные сосуды целесообразнее перевязывать шелком. В стационарных же условиях даже бедренные артерии и другие крупные сосуды необходимо перевязывать кетгутом, лучше – двойной лигатурой. После перевязки крупных сосудов эластический бинт удаляется. Через 2-3 мин после снятия эластического бинта может возникнуть значительное кровотечение из мелких артериальных ветвей, которые необходимо тщательно лигировать. Современные взгляды на ампутации
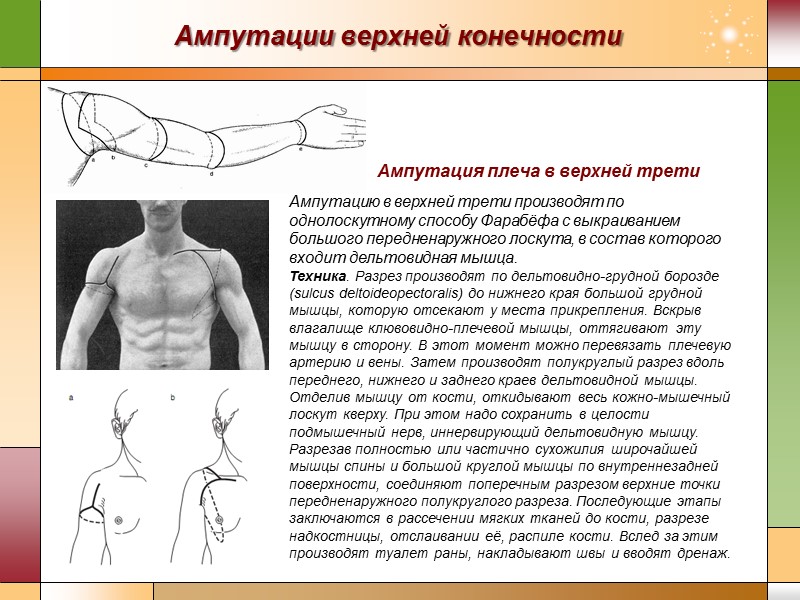
 Ампутации верхней конечности Ампутацию в верхней трети производят по однолоскутному способу Фарабёфа с выкраиванием большого передненаружного лоскута, в состав которого входит дельтовидная мышца. Техника. Разрез производят по дельтовидно-грудной борозде (sulcus deltoideopectoralis) до нижнего края большой грудной мышцы, которую отсекают у места прикрепления. Вскрыв влагалище клювовидно-плечевой мышцы, оттягивают эту мышцу в сторону. В этот момент можно перевязать плечевую артерию и вены. Затем производят полукруглый разрез вдоль переднего, нижнего и заднего краев дельтовидной мышцы. Отделив мышцу от кости, откидывают весь кожно-мышечный лоскут кверху. При этом надо сохранить в целости подмышечный нерв, иннервирующий дельтовидную мышцу. Разрезав полностью или частично сухожилия широчайшей мышцы спины и большой круглой мышцы по внутреннезадней поверхности, соединяют поперечным разрезом верхние точки передненаружного полукруглого разреза. Последующие этапы заключаются в рассечении мягких тканей до кости, разрезе надкостницы, отслаивании её, распиле кости. Вслед за этим производят туалет раны, накладывают швы и вводят дренаж. Ампутация плеча в верхней трети
Ампутации верхней конечности Ампутацию в верхней трети производят по однолоскутному способу Фарабёфа с выкраиванием большого передненаружного лоскута, в состав которого входит дельтовидная мышца. Техника. Разрез производят по дельтовидно-грудной борозде (sulcus deltoideopectoralis) до нижнего края большой грудной мышцы, которую отсекают у места прикрепления. Вскрыв влагалище клювовидно-плечевой мышцы, оттягивают эту мышцу в сторону. В этот момент можно перевязать плечевую артерию и вены. Затем производят полукруглый разрез вдоль переднего, нижнего и заднего краев дельтовидной мышцы. Отделив мышцу от кости, откидывают весь кожно-мышечный лоскут кверху. При этом надо сохранить в целости подмышечный нерв, иннервирующий дельтовидную мышцу. Разрезав полностью или частично сухожилия широчайшей мышцы спины и большой круглой мышцы по внутреннезадней поверхности, соединяют поперечным разрезом верхние точки передненаружного полукруглого разреза. Последующие этапы заключаются в рассечении мягких тканей до кости, разрезе надкостницы, отслаивании её, распиле кости. Вслед за этим производят туалет раны, накладывают швы и вводят дренаж. Ампутация плеча в верхней трети
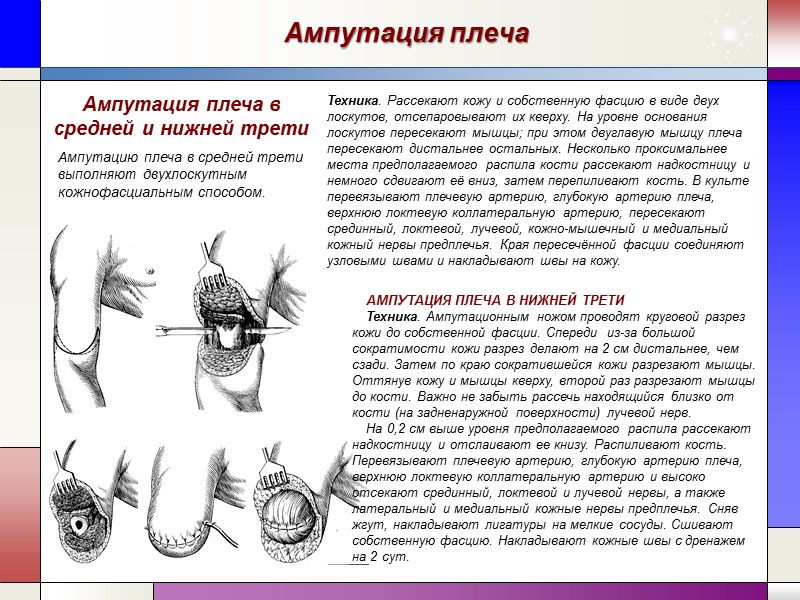
 Ампутация плеча Техника. Рассекают кожу и собственную фасцию в виде двух лоскутов, отсепаровывают их кверху. На уровне основания лоскутов пересекают мышцы; при этом двуглавую мышцу плеча пересекают дистальнее остальных. Несколько проксимальнее места предполагаемого распила кости рассекают надкостницу и немного сдвигают её вниз, затем перепиливают кость. В культе перевязывают плечевую артерию, глубокую артерию плеча, верхнюю локтевую коллатеральную артерию, пересекают срединный, локтевой, лучевой, кожно-мышечный и медиальный кожный нервы предплечья. Края пересечённой фасции соединяют узловыми швами и накладывают швы на кожу. Ампутация плеча в средней и нижней трети Ампутацию плеча в средней трети выполняют двухлоскутным кожнофасциальным способом. АМПУТАЦИЯ ПЛЕЧА В НИЖНЕЙ ТРЕТИ Техника. Ампутационным ножом проводят круговой разрез кожи до собственной фасции. Спереди из-за большой сократимости кожи разрез делают на 2 см дистальнее, чем сзади. Затем по краю сократившейся кожи разрезают мышцы. Оттянув кожу и мышцы кверху, второй раз разрезают мышцы до кости. Важно не забыть рассечь находящийся близко от кости (на задненаружной поверхности) лучевой нерв. На 0,2 см выше уровня предполагаемого распила рассекают надкостницу и отслаивают ее книзу. Распиливают кость. Перевязывают плечевую артерию, глубокую артерию плеча, верхнюю локтевую коллатеральную артерию и высоко отсекают срединный, локтевой и лучевой нервы, а также латеральный и медиальный кожные нервы предплечья. Сняв жгут, накладывают лигатуры на мелкие сосуды. Сшивают собственную фасцию. Накладывают кожные швы с дренажем на 2 сут.
Ампутация плеча Техника. Рассекают кожу и собственную фасцию в виде двух лоскутов, отсепаровывают их кверху. На уровне основания лоскутов пересекают мышцы; при этом двуглавую мышцу плеча пересекают дистальнее остальных. Несколько проксимальнее места предполагаемого распила кости рассекают надкостницу и немного сдвигают её вниз, затем перепиливают кость. В культе перевязывают плечевую артерию, глубокую артерию плеча, верхнюю локтевую коллатеральную артерию, пересекают срединный, локтевой, лучевой, кожно-мышечный и медиальный кожный нервы предплечья. Края пересечённой фасции соединяют узловыми швами и накладывают швы на кожу. Ампутация плеча в средней и нижней трети Ампутацию плеча в средней трети выполняют двухлоскутным кожнофасциальным способом. АМПУТАЦИЯ ПЛЕЧА В НИЖНЕЙ ТРЕТИ Техника. Ампутационным ножом проводят круговой разрез кожи до собственной фасции. Спереди из-за большой сократимости кожи разрез делают на 2 см дистальнее, чем сзади. Затем по краю сократившейся кожи разрезают мышцы. Оттянув кожу и мышцы кверху, второй раз разрезают мышцы до кости. Важно не забыть рассечь находящийся близко от кости (на задненаружной поверхности) лучевой нерв. На 0,2 см выше уровня предполагаемого распила рассекают надкостницу и отслаивают ее книзу. Распиливают кость. Перевязывают плечевую артерию, глубокую артерию плеча, верхнюю локтевую коллатеральную артерию и высоко отсекают срединный, локтевой и лучевой нервы, а также латеральный и медиальный кожные нервы предплечья. Сняв жгут, накладывают лигатуры на мелкие сосуды. Сшивают собственную фасцию. Накладывают кожные швы с дренажем на 2 сут.
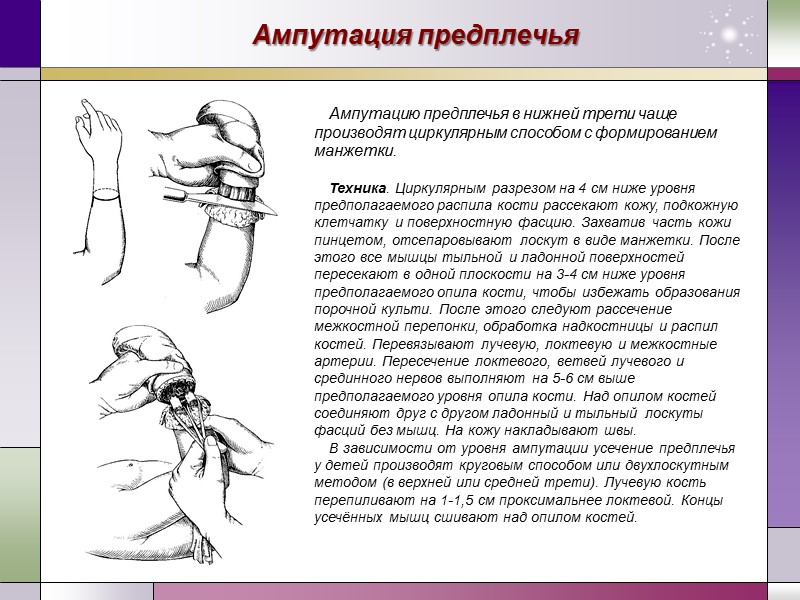
 Ампутация предплечья Ампутацию предплечья в нижней трети чаще производят циркулярным способом с формированием манжетки. Техника. Циркулярным разрезом на 4 см ниже уровня предполагаемого распила кости рассекают кожу, подкожную клетчатку и поверхностную фасцию. Захватив часть кожи пинцетом, отсепаровывают лоскут в виде манжетки. После этого все мышцы тыльной и ладонной поверхностей пересекают в одной плоскости на 3-4 см ниже уровня предполагаемого опила кости, чтобы избежать образования порочной культи. После этого следуют рассечение межкостной перепонки, обработка надкостницы и распил костей. Перевязывают лучевую, локтевую и межкостные артерии. Пересечение локтевого, ветвей лучевого и срединного нервов выполняют на 5-6 см выше предполагаемого уровня опила кости. Над опилом костей соединяют друг с другом ладонный и тыльный лоскуты фасций без мышц. На кожу накладывают швы. В зависимости от уровня ампутации усечение предплечья у детей производят круговым способом или двухлоскутным методом (в верхней или средней трети). Лучевую кость перепиливают на 1-1,5 см проксимальнее локтевой. Концы усечённых мышц сшивают над опилом костей.
Ампутация предплечья Ампутацию предплечья в нижней трети чаще производят циркулярным способом с формированием манжетки. Техника. Циркулярным разрезом на 4 см ниже уровня предполагаемого распила кости рассекают кожу, подкожную клетчатку и поверхностную фасцию. Захватив часть кожи пинцетом, отсепаровывают лоскут в виде манжетки. После этого все мышцы тыльной и ладонной поверхностей пересекают в одной плоскости на 3-4 см ниже уровня предполагаемого опила кости, чтобы избежать образования порочной культи. После этого следуют рассечение межкостной перепонки, обработка надкостницы и распил костей. Перевязывают лучевую, локтевую и межкостные артерии. Пересечение локтевого, ветвей лучевого и срединного нервов выполняют на 5-6 см выше предполагаемого уровня опила кости. Над опилом костей соединяют друг с другом ладонный и тыльный лоскуты фасций без мышц. На кожу накладывают швы. В зависимости от уровня ампутации усечение предплечья у детей производят круговым способом или двухлоскутным методом (в верхней или средней трети). Лучевую кость перепиливают на 1-1,5 см проксимальнее локтевой. Концы усечённых мышц сшивают над опилом костей.
 Ампутация ногтевой фаланги Типичную ампутацию фаланги можно произвести под местной анестезией одно- или двухлоскутным способом. Ампутацию фаланг пальцев кисти выполняют, придерживаясь одного принципа: лоскут выкраивают с ладонной стороны, а рубец располагают на тыльной. Техника. Скальпелем, поставленным параллельно ладонной поверхности, выкраивают большой ладонный и короткий тыльный лоскуты. Ладонный лоскут формируют такой длины, чтобы укрыть им культю. Кожу короткого тыльного лоскута рассекают в поперечном направлении. Рассекают надкостницу и к периферии от её разреза распиливают кость. Хирург захватывает удаляемую фалангу, сгибает её и намечает проекцию суставной линии, проходящей дистальнее угла, образующегося на тыльной стороне пальца при сгибании соответствующей фаланги (для ногтевой фаланги на 2 мм дистальнее, для средней и основной соответственно на 4 и 8 мм).
Ампутация ногтевой фаланги Типичную ампутацию фаланги можно произвести под местной анестезией одно- или двухлоскутным способом. Ампутацию фаланг пальцев кисти выполняют, придерживаясь одного принципа: лоскут выкраивают с ладонной стороны, а рубец располагают на тыльной. Техника. Скальпелем, поставленным параллельно ладонной поверхности, выкраивают большой ладонный и короткий тыльный лоскуты. Ладонный лоскут формируют такой длины, чтобы укрыть им культю. Кожу короткого тыльного лоскута рассекают в поперечном направлении. Рассекают надкостницу и к периферии от её разреза распиливают кость. Хирург захватывает удаляемую фалангу, сгибает её и намечает проекцию суставной линии, проходящей дистальнее угла, образующегося на тыльной стороне пальца при сгибании соответствующей фаланги (для ногтевой фаланги на 2 мм дистальнее, для средней и основной соответственно на 4 и 8 мм).
 Ампутация нижней конечности
Ампутация нижней конечности
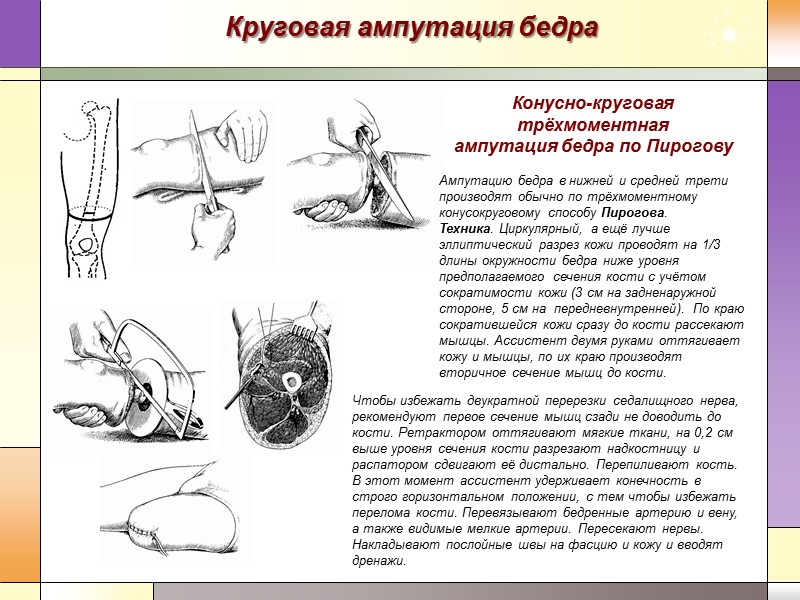
 Круговая ампутация бедра Чтобы избежать двукратной перерезки седалищного нерва, рекомендуют первое сечение мышц сзади не доводить до кости. Ретрактором оттягивают мягкие ткани, на 0,2 см выше уровня сечения кости разрезают надкостницу и распатором сдвигают её дистально. Перепиливают кость. В этот момент ассистент удерживает конечность в строго горизонтальном положении, с тем чтобы избежать перелома кости. Перевязывают бедренные артерию и вену, а также видимые мелкие артерии. Пересекают нервы. Накладывают послойные швы на фасцию и кожу и вводят дренажи. Конусно-круговая трёхмоментная ампутация бедра по Пирогову Ампутацию бедра в нижней и средней трети производят обычно по трёхмоментному конусокруговому способу Пирогова. Техника. Циркулярный, а ещё лучше эллиптический разрез кожи проводят на 1/3 длины окружности бедра ниже уровня предполагаемого сечения кости с учётом сократимости кожи (3 см на задненаружной стороне, 5 см на передневнутренней). По краю сократившейся кожи сразу до кости рассекают мышцы. Ассистент двумя руками оттягивает кожу и мышцы, по их краю производят вторичное сечение мышц до кости.
Круговая ампутация бедра Чтобы избежать двукратной перерезки седалищного нерва, рекомендуют первое сечение мышц сзади не доводить до кости. Ретрактором оттягивают мягкие ткани, на 0,2 см выше уровня сечения кости разрезают надкостницу и распатором сдвигают её дистально. Перепиливают кость. В этот момент ассистент удерживает конечность в строго горизонтальном положении, с тем чтобы избежать перелома кости. Перевязывают бедренные артерию и вену, а также видимые мелкие артерии. Пересекают нервы. Накладывают послойные швы на фасцию и кожу и вводят дренажи. Конусно-круговая трёхмоментная ампутация бедра по Пирогову Ампутацию бедра в нижней и средней трети производят обычно по трёхмоментному конусокруговому способу Пирогова. Техника. Циркулярный, а ещё лучше эллиптический разрез кожи проводят на 1/3 длины окружности бедра ниже уровня предполагаемого сечения кости с учётом сократимости кожи (3 см на задненаружной стороне, 5 см на передневнутренней). По краю сократившейся кожи сразу до кости рассекают мышцы. Ассистент двумя руками оттягивает кожу и мышцы, по их краю производят вторичное сечение мышц до кости.
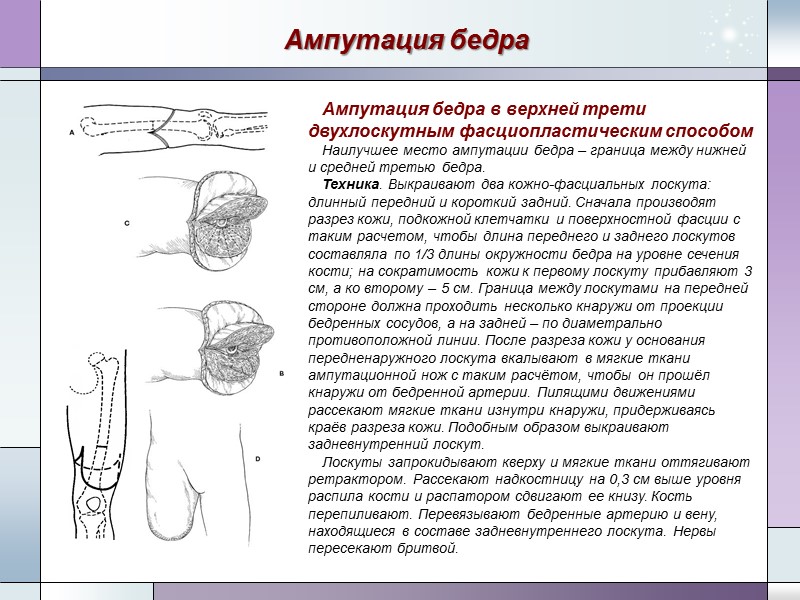
 Ампутация бедра Ампутация бедра в верхней трети двухлоскутным фасциопластическим способом Наилучшее место ампутации бедра – граница между нижней и средней третью бедра. Техника. Выкраивают два кожно-фасциальных лоскута: длинный передний и короткий задний. Сначала производят разрез кожи, подкожной клетчатки и поверхностной фасции с таким расчетом, чтобы длина переднего и заднего лоскутов составляла по 1/3 длины окружности бедра на уровне сечения кости; на сократимость кожи к первому лоскуту прибавляют 3 см, а ко второму – 5 см. Граница между лоскутами на передней стороне должна проходить несколько кнаружи от проекции бедренных сосудов, а на задней – по диаметрально противоположной линии. После разреза кожи у основания передненаружного лоскута вкалывают в мягкие ткани ампутационной нож с таким расчётом, чтобы он прошёл кнаружи от бедренной артерии. Пилящими движениями рассекают мягкие ткани изнутри кнаружи, придерживаясь краёв разреза кожи. Подобным образом выкраивают задневнутренний лоскут. Лоскуты запрокидывают кверху и мягкие ткани оттягивают ретрактором. Рассекают надкостницу на 0,3 см выше уровня распила кости и распатором сдвигают ее книзу. Кость перепиливают. Перевязывают бедренные артерию и вену, находящиеся в составе задневнутреннего лоскута. Нервы пересекают бритвой.
Ампутация бедра Ампутация бедра в верхней трети двухлоскутным фасциопластическим способом Наилучшее место ампутации бедра – граница между нижней и средней третью бедра. Техника. Выкраивают два кожно-фасциальных лоскута: длинный передний и короткий задний. Сначала производят разрез кожи, подкожной клетчатки и поверхностной фасции с таким расчетом, чтобы длина переднего и заднего лоскутов составляла по 1/3 длины окружности бедра на уровне сечения кости; на сократимость кожи к первому лоскуту прибавляют 3 см, а ко второму – 5 см. Граница между лоскутами на передней стороне должна проходить несколько кнаружи от проекции бедренных сосудов, а на задней – по диаметрально противоположной линии. После разреза кожи у основания передненаружного лоскута вкалывают в мягкие ткани ампутационной нож с таким расчётом, чтобы он прошёл кнаружи от бедренной артерии. Пилящими движениями рассекают мягкие ткани изнутри кнаружи, придерживаясь краёв разреза кожи. Подобным образом выкраивают задневнутренний лоскут. Лоскуты запрокидывают кверху и мягкие ткани оттягивают ретрактором. Рассекают надкостницу на 0,3 см выше уровня распила кости и распатором сдвигают ее книзу. Кость перепиливают. Перевязывают бедренные артерию и вену, находящиеся в составе задневнутреннего лоскута. Нервы пересекают бритвой.
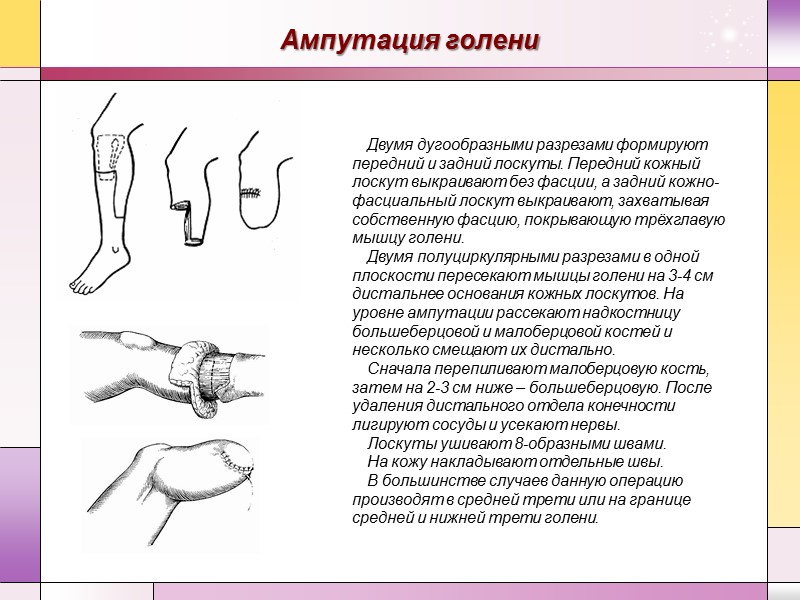
 Ампутация голени Двумя дугообразными разрезами формируют передний и задний лоскуты. Передний кожный лоскут выкраивают без фасции, а задний кожно-фасциальный лоскут выкраивают, захватывая собственную фасцию, покрывающую трёхглавую мышцу голени. Двумя полуциркулярными разрезами в одной плоскости пересекают мышцы голени на 3-4 см дистальнее основания кожных лоскутов. На уровне ампутации рассекают надкостницу большеберцовой и малоберцовой костей и несколько смещают их дистально. Сначала перепиливают малоберцовую кость, затем на 2-3 см ниже – большеберцовую. После удаления дистального отдела конечности лигируют сосуды и усекают нервы. Лоскуты ушивают 8-образными швами. На кожу накладывают отдельные швы. В большинстве случаев данную операцию производят в средней трети или на границе средней и нижней трети голени.
Ампутация голени Двумя дугообразными разрезами формируют передний и задний лоскуты. Передний кожный лоскут выкраивают без фасции, а задний кожно-фасциальный лоскут выкраивают, захватывая собственную фасцию, покрывающую трёхглавую мышцу голени. Двумя полуциркулярными разрезами в одной плоскости пересекают мышцы голени на 3-4 см дистальнее основания кожных лоскутов. На уровне ампутации рассекают надкостницу большеберцовой и малоберцовой костей и несколько смещают их дистально. Сначала перепиливают малоберцовую кость, затем на 2-3 см ниже – большеберцовую. После удаления дистального отдела конечности лигируют сосуды и усекают нервы. Лоскуты ушивают 8-образными швами. На кожу накладывают отдельные швы. В большинстве случаев данную операцию производят в средней трети или на границе средней и нижней трети голени.
 Костно-пластические ампутации Н.И. Пирогов. В 1854 г опубликовал работу по костнопластической ампутации голени. В 1891 г. Бир также предложил костно-пластическую ампутацию голени, но в средней трети. Костно-надкостничный лоскут Бир предложил выкраивать из передней поверхности tibia длинной 6 см. Эта пластинка прикладывается к опилу костей голени. Гритти предложил проводить костно-пластическую ампутацию бедра в нижней трети на уровне надмыщелков. Костно-надкостничный лоскут Гритти предложил выпиливать из надколенника. Шимановский – независимо от Гритти предложил аналогичную операцию, но опил бедра проводил выше надмыщелков. Аналогичное предложение Альбрехта. Но для лучшей фиксации он предлагал выпиливать шип на надколеннике и вставлять его в костный канал бедра. Джанелидзе в качестве костного лоскута предлагал использовать жизнеспособный участок удаляемой кости для фиксации его к опилу кости бедра. На верхней конечности костно-пластические ампутации не производят.
Костно-пластические ампутации Н.И. Пирогов. В 1854 г опубликовал работу по костнопластической ампутации голени. В 1891 г. Бир также предложил костно-пластическую ампутацию голени, но в средней трети. Костно-надкостничный лоскут Бир предложил выкраивать из передней поверхности tibia длинной 6 см. Эта пластинка прикладывается к опилу костей голени. Гритти предложил проводить костно-пластическую ампутацию бедра в нижней трети на уровне надмыщелков. Костно-надкостничный лоскут Гритти предложил выпиливать из надколенника. Шимановский – независимо от Гритти предложил аналогичную операцию, но опил бедра проводил выше надмыщелков. Аналогичное предложение Альбрехта. Но для лучшей фиксации он предлагал выпиливать шип на надколеннике и вставлять его в костный канал бедра. Джанелидзе в качестве костного лоскута предлагал использовать жизнеспособный участок удаляемой кости для фиксации его к опилу кости бедра. На верхней конечности костно-пластические ампутации не производят.
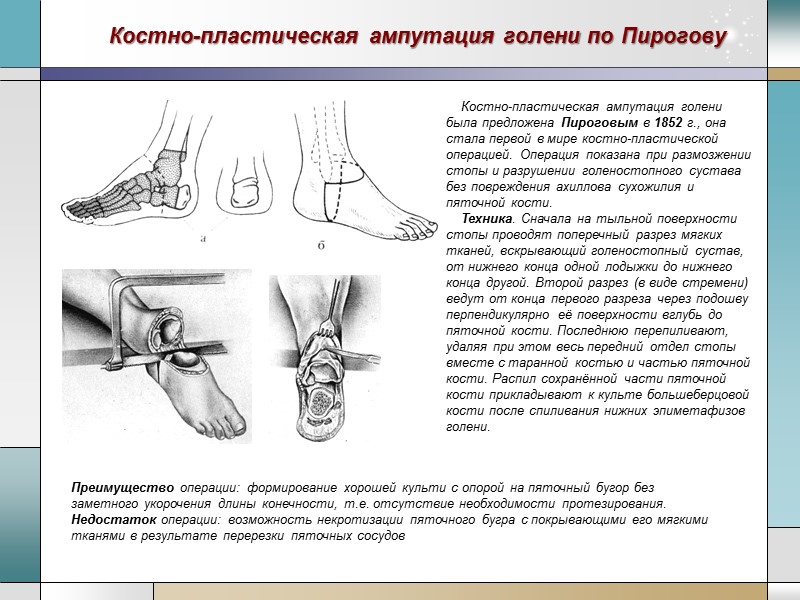
 Костно-пластическая ампутация голени по Пирогову Костно-пластическая ампутация голени была предложена Пироговым в 1852 г., она стала первой в мире костно-пластической операцией. Операция показана при размозжении стопы и разрушении голеностопного сустава без повреждения ахиллова сухожилия и пяточной кости. Техника. Сначала на тыльной поверхности стопы проводят поперечный разрез мягких тканей, вскрывающий голеностопный сустав, от нижнего конца одной лодыжки до нижнего конца другой. Второй разрез (в виде стремени) ведут от конца первого разреза через подошву перпендикулярно её поверхности вглубь до пяточной кости. Последнюю перепиливают, удаляя при этом весь передний отдел стопы вместе с таранной костью и частью пяточной кости. Распил сохранённой части пяточной кости прикладывают к культе большеберцовой кости после спиливания нижних эпиметафизов голени. Преимущество операции: формирование хорошей культи с опорой на пяточный бугор без заметного укорочения длины конечности, т.е. отсутствие необходимости протезирования. Недостаток операции: возможность некротизации пяточного бугра с покрывающими его мягкими тканями в результате перерезки пяточных сосудов
Костно-пластическая ампутация голени по Пирогову Костно-пластическая ампутация голени была предложена Пироговым в 1852 г., она стала первой в мире костно-пластической операцией. Операция показана при размозжении стопы и разрушении голеностопного сустава без повреждения ахиллова сухожилия и пяточной кости. Техника. Сначала на тыльной поверхности стопы проводят поперечный разрез мягких тканей, вскрывающий голеностопный сустав, от нижнего конца одной лодыжки до нижнего конца другой. Второй разрез (в виде стремени) ведут от конца первого разреза через подошву перпендикулярно её поверхности вглубь до пяточной кости. Последнюю перепиливают, удаляя при этом весь передний отдел стопы вместе с таранной костью и частью пяточной кости. Распил сохранённой части пяточной кости прикладывают к культе большеберцовой кости после спиливания нижних эпиметафизов голени. Преимущество операции: формирование хорошей культи с опорой на пяточный бугор без заметного укорочения длины конечности, т.е. отсутствие необходимости протезирования. Недостаток операции: возможность некротизации пяточного бугра с покрывающими его мягкими тканями в результате перерезки пяточных сосудов
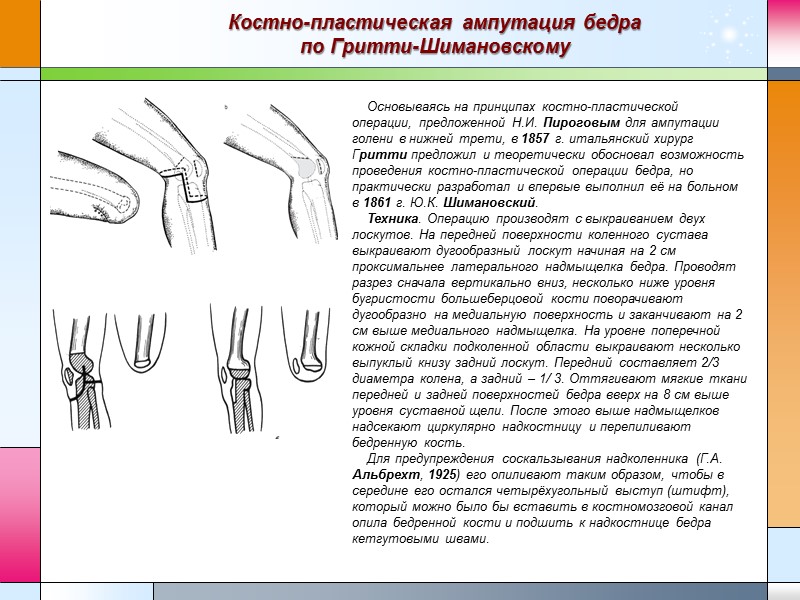
 Костно-пластическая ампутация бедра по Гритти-Шимановскому Основываясь на принципах костно-пластической операции, предложенной Н.И. Пироговым для ампутации голени в нижней трети, в 1857 г. итальянский хирург Гpummu предложил и теоретически обосновал возможность проведения костно-пластической операции бедра, но практически разработал и впервые выполнил её на больном в 1861 г. Ю.К. Шимановский. Техника. Операцию производят с выкраиванием двух лоскутов. На передней поверхности коленного сустава выкраивают дугообразный лоскут начиная на 2 см проксимальнее латерального надмыщелка бедра. Проводят разрез сначала вертикально вниз, несколько ниже уровня бугристости большеберцовой кости поворачивают дугообразно на медиальную поверхность и заканчивают на 2 см выше медиального надмыщелка. На уровне поперечной кожной складки подколенной области выкраивают несколько выпуклый книзу задний лоскут. Передний составляет 2/3 диаметра колена, а задний – 1/ 3. Оттягивают мягкие ткани передней и задней поверхностей бедра вверх на 8 см выше уровня суставной щели. После этого выше надмыщелков надсекают циркулярно надкостницу и перепиливают бедренную кость. Для предупреждения соскальзывания надколенника (Г.А. Альбрехт, 1925) его опиливают таким образом, чтобы в середине его остался четырёхугольный выступ (штифт), который можно было бы вставить в костномозговой канал опила бедренной кости и подшить к надкостнице бедра кетгутовыми швами.
Костно-пластическая ампутация бедра по Гритти-Шимановскому Основываясь на принципах костно-пластической операции, предложенной Н.И. Пироговым для ампутации голени в нижней трети, в 1857 г. итальянский хирург Гpummu предложил и теоретически обосновал возможность проведения костно-пластической операции бедра, но практически разработал и впервые выполнил её на больном в 1861 г. Ю.К. Шимановский. Техника. Операцию производят с выкраиванием двух лоскутов. На передней поверхности коленного сустава выкраивают дугообразный лоскут начиная на 2 см проксимальнее латерального надмыщелка бедра. Проводят разрез сначала вертикально вниз, несколько ниже уровня бугристости большеберцовой кости поворачивают дугообразно на медиальную поверхность и заканчивают на 2 см выше медиального надмыщелка. На уровне поперечной кожной складки подколенной области выкраивают несколько выпуклый книзу задний лоскут. Передний составляет 2/3 диаметра колена, а задний – 1/ 3. Оттягивают мягкие ткани передней и задней поверхностей бедра вверх на 8 см выше уровня суставной щели. После этого выше надмыщелков надсекают циркулярно надкостницу и перепиливают бедренную кость. Для предупреждения соскальзывания надколенника (Г.А. Альбрехт, 1925) его опиливают таким образом, чтобы в середине его остался четырёхугольный выступ (штифт), который можно было бы вставить в костномозговой канал опила бедренной кости и подшить к надкостнице бедра кетгутовыми швами.
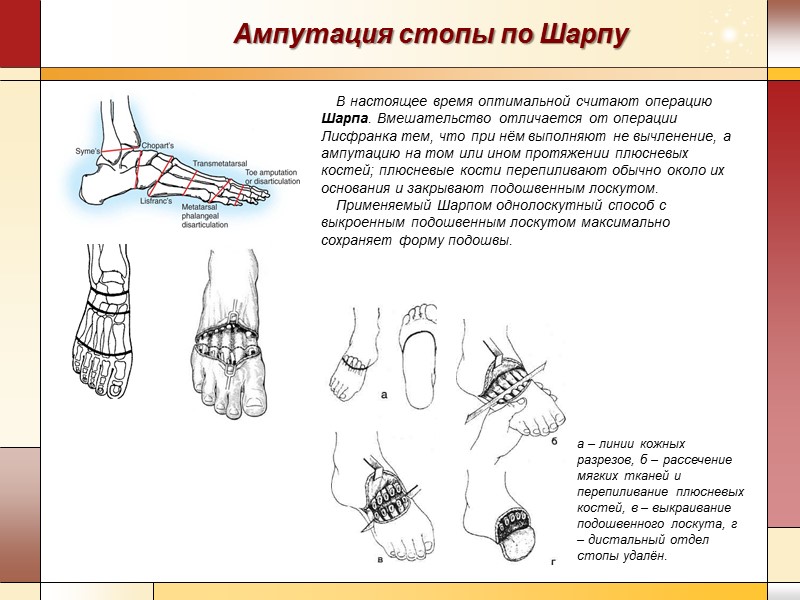
 Ампутация стопы по Шарпу В настоящее время оптимальной считают операцию Шарпа. Вмешательство отличается от операции Лисфранка тем, что при нём выполняют не вычленение, а ампутацию на том или ином протяжении плюсневых костей; плюсневые кости перепиливают обычно около их основания и закрывают подошвенным лоскутом. Применяемый Шарпом однолоскутный способ с выкроенным подошвенным лоскутом максимально сохраняет форму подошвы. а – линии кожных разрезов, б – рассечение мягких тканей и перепиливание плюсневых костей, в – выкраивание подошвенного лоскута, г – дистальный отдел стопы удалён.
Ампутация стопы по Шарпу В настоящее время оптимальной считают операцию Шарпа. Вмешательство отличается от операции Лисфранка тем, что при нём выполняют не вычленение, а ампутацию на том или ином протяжении плюсневых костей; плюсневые кости перепиливают обычно около их основания и закрывают подошвенным лоскутом. Применяемый Шарпом однолоскутный способ с выкроенным подошвенным лоскутом максимально сохраняет форму подошвы. а – линии кожных разрезов, б – рассечение мягких тканей и перепиливание плюсневых костей, в – выкраивание подошвенного лоскута, г – дистальный отдел стопы удалён.
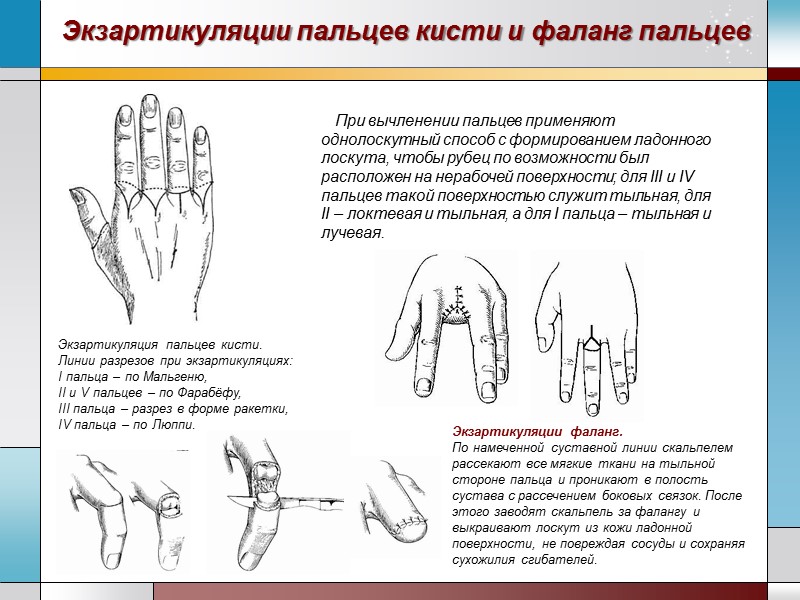
 Экзартикуляции пальцев кисти и фаланг пальцев При вычленении пальцев применяют однолоскутный способ с формированием ладонного лоскута, чтобы рубец по возможности был расположен на нерабочей поверхности; для III и IV пальцев такой поверхностью служит тыльная, для II – локтевая и тыльная, а для I пальца – тыльная и лучевая. Экзартикуляция пальцев кисти. Линии разрезов при экзартикуляциях: I пальца – по Мальгеню, II и V пальцев – по Фарабёфу, III пальца – разрез в форме ракетки, IV пальца – по Люппи. Экзартикуляции фаланг. По намеченной суставной линии скальпелем рассекают все мягкие ткани на тыльной стороне пальца и проникают в полость сустава с рассечением боковых связок. После этого заводят скальпель за фалангу и выкраивают лоскут из кожи ладонной поверхности, не повреждая сосуды и сохраняя сухожилия сгибателей.
Экзартикуляции пальцев кисти и фаланг пальцев При вычленении пальцев применяют однолоскутный способ с формированием ладонного лоскута, чтобы рубец по возможности был расположен на нерабочей поверхности; для III и IV пальцев такой поверхностью служит тыльная, для II – локтевая и тыльная, а для I пальца – тыльная и лучевая. Экзартикуляция пальцев кисти. Линии разрезов при экзартикуляциях: I пальца – по Мальгеню, II и V пальцев – по Фарабёфу, III пальца – разрез в форме ракетки, IV пальца – по Люппи. Экзартикуляции фаланг. По намеченной суставной линии скальпелем рассекают все мягкие ткани на тыльной стороне пальца и проникают в полость сустава с рассечением боковых связок. После этого заводят скальпель за фалангу и выкраивают лоскут из кожи ладонной поверхности, не повреждая сосуды и сохраняя сухожилия сгибателей.
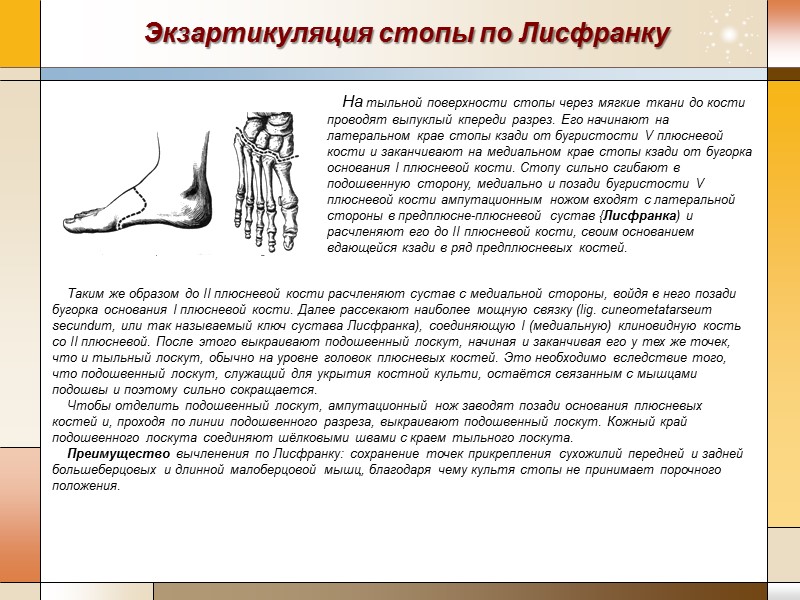
 Экзартикуляция стопы по Лисфранку На тыльной поверхности стопы через мягкие ткани до кости проводят выпуклый кпереди разрез. Его начинают на латеральном крае стопы кзади от бугристости V плюсневой кости и заканчивают на медиальном крае стопы кзади от бугорка основания I плюсневой кости. Стопу сильно сгибают в подошвенную сторону, медиально и позади бугристости V плюсневой кости ампутационным ножом входят с латеральной стороны в предплюсне-плюсневой сустав {Лисфранка) и расчленяют его до II плюсневой кости, своим основанием вдающейся кзади в ряд предплюсневых костей. Таким же образом до II плюсневой кости расчленяют сустав с медиальной стороны, войдя в него позади бугорка основания I плюсневой кости. Далее рассекают наиболее мощную связку (lig. cuneometatarseum secundum, или так называемый ключ сустава Лисфранка), соединяющую I (медиальную) клиновидную кость со II плюсневой. После этого выкраивают подошвенный лоскут, начиная и заканчивая его у тех же точек, что и тыльный лоскут, обычно на уровне головок плюсневых костей. Это необходимо вследствие того, что подошвенный лоскут, служащий для укрытия костной культи, остаётся связанным с мышцами подошвы и поэтому сильно сокращается. Чтобы отделить подошвенный лоскут, ампутационный нож заводят позади основания плюсневых костей и, проходя по линии подошвенного разреза, выкраивают подошвенный лоскут. Кожный край подошвенного лоскута соединяют шёлковыми швами с краем тыльного лоскута. Преимущество вычленения по Лисфранку: сохранение точек прикрепления сухожилий передней и задней большеберцовых и длинной малоберцовой мышц, благодаря чему культя стопы не принимает порочного положения.
Экзартикуляция стопы по Лисфранку На тыльной поверхности стопы через мягкие ткани до кости проводят выпуклый кпереди разрез. Его начинают на латеральном крае стопы кзади от бугристости V плюсневой кости и заканчивают на медиальном крае стопы кзади от бугорка основания I плюсневой кости. Стопу сильно сгибают в подошвенную сторону, медиально и позади бугристости V плюсневой кости ампутационным ножом входят с латеральной стороны в предплюсне-плюсневой сустав {Лисфранка) и расчленяют его до II плюсневой кости, своим основанием вдающейся кзади в ряд предплюсневых костей. Таким же образом до II плюсневой кости расчленяют сустав с медиальной стороны, войдя в него позади бугорка основания I плюсневой кости. Далее рассекают наиболее мощную связку (lig. cuneometatarseum secundum, или так называемый ключ сустава Лисфранка), соединяющую I (медиальную) клиновидную кость со II плюсневой. После этого выкраивают подошвенный лоскут, начиная и заканчивая его у тех же точек, что и тыльный лоскут, обычно на уровне головок плюсневых костей. Это необходимо вследствие того, что подошвенный лоскут, служащий для укрытия костной культи, остаётся связанным с мышцами подошвы и поэтому сильно сокращается. Чтобы отделить подошвенный лоскут, ампутационный нож заводят позади основания плюсневых костей и, проходя по линии подошвенного разреза, выкраивают подошвенный лоскут. Кожный край подошвенного лоскута соединяют шёлковыми швами с краем тыльного лоскута. Преимущество вычленения по Лисфранку: сохранение точек прикрепления сухожилий передней и задней большеберцовых и длинной малоберцовой мышц, благодаря чему культя стопы не принимает порочного положения.
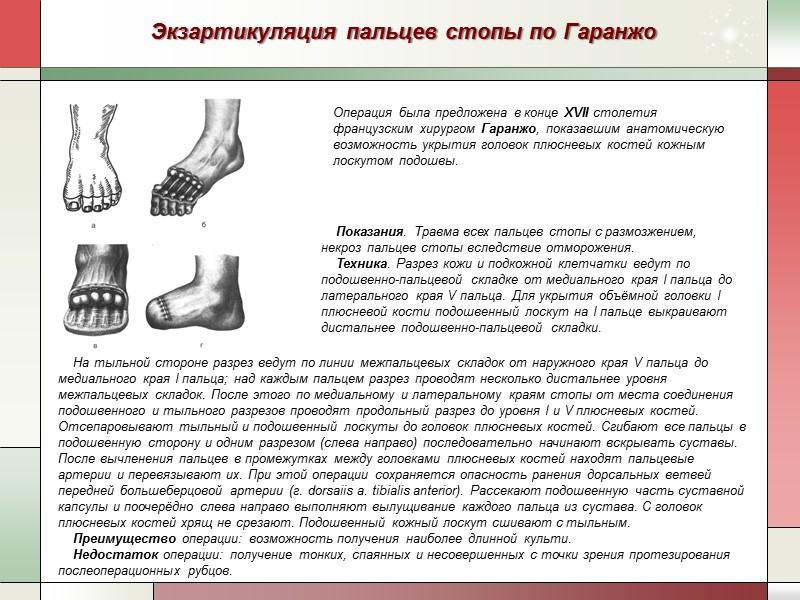
 Экзартикуляция пальцев стопы по Гаранжо Операция была предложена в конце XVII столетия французским хирургом Гаранжо, показавшим анатомическую возможность укрытия головок плюсневых костей кожным лоскутом подошвы. Показания. Травма всех пальцев стопы с размозжением, некроз пальцев стопы вследствие отморожения. Техника. Разрез кожи и подкожной клетчатки ведут по подошвенно-пальцевой складке от медиального края I пальца до латерального края V пальца. Для укрытия объёмной головки I плюсневой кости подошвенный лоскут на I пальце выкраивают дистальнее подошвенно-пальцевой складки. На тыльной стороне разрез ведут по линии межпальцевых складок от наружного края V пальца до медиального края I пальца; над каждым пальцем разрез проводят несколько дистальнее уровня межпальцевых складок. После этого по медиальному и латеральному краям стопы от места соединения подошвенного и тыльного разрезов проводят продольный разрез до уровня I и V плюсневых костей. Отсепаровывают тыльный и подошвенный лоскуты до головок плюсневых костей. Сгибают все пальцы в подошвенную сторону и одним разрезом (слева направо) последовательно начинают вскрывать суставы. После вычленения пальцев в промежутках между головками плюсневых костей находят пальцевые артерии и перевязывают их. При этой операции сохраняется опасность ранения дорсальных ветвей передней большеберцовой артерии (г. dorsaiis a. tibialis anterior). Рассекают подошвенную часть суставной капсулы и поочерёдно слева направо выполняют вылущивание каждого пальца из сустава. С головок плюсневых костей хрящ не срезают. Подошвенный кожный лоскут сшивают с тыльным. Преимущество операции: возможность получения наиболее длинной культи. Недостаток операции: получение тонких, спаянных и несовершенных с точки зрения протезирования послеоперационных рубцов.
Экзартикуляция пальцев стопы по Гаранжо Операция была предложена в конце XVII столетия французским хирургом Гаранжо, показавшим анатомическую возможность укрытия головок плюсневых костей кожным лоскутом подошвы. Показания. Травма всех пальцев стопы с размозжением, некроз пальцев стопы вследствие отморожения. Техника. Разрез кожи и подкожной клетчатки ведут по подошвенно-пальцевой складке от медиального края I пальца до латерального края V пальца. Для укрытия объёмной головки I плюсневой кости подошвенный лоскут на I пальце выкраивают дистальнее подошвенно-пальцевой складки. На тыльной стороне разрез ведут по линии межпальцевых складок от наружного края V пальца до медиального края I пальца; над каждым пальцем разрез проводят несколько дистальнее уровня межпальцевых складок. После этого по медиальному и латеральному краям стопы от места соединения подошвенного и тыльного разрезов проводят продольный разрез до уровня I и V плюсневых костей. Отсепаровывают тыльный и подошвенный лоскуты до головок плюсневых костей. Сгибают все пальцы в подошвенную сторону и одним разрезом (слева направо) последовательно начинают вскрывать суставы. После вычленения пальцев в промежутках между головками плюсневых костей находят пальцевые артерии и перевязывают их. При этой операции сохраняется опасность ранения дорсальных ветвей передней большеберцовой артерии (г. dorsaiis a. tibialis anterior). Рассекают подошвенную часть суставной капсулы и поочерёдно слева направо выполняют вылущивание каждого пальца из сустава. С головок плюсневых костей хрящ не срезают. Подошвенный кожный лоскут сшивают с тыльным. Преимущество операции: возможность получения наиболее длинной культи. Недостаток операции: получение тонких, спаянных и несовершенных с точки зрения протезирования послеоперационных рубцов.
 При определении уровня ампутации пользуются ампутационными схемами, вследствие чего усечения производятся выше, чем это необходимо. Применяются круговой или гильотинный способы ампутации вместо лоскутного при диафизарных ампутациях голени и бедра. При ампутациях на стопе и кисти стремятся выкроить подошвенный или соответственно ладонный лоскут для закрытия раны, что ведет к значительному укорочению рычага и резкому снижению функции оставшегося сегмента конечности. Кожа и мышцы пересекаются без учета сократимости их, что приводит к выстоянию кости и образованию конусной культи. Кости отпиливаются на одном уровне с пересеченными мягкими тканями. Малоберцовая кость перепиливается дистальнее большеберцовой или удаляется при ампутациях, реампутациях и реконструктивных операциях без особых показаний. Гребень большеберцовой кости не сбивается, не сглаживаются неровности спилов костей. Недостаточно или вообще не укорачиваются крупные и кожные нервы. Для лигирования сосудов применяются шелковые, а не кетгутовые лигатуры (лигатурные свищи). Вместе с бедренной артерией лигируется внутренний кожный нерв бедра. Мышцы сшиваются над опилом костей. Небрежно сшивается кожа. По боковым поверхностям культи оставляется избыток кожи. Допускается натяжение кожи (краевые некрозы). Не применяются отсроченные швы и вытяжение кожи. Не проводятся меры профилактики контрактур, особенно коленного и тазобедренного суставов. Производят ранние реампутации при наличии значительной инфильтрации тканей или обширных ран, что приводит к резкому укорочению сегмента конечности. Наиболее частые ошибки при ампутациях
При определении уровня ампутации пользуются ампутационными схемами, вследствие чего усечения производятся выше, чем это необходимо. Применяются круговой или гильотинный способы ампутации вместо лоскутного при диафизарных ампутациях голени и бедра. При ампутациях на стопе и кисти стремятся выкроить подошвенный или соответственно ладонный лоскут для закрытия раны, что ведет к значительному укорочению рычага и резкому снижению функции оставшегося сегмента конечности. Кожа и мышцы пересекаются без учета сократимости их, что приводит к выстоянию кости и образованию конусной культи. Кости отпиливаются на одном уровне с пересеченными мягкими тканями. Малоберцовая кость перепиливается дистальнее большеберцовой или удаляется при ампутациях, реампутациях и реконструктивных операциях без особых показаний. Гребень большеберцовой кости не сбивается, не сглаживаются неровности спилов костей. Недостаточно или вообще не укорачиваются крупные и кожные нервы. Для лигирования сосудов применяются шелковые, а не кетгутовые лигатуры (лигатурные свищи). Вместе с бедренной артерией лигируется внутренний кожный нерв бедра. Мышцы сшиваются над опилом костей. Небрежно сшивается кожа. По боковым поверхностям культи оставляется избыток кожи. Допускается натяжение кожи (краевые некрозы). Не применяются отсроченные швы и вытяжение кожи. Не проводятся меры профилактики контрактур, особенно коленного и тазобедренного суставов. Производят ранние реампутации при наличии значительной инфильтрации тканей или обширных ран, что приводит к резкому укорочению сегмента конечности. Наиболее частые ошибки при ампутациях
 Протезирование Реплантация – приживление конечностей или их частей после травматических ампутаций с использованием микрохирургической техники. Ишемия ампутированной конечности может длится от 6 до 10 часов при условии правильного хранения оторванного органа до операции. Наилучшим способом сохранения травмированной конечности является охлаждение (поверхностное или с помощью перфузии охлажденных растворов через сосуды конечности) Этапы реплантации: 1. Фиксация костных отломков внутрикостными штифтами или пластинами до их полной неподвижности 2. Восстановление проходимости артерий и вен (обычно на одну артерию восстанавливают проходимость двух вен) 3. Восстановление сухожилий и нервов (может быть отсрочено на несколько недель). Реплантация
Протезирование Реплантация – приживление конечностей или их частей после травматических ампутаций с использованием микрохирургической техники. Ишемия ампутированной конечности может длится от 6 до 10 часов при условии правильного хранения оторванного органа до операции. Наилучшим способом сохранения травмированной конечности является охлаждение (поверхностное или с помощью перфузии охлажденных растворов через сосуды конечности) Этапы реплантации: 1. Фиксация костных отломков внутрикостными штифтами или пластинами до их полной неподвижности 2. Восстановление проходимости артерий и вен (обычно на одну артерию восстанавливают проходимость двух вен) 3. Восстановление сухожилий и нервов (может быть отсрочено на несколько недель). Реплантация
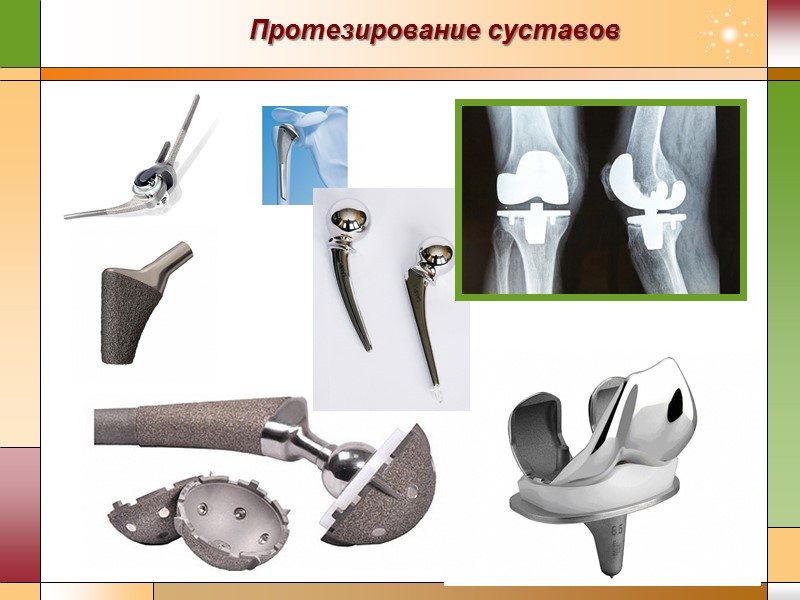
 Операции на суставах Пункция; Артротомия; Резекция; Артропластика; Эндопротезирование; Артродез; Артрориз. Показания к пункции сустава: Воспалительные и дегенеративные заболевания суставов (артриты, артрозы), сопровождающиеся болевым синдромом, припухлостью, скоплением патологического содержимого в полости сустава; Травматические повреждения суставов с последующим гемартрозом (наличии крови в суставе); Опухоли суставов (пункционная биопсия); Инфекционные заболевания с поражением суставов (пункция сустава при туберкулезе и др.); Необходимость введения в полость сустава обезболивающих средств, антибиотиков, кортикостероидов, хондропротекторов, препаратов гиалуроновой кислоты. Для выполнения пункции сустава необходимо знать: точки вкола иглы и направление ее продвижения; признаки прокола суставной капсулы (симптом «провала» – утрата сопротивления при продвижении иглы (игла может упереться в суставной хрящ, что нежелательно); выделение жидкости из суставной полости через иглу, легкое поступление жидкости (газа), вводимых в сустав). Основные моменты пункции сустава Перед пункцией кожу в области прокола необходимо пальцем сместить в сторону (для образования непрямолинейного раневого канала). Количество вводимой в полость сустава жидкости не должно превышать количества выводимой. После пункции место прокола необходимо заклеить пластырем, а данный сустав иммобилизировать лангетой на несколько суток. Операции на суставах необходимо выполнять с учетом их анатомо-физиологических особенностей, легкой восприимчивости к инфекции и используя оперативные доступы, щадящие околосуставные образования и связочный аппарат. Пункция сустава – прокол суставной капсулы, выполняемый с диагностической (определение наличия крови, гноя, введение газов) или лечебной (удаление патологических жидкостей, введение лекарств) целями.
Операции на суставах Пункция; Артротомия; Резекция; Артропластика; Эндопротезирование; Артродез; Артрориз. Показания к пункции сустава: Воспалительные и дегенеративные заболевания суставов (артриты, артрозы), сопровождающиеся болевым синдромом, припухлостью, скоплением патологического содержимого в полости сустава; Травматические повреждения суставов с последующим гемартрозом (наличии крови в суставе); Опухоли суставов (пункционная биопсия); Инфекционные заболевания с поражением суставов (пункция сустава при туберкулезе и др.); Необходимость введения в полость сустава обезболивающих средств, антибиотиков, кортикостероидов, хондропротекторов, препаратов гиалуроновой кислоты. Для выполнения пункции сустава необходимо знать: точки вкола иглы и направление ее продвижения; признаки прокола суставной капсулы (симптом «провала» – утрата сопротивления при продвижении иглы (игла может упереться в суставной хрящ, что нежелательно); выделение жидкости из суставной полости через иглу, легкое поступление жидкости (газа), вводимых в сустав). Основные моменты пункции сустава Перед пункцией кожу в области прокола необходимо пальцем сместить в сторону (для образования непрямолинейного раневого канала). Количество вводимой в полость сустава жидкости не должно превышать количества выводимой. После пункции место прокола необходимо заклеить пластырем, а данный сустав иммобилизировать лангетой на несколько суток. Операции на суставах необходимо выполнять с учетом их анатомо-физиологических особенностей, легкой восприимчивости к инфекции и используя оперативные доступы, щадящие околосуставные образования и связочный аппарат. Пункция сустава – прокол суставной капсулы, выполняемый с диагностической (определение наличия крови, гноя, введение газов) или лечебной (удаление патологических жидкостей, введение лекарств) целями.
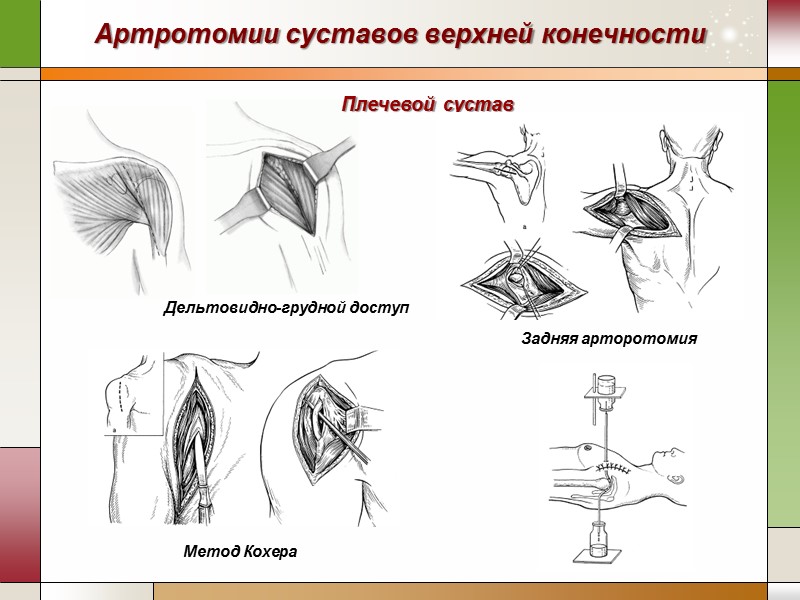
 Пункция суставов верхней конечности Плечевой сустав Пункция сустава спереди. Положение больного: на спине, конечность на стороне пункции согнута в локтевом суставе, приведена и ротирована кнаружи. Доступ: вкол иглы производят спереди назад, между малым бугорком плечевой кости и клювовидным отростком лопатки. Пункция сустава сзади. Положение больного: на животе или сидя. Доступ: ниже заднего края акромиона пальпаторно определяют ямку между надостной мышцей и задним краем дельтовидной мышцы. Вкол иглы производят в дно указанной ямки, дальнейшее продвижение иглы осуществляют в направлении клювовидного отростка. Пункция сустава сбоку. Положение больного: на боку, конечность на стороне пункции вытянута вдоль туловища. Доступ: вкол иглы производят в точке, расположенной на середине расстояния между концом акромиона и большим бугорком плечевой кости.
Пункция суставов верхней конечности Плечевой сустав Пункция сустава спереди. Положение больного: на спине, конечность на стороне пункции согнута в локтевом суставе, приведена и ротирована кнаружи. Доступ: вкол иглы производят спереди назад, между малым бугорком плечевой кости и клювовидным отростком лопатки. Пункция сустава сзади. Положение больного: на животе или сидя. Доступ: ниже заднего края акромиона пальпаторно определяют ямку между надостной мышцей и задним краем дельтовидной мышцы. Вкол иглы производят в дно указанной ямки, дальнейшее продвижение иглы осуществляют в направлении клювовидного отростка. Пункция сустава сбоку. Положение больного: на боку, конечность на стороне пункции вытянута вдоль туловища. Доступ: вкол иглы производят в точке, расположенной на середине расстояния между концом акромиона и большим бугорком плечевой кости.
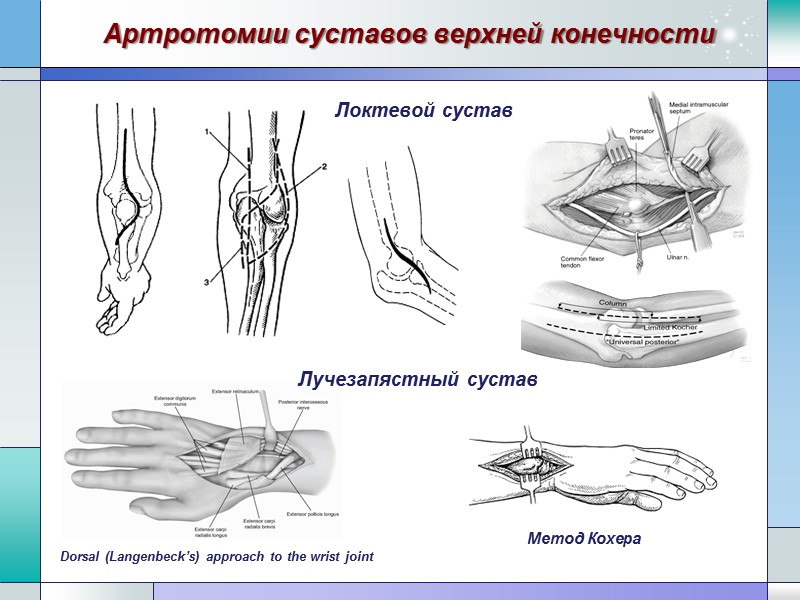
 Пункция суставов верхней конечности Локтевой сустав Пункция сустава снаружи. Положение больного: сидя, конечность на стороне пункции согнута в локтевом суставе под углом 90°. Доступ: вкол иглы производят между наружным надмыщелком плечевой кости и наружным краем локтевого отростка. Пункция сустава сзади. Положение больного: сидя, конечность на стороне пункции согнута в локтевом суставе под углом 135°. Доступ: вкол иглы производят над верхушкой локтевого отростка локтевой кости.
Пункция суставов верхней конечности Локтевой сустав Пункция сустава снаружи. Положение больного: сидя, конечность на стороне пункции согнута в локтевом суставе под углом 90°. Доступ: вкол иглы производят между наружным надмыщелком плечевой кости и наружным краем локтевого отростка. Пункция сустава сзади. Положение больного: сидя, конечность на стороне пункции согнута в локтевом суставе под углом 135°. Доступ: вкол иглы производят над верхушкой локтевого отростка локтевой кости.
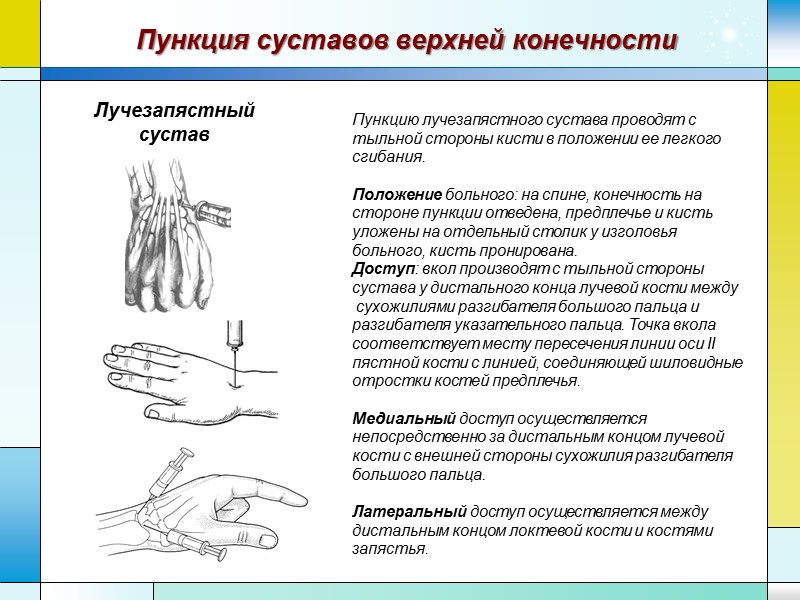
 Пункция суставов верхней конечности Лучезапястный сустав Пункцию лучезапястного сустава проводят с тыльной стороны кисти в положении ее легкого сгибания. Положение больного: на спине, конечность на стороне пункции отведена, предплечье и кисть уложены на отдельный столик у изголовья больного, кисть пронирована. Доступ: вкол производят с тыльной стороны сустава у дистального конца лучевой кости между сухожилиями разгибателя большого пальца и разгибателя указательного пальца. Точка вкола соответствует месту пересечения линии оси II пястной кости с линией, соединяющей шиловидные отростки костей предплечья. Медиальный доступ осуществляется непосредственно за дистальным концом лучевой кости с внешней стороны сухожилия разгибателя большого пальца. Латеральный доступ осуществляется между дистальным концом локтевой кости и костями запястья.
Пункция суставов верхней конечности Лучезапястный сустав Пункцию лучезапястного сустава проводят с тыльной стороны кисти в положении ее легкого сгибания. Положение больного: на спине, конечность на стороне пункции отведена, предплечье и кисть уложены на отдельный столик у изголовья больного, кисть пронирована. Доступ: вкол производят с тыльной стороны сустава у дистального конца лучевой кости между сухожилиями разгибателя большого пальца и разгибателя указательного пальца. Точка вкола соответствует месту пересечения линии оси II пястной кости с линией, соединяющей шиловидные отростки костей предплечья. Медиальный доступ осуществляется непосредственно за дистальным концом лучевой кости с внешней стороны сухожилия разгибателя большого пальца. Латеральный доступ осуществляется между дистальным концом локтевой кости и костями запястья.
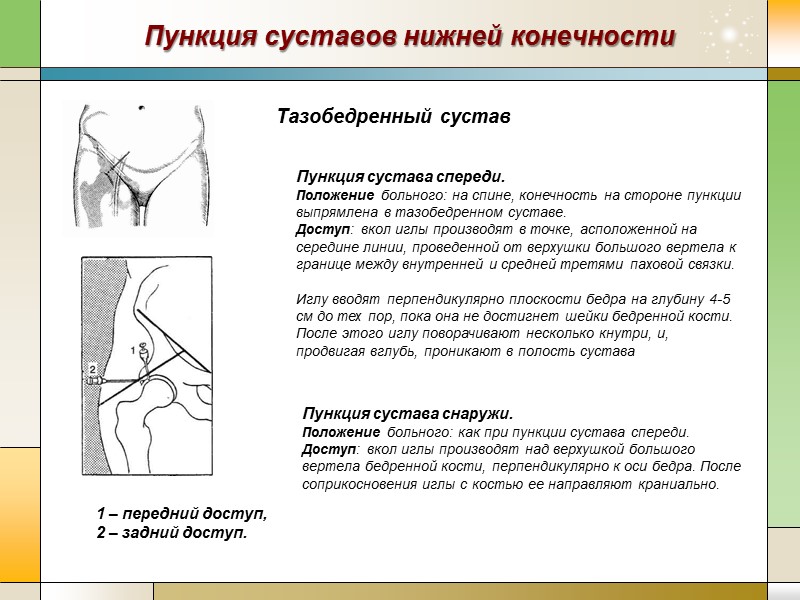
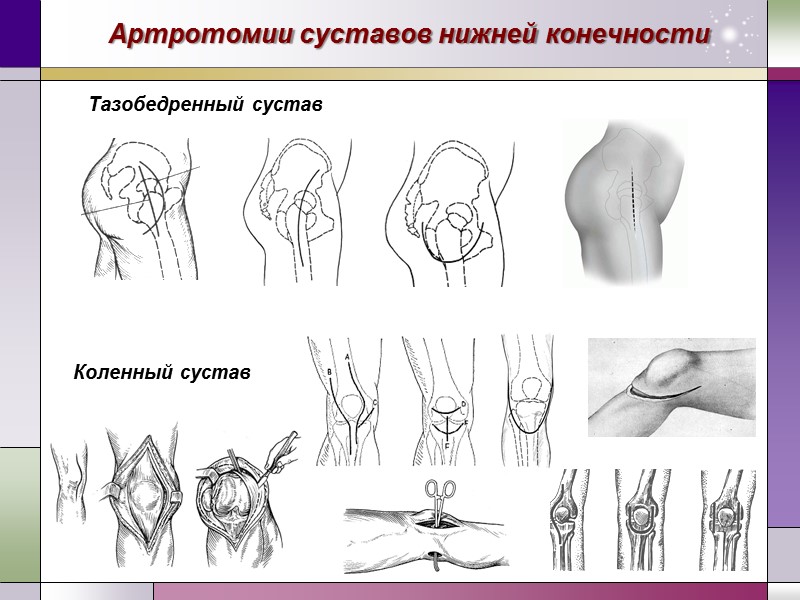
 Пункция суставов нижней конечности Тазобедренный сустав Пункция сустава спереди. Положение больного: на спине, конечность на стороне пункции выпрямлена в тазобедренном суставе. Доступ: вкол иглы производят в точке, асположенной на середине линии, проведенной от верхушки большого вертела к границе между внутренней и средней третями паховой связки. Иглу вводят перпендикулярно плоскости бедра на глубину 4-5 см до тех пор, пока она не достигнет шейки бедренной кости. После этого иглу поворачивают несколько кнутри, и, продвигая вглубь, проникают в полость сустава 1 – передний доступ, 2 – задний доступ. Пункция сустава снаружи. Положение больного: как при пункции сустава спереди. Доступ: вкол иглы производят над верхушкой большого вертела бедренной кости, перпендикулярно к оси бедра. После соприкосновения иглы с костью ее направляют краниально.
Пункция суставов нижней конечности Тазобедренный сустав Пункция сустава спереди. Положение больного: на спине, конечность на стороне пункции выпрямлена в тазобедренном суставе. Доступ: вкол иглы производят в точке, асположенной на середине линии, проведенной от верхушки большого вертела к границе между внутренней и средней третями паховой связки. Иглу вводят перпендикулярно плоскости бедра на глубину 4-5 см до тех пор, пока она не достигнет шейки бедренной кости. После этого иглу поворачивают несколько кнутри, и, продвигая вглубь, проникают в полость сустава 1 – передний доступ, 2 – задний доступ. Пункция сустава снаружи. Положение больного: как при пункции сустава спереди. Доступ: вкол иглы производят над верхушкой большого вертела бедренной кости, перпендикулярно к оси бедра. После соприкосновения иглы с костью ее направляют краниально.
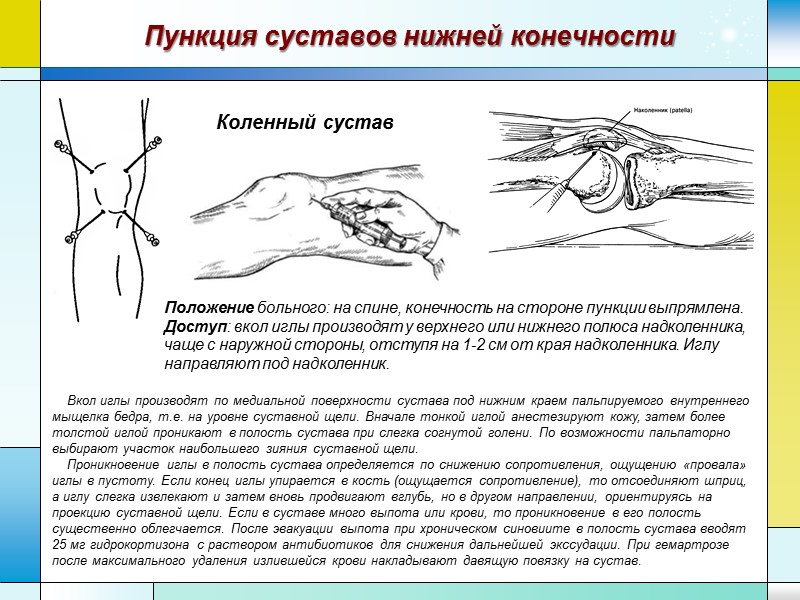
 Пункция суставов нижней конечности Коленный сустав Положение больного: на спине, конечность на стороне пункции выпрямлена. Доступ: вкол иглы производят у верхнего или нижнего полюса надколенника, чаще с наружной стороны, отступя на 1-2 см от края надколенника. Иглу направляют под надколенник. Вкол иглы производят по медиальной поверхности сустава под нижним краем пальпируемого внутреннего мыщелка бедра, т.е. на уровне суставной щели. Вначале тонкой иглой анестезируют кожу, затем более толстой иглой проникают в полость сустава при слегка согнутой голени. По возможности пальпаторно выбирают участок наибольшего зияния суставной щели. Проникновение иглы в полость сустава определяется по снижению сопротивления, ощущению «провала» иглы в пустоту. Если конец иглы упирается в кость (ощущается сопротивление), то отсоединяют шприц, а иглу слегка извлекают и затем вновь продвигают вглубь, но в другом направлении, ориентируясь на проекцию суставной щели. Если в суставе много выпота или крови, то проникновение в его полость существенно облегчается. После эвакуации выпота при хроническом синовиите в полость сустава вводят 25 мг гидрокортизона с раствором антибиотиков для снижения дальнейшей экссудации. При гемартрозе после максимального удаления излившейся крови накладывают давящую повязку на сустав.
Пункция суставов нижней конечности Коленный сустав Положение больного: на спине, конечность на стороне пункции выпрямлена. Доступ: вкол иглы производят у верхнего или нижнего полюса надколенника, чаще с наружной стороны, отступя на 1-2 см от края надколенника. Иглу направляют под надколенник. Вкол иглы производят по медиальной поверхности сустава под нижним краем пальпируемого внутреннего мыщелка бедра, т.е. на уровне суставной щели. Вначале тонкой иглой анестезируют кожу, затем более толстой иглой проникают в полость сустава при слегка согнутой голени. По возможности пальпаторно выбирают участок наибольшего зияния суставной щели. Проникновение иглы в полость сустава определяется по снижению сопротивления, ощущению «провала» иглы в пустоту. Если конец иглы упирается в кость (ощущается сопротивление), то отсоединяют шприц, а иглу слегка извлекают и затем вновь продвигают вглубь, но в другом направлении, ориентируясь на проекцию суставной щели. Если в суставе много выпота или крови, то проникновение в его полость существенно облегчается. После эвакуации выпота при хроническом синовиите в полость сустава вводят 25 мг гидрокортизона с раствором антибиотиков для снижения дальнейшей экссудации. При гемартрозе после максимального удаления излившейся крови накладывают давящую повязку на сустав.
 Пункция суставов нижней конечности Голеностопный сустав Пункция сустава спереди. Положение больного : на спине, конечность на стороне пункции выпрямлена, стопе придают положение легкого подошвенного сгибания. Доступ: вкол иглы производят у наружной лодыжки – на 2 см выше ее верхушки и на 1 см кнутри от нее; у внутренней – на 2 см кнутри от ее медиального края и на 1 см выше ее верхушки. Пункция сустава сзади. Положение больного : на боку, конечность на стороне пункции выпрямлена, стопа лежит на своей внутренней стороне. Доступ: вкол иглы производят между наружным краем пяточного сухожилия и сухожилиями малоберцовых мышц. Доступ к мелким суставам кистей и стоп осуществляется с тыльной поверхности, непосредственно под сухожилием разгибателей пальцев, с латеральной либо медиальной стороны пальца. Поскольку эти суставы содержат небольшой объем жидкости, после аспирации следует промывать шприц физиологическим раствором - это позволит полностью собрать аспират для последующего анализа на кристаллы.
Пункция суставов нижней конечности Голеностопный сустав Пункция сустава спереди. Положение больного : на спине, конечность на стороне пункции выпрямлена, стопе придают положение легкого подошвенного сгибания. Доступ: вкол иглы производят у наружной лодыжки – на 2 см выше ее верхушки и на 1 см кнутри от нее; у внутренней – на 2 см кнутри от ее медиального края и на 1 см выше ее верхушки. Пункция сустава сзади. Положение больного : на боку, конечность на стороне пункции выпрямлена, стопа лежит на своей внутренней стороне. Доступ: вкол иглы производят между наружным краем пяточного сухожилия и сухожилиями малоберцовых мышц. Доступ к мелким суставам кистей и стоп осуществляется с тыльной поверхности, непосредственно под сухожилием разгибателей пальцев, с латеральной либо медиальной стороны пальца. Поскольку эти суставы содержат небольшой объем жидкости, после аспирации следует промывать шприц физиологическим раствором - это позволит полностью собрать аспират для последующего анализа на кристаллы.
 Артротомия – вскрытие полости сустава. Выполняется с целью дренирования полости сустава при гнойно-воспалительных заболеваниях или как оперативный доступ при операциях внутри сустава. Артротомии Различают артротомию с целью доступа в полость сустава и артротомию как метод дренирования полости сустава. При оперативных доступах к суставам применяют разрезы, форма и длина которых отличаются большим разнообразием. Величина и место доступа должны обеспечивать широкий обзор пораженных отделов сустава. Мышцы, прикрывающие сустав, разъединяют по ходу их волокон. При необходимости пересечения мышц лучше это делать в пределах сухожилий, у места прикрепления этих мышц к кости; иногда отделяют сухожилие вместе с участком кости. Особую осторожность необходимо соблюдать при вскрытии синовиальной оболочки, чтобы не повредить суставной хрящ. С этой целью суставную капсулу берут в складку, оттягивают ее и рассекают ножницами. Дренажные артротомии применяют в тех случаях, когда консервативная терапия гнойного воспаления сустава пункциями не привела к излечению. Такую артротомию производят по правилам гнойной хирургии: делают не менее двух разрезов – апертуру и контрапертуру. Положение больного на столе – на спине. Обезболивание желательно общее. Техника артротомии заключается в рассечении продольным или дугообразным разрезом мягких тканей и последующем вскрытии фиброзной и синовиальной капсулы сустава. После разведения крючками краев проникающей в сустав раны производится тщательная ревизия всей полости сустава. При выборе доступа к суставу необходимо: а) учитывать локализацию поражения переднего или заднего отделов суставной полости; б) создать хорошие условия оттока гнойной жидкости по возможности без дренажных трубок, ибо последние способствуют разрушению и некрозу суставного хряща; в) учитывать расположение сосудов и нервов, окружающих сустав, и производить разрез возможно дальше от их прохождения. После артротомии, производимой по поводу острого воспалительного процесса в суставе, необходимо рану оставить открытой и дренировать сустав по одному из общепринятых методов.
Артротомия – вскрытие полости сустава. Выполняется с целью дренирования полости сустава при гнойно-воспалительных заболеваниях или как оперативный доступ при операциях внутри сустава. Артротомии Различают артротомию с целью доступа в полость сустава и артротомию как метод дренирования полости сустава. При оперативных доступах к суставам применяют разрезы, форма и длина которых отличаются большим разнообразием. Величина и место доступа должны обеспечивать широкий обзор пораженных отделов сустава. Мышцы, прикрывающие сустав, разъединяют по ходу их волокон. При необходимости пересечения мышц лучше это делать в пределах сухожилий, у места прикрепления этих мышц к кости; иногда отделяют сухожилие вместе с участком кости. Особую осторожность необходимо соблюдать при вскрытии синовиальной оболочки, чтобы не повредить суставной хрящ. С этой целью суставную капсулу берут в складку, оттягивают ее и рассекают ножницами. Дренажные артротомии применяют в тех случаях, когда консервативная терапия гнойного воспаления сустава пункциями не привела к излечению. Такую артротомию производят по правилам гнойной хирургии: делают не менее двух разрезов – апертуру и контрапертуру. Положение больного на столе – на спине. Обезболивание желательно общее. Техника артротомии заключается в рассечении продольным или дугообразным разрезом мягких тканей и последующем вскрытии фиброзной и синовиальной капсулы сустава. После разведения крючками краев проникающей в сустав раны производится тщательная ревизия всей полости сустава. При выборе доступа к суставу необходимо: а) учитывать локализацию поражения переднего или заднего отделов суставной полости; б) создать хорошие условия оттока гнойной жидкости по возможности без дренажных трубок, ибо последние способствуют разрушению и некрозу суставного хряща; в) учитывать расположение сосудов и нервов, окружающих сустав, и производить разрез возможно дальше от их прохождения. После артротомии, производимой по поводу острого воспалительного процесса в суставе, необходимо рану оставить открытой и дренировать сустав по одному из общепринятых методов.
 Артротомии суставов верхней конечности Дельтовидно-грудной доступ Плечевой сустав Задняя арторотомия Метод Кохера
Артротомии суставов верхней конечности Дельтовидно-грудной доступ Плечевой сустав Задняя арторотомия Метод Кохера
 Артротомии суставов верхней конечности Dorsal (Langenbeck’s) approach to the wrist joint Метод Кохера Локтевой сустав Лучезапястный сустав
Артротомии суставов верхней конечности Dorsal (Langenbeck’s) approach to the wrist joint Метод Кохера Локтевой сустав Лучезапястный сустав
 Артротомии суставов нижней конечности Тазобедренный сустав Коленный сустав
Артротомии суставов нижней конечности Тазобедренный сустав Коленный сустав
 Заднемедиальный доступ Передне-срединный доступ Голеностопный сустав Артротомии суставов нижней конечности Заднелатеральный доступ Переднелатеральный доступ
Заднемедиальный доступ Передне-срединный доступ Голеностопный сустав Артротомии суставов нижней конечности Заднелатеральный доступ Переднелатеральный доступ
 Виды резекции - В зависимости от объема удаления суставных поверхностей: экономная – удаляются хрящевые поверхности эпифизов; полная – удаляются суставные концы костей вместе с хрящами и синовиальной оболочкой. - В зависимости от техники выполнения: внутрисуставная (интракапсулярная), при которой вскрывается полость сустава; внесуставная (экстракапсулярная) – удаляют единым блоком вместе с капсулой эпиметафизы обеих костей без вскрытия полости сустава. Резекция сустава выполняется при ранениях, гнойных поражениях, туберкулезе, злокачественных новообразованиях сустава. Резекции суставов После резекции сустава развивается анкилоз. Однако резекция сустава может быть и первым этапом операции артропластики или эндопротезирования. В настоящее время широкое распространение получили металлополимерные протезы различных суставов. Алло- и ксенотрансплантаты суставов используются редко. При резекции сустава должны быть соблюдены следующие основные принципы: 1) простой, но достаточно широкий разрез мягких тканей с возможным сохранением двигательного аппарата; 2) возможное сохранение мышц как на протяжении, так и в местах их прикрепления; 3) тщательное удаление всех пораженных тканей, причем жертвовать суставным концом кости следует не больше, чем это требует распространение процесса; 4) избегать повреждения ростковой зоны кости; при вовлечении в процесс ростковых хрящей в последних подлежат удалению лишь пораженные участки.
Виды резекции - В зависимости от объема удаления суставных поверхностей: экономная – удаляются хрящевые поверхности эпифизов; полная – удаляются суставные концы костей вместе с хрящами и синовиальной оболочкой. - В зависимости от техники выполнения: внутрисуставная (интракапсулярная), при которой вскрывается полость сустава; внесуставная (экстракапсулярная) – удаляют единым блоком вместе с капсулой эпиметафизы обеих костей без вскрытия полости сустава. Резекция сустава выполняется при ранениях, гнойных поражениях, туберкулезе, злокачественных новообразованиях сустава. Резекции суставов После резекции сустава развивается анкилоз. Однако резекция сустава может быть и первым этапом операции артропластики или эндопротезирования. В настоящее время широкое распространение получили металлополимерные протезы различных суставов. Алло- и ксенотрансплантаты суставов используются редко. При резекции сустава должны быть соблюдены следующие основные принципы: 1) простой, но достаточно широкий разрез мягких тканей с возможным сохранением двигательного аппарата; 2) возможное сохранение мышц как на протяжении, так и в местах их прикрепления; 3) тщательное удаление всех пораженных тканей, причем жертвовать суставным концом кости следует не больше, чем это требует распространение процесса; 4) избегать повреждения ростковой зоны кости; при вовлечении в процесс ростковых хрящей в последних подлежат удалению лишь пораженные участки.
 Резекции суставов верхней конечности Метод Лангенбека Плечевой сустав Локтевой сустав
Резекции суставов верхней конечности Метод Лангенбека Плечевой сустав Локтевой сустав
 Резекции суставов нижней конечности Коленный сустав Резекция коленного сустава по Корневу Резекция коленного сустава по Текстору
Резекции суставов нижней конечности Коленный сустав Резекция коленного сустава по Корневу Резекция коленного сустава по Текстору
 Резекции суставов нижней конечности Голеностопный сустав Метод Кёнига Метод Кохера
Резекции суставов нижней конечности Голеностопный сустав Метод Кёнига Метод Кохера
 Способы артродеза: Внутрисуставной – вскрывается полость сустава, резецируются суставные поверхности и соединяются с помощью шурупов, гвоздей с последующей иммобилизацией конечности в функционально выгодном положении. Внесуставной – неподвижность в суставе создается путем параартикулярного введения костного трансплантата или металлических пластинок, скоб. Комбинированный – сочетание внутри- и внесуставного. настоящее время часто применяют компрессионный артродез, когда суставные поверхности фиксируются с помощью компрессионных аппаратов. При параличе отдельной группы мышц на суставах выполняют операцию артрориза – искусственного ограничения амплитуды движения или подвижности в суставе. Для этого создают «ограничитель» движений, в качестве которого используются костные или металлические пластинки. Чаще всего операцию артрориза производят на голеностопном суставе при так называемой «конской стопе». В этом случае костную пластинку размещают между пяточным бугром и большеберцовой костью. Если вместо костных пластинок для ограничения подвижности в суставе применяют сухожилия мышц конечности, такая операция называется тенодезом. Если для этих же целей использовать лавсановые ленты – операция называется лавсанодезом. Артродез – операция создания искусственного анкилоза (неподвижности сустава) в удобном для конечности положении. Показаниями являются патологическая подвижность, разболтанность в суставе, когда он не выполняет опорную функцию.
Способы артродеза: Внутрисуставной – вскрывается полость сустава, резецируются суставные поверхности и соединяются с помощью шурупов, гвоздей с последующей иммобилизацией конечности в функционально выгодном положении. Внесуставной – неподвижность в суставе создается путем параартикулярного введения костного трансплантата или металлических пластинок, скоб. Комбинированный – сочетание внутри- и внесуставного. настоящее время часто применяют компрессионный артродез, когда суставные поверхности фиксируются с помощью компрессионных аппаратов. При параличе отдельной группы мышц на суставах выполняют операцию артрориза – искусственного ограничения амплитуды движения или подвижности в суставе. Для этого создают «ограничитель» движений, в качестве которого используются костные или металлические пластинки. Чаще всего операцию артрориза производят на голеностопном суставе при так называемой «конской стопе». В этом случае костную пластинку размещают между пяточным бугром и большеберцовой костью. Если вместо костных пластинок для ограничения подвижности в суставе применяют сухожилия мышц конечности, такая операция называется тенодезом. Если для этих же целей использовать лавсановые ленты – операция называется лавсанодезом. Артродез – операция создания искусственного анкилоза (неподвижности сустава) в удобном для конечности положении. Показаниями являются патологическая подвижность, разболтанность в суставе, когда он не выполняет опорную функцию.
 Артролиз – операция иссечения фиброзных спаек в полости сустава при контрактуре. Производится при сохраненных суставных поверхностях пораженных костей. Суть операции заключается в том, что после артротомии, иссечения фиброзных спаек и мобилизации сустава возникает возможность незначительных движений в суставе. Показание. Контрактура сустава. Операцию производят при сохранённых суставных поверхностях поражённых костей. Восстановление подвижности сустава состоит из следующих этапов. - Рассечение рубцовых спаек. - Установление суставных концов костей в правильном положении. - Помещение между ними лоскута жировой ткани, предупреждающего образование новых сращений. Артропластика – операция восстановления подвижности в суставе, либо создание условий, препятствующих образованию анкилоза после резекции сустава. С развитием артропротезирования интерес к классической артропластике значительно снизился. Однако в молодом возрасте она иногда является операцией выбора. Этапы артропластики: Артротомия. Разъединение суставных поверхностей, моделирование костных концов по нормальной конфигурации сустава. Укрытие суставных поверхностей фасциальной пластинкой. Иммобилизация конечности. Разработка сустава.
Артролиз – операция иссечения фиброзных спаек в полости сустава при контрактуре. Производится при сохраненных суставных поверхностях пораженных костей. Суть операции заключается в том, что после артротомии, иссечения фиброзных спаек и мобилизации сустава возникает возможность незначительных движений в суставе. Показание. Контрактура сустава. Операцию производят при сохранённых суставных поверхностях поражённых костей. Восстановление подвижности сустава состоит из следующих этапов. - Рассечение рубцовых спаек. - Установление суставных концов костей в правильном положении. - Помещение между ними лоскута жировой ткани, предупреждающего образование новых сращений. Артропластика – операция восстановления подвижности в суставе, либо создание условий, препятствующих образованию анкилоза после резекции сустава. С развитием артропротезирования интерес к классической артропластике значительно снизился. Однако в молодом возрасте она иногда является операцией выбора. Этапы артропластики: Артротомия. Разъединение суставных поверхностей, моделирование костных концов по нормальной конфигурации сустава. Укрытие суставных поверхностей фасциальной пластинкой. Иммобилизация конечности. Разработка сустава.
 Операции на сухожилиях Пластика сухожилия за счет фасции По Киршнеру Удлинение сухожилия 1. Теноррафия; 2. Тенотомия; 3. Тенолиз; 4. Тенодез; 5. Пластические операции. Общие положения наложения сухожильного шва 1. Для хорошего сопоставления поврежденные концы сухожилий выравниваются; 2. В качестве шовного материала желательно использовать мононить или металлическую проволоку. Хорошие результаты дает применение капрона (№ 1, № 2), супрамида или полинеоксида (№ 1, 2/0-6/0); 3. В первую очередь накладывается шов на проксимальный конец сухожилия; 4. Желательно применение микрохирургической техники для тонкой адаптации. Требования к сухожильным швам: 1. Шов должен быть простым и технически выполнимым; 2. Шов не должен существенно нарушать кровоснабжение сухожилий; 3. При наложении шва необходимо обеспечить сохранение гладкой скользящей поверхности сухожилия и ограничиться минимальным применением нитей; 4. Шов должен крепко удерживать концы сухожилий в течение длительного времени и не допускать их разволокнения. Классификация сухожильных швов (по Розову В.И.): 1. Швы с узелками и нитями, расположенными на поверхности сухожилия (п-образный шов Брауна для плоских сухожилий); 2. Внутриствольные швы с узелками и нитями, расположенные на поверхности сухожилия (шов Ланге); 3. Внутриствольные швы с узелками, погруженными между концами сухожилия (шов Кюнео); 4. Другие швы (способ Киршнера – использование фасции для обертывания и соединения сухожилия).
Операции на сухожилиях Пластика сухожилия за счет фасции По Киршнеру Удлинение сухожилия 1. Теноррафия; 2. Тенотомия; 3. Тенолиз; 4. Тенодез; 5. Пластические операции. Общие положения наложения сухожильного шва 1. Для хорошего сопоставления поврежденные концы сухожилий выравниваются; 2. В качестве шовного материала желательно использовать мононить или металлическую проволоку. Хорошие результаты дает применение капрона (№ 1, № 2), супрамида или полинеоксида (№ 1, 2/0-6/0); 3. В первую очередь накладывается шов на проксимальный конец сухожилия; 4. Желательно применение микрохирургической техники для тонкой адаптации. Требования к сухожильным швам: 1. Шов должен быть простым и технически выполнимым; 2. Шов не должен существенно нарушать кровоснабжение сухожилий; 3. При наложении шва необходимо обеспечить сохранение гладкой скользящей поверхности сухожилия и ограничиться минимальным применением нитей; 4. Шов должен крепко удерживать концы сухожилий в течение длительного времени и не допускать их разволокнения. Классификация сухожильных швов (по Розову В.И.): 1. Швы с узелками и нитями, расположенными на поверхности сухожилия (п-образный шов Брауна для плоских сухожилий); 2. Внутриствольные швы с узелками и нитями, расположенные на поверхности сухожилия (шов Ланге); 3. Внутриствольные швы с узелками, погруженными между концами сухожилия (шов Кюнео); 4. Другие швы (способ Киршнера – использование фасции для обертывания и соединения сухожилия).
 Шов сухожилия Шов Ланге в модификации Киршмайера Шов Бюннеля Шов Кюнео Шов Брауна
Шов сухожилия Шов Ланге в модификации Киршмайера Шов Бюннеля Шов Кюнео Шов Брауна
 Протезирование суставов
Протезирование суставов
 Благодарю за внимание!
Благодарю за внимание!

