Стоматологи 3-14.ppt
- Количество слайдов: 109

Лекция 14 Болезни почек. Болезни печени. Болезни ЖКТ. 1

Классификация болезней почек I. Гломерулопатии. II. Тубулопатии. III. Интерстициальный нефрит. IV. Опухоли почек. 2

• I. Гломерулопатии: 1) гломерулонефриты (нефритический синдром) 2) нефротический синдром 3) амилоидоз почек • исход- хроническая почечная недостаточность 3

• III. Интерстициальный нефрит: 1) бактериальный, 2) абактериальный, 3) мочекаменная болезнь, 4) нефросклероз; 5) амилоидоз 6) поликистоз, • исход- ХПН 4
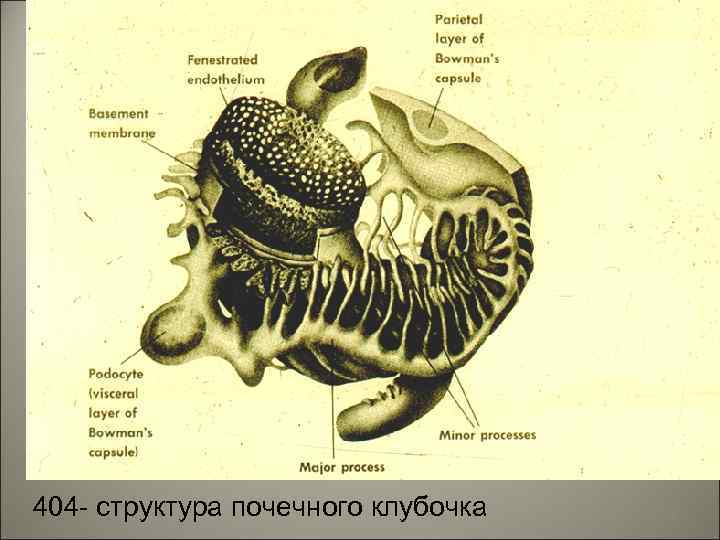
404 - структура почечного клубочка 5

• Гломерулонефриты. • По клиническому течению гломерулонефриты подразделяют на острые, подострые и хронические. 6

• Острые гломерулонефриты- это патология почечных клубочков, морфологически характеризующаяся воспалительным повреждением гломерул, а клинически симптомами острого нефритическиго синдрома. 7

Нефритический синдром: Микро- и макрогематурия, Олигурия, Повышение уровня мочевины и креатинина в крови, 4) Гипертензия, 5) Протеинурия менее 3, 5 г/сутки. • 1) 2) 3) 8
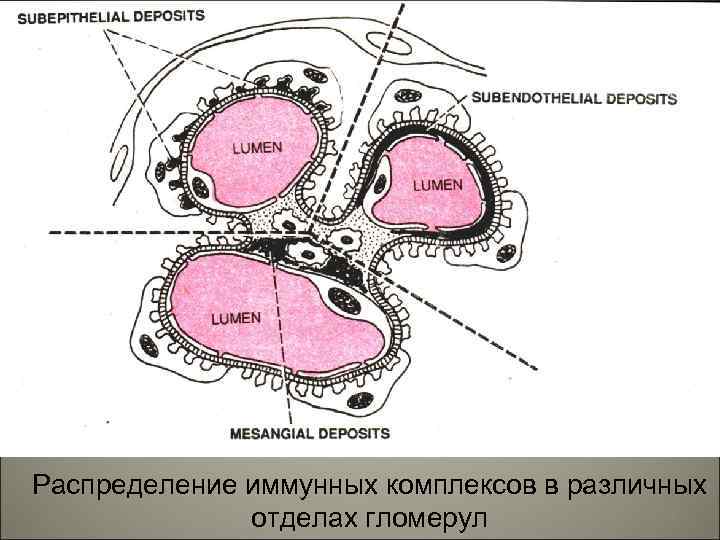
Распределение иммунных комплексов в различных 9 отделах гломерул
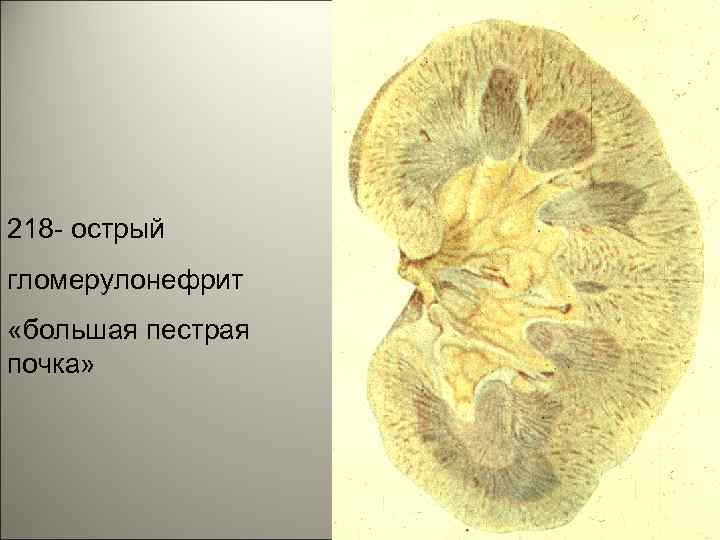
218 - острый гломерулонефрит «большая пестрая почка» 10
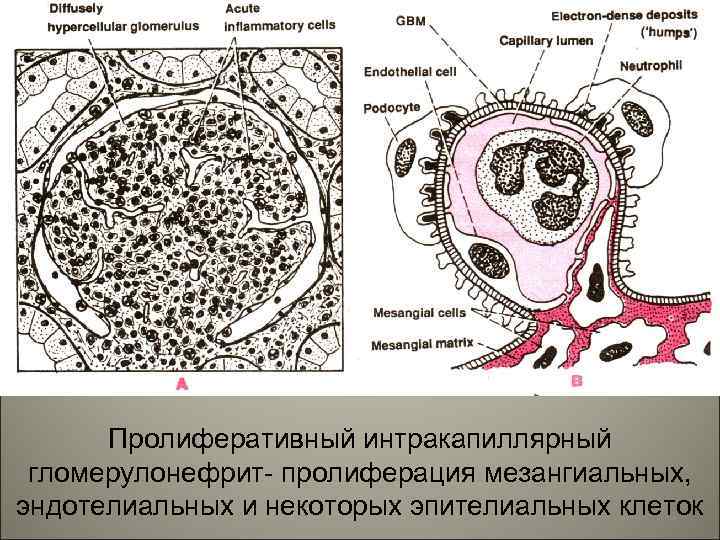
Пролиферативный интракапиллярный гломерулонефрит- пролиферация мезангиальных, эндотелиальных и некоторых эпителиальных клеток 11

• Подострый гломерулонефрит (быстро прогрессирующий гломерулонефрит)морфологически является экстракапиллярным пролиферативным (за счет пролиферации нефротелия в капсуле Боумена формируются «полулуния» ). 12

• Макроскопически почка увеличена в размере и бледная с гладкой поверхностью ( «большая белая почка» ). На разрезе видно бледное корковое вещество и застойные явления в мозговом веществе. 13
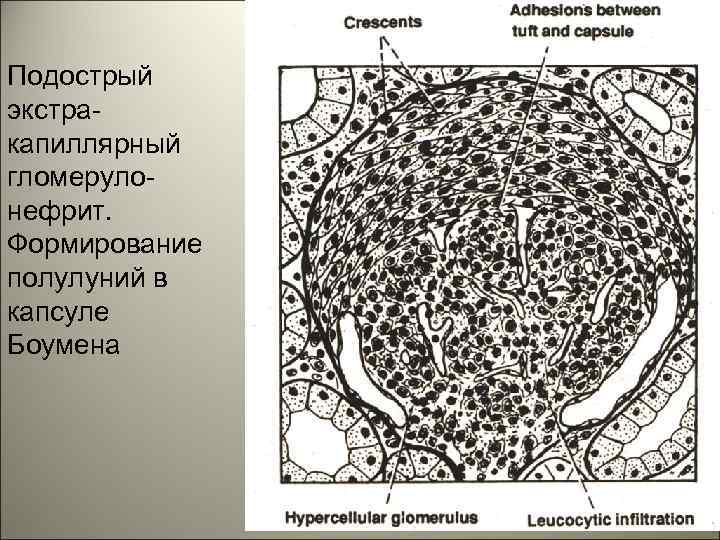
Подострый экстракапиллярный гломерулонефрит. Формирование полулуний в капсуле Боумена 14
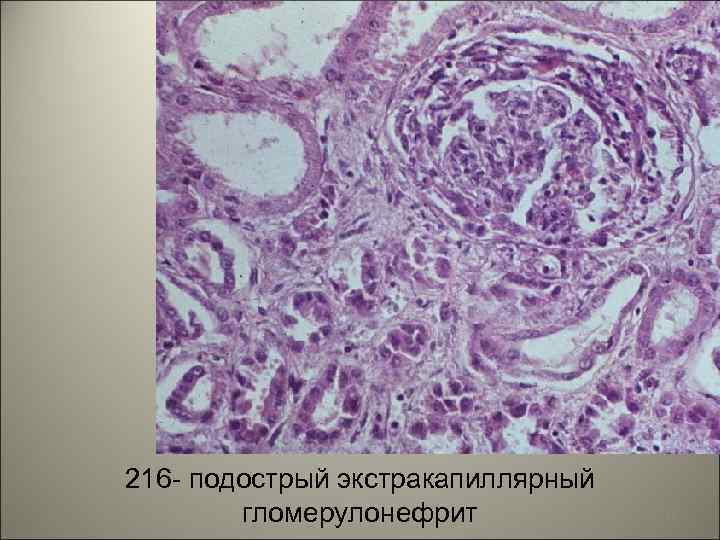
216 - подострый экстракапиллярный гломерулонефрит 15

• Выделяют следующие гломерулопатий: 1. болезнь минимальных изменений или липоидный нефроз, 2. фокальный сегментарный гломерулярный склероз, 3. мезангиальный (мембранознопролиферативный) гломерулонефрит, 4. мембранозная гломерулопатия (мембранозный гломерулонефрит). 16

• Болезнь минимальных изменений или липоидный нефроз - это вид патологии гломерулярной фильтрации, при которой на фоне нефротического синдрома в почечных гломерулах под световым микроскопом не выявляются какие либо специфические изменений. 17
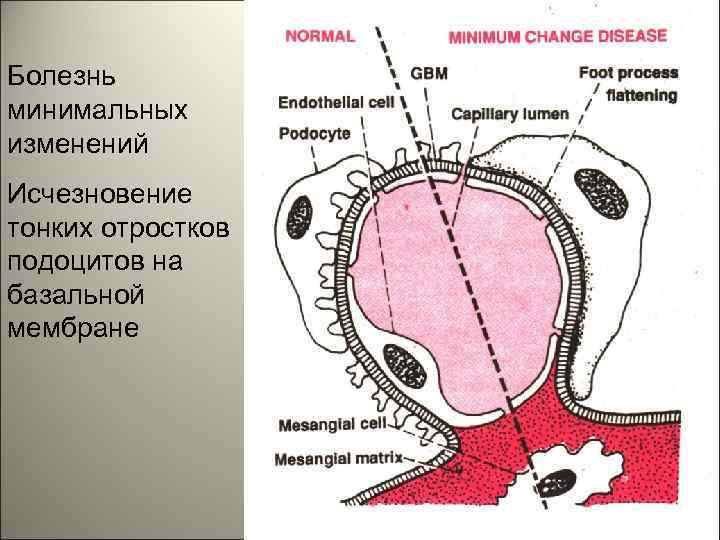
Болезнь минимальных изменений Исчезновение тонких отростков подоцитов на базальной мембране 18

• У детей с нефротическим синдромом, которые плохо поддаются лечению кортикостероидами развивается: фокальный сегментарный гломерулярный склероз. Это заболевание характеризуется склерозом и гиалинозом части гломерул (фокальный), в поврежденных гломерулах склерозируется только часть капиллярных петель (сегментарный). 19
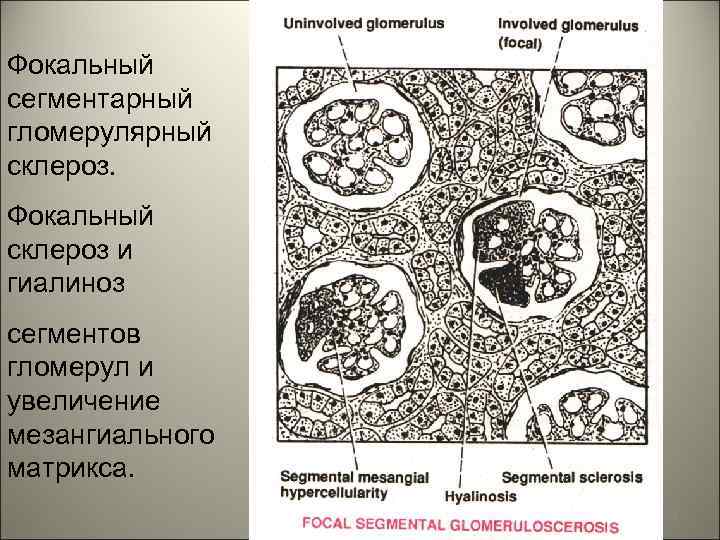
Фокальный сегментарный гломерулярный склероз. Фокальный склероз и гиалиноз сегментов гломерул и увеличение мезангиального матрикса. 20

• Мезангиокапиллярный (мамбранознопролиферативный) гломерулонефрит –в ответ на отложение иммунных комплексов характеризуется пролиферацией мезангиоцитов, капиллярных петель клубочков и утолщением стенки капилляров. При этом отмечается расширение зоны мезангия в сосудистом пучке клубочков и накопление в нем матрикса. 21
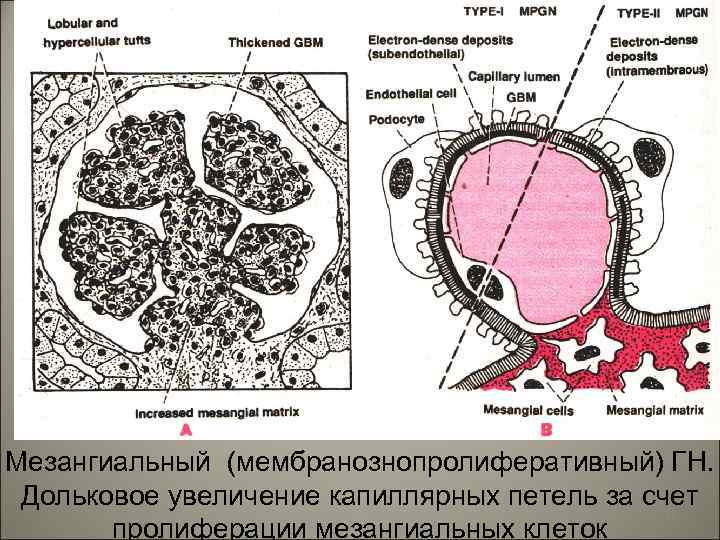
Мезангиальный (мембранознопролиферативный) ГН. Дольковое увеличение капиллярных петель за счет 22 пролиферации мезангиальных клеток

• Мембранозная гломерулопатия без пролиферации мезангиальных клеток- является основной причиной нефротического синдрома у взрослых. Мембранозная гломерулопатия –характеризуется накоплением иммуноглобулин - содержащих образований на базальной мембране вдоль ножек подоцитов с повреждением базальной мембраны. 23
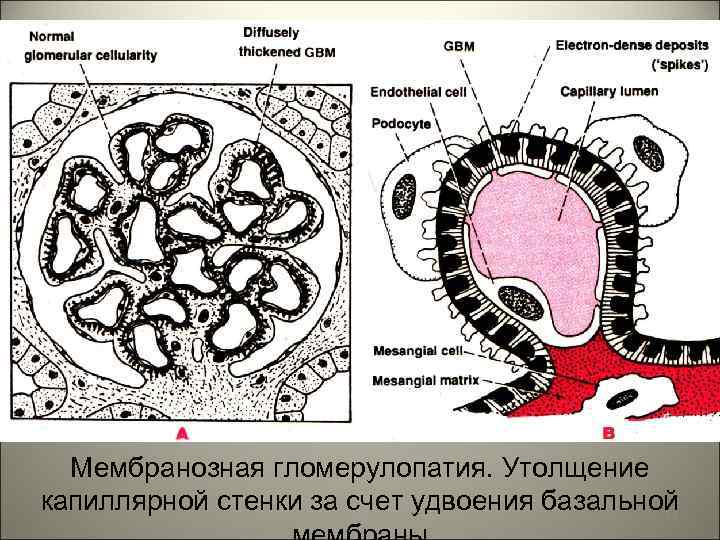
Мембранозная гломерулопатия. Утолщение капиллярной стенки за счет удвоения базальной 24

• Хронический гломерулонефрит как правило переходит во вторично-сморщенные почки. 25
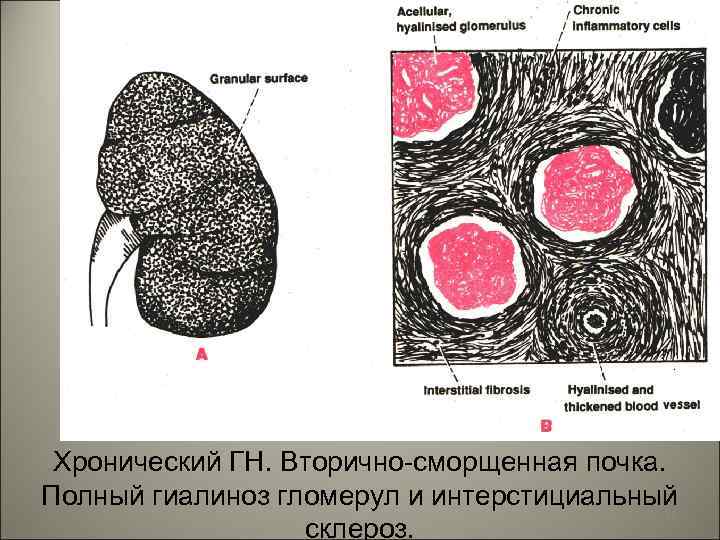
Хронический ГН. Вторично-сморщенная почка. Полный гиалиноз гломерул и интерстициальный 26 склероз.
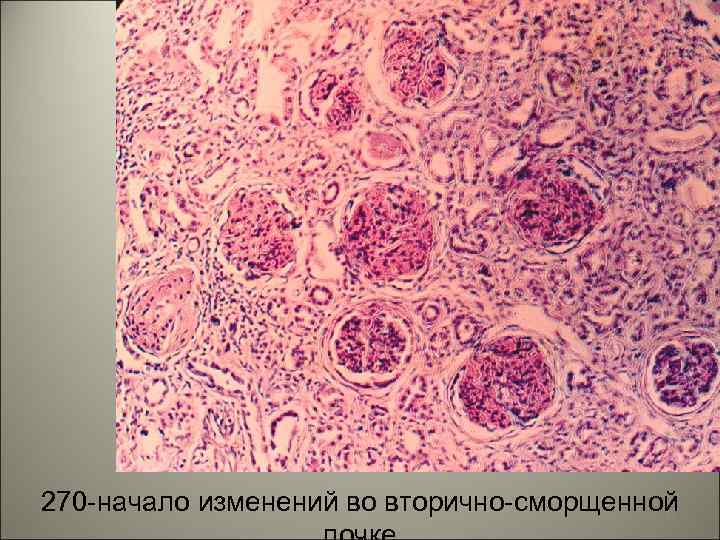
270 -начало изменений во вторично-сморщенной 27

Тубулопатии 28

• Острая почечная недостаточностьсиндром, характеризующийся быстрым снижением клубочковой фильтрации, накоплением продуктов азотистого обмена, отеками и нарушением электролитного и кислотно-щелочного равновесия. 29

• Острый некроз извитых канальцев термин, используемый для описания острой почечной недостаточности в результате разрушения эпителиальных клеток и вызывает внезапное прекращение функции почек. • Острая почечная недостаточность (ОПН) – шоковая почка, токсико-инфекционная почка, при краш-синдроме, кровопотере, переливании несовместимой крови, сепсисе, тиреотоксикозе, отравлении метиловым спиртом. 30

• В извитых канальцах отмечается: 1. Расширение проксимальных и дистальных извитых канальцев. 2. Фокальный некроз эпителия канальцев в различных участках нефрона. 3. Регенерация плоского эпителия канальцев. 4. Эозинофильные гиалиновые цилиндры и пигментные гемоглобиновые цилиндры в просвете канальцев. 5. Разрушение базальной мембраны канальцев в области расположения цилиндров (тубулорексис). 31
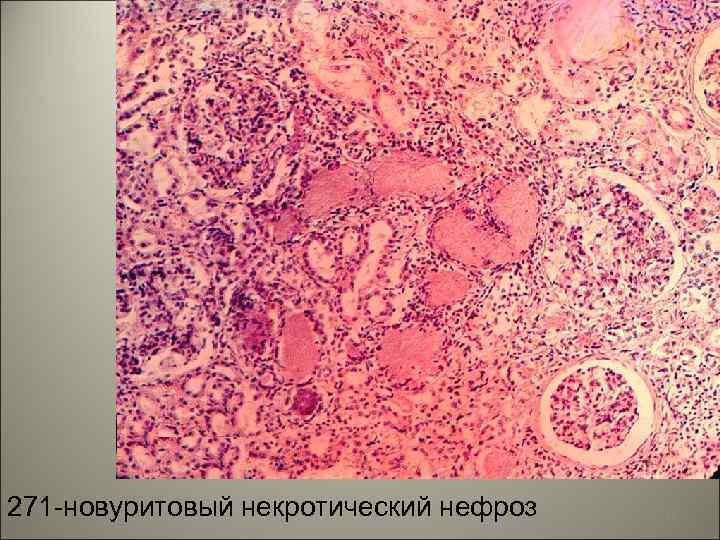
271 -новуритовый некротический нефроз 32

• Стадии развития острой почечной недостаточности. I – стадия юкстамедулярного шунта, II- олигурическая, III- стадия восстановления диуреза (через 14 дней). 33

• Хронические тубулопатии развиваются при миеломной болезни, наследственных ферментопатиях, парапротеинемическом нефрозе, подагре. 34

Интерстициальные (межуточные) нефриты. 35

• Выделяется два вида интерстициальных нефритов: абактериальные и бактериальные. • Абактериальный интерстициальный нефрит – часто возникает приеме лекарствснотворных (фенацитин), анальгетиков. 36

• Бактериальный межуточный нефрит (пиелонефрит)- занимает второе место по заболеваемости после ОРЗ. Возбудители: кишечная палочка, энтерококки, Грамм отрицательные стрептококки, вирусы. Выделяют: 1. восходящий – урогенетальный пиелонефрит, 2. нисходящий – гематогенный пиелонефрит (очень редко). 37

• Амилоидная нефропатиямезенхимальные белковые изменения почек. Поражение почек происходит при миеломной болезни, туберкулезе, сифилисе, лепре. 38

• В развитии амилоидоза почек выделяют 4 стадии: I – стадия -латентная – клинических симптомов нет, амилоид откладывается в строме мозгового вещества. II – стадия протеинурическая– амилоид откладывается в стенках сосудов и клубочков, увеличение и уплотнение почек, поверхность желто-серая, макро – «большая сальная почка» . III – стадия нефротическая (почки большие плотные восковидные, серо-розового цвета, граница между корковым и мозговым веществом стерта), макро – «большая белая почка» . IV- азотемическая стадия – разрастание соединительной ткани – ХПН, «амилоидно-сморщенная почка» . 39
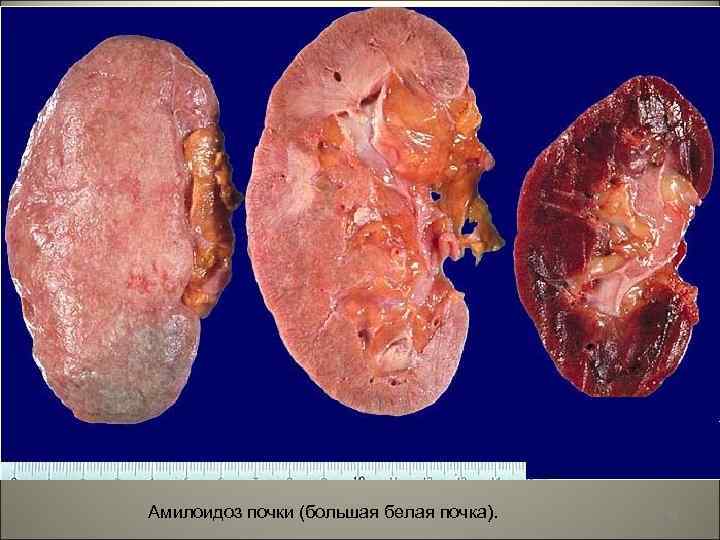
Амилоидоз почки (большая белая почка). 40

Хроническая почечная недостаточность – нефросклероз. Виды нефросклероза: 1. первично-сморщенная почка, 2. вторично-сморщенная почка. 41

• Первично-сморщенная почка - при гипертонической болезни происходит поражение почечных артериол погибают отдельные клубочки, соседние клубочки гипертрофируются. При атеросклерозе -атеросклеротический нефросклероз. 42
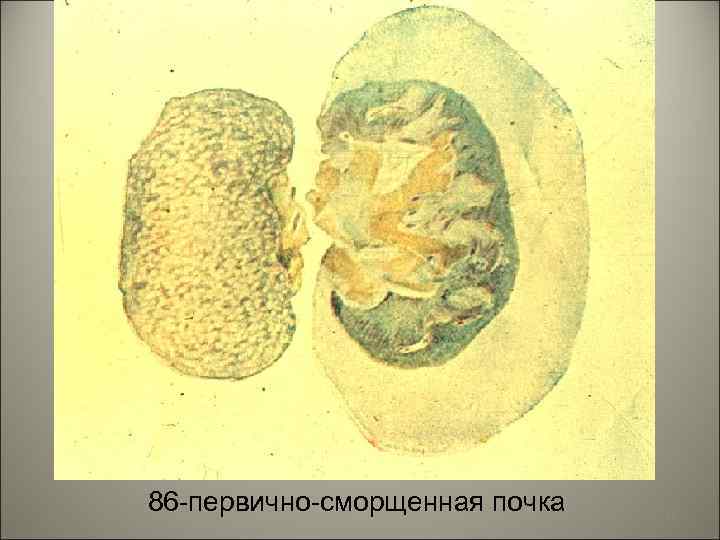
86 -первично-сморщенная почка 43

• Вторично-сморщенная почка – является исходом: гломерулонефрита, пиелонефрита, почечнокаменной болезни, амилоидоза (амилоидно-сморщенная почка), туберкулеза почек, диабета (диабетический нефросклероз). 44
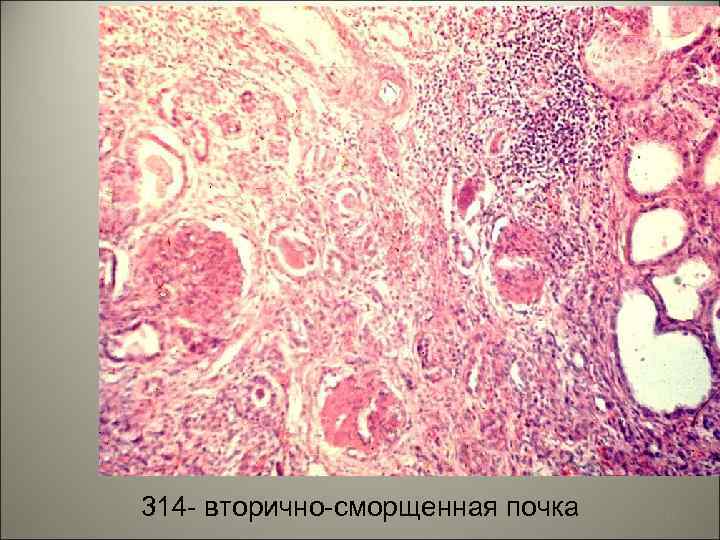
314 - вторично-сморщенная почка 45

Болезни печени 46

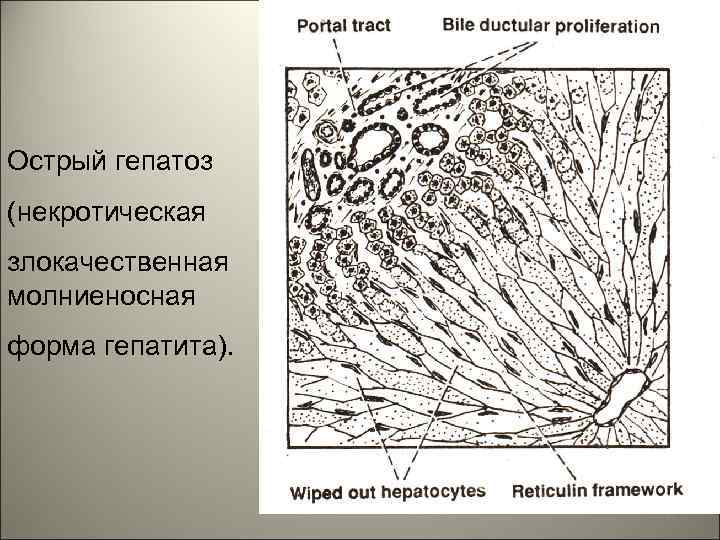
• Острый гепатоз (токсический некроз печени). • Ocтрым гепатозом - называется некроз гепатоцитов без развития воспалительной реакции в портальных трактах. Острый гепатоз означает некроз гепатоцитов - это токсическое повреждение печени, которое сопровождается тяжелой паренхиматозной желтухой. 47

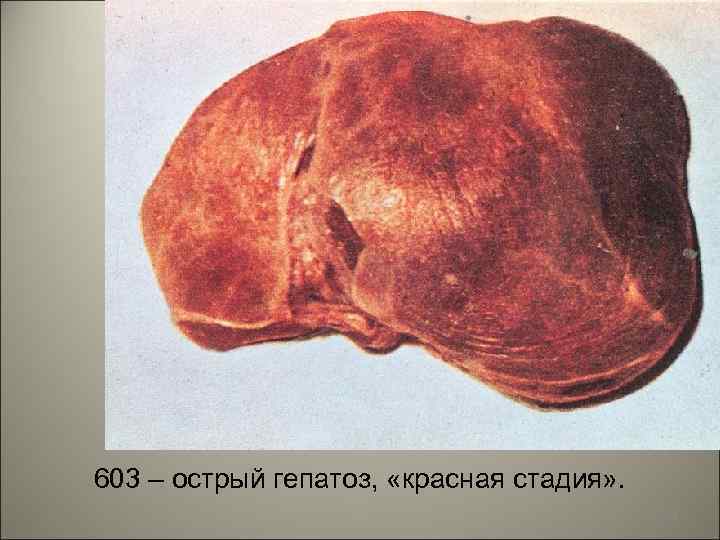
• В течении болезни выделяют два периода: «желтую» и «красную» стадии. • «Желтая стадия» - характеризуется уменьшением размера, дряблостью печени. Капсула сморщена, ткань печени охряножелтого цвета, из-за пропитывания некротизированной паренхимы желчью и жировой инфильтрации клеток. 48

• «Красная стадия» -означает рассасывание некротического детрита и обнажение переполненных кровью капилляров. Среди сохранившихся гепатоцитов различается молодая соединительная ткань. Макроскопически отмечается изменение цвета с желтого на красный, а также уплотнение органа. 49
603 – острый гепатоз, «красная стадия» . 50
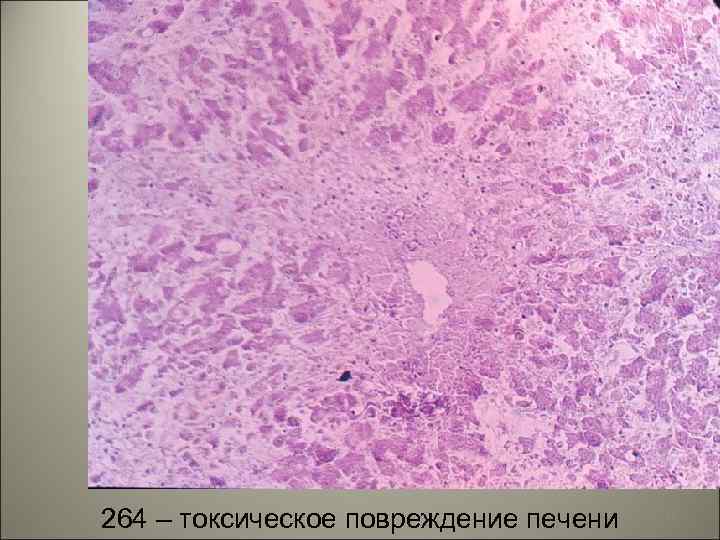
Острый гепатоз (некротическая злокачественная молниеносная форма гепатита). 51
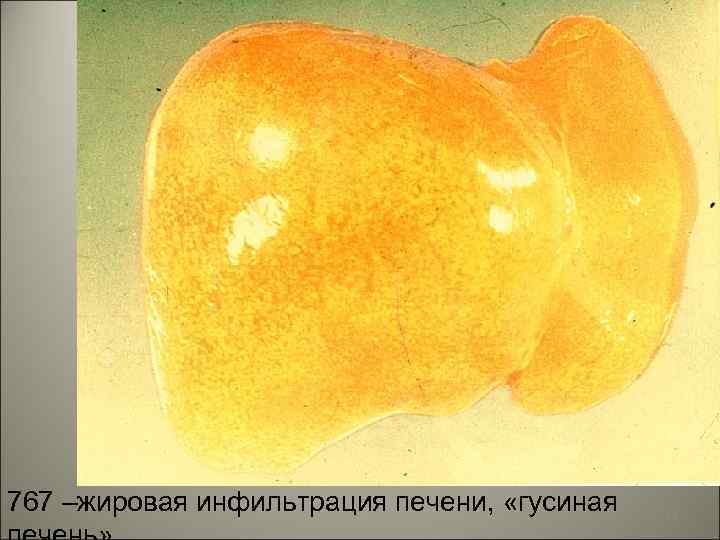
264 – токсическое повреждение печени 52

• Хронический гепатоз - жировая инфильтрация печени, т. н. «гусиная печень» . Этиология. Алкоголизм, квашиоркор, при этом вследствие недостатка липотропных веществ происходит задержка нейтральных жиров в гепатоцитах. 53
767 –жировая инфильтрация печени, «гусиная 54
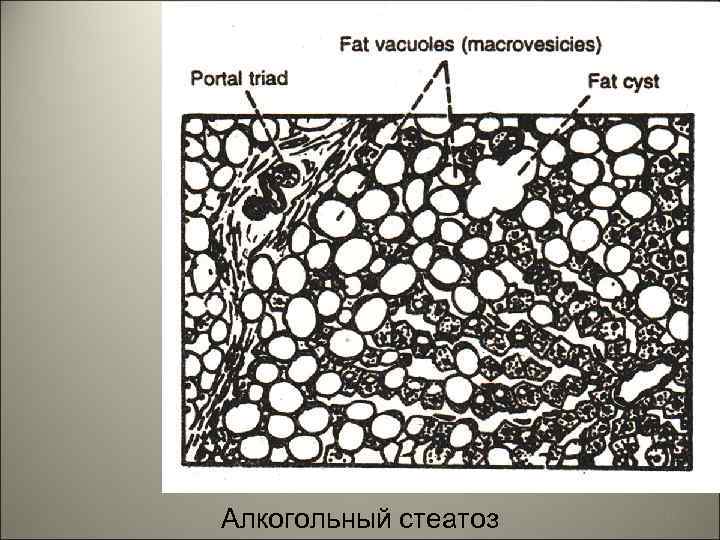
Алкогольный стеатоз 55

• Гепатит- воспалительное заболевание печени. Патологический процесс заключается в повреждении гепатоцитов и воспалительной инфильтрации портальных трактов. Острый гепатит длится 6 месяцев. 56

• Различают первичные гепатиты: вирусные, алкогольные, лекарственные и вторичные - осложняющие инфекционные заболевания. 57

• Макроскопически: «большая красная печень» . 58

• Микроскопически: 1. Повреждение гепатоцитов отмечается в центрилобулярной зоне: а) гидропические изменения (баллонная дистрофия), б) тельца Каунсильмена или ацидофильные тельца, в) фокальные некрозы гепатоцитов, г) мостовые некрозы при более выраженных формах. 59

2. Воспалительные инфильтраты из мононуклеарных элементов в области портальных трактов, могут проникать и в дольки. 3. Гиперплазия Купферовских клеток. 4. Холестазы. 5. Регенерация. Не поврежденные гепатоциты регенерируют и наблюдается их гиперплазия.

• Хронический гепатит – вялотекущее или рецидивирующее воспалительное заболевание печени, с биохимическими, серологическими и морфологическими проявлениями воспаления и некроза, длительностью более 6 месяцев. • Подразделяется на два основных типа: 1. Хронический персистирующий гепатит (ХПГ). 2. Хронический агрессивный гепатит (ХАГ). 61

• Алкогольный гепатит отличается от вирусного: 1. Другим видом обратимых изменений: при вирусном гепатите гидропические, а при алкогольном – жировая инфильтрация. 2. Для вирусного гепатита типичны тельца Каунсильмена, коагуляционный некроз гепатоцитов, при алкогольном тельца Маллори - гепатоциты с алкогольным гиалином. 3. При вирусном гепатите в портальном тракте преобладает лимфоцитарномакрофагальная инфильтрация, а при алкогольном - нейтрофилы. 62
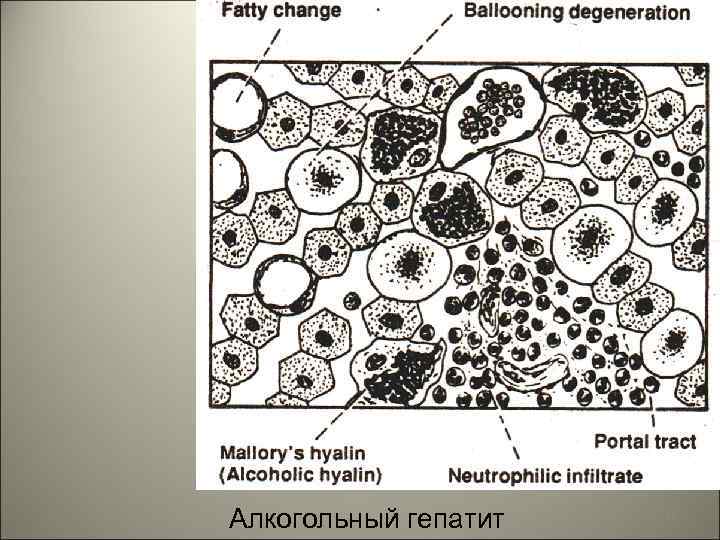
Алкогольный гепатит 63

• Цирроз печени - прогрессивный склероз с нарушением строения паренхимы, стромы и сосудов печени. • Цирроз развивается на фоне обратимых повреждений, некроза и регенерации гепатоцитов. 64

• Классификация циррозов по этиологии. 1) Инфекционный цирроз - вызывают вирусы, паразиты, сифилис ( «дольчатая печень» ), инфекции желчных путей. 2) Токсический или токсико-аллергический цирроз, обусловленный алкоголем, лекарствами, ядами. 3) Обменно-алиментарный - при дефиците белков, витаминов, липотропных факторов, тезаурисмозах. 4) Билиарный - вторичный цирроз. 5) Циркуляторный - исход мускатной гиперемии, вследствие недостаточности трехстворчатого клапана или болезни Хиариэссенциальном тромбозе печеночных вен. 65
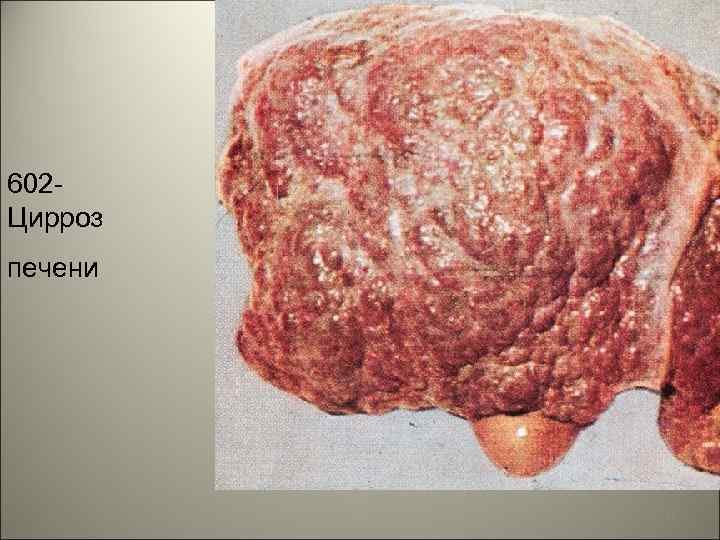
602 Цирроз печени 66

• Для циррозов печени характерны портокавальные анастамозы: 1. порто-эзофагальные, 2. порто-умбиликальные ( «голова медузы» ), 3. порто-люмбальные (геморрой). 67
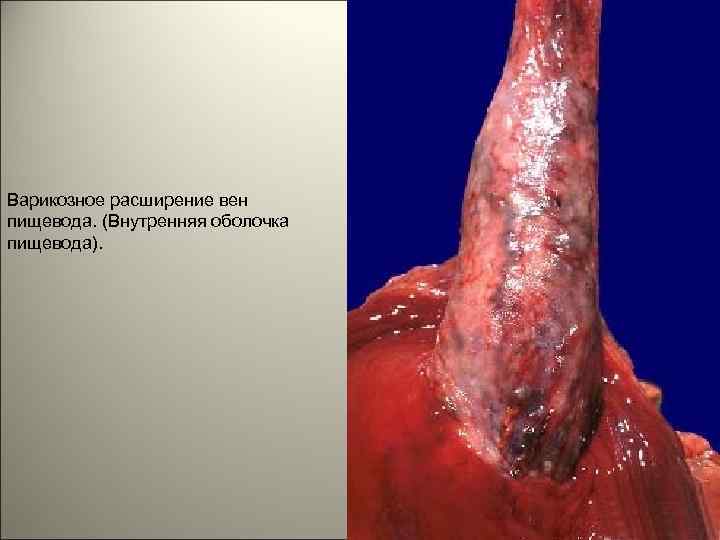
Варикозное расширение вен пищевода. (Внутренняя оболочка пищевода). 68
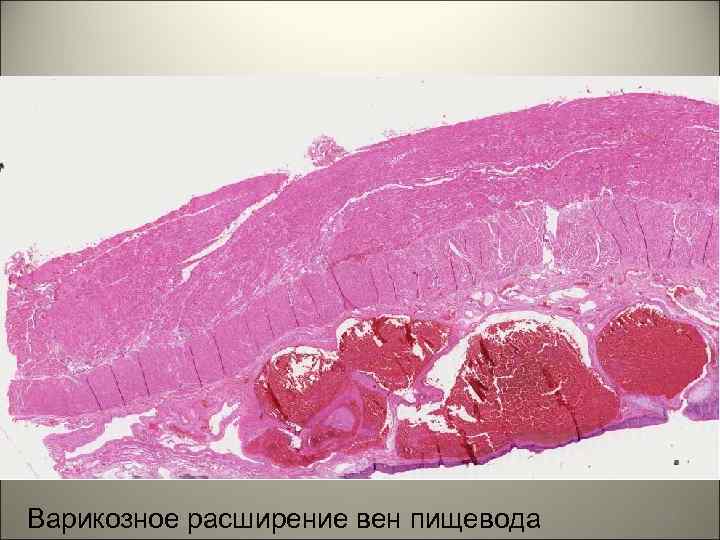
Варикозное расширение вен пищевода 69

• Синдромы развиваются при различных заболеваниях печени и бывают острые и хронические. Острый - церебральный: набухание и отек мозга. Хронический – повреждение нейронов и формирование кист в подкорковых ядрах головного мозга. 70

Болезни желудочнокишечного тракта 71

• Гастрит- воспалительное заболевание слизистой оболочки желудка. Различают острый и хронический гастриты. По локализации гастриты делят на фундальные, антральные, пилородуоденальные. 72
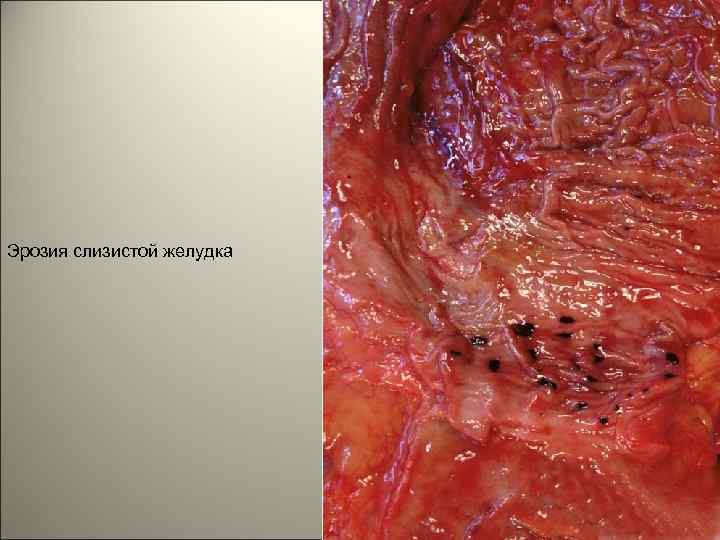
Эрозия слизистой желудка 73
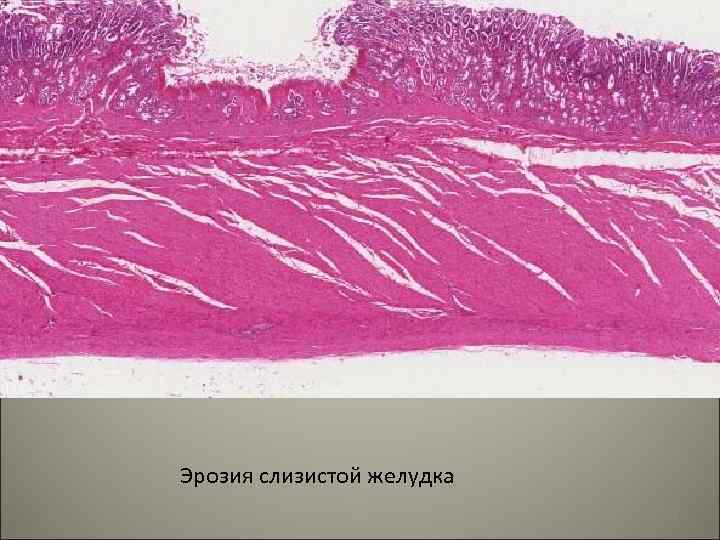
Эрозия слизистой желудка 74

• В зависимости от особенностей морфологических изменений слизистой оболочки желудка выделяют: 1) катаральный (простой), 2) фибринозный, 3) гнойный (флегмонозный), 4) некротический (коррозийный) гастриты. 75
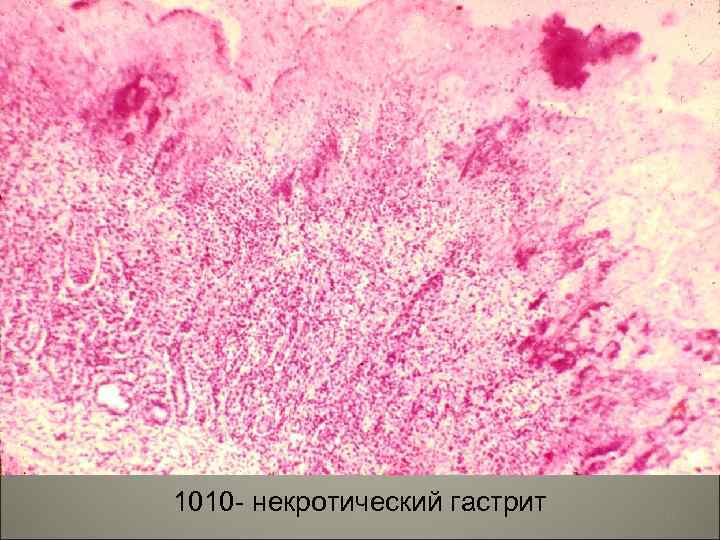
1010 - некротический гастрит 76

• Хронический гастрит представляет собой хроническое воспаление слизистой оболочки желудка, сопровождающееся нарушениями клеточного обновления эпителия. • Хронический гастрит характеризуется длительно текущими некробиотическими изменениями эпителия слизистой оболочки, вследствие чего происходят нарушения его регенерации и структурная перестройка слизистой оболочки, завершающаяся её атрофией и склерозом. 77

• 1. 2. 3. 4. 5. 6. Международная классификация хронических гастритов ( «Сиднейская система» 1990). Аутоиммунный (тип А). Бактериальный (тип В). Смешанный (тип А и В). Химико-токсически обусловленный (тип С). Лимфоцитарный. Особые формы. 78

• Аутоиммунный хронический гастрит (фундальный). • Морфологически характеризуется атрофией фундальных желез с кишечной метаплазией. Следствием этого является дефицит соляной кислоты и внутреннего фактора. • Клинически выражается ахилией и развитием пернициозной анемии в результате нарушения абсорбции витамина В 12. • Антральная слизистая оболочка сохраняет свое строение в ней наблюдается картина поверхностного гастрита. Характерный признак гастрита А- это наличие антител против париетальных клеток и против внутреннего фактора. 79
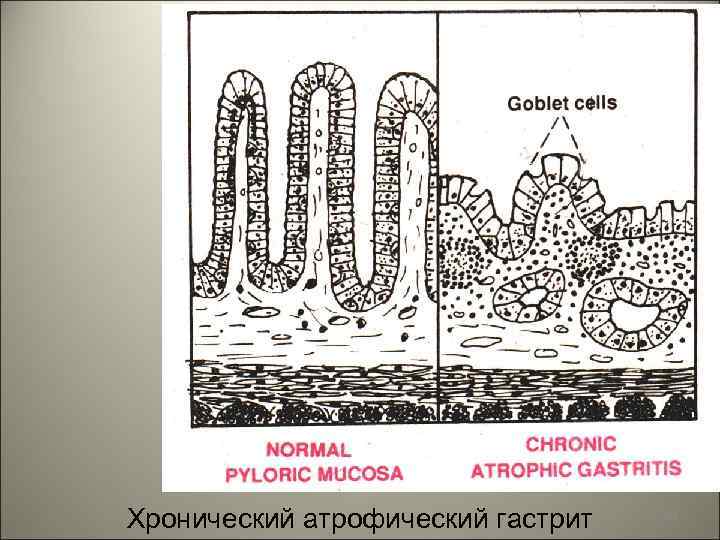
Хронический атрофический гастрит 80

• Бактериальный (В) или хронический хеликобактерный гастрит (антральный). Наиболее часто встречающаяся форма хронического гастрита, локализуется обычно в антральном отделе желудка. 81
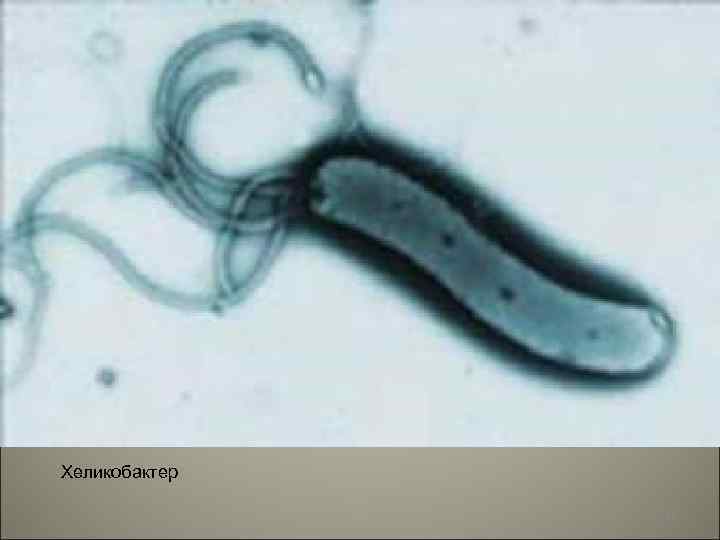
Хеликобактер 82
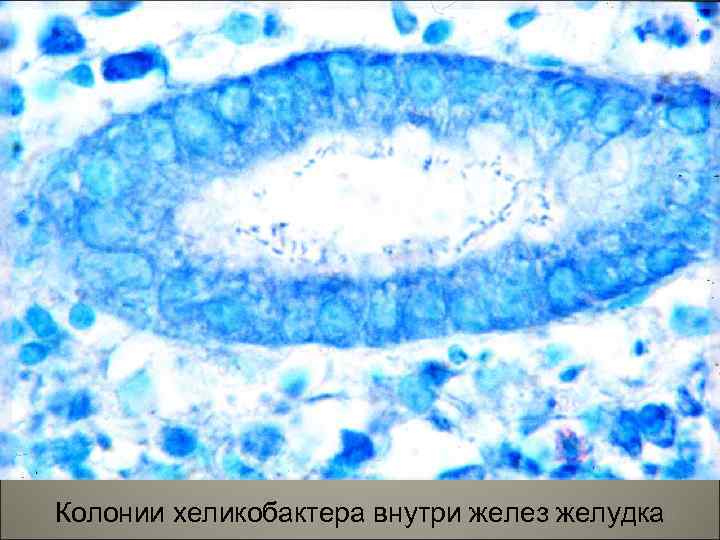
Колонии хеликобактера внутри желез желудка 83

• Смешанный гастрит – наблюдается в случае присоединения аутоиммунных поражений к бактериальному гастриту. 84

• Рефлюкс-гастрит (гастрит С). Рассматривается как своеобразная форма гастрита, связанная с выбросом содержимого 12 -перстной кишки в желудок, повреждающего слизистую оболочку, сюда же отнесены и медикаментозные хронические гастриты. 85

• В группу особых форм входит гранулематозный гастрит, характеризующийся наличием эпителиоидно-клеточных гранулем, обычно в сочетании с воспалительной инфильтрацией слизистой оболочки. К этой группе гастритов относится болезнь Крона (в желудке болезнь Менетрие), которая носит название идиопатического гастрита. 86
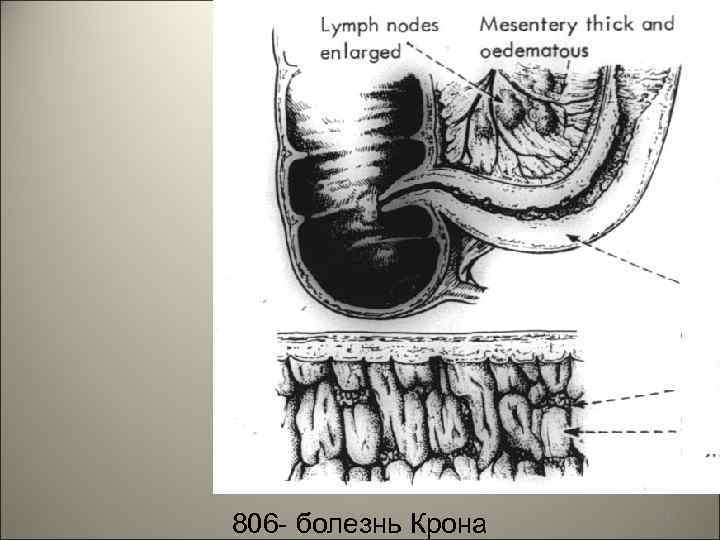
806 - болезнь Крона 87
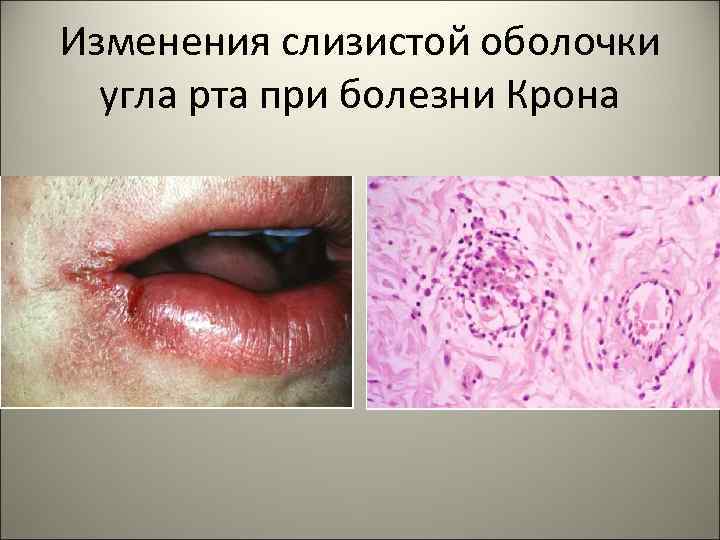
Изменения слизистой оболочки угла рта при болезни Крона

• Язвенная болезнь- хроническое, циклически текущее заболевание, основным клиническим и морфологическим выражением которого является рецидивирующая язва желудка или двенадцатиперстной кишки. 89

• Кроме язвенной болезни встречаются так называемые симптоматические язвы. Они наблюдаются при: 1. стрессовых состояниях, 2. эндокринных заболеваниях – эндокринные язвы (паратиреоз, тиреотоксикоз, синдром Эллисона-Золлингера (опухоль гастринома, вырабатывающая гастрин); 3. острых и хронических нарушениях кровообращения (дисциркуляторногипоксические язвы); 4. лекарственные (кортикостероиды, салицилаты- бутазолидин, индометоцин). 90

• Острые язвы желудка или стрессовые язвы обычно бывают множественные, с поверхностными изменениями слизистой оболочки, чаще располагаются в желудке, но иногда и в 12 -перстной кишке. 91

• Этиология: 1) нервный стресс, 2) физиологический стресс: при шоке, обширной травме, септицемии, обширных ожогах (язвы Курлинга- в проксимальном отделе 12 перстной кишки развиваются поверхностные эрозии и язвы); 3) при черепно-мозговых поврежденияхопухоли, операции на головном мозге (язвы Кушинга развиваются за счет гиперактивности нерва вагуса) в пищеводе, желудке и 12 перстной кишке, часто перфорируют; 4) при действии локальных раздражителей (алкоголь, курение, кофе). 92
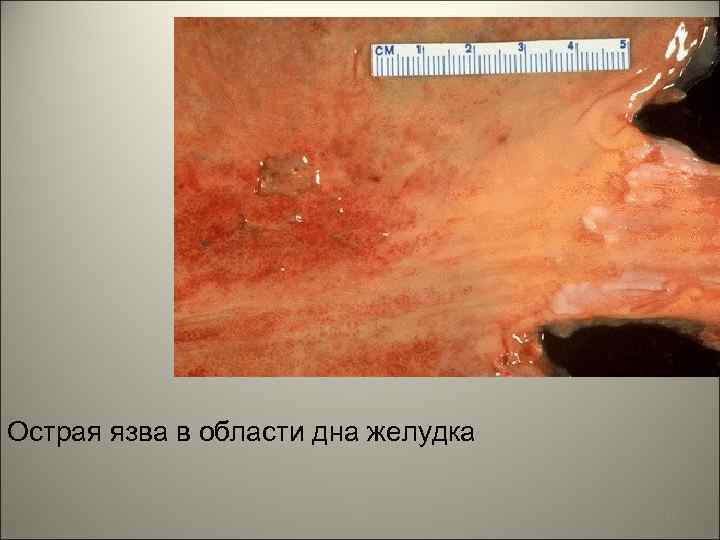
Острая язва в области дна желудка 93

• Хронические язвы. При язвенной болезни язвы в большинстве случаев развиваются на малой кривизне желудка в препилорическом и пилорическом отделах. Размеры их он нескольких мм до 5 -6 см. Край язвы обращенный к входу в желудок, подрыт и слизистая оболочка здесь нависает над язвенным дефектом. Противоположный край пологий, терассовый. 94
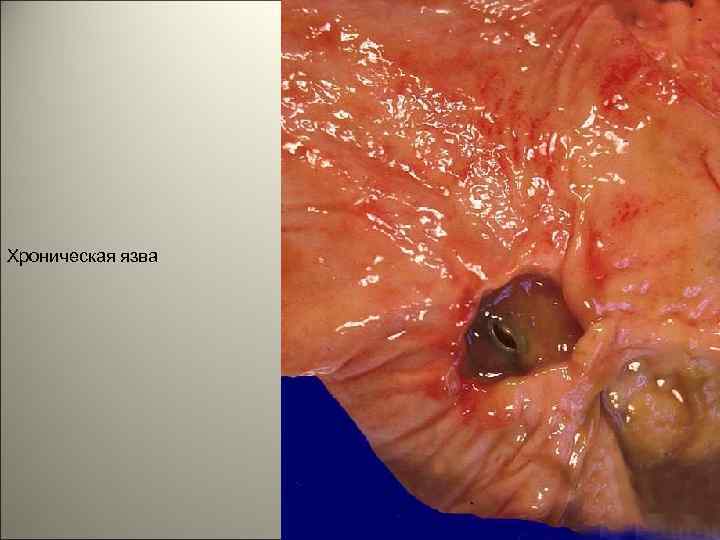
Хроническая язва 95

• Основным признаком язв, отличающим их от эрозий, является разрушение мышечной пластинки. 96

• Гистологически в дне язвы можно различить 4 зоны. 1. Зона экссудации расположена на поверхности дна язв, ширина ее в среднем составляет 1 -2 мм. Гистологически выявляются бесструктурные белковые массы, местами пропитанные слизью и фибрином, нейтрофильными лейкоцитами и эритроцитами. 2. Зона фибриноидного некроза. 3. Зона грануляционной ткани- представлена вертикально расположенными капиллярными петлями. 4. Зона рубцовой ткани- характеризуется плотным расположением грубых пучков коллагеновых волокон, сокращением числа сосудов и всех клеточных элементов. 97
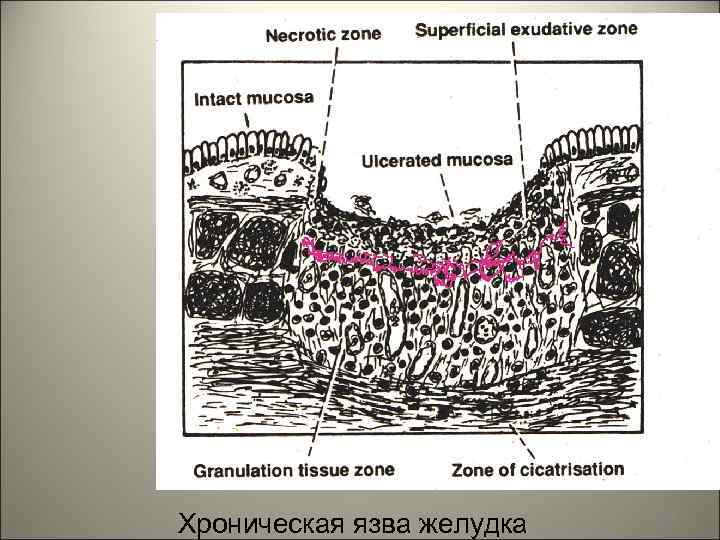
Хроническая язва желудка 98

• Осложнения. 1. Язвенно-деструктивные (пенетрация, перфорация, кровотечение). 2. Воспалительные (перигастрит, перидуоденит). 3. Язвенно-рубцовые (стенозы, деформация). 4. Малигнизация язвы. 5. Комбинированные осложнения. 99

• Аппендицит- воспаление червеобразного отростка слепой кишки, дающее характерный клинический синдром, т. о. не всякое воспалительное заболевание червеобразного отростка (например туберкулез, дизентерия) является аппендицитом. 100

• Патологоанатомически различают две клинико -анатомические формы аппендицита: острую и хроническую. Острый аппендицит бывает: 1. простой, 2. поверхностный, 3. деструктивный: а) флегмонозный, б) апостематозный, в) флегмонозно-язвенный, г) гангренозный. 101

• Острый простой аппендицит. Расстройства крове- и лимфообращения в виде стаза в капиллярах и венулах, отеке, кровоизлияниях. Обратимые изменения в интрамуральной нервной системе. 102
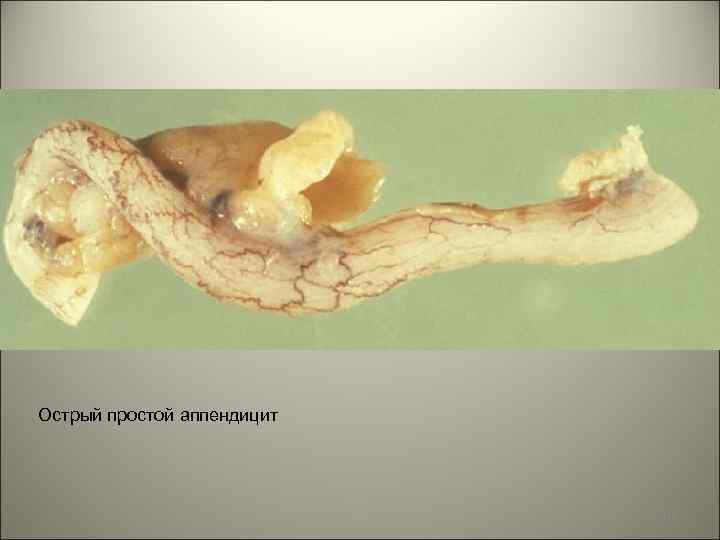
Острый простой аппендицит 103
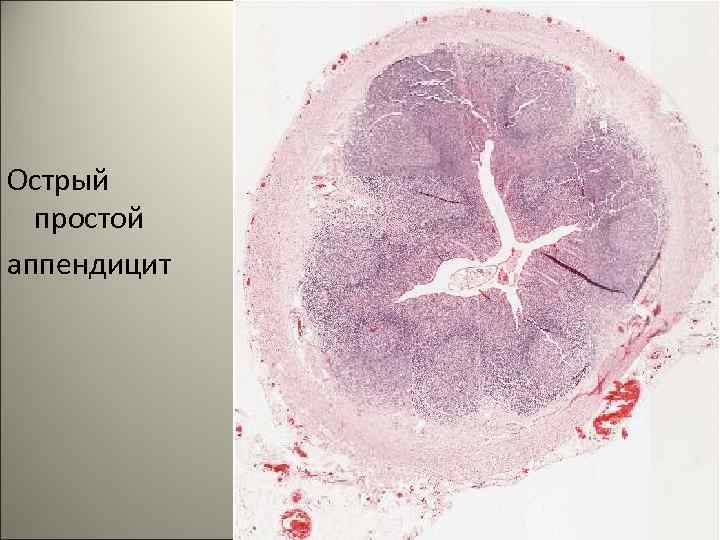
Острый простой аппендицит 104
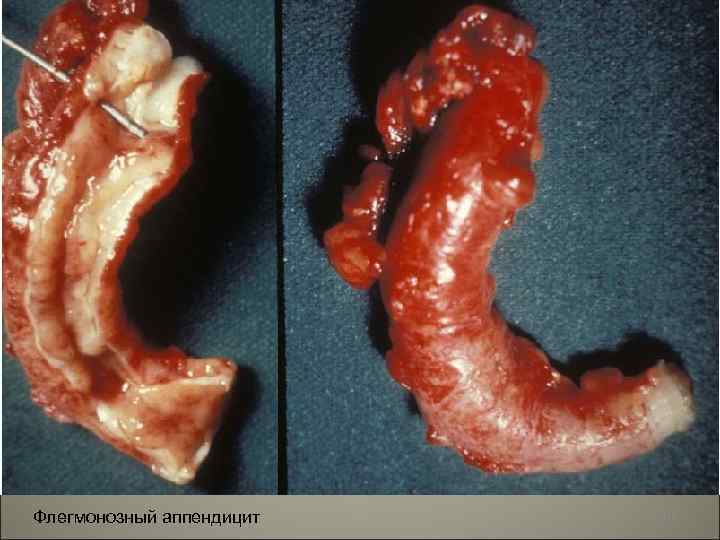
Флегмонозный аппендицит 105

• Осложнения: 1. перфорация- ограниченный или разлитой перитонит; 2. эмпиема отростка; 3. периаппендицит; 4. перитифлит (переход на слепую кишку); 5. хронический аппендицит. 106

• Хронический аппендицит развивается после перенесенного острого аппендицита и характеризуется склеротическими и атрофическими процессами иногда видны жировые включения, на фоне которых могут появляться воспалительно-деструктивные изменения. Возникает резкий склероз и атрофия всех слоев отростка, между отростком и окружающими тканями появляются спайки. 107
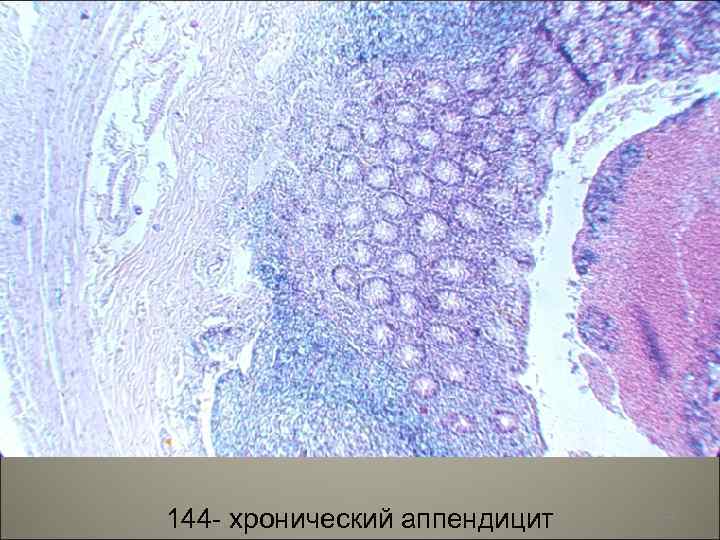
144 - хронический аппендицит 108

Спасибо за внимание 109
Стоматологи 3-14.ppt