лейкозы.ppt
- Количество слайдов: 47
 ЛЕЙКОЗЫ У ДЕТЕЙ Маевская Зинаида Антоновна доцент кафедры факультетской педиатрии с курсом детских болезней лечебного факультета ГОУ ВПО Сиб. ГМУ Росздрава
ЛЕЙКОЗЫ У ДЕТЕЙ Маевская Зинаида Антоновна доцент кафедры факультетской педиатрии с курсом детских болезней лечебного факультета ГОУ ВПО Сиб. ГМУ Росздрава
 ЛЕЙКОЗ • лейкемия, белокровие, рак крови - это злокачественное образование, возникающее из клеток кроветворной системы • наиболее распространённое онкологическое заболевание у детей • 1/3 от новых случаев опухолевых заболеваний
ЛЕЙКОЗ • лейкемия, белокровие, рак крови - это злокачественное образование, возникающее из клеток кроветворной системы • наиболее распространённое онкологическое заболевание у детей • 1/3 от новых случаев опухолевых заболеваний
 ЛЕЙКОЗ • Острый лейкоз (ОЛ) – субстрат опухоли, представленный незрелыми бластными клетками, в которых нарушен механизм нормальной дифференцировки и созревания • Хронический миелолейкоз (ХМЛ) – субстрат опухоли составляют клетки гранулоцитарного ряда (родоначальницей лейкозного клона является полипотентная стволовая кроветворная клетка)
ЛЕЙКОЗ • Острый лейкоз (ОЛ) – субстрат опухоли, представленный незрелыми бластными клетками, в которых нарушен механизм нормальной дифференцировки и созревания • Хронический миелолейкоз (ХМЛ) – субстрат опухоли составляют клетки гранулоцитарного ряда (родоначальницей лейкозного клона является полипотентная стволовая кроветворная клетка)
 ЭТИОЛОГИЯ ОЛ – полиэтиологическое заболевание, развитию которого могут способствовать: • генетические (нестабильность хромосом, хромосомные заболевания) • социально-экономические факторы • ионизирующая радиация (после взрыва атомной бомбы лейкоз у жителей Хиросимы и Нагасаки в 13 раз чаще и т. п. ) • химические вещества (индол, жирные кислоты, бензол, пестициды, гербициды, нитрокраски, растворители, лекарственные средства и др. ) • некоторые вирусы (вирус HTL V – I, II тип и т. п. )
ЭТИОЛОГИЯ ОЛ – полиэтиологическое заболевание, развитию которого могут способствовать: • генетические (нестабильность хромосом, хромосомные заболевания) • социально-экономические факторы • ионизирующая радиация (после взрыва атомной бомбы лейкоз у жителей Хиросимы и Нагасаки в 13 раз чаще и т. п. ) • химические вещества (индол, жирные кислоты, бензол, пестициды, гербициды, нитрокраски, растворители, лекарственные средства и др. ) • некоторые вирусы (вирус HTL V – I, II тип и т. п. )
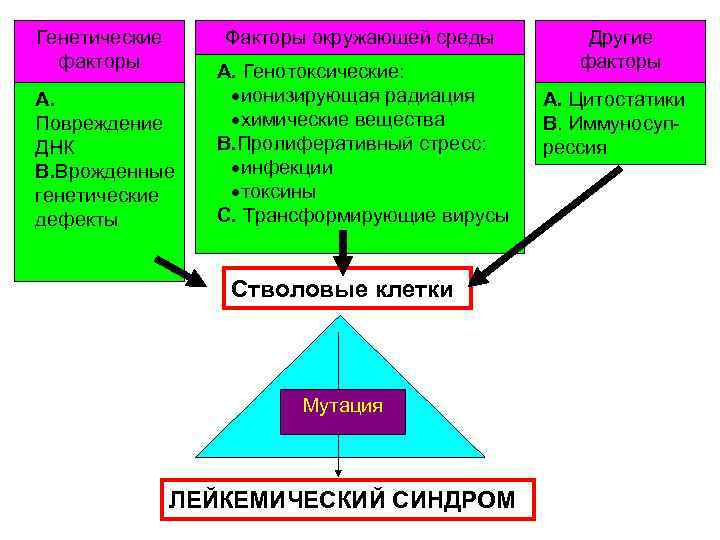 Генетические факторы Факторы окружающей среды А. Повреждение ДНК В. Врожденные генетические дефекты А. Генотоксические: ·ионизирующая радиация ·химические вещества В. Пролиферативный стресс: ·инфекции ·токсины С. Трансформирующие вирусы Стволовые клетки Мутация ЛЕЙКЕМИЧЕСКИЙ СИНДРОМ Другие факторы А. Цитостатики В. Иммуносупрессия
Генетические факторы Факторы окружающей среды А. Повреждение ДНК В. Врожденные генетические дефекты А. Генотоксические: ·ионизирующая радиация ·химические вещества В. Пролиферативный стресс: ·инфекции ·токсины С. Трансформирующие вирусы Стволовые клетки Мутация ЛЕЙКЕМИЧЕСКИЙ СИНДРОМ Другие факторы А. Цитостатики В. Иммуносупрессия
 ПАТОГЕНЕЗ • клоновый характер • воздействие лейкозогенных факторов на гемопоэтическую клетку приводит к повреждению её генома, в результате клетка теряет способность к правильной дифференцировке, созреванию, останавливаясь на стадии бластных клеток и формирует лейкозный клон, угнетает нормальное кроветворение • в опухолевых клетках мутируют гены, регулирующие апоптоз (Р 53, Р 16), в следствие чего злокачественные клетки теряют способность гибнуть
ПАТОГЕНЕЗ • клоновый характер • воздействие лейкозогенных факторов на гемопоэтическую клетку приводит к повреждению её генома, в результате клетка теряет способность к правильной дифференцировке, созреванию, останавливаясь на стадии бластных клеток и формирует лейкозный клон, угнетает нормальное кроветворение • в опухолевых клетках мутируют гены, регулирующие апоптоз (Р 53, Р 16), в следствие чего злокачественные клетки теряют способность гибнуть
 ПАТОГЕНЕЗ • минимальное время для наработки лейкозного клона – 1 год, максимальное – 10 лет, в среднем – 3, 5 года • Эти данные хорошо согласуются с клиническими исследованиями: Пик заболеваемости ОЛ у детей от 2 х до 5 лет Пик заболеваемости ОЛ после атомной бомбардировке в Хиросиме – 3, 5 года, Первые радиационные лейкозы после катастрофы в Чернобыле через 2, 5 года Пики заболеваемости приходятся на становление и угасание иммунитета
ПАТОГЕНЕЗ • минимальное время для наработки лейкозного клона – 1 год, максимальное – 10 лет, в среднем – 3, 5 года • Эти данные хорошо согласуются с клиническими исследованиями: Пик заболеваемости ОЛ у детей от 2 х до 5 лет Пик заболеваемости ОЛ после атомной бомбардировке в Хиросиме – 3, 5 года, Первые радиационные лейкозы после катастрофы в Чернобыле через 2, 5 года Пики заболеваемости приходятся на становление и угасание иммунитета
 ЛЕЙКОЗ • острый лимфобластный лейкоз (ОЛЛ) у детей регистрируется в 72 -82%, острый нелимфобластный лейкоз (ОНЛЛ) – в 1721%, хронический миелоцитарный лейкоз – до 3% • у взрослых ОЛЛ – 20% случаев, 80 % миелобластные лейкозы
ЛЕЙКОЗ • острый лимфобластный лейкоз (ОЛЛ) у детей регистрируется в 72 -82%, острый нелимфобластный лейкоз (ОНЛЛ) – в 1721%, хронический миелоцитарный лейкоз – до 3% • у взрослых ОЛЛ – 20% случаев, 80 % миелобластные лейкозы
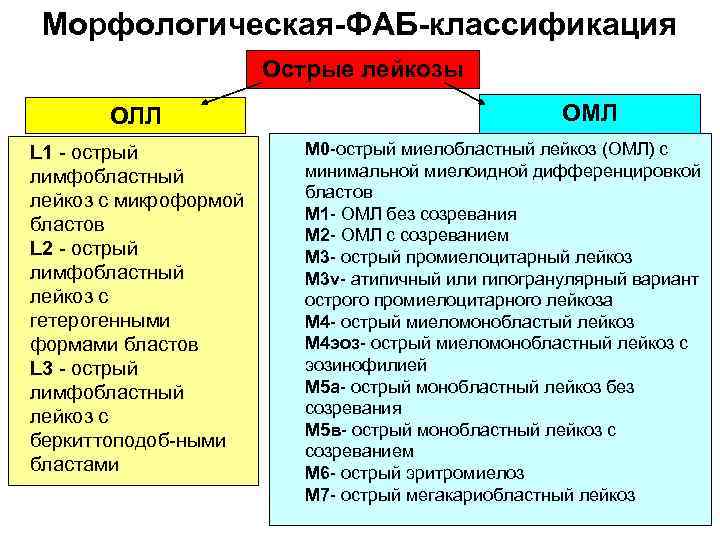 Морфологическая-ФАБ-классификация Острые лейкозы ОЛЛ L 1 - острый лимфобластный лейкоз с микроформой бластов L 2 - острый лимфобластный лейкоз с гетерогенными формами бластов L 3 - острый лимфобластный лейкоз с беркиттоподоб-ными бластами ОМЛ М 0 -острый миелобластный лейкоз (ОМЛ) с минимальной миелоидной дифференцировкой бластов М 1 - ОМЛ без созревания М 2 - ОМЛ с созреванием М 3 - острый промиелоцитарный лейкоз М 3 v- атипичный или гипогранулярный вариант острого промиелоцитарного лейкоза М 4 - острый миеломонобластый лейкоз М 4 эоз- острый миеломонобластный лейкоз с эозинофилией М 5 а- острый монобластный лейкоз без созревания М 5 в- острый монобластный лейкоз с созреванием М 6 - острый эритромиелоз М 7 - острый мегакариобластный лейкоз
Морфологическая-ФАБ-классификация Острые лейкозы ОЛЛ L 1 - острый лимфобластный лейкоз с микроформой бластов L 2 - острый лимфобластный лейкоз с гетерогенными формами бластов L 3 - острый лимфобластный лейкоз с беркиттоподоб-ными бластами ОМЛ М 0 -острый миелобластный лейкоз (ОМЛ) с минимальной миелоидной дифференцировкой бластов М 1 - ОМЛ без созревания М 2 - ОМЛ с созреванием М 3 - острый промиелоцитарный лейкоз М 3 v- атипичный или гипогранулярный вариант острого промиелоцитарного лейкоза М 4 - острый миеломонобластый лейкоз М 4 эоз- острый миеломонобластный лейкоз с эозинофилией М 5 а- острый монобластный лейкоз без созревания М 5 в- острый монобластный лейкоз с созреванием М 6 - острый эритромиелоз М 7 - острый мегакариобластный лейкоз
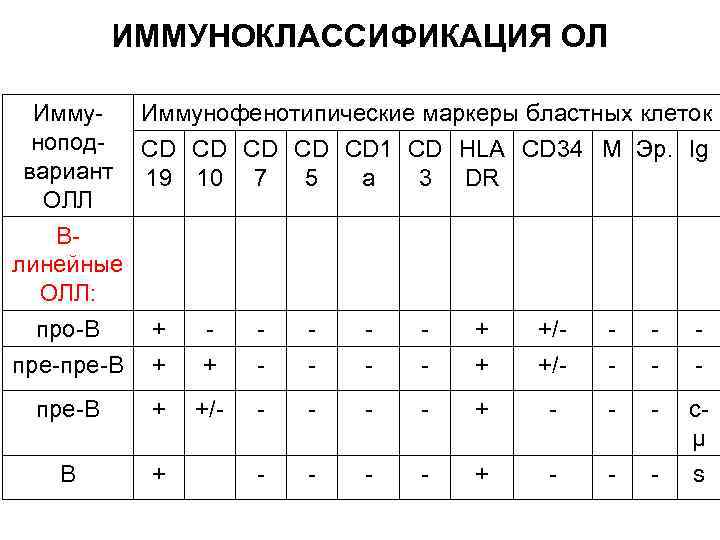 ИММУНОКЛАССИФИКАЦИЯ ОЛ Иммунофенотипические маркеры бластных клеток нопод- CD CD CD 1 CD HLA CD 34 M Эр. Ig вариант 19 10 7 5 a 3 DR ОЛЛ Влинейные ОЛЛ: про-В + + +/- - пре-В + +/- - - - - + - - - сµ s
ИММУНОКЛАССИФИКАЦИЯ ОЛ Иммунофенотипические маркеры бластных клеток нопод- CD CD CD 1 CD HLA CD 34 M Эр. Ig вариант 19 10 7 5 a 3 DR ОЛЛ Влинейные ОЛЛ: про-В + + +/- - пре-В + +/- - - - - + - - - сµ s
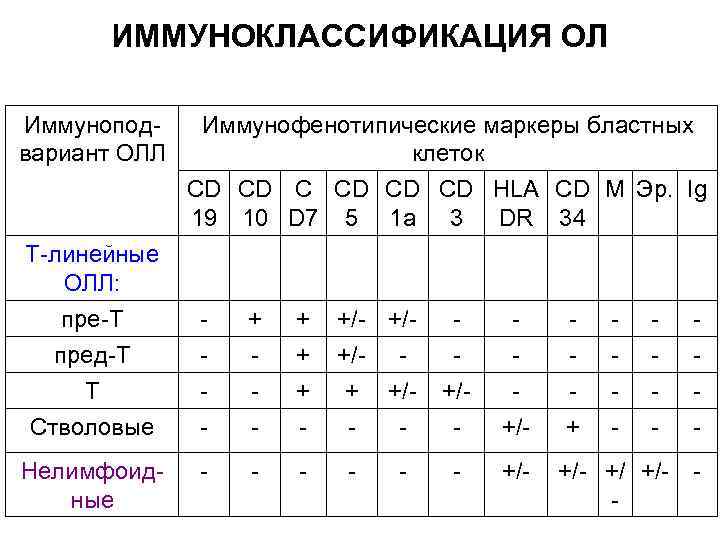 ИММУНОКЛАССИФИКАЦИЯ ОЛ Иммуноподвариант ОЛЛ Т-линейные ОЛЛ: пре-Т пред-Т Т Стволовые Нелимфоидные Иммунофенотипические маркеры бластных клеток CD CD CD HLA CD M Эр. Ig 19 10 D 7 5 1 a 3 DR 34 - + + + - - +/- +/+/- + +/- - +/- + - - +/ +/- -
ИММУНОКЛАССИФИКАЦИЯ ОЛ Иммуноподвариант ОЛЛ Т-линейные ОЛЛ: пре-Т пред-Т Т Стволовые Нелимфоидные Иммунофенотипические маркеры бластных клеток CD CD CD HLA CD M Эр. Ig 19 10 D 7 5 1 a 3 DR 34 - + + + - - +/- +/+/- + +/- - +/- + - - +/ +/- -
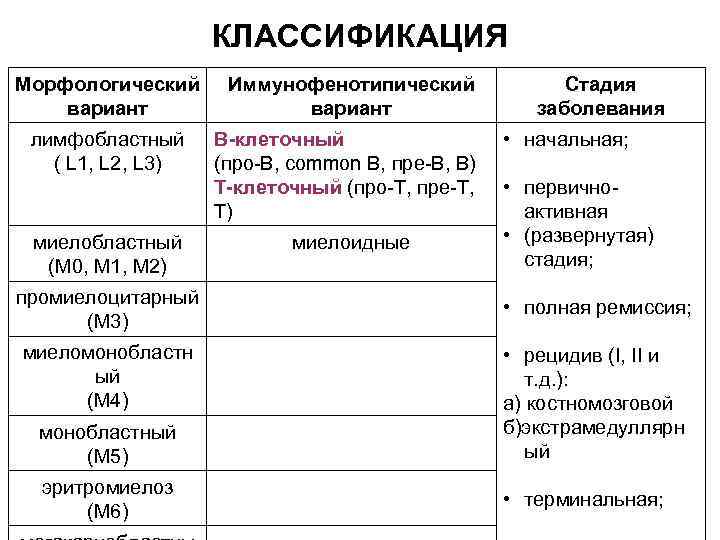 КЛАССИФИКАЦИЯ Морфологический вариант лимфобластный ( L 1, L 2, L 3) миелобластный (М 0, М 1, М 2) Иммунофенотипический вариант В-клеточный (про-В, common B, пре-В, В) Т-клеточный (про-Т, пре-Т, Т) миелоидные Стадия заболевания • начальная; • первичноактивная • (развернутая) стадия; промиелоцитарный (М 3) • полная ремиссия; миеломонобластн ый (М 4) • рецидив (I, II и т. д. ): а) костномозговой б)экстрамедуллярн ый монобластный (М 5) эритромиелоз (М 6) • терминальная;
КЛАССИФИКАЦИЯ Морфологический вариант лимфобластный ( L 1, L 2, L 3) миелобластный (М 0, М 1, М 2) Иммунофенотипический вариант В-клеточный (про-В, common B, пре-В, В) Т-клеточный (про-Т, пре-Т, Т) миелоидные Стадия заболевания • начальная; • первичноактивная • (развернутая) стадия; промиелоцитарный (М 3) • полная ремиссия; миеломонобластн ый (М 4) • рецидив (I, II и т. д. ): а) костномозговой б)экстрамедуллярн ый монобластный (М 5) эритромиелоз (М 6) • терминальная;
 ПРИМЕР ДИАГНОЗА ОЛЛ (L 2), common –B, развернутая стадия Острый миелобластный лейкоз (М 2), терминальная стадия
ПРИМЕР ДИАГНОЗА ОЛЛ (L 2), common –B, развернутая стадия Острый миелобластный лейкоз (М 2), терминальная стадия
 КЛИНИКА Периоды: • НАЧАЛЬНЫЙ • РАЗГАРА • РЕМИССИИ • РЕЦИДИВ • ТЕРМИНАЛЬНЫЙ
КЛИНИКА Периоды: • НАЧАЛЬНЫЙ • РАЗГАРА • РЕМИССИИ • РЕЦИДИВ • ТЕРМИНАЛЬНЫЙ
 НАЧАЛЬНЫЙ ПЕРИОД • часто не диагностируется • подъём температуры, снижение аппетита, нарастающая слабость, вялость, головокружение и головные боли, понижение зрения, тахикардия, одышка, гнойнички на коже, ангины, носовые кровотечения, преходящее увеличение лимфоузлов, нередко боли в животе, сутавах • анемия, гранулоцитопения, тромбоцитопения, повышенное СОЭ • полиморфизм костного мозга, бластов до 30%, эритроцитарный и мегакариоцитарный ростки сохранны
НАЧАЛЬНЫЙ ПЕРИОД • часто не диагностируется • подъём температуры, снижение аппетита, нарастающая слабость, вялость, головокружение и головные боли, понижение зрения, тахикардия, одышка, гнойнички на коже, ангины, носовые кровотечения, преходящее увеличение лимфоузлов, нередко боли в животе, сутавах • анемия, гранулоцитопения, тромбоцитопения, повышенное СОЭ • полиморфизм костного мозга, бластов до 30%, эритроцитарный и мегакариоцитарный ростки сохранны
 ПЕРИОД РАЗГАРА • имеет бурное начало • симптомы общей интоксикации нарастают: вялость, снижение аппетита, боли в животе, головная боль, субфебрилитет, тахикардия
ПЕРИОД РАЗГАРА • имеет бурное начало • симптомы общей интоксикации нарастают: вялость, снижение аппетита, боли в животе, головная боль, субфебрилитет, тахикардия
 ПЕРИОД РАЗГАРА • боли в костях (лейкозная инфильтрация диафизов, особенно бедренной и большеберцовой костей), • синдром бревиспондилии
ПЕРИОД РАЗГАРА • боли в костях (лейкозная инфильтрация диафизов, особенно бедренной и большеберцовой костей), • синдром бревиспондилии
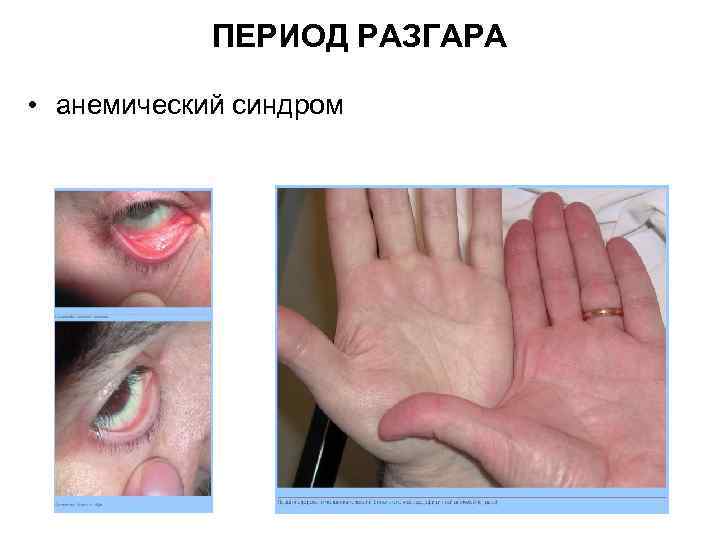 ПЕРИОД РАЗГАРА • анемический синдром
ПЕРИОД РАЗГАРА • анемический синдром
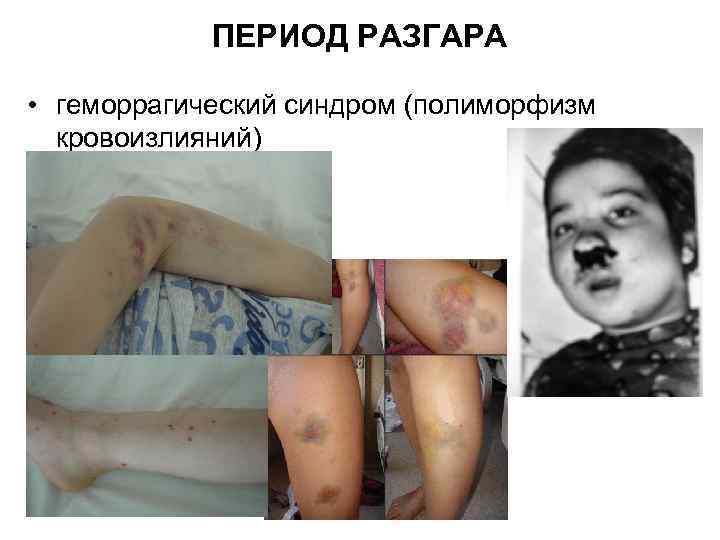 ПЕРИОД РАЗГАРА • геморрагический синдром (полиморфизм кровоизлияний)
ПЕРИОД РАЗГАРА • геморрагический синдром (полиморфизм кровоизлияний)
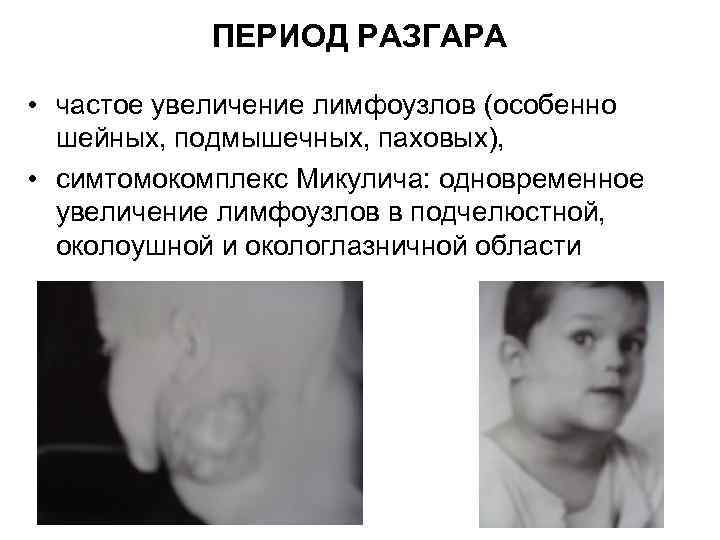 ПЕРИОД РАЗГАРА • частое увеличение лимфоузлов (особенно шейных, подмышечных, паховых), • симтомокомплекс Микулича: одновременное увеличение лимфоузлов в подчелюстной, околоушной и окологлазничной области
ПЕРИОД РАЗГАРА • частое увеличение лимфоузлов (особенно шейных, подмышечных, паховых), • симтомокомплекс Микулича: одновременное увеличение лимфоузлов в подчелюстной, околоушной и окологлазничной области
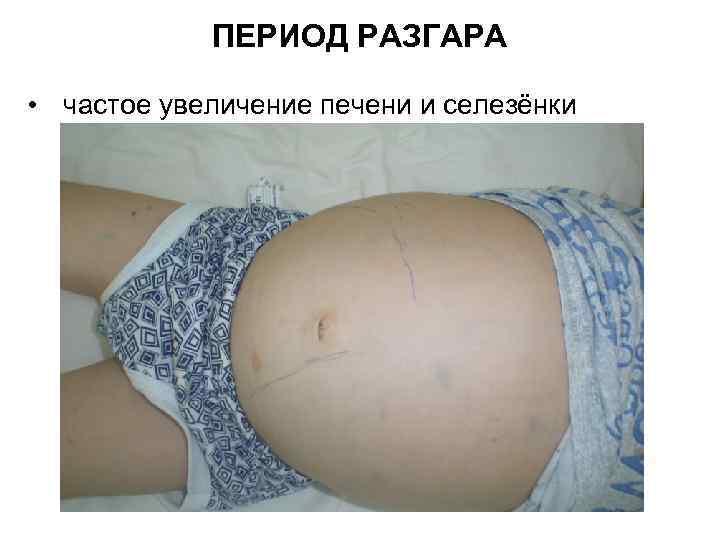 ПЕРИОД РАЗГАРА • частое увеличение печени и селезёнки
ПЕРИОД РАЗГАРА • частое увеличение печени и селезёнки
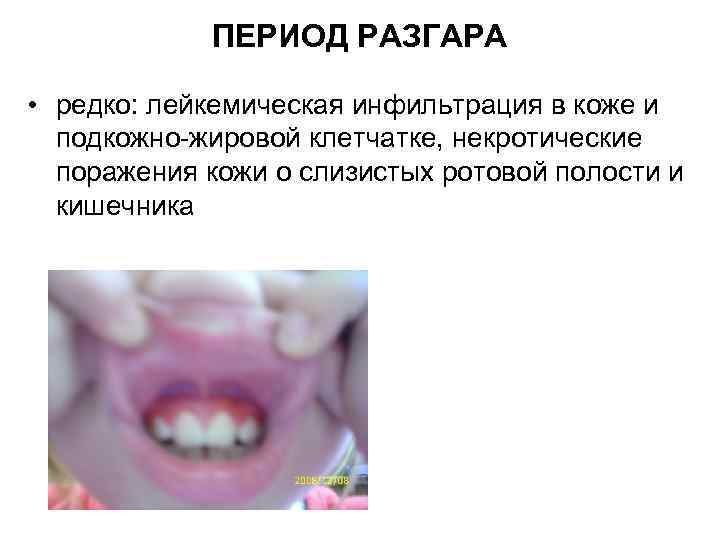 ПЕРИОД РАЗГАРА • редко: лейкемическая инфильтрация в коже и подкожно-жировой клетчатке, некротические поражения кожи о слизистых ротовой полости и кишечника
ПЕРИОД РАЗГАРА • редко: лейкемическая инфильтрация в коже и подкожно-жировой клетчатке, некротические поражения кожи о слизистых ротовой полости и кишечника
 КЛИНИКА Внекостномозговые поражения: • вовлечение в процесс лёгких (бронхит, мелкоочаговая пневмония – мелкоочаговые тени) • вовлечение половых органов – увеличение и уплотнение яичек и семенных канатиков у мальчиков, яичников у девочек • лейкемическая инфильтрация миокарда • нейролейкоз: общемозговые и менингиальные симптомы (ригидность мышц затылка, симптом Кернига, судороги клонико-тонические, поражения ЧМН, диэнцефальный синдром)
КЛИНИКА Внекостномозговые поражения: • вовлечение в процесс лёгких (бронхит, мелкоочаговая пневмония – мелкоочаговые тени) • вовлечение половых органов – увеличение и уплотнение яичек и семенных канатиков у мальчиков, яичников у девочек • лейкемическая инфильтрация миокарда • нейролейкоз: общемозговые и менингиальные симптомы (ригидность мышц затылка, симптом Кернига, судороги клонико-тонические, поражения ЧМН, диэнцефальный синдром)
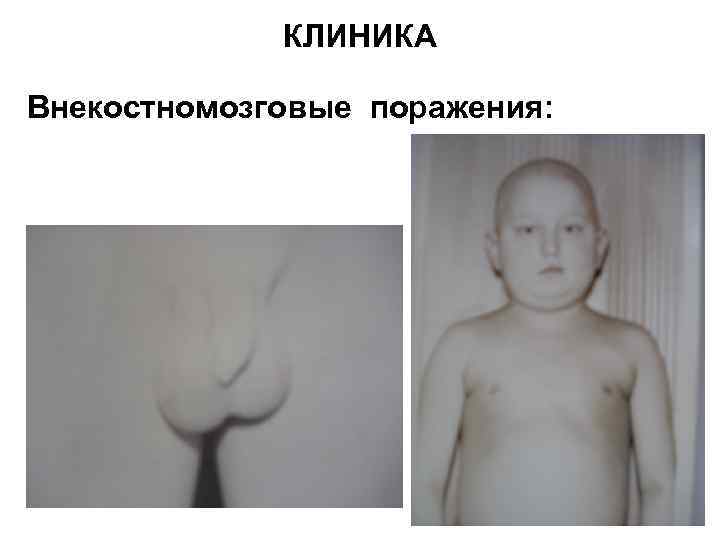 КЛИНИКА Внекостномозговые поражения:
КЛИНИКА Внекостномозговые поражения:
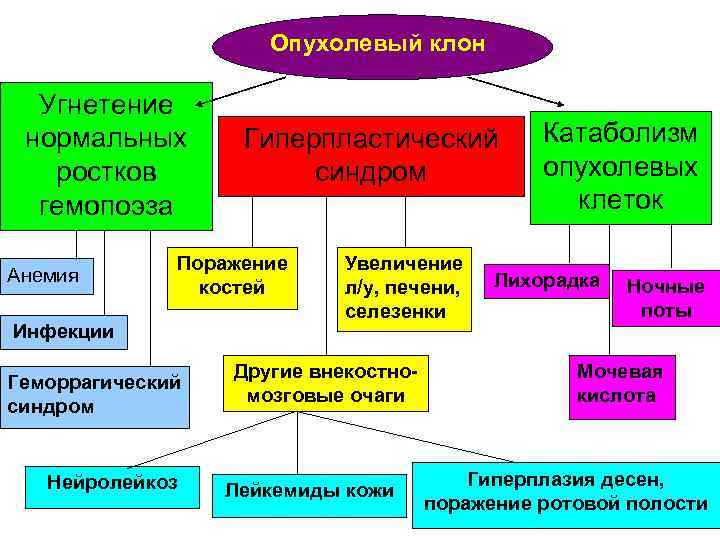 Опухолевый клон Угнетение нормальных ростков гемопоэза Анемия Гиперпластический синдром Поражение костей Инфекции Геморрагический синдром Нейролейкоз Увеличение л/у, печени, селезенки Другие внекостномозговые очаги Лейкемиды кожи Катаболизм опухолевых клеток Лихорадка Ночные поты Мочевая кислота Гиперплазия десен, поражение ротовой полости
Опухолевый клон Угнетение нормальных ростков гемопоэза Анемия Гиперпластический синдром Поражение костей Инфекции Геморрагический синдром Нейролейкоз Увеличение л/у, печени, селезенки Другие внекостномозговые очаги Лейкемиды кожи Катаболизм опухолевых клеток Лихорадка Ночные поты Мочевая кислота Гиперплазия десен, поражение ротовой полости
 ЛАБОРАТОРНАЯ ДИАГНОСТИКА периода разгара 1. ОАК: • снижение количества Hb и числа эритроцитов • лейкоцитоз или лейкопения • тромбоцитопения • ускорение СОЭ • наличие бластных клеток • гранулоцитопения
ЛАБОРАТОРНАЯ ДИАГНОСТИКА периода разгара 1. ОАК: • снижение количества Hb и числа эритроцитов • лейкоцитоз или лейкопения • тромбоцитопения • ускорение СОЭ • наличие бластных клеток • гранулоцитопения
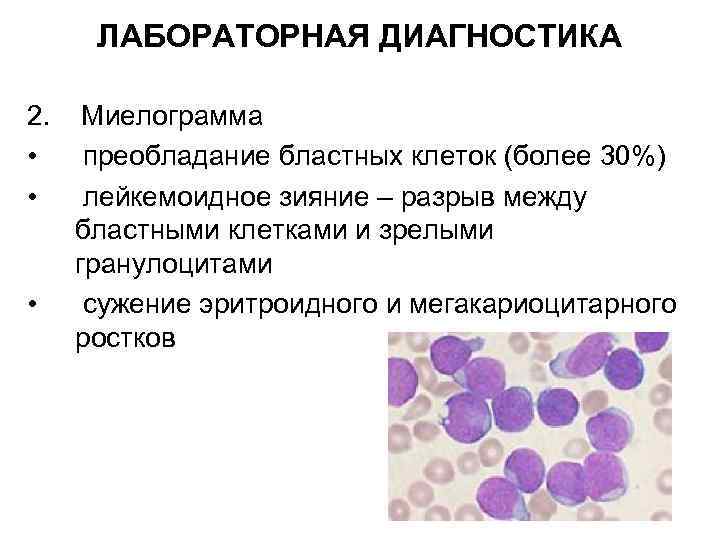 ЛАБОРАТОРНАЯ ДИАГНОСТИКА 2. • • • Миелограмма преобладание бластных клеток (более 30%) лейкемоидное зияние – разрыв между бластными клетками и зрелыми гранулоцитами сужение эритроидного и мегакариоцитарного ростков
ЛАБОРАТОРНАЯ ДИАГНОСТИКА 2. • • • Миелограмма преобладание бластных клеток (более 30%) лейкемоидное зияние – разрыв между бластными клетками и зрелыми гранулоцитами сужение эритроидного и мегакариоцитарного ростков
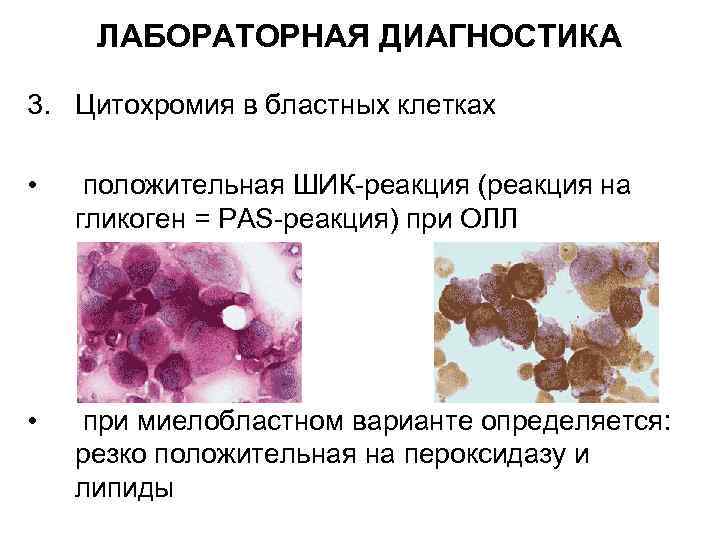 ЛАБОРАТОРНАЯ ДИАГНОСТИКА 3. Цитохромия в бластных клетках • положительная ШИК-реакция (реакция на гликоген = PAS-реакция) при ОЛЛ • при миелобластном варианте определяется: резко положительная на пероксидазу и липиды
ЛАБОРАТОРНАЯ ДИАГНОСТИКА 3. Цитохромия в бластных клетках • положительная ШИК-реакция (реакция на гликоген = PAS-реакция) при ОЛЛ • при миелобластном варианте определяется: резко положительная на пероксидазу и липиды
 ЛАБОРАТОРНАЯ ДИАГНОСТИКА 4. • • Рентгенологическое исследование костной системы: остеопороз в трубчатых костях и позвоночнике деструктивно-очаговые поражения
ЛАБОРАТОРНАЯ ДИАГНОСТИКА 4. • • Рентгенологическое исследование костной системы: остеопороз в трубчатых костях и позвоночнике деструктивно-очаговые поражения
 ЛАБОРАТОРНАЯ ДИАГНОСТИКА 5. Спинно-мозговая пункция: • увеличение цитоза более 10 клеток/мкл • увеличение уровня белка более 0, 3% - ЭТО НЕЙРОЛЕЙКОЗ
ЛАБОРАТОРНАЯ ДИАГНОСТИКА 5. Спинно-мозговая пункция: • увеличение цитоза более 10 клеток/мкл • увеличение уровня белка более 0, 3% - ЭТО НЕЙРОЛЕЙКОЗ
 ЛАБОРАТОРНАЯ ДИАГНОСТИКА 6. Иммунологическое исследование: • выявление маркёров Т, В или О- клеточного вариантов лимфобластного лейкоза
ЛАБОРАТОРНАЯ ДИАГНОСТИКА 6. Иммунологическое исследование: • выявление маркёров Т, В или О- клеточного вариантов лимфобластного лейкоза
 ЛАБОРАТОРНАЯ ДИАГНОСТИКА 7. Генетическое обследование: для ОЛЛ – транслокация t (4; 11; 9; 22), увеличение общего числа хромосом (51 -65) при остром миелобластном (М 2) – транслокация t (8; 21), при остром промиелоцитарном (М 3) – транслокация t (15; 17), при остром миеломонобластном (М 4) – инверсия 16 хромосомы
ЛАБОРАТОРНАЯ ДИАГНОСТИКА 7. Генетическое обследование: для ОЛЛ – транслокация t (4; 11; 9; 22), увеличение общего числа хромосом (51 -65) при остром миелобластном (М 2) – транслокация t (8; 21), при остром промиелоцитарном (М 3) – транслокация t (15; 17), при остром миеломонобластном (М 4) – инверсия 16 хромосомы
 РЕМИССИЯ ПОЛНАЯ: Критерии: • клинически нет субъективных жалоб, селезёнка, печень, лимфоузлы не увеличены; • отсутствие бластных клеток в периферической крови, состав крови близок к норме, Hb не ниже 110 г/л, количество гранулоцитов не менее 1500 в 1 мм 3 крови • костный мозг: бластных форм менее 5%, нормализация гранулоцитарного и тромбоцитарного ростков • нормальный состав спинно-мозговой жидкости
РЕМИССИЯ ПОЛНАЯ: Критерии: • клинически нет субъективных жалоб, селезёнка, печень, лимфоузлы не увеличены; • отсутствие бластных клеток в периферической крови, состав крови близок к норме, Hb не ниже 110 г/л, количество гранулоцитов не менее 1500 в 1 мм 3 крови • костный мозг: бластных форм менее 5%, нормализация гранулоцитарного и тромбоцитарного ростков • нормальный состав спинно-мозговой жидкости
 РЕМИССИЯ ЧАСТИЧНАЯ: или отчётливое гематологическое улучшение или исчезновение бластных клеток из крови при сохранении бластоза костного мозга, или подавление очагов лейкемической пролиферации вне костного мозга и т. п.
РЕМИССИЯ ЧАСТИЧНАЯ: или отчётливое гематологическое улучшение или исчезновение бластных клеток из крови при сохранении бластоза костного мозга, или подавление очагов лейкемической пролиферации вне костного мозга и т. п.
 РЕЦЕДИВ ВИДЫ: • костномозговой – появление более 5% бластных клеток в пунктате, сопровождающейся анемическим или геморрагическими синдромами, увеличением лимфоузлов, печени, селезёнки или без клинических симптомов заболевания • внекостномозговой – появление экстрамедулярных очагов лейкозной инфильтрации при нормальном костномозговом пунктате (нейролейкоз, тестикулярный лейкоз)
РЕЦЕДИВ ВИДЫ: • костномозговой – появление более 5% бластных клеток в пунктате, сопровождающейся анемическим или геморрагическими синдромами, увеличением лимфоузлов, печени, селезёнки или без клинических симптомов заболевания • внекостномозговой – появление экстрамедулярных очагов лейкозной инфильтрации при нормальном костномозговом пунктате (нейролейкоз, тестикулярный лейкоз)
 ТЕРМИНАЛЬНЫЙ ПЕРИОД выраженное угнетение нормального кроветворения: нарастание гранулоцитопении со вторичными инфекционными осложнениями, тромбоцитопения (спонтанные кровотечения) и отсутствие эффекта от химиотерапии.
ТЕРМИНАЛЬНЫЙ ПЕРИОД выраженное угнетение нормального кроветворения: нарастание гранулоцитопении со вторичными инфекционными осложнениями, тромбоцитопения (спонтанные кровотечения) и отсутствие эффекта от химиотерапии.
 ЛЕЧЕНИЕ Этапы: 1. Индукция ремиссии 2. Консолидация ремиссии 3. Реиндукция 4. Поддерживающая терапия
ЛЕЧЕНИЕ Этапы: 1. Индукция ремиссии 2. Консолидация ремиссии 3. Реиндукция 4. Поддерживающая терапия
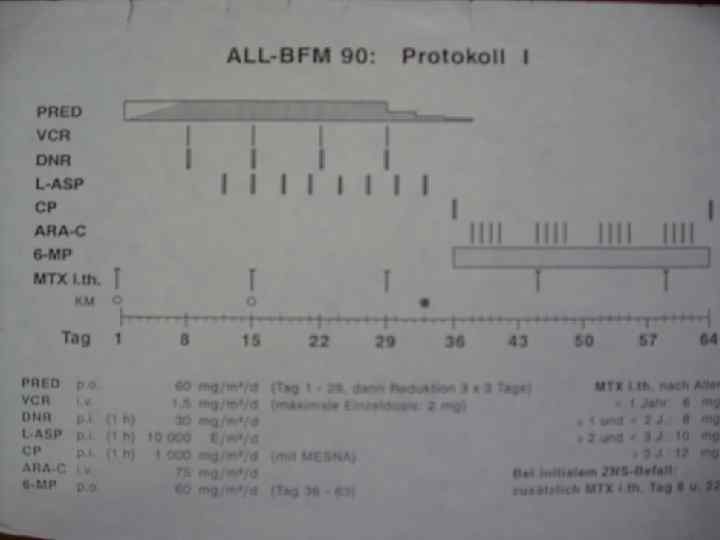
 ЛЕЧЕНИЕ Протоколы: 1. Группы БФМ-90 (Берлин-Франкфурт-Мюнстер, 1990 г. ): интенсивная полихимиотерапия в течение 6 месяцев и поддерживающая терапия сроком до 2 -х лет 2. Протокол МБ (Москва-Берлин) 3. В основе протоколов комбинации цитостатиков: винкристин, L-аспаригиназа, рубомицин, циклофосфан, цитозар, метотрексат, 6 -меркаптопурин + гормоны.
ЛЕЧЕНИЕ Протоколы: 1. Группы БФМ-90 (Берлин-Франкфурт-Мюнстер, 1990 г. ): интенсивная полихимиотерапия в течение 6 месяцев и поддерживающая терапия сроком до 2 -х лет 2. Протокол МБ (Москва-Берлин) 3. В основе протоколов комбинации цитостатиков: винкристин, L-аспаригиназа, рубомицин, циклофосфан, цитозар, метотрексат, 6 -меркаптопурин + гормоны.
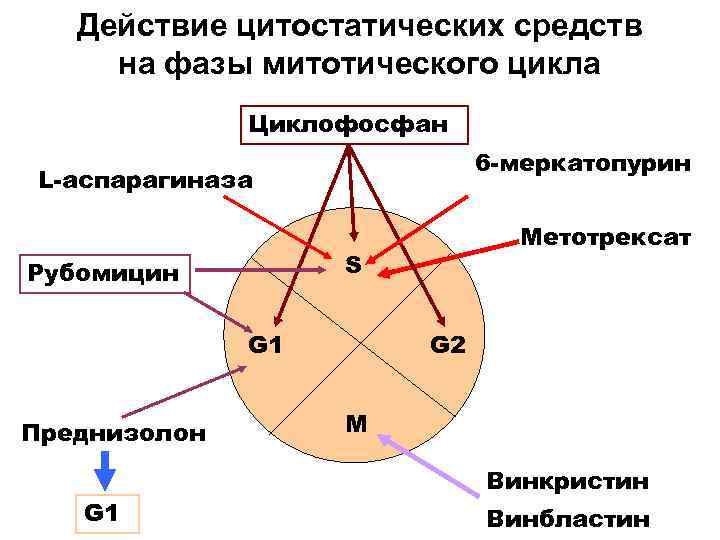 Действие цитостатических средств на фазы митотического цикла Циклофосфан 6 -меркатопурин L-аспарагиназа S Рубомицин G 1 Преднизолон G 1 Метотрексат G 2 M Винкристин Винбластин
Действие цитостатических средств на фазы митотического цикла Циклофосфан 6 -меркатопурин L-аспарагиназа S Рубомицин G 1 Преднизолон G 1 Метотрексат G 2 M Винкристин Винбластин
 ЛЕЧЕНИЕ
ЛЕЧЕНИЕ
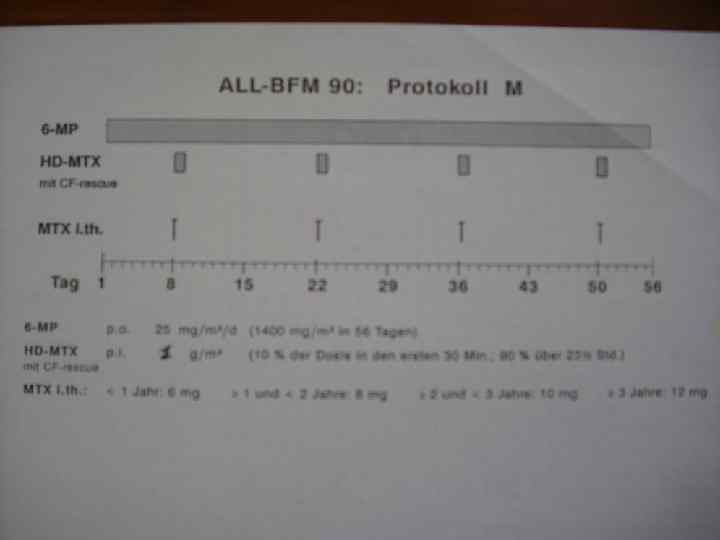 ЛЕЧЕНИЕ
ЛЕЧЕНИЕ
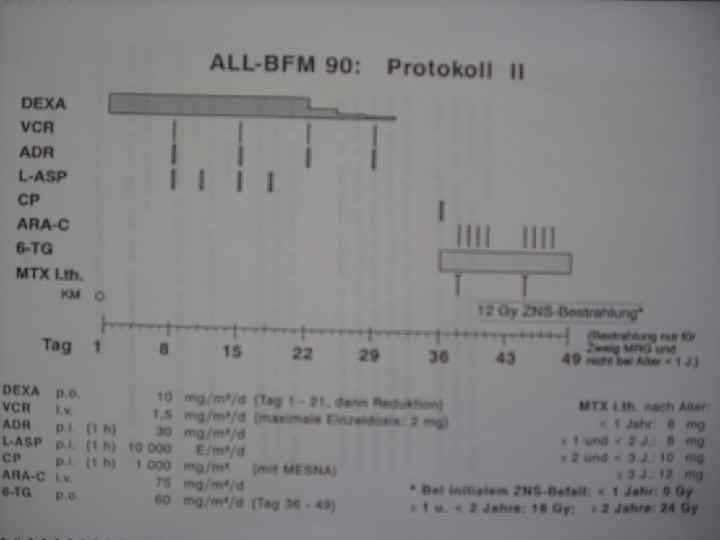 ЛЕЧЕНИЕ
ЛЕЧЕНИЕ
 ОМЛ: рубомицин, цитозар, винкристин, вепезид и др.
ОМЛ: рубомицин, цитозар, винкристин, вепезид и др.
 ЛЕЧЕНИЕ Трансплантация кроветворных клеток у детей с ОЛ показана: - аллогенная – костный мозг, стволовые клетки периферической крови и пуповинная кровь донора - при ОЛЛ с неблагоприятным прогнозом с транслокациями 4, 11 и 9, 22 хромосом в период I ремиссии - при ОМЛ в состоянии первой гематологической ремиссии
ЛЕЧЕНИЕ Трансплантация кроветворных клеток у детей с ОЛ показана: - аллогенная – костный мозг, стволовые клетки периферической крови и пуповинная кровь донора - при ОЛЛ с неблагоприятным прогнозом с транслокациями 4, 11 и 9, 22 хромосом в период I ремиссии - при ОМЛ в состоянии первой гематологической ремиссии
 ДИСПАНСЕРИЗАЦИЯ 1. Осмотр педиатра и гематолога в период ремиссии 1 раз в 2 недели 2. Анализ крови с определением тромбоцитов 1 раз в 2 недели 3. Исследование костного мозга – 1 раз в 2 месяца 4. Биохимический анализ крови – 1 раз в 2 -3 месяца (сахар, калий, кальций, билирубин, трансаминазы, диастаза, белковые фракции)
ДИСПАНСЕРИЗАЦИЯ 1. Осмотр педиатра и гематолога в период ремиссии 1 раз в 2 недели 2. Анализ крови с определением тромбоцитов 1 раз в 2 недели 3. Исследование костного мозга – 1 раз в 2 месяца 4. Биохимический анализ крови – 1 раз в 2 -3 месяца (сахар, калий, кальций, билирубин, трансаминазы, диастаза, белковые фракции)
 ДИСПАНСЕРИЗАЦИЯ 5. Поддерживающая медикаментозная терапия: 6 -меркаптопурин 100 мг/м 2 3 раза в неделю, внутрь Метотрексат, 20 мг/м 2 1 раз в неделю, внутрь или в/м 6. В периоде ремиссии дети могут посещать школу и ДДУ Прогноз: до 80% выздоровление при ОЛЛ, 4550% при ОНЛЛ
ДИСПАНСЕРИЗАЦИЯ 5. Поддерживающая медикаментозная терапия: 6 -меркаптопурин 100 мг/м 2 3 раза в неделю, внутрь Метотрексат, 20 мг/м 2 1 раз в неделю, внутрь или в/м 6. В периоде ремиссии дети могут посещать школу и ДДУ Прогноз: до 80% выздоровление при ОЛЛ, 4550% при ОНЛЛ
 Чтобы стать донором гемопоэтических клеток и в будущем спасти чью-то жизнь, Вы можете позвонить в лабораторию-регистр доноров костного мозга Петербургского государственного университета в будни с 10. 00 по телефону 8 -800 -234 -46 -25
Чтобы стать донором гемопоэтических клеток и в будущем спасти чью-то жизнь, Вы можете позвонить в лабораторию-регистр доноров костного мозга Петербургского государственного университета в будни с 10. 00 по телефону 8 -800 -234 -46 -25


