Лечение нарушений ритма сердца.pptx
- Количество слайдов: 80
 Лечение нарушений ритма сердца Доцент кафедры терапии ИПДО Аминов В. Н.
Лечение нарушений ритма сердца Доцент кафедры терапии ИПДО Аминов В. Н.
 Нормальный ритм v Синусовый ритм ночью более 35 в мин. , средняя более 40 в мин. ; v Синусовый ритм днем более 40 в мин. , средняя более 50 в мин. , максимальная более 100 в мин. ; v Среднесуточная ЧСС более 50 в мин. ; v Дыхательная аритмия ( в любых пределах ); v Синусовая аритмия ( в любых пределах ); v СА блокада с RR не более 2000 мс. ; v Постэкстрасистолическая пауза менее 1800 мс. ; v Миграция водителя ритма по предсердиям; v Ритм коронарного синуса.
Нормальный ритм v Синусовый ритм ночью более 35 в мин. , средняя более 40 в мин. ; v Синусовый ритм днем более 40 в мин. , средняя более 50 в мин. , максимальная более 100 в мин. ; v Среднесуточная ЧСС более 50 в мин. ; v Дыхательная аритмия ( в любых пределах ); v Синусовая аритмия ( в любых пределах ); v СА блокада с RR не более 2000 мс. ; v Постэкстрасистолическая пауза менее 1800 мс. ; v Миграция водителя ритма по предсердиям; v Ритм коронарного синуса.
 Нормальный ритм АВ блокада 1 степени в ночное время у ваготоников; АВ блокада 2 степени Мобитц 1 в ночное время у ваготоников при этом ЧСС должна быть не менее 40 в мин. ) до 5 эпизодов; Предсердная экстрасистолия – менее 700 в сутки, короткая пробежка предсердной фокусной тахикардии ( 1 – 2 в сутки – не длительнее 5 секунд ); v Желудочковая экстрасистолия – менее 700 в сутки, короткая пробежка ЖТ ( 5 комплексов ). v v ( v
Нормальный ритм АВ блокада 1 степени в ночное время у ваготоников; АВ блокада 2 степени Мобитц 1 в ночное время у ваготоников при этом ЧСС должна быть не менее 40 в мин. ) до 5 эпизодов; Предсердная экстрасистолия – менее 700 в сутки, короткая пробежка предсердной фокусной тахикардии ( 1 – 2 в сутки – не длительнее 5 секунд ); v Желудочковая экстрасистолия – менее 700 в сутки, короткая пробежка ЖТ ( 5 комплексов ). v v ( v
 Суточная вариабельность синусового ритма. Что встречается в норме? СЭ встречается в ¾ случаев У детей -13% У молодежи – около 60% У пациентов старше 60 лет – 90%-100% Ø С возрастом число СЭ растет, появляются групповые СЭ и эпизоды ПТ (28% ) и ФП ( 30% ) Ø Появление аритмий зависит от размеров ЛП Ø Ø Ø У здоровых людей ЖЭ выявляется у 1% Ø При записи ХМ ЭКГ – в 40% 79% случаев Ø Полимофные ЖЭ в 10% -15% случаев Ø Спорадически во всех возрастных группах ЖТ ( 3 8 ) эктопических комплексов, обычно ночью (2% )
Суточная вариабельность синусового ритма. Что встречается в норме? СЭ встречается в ¾ случаев У детей -13% У молодежи – около 60% У пациентов старше 60 лет – 90%-100% Ø С возрастом число СЭ растет, появляются групповые СЭ и эпизоды ПТ (28% ) и ФП ( 30% ) Ø Появление аритмий зависит от размеров ЛП Ø Ø Ø У здоровых людей ЖЭ выявляется у 1% Ø При записи ХМ ЭКГ – в 40% 79% случаев Ø Полимофные ЖЭ в 10% -15% случаев Ø Спорадически во всех возрастных группах ЖТ ( 3 8 ) эктопических комплексов, обычно ночью (2% )
 ПРИ КЛИНИЧЕСКОЙ ОЦЕНКЕ АРИТМИИ СЛЕДУЕТ ОТВЕТИТЬ НА ВОПРОСЫ: v 1. Какова причина аритмии? v 2. В какой степени аритмия является «ответственной» за общую клиническую картину? v 3. Имеет ли аритмия жизнеугрожающий характер? v 4. Не является ли данная аритмия предвестником другого, более грозного нарушения ритма?
ПРИ КЛИНИЧЕСКОЙ ОЦЕНКЕ АРИТМИИ СЛЕДУЕТ ОТВЕТИТЬ НА ВОПРОСЫ: v 1. Какова причина аритмии? v 2. В какой степени аритмия является «ответственной» за общую клиническую картину? v 3. Имеет ли аритмия жизнеугрожающий характер? v 4. Не является ли данная аритмия предвестником другого, более грозного нарушения ритма?
 Основные причины развития нарушений ритма сердца • Заболевания сердца ( практически любое ) ; • Нарушения электролитного баланса – гипокалиемия, гипомагниемия; • Нарушения кислотно – щелочного равновесия; • Изменения гормонального фона ( диффузный токсический зоб, феохромоцитома и др. ); • Вредные привычки – алкоголь, наркомания, токсикомания, употребление крепкого кофе, чая; • Прием лекарственных препаратов, в том числе и антиаритмических средств, например: сердечных гликозидов, пробукола, эуфиллина, трициклических антидепрессантов, антигистаминных препаратов ( терфенадин, астемизол );
Основные причины развития нарушений ритма сердца • Заболевания сердца ( практически любое ) ; • Нарушения электролитного баланса – гипокалиемия, гипомагниемия; • Нарушения кислотно – щелочного равновесия; • Изменения гормонального фона ( диффузный токсический зоб, феохромоцитома и др. ); • Вредные привычки – алкоголь, наркомания, токсикомания, употребление крепкого кофе, чая; • Прием лекарственных препаратов, в том числе и антиаритмических средств, например: сердечных гликозидов, пробукола, эуфиллина, трициклических антидепрессантов, антигистаминных препаратов ( терфенадин, астемизол );
 Основные причины развития нарушений ритма сердца • • Нарушения нейровегетативной регуляции Функциональные и органические поражения ЦНС; Гипо – и гипертермия; Чрезмерная физическая нагрузка • Генетические аспекты аритмий сердца. • Многие нарушения ритма обусловлены аномальной работой ионных каналов, что связано с мутациями генов, ответственных за синтез белков этих каналов.
Основные причины развития нарушений ритма сердца • • Нарушения нейровегетативной регуляции Функциональные и органические поражения ЦНС; Гипо – и гипертермия; Чрезмерная физическая нагрузка • Генетические аспекты аритмий сердца. • Многие нарушения ритма обусловлены аномальной работой ионных каналов, что связано с мутациями генов, ответственных за синтез белков этих каналов.
 Вагус – зависимые аритмии Ø Возникают у подростков и мужчин средних лет Ø Возникновению аритмии способствует горизонтальное положение, переедание, часто появляются ночью во время сна. Ø Часто сопутствующая патология: язвенная болезнь, скользящая ГПОД Ø Ожирение или сопутствующий СД Ø Возникновение аритмий при стрессе или ФН – казуистика.
Вагус – зависимые аритмии Ø Возникают у подростков и мужчин средних лет Ø Возникновению аритмии способствует горизонтальное положение, переедание, часто появляются ночью во время сна. Ø Часто сопутствующая патология: язвенная болезнь, скользящая ГПОД Ø Ожирение или сопутствующий СД Ø Возникновение аритмий при стрессе или ФН – казуистика.
 Задачи обследования § Выявление патологии сердца. § Изучение размеров камер сердца, толщины стенок, состояние клапанного аппарата и показателей сократительной функции миокарда. § Выявление патологии внутренних органов, которые могли вызвать или ухудшить течение нарушений сердечного ритма (заболевания щитовидной железы и др. ). § Точная диагностика видов нарушений сердечного ритма. § Выявление опасных для жизни больного нарушений сердечного ритма.
Задачи обследования § Выявление патологии сердца. § Изучение размеров камер сердца, толщины стенок, состояние клапанного аппарата и показателей сократительной функции миокарда. § Выявление патологии внутренних органов, которые могли вызвать или ухудшить течение нарушений сердечного ритма (заболевания щитовидной железы и др. ). § Точная диагностика видов нарушений сердечного ритма. § Выявление опасных для жизни больного нарушений сердечного ритма.
 Факторы, определяющие значимость аритмий Характер аритмии Морфологические изменения сердца Нарушение гемодинамики
Факторы, определяющие значимость аритмий Характер аритмии Морфологические изменения сердца Нарушение гемодинамики
 Цели лечения • Купирование аритмии; • Уменьшение симптомов аритмии; • Устранение нарушений гемодинамики • Профилактика жизнеугрожающих аритмии.
Цели лечения • Купирование аритмии; • Уменьшение симптомов аритмии; • Устранение нарушений гемодинамики • Профилактика жизнеугрожающих аритмии.
 Выбор стратегии лечения зависит от следующих факторов • Вида аритмий; • Наличия или отсутствия органичского поражения сердца; • Субьективной переносимости аритмии; • Влияния аритмии на гемодинамику; • Возраста больного; • Результатов применения ААП в прошлом.
Выбор стратегии лечения зависит от следующих факторов • Вида аритмий; • Наличия или отсутствия органичского поражения сердца; • Субьективной переносимости аритмии; • Влияния аритмии на гемодинамику; • Возраста больного; • Результатов применения ААП в прошлом.
 Классификация аритмий ( Мазур Н. А. и соавт. ) I. Эктопические комплексы ( экстрасистолия, парасистолия ); II. Ускоренные ритмы сердца – эктопические ритмы с ЧСС от 60 до 100 в мин. III. Пароксизмальные тахикардии. 1) Наджелудочковые: а) предсердные: - сино – атриальная реципрокная тахикардия; - предсердная тахикардия; - трепетание предсердий; - мерцание предсердий;
Классификация аритмий ( Мазур Н. А. и соавт. ) I. Эктопические комплексы ( экстрасистолия, парасистолия ); II. Ускоренные ритмы сердца – эктопические ритмы с ЧСС от 60 до 100 в мин. III. Пароксизмальные тахикардии. 1) Наджелудочковые: а) предсердные: - сино – атриальная реципрокная тахикардия; - предсердная тахикардия; - трепетание предсердий; - мерцание предсердий;
 б) атрио – вентрикулярные тахикардии: - атрио – вентрикулярная узловая тахикардия; - атрио – вентрикулярная тахикардия с участием дополнительных путей проведения ( ортодромная, антидромная ); 2) Желудочковые тахикардии. IV. Нарушения функции синусового узла ( СССУ ); V. Нарушения атрио – вентрикулярной проводи - димости.
б) атрио – вентрикулярные тахикардии: - атрио – вентрикулярная узловая тахикардия; - атрио – вентрикулярная тахикардия с участием дополнительных путей проведения ( ортодромная, антидромная ); 2) Желудочковые тахикардии. IV. Нарушения функции синусового узла ( СССУ ); V. Нарушения атрио – вентрикулярной проводи - димости.
 Классификация антиаритмических препаратов ( Vaughan Williams E. M. , 1970 – 1972, Harrison D. , 1979 – 1985 )
Классификация антиаритмических препаратов ( Vaughan Williams E. M. , 1970 – 1972, Harrison D. , 1979 – 1985 )
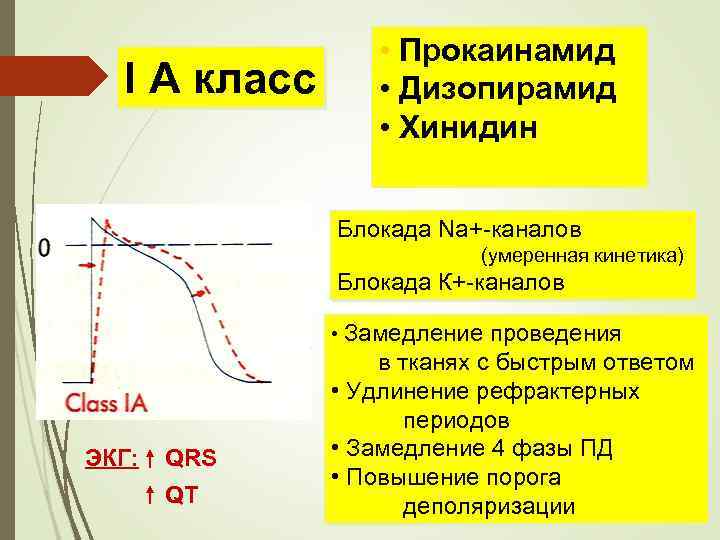 I A класс • Прокаинамид • Дизопирамид • Хинидин Блокада Na+-каналов (умеренная кинетика) Блокада К+-каналов • Замедление проведения ЭКГ: QRS QT в тканях с быстрым ответом • Удлинение рефрактерных периодов • Замедление 4 фазы ПД • Повышение порога деполяризации
I A класс • Прокаинамид • Дизопирамид • Хинидин Блокада Na+-каналов (умеренная кинетика) Блокада К+-каналов • Замедление проведения ЭКГ: QRS QT в тканях с быстрым ответом • Удлинение рефрактерных периодов • Замедление 4 фазы ПД • Повышение порога деполяризации
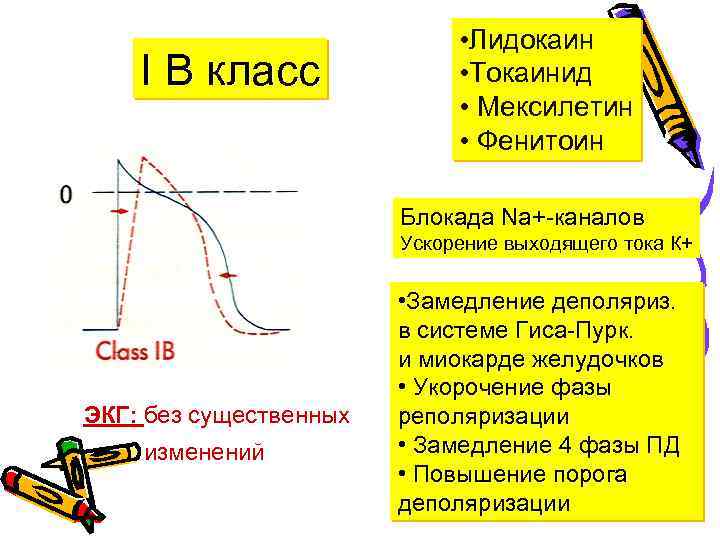 I В класс • Лидокаин • Токаинид • Мексилетин • Фенитоин Блокада Na+-каналов Ускорение выходящего тока К+ ЭКГ: без существенных изменений • Замедление деполяриз. в системе Гиса-Пурк. и миокарде желудочков • Укорочение фазы реполяризации • Замедление 4 фазы ПД • Повышение порога деполяризации
I В класс • Лидокаин • Токаинид • Мексилетин • Фенитоин Блокада Na+-каналов Ускорение выходящего тока К+ ЭКГ: без существенных изменений • Замедление деполяриз. в системе Гиса-Пурк. и миокарде желудочков • Укорочение фазы реполяризации • Замедление 4 фазы ПД • Повышение порога деполяризации
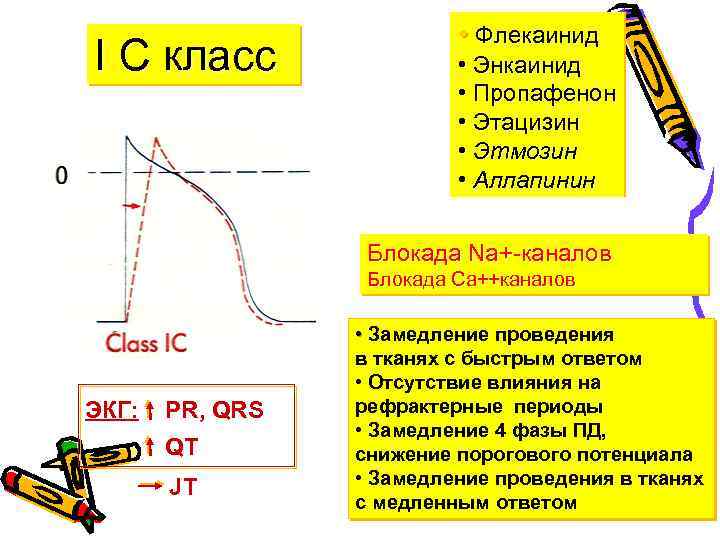 I С класс • Флекаинид • Энкаинид • Пропафенон • Этацизин • Этмозин • Аллапинин Блокада Na+-каналов Блокада Са++каналов ЭКГ: PR, QRS QT JT • Замедление проведения в тканях с быстрым ответом • Отсутствие влияния на рефрактерные периоды • Замедление 4 фазы ПД, снижение порогового потенциала • Замедление проведения в тканях с медленным ответом
I С класс • Флекаинид • Энкаинид • Пропафенон • Этацизин • Этмозин • Аллапинин Блокада Na+-каналов Блокада Са++каналов ЭКГ: PR, QRS QT JT • Замедление проведения в тканях с быстрым ответом • Отсутствие влияния на рефрактерные периоды • Замедление 4 фазы ПД, снижение порогового потенциала • Замедление проведения в тканях с медленным ответом
 II класс • Блокада бета-адренорецепторов • Ускорение выходящего тока К+ (Пропранолол) • Угнетение входящего тока Са++ • Замедление спонтанной ЭКГ: PP, PR QRS QT диастолической деполяризации • Ускорение реполяризации • Замедление деполяризации в тканях с быстрым ответом (в высоких концентрациях) • Замедление деполяризации и возрастание рефрактерных периодов в тканях с медленным ответом,
II класс • Блокада бета-адренорецепторов • Ускорение выходящего тока К+ (Пропранолол) • Угнетение входящего тока Са++ • Замедление спонтанной ЭКГ: PP, PR QRS QT диастолической деполяризации • Ускорение реполяризации • Замедление деполяризации в тканях с быстрым ответом (в высоких концентрациях) • Замедление деполяризации и возрастание рефрактерных периодов в тканях с медленным ответом,
 III класс • Амиодарон • Бретилий • Соталол • Нибентан • Ибутилид • Дофетилид • Дронедарон Блокада выходящих токов К+ (кроме ибутилида) Обратная частотная зависимость. ЭКГ: PR, QT QRS • Замедление реполяризации в тканях с быстрым и медленным ответом • Увеличение продолжительности рефрактерных периодов • Отсутствие влияния на скорость деполяризации в тканях с быстрым ответом
III класс • Амиодарон • Бретилий • Соталол • Нибентан • Ибутилид • Дофетилид • Дронедарон Блокада выходящих токов К+ (кроме ибутилида) Обратная частотная зависимость. ЭКГ: PR, QT QRS • Замедление реполяризации в тканях с быстрым и медленным ответом • Увеличение продолжительности рефрактерных периодов • Отсутствие влияния на скорость деполяризации в тканях с быстрым ответом
 o В последние годы увеличение знаний о механизмах формирования и поддержания МА, о функционировании ионных каналов позволило создать препараты селективно влияющие на миокард предсердий ( преимущественно ингибирующие ионные токи, которые представлены только в миокарде предсердий или с большей плотностью, чем в миокарде желудочков ). o Среди предсердно – селективных ААП III класса допущен к клиническому применению - ВЕРНАКАЛАНТ, который эффективен только при небольших сроках МА и НИФЕРИДИЛ - проведено доклиническое изучение.
o В последние годы увеличение знаний о механизмах формирования и поддержания МА, о функционировании ионных каналов позволило создать препараты селективно влияющие на миокард предсердий ( преимущественно ингибирующие ионные токи, которые представлены только в миокарде предсердий или с большей плотностью, чем в миокарде желудочков ). o Среди предсердно – селективных ААП III класса допущен к клиническому применению - ВЕРНАКАЛАНТ, который эффективен только при небольших сроках МА и НИФЕРИДИЛ - проведено доклиническое изучение.
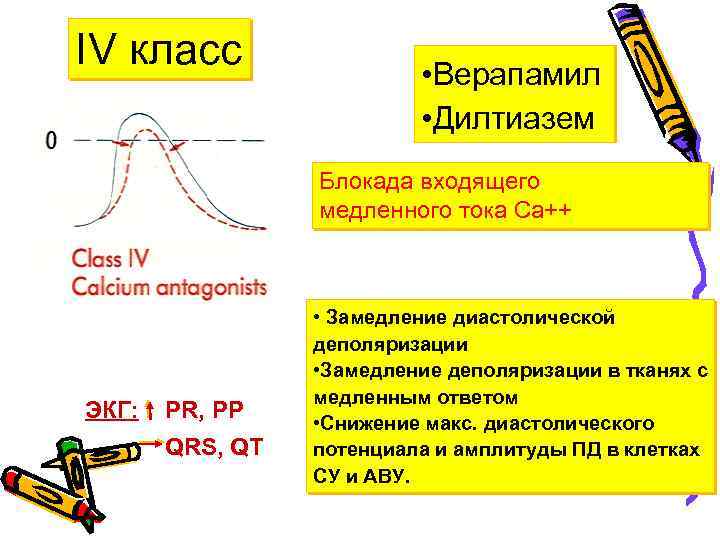 IV класс • Верапамил • Дилтиазем Блокада входящего медленного тока Са++ ЭКГ: PR, PP QRS, QT • Замедление диастолической деполяризации • Замедление деполяризации в тканях с медленным ответом • Снижение макс. диастолического потенциала и амплитуды ПД в клетках СУ и АВУ.
IV класс • Верапамил • Дилтиазем Блокада входящего медленного тока Са++ ЭКГ: PR, PP QRS, QT • Замедление диастолической деполяризации • Замедление деполяризации в тканях с медленным ответом • Снижение макс. диастолического потенциала и амплитуды ПД в клетках СУ и АВУ.
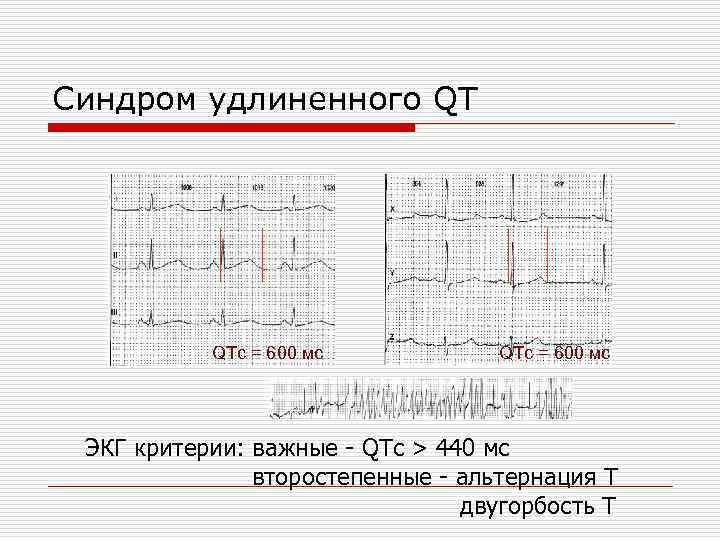 Cиндром удлиненного QT QTc = 600 мс ЭКГ критерии: важные - QTc > 440 мс второстепенные - альтернация Т двугорбость Т
Cиндром удлиненного QT QTc = 600 мс ЭКГ критерии: важные - QTc > 440 мс второстепенные - альтернация Т двугорбость Т
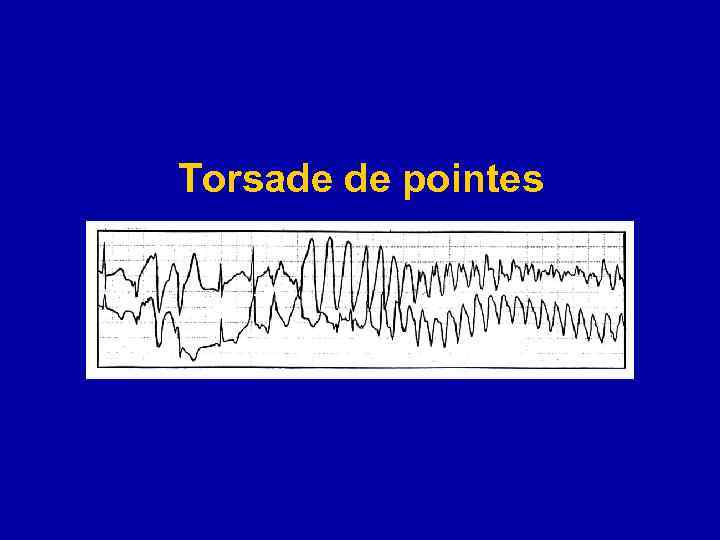 Torsade de pointes
Torsade de pointes
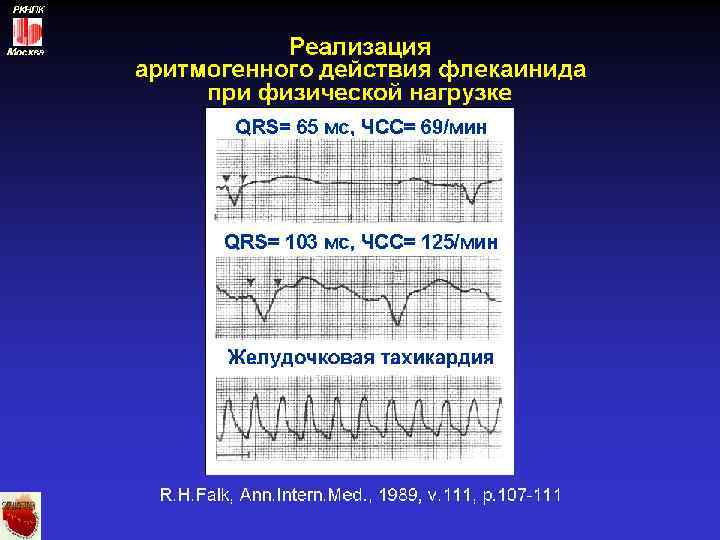
 Проаритмическое действие • ЖТ - типа «пируэт» ( I и III ) устойчивая мономорфная ( IC ) устойчивая полиморфная / ФЖ ( IA, IC, III ) • Предсердия – возобновление МА ( IA, IC, III ) перевод МА в трепетание ( IC ) повышенный порог дефибрилляции ( IC ) • Нарушение проведения и автоматизма – учащение ЧСС при МА ( IA, IC ) улучшение проведения по дополнительным путям ( IV, дигоксин ) дисфункция СУ и А-В блокады ( все препараты )
Проаритмическое действие • ЖТ - типа «пируэт» ( I и III ) устойчивая мономорфная ( IC ) устойчивая полиморфная / ФЖ ( IA, IC, III ) • Предсердия – возобновление МА ( IA, IC, III ) перевод МА в трепетание ( IC ) повышенный порог дефибрилляции ( IC ) • Нарушение проведения и автоматизма – учащение ЧСС при МА ( IA, IC ) улучшение проведения по дополнительным путям ( IV, дигоксин ) дисфункция СУ и А-В блокады ( все препараты )
 Лечение следует прекратить при: ØУчащении эктопических желудочковых комплексов ØУвеличении интервала QT более 450 мм/сек ØПоявлении блокад, брадикардии ØПри расширении комплекса QRS более, чем на 25%, уменьшении его амплитуды ØПри увеличении продолжительности Р-зубца на ЭКГ более 0, 12 сек.
Лечение следует прекратить при: ØУчащении эктопических желудочковых комплексов ØУвеличении интервала QT более 450 мм/сек ØПоявлении блокад, брадикардии ØПри расширении комплекса QRS более, чем на 25%, уменьшении его амплитуды ØПри увеличении продолжительности Р-зубца на ЭКГ более 0, 12 сек.
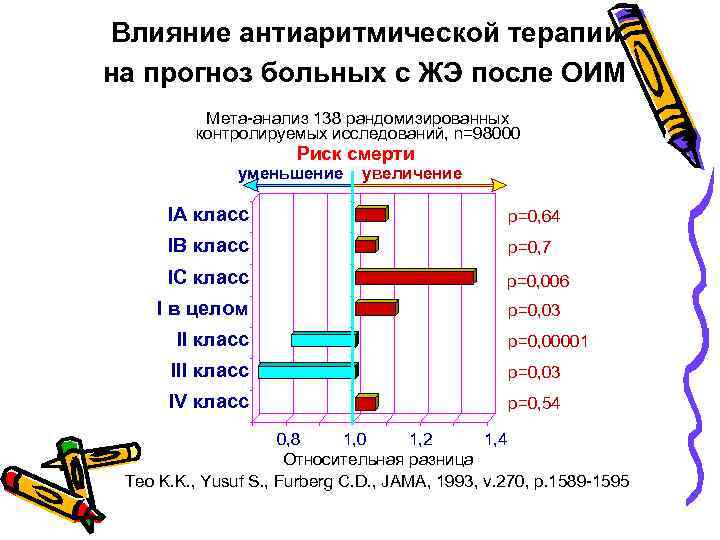 Влияние антиаритмической терапии на прогноз больных с ЖЭ после ОИМ Мета-анализ 138 рандомизированных контролируемых исследований, n=98000 Риск смерти уменьшение увеличение IA класс р=0, 64 IB класс р=0, 7 IC класс р=0, 006 I в целом II класс р=0, 03 р=0, 00001 III класс р=0, 03 IV класс р=0, 54 0, 8 1, 0 1, 2 1, 4 Относительная разница Teo K. K. , Yusuf S. , Furberg C. D. , JAMA, 1993, v. 270, p. 1589 -1595
Влияние антиаритмической терапии на прогноз больных с ЖЭ после ОИМ Мета-анализ 138 рандомизированных контролируемых исследований, n=98000 Риск смерти уменьшение увеличение IA класс р=0, 64 IB класс р=0, 7 IC класс р=0, 006 I в целом II класс р=0, 03 р=0, 00001 III класс р=0, 03 IV класс р=0, 54 0, 8 1, 0 1, 2 1, 4 Относительная разница Teo K. K. , Yusuf S. , Furberg C. D. , JAMA, 1993, v. 270, p. 1589 -1595
 Система градации ЖЭ по B. Lown, 1971 г. Редкие монотопные экстрасистолы – менее 30 в час; Частые монотопные экстрасистолы – более 30 в час; Политопная желудочковая экстрасистоли; «Повторные» формы желудочковых аритмий: 4 А – парные; 4 В - групповые, включая короткие эпизоды желудочковой тахикардии; o Ранние желудочковые экстрасистолы – типа R/T o o
Система градации ЖЭ по B. Lown, 1971 г. Редкие монотопные экстрасистолы – менее 30 в час; Частые монотопные экстрасистолы – более 30 в час; Политопная желудочковая экстрасистоли; «Повторные» формы желудочковых аритмий: 4 А – парные; 4 В - групповые, включая короткие эпизоды желудочковой тахикардии; o Ранние желудочковые экстрасистолы – типа R/T o o
 Прогностическая классификация желудочковых аритмий ( J. T. Bigger, 1984 г. ) • Безопасные аритмии – это экстрасистолия у лиц без признаков органического поражения сердца. У людей, не страдающих заболеваниями сердца, ЖЭ, даже высоких градаций по Лауну не вызывает увеличения риска внезапной смерти, и коррекция ее необходима, если они имеют плохую субьективную переносимость.
Прогностическая классификация желудочковых аритмий ( J. T. Bigger, 1984 г. ) • Безопасные аритмии – это экстрасистолия у лиц без признаков органического поражения сердца. У людей, не страдающих заболеваниями сердца, ЖЭ, даже высоких градаций по Лауну не вызывает увеличения риска внезапной смерти, и коррекция ее необходима, если они имеют плохую субьективную переносимость.
 • Потенциально опасные аритмии – это экстрасистолия у лиц с органическим поражением сердца. У людей, страдающих заболеваниями сердца, имеет место ЖЭ различных градаций, но еще не было пароксизмов ЖТ, ТЖ, МЖ, хотя вероятность их возникновения довольно высока, а риск внезапной смерти характеризуется, как существенный.
• Потенциально опасные аритмии – это экстрасистолия у лиц с органическим поражением сердца. У людей, страдающих заболеваниями сердца, имеет место ЖЭ различных градаций, но еще не было пароксизмов ЖТ, ТЖ, МЖ, хотя вероятность их возникновения довольно высока, а риск внезапной смерти характеризуется, как существенный.
 • Опасные аритмии - это аритмии , сопро- вождающиеся нарушением гемодинамики у лиц с органическим поражением сердца. К ним относят устойчивые пароксизмы ЖТ, эпизоды ТЖ и МЖ, устраненные с помощью реанимационных мероприятий. Прогноз этих больных крайне неблагоприятен и необходи – мость проведения профилактической ААТ не вызывает сомнений.
• Опасные аритмии - это аритмии , сопро- вождающиеся нарушением гемодинамики у лиц с органическим поражением сердца. К ним относят устойчивые пароксизмы ЖТ, эпизоды ТЖ и МЖ, устраненные с помощью реанимационных мероприятий. Прогноз этих больных крайне неблагоприятен и необходи – мость проведения профилактической ААТ не вызывает сомнений.
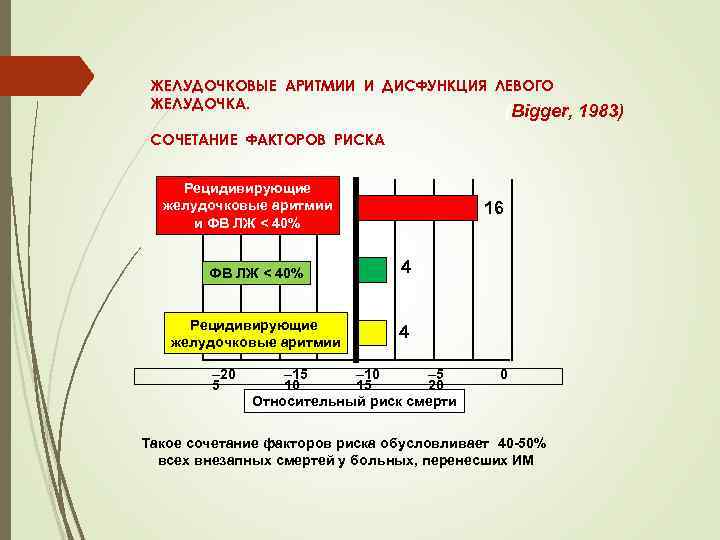 ЖЕЛУДОЧКОВЫЕ АРИТМИИ И ДИСФУНКЦИЯ ЛЕВОГО ЖЕЛУДОЧКА. (Bigger, 1983) СОЧЕТАНИЕ ФАКТОРОВ РИСКА Рецидивирующие желудочковые аритмии и ФВ ЛЖ < 40% Рецидивирующие желудочковые аритмии – 20 5 16 4 4 – 15 – 10 – 5 10 15 20 Относительный риск смерти 0 Такое сочетание факторов риска обусловливает 40 -50% всех внезапных смертей у больных, перенесших ИМ
ЖЕЛУДОЧКОВЫЕ АРИТМИИ И ДИСФУНКЦИЯ ЛЕВОГО ЖЕЛУДОЧКА. (Bigger, 1983) СОЧЕТАНИЕ ФАКТОРОВ РИСКА Рецидивирующие желудочковые аритмии и ФВ ЛЖ < 40% Рецидивирующие желудочковые аритмии – 20 5 16 4 4 – 15 – 10 – 5 10 15 20 Относительный риск смерти 0 Такое сочетание факторов риска обусловливает 40 -50% всех внезапных смертей у больных, перенесших ИМ
 Основные принципы назначения ААП. I. Избегать назначения ААП всегда, когда это возможно. Использование ААП оправдано в 2 -х случаях: 1) при потенциально опасной для жизни аритмии, 2) при появлении выраженной симптоматики. II. Устанавливать агрессивность терапии в строгом соответствии с целью лечения. III. Соблюдать все меры предосторожности при использовании ААП. Целью ААТ должно быть не только и не столько устранение самой аритмии, сколько улучшение КЖ больного с гарантией безопасности этого лечения.
Основные принципы назначения ААП. I. Избегать назначения ААП всегда, когда это возможно. Использование ААП оправдано в 2 -х случаях: 1) при потенциально опасной для жизни аритмии, 2) при появлении выраженной симптоматики. II. Устанавливать агрессивность терапии в строгом соответствии с целью лечения. III. Соблюдать все меры предосторожности при использовании ААП. Целью ААТ должно быть не только и не столько устранение самой аритмии, сколько улучшение КЖ больного с гарантией безопасности этого лечения.
 ПОКАЗАНИЯ К ЛЕЧЕНИЮ ЭКСТРАСИСТОЛИИ Плохая субъективная переносимость Высокая прогностическая значимость(при наличии органического поражения сердца): Более 10 экстрасистол в час Групповая экстрасистолия Частая экстрасистолия, приводящая к гемодинамическим нарушениям.
ПОКАЗАНИЯ К ЛЕЧЕНИЮ ЭКСТРАСИСТОЛИИ Плохая субъективная переносимость Высокая прогностическая значимость(при наличии органического поражения сердца): Более 10 экстрасистол в час Групповая экстрасистолия Частая экстрасистолия, приводящая к гемодинамическим нарушениям.
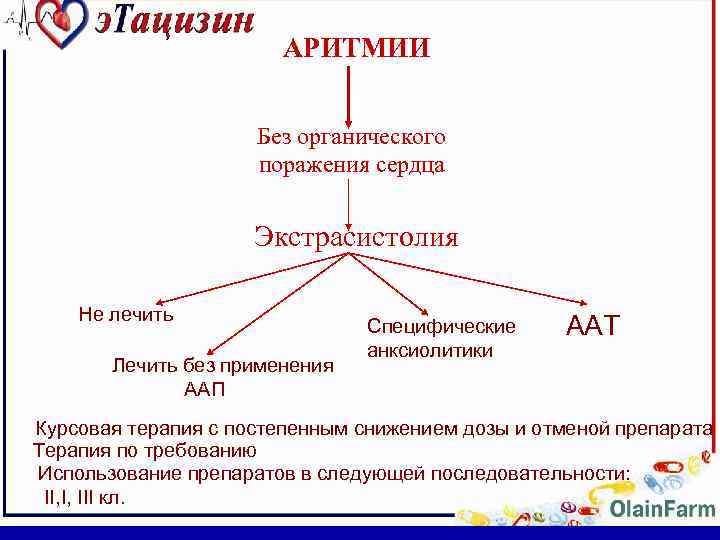 АРИТМИИ Без органического поражения сердца Экстрасистолия Не лечить Лечить без применения ААП Специфические анксиолитики ААТ Курсовая терапия с постепенным снижением дозы и отменой препарата Терапия по требованию Использование препаратов в следующей последовательности: II, I, III кл.
АРИТМИИ Без органического поражения сердца Экстрасистолия Не лечить Лечить без применения ААП Специфические анксиолитики ААТ Курсовая терапия с постепенным снижением дозы и отменой препарата Терапия по требованию Использование препаратов в следующей последовательности: II, I, III кл.

 Не забывайте о психотропных препаратах при экстрасистолии v Фенибут ( 250 мг ) эффективен при тревожно – депрессивном и неврастеническом синдромах в 75% случаев. v Просульпин ( сульпирид ) 200 мг: оказывает нейролептическое, антидепрессивное, психостимулирующее действие. Схеме назначения: внутрь в первой половине дня ( не позднее 16 часов ) 50 – 100 мг/сут – курс 14 дней. v Финлепсин 200 мг. Схема назначения: 1 день – 100 мг/сут; 3 дня – 150 мг/сут; 10 дней – 200 мг/сут; 5 дней 100 мг/сут; 3 дня – 50 мг/сут. v Адаптол 500 мг по 1 т утром и 1 т в обед, продолжительность 4 недели.
Не забывайте о психотропных препаратах при экстрасистолии v Фенибут ( 250 мг ) эффективен при тревожно – депрессивном и неврастеническом синдромах в 75% случаев. v Просульпин ( сульпирид ) 200 мг: оказывает нейролептическое, антидепрессивное, психостимулирующее действие. Схеме назначения: внутрь в первой половине дня ( не позднее 16 часов ) 50 – 100 мг/сут – курс 14 дней. v Финлепсин 200 мг. Схема назначения: 1 день – 100 мг/сут; 3 дня – 150 мг/сут; 10 дней – 200 мг/сут; 5 дней 100 мг/сут; 3 дня – 50 мг/сут. v Адаптол 500 мг по 1 т утром и 1 т в обед, продолжительность 4 недели.
 Только частая ЖЭ более 20000 в сутки, что составляет приблизительно 20% от числа сокращений желудочков за сутки, может привести к дилатации полостей сердца и снижению ФВ.
Только частая ЖЭ более 20000 в сутки, что составляет приблизительно 20% от числа сокращений желудочков за сутки, может привести к дилатации полостей сердца и снижению ФВ.
 Критерии эффективности противоаритмической терапии по результатам ХМ ЭКГ ! Полное устранение ЖЭ градаций 4 Б и 5 ! Уменьшение количества ЖЭ 4 А градации на 90% и более ! Уменьшение общего количества ЖЭ на 50% и более. Lown B. et al. , 1980
Критерии эффективности противоаритмической терапии по результатам ХМ ЭКГ ! Полное устранение ЖЭ градаций 4 Б и 5 ! Уменьшение количества ЖЭ 4 А градации на 90% и более ! Уменьшение общего количества ЖЭ на 50% и более. Lown B. et al. , 1980
 Сравнительная эффективность препаратов разных классов в подавлении желудочковой экстрасистолии (по результатам ХМ ЭКГ) IA класс Хинидин Прокаинамид Дизопирамид IB класс Мексилетин Токаинид IC класс Энкаинид Флекаинид Пропафенон II класс Пропранолол III класс Амиодарон Соталол IV класс Верапамил 0 20 40 60 80 100 % B. N. Singh, Eur. Heart J. , 1993, v. 14 (Suppl. H), p. 14 -23
Сравнительная эффективность препаратов разных классов в подавлении желудочковой экстрасистолии (по результатам ХМ ЭКГ) IA класс Хинидин Прокаинамид Дизопирамид IB класс Мексилетин Токаинид IC класс Энкаинид Флекаинид Пропафенон II класс Пропранолол III класс Амиодарон Соталол IV класс Верапамил 0 20 40 60 80 100 % B. N. Singh, Eur. Heart J. , 1993, v. 14 (Suppl. H), p. 14 -23
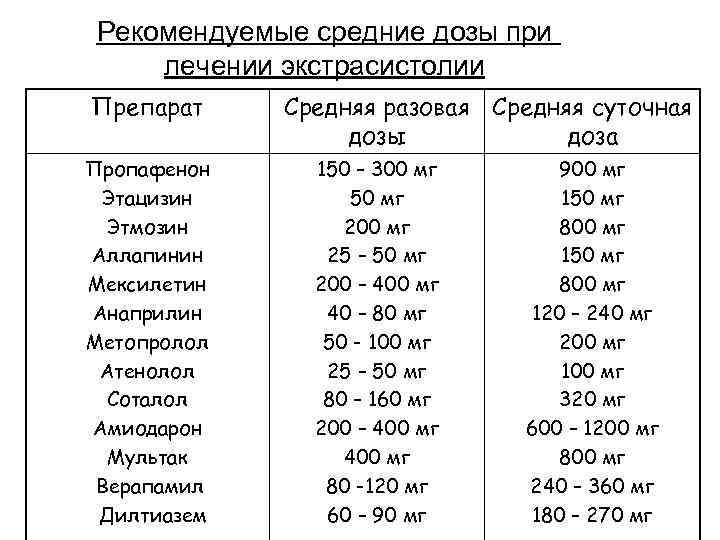 Рекомендуемые средние дозы при лечении экстрасистолии Препарат Пропафенон Этацизин Этмозин Аллапинин Мексилетин Анаприлин Метопролол Атенолол Соталол Амиодарон Мультак Верапамил Дилтиазем Средняя разовая Средняя суточная дозы доза 150 – 300 мг 50 мг 200 мг 25 – 50 мг 200 – 400 мг 40 – 80 мг 50 - 100 мг 25 – 50 мг 80 – 160 мг 200 – 400 мг 80 -120 мг 60 – 90 мг 900 мг 150 мг 800 мг 120 – 240 мг 200 мг 100 мг 320 мг 600 – 1200 мг 800 мг 240 – 360 мг 180 – 270 мг
Рекомендуемые средние дозы при лечении экстрасистолии Препарат Пропафенон Этацизин Этмозин Аллапинин Мексилетин Анаприлин Метопролол Атенолол Соталол Амиодарон Мультак Верапамил Дилтиазем Средняя разовая Средняя суточная дозы доза 150 – 300 мг 50 мг 200 мг 25 – 50 мг 200 – 400 мг 40 – 80 мг 50 - 100 мг 25 – 50 мг 80 – 160 мг 200 – 400 мг 80 -120 мг 60 – 90 мг 900 мг 150 мг 800 мг 120 – 240 мг 200 мг 100 мг 320 мг 600 – 1200 мг 800 мг 240 – 360 мг 180 – 270 мг
 Что делать, если НЖЭС или ЖЭС прогностически значимая, а эффекта от БАБ нет? Ø Пропафенон 450 – 900 мг/сут Ø Пропафенон + БАБ Ø Соталол 80 – 160 мг/сут. , но у ААП наиболее опасный аритмогенный эффект ( развитие тахикардии типа «пируэт» ) связан с удлинением интервала Q-T. Ø Назначение амиодарона с учетом многочисленности его побочных действий, целесообразно лишь при неэффективности прочей терапии.
Что делать, если НЖЭС или ЖЭС прогностически значимая, а эффекта от БАБ нет? Ø Пропафенон 450 – 900 мг/сут Ø Пропафенон + БАБ Ø Соталол 80 – 160 мг/сут. , но у ААП наиболее опасный аритмогенный эффект ( развитие тахикардии типа «пируэт» ) связан с удлинением интервала Q-T. Ø Назначение амиодарона с учетом многочисленности его побочных действий, целесообразно лишь при неэффективности прочей терапии.
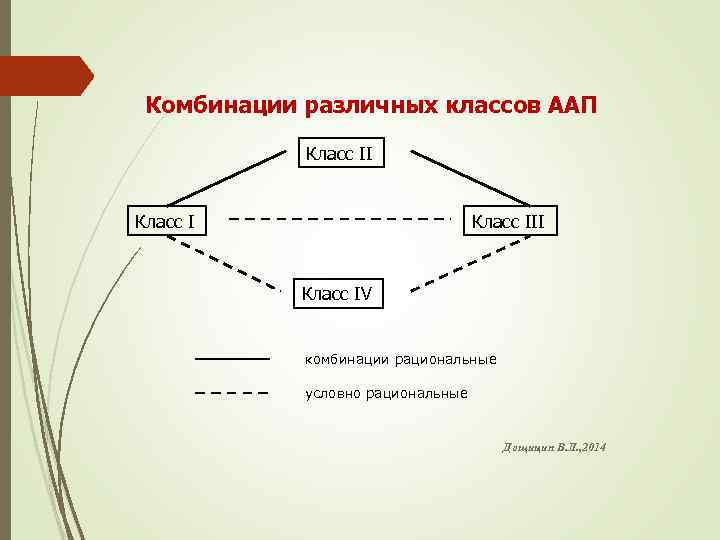 Комбинации различных классов ААП Класс III Класс IV комбинации рациональные условно рациональные Дощицин В. Л. , 2014
Комбинации различных классов ААП Класс III Класс IV комбинации рациональные условно рациональные Дощицин В. Л. , 2014
 Антиаритмики 1 -го класса рекомендуются больным без выраженных органических изменений сердца Что такое выраженные органические изменения сердца? Ø Выраженные признаки СН, фракция выброса ЛЖ менее 40% Ø Острые формы ИБС Ø Гипертрофия Левого Желудочка (ГЛЖ) более 1, 4 см v Артериальная гипертония, хронические формы ИБС, пороки сердца и т. д. не являются противопоказанием к назначению этих средств, если не приводят к указанным выше изменениям
Антиаритмики 1 -го класса рекомендуются больным без выраженных органических изменений сердца Что такое выраженные органические изменения сердца? Ø Выраженные признаки СН, фракция выброса ЛЖ менее 40% Ø Острые формы ИБС Ø Гипертрофия Левого Желудочка (ГЛЖ) более 1, 4 см v Артериальная гипертония, хронические формы ИБС, пороки сердца и т. д. не являются противопоказанием к назначению этих средств, если не приводят к указанным выше изменениям




 Схемы применения амиодарона Начальная доза 10 мг/кг до суммарной дозы 10 гр. , с последующим переходом на дозу 400 мг – 600 мг в течении 2 – 3 недель, далее 200 – 400 мг/сутки. В исследовании SCD – He. FT ( при ХСН ) – 1 неделя – 800 мг/сутки, затем по 400 мг в течении трех недель, далее при массе тела более 90 кг – 400 мг/с, 60 кг – 90 кг – 300 мг, менее 68 кг – 200 мг. Назначают в дозе 1200 мг – 1600 мг в сутки в течении 1 – 2 недель, затем дозу снижают до 400 – 600 мг/день, принимаемых 2 – 3 недели, после чего переходят на поддерживающую дозу 200 – 400 мг/сутки.
Схемы применения амиодарона Начальная доза 10 мг/кг до суммарной дозы 10 гр. , с последующим переходом на дозу 400 мг – 600 мг в течении 2 – 3 недель, далее 200 – 400 мг/сутки. В исследовании SCD – He. FT ( при ХСН ) – 1 неделя – 800 мг/сутки, затем по 400 мг в течении трех недель, далее при массе тела более 90 кг – 400 мг/с, 60 кг – 90 кг – 300 мг, менее 68 кг – 200 мг. Назначают в дозе 1200 мг – 1600 мг в сутки в течении 1 – 2 недель, затем дозу снижают до 400 – 600 мг/день, принимаемых 2 – 3 недели, после чего переходят на поддерживающую дозу 200 – 400 мг/сутки.
 Изменения уровней гормонов щитовидной железы при лечении амиодароном Показатели Длительность терапии Менее 3 месяцев Т 4 или свободный Т 4 Т 3 или свободный Т 3 Обратный Т 3 ТТГ Тироксинсвязывающий глобулин Более 3 месяцев Увеличение Снижение Увеличение Норма Увеличение ( до 40% ) Снижение Увеличение Норма Эти нарушения не требуют коррекции, а диагноз индуцированного амиодароном тиреотоксикоза не должен основываться только на обнаружении повышенного уровня тироксина.
Изменения уровней гормонов щитовидной железы при лечении амиодароном Показатели Длительность терапии Менее 3 месяцев Т 4 или свободный Т 4 Т 3 или свободный Т 3 Обратный Т 3 ТТГ Тироксинсвязывающий глобулин Более 3 месяцев Увеличение Снижение Увеличение Норма Увеличение ( до 40% ) Снижение Увеличение Норма Эти нарушения не требуют коррекции, а диагноз индуцированного амиодароном тиреотоксикоза не должен основываться только на обнаружении повышенного уровня тироксина.
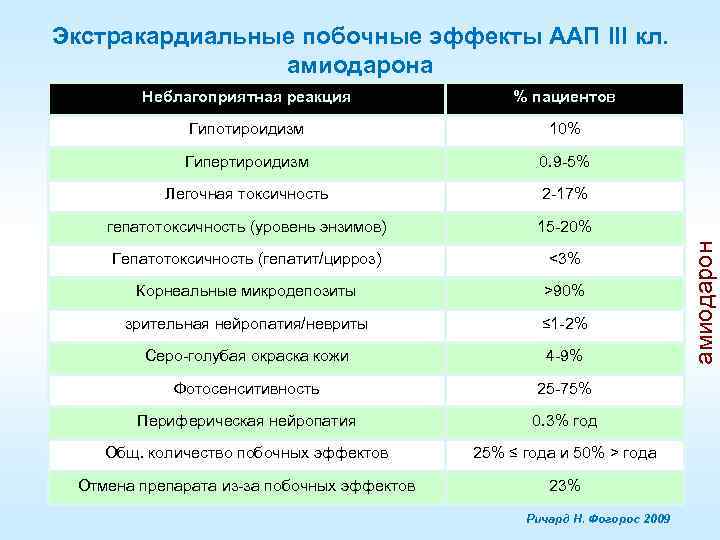 Экстракардиальные побочные эффекты ААП III кл. амиодарона % пациентов Гипотироидизм 10% Гипертироидизм 0. 9 -5% Легочная токсичность 2 -17% гепатотоксичность (уровень энзимов) 15 -20% Гепатотоксичность (гепатит/цирроз) <3% Корнеальные микродепозиты >90% зрительная нейропатия/невриты ≤ 1 -2% Серо-голубая окраска кожи 4 -9% Фотосенситивность 25 -75% Периферическая нейропатия 0. 3% год Общ. количество побочных эффектов 25% ≤ года и 50% ˃ года Отмена препарата из-за побочных эффектов 23% Ричард Н. Фогорос 2009 амиодарон Неблагоприятная реакция
Экстракардиальные побочные эффекты ААП III кл. амиодарона % пациентов Гипотироидизм 10% Гипертироидизм 0. 9 -5% Легочная токсичность 2 -17% гепатотоксичность (уровень энзимов) 15 -20% Гепатотоксичность (гепатит/цирроз) <3% Корнеальные микродепозиты >90% зрительная нейропатия/невриты ≤ 1 -2% Серо-голубая окраска кожи 4 -9% Фотосенситивность 25 -75% Периферическая нейропатия 0. 3% год Общ. количество побочных эффектов 25% ≤ года и 50% ˃ года Отмена препарата из-за побочных эффектов 23% Ричард Н. Фогорос 2009 амиодарон Неблагоприятная реакция
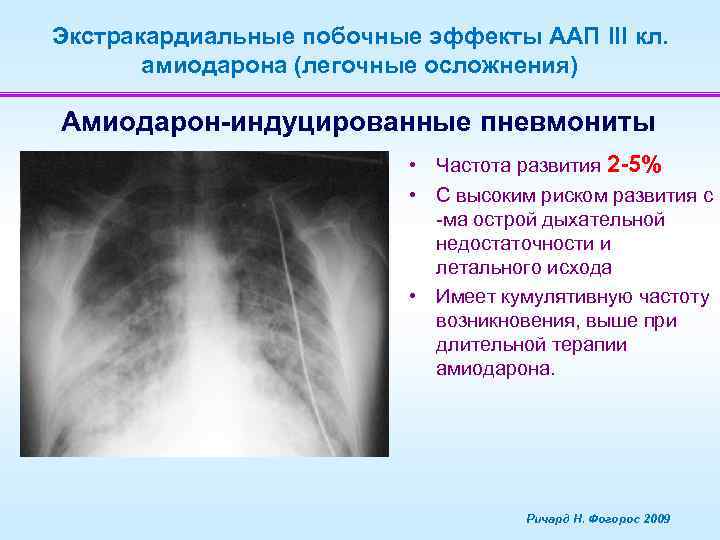 Экстракардиальные побочные эффекты ААП III кл. амиодарона (легочные осложнения) Амиодарон-индуцированные пневмониты • Частота развития 2 -5% • С высоким риском развития с -ма острой дыхательной недостаточности и летального исхода • Имеет кумулятивную частоту возникновения, выше при длительной терапии амиодарона. Ричард Н. Фогорос 2009
Экстракардиальные побочные эффекты ААП III кл. амиодарона (легочные осложнения) Амиодарон-индуцированные пневмониты • Частота развития 2 -5% • С высоким риском развития с -ма острой дыхательной недостаточности и летального исхода • Имеет кумулятивную частоту возникновения, выше при длительной терапии амиодарона. Ричард Н. Фогорос 2009
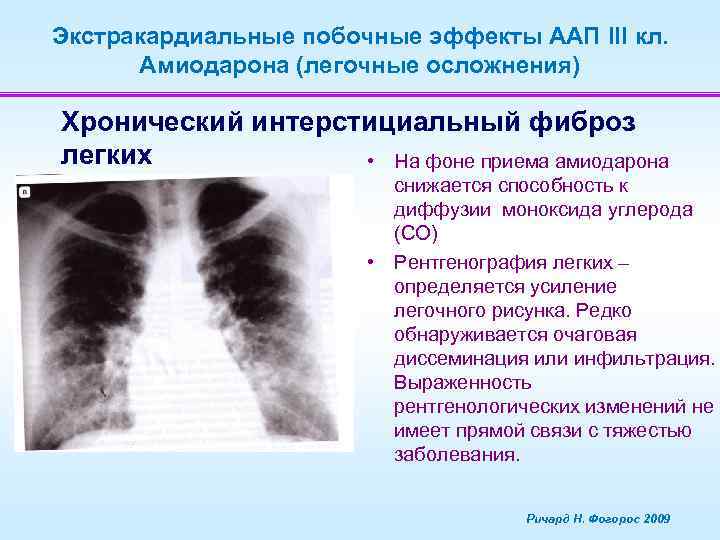 Экстракардиальные побочные эффекты ААП III кл. Амиодарона (легочные осложнения) Хронический интерстициальный фиброз легких • На фоне приема амиодарона снижается способность к диффузии моноксида углерода (СО) • Рентгенография легких – определяется усиление легочного рисунка. Редко обнаруживается очаговая диссеминация или инфильтрация. Выраженность рентгенологических изменений не имеет прямой связи с тяжестью заболевания. Ричард Н. Фогорос 2009
Экстракардиальные побочные эффекты ААП III кл. Амиодарона (легочные осложнения) Хронический интерстициальный фиброз легких • На фоне приема амиодарона снижается способность к диффузии моноксида углерода (СО) • Рентгенография легких – определяется усиление легочного рисунка. Редко обнаруживается очаговая диссеминация или инфильтрация. Выраженность рентгенологических изменений не имеет прямой связи с тяжестью заболевания. Ричард Н. Фогорос 2009
 Продолжает поступать новая информация о лекарственных рисках применении амиодарона… • Зарегистрированы новые случаи развития DRESS-синдрома (лихорадка, сыпь, эозинофилия, аденопатия, гепатит интерстициальная нефропатия, легочный фиброз) Апрель 2012 • При длительном приёме амиодарона имеется риск возникновения опухолевых заболеваний – ретроспективное исследование, обобщившее результаты лечения 6 418 пациентов (средняя длительность приёма 2, 5 лет, рак сформировался у 280 пациентов) http: //www. news medical. net/news/20130408/Medications-to-treat-arrhythmias-mayincrease-the-risk-of-developing-cancer. aspx Апрель 2013 Совет FDA принял решение о внесении новых предостережений в инструкцию по медицинскому применению амиодарона. Центр экспертизы БЛС РФ просит информировать обо всех серьезных НЯ, связанных с применением амиодарона
Продолжает поступать новая информация о лекарственных рисках применении амиодарона… • Зарегистрированы новые случаи развития DRESS-синдрома (лихорадка, сыпь, эозинофилия, аденопатия, гепатит интерстициальная нефропатия, легочный фиброз) Апрель 2012 • При длительном приёме амиодарона имеется риск возникновения опухолевых заболеваний – ретроспективное исследование, обобщившее результаты лечения 6 418 пациентов (средняя длительность приёма 2, 5 лет, рак сформировался у 280 пациентов) http: //www. news medical. net/news/20130408/Medications-to-treat-arrhythmias-mayincrease-the-risk-of-developing-cancer. aspx Апрель 2013 Совет FDA принял решение о внесении новых предостережений в инструкцию по медицинскому применению амиодарона. Центр экспертизы БЛС РФ просит информировать обо всех серьезных НЯ, связанных с применением амиодарона
 Роль внезапной смерти от заболеваний сердца в структуре смертности Инсульт3 Рак легкого 2 Рак молочной железы2 СПИД 1 1 2 3 4 167, 366 157, 400 40, 600 42, 156 Внезапная смерть от заболеваний сердца уносит больше жизней, чем все эти заболевания вместе взятые U. S. Census Bureau, Statistical Abstract of the United States: 2001. American Cancer Society, Inc. , Surveillance Research, Cancer Facts and Figures 2001. 2002 Heart and Stroke Statistical Update, American Heart Association. Circulation. 2001; 104: 2158 -2163. 450, 000 Случаев внезапной смерти от заболевания сердца в США 4 58
Роль внезапной смерти от заболеваний сердца в структуре смертности Инсульт3 Рак легкого 2 Рак молочной железы2 СПИД 1 1 2 3 4 167, 366 157, 400 40, 600 42, 156 Внезапная смерть от заболеваний сердца уносит больше жизней, чем все эти заболевания вместе взятые U. S. Census Bureau, Statistical Abstract of the United States: 2001. American Cancer Society, Inc. , Surveillance Research, Cancer Facts and Figures 2001. 2002 Heart and Stroke Statistical Update, American Heart Association. Circulation. 2001; 104: 2158 -2163. 450, 000 Случаев внезапной смерти от заболевания сердца в США 4 58
 ЭТИОЛОГИЯ ВНЕЗАПНОЙ СЕРДЕЧНОЙ СМЕРТИ ▪ ▪ В 80 -90% случаев ВСС выявляется органическое заболевание сердца. ИБС является причиной 85% ВСС в Западной Европе. 50% всех смертей у больных ИБС являются ВСС. В 15% случаев ВСС является первым проявлением ИБС. 5% - Без органических заболеваний сердца 10% - Другие органические заболевания сердца 85% ИБС 59
ЭТИОЛОГИЯ ВНЕЗАПНОЙ СЕРДЕЧНОЙ СМЕРТИ ▪ ▪ В 80 -90% случаев ВСС выявляется органическое заболевание сердца. ИБС является причиной 85% ВСС в Западной Европе. 50% всех смертей у больных ИБС являются ВСС. В 15% случаев ВСС является первым проявлением ИБС. 5% - Без органических заболеваний сердца 10% - Другие органические заболевания сердца 85% ИБС 59
 Категории больных, имеющий высокий риск Внезапной Сердечной Смерти и нуждающиеся в специальном обследовании ▪ Больные, пережившие остановку кровообращения ▪ Больные, перенесшие ИМ и имеющие низкую ФВ ЛЖ и частую желудочковую эктопию ▪ Больные с гипертрофической кардиомиопатией ▪ Больные с дилатационной кардиомиопатией ▪ Больные с правожелудочковой кардиомиопатией (аритмогенная дисплазия правого желудочка) ▪ Больные с синдромом удлиненного интервала QT ▪ Больные синдромом Brugada ▪ Больные с катехоламинэргической полиморфной желудочковой тахикардией 60
Категории больных, имеющий высокий риск Внезапной Сердечной Смерти и нуждающиеся в специальном обследовании ▪ Больные, пережившие остановку кровообращения ▪ Больные, перенесшие ИМ и имеющие низкую ФВ ЛЖ и частую желудочковую эктопию ▪ Больные с гипертрофической кардиомиопатией ▪ Больные с дилатационной кардиомиопатией ▪ Больные с правожелудочковой кардиомиопатией (аритмогенная дисплазия правого желудочка) ▪ Больные с синдромом удлиненного интервала QT ▪ Больные синдромом Brugada ▪ Больные с катехоламинэргической полиморфной желудочковой тахикардией 60
 СТРАТИФИКАЦИЯ РИСКА ВС У БОЛЬНЫХ, ПЕРЕНЕСШИХ ИНФАРКТ МИОКАРДА А. Данные, не вызывающие Фракция выброса (< 35%) Снижение вариабельности СР Увеличенный объем ЛЖ Б. Данные противоречивы, но доказательства пользы преобладают (класс II a) ЖЭ > 10/час Пароксизмы ЖТ Частота ритма в покое B. Данные противоречивы, доказательства менее убедительны Поздние потенциалы Аритмия, вызванная ЭКС Альтернация Т Турбулентность сердечного рита Проходимость инфаркт-связанной артерии сомнений (класс 1)
СТРАТИФИКАЦИЯ РИСКА ВС У БОЛЬНЫХ, ПЕРЕНЕСШИХ ИНФАРКТ МИОКАРДА А. Данные, не вызывающие Фракция выброса (< 35%) Снижение вариабельности СР Увеличенный объем ЛЖ Б. Данные противоречивы, но доказательства пользы преобладают (класс II a) ЖЭ > 10/час Пароксизмы ЖТ Частота ритма в покое B. Данные противоречивы, доказательства менее убедительны Поздние потенциалы Аритмия, вызванная ЭКС Альтернация Т Турбулентность сердечного рита Проходимость инфаркт-связанной артерии сомнений (класс 1)
 ПРОФИЛАКТИКА ВСС У ПЕРЕНЕСШИХ ИМ Task Force Report ESC, 2006 КЛАСС ДОКАЗАТЕЛЬСТВ РЕКОМЕНДАЦИИ ü БАБ в дозах, урежающих ЧСС в покое и/или при А (КЛАСС I) нагрузке на 15 -20% ü Статины (снижение ОХ до 3 ммоль/л) ü Аспирин, клопидогрел ü ИАПФ (при снижении ФВ ЛЖ) ü ИАПФ+спиронолактоны (25 мг/сут) при ХСН ü Имплантация КВД у реанимированных или имеющих ФВ ЛЖ ≤ 40% в сочетании со спонтанной провоцируемой ЖТ или Ø Ω-полиненасыщенные ЖК (850 мг) В (КЛАСС IIA) Ø Амиодарон (до 300 мг/сут) Ø Комбинация амиодарона+БАБ o Имплантация КВД или радиочастотная абляция или хирургическое C (КЛАСС IIB) вмешательство у больных с ЖТ без нарушений гемодинамики 62
ПРОФИЛАКТИКА ВСС У ПЕРЕНЕСШИХ ИМ Task Force Report ESC, 2006 КЛАСС ДОКАЗАТЕЛЬСТВ РЕКОМЕНДАЦИИ ü БАБ в дозах, урежающих ЧСС в покое и/или при А (КЛАСС I) нагрузке на 15 -20% ü Статины (снижение ОХ до 3 ммоль/л) ü Аспирин, клопидогрел ü ИАПФ (при снижении ФВ ЛЖ) ü ИАПФ+спиронолактоны (25 мг/сут) при ХСН ü Имплантация КВД у реанимированных или имеющих ФВ ЛЖ ≤ 40% в сочетании со спонтанной провоцируемой ЖТ или Ø Ω-полиненасыщенные ЖК (850 мг) В (КЛАСС IIA) Ø Амиодарон (до 300 мг/сут) Ø Комбинация амиодарона+БАБ o Имплантация КВД или радиочастотная абляция или хирургическое C (КЛАСС IIB) вмешательство у больных с ЖТ без нарушений гемодинамики 62
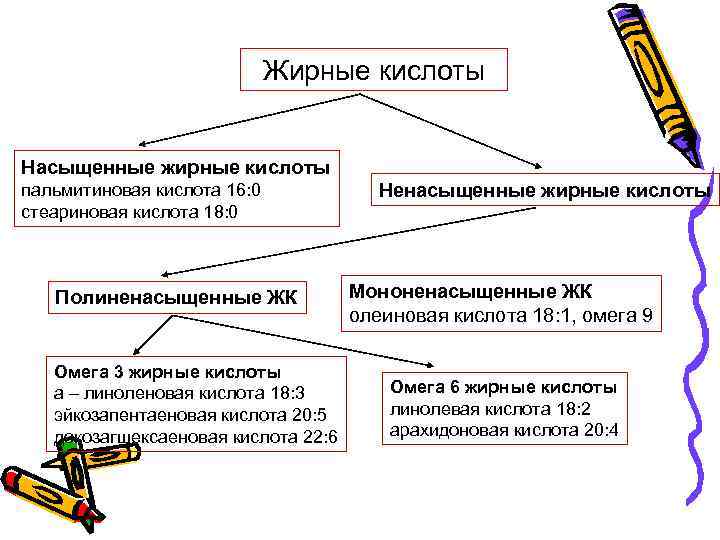 Жирные кислоты Насыщенные жирные кислоты пальмитиновая кислота 16: 0 стеариновая кислота 18: 0 Полиненасыщенные ЖК Омега 3 жирные кислоты a – линоленовая кислота 18: 3 эйкозапентаеновая кислота 20: 5 докозагшексаеновая кислота 22: 6 Ненасыщенные жирные кислоты Мононенасыщенные ЖК олеиновая кислота 18: 1, омега 9 Омега 6 жирные кислоты линолевая кислота 18: 2 арахидоновая кислота 20: 4
Жирные кислоты Насыщенные жирные кислоты пальмитиновая кислота 16: 0 стеариновая кислота 18: 0 Полиненасыщенные ЖК Омега 3 жирные кислоты a – линоленовая кислота 18: 3 эйкозапентаеновая кислота 20: 5 докозагшексаеновая кислота 22: 6 Ненасыщенные жирные кислоты Мононенасыщенные ЖК олеиновая кислота 18: 1, омега 9 Омега 6 жирные кислоты линолевая кислота 18: 2 арахидоновая кислота 20: 4
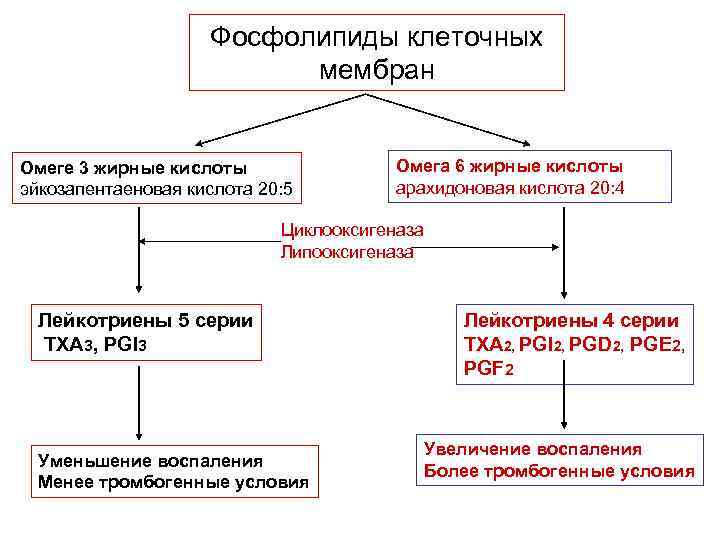 Фосфолипиды клеточных мембран Омеге 3 жирные кислоты эйкозапентаеновая кислота 20: 5 Омега 6 жирные кислоты арахидоновая кислота 20: 4 Циклооксигеназа Липооксигеназа Лейкотриены 5 серии TXA 3, PGI 3 Уменьшение воспаления Менее тромбогенные условия Лейкотриены 4 серии TXA 2, PGI 2, PGD 2, PGE 2, PGF 2 Увеличение воспаления Более тромбогенные условия
Фосфолипиды клеточных мембран Омеге 3 жирные кислоты эйкозапентаеновая кислота 20: 5 Омега 6 жирные кислоты арахидоновая кислота 20: 4 Циклооксигеназа Липооксигеназа Лейкотриены 5 серии TXA 3, PGI 3 Уменьшение воспаления Менее тромбогенные условия Лейкотриены 4 серии TXA 2, PGI 2, PGD 2, PGE 2, PGF 2 Увеличение воспаления Более тромбогенные условия
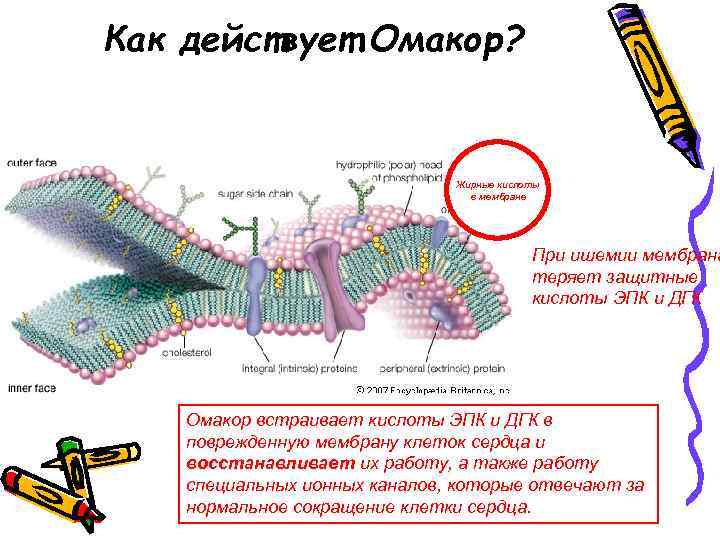 Как действует Омакор? Жирные кислоты в мембране При ишемии мембрана теряет защитные кислоты ЭПК и ДГК Омакор встраивает кислоты ЭПК и ДГК в поврежденную мембрану клеток сердца и восстанавливает их работу, а также работу специальных ионных каналов, которые отвечают за нормальное сокращение клетки сердца.
Как действует Омакор? Жирные кислоты в мембране При ишемии мембрана теряет защитные кислоты ЭПК и ДГК Омакор встраивает кислоты ЭПК и ДГК в поврежденную мембрану клеток сердца и восстанавливает их работу, а также работу специальных ионных каналов, которые отвечают за нормальное сокращение клетки сердца.
 МЕХАНИЗМЫ АНТИАРИТМИЧЕСКОЙ АКТИВНОСТИ ОМАКОРА Прямое влияние на кардиомиоцит и устранение причин, которые вызывают электрическую нестабильность кардиомиоцитов: o o o Восстановление фософилипидного слоя мембраны кардиомиоцита Восстановление работы ионных каналов (натриевых, калиевых и кальциевых) Восстановление внутренней антиаритмической системы эйкозаноидов – соотношения тромбоксан А 2 и простагландин I 3.
МЕХАНИЗМЫ АНТИАРИТМИЧЕСКОЙ АКТИВНОСТИ ОМАКОРА Прямое влияние на кардиомиоцит и устранение причин, которые вызывают электрическую нестабильность кардиомиоцитов: o o o Восстановление фософилипидного слоя мембраны кардиомиоцита Восстановление работы ионных каналов (натриевых, калиевых и кальциевых) Восстановление внутренней антиаритмической системы эйкозаноидов – соотношения тромбоксан А 2 и простагландин I 3.
 Место Омакора 1. ХСН любой этиологии. 2. «Ишемические» желудочковые аритмии. 3. Периоперационный период в кардиохирургии. 4. Резерв/дополнение к стандартной ААТ для повышения ее эффективности.
Место Омакора 1. ХСН любой этиологии. 2. «Ишемические» желудочковые аритмии. 3. Периоперационный период в кардиохирургии. 4. Резерв/дополнение к стандартной ААТ для повышения ее эффективности.
 Омакор не показан 1. Пациентам с минимальными симптомами ХСН. 2. В качестве стартовой терапии. 3. В качестве единственного ААП. 4. При эффективной ААТ. 5. В качестве монотерапии
Омакор не показан 1. Пациентам с минимальными симптомами ХСН. 2. В качестве стартовой терапии. 3. В качестве единственного ААП. 4. При эффективной ААТ. 5. В качестве монотерапии
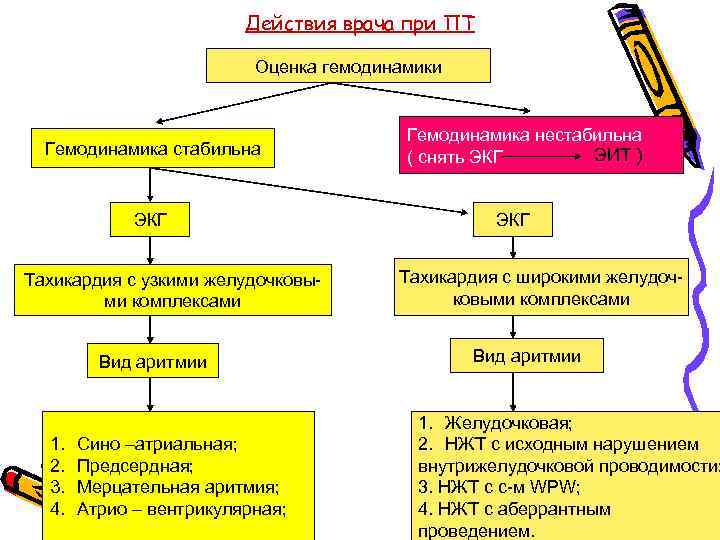 Действия врача при ПТ Оценка гемодинамики Гемодинамика стабильна ЭКГ Тахикардия с узкими желудочковыми комплексами Вид аритмии 1. 2. 3. 4. Сино –атриальная; Предсердная; Мерцательная аритмия; Атрио – вентрикулярная; Гемодинамика нестабильна ЭИТ ) ( снять ЭКГ Тахикардия с широкими желудочковыми комплексами Вид аритмии 1. Желудочковая; 2. НЖТ с исходным нарушением внутрижелудочковой проводимости; 3. НЖТ с с-м WPW; 4. НЖТ с аберрантным проведением.
Действия врача при ПТ Оценка гемодинамики Гемодинамика стабильна ЭКГ Тахикардия с узкими желудочковыми комплексами Вид аритмии 1. 2. 3. 4. Сино –атриальная; Предсердная; Мерцательная аритмия; Атрио – вентрикулярная; Гемодинамика нестабильна ЭИТ ) ( снять ЭКГ Тахикардия с широкими желудочковыми комплексами Вид аритмии 1. Желудочковая; 2. НЖТ с исходным нарушением внутрижелудочковой проводимости; 3. НЖТ с с-м WPW; 4. НЖТ с аберрантным проведением.
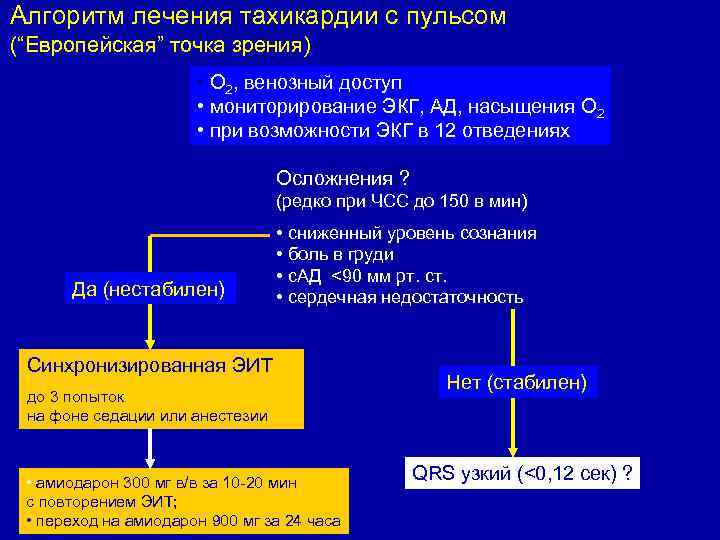 Алгоритм лечения тахикардии с пульсом (“Европейская” точка зрения) • О 2, венозный доступ • мониторирование ЭКГ, АД, насыщения О 2 • при возможности ЭКГ в 12 отведениях Осложнения ? (редко при ЧСС до 150 в мин) Да (нестабилен) • сниженный уровень сознания • боль в груди • с. АД <90 мм рт. ст. • сердечная недостаточность Синхронизированная ЭИТ до 3 попыток на фоне седации или анестезии • амиодарон 300 мг в/в за 10 -20 мин с повторением ЭИТ; • переход на амиодарон 900 мг за 24 часа Нет (стабилен) QRS узкий (<0, 12 сек) ? Resuscitation 2005; 67: S 39 -S 86
Алгоритм лечения тахикардии с пульсом (“Европейская” точка зрения) • О 2, венозный доступ • мониторирование ЭКГ, АД, насыщения О 2 • при возможности ЭКГ в 12 отведениях Осложнения ? (редко при ЧСС до 150 в мин) Да (нестабилен) • сниженный уровень сознания • боль в груди • с. АД <90 мм рт. ст. • сердечная недостаточность Синхронизированная ЭИТ до 3 попыток на фоне седации или анестезии • амиодарон 300 мг в/в за 10 -20 мин с повторением ЭИТ; • переход на амиодарон 900 мг за 24 часа Нет (стабилен) QRS узкий (<0, 12 сек) ? Resuscitation 2005; 67: S 39 -S 86
 ЭИТ неэффективна при: многоочаговой предсердной тахикардии; непароксизмальной и очаговой тахикардии из АВ соединения. Ø ЭКС эффектина при НЖТ, развивающихся по механизму re –entry (исключение ФП ).
ЭИТ неэффективна при: многоочаговой предсердной тахикардии; непароксизмальной и очаговой тахикардии из АВ соединения. Ø ЭКС эффектина при НЖТ, развивающихся по механизму re –entry (исключение ФП ).
 Начальные энергии разрядов монофазного тока при ЭИТ Аритмиия ФЖ и полиморфная ЖТ Мономорфная ЖТ ФП ТП и пароксизмальная НЖТ Для бифазного тока энергия разряда меньше Величина энергии 360 дж 50 – 100 дж 200 дж 50 – 100 дж
Начальные энергии разрядов монофазного тока при ЭИТ Аритмиия ФЖ и полиморфная ЖТ Мономорфная ЖТ ФП ТП и пароксизмальная НЖТ Для бифазного тока энергия разряда меньше Величина энергии 360 дж 50 – 100 дж 200 дж 50 – 100 дж
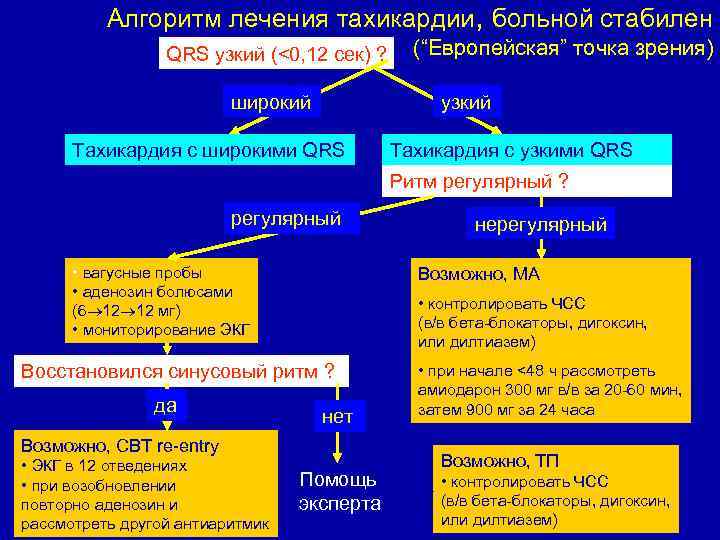 Алгоритм лечения тахикардии, больной стабилен QRS узкий (<0, 12 сек) ? широкий (“Европейская” точка зрения) узкий Тахикардия с широкими QRS Тахикардия с узкими QRS Ритм регулярный ? регулярный • вагусные пробы • аденозин болюсами (6 12 12 мг) • мониторирование ЭКГ Возможно, МА нет Возможно, СВТ re-entry • ЭКГ в 12 отведениях • при возобновлении повторно аденозин и рассмотреть другой антиаритмик Помощь эксперта • при начале <48 ч рассмотреть амиодарон 300 мг в/в за 20 -60 мин, затем 900 мг за 24 часа Возможно, ТП • контролировать ЧСС (в/в бета-блокаторы, дигоксин, или дилтиазем) Resuscitation 2005; 67: S 39 -S 86 • контролировать ЧСС (в/в бета-блокаторы, дигоксин, или дилтиазем) Восстановился синусовый ритм ? да нерегулярный
Алгоритм лечения тахикардии, больной стабилен QRS узкий (<0, 12 сек) ? широкий (“Европейская” точка зрения) узкий Тахикардия с широкими QRS Тахикардия с узкими QRS Ритм регулярный ? регулярный • вагусные пробы • аденозин болюсами (6 12 12 мг) • мониторирование ЭКГ Возможно, МА нет Возможно, СВТ re-entry • ЭКГ в 12 отведениях • при возобновлении повторно аденозин и рассмотреть другой антиаритмик Помощь эксперта • при начале <48 ч рассмотреть амиодарон 300 мг в/в за 20 -60 мин, затем 900 мг за 24 часа Возможно, ТП • контролировать ЧСС (в/в бета-блокаторы, дигоксин, или дилтиазем) Resuscitation 2005; 67: S 39 -S 86 • контролировать ЧСС (в/в бета-блокаторы, дигоксин, или дилтиазем) Восстановился синусовый ритм ? да нерегулярный
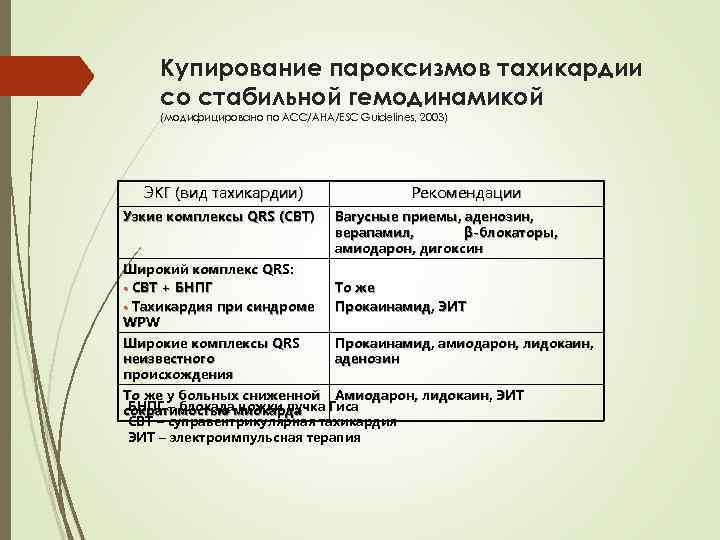 Купирование пароксизмов тахикардии со стабильной гемодинамикой (модифицировано по ACC/AHA/ESC Guidelines, 2003) ЭКГ (вид тахикардии) Узкие комплексы QRS (СВТ) Широкий комплекс QRS: • СВТ + БНПГ • Тахикардия при синдроме WPW Широкие комплексы QRS неизвестного происхождения Рекомендации Вагусные приемы, аденозин, верапамил, β-блокаторы, амиодарон, дигоксин То же Прокаинамид, ЭИТ Прокаинамид, амиодарон, лидокаин, аденозин То же у больных сниженной Амиодарон, лидокаин, ЭИТ БНПГ – блокада ножки пучка Гиса сократимостью миокарда СВТ – суправентрикулярная тахикардия ЭИТ – электроимпульсная терапия
Купирование пароксизмов тахикардии со стабильной гемодинамикой (модифицировано по ACC/AHA/ESC Guidelines, 2003) ЭКГ (вид тахикардии) Узкие комплексы QRS (СВТ) Широкий комплекс QRS: • СВТ + БНПГ • Тахикардия при синдроме WPW Широкие комплексы QRS неизвестного происхождения Рекомендации Вагусные приемы, аденозин, верапамил, β-блокаторы, амиодарон, дигоксин То же Прокаинамид, ЭИТ Прокаинамид, амиодарон, лидокаин, аденозин То же у больных сниженной Амиодарон, лидокаин, ЭИТ БНПГ – блокада ножки пучка Гиса сократимостью миокарда СВТ – суправентрикулярная тахикардия ЭИТ – электроимпульсная терапия
 Профилактическая терапия при рецидивирующих пароксизмах наджелудочковой тахикардии (модифицировано по ACC/AHA/ESC Guidelines, 2010) Вид тахикардии Рекомендации Эктопическая предсердная Катетерная аблация, βблокаторы, верапамил, пропафенон, соталол, амиодарон А - В узловая реципрокная Катетерная аблация, верапамил, β-блокаторы, пропафенон, соталол, амиодарон С участием дополнительных путей проведения Катетерная аблация, пропафенон, соталол, амиодарон, β-блокаторы
Профилактическая терапия при рецидивирующих пароксизмах наджелудочковой тахикардии (модифицировано по ACC/AHA/ESC Guidelines, 2010) Вид тахикардии Рекомендации Эктопическая предсердная Катетерная аблация, βблокаторы, верапамил, пропафенон, соталол, амиодарон А - В узловая реципрокная Катетерная аблация, верапамил, β-блокаторы, пропафенон, соталол, амиодарон С участием дополнительных путей проведения Катетерная аблация, пропафенон, соталол, амиодарон, β-блокаторы
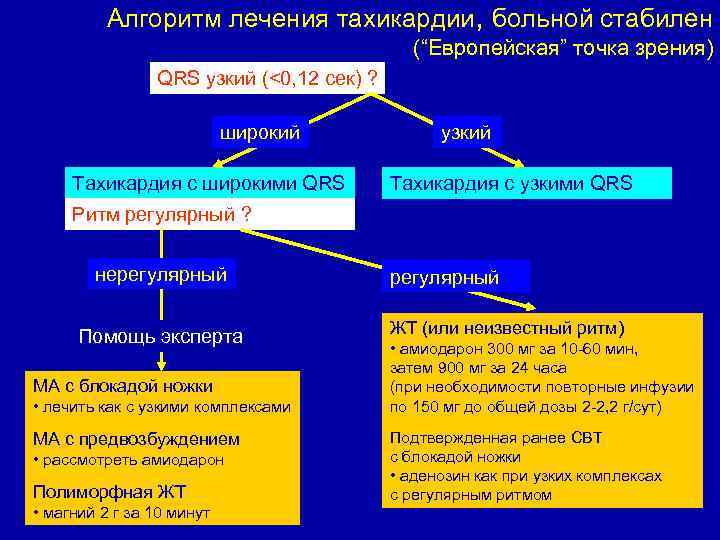 Алгоритм лечения тахикардии, больной стабилен (“Европейская” точка зрения) QRS узкий (<0, 12 сек) ? широкий Тахикардия с широкими QRS узкий Тахикардия с узкими QRS Ритм регулярный ? нерегулярный Помощь эксперта МА с блокадой ножки • лечить как с узкими комплексами МА с предвозбуждением • рассмотреть амиодарон Полиморфная ЖТ • магний 2 г за 10 минут регулярный ЖТ (или неизвестный ритм) • амиодарон 300 мг за 10 -60 мин, затем 900 мг за 24 часа (при необходимости повторные инфузии по 150 мг до общей дозы 2 -2, 2 г/сут) Подтвержденная ранее СВТ с блокадой ножки • аденозин как при узких комплексах с регулярным ритмом Resuscitation 2005; 67: S 39 -S 86
Алгоритм лечения тахикардии, больной стабилен (“Европейская” точка зрения) QRS узкий (<0, 12 сек) ? широкий Тахикардия с широкими QRS узкий Тахикардия с узкими QRS Ритм регулярный ? нерегулярный Помощь эксперта МА с блокадой ножки • лечить как с узкими комплексами МА с предвозбуждением • рассмотреть амиодарон Полиморфная ЖТ • магний 2 г за 10 минут регулярный ЖТ (или неизвестный ритм) • амиодарон 300 мг за 10 -60 мин, затем 900 мг за 24 часа (при необходимости повторные инфузии по 150 мг до общей дозы 2 -2, 2 г/сут) Подтвержденная ранее СВТ с блокадой ножки • аденозин как при узких комплексах с регулярным ритмом Resuscitation 2005; 67: S 39 -S 86
 Лечение отдельных видов желудочковых тахикардий Мономорфная ЖТ: • гемодинамически нестабильным рекомендована кардиоверсия; • при стабильной гемодинамике пароксизм мономорфной ЖТ может быть купирован внутривенным введением новокаинамида; • при неэффективности кардиоверсии, повторных пароксизмах тахикардии после введение новокаинамида и нестабильной гемодинамике пациенту рекомендовано введение амиодарона; • при тахикардии, рефрактерной к введению антиаритмических препаратов и кардиоверсии для купирования пароксизмов ЖТ может быть рекомендована трансвенозная катетерная установка дефибриллятора. пациентам преимущественно Применение лидокаина для купирования устойчивой моноформной ЖТ оправдано при развитии нарушения ритма на фоне острого коронарного события (ишемии или инфаркта). Антагонисты кальция (верапамил, дилтиазем) не следует применять для купирования пароксизмов ЖТ с широкими комплексами, особенно у пациентов, имеющих в анамнезе дисфункцию миокарда. Для профилактики рецидивирующей мономорфной ЖТ у пациентов с ИБС применяются b-адреноблокаторы, амиодарон, соталол.
Лечение отдельных видов желудочковых тахикардий Мономорфная ЖТ: • гемодинамически нестабильным рекомендована кардиоверсия; • при стабильной гемодинамике пароксизм мономорфной ЖТ может быть купирован внутривенным введением новокаинамида; • при неэффективности кардиоверсии, повторных пароксизмах тахикардии после введение новокаинамида и нестабильной гемодинамике пациенту рекомендовано введение амиодарона; • при тахикардии, рефрактерной к введению антиаритмических препаратов и кардиоверсии для купирования пароксизмов ЖТ может быть рекомендована трансвенозная катетерная установка дефибриллятора. пациентам преимущественно Применение лидокаина для купирования устойчивой моноформной ЖТ оправдано при развитии нарушения ритма на фоне острого коронарного события (ишемии или инфаркта). Антагонисты кальция (верапамил, дилтиазем) не следует применять для купирования пароксизмов ЖТ с широкими комплексами, особенно у пациентов, имеющих в анамнезе дисфункцию миокарда. Для профилактики рецидивирующей мономорфной ЖТ у пациентов с ИБС применяются b-адреноблокаторы, амиодарон, соталол.
 Лечение отдельных видов желудочковых тахикардий «Torsades de pointes» ЖТ. При данном типе тахикардии отменяется любая сопутствующая терапия, способная потенцировать развитие тахикардии и проводится коррекция электролитных нарушений (для профилактики пароксизмов может быть полезным введение препаратов калия до достижения уровня плазмы крови 4, 5– 5 ммоль/л. Препаратом выбора для купирования тахикардии «torsades de pointes» является магния сульфат. В острых ситуациях при нестабильной гемодинамике, блокадах и брадикардии рассматривается вопрос о постановке временного или постоянного кардиовертера-дефибриллятора. У пациентов с повторной «torsades de pointes» на фоне синусовой брадикардии может быть целесообразным сочетание bадреноблокаторов и имплантация электрокардиостимулятора. При наличии повторных паузозависимых пароксизмов тахикардии «torsades de pointes» без удлинения интервала Q–T для купирования пароксизмов может быть применен изопротеренол. При наличии удлиненного Q–T более целесообразно применение лидокаина или мексилетина.
Лечение отдельных видов желудочковых тахикардий «Torsades de pointes» ЖТ. При данном типе тахикардии отменяется любая сопутствующая терапия, способная потенцировать развитие тахикардии и проводится коррекция электролитных нарушений (для профилактики пароксизмов может быть полезным введение препаратов калия до достижения уровня плазмы крови 4, 5– 5 ммоль/л. Препаратом выбора для купирования тахикардии «torsades de pointes» является магния сульфат. В острых ситуациях при нестабильной гемодинамике, блокадах и брадикардии рассматривается вопрос о постановке временного или постоянного кардиовертера-дефибриллятора. У пациентов с повторной «torsades de pointes» на фоне синусовой брадикардии может быть целесообразным сочетание bадреноблокаторов и имплантация электрокардиостимулятора. При наличии повторных паузозависимых пароксизмов тахикардии «torsades de pointes» без удлинения интервала Q–T для купирования пароксизмов может быть применен изопротеренол. При наличии удлиненного Q–T более целесообразно применение лидокаина или мексилетина.
 Схемы введения антиаритмических препаратов • АТФ – 10 мг в/в в течении 3 – 5 секунд. При отсутствии эффекта через 1 – 2 мин препарат вводится повторно в дозе 20 мг. • Аденозин – начальная доза 6 мг в/в струйно за 3 – 5 секунд. Если ритм не восстановился, через 1 – 2 мин вводят вторую дозу -12 мг, а при необходимости еще 12 мг через 1 – 2 мин.
Схемы введения антиаритмических препаратов • АТФ – 10 мг в/в в течении 3 – 5 секунд. При отсутствии эффекта через 1 – 2 мин препарат вводится повторно в дозе 20 мг. • Аденозин – начальная доза 6 мг в/в струйно за 3 – 5 секунд. Если ритм не восстановился, через 1 – 2 мин вводят вторую дозу -12 мг, а при необходимости еще 12 мг через 1 – 2 мин.
 • Верапамил – 5 мг в/в за 1 – 2 минуты. Вторую дозу 5 – 10 мг вводят через 15 – 30 минут, если пароксизм сохраняется или рецидивирует. Максимально – 20 мг. • Новокаинамид – скорость в/в введения препарата 20 - 25 мг в мин, терапевти – ческая доза – 1000 мг, максимальная - 17 мг/кг. В неотложной ситуации можно ввести препарат со скоростью 50 мг/мин.
• Верапамил – 5 мг в/в за 1 – 2 минуты. Вторую дозу 5 – 10 мг вводят через 15 – 30 минут, если пароксизм сохраняется или рецидивирует. Максимально – 20 мг. • Новокаинамид – скорость в/в введения препарата 20 - 25 мг в мин, терапевти – ческая доза – 1000 мг, максимальная - 17 мг/кг. В неотложной ситуации можно ввести препарат со скоростью 50 мг/мин.
 • Пропафенон – в/в 1 – 2 мг/кг в течении 10 – 20 минут. • Нибентан – в/в 0, 125 мг/кг за 5 минут, при необходимости возможно повторное введение препарата в той же дозе. • Лидокаин – начальная доза 1 – 1, 5 мг/кг в/в, но не более 100 мг за 1 – 2 минуты с последую –щей постоянной инфузией со скоростью 2 мг/мин. При отсутствии эффекта на фоне постоянной инфузии препарата каждые 7 – 10 мин вводится 50% от первоначальной дозы до достижения эффекта или общей дозы 230 мг.
• Пропафенон – в/в 1 – 2 мг/кг в течении 10 – 20 минут. • Нибентан – в/в 0, 125 мг/кг за 5 минут, при необходимости возможно повторное введение препарата в той же дозе. • Лидокаин – начальная доза 1 – 1, 5 мг/кг в/в, но не более 100 мг за 1 – 2 минуты с последую –щей постоянной инфузией со скоростью 2 мг/мин. При отсутствии эффекта на фоне постоянной инфузии препарата каждые 7 – 10 мин вводится 50% от первоначальной дозы до достижения эффекта или общей дозы 230 мг.
 • Кордарон - 150 мг в/в за 5 – 10 минут с последующей инфузией 1 мг/мин в тече-нии 6 часов, в дальнейшем, если ритм не восстановился, продолжают введение препарата 0, 5 мг/мин до 18 часов. Максимальная суточная доза 2, 2 гр. При неотложной ситуации возможно введение препарата в дозе 150 мг в/в в первые 10 минут, с последующим введением по 150 мг каждые 10 минут. • Сульфат магния – 1 – 2 гр в/в за 10 – 20 мин, поддерживающая доза 0, 5 – 1 мг/ч на протяжении 24 часов.
• Кордарон - 150 мг в/в за 5 – 10 минут с последующей инфузией 1 мг/мин в тече-нии 6 часов, в дальнейшем, если ритм не восстановился, продолжают введение препарата 0, 5 мг/мин до 18 часов. Максимальная суточная доза 2, 2 гр. При неотложной ситуации возможно введение препарата в дозе 150 мг в/в в первые 10 минут, с последующим введением по 150 мг каждые 10 минут. • Сульфат магния – 1 – 2 гр в/в за 10 – 20 мин, поддерживающая доза 0, 5 – 1 мг/ч на протяжении 24 часов.
