коклюш.ppt
- Количество слайдов: 29
 коклюш Кафедра педиатрии с курсом детской хирургии и педиатрии ФДПО
коклюш Кафедра педиатрии с курсом детской хирургии и педиатрии ФДПО
 Коклюш • – острое инфекционное заболевание с воздушно-капельным путем передачи, • -характеризуется циклическим затяжным течением • -наличием своеобразного судорожного приступообразного кашля.
Коклюш • – острое инфекционное заболевание с воздушно-капельным путем передачи, • -характеризуется циклическим затяжным течением • -наличием своеобразного судорожного приступообразного кашля.
 Этиология. • Возбудителем коклюша является Bordetella pertussis и реже – В. раrареrtussis. • В. Pertussis: • короткая неподвижная грамотрицательная палочка, • имеет капсулу, • строгий аэроб, • крайне требовательна в отношении питательных сред (растет на среде Борде—Жангу с добавлением пенициллина для подавления роста сопутствующей флоры). • В. parapertussis морфологически неотличима от В. pertussis, так же требовательна к питательным средам, но может быть дифференцирована с помощью специальных агглютинационных тестов.
Этиология. • Возбудителем коклюша является Bordetella pertussis и реже – В. раrареrtussis. • В. Pertussis: • короткая неподвижная грамотрицательная палочка, • имеет капсулу, • строгий аэроб, • крайне требовательна в отношении питательных сред (растет на среде Борде—Жангу с добавлением пенициллина для подавления роста сопутствующей флоры). • В. parapertussis морфологически неотличима от В. pertussis, так же требовательна к питательным средам, но может быть дифференцирована с помощью специальных агглютинационных тестов.
 Возбудитель быстро погибает под действием высокой температуры, при воздействии прямых солнечный лучей дезинфектантов. Сохраняет чувствительность к антибиотикам (макролидам, цефалоспоринам, левомицетину). • Экзотоксин вызывает гибель и отторжение эпителия верхних дыхательных путей. • Он воздействует на дыхательный и сосудодвигательный центры головного мозга, на стенки сосудов и приводит к выраженным нарушениям внутриклеточного метаболизма, гипоксии. • • •
Возбудитель быстро погибает под действием высокой температуры, при воздействии прямых солнечный лучей дезинфектантов. Сохраняет чувствительность к антибиотикам (макролидам, цефалоспоринам, левомицетину). • Экзотоксин вызывает гибель и отторжение эпителия верхних дыхательных путей. • Он воздействует на дыхательный и сосудодвигательный центры головного мозга, на стенки сосудов и приводит к выраженным нарушениям внутриклеточного метаболизма, гипоксии. • • •
 Эпидемиология. • Передача воздушно-капельным путем, источники инфекции больной человек и бактерионоситель. • Риск заболевания наиболее высок у детей в возрасте до 5 лет. • Особенностью коклюша является высокая восприимчивость к нему детей начиная с первых дней жизни, ввиду того что трансплацентарно переносимые антитела от матери не защищают ребенка от данного заболевания. • Заболеваемость коклюшем не зависит от времени года. • Девочки заболевают чаще, чем мальчики. • Наиболее тяжелые формы развиваются у детей младшего возраста.
Эпидемиология. • Передача воздушно-капельным путем, источники инфекции больной человек и бактерионоситель. • Риск заболевания наиболее высок у детей в возрасте до 5 лет. • Особенностью коклюша является высокая восприимчивость к нему детей начиная с первых дней жизни, ввиду того что трансплацентарно переносимые антитела от матери не защищают ребенка от данного заболевания. • Заболеваемость коклюшем не зависит от времени года. • Девочки заболевают чаще, чем мальчики. • Наиболее тяжелые формы развиваются у детей младшего возраста.
 • По данным ВОЗ, в мире ежегодно • заболевает коклюшем около 60 млн человек, • умирает около 1 млн детей, преимущественно в возрасте до одного года.
• По данным ВОЗ, в мире ежегодно • заболевает коклюшем около 60 млн человек, • умирает около 1 млн детей, преимущественно в возрасте до одного года.
 Патогенез. • Входные ворота инфекции – верхние дыхательные пути, где и вегетирует коклюшная палочка. • Образуемый ею токсин обусловливает раздражение слизистой оболочки дыхательных путей и оказывает общее действие главным образом на нервную систему, в результате чего развивается спастический компонент (спастическое состояние диафрагмы и других дыхательных мышц, бронхоспазм, склонность к спазму периферических сосудов), а у маленьких детей – иногда клонико-тонические судороги скелетных мышц. При тяжелых формах возникает гипоксия. В патогенезе коклюша определенную роль играют аллергические механизмы.
Патогенез. • Входные ворота инфекции – верхние дыхательные пути, где и вегетирует коклюшная палочка. • Образуемый ею токсин обусловливает раздражение слизистой оболочки дыхательных путей и оказывает общее действие главным образом на нервную систему, в результате чего развивается спастический компонент (спастическое состояние диафрагмы и других дыхательных мышц, бронхоспазм, склонность к спазму периферических сосудов), а у маленьких детей – иногда клонико-тонические судороги скелетных мышц. При тяжелых формах возникает гипоксия. В патогенезе коклюша определенную роль играют аллергические механизмы.
 Клиника. • Выделяются следующие периоды болезни: • 1) инкубационный (скрытый) период – от 3 до 14 дней(20 дней); • 2) катаральный (продромальный, или предсудорожный) – 7— 10 дней; • 3) период разгара болезни (период судорожного кашля) – 3— 6 недель; • 4) период выздоровления (период остаточных явлений) – 2— 3 недели.
Клиника. • Выделяются следующие периоды болезни: • 1) инкубационный (скрытый) период – от 3 до 14 дней(20 дней); • 2) катаральный (продромальный, или предсудорожный) – 7— 10 дней; • 3) период разгара болезни (период судорожного кашля) – 3— 6 недель; • 4) период выздоровления (период остаточных явлений) – 2— 3 недели.
 • Катаральный период характеризуется небольшим или умеренным повышением температуры тела, нечастым сухим кашлем. Этот период продолжается от нескольких дней до 2 недель.
• Катаральный период характеризуется небольшим или умеренным повышением температуры тела, нечастым сухим кашлем. Этот период продолжается от нескольких дней до 2 недель.
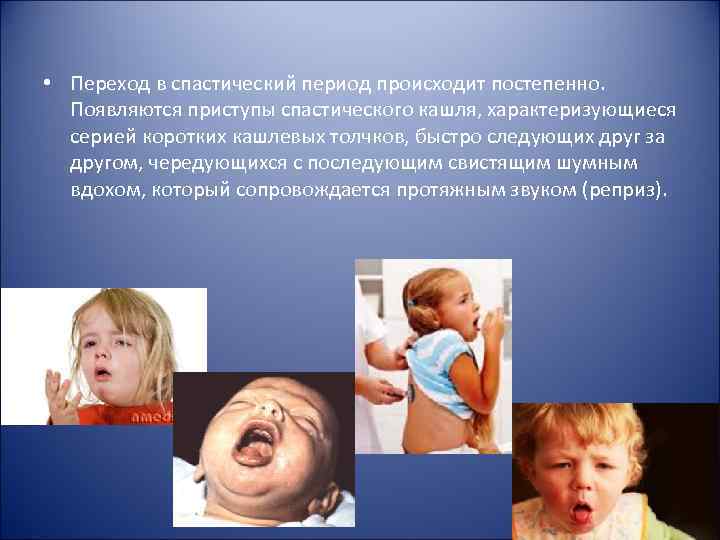 • Переход в спастический период происходит постепенно. Появляются приступы спастического кашля, характеризующиеся серией коротких кашлевых толчков, быстро следующих друг за другом, чередующихся с последующим свистящим шумным вдохом, который сопровождается протяжным звуком (реприз).
• Переход в спастический период происходит постепенно. Появляются приступы спастического кашля, характеризующиеся серией коротких кашлевых толчков, быстро следующих друг за другом, чередующихся с последующим свистящим шумным вдохом, который сопровождается протяжным звуком (реприз).
 • Во время приступа лицо больного краснеет, синеет, набухают вены шеи, лица. Больной вытягивает голову вперед и высовывает язык. Возникает новая серия кашлевых толчков. Это может повторяться несколько раз. • Приступ заканчивается выделением небольшого количества вязкой светлой мокроты, нередко наблюдается рвота, в тяжелых случаях – кратковременная остановка дыхания (апноэ). • Приступы в зависимости от тяжести болезни повторяются до 20— 30 раз в день и более.
• Во время приступа лицо больного краснеет, синеет, набухают вены шеи, лица. Больной вытягивает голову вперед и высовывает язык. Возникает новая серия кашлевых толчков. Это может повторяться несколько раз. • Приступ заканчивается выделением небольшого количества вязкой светлой мокроты, нередко наблюдается рвота, в тяжелых случаях – кратковременная остановка дыхания (апноэ). • Приступы в зависимости от тяжести болезни повторяются до 20— 30 раз в день и более.
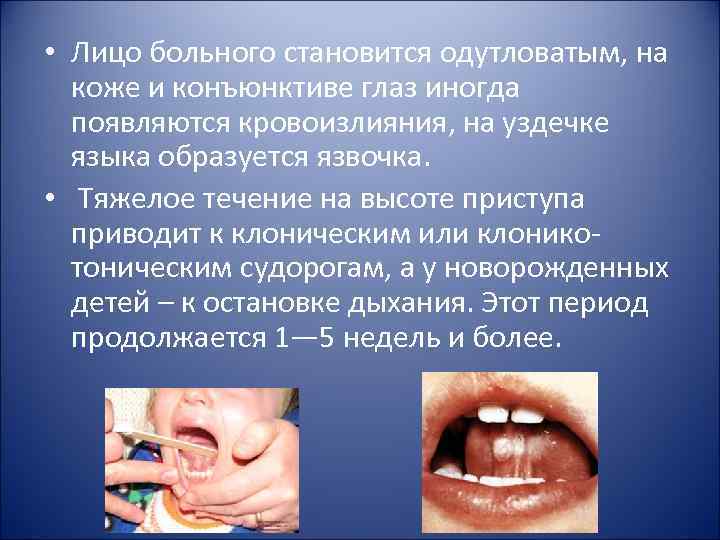 • Лицо больного становится одутловатым, на коже и конъюнктиве глаз иногда появляются кровоизлияния, на уздечке языка образуется язвочка. • Тяжелое течение на высоте приступа приводит к клоническим или клоникотоническим судорогам, а у новорожденных детей – к остановке дыхания. Этот период продолжается 1— 5 недель и более.
• Лицо больного становится одутловатым, на коже и конъюнктиве глаз иногда появляются кровоизлияния, на уздечке языка образуется язвочка. • Тяжелое течение на высоте приступа приводит к клоническим или клоникотоническим судорогам, а у новорожденных детей – к остановке дыхания. Этот период продолжается 1— 5 недель и более.
 • В периоде разрешения, продолжающемся 1 — 3 недели, кашель теряет конвульсивный характер, постепенно исчезают все симптомы.
• В периоде разрешения, продолжающемся 1 — 3 недели, кашель теряет конвульсивный характер, постепенно исчезают все симптомы.
 Классификация. • В зависимости от частоты кашлевых приступов и выраженности прочих симптомов различают • легкую, • среднетяжелую • тяжелую формы коклюша.
Классификация. • В зависимости от частоты кашлевых приступов и выраженности прочих симптомов различают • легкую, • среднетяжелую • тяжелую формы коклюша.
 Различают • Типичные • атипичные (стертые, бессимптомные, транзиторное бактерионосительство) формы коклюша, при которых спастический характер кашля не выражен. Эти форма наблюдается у детей, получивших вакцинопрофилактику, и у взрослых.
Различают • Типичные • атипичные (стертые, бессимптомные, транзиторное бактерионосительство) формы коклюша, при которых спастический характер кашля не выражен. Эти форма наблюдается у детей, получивших вакцинопрофилактику, и у взрослых.
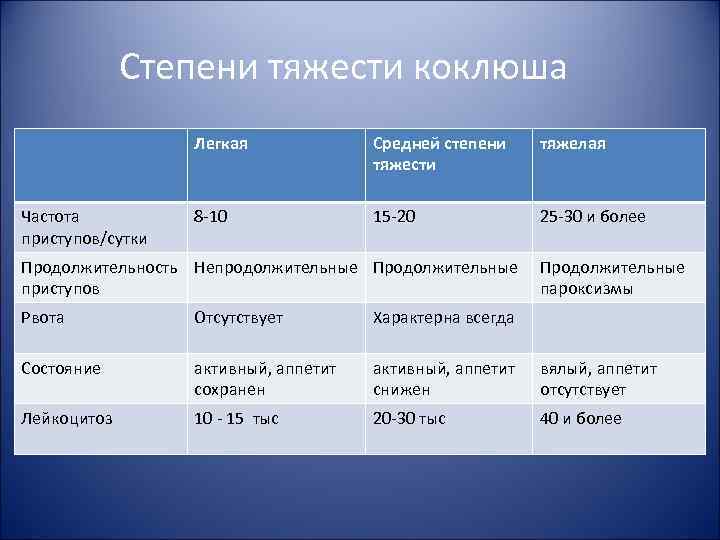 Степени тяжести коклюша Легкая Частота приступов/сутки Средней степени тяжести тяжелая 8 -10 15 -20 25 -30 и более Продолжительность Непродолжительные Продолжительные приступов Продолжительные пароксизмы Рвота Отсутствует Характерна всегда Состояние активный, аппетит сохранен активный, аппетит снижен вялый, аппетит отсутствует Лейкоцитоз 10 - 15 тыс 20 -30 тыс 40 и более
Степени тяжести коклюша Легкая Частота приступов/сутки Средней степени тяжести тяжелая 8 -10 15 -20 25 -30 и более Продолжительность Непродолжительные Продолжительные приступов Продолжительные пароксизмы Рвота Отсутствует Характерна всегда Состояние активный, аппетит сохранен активный, аппетит снижен вялый, аппетит отсутствует Лейкоцитоз 10 - 15 тыс 20 -30 тыс 40 и более
 Осложнения : • Специфические: Эмфизема легких. Эмфизема средостения, подкожной клетчатки. Сегментарные ателектазы. Коклюшная пневмония, характеризующаяся наличием продуктивного процесса в интерстициальной ткани легких и расстройством гемодинамики. • Нарушение ритма дыхания (задержка дыхания — апноэ до 30 с и остановки — апноэ более 30 с). • •
Осложнения : • Специфические: Эмфизема легких. Эмфизема средостения, подкожной клетчатки. Сегментарные ателектазы. Коклюшная пневмония, характеризующаяся наличием продуктивного процесса в интерстициальной ткани легких и расстройством гемодинамики. • Нарушение ритма дыхания (задержка дыхания — апноэ до 30 с и остановки — апноэ более 30 с). • •
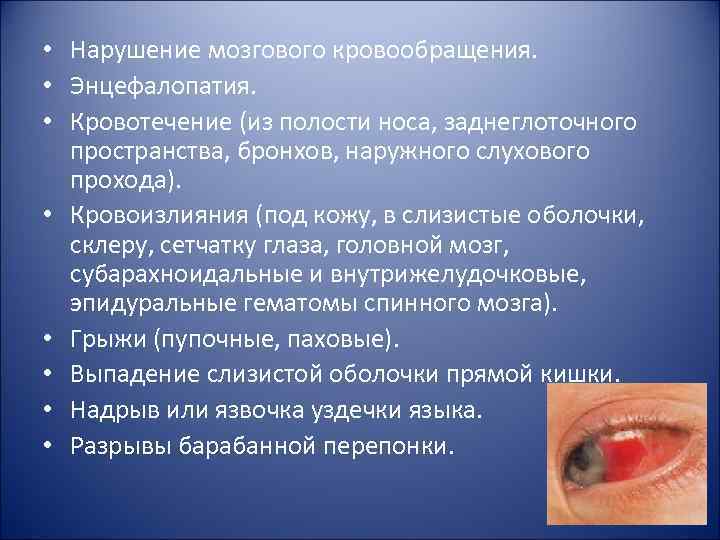 • Нарушение мозгового кровообращения. • Энцефалопатия. • Кровотечение (из полости носа, заднеглоточного пространства, бронхов, наружного слухового прохода). • Кровоизлияния (под кожу, в слизистые оболочки, склеру, сетчатку глаза, головной мозг, субарахноидальные и внутрижелудочковые, эпидуральные гематомы спинного мозга). • Грыжи (пупочные, паховые). • Выпадение слизистой оболочки прямой кишки. • Надрыв или язвочка уздечки языка. • Разрывы барабанной перепонки.
• Нарушение мозгового кровообращения. • Энцефалопатия. • Кровотечение (из полости носа, заднеглоточного пространства, бронхов, наружного слухового прохода). • Кровоизлияния (под кожу, в слизистые оболочки, склеру, сетчатку глаза, головной мозг, субарахноидальные и внутрижелудочковые, эпидуральные гематомы спинного мозга). • Грыжи (пупочные, паховые). • Выпадение слизистой оболочки прямой кишки. • Надрыв или язвочка уздечки языка. • Разрывы барабанной перепонки.
 Неспецифические: • • • Пневмония. Бронхит. Ангина. Лимфаденит. Отит и др.
Неспецифические: • • • Пневмония. Бронхит. Ангина. Лимфаденит. Отит и др.
 Дифференциальная диагностика
Дифференциальная диагностика
 Особенности коклюша у детей раннего возраста • - Преобладают тяжелые и среднетяжелые формы, возможны летальные исходы. • - Инкубационный и катаральный периоды укорочены. • - Период судорожного кашля увеличивается до 6 - 8 недель. • - У новорожденных детей бывают эквиваленты приступов кашля (чихание, икота, немотивированный плач, крик). • - Кашель может быть малозвучным, с цианозом лица. • - Мокроты выделяется меньше, она может выделяться из носа. • - Геморрагический синдром чаще проявляется кровоизлияниями в мозг. • - Состояние в межприступном периоде нарушается чаще. • - Чаще развиваются специфические и неспецифические осложнения, а также резидуальные явления. • - Вторичное ИДС развивается раньше и держится дольше, позднее появляется серологический ответ.
Особенности коклюша у детей раннего возраста • - Преобладают тяжелые и среднетяжелые формы, возможны летальные исходы. • - Инкубационный и катаральный периоды укорочены. • - Период судорожного кашля увеличивается до 6 - 8 недель. • - У новорожденных детей бывают эквиваленты приступов кашля (чихание, икота, немотивированный плач, крик). • - Кашель может быть малозвучным, с цианозом лица. • - Мокроты выделяется меньше, она может выделяться из носа. • - Геморрагический синдром чаще проявляется кровоизлияниями в мозг. • - Состояние в межприступном периоде нарушается чаще. • - Чаще развиваются специфические и неспецифические осложнения, а также резидуальные явления. • - Вторичное ИДС развивается раньше и держится дольше, позднее появляется серологический ответ.
 Особенности коклюша у привитых детей • - Преобладают легкие и среднетяжелые формы. • - Часто встречаются атипичные формы. • - Инкубационный и катаральный периоды удлиняются до 14 дней. • - Период судорожного кашля укорачивается до 2 недель. • - Репризы и рвота после кашля отмечаются реже. • - Геморрагический и отечный синдромы не характерны. • - Состояние в межприступном периоде нарушается реже. • - Специфические осложнения редки и не носят угрожающего жизни характера. • - Резидуальные явления и летальные исходы не регистрируют. • - Гематологические изменения менее выражены. • - При бактериологическом обследовании чаще выделяют B. pertussis серотипа 1. 0. 3. • - Часто выявляют высокий поствакцинальный титр, что требует обследования в динамике; рост титров антител более интенсивный и проявляется в течение 7 - 10 дней.
Особенности коклюша у привитых детей • - Преобладают легкие и среднетяжелые формы. • - Часто встречаются атипичные формы. • - Инкубационный и катаральный периоды удлиняются до 14 дней. • - Период судорожного кашля укорачивается до 2 недель. • - Репризы и рвота после кашля отмечаются реже. • - Геморрагический и отечный синдромы не характерны. • - Состояние в межприступном периоде нарушается реже. • - Специфические осложнения редки и не носят угрожающего жизни характера. • - Резидуальные явления и летальные исходы не регистрируют. • - Гематологические изменения менее выражены. • - При бактериологическом обследовании чаще выделяют B. pertussis серотипа 1. 0. 3. • - Часто выявляют высокий поствакцинальный титр, что требует обследования в динамике; рост титров антител более интенсивный и проявляется в течение 7 - 10 дней.
 Диагностика : • Анализ эпидемиологического анамнеза: – контактировал заболевший с больным коклюшем или длительно кашляющим человеком; – сделаны ли пациенту все прививки против коклюша. • Анализ клинических проявлений: – температура тела; – насморк; – общее недомогание; – кашель, который становится с каждым днем сильнее, а затем появляются приступы кашля со свистящим вдохом (репризы), усиливающиеся вечером и ночью.
Диагностика : • Анализ эпидемиологического анамнеза: – контактировал заболевший с больным коклюшем или длительно кашляющим человеком; – сделаны ли пациенту все прививки против коклюша. • Анализ клинических проявлений: – температура тела; – насморк; – общее недомогание; – кашель, который становится с каждым днем сильнее, а затем появляются приступы кашля со свистящим вдохом (репризы), усиливающиеся вечером и ночью.
 Лабораторная диагностика: • бактериологический метод (обнаружение возбудителя в слизи с задней стенки глотки). • - обнаружение специфического фрагмента генома B. pertussis методом ПЦР; • - у привитых детей и взрослых: выраженная сероконверсия, т. е. увеличение или уменьшение в 4 и более раз уровня специфических Ig. G и/или Ig. A (ИФА) или уровня агглютинирующих антител (РА) при исследовании парных сывороток, взятых с интервалом не менее 2 недель; • - у непривитых детей: однократное обнаружение специфических Ig. M, и/или Ig. A, и/или Ig. G (ИФА) или антител в титре 1/80 и более (РА).
Лабораторная диагностика: • бактериологический метод (обнаружение возбудителя в слизи с задней стенки глотки). • - обнаружение специфического фрагмента генома B. pertussis методом ПЦР; • - у привитых детей и взрослых: выраженная сероконверсия, т. е. увеличение или уменьшение в 4 и более раз уровня специфических Ig. G и/или Ig. A (ИФА) или уровня агглютинирующих антител (РА) при исследовании парных сывороток, взятых с интервалом не менее 2 недель; • - у непривитых детей: однократное обнаружение специфических Ig. M, и/или Ig. A, и/или Ig. G (ИФА) или антител в титре 1/80 и более (РА).
 Лечение коклюша • Лечение проводится в домашних условиях. • Госпитализация в специализированные отделения показана больным с тяжелыми формами коклюша, пациентам с нарушением ритма дыхания и кровообращения головного мозга, детям 1 года жизни. • Режим дня должен быть щадящим — без физических нагрузок и стрессов. • Рекомендовано длительное пребывание на свежем воздухе, так как во время приступов кашля больной испытывает нехватку кислорода. Оптимальная температура для прогулок от +10 до -5° С, продолжительность от 20 минут до 2 часов. • Пища должна быть богата витаминами. В период кашля лучше употреблять пищу небольшими порциями, но чаще.
Лечение коклюша • Лечение проводится в домашних условиях. • Госпитализация в специализированные отделения показана больным с тяжелыми формами коклюша, пациентам с нарушением ритма дыхания и кровообращения головного мозга, детям 1 года жизни. • Режим дня должен быть щадящим — без физических нагрузок и стрессов. • Рекомендовано длительное пребывание на свежем воздухе, так как во время приступов кашля больной испытывает нехватку кислорода. Оптимальная температура для прогулок от +10 до -5° С, продолжительность от 20 минут до 2 часов. • Пища должна быть богата витаминами. В период кашля лучше употреблять пищу небольшими порциями, но чаще.
 • Для снятия спазма и улучшения проходимости бронхов назначают бронхолитические средства внутрь в виде микстуры или внутривенно (при тяжелом течении в раннем возрасте). • Муколитические препараты назначают в виде ингаляций для разжижения мокроты и улучшения ее отхождения. • Применение противокашлевых средств, но их эффективность невелика. • Назначение антибиотиков эффективно в первые 7 -10 дней от начала болезни, а также при осложнениях со стороны дыхательной системы – воспалении бронхов (бронхит) и легких (пневмония). Препараты выбора- макролиды, возможно применение полусинтетических пенициллинов, цефалоспорины III и IV поколения при тяжелых формах болезни. • Для снижения чувствительности головного мозга к недостатку кислорода (гипоксии) применяют сосудорасширяющие и седативные средства (при тяжелом течении в раннем возрасте).
• Для снятия спазма и улучшения проходимости бронхов назначают бронхолитические средства внутрь в виде микстуры или внутривенно (при тяжелом течении в раннем возрасте). • Муколитические препараты назначают в виде ингаляций для разжижения мокроты и улучшения ее отхождения. • Применение противокашлевых средств, но их эффективность невелика. • Назначение антибиотиков эффективно в первые 7 -10 дней от начала болезни, а также при осложнениях со стороны дыхательной системы – воспалении бронхов (бронхит) и легких (пневмония). Препараты выбора- макролиды, возможно применение полусинтетических пенициллинов, цефалоспорины III и IV поколения при тяжелых формах болезни. • Для снижения чувствительности головного мозга к недостатку кислорода (гипоксии) применяют сосудорасширяющие и седативные средства (при тяжелом течении в раннем возрасте).
 • Для устранения недостатка кислорода в тканях назначают: – кислородотерапию – лечение кислородом для борьбы с дыхательной недостаточностью: ребенку подается через маску или кислородную палатку воздух с повышенным содержанием кислорода; – ноотропные препараты для улучшения обменных процессов в головном мозге; – глюкокортикоидные гормоны на 2 -3 дня для уменьшения частоты и длительности приступов кашля, прекращения остановок дыхания (апноэ), профилактики поражений головного мозга. • Антигистаминные средства назначают при наличии аллергии и для снятия психоэмоционального возбуждения у больного. • В период выздоровления рекомендуется прием витаминов группы А, В, С, Е.
• Для устранения недостатка кислорода в тканях назначают: – кислородотерапию – лечение кислородом для борьбы с дыхательной недостаточностью: ребенку подается через маску или кислородную палатку воздух с повышенным содержанием кислорода; – ноотропные препараты для улучшения обменных процессов в головном мозге; – глюкокортикоидные гормоны на 2 -3 дня для уменьшения частоты и длительности приступов кашля, прекращения остановок дыхания (апноэ), профилактики поражений головного мозга. • Антигистаминные средства назначают при наличии аллергии и для снятия психоэмоционального возбуждения у больного. • В период выздоровления рекомендуется прием витаминов группы А, В, С, Е.
 Профилактика коклюша • Вакцинопрофилактика снижает вероятность развития болезни на 7080%. • У привитых людей коклюш протекает в легкой форме. • Вакцинация против коклюша входит в национальный календарь прививок, проводится трехкратно в возрасте 3 -х месяцев с интервалом в 1, 5 месяца. • Повторно вакцинация проводится в 18 месяцев. В некоторых регионах (например, Свердловская область) в региональный календарь прививок введена вторая ревакцинация против коклюша детям 6 лет. • В России разрешены для прививок против коклюша следующие вакцины: АКДС-вакцина, Тетракок 05, Инфанрикс, Пентаксим. • Больного коклюшем из детских коллективов изолируют на 25 -30 дней. • В детских учреждениях устанавливается карантин сроком на 14 дней. • В очагах инфекции проводят двукратное бактериологическое обследование всех контактировавших с больным.
Профилактика коклюша • Вакцинопрофилактика снижает вероятность развития болезни на 7080%. • У привитых людей коклюш протекает в легкой форме. • Вакцинация против коклюша входит в национальный календарь прививок, проводится трехкратно в возрасте 3 -х месяцев с интервалом в 1, 5 месяца. • Повторно вакцинация проводится в 18 месяцев. В некоторых регионах (например, Свердловская область) в региональный календарь прививок введена вторая ревакцинация против коклюша детям 6 лет. • В России разрешены для прививок против коклюша следующие вакцины: АКДС-вакцина, Тетракок 05, Инфанрикс, Пентаксим. • Больного коклюшем из детских коллективов изолируют на 25 -30 дней. • В детских учреждениях устанавливается карантин сроком на 14 дней. • В очагах инфекции проводят двукратное бактериологическое обследование всех контактировавших с больным.



