Казахский Национальный Медицинский Университет им. С.Д. Асфендиярова Кафедра




































17-abdominalynyy_sindrom_pri_patologii_podgheludochnoy_ghelezy._klinika,_diagnostika,_differencialynaya_diagnostika,_lechenie.ppt
- Количество слайдов: 40
 Казахский Национальный Медицинский Университет им. С.Д. Асфендиярова Кафедра интернатуры и резидентуры по педиатрии №2 «Абдоминальный синдром при патологии поджелудочной железы (Эндо- и экзокринные нарушения поджелудочной железы). Клиника, диагностика, дифференциальная диагностика, лечение». Подготовил: асс.кафедры Кисленко А.В. Алматы 2015
Казахский Национальный Медицинский Университет им. С.Д. Асфендиярова Кафедра интернатуры и резидентуры по педиатрии №2 «Абдоминальный синдром при патологии поджелудочной железы (Эндо- и экзокринные нарушения поджелудочной железы). Клиника, диагностика, дифференциальная диагностика, лечение». Подготовил: асс.кафедры Кисленко А.В. Алматы 2015
 Хронический панкреатит Длительное воспалительное заболевание поджелудочной железы, проявляющееся необратимыми морфологическими изменениями, которые вызывают боль и (или) стойкое нарушение функции органа
Хронический панкреатит Длительное воспалительное заболевание поджелудочной железы, проявляющееся необратимыми морфологическими изменениями, которые вызывают боль и (или) стойкое нарушение функции органа
 Этиология I. Непосредственно повреждающие паренхиму поджелудочной железы 1. Инфекции 2. Тупая травма II. Обструктивные нарушения, приводящие к повышению давления в панкреатических протоках: 1. Анатомические аномалии 2. Изменения общего желчного протока или Фатерова соска 3. Патология двенадцатиперстной кишки 4. Гельминтозы 5. Гепатобилиарная патология III. Дисметаболические нарушения. IV. Острые нарушения кровообращения V. Токсические и медикаментозные поражения: VI. Аллергия: возможно развитие панкреатита на фоне пищевой аллергии, а также после нерациональных вакцинаций.
Этиология I. Непосредственно повреждающие паренхиму поджелудочной железы 1. Инфекции 2. Тупая травма II. Обструктивные нарушения, приводящие к повышению давления в панкреатических протоках: 1. Анатомические аномалии 2. Изменения общего желчного протока или Фатерова соска 3. Патология двенадцатиперстной кишки 4. Гельминтозы 5. Гепатобилиарная патология III. Дисметаболические нарушения. IV. Острые нарушения кровообращения V. Токсические и медикаментозные поражения: VI. Аллергия: возможно развитие панкреатита на фоне пищевой аллергии, а также после нерациональных вакцинаций.
 Патогенез Согласно Марсельско-Римской классификации (1988 г.) различают 3 патогенетических варианта хронического панкреатита: 1)обструктивный ХП; 2)кальцифицирующий ХП; 3)паринхиматозный:
Патогенез Согласно Марсельско-Римской классификации (1988 г.) различают 3 патогенетических варианта хронического панкреатита: 1)обструктивный ХП; 2)кальцифицирующий ХП; 3)паринхиматозный:
 I. Острый легкий панкреатит. 1. Отечная форма. 2. Отечная форма со скоплением жидкости (в поджелудочной железе, парапанкреатической клетчатке, сальниковой сумке). Клинико-морфологическая классификация
I. Острый легкий панкреатит. 1. Отечная форма. 2. Отечная форма со скоплением жидкости (в поджелудочной железе, парапанкреатической клетчатке, сальниковой сумке). Клинико-морфологическая классификация
 II. Острый тяжелый панкреатит. 1. Панкреонекроз неинфицированный (жировой, протеолитический, геморрагический, смешанный): - мелкоочаговый - среднеочаговый - крупноочаговый - тотальный 2. Панкреонекроз инфицированный - мелкоочаговый - среднеочаговый - крупноочаговый - тотальный
II. Острый тяжелый панкреатит. 1. Панкреонекроз неинфицированный (жировой, протеолитический, геморрагический, смешанный): - мелкоочаговый - среднеочаговый - крупноочаговый - тотальный 2. Панкреонекроз инфицированный - мелкоочаговый - среднеочаговый - крупноочаговый - тотальный
 III. Острый тяжелый панкреатит, осложненный: 1. Парапанкреатическим инфильтратом 2. Некротическим парапанкреатитом (местным, распространенным) - неинфицированным - инфицированным 3. Острой панкреатической кистой - неинфицированной - инфицированной 4. Перитонитом (местным, разлитым, диффузным) - ферментативным - гнойным
III. Острый тяжелый панкреатит, осложненный: 1. Парапанкреатическим инфильтратом 2. Некротическим парапанкреатитом (местным, распространенным) - неинфицированным - инфицированным 3. Острой панкреатической кистой - неинфицированной - инфицированной 4. Перитонитом (местным, разлитым, диффузным) - ферментативным - гнойным
 III. Острый тяжелый панкреатит, осложненный: 5. Гнойными абсцессами различной локализации 6. Сепсисом 7. Дигестивными и панкреатическими свищами 8. Кровотечением (желудочно-кишечным, внутрибрюшным) 9. Функциональной недостаточностью органов и систем: - сердечно-сосудистой - дыхательной - почечной - печеночной - полиорганной
III. Острый тяжелый панкреатит, осложненный: 5. Гнойными абсцессами различной локализации 6. Сепсисом 7. Дигестивными и панкреатическими свищами 8. Кровотечением (желудочно-кишечным, внутрибрюшным) 9. Функциональной недостаточностью органов и систем: - сердечно-сосудистой - дыхательной - почечной - печеночной - полиорганной
 Клиническая картина хронического панкреатита Болевой синдром Диспептический синдром Синдром билиарной гипертензии Синдром инкреторной недостаточности
Клиническая картина хронического панкреатита Болевой синдром Диспептический синдром Синдром билиарной гипертензии Синдром инкреторной недостаточности
 Болевой синдром Боль локализуется в эпигастрии, правом и левом подреберье, вокруг пупка, опоясывающая Иррадиирует в поясницу, спину, левую лопатку, плечо, область сердца Постоянная, изнуряющая Усиливается в положении лежа на спине, ослабевает в положении сидя при небольшом наклоне вперед Провоцируется погрешностями в диете: приемом алкоголя, жирной, обильной, горячей или холодной пищей
Болевой синдром Боль локализуется в эпигастрии, правом и левом подреберье, вокруг пупка, опоясывающая Иррадиирует в поясницу, спину, левую лопатку, плечо, область сердца Постоянная, изнуряющая Усиливается в положении лежа на спине, ослабевает в положении сидя при небольшом наклоне вперед Провоцируется погрешностями в диете: приемом алкоголя, жирной, обильной, горячей или холодной пищей
 Провоцирующие факторы: переедание жирная, жареная, копченая, острая еда алкоголь свежие овощи и фрукты газированные напитки Еда, которая имеет желчегонные свойства (яйца), провоцирует приступ билиарного панкреатита в результате усиления билиопанкреатического рефлюкса.
Провоцирующие факторы: переедание жирная, жареная, копченая, острая еда алкоголь свежие овощи и фрукты газированные напитки Еда, которая имеет желчегонные свойства (яйца), провоцирует приступ билиарного панкреатита в результате усиления билиопанкреатического рефлюкса.
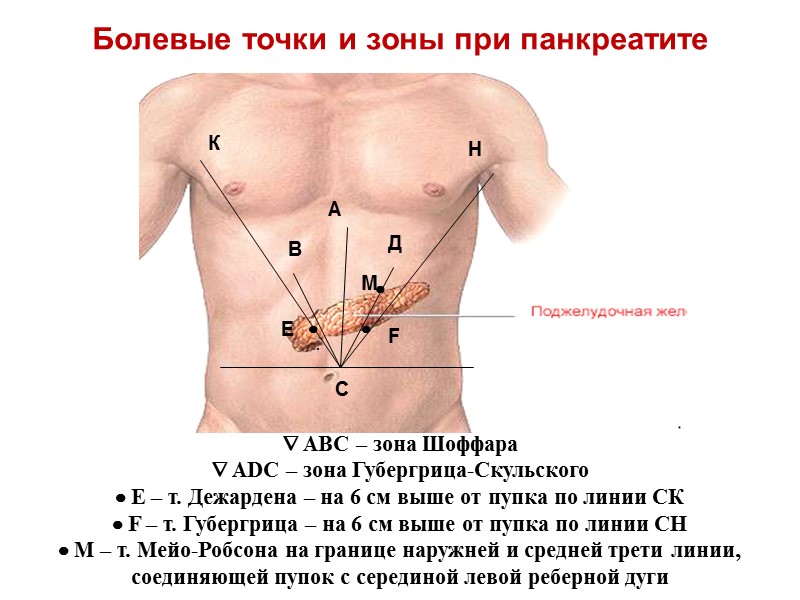
 Болевые точки и зоны при панкреатите АВС – зона Шоффара АDС – зона Губергрица-Скульского Е – т. Дежардена – на 6 см выше от пупка по линии СК F – т. Губергрица – на 6 см выше от пупка по линии СН М – т. Мейо-Робсона на границе наружней и средней трети линии, соединяющей пупок с серединой левой реберной дуги С К Н А В Д . Е F М
Болевые точки и зоны при панкреатите АВС – зона Шоффара АDС – зона Губергрица-Скульского Е – т. Дежардена – на 6 см выше от пупка по линии СК F – т. Губергрица – на 6 см выше от пупка по линии СН М – т. Мейо-Робсона на границе наружней и средней трети линии, соединяющей пупок с серединой левой реберной дуги С К Н А В Д . Е F М
 Локализация максимальной пальпаторной болезненности при хроническом панкреатите - Точка Дежардена - располагается на линии, проведенной от пупка к правой подмышечной впадине на расстоянии 5-7 см от пупка и сооответствует проекции головки поджелудочной железы - Панкреатико-дуоденальная зона Шоффара определяется следующим образом: от точки Дежардена проводят перпендикуляр к срединной линии живота, образовавшийся треугольник и представляет собой зону повышенной болезненности - Точка Мейо-Робсона - определяется на расстоянии 5-7 см от пупка по линии, проведенной от пупка к середине левой реберной дуги, она соответствует проекции хвоста поджелудочной железы
Локализация максимальной пальпаторной болезненности при хроническом панкреатите - Точка Дежардена - располагается на линии, проведенной от пупка к правой подмышечной впадине на расстоянии 5-7 см от пупка и сооответствует проекции головки поджелудочной железы - Панкреатико-дуоденальная зона Шоффара определяется следующим образом: от точки Дежардена проводят перпендикуляр к срединной линии живота, образовавшийся треугольник и представляет собой зону повышенной болезненности - Точка Мейо-Робсона - определяется на расстоянии 5-7 см от пупка по линии, проведенной от пупка к середине левой реберной дуги, она соответствует проекции хвоста поджелудочной железы
 Диспептический синдром - Диарея (от 3 до 6 роз в сутки): кал кашицеобразный, зловонный, с жирным блеском - Похудание - Отвращение к жирной пище, тяжесть после еды, чувство вздутия и распирания, особенно после нарушения диеты и приема алкоголя - Отрыжка, тошнота, рвота не приносящая облегчения
Диспептический синдром - Диарея (от 3 до 6 роз в сутки): кал кашицеобразный, зловонный, с жирным блеском - Похудание - Отвращение к жирной пище, тяжесть после еды, чувство вздутия и распирания, особенно после нарушения диеты и приема алкоголя - Отрыжка, тошнота, рвота не приносящая облегчения
 Синдром билиарной гипертензии Механическая желтуха, обусловленная отеком головки поджелудочной железы, закупоркой общего желчного протока камнем или сопутствующим холангитом.
Синдром билиарной гипертензии Механическая желтуха, обусловленная отеком головки поджелудочной железы, закупоркой общего желчного протока камнем или сопутствующим холангитом.
 Синдром инкреторной недостаточности - Расстройства углеводного обмена встречаются у 2\3 больных - У половины из них – клинические признаки сахарного диабета - Склонность к гипогликемии, потребность в низких дозах инсулина, редкое развитие осложнений
Синдром инкреторной недостаточности - Расстройства углеводного обмена встречаются у 2\3 больных - У половины из них – клинические признаки сахарного диабета - Склонность к гипогликемии, потребность в низких дозах инсулина, редкое развитие осложнений
 Осложнения панкреатита - Холестаз - Реактивный гепатит - Инфекционные осложнения: воспалительные инфильтраты, гнойный холангит, септические состояния, реактивный плеврит, пневмония - Редкие осложнения: подпеченочная форма портальной гипертензии хроническая дуоденальная непроходимость эрозивный эзофагит гастродуоденальные изъязвления с кровотечением синдром Мэллори-Вейсса гипогликемические кризы абдоминальный ишемический синдром
Осложнения панкреатита - Холестаз - Реактивный гепатит - Инфекционные осложнения: воспалительные инфильтраты, гнойный холангит, септические состояния, реактивный плеврит, пневмония - Редкие осложнения: подпеченочная форма портальной гипертензии хроническая дуоденальная непроходимость эрозивный эзофагит гастродуоденальные изъязвления с кровотечением синдром Мэллори-Вейсса гипогликемические кризы абдоминальный ишемический синдром
 Инструментальные методы диагностики УЗИ Компьютерная томография ЭРХПГ МРХПГ Эндоскопическое исследование
Инструментальные методы диагностики УЗИ Компьютерная томография ЭРХПГ МРХПГ Эндоскопическое исследование
 Раннии ультразвуковые признаки хронического панкреатита - Гомогенное диффузное повышение эхогенности паренхимы, сохранение рисунка - Картина "булыжной мостовой", которую дают эхосигналы средней интенсивности - Средний и плотный эхосигналы, неравномерно распределенные на нормальном фоне
Раннии ультразвуковые признаки хронического панкреатита - Гомогенное диффузное повышение эхогенности паренхимы, сохранение рисунка - Картина "булыжной мостовой", которую дают эхосигналы средней интенсивности - Средний и плотный эхосигналы, неравномерно распределенные на нормальном фоне
 Позднии льтразвуковые признаки хронического панкреатита - Негомогенное распределение эхосигналов с чередованием плотных и кистозных участков - Чрезвычайная вариабельность амплитуды и протяженности эхосигналов - Изменение размера органа. Иногда лишь частичное увеличение (переднезадние размеры: головка - более 3 см, тело - 2,5 см, хвост более 3 см) - Кальцификация тканей железы - Конкременты в панкреатическом протоке - Кисты - Расширение панкреатического протока (более 2,5 мм) - Деформация органа (изменение внешнего контура) - Повышение плотности ткани поджелудочной железы
Позднии льтразвуковые признаки хронического панкреатита - Негомогенное распределение эхосигналов с чередованием плотных и кистозных участков - Чрезвычайная вариабельность амплитуды и протяженности эхосигналов - Изменение размера органа. Иногда лишь частичное увеличение (переднезадние размеры: головка - более 3 см, тело - 2,5 см, хвост более 3 см) - Кальцификация тканей железы - Конкременты в панкреатическом протоке - Кисты - Расширение панкреатического протока (более 2,5 мм) - Деформация органа (изменение внешнего контура) - Повышение плотности ткани поджелудочной железы
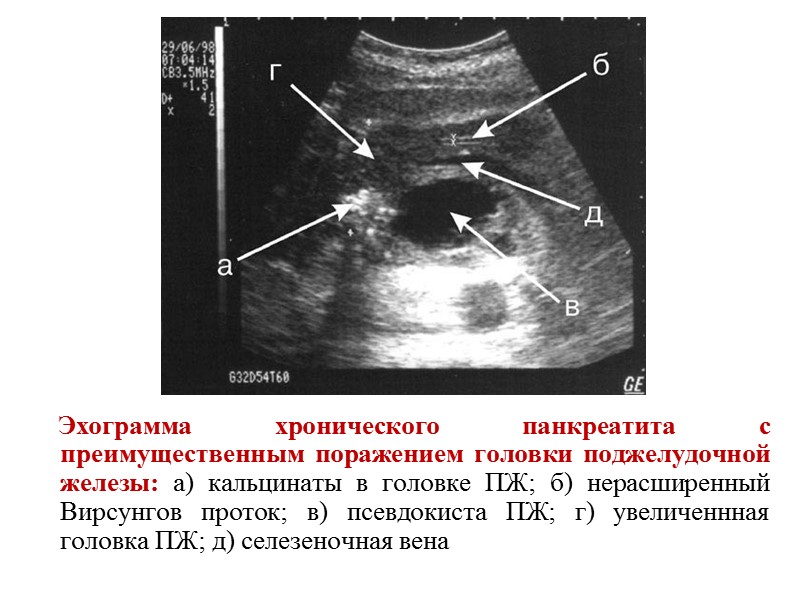
 Эхограмма хронического панкреатита с преимущественным поражением головки поджелудочной железы: а) кальцинаты в головке ПЖ; б) нерасширенный Вирсунгов проток; в) псевдокиста ПЖ; г) увеличеннная головка ПЖ; д) селезеночная вена
Эхограмма хронического панкреатита с преимущественным поражением головки поджелудочной железы: а) кальцинаты в головке ПЖ; б) нерасширенный Вирсунгов проток; в) псевдокиста ПЖ; г) увеличеннная головка ПЖ; д) селезеночная вена
 Компьютерная томография Достоверный признак неосложненного хронического панкреатита, который позволяет выявить компьютерная томография - изменение крупных протоков железы (дилятация или стенозирование).
Компьютерная томография Достоверный признак неосложненного хронического панкреатита, который позволяет выявить компьютерная томография - изменение крупных протоков железы (дилятация или стенозирование).
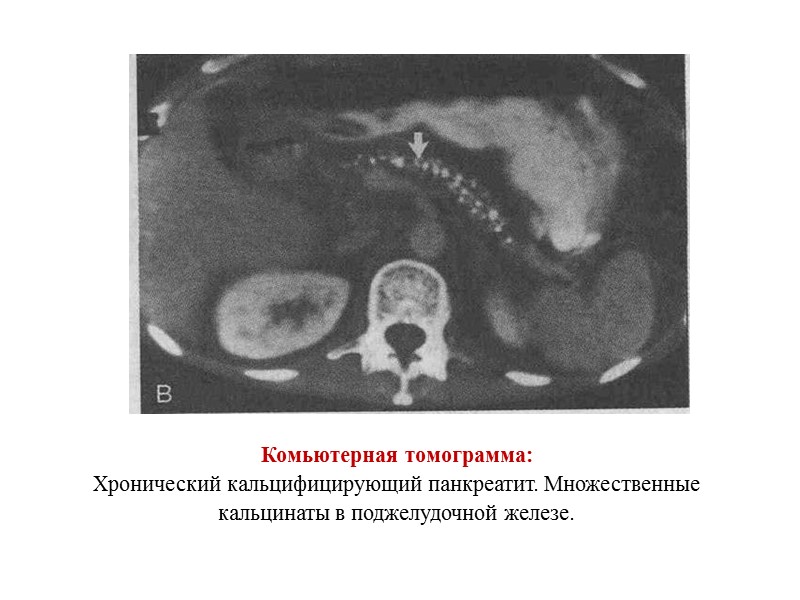
 Комьютерная томограмма: Хронический кальцифицирующий панкреатит. Множественные кальцинаты в поджелудочной железе.
Комьютерная томограмма: Хронический кальцифицирующий панкреатит. Множественные кальцинаты в поджелудочной железе.
 Эндоскопическая ретроградная холангиопанкреатография - «Золотой стандарт» в диагностике хронического панкреатита - Позволяет выявить стеноз протока и определить локализацию обструкции, обнаружить структурные изменения мелких протоков, внутрипротоковые кальцинаты и белковые пробки.
Эндоскопическая ретроградная холангиопанкреатография - «Золотой стандарт» в диагностике хронического панкреатита - Позволяет выявить стеноз протока и определить локализацию обструкции, обнаружить структурные изменения мелких протоков, внутрипротоковые кальцинаты и белковые пробки.
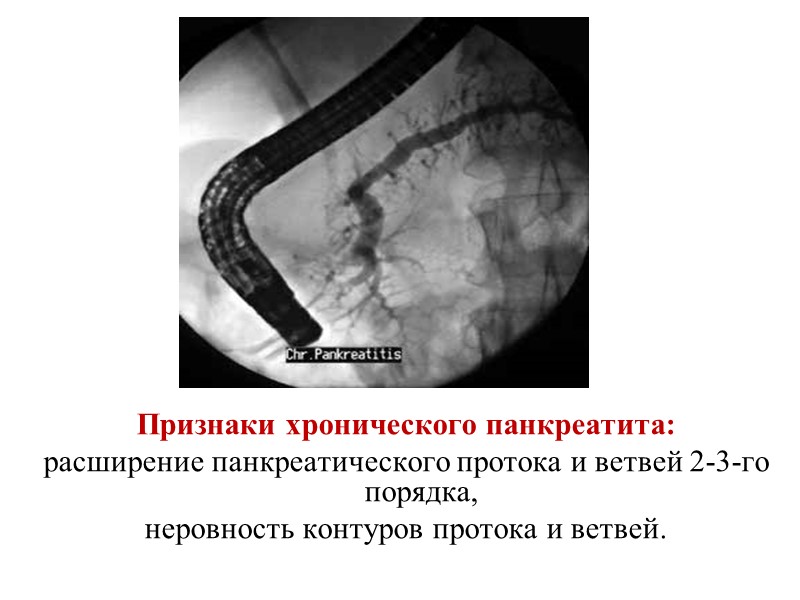
 Признаки хронического панкреатита: расширение панкреатического протока и ветвей 2-3-го порядка, неровность контуров протока и ветвей.
Признаки хронического панкреатита: расширение панкреатического протока и ветвей 2-3-го порядка, неровность контуров протока и ветвей.
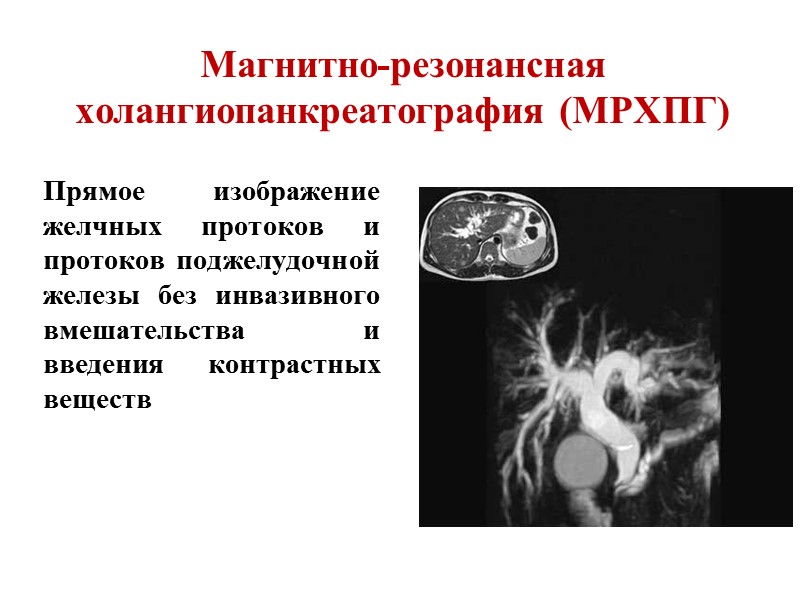
 Магнитно-резонансная холангиопанкреатография (МРХПГ) Прямое изображение желчных протоков и протоков поджелудочной железы без инвазивного вмешательства и введения контрастных веществ
Магнитно-резонансная холангиопанкреатография (МРХПГ) Прямое изображение желчных протоков и протоков поджелудочной железы без инвазивного вмешательства и введения контрастных веществ
 Эндоскопическое исследование ФЭГДС: - селективный забор панкреатического сока для ферментного и морфологического исследования; - диагностика патологии большого дуоденального сосочка; - выявление заболевания желудка и двенадцатиперстной кишки, являющиеся возможной причиной развития хронического панкреатита.
Эндоскопическое исследование ФЭГДС: - селективный забор панкреатического сока для ферментного и морфологического исследования; - диагностика патологии большого дуоденального сосочка; - выявление заболевания желудка и двенадцатиперстной кишки, являющиеся возможной причиной развития хронического панкреатита.
 Исследование содержания ферментов поджелудочной железы в крови и моче При остром панкреатите активность альфа-амилазы крови и мочи увеличивается в 10-30 раз. Гиперамилаземия наступает в начале заболевания (уже через 4-6 ч), достигает максимума через 12-24 ч, затем быстро снижается и приходит к норме на 2-6-й день. Гиперамилазурия длится дольше, чем увеличение активности фермента в сыворотке. Уровень сывороточной альфа-амилазы с тяжестью панкреатита не коррелирует. Более точную информацию получают при исследовании активности амилазы в суточном объеме мочи. Норма концентрации амилазы в крови одна и та же для мужчин и женщин: от 25 до 125 Ед/л. Нормальный уровень амилазы в суточном объеме мочи находится в пределах от 1 до 17 Ед/ч.
Исследование содержания ферментов поджелудочной железы в крови и моче При остром панкреатите активность альфа-амилазы крови и мочи увеличивается в 10-30 раз. Гиперамилаземия наступает в начале заболевания (уже через 4-6 ч), достигает максимума через 12-24 ч, затем быстро снижается и приходит к норме на 2-6-й день. Гиперамилазурия длится дольше, чем увеличение активности фермента в сыворотке. Уровень сывороточной альфа-амилазы с тяжестью панкреатита не коррелирует. Более точную информацию получают при исследовании активности амилазы в суточном объеме мочи. Норма концентрации амилазы в крови одна и та же для мужчин и женщин: от 25 до 125 Ед/л. Нормальный уровень амилазы в суточном объеме мочи находится в пределах от 1 до 17 Ед/ч.
 Исследование кала - Полифекалия определяется в тех случаях, когда вес кала превышает 400 г/сут. - Определение стеатореи: в норме после приема 100 г жира с пищей за сутки выделяется до 7 г нейтрального жира и жирных кислот. Полифекалия и стеаторея не относятся к ранним проявлениям внешнесекреторной недостаточности поджелудочной железы.
Исследование кала - Полифекалия определяется в тех случаях, когда вес кала превышает 400 г/сут. - Определение стеатореи: в норме после приема 100 г жира с пищей за сутки выделяется до 7 г нейтрального жира и жирных кислот. Полифекалия и стеаторея не относятся к ранним проявлениям внешнесекреторной недостаточности поджелудочной железы.
 Лечение ХП: Ферментная терапия Основная цель ферментной терапии у больных ХП заключается в: купировании болей (через механизм «обратной связи») коррекции внешнесекреторной недостаточности антифибротическое действие (направлено на снижение концентрации трансформирующего фактора роста (TGF-), который стимулирует пролиферацию фибробластов, снижает секрецию коллагеназы и стромолизина, стимулирует образование соединительной ткани
Лечение ХП: Ферментная терапия Основная цель ферментной терапии у больных ХП заключается в: купировании болей (через механизм «обратной связи») коррекции внешнесекреторной недостаточности антифибротическое действие (направлено на снижение концентрации трансформирующего фактора роста (TGF-), который стимулирует пролиферацию фибробластов, снижает секрецию коллагеназы и стромолизина, стимулирует образование соединительной ткани
 Механизм купирования боли ферментными препаратами Протеазы экзо- и эндогенных панкреатических ферментов Уменьшение продукции ферментов и объема панкреатического секрета Уменьшение отека, растяжение капсулы и протока Улучшение кровотока в ПЖ Уменьшение боли
Механизм купирования боли ферментными препаратами Протеазы экзо- и эндогенных панкреатических ферментов Уменьшение продукции ферментов и объема панкреатического секрета Уменьшение отека, растяжение капсулы и протока Улучшение кровотока в ПЖ Уменьшение боли
 Муковисцидоз Системное наследственное заболевание, обусловленное мутацией гена трансмембранного регулятора муковисцидоза и характеризующееся поражением желез внутренней секреции, тяжёлыми нарушениями функций органов дыхания и желудочно-кишечного тракта.
Муковисцидоз Системное наследственное заболевание, обусловленное мутацией гена трансмембранного регулятора муковисцидоза и характеризующееся поражением желез внутренней секреции, тяжёлыми нарушениями функций органов дыхания и желудочно-кишечного тракта.

 Клиническая картина Кишечная форма вздутие живота; полифекалия; сухость во рту; снижение мышечного тонуса и тургора тканей; боли в животе; язвенная болезнь двенадцатиперстной кишки и язвенные процессы в тонком кишечнике; гепатомегалия, желтуха, кожный зуд, признаки портальной гипертензии, асцит; осложнения: дисахаридазная недостаточность, кишечная непроходимость, вторичные пиелонефрит и мочекаменная болезнь, сахарный диабет, цирроз печени.
Клиническая картина Кишечная форма вздутие живота; полифекалия; сухость во рту; снижение мышечного тонуса и тургора тканей; боли в животе; язвенная болезнь двенадцатиперстной кишки и язвенные процессы в тонком кишечнике; гепатомегалия, желтуха, кожный зуд, признаки портальной гипертензии, асцит; осложнения: дисахаридазная недостаточность, кишечная непроходимость, вторичные пиелонефрит и мочекаменная болезнь, сахарный диабет, цирроз печени.

 Диагностика муковисцидоза Общие признаки: отставание в физическом развитии, рецидивирующие хронические заболевания органов дыхания, полипы носа, упорно текущий хронический гайморит, хронический бронхит, рецидивирующий панкреатит, дыхательная недостаточность. Потовый тест: ионофорез с пилокарпином. Повышение хлоридов более 60 ммоль/л — вероятный диагноз; концентрация хлоридов более 100 ммоль/л — достоверный диагноз. При этом разница в концентрации хлора и натрия не должна превышать 8—10 ммоль/л. Потовый тест для постановки окончательного диагноза должен быть положительным не менее трёх раз. Потовую пробу необходимо проводить каждому ребёнку с хроническим кашлем.
Диагностика муковисцидоза Общие признаки: отставание в физическом развитии, рецидивирующие хронические заболевания органов дыхания, полипы носа, упорно текущий хронический гайморит, хронический бронхит, рецидивирующий панкреатит, дыхательная недостаточность. Потовый тест: ионофорез с пилокарпином. Повышение хлоридов более 60 ммоль/л — вероятный диагноз; концентрация хлоридов более 100 ммоль/л — достоверный диагноз. При этом разница в концентрации хлора и натрия не должна превышать 8—10 ммоль/л. Потовый тест для постановки окончательного диагноза должен быть положительным не менее трёх раз. Потовую пробу необходимо проводить каждому ребёнку с хроническим кашлем.
 Диагностика муковисцидоза Определение жирных кислот в стуле: в норме менее 20 ммоль/день. Пограничные значения — 20—25 ммоль/день. Проба положительна при снижении функции поджелудочной железы не менее чем на 75 %. ДНК-диагностика наиболее чувствительная и специфическая. Ложные результаты получают в 0,5—3 % случаев. Пренатальная ДНК-диагностика: исследование изоэнзимов тонкокишечной щелочной фосфатазы из околоплодных вод, возможно с 18—20 недели беременности.
Диагностика муковисцидоза Определение жирных кислот в стуле: в норме менее 20 ммоль/день. Пограничные значения — 20—25 ммоль/день. Проба положительна при снижении функции поджелудочной железы не менее чем на 75 %. ДНК-диагностика наиболее чувствительная и специфическая. Ложные результаты получают в 0,5—3 % случаев. Пренатальная ДНК-диагностика: исследование изоэнзимов тонкокишечной щелочной фосфатазы из околоплодных вод, возможно с 18—20 недели беременности.
 Лечение Лечение муковисцидоза симптоматическое. Очень важное значение имеет питание больного. Суточный калораж должен на 10—30 % превышать возрастную норму за счёт увеличения в рационе белкового компонента. В обязательном порядке осуществляют коррекцию нарушенной функции поджелудочной железы путём применения панкреатина или комбинированных препаратов, содержащих наряду с панкреатином другие кишечные ферменты и липотропные вещества (полизим, панзинорм, мексаза и др.). Дозу ферментных препаратов подбирают индивидуально, ориентируясь на данные копрологического исследования. Муколитическая терапия проводится ежедневно в течение всей жизни пациента. Эффективность лечения повышается при параллельном использовании аэрозольных ингаляций, ЛФК, вибрационного массажа, постурального дренажа.
Лечение Лечение муковисцидоза симптоматическое. Очень важное значение имеет питание больного. Суточный калораж должен на 10—30 % превышать возрастную норму за счёт увеличения в рационе белкового компонента. В обязательном порядке осуществляют коррекцию нарушенной функции поджелудочной железы путём применения панкреатина или комбинированных препаратов, содержащих наряду с панкреатином другие кишечные ферменты и липотропные вещества (полизим, панзинорм, мексаза и др.). Дозу ферментных препаратов подбирают индивидуально, ориентируясь на данные копрологического исследования. Муколитическая терапия проводится ежедневно в течение всей жизни пациента. Эффективность лечения повышается при параллельном использовании аэрозольных ингаляций, ЛФК, вибрационного массажа, постурального дренажа.
 Лечение В качестве муколитических препаратов можно использовать соляно-щелочные смеси (1—2%-й солевой раствор — хлорид и карбонат натрия), бронхолитические препараты, ацетилцистеин (на одну ингаляцию 2—3 мл 7—10%-го раствора), пульмозим (дорназа альфа). Постуральный дренаж проводится каждое утро, вибрационный массаж — не менее 3 раз в сутки. Антибактериальные средства вводят парентерально (полусинтетические пенициллины, цефалоспорины второго и третьего поколения, аминогликозиды, хинолоны) и в виде аэрозолей (аминогликозиды: гентамицин, тобрамицин).Курс не меньше 1 месяца. При тяжёлом течении пневмонии применяют кортикостероидные препараты в течение 1,5—2 месяцев(преднизолон). Витаминотерапия (A ,D ,E) в виде водных растворов.
Лечение В качестве муколитических препаратов можно использовать соляно-щелочные смеси (1—2%-й солевой раствор — хлорид и карбонат натрия), бронхолитические препараты, ацетилцистеин (на одну ингаляцию 2—3 мл 7—10%-го раствора), пульмозим (дорназа альфа). Постуральный дренаж проводится каждое утро, вибрационный массаж — не менее 3 раз в сутки. Антибактериальные средства вводят парентерально (полусинтетические пенициллины, цефалоспорины второго и третьего поколения, аминогликозиды, хинолоны) и в виде аэрозолей (аминогликозиды: гентамицин, тобрамицин).Курс не меньше 1 месяца. При тяжёлом течении пневмонии применяют кортикостероидные препараты в течение 1,5—2 месяцев(преднизолон). Витаминотерапия (A ,D ,E) в виде водных растворов.
 Спасибо за внимание !
Спасибо за внимание !

