Кафедра фтизиопульмонологии БГМУ Лечение туберкулеза


Кафедра фтизиопульмонологии БГМУ Лечение туберкулеза лекция

План лекции • Исторические сведения • Принципы лечения больных туберкулезом • Противотуберкулезные препараты и их свойства • Стратегия DOTS • Побочные действия препаратов • Хирургические методы лечения • Патогенетические методы лечения больных туберкулезом

1796 г. – Англия, санаторий для лечения детей больных туберкулезом 1841 г. – Швейцария – санаторий для взрослых больных туберкулезом 1842 г. – Зейдлиц (Петербург) 1882 г. - Forlanini (Италия) 1943 г. – Waksmann 1952 г. – Fox, Bernstein, Offe

• В первых санаториях начали разрабатывать принципы гигиено- диетического режима лечения больных туберкулезом. • Основные методы лечения в первых санаториях: климатотерапия (аэро- и гелиотерапия), диетотерапия (в Росси с конца XIX века применяют кумысотерапию), рациональный режим труда и отдыха.

КАРЛО ФОРЛАНИНИ (1847 -1918 гг. ) В 1882 г. итальянский врач К. Форланини предложил первый достаточно эффективный и патогенетически обоснованный метод лечения туберкулёза лёгких посредством искусственного пневмоторакса.

• 1941 г. – Бернхейм опубликовал данные о ПАСК (парааминосалициловой кислоте) • 1952 г. – Fox опубликовал данные о противотуберкулезной активности изониазида (синтезирован в 1912 г. ) • 1961 г. – синтезирован этамбутол • 1943 -1944 гг – Waksman получил стрептомицин • 1963 г. – получен капреомицин • 1965 г. – синтезирован рифампицин

СОВРЕМЕННЫЕ АНТИБАКТЕРИАЛЬНЫЕ ПРЕПАРАТЫ ДОЛЖНЫ: 1. ОКАЗЫВАТЬ БАКТЕРИЦИДНЫЙ ЭФФЕКТ; 2. ОКАЗЫВАТЬ ВЫСОКИЙ БАКТЕРИОСТАТИЧЕСКИЙ ЭФФЕКТ; 3. НЕ ОКАЗЫВАТЬ ЗНАЧИТЕЛЬНЫХ ПОБОЧНЫХ ЭФФЕКТОВ; 4. НЕ ОБЛАДАТЬ ТЕРАТОГЕННОСТЬЮ.

ЭФФЕКТИВНОСТЬ ЛЕЧЕНИЯ ЗАВИСИТ ОТ: - СВОЕВРЕМЕННОСТИ НАЧАЛА ПРИМЕНЕНИЯ ПРОТИВОТУБЕРКУЛЕЗНЫХ ПРЕПАРАТОВ (ПТП) - КЛИНИЧЕСКОЙ ФОРМЫ ТУБЕРКУЛЕЗА - ВОЗРАСТА БОЛЬНОГО - ПРОДОЛЖИТЕЛЬНОСТИ ОСНОВНОГО КУРСА ХИМИОТЕРАПИИ - НАЛИЧИЯ У БОЛЬНОГО СОПУТСТВУЮЩИХ ЗАБОЛЕВАНИЙ

Принципы (подходы) химиотерапии лечение должно быть: • ранним (своевременным) • длительным • комплексным • комбинированным • регулярным и систематическим • преемственным • контролируемым • этапным

Курс химиотерапии туберкулеза - этиотропное (специфическое), длительное, непрерывное, комбинированное лечение до излечения процесса с применением адекватных доз и оптимальной комбинации ПТП

Критерии эффективности химиотерапии больных туберкулезом легких исчезновение клинических и лабораторных признаков ТБ воспаления; стойкое прекращение бактериовыделения, подтвержденное микроскопическими и культуральными исследованиями (абациллирование); регрессия рентгенологических проявлений туберкулеза (закрытие полости распада); · восстановление функциональных возможностей и трудоспособности пациента

Различают: эффективный курс химиотерапии ( ХТ); не эффективный курс ХТ(неудача лечения); досрочное прекращение лечения (лечение прервано).

Классификация противотуберкулезных препаратов основные Изониазид Рифампицин Этамбутол (жизненно Пиразинамид Стрептомицин важные) Резервные Канамицин Амикацин Капреомицин (капостат) Рифабутин (микобутин) Протионамид (этионамид) Ломефлоксацин (моксаквин) Левофлоксацин (таваник) Офлоксацин (таривид) Ципрофлоксацин (ципробай, ципролет, ципринол) Моксифлоксацин (авелокс) Тиоацетазон ПАСК Флоримицин Циклосерин Гатифлоксацин Линезолид (зивокс)
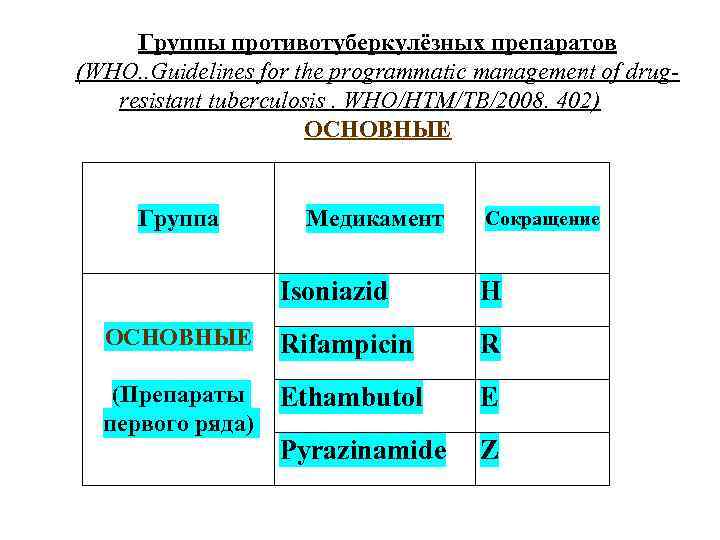
Группы противотуберкулёзных препаратов (WHO. . Guidelines for the programmatic management of drug- resistant tuberculosis. WHO/HTM/TB/2008. 402) ОСНОВНЫЕ Группа Медикамент Сокращение Isoniazid H ОСНОВНЫЕ Rifampicin R (Препараты Ethambutol E первого ряда) Pyrazinamide Z
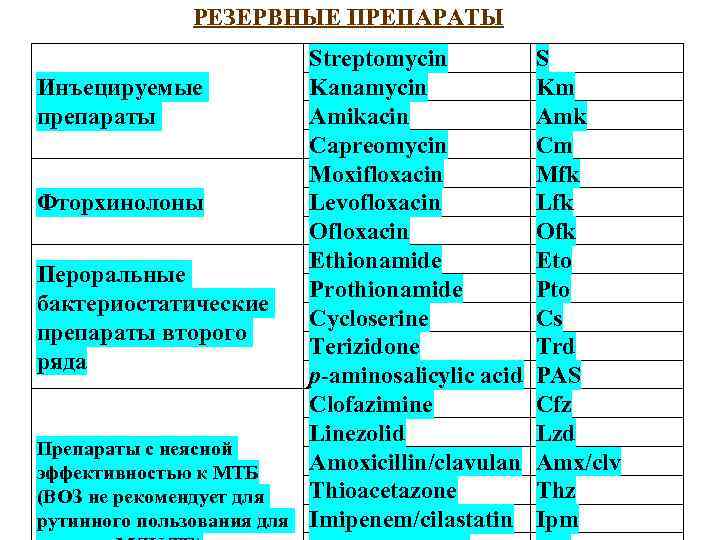
РЕЗЕРВНЫЕ ПРЕПАРАТЫ Streptomycin S Инъецируемые Kanamycin Km препараты Amikacin Amk Capreomycin Cm Moxifloxacin Mfk Фторхинолоны Levofloxacin Lfk Ofloxacin Ofk Ethionamide Eto Пероральные Prothionamide Pto бактериостатические Cycloserine Cs препараты второго Terizidone Trd ряда p-aminosalicylic acid PAS Clofazimine Cfz Linezolid Lzd Препараты с неясной эффективностью к МТБ Amoxicillin/clavulan Amx/clv (ВОЗ не рекомендует для Thioacetazone Thz рутинного пользования для Imipenem/cilastatin Ipm
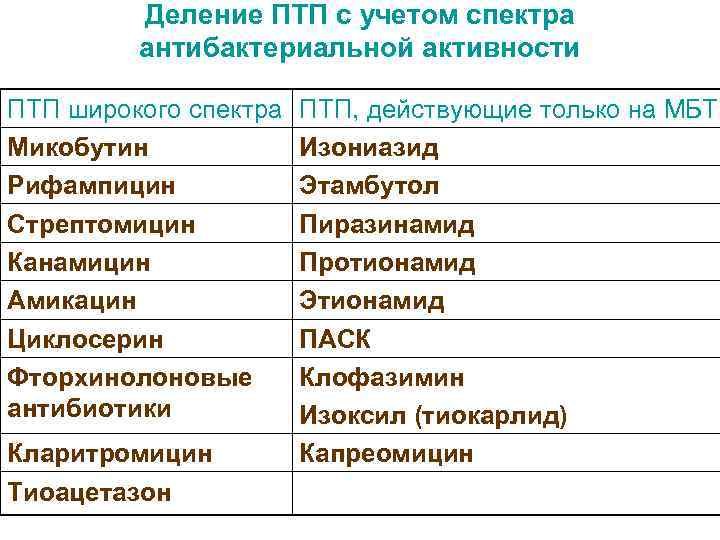
Деление ПТП с учетом спектра антибактериальной активности ПТП широкого спектра ПТП, действующие только на МБТ Микобутин Изониазид Рифампицин Этамбутол Стрептомицин Пиразинамид Канамицин Протионамид Амикацин Этионамид Циклосерин ПАСК Фторхинолоновые Клофазимин антибиотики Изоксил (тиокарлид) Кларитромицин Капреомицин Тиоацетазон

МЕХАНИЗМЫ ДЕЙСТВИЯ АБП 1. Изониазид – подавление синтеза ДНК МБТ, угнетение синтеза фосфолипидов, нарушение целостности стенки МБТ; 2. Рифампицин – ингибирование ДНК – зависимой РНК-полимеразы МБТ; подавление синтеза ДНК, ответственной за активацию рибосомальных генов; 3. Пиразинамид – блокирование фермента МБТ; 4. Этамбутол – подавление синтеза РНК МБТ, блокируется синтез клеточной стенки; 5. Стрептомицин– подавление синтеза белка МБТ.

МЕХАНИЗМЫ ДЕЙСТВИЯ ПТП 6. Канамицин - блокирует специфические протеины рибосом МБТ; 7. Тиамиды - угнетают синтез белка и другие метаболические процессы МБТ; 8. ПАСК - конкурентное действие с ПАБК, пантотеновой кислотой, биотином; 9. Фторхинолоны - ингибирование ДНК–гиразы (размножение); 10. Рифабутин - ингибирование РНК, воздействие на биосинтез ДНК МБТ.

Что такое “DOTS”? • DOTS – (Directly Observed Treatment, Short-course) - это «лечение под непосредственным контролем коротким курсом» . В настоящее время DOTS является наиболее эффективной из всех существующих ныне стратегий борьбы с эпидемией туберкулеза.

Основные элементы стратегии DOTS • Политическая поддержка правительством страны • Выявление ТБ с помощью бактериоскопии мазков мокроты у больных, с симптомами заболевания (по обращаемости) • Лечения по стандартным схемам под непосредственным контролем • Регулярные поставки всех основных противотуберкулезных препаратов • Стандартизированная система регистрации и отчетности.

Целью стратегии DOTS является снижение бремени туберкулеза в республике Задачи стратегии: • снижение заболеваемости ТВ среди населения; • сокращение количества случаев ТВ с БК+ • снижение смертности от туберкулеза; • повышение числа успешно излеченных больных ТВ

Курс ХТ делится на два этапа (фазы) • 1 – интенсивный (или начальная фаза, бактерицидная) цель – подавить размножение и уменьшить количество МБТ, достигнуть дезинтоксикации, прекратить бактериовыделение, уменьшить воспаление в легочной ткани. Длительность 2 -3 мес. • 2 – продолжения терапии (или фаза долечивания); цель – полностью уничтожить МБТ, восстановить функциональные возможности организма. Длительность 4 -5 мес. МЛУ ТБ требует не менее 18 мес. лечения

Современная стандартная химиотерапия – это лечение больного туберкулезом в течение не менее 6 мес. с применением 4 -х основных противотуберкулезных препаратов (изониазид, рифампицин, пиразинамид, этамбутол) в течение 2 -3 х мес. в интенсивную фазу лечения и 2 -х препаратов в течение 4 -5 мес. - в фазу долечивания.

Группы регистрации больных туберкулезом I - впервые выявленные больные с БК+; с распространенным ТБ (БК-); с тяжелыми формами внелег. ТБ; с сочетанием ТБ и ВИЧ Срок лечения 6 мес. II - ранее леченные больные: рецидив, неудачное лечение, после перерыва Срок лечения 8 мес. IV - больные с МЛУ и полирезистентностью Срок лечения индивидуально, по назначению консилиума (18 мес).
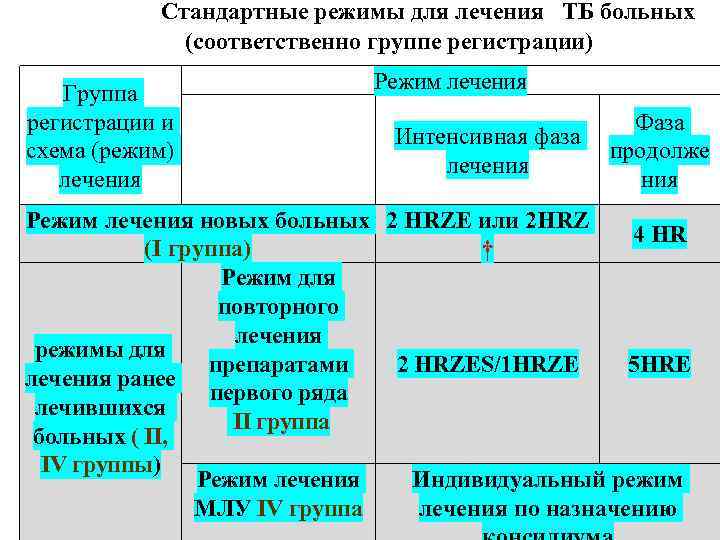
Стандартные режимы для лечения ТБ больных (соответственно группе регистрации) Группа Режим лечения регистрации и Фаза Интенсивная фаза схема (режим) продолже лечения ния Режим лечения новых больных 2 HRZE или 2 HRZ 4 HR (I группа) † Режим для повторного лечения режимы для препаратами 2 HRZES/1 HRZE 5 HRE лечения ранее первого ряда лечившихся II группа больных ( II, IV группы) Режим лечения Индивидуальный режим МЛУ IV группа лечения по назначению

Стандартные режимы для лечения ТБ больных (соответственно группе регистрации) Группа регистрации Режим лечения • Вновь выявленные • Интенсивная фаза лечения больные (I группа) 2 HRZE или 2 HRZ • Фаза продолжения 4 HR • Ранее лечившиеся • Интенсивная фаза лечения больные (II и IV группы) 2 HRZES/1 HRZE - Режим для повторного лечения препаратами первого ряда • Фаза продолжения 5 HR II группа - Режим лечения МЛУ IV группа • Индивидуальный режим лечения по назначению консилиума
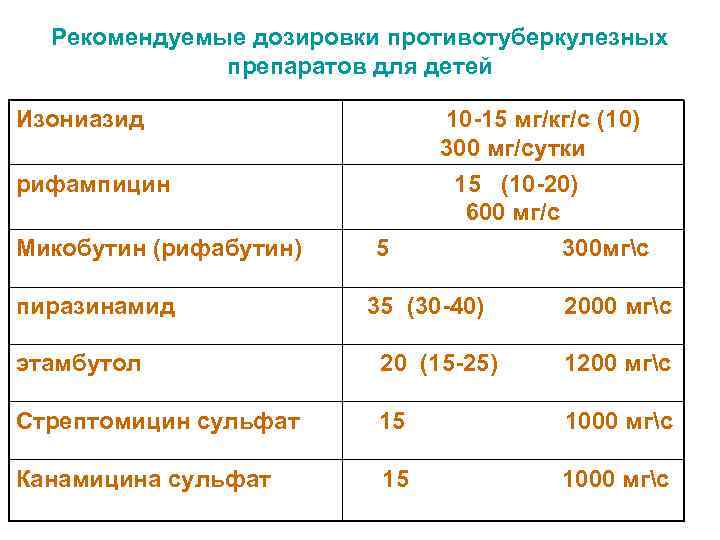
Рекомендуемые дозировки противотуберкулезных препаратов для детей Изониазид 10 -15 мг/кг/с (10) 300 мг/сутки рифампицин 15 (10 -20) 600 мг/с Микобутин (рифабутин) 5 300 мгс пиразинамид 35 (30 -40) 2000 мгс этамбутол 20 (15 -25) 1200 мгс Стрептомицин сульфат 15 1000 мгс Канамицина сульфат 15 1000 мгс
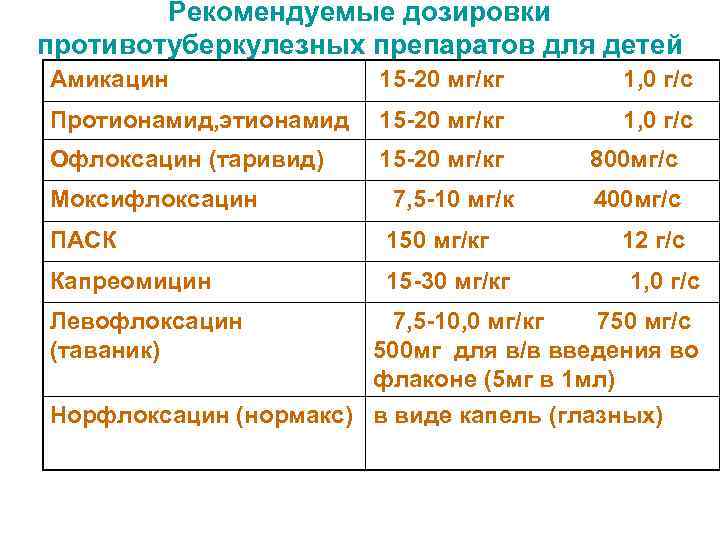
Рекомендуемые дозировки противотуберкулезных препаратов для детей Амикацин 15 -20 мг/кг 1, 0 г/с Протионамид, этионамид 15 -20 мг/кг 1, 0 г/с Офлоксацин (таривид) 15 -20 мг/кг 800 мг/с Моксифлоксацин 7, 5 -10 мг/к 400 мг/с ПАСК 150 мг/кг 12 г/с Капреомицин 15 -30 мг/кг 1, 0 г/с Левофлоксацин 7, 5 -10, 0 мг/кг 750 мг/с (таваник) 500 мг для в/в введения во флаконе (5 мг в 1 мл) Норфлоксацин (нормакс) в виде капель (глазных)
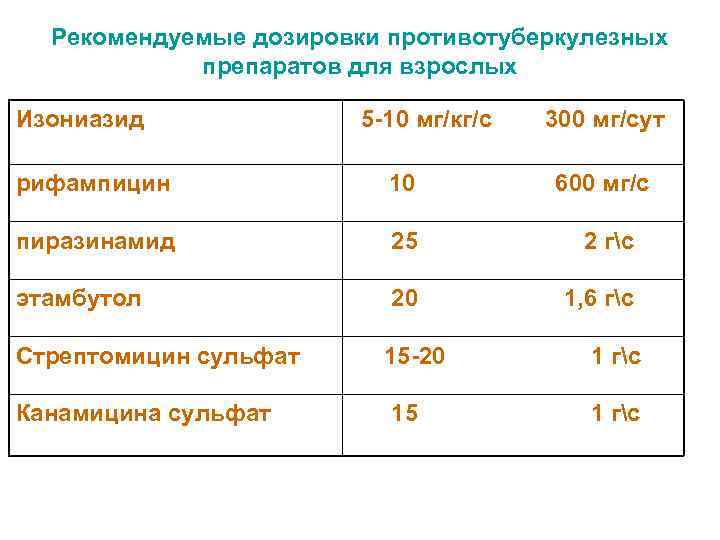
Рекомендуемые дозировки противотуберкулезных препаратов для взрослых Изониазид 5 -10 мг/кг/с 300 мг/сут рифампицин 10 600 мг/с пиразинамид 25 2 гс этамбутол 20 1, 6 гс Стрептомицин сульфат 15 -20 1 гс Канамицина сульфат 15 1 гс
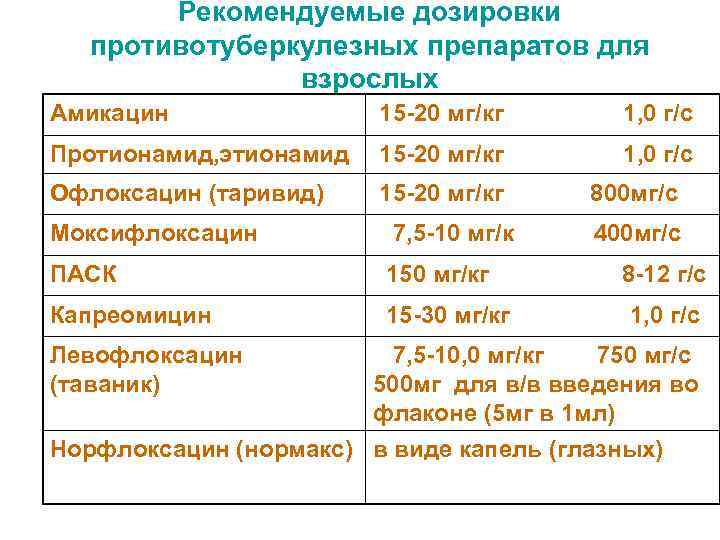
Рекомендуемые дозировки противотуберкулезных препаратов для взрослых Амикацин 15 -20 мг/кг 1, 0 г/с Протионамид, этионамид 15 -20 мг/кг 1, 0 г/с Офлоксацин (таривид) 15 -20 мг/кг 800 мг/с Моксифлоксацин 7, 5 -10 мг/к 400 мг/с ПАСК 150 мг/кг 8 -12 г/с Капреомицин 15 -30 мг/кг 1, 0 г/с Левофлоксацин 7, 5 -10, 0 мг/кг 750 мг/с (таваник) 500 мг для в/в введения во флаконе (5 мг в 1 мл) Норфлоксацин (нормакс) в виде капель (глазных)

Рекомендуемые дозировки ПТП При сопутствующих заболеваниях печени, ЖКТ: изониазид – 5 мг/кг в сутки парентерально или применять изофон, феназид. • При нарушении функции почек: снижение дозы аминогликозидов (стрептомицина, канамицина, амикацина) до 7 -8 мг/кг и фторхинолоновых антибиотиков до 400 мг в сутки, лучше применять интермиттирующим методом.
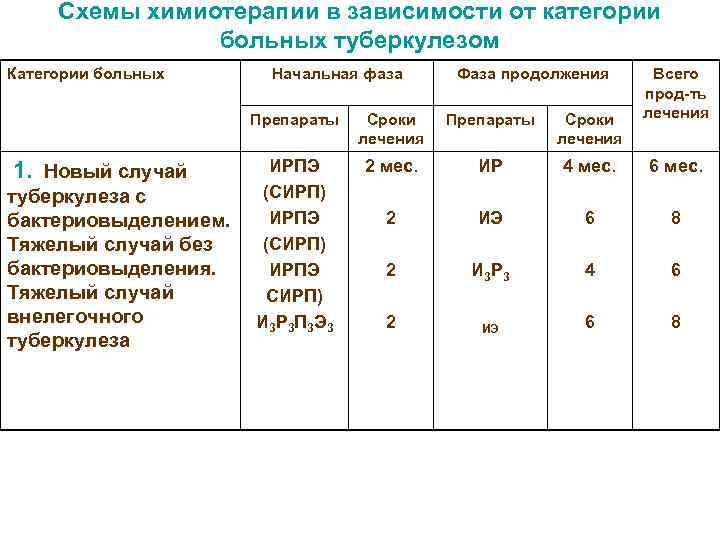
Схемы химиотерапии в зависимости от категории больных туберкулезом Категории больных Начальная фаза Фаза продолжения Всего прод-ть Препараты Сроки Препараты Сроки лечения лечения 1. Новый случай ИРПЭ 2 мес. ИР 4 мес. 6 мес. туберкулеза с (СИРП) бактериовыделением. ИРПЭ 2 ИЭ 6 8 Тяжелый случай без (СИРП) бактериовыделения. ИРПЭ 2 И 3 Р 3 4 6 Тяжелый случай СИРП) внелегочного И 3 Р 3 П 3 Э 3 2 6 8 ИЭ туберкулеза
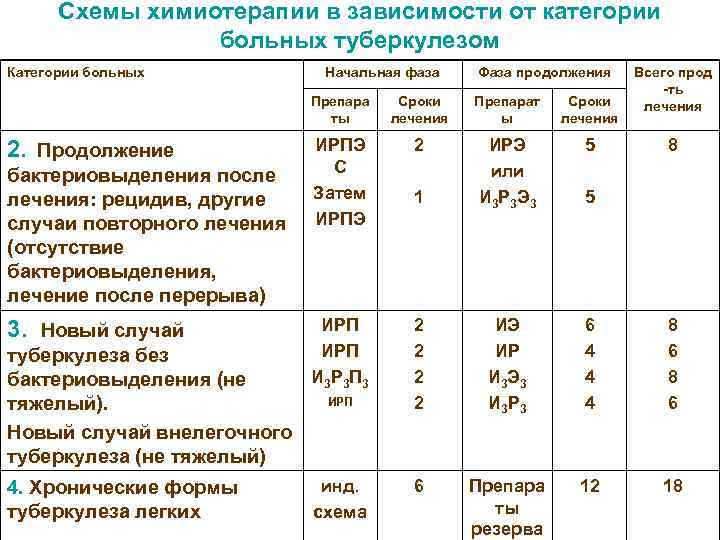
Схемы химиотерапии в зависимости от категории больных туберкулезом Категории больных Начальная фаза Фаза продолжения Всего прод -ть Препара Сроки Препарат Сроки лечения ты лечения ы лечения 2. Продолжение ИРПЭ 2 ИРЭ 5 8 С или бактериовыделения после лечения: рецидив, другие Затем 1 И 3 Р 3 Э 3 5 случаи повторного лечения ИРПЭ (отсутствие бактериовыделения, лечение после перерыва) 3. Новый случай ИРП 2 ИЭ 6 8 туберкулеза без ИРП 2 ИР 4 6 бактериовыделения (не И 3 Р 3 П 3 2 И 3 Э 3 4 8 тяжелый). ИРП 2 И 3 Р 3 4 6 Новый случай внелегочного туберкулеза (не тяжелый) 4. Хронические формы инд. 6 Препара 12 18 туберкулеза легких схема ты резерва

Эффективность ПТП при интермиттирующем приеме • Не снижают эффективность: Микобутин Рифампицин Изониазид Пиразинамид Стрептомицин • Повышает эффективность: Этамбутол • Не применяется интермиттирующим методом: Тиоацетазон
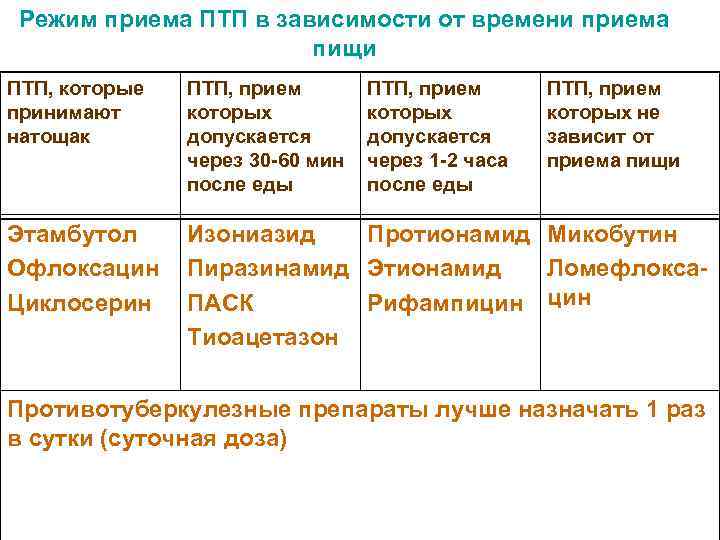
Режим приема ПТП в зависимости от времени приема пищи ПТП, которые ПТП, прием принимают которых не натощак допускается зависит от через 30 -60 мин через 1 -2 часа приема пищи после еды Этамбутол Изониазид Протионамид Микобутин Офлоксацин Пиразинамид Этионамид Ломефлокса- Циклосерин ПАСК Рифампицин Тиоацетазон Противотуберкулезные препараты лучше назначать 1 раз в сутки (суточная доза)

Главная задача контролируемого лечения – обеспечить ежедневный визуальный (прямой) контроль медицинского работника за приемом противотуберкулезных препаратов на всех этапах лечения

Контролируемое лечение в стационаре – прием противотуберкулезных препаратов в специальном помещении или на посту в присутствии медицинского персонала (медсестра, врач) с постепенным переходом на однократный прием.

Контролируемое лечение в амбулаторных условиях: - доступность медицинского учреждения, тубкабинета (ФАПа); - ежедневный однократный прием ПТП (6 или 5 раз в неделю); - создание условий для приема ПТП; - стимулирование к лечению; - обучение медицинского персонала.

Республиканская больница ИК № 12 в системе исполнения наказаний оказывает противотуберкулёзную помощь с 1957 г.

Финансовые затраты на специфическую терапию пациента с МЛУ-ТБ в 2010 -2011 гг. (ИК № 12) 1. Интенсивная фаза - 9 месяцев: Сm+Lfx+Pro+Cs+Pas+Amoxc = 8 612 270 2. Фаза продолжения – 16 месяцев: Lfx+Pro+Cs+Pas+Amoxc = 10 530 390 Итого: 19 142 660 рублей = 6 175 $ (1$ = 3100 БР)
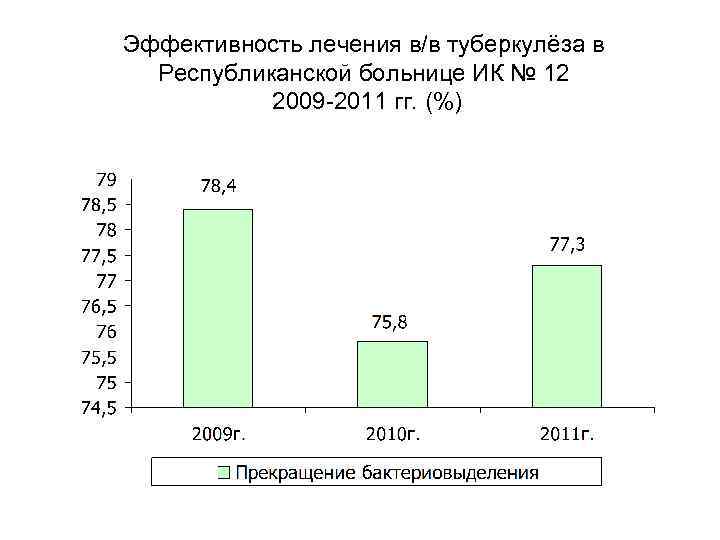
Эффективность лечения в/в туберкулёза в Республиканской больнице ИК № 12 2009 -2011 гг. (%)

Комплекс в лесу, студия звукозаписи, дорожки для бега трусцой, коттедж для свиданий с родственниками

Программа социальной поддержки и обеспечение мотивации к лечению больных ТБ разработана с целью предупреждения уклонения от лечения в рамках Глобального фонда для борьбы со СПИДом, ТБ и малярией. С 2007 г. перечислено более 13 млн. $, лекарства закуплены для 15 тыс. больных, более 6 тыс. оказана социальная поддержка. На амбулаторном этапе при условии, что пациент будет принимать ПТП 6 раз в неделю: - проездной билет на 1 -2 вида транспорта; - продовльственный набор 2 раза в месяц (сумма 16 $)

Причины уклонения от лечения (по результатам анкетирования): - необходимость зарабатывать средства на жизнь (30%); - употребление алкогольных напитков (вместо противотуберкулезных препаратов – 30%); - считают себя здоровыми (15%); - нет объяснения причин (20%) Больше всего пациентов, прервавших лечение, проживает в Минске (здесь наибольшее число употребляющих алкоголь, наркотики и 50% всех больных, ранее пребывавших в местах заключения).

Прогноз неудовлетворительного результата лечения ТБ у пациента возможен, если больной : - ранее пребывал в заключении; - злоупотребляет алкоголем; - не работает; - табакозависим; - проживает более 20 км от места лечения; - малообеспеченный

ВИДЫ ЛЕКАРСТВЕННОЙ УСТОЙЧИВОСТИ (ЛУ) • Первичная ЛУ – устойчивость МБТ к противотуберкулезным препаратам (ПТП) у больных туберкулезом, которые ранее не получали специфическую терапию, или получали менее 1 мес. • Начальная ЛУ – устойчивость МБТ к ПТП у больных туберкулезом, которые ранее могли их получать. Начальная ЛУ включает первичную ЛУ и не выявленную приобретенную. • Приобретенная (вторичная) ЛУ – устойчивость МБТ к противотуберкулезным препаратам у больных получавших ранее лечение от туберкулеза.

ВИДЫ ЛЕКАРСТВЕННОЙ УСТОЙЧИВОСТИ (ЛУ) • Монорезистентность МБТ– устойчивость МБТ к одному из основных ПТП. • Полирезистентность МБТ – устойчивость МБТ к двум и более ПТП, но не к сочетанию изониазида и рифампицина • Множественная ЛУ (МЛУ) – устойчивость МБТ как минимум к сочетанию изониазида и рифампицина. • Широкая ЛУ (XDR) – (МЛУ + устойчивость к любому фторхинолону + к одному из трех препаратов в инъекциях (амикацину, канамицину или капреомицину).

Перекрестная резистентность МБТ к ПТП Аминогликозиды • МБТ резистентные к стрептомицину сохраняют чувствительность к канамицину и амикацину; • резистентность к канамицину индуцирует устойчивость к амикацину; • резистентность к канамицину и амикацину индуцирует устойчивость к стрептомицину; • МБТ резистентные к стрептомицину, канамицину и амикацину сохраняют чувствительность к капреомицину. Рифампицин • МБТ резистентные к рифампицину в 24 -44% сохраняют чувствительность к рифабутину (микобутин).

Перекрестная резистентность МБТ к ПТП Тиамиды и тиоацетазон • МБТ резистентные к тиоацетазону обычно сохраняют чувствительность к тиамидам (этионамид и протионамид); • МБТ резистентные к этионамиду и протионамиду, более чем в 70% случаев устойчивые к тиоацетазону. Фторхинолоны • резистентность к офлоксацину, ципрофлоксацину и спорфлоксацину индуцирует устойчивость ко всем фторхинолонам.
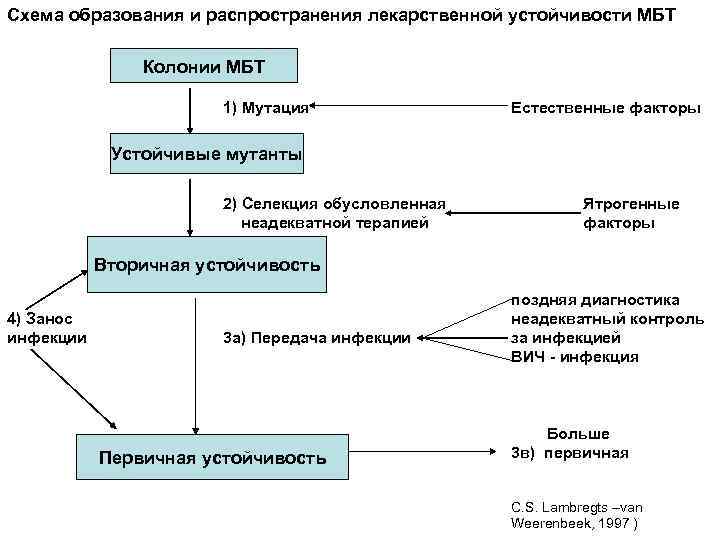
Схема образования и распространения лекарственной устойчивости МБТ Колонии МБТ 1) Мутация Естественные факторы Устойчивые мутанты 2) Селекция обусловленная Ятрогенные неадекватной терапией факторы Вторичная устойчивость поздняя диагностика 4) Занос неадекватный контроль инфекции 3 а) Передача инфекции за инфекцией ВИЧ - инфекция Больше Первичная устойчивость 3 в) первичная C. S. Lambregts –van Weerenbeek, 1997 )

Диагностика полирезистентного туберкулеза Клинические критерии: Прямые: • отсутствие клинико- R эффекта или прогрессирование процесса при адекватном стандартном лечении; • возобновление МБТ+ после наступившей конверсии мокроты, когда после резкого уменьшения бактериовыделения, через 1 -2 месяца МБТ вновь обнаруживается в мокроте.

Диагностика полирезистентного туберкулеза Клинические критерии: Косвенные: • больной ранее лечился от туберкулеза (особенно при не соблюдении им режима химиотерапии); • больной находился продолжительное время в контакте с бактериовыделителем с множественной лекарственной устойчивостью; • больной прибыл из района с высокой распространенностью лекарственно резистентного туберкулеза; • у больного распространенная форма и остропрогрессирующее течение туберкулеза; • ВИЧ-инфицированные.

Способность препаратов препятствовать развитию резистентности МБТ к другим ПТП • В наибольшей степени обладают: Изониазид микобутин рифампицин • В меньшей степени выражены: стрептомицин этамбутол ПАСК Фторхинолоновые антибиотики Все остальные ПТП не обладают такой способностью или они выражены незначительно.

Изофон (изониазид + метилурацил)- ОБЛАДАЕТ АНТИМИКОБАКТЕРИАЛЬНЫМ И ИММУННОСТИМУЛИРУЮЩИМ ЭФФЕКТОМ Разовая доза - 400 -800 мг, Суточная - 800 -1600 мг в 2 приема до еды Феназид (изониазид + Fe 2+). Изозид (изониазид + вит. В 6) – проведены клинические испытания в РФ, рекомендован для лечения, химиопрофилактики. Свойства препаратов: лучше переносятся, меньше побочных эффектов, показаны при нарушениях функции печени, почек, ЦНС.

ИЗОНИАЗИД – табл. 100 мг, 300 мг, р-р для инъекций 10% - 5, 0 (внутрь, в/мышечно). Дозы взрослым 5 -10 мг/кг, детям – 10 мг/кг ежедневно; до 300 мг в сутки Побочные реакции: неврологические расстройства, токсические психозы, судороги, гепатиты (редко). РИФАМПИЦИН –макролид, капс. , табл. 150 мг, 300 мг (внутрь, в/в). Дозировка взрослым и детям 15 мг/кг, до 600 мг в сутки ежедневно. Побочные реакции: гепатиты, расстройства ЖКТ, лихорадка, дерматит, гриппоподобный синдром. СТРЕПТОМИЦИН –аминогликозид, порошок для инъекции 1 г (сульфат) во флаконе. Только для в/мышечного введения. Дозы взрослым 15 -20 мг/кг, детям – 15 мг/кг: ежедневно или 3 раза в неделю, до 1000 мг в сутки. Побочные реакции: ото- и нефротоксичность, реже – анемия, агранулоцитоз.

ЭТАМБУТОЛ –табл. 100 мг, 400 мг; раствор для в/ ведения (миамбутол), выводится с мочой, калом. Дозы взрослым и детям: 20 мг/кг ежедневно; 25 мг/кг 3 раза в неделю, сут. доза до 1200 мг. Побочная реакция: неврит зрительного нерва (уменьшение остроты зрения, сужение полей зрения). ПИРАЗИНАМИД –табл. 400 мг, 500 мг, стерилизирующий эффект в кислой среде, действует на персистирующие МБТ, выводится с мочой. Дозы взрослым и детям: 35 мг/кг ежедневно; 35 мг/кг 3 раза в неделю, сут. доза до 2000 мг. Побочные реакции: расстройства ЖКТ, артралгии (редко).

Классификация побочных реакций противотуберкулезных препаратов 1. Токсические а) токсико-метаболические (общие реакции организма); б) токсико-органные (поражение органов и тканей). 2. Аллергические побочные реакции а) немедленного типа – образование АТ (анафилактический шок, отек Квинке, крапивница); б) Замедленного типа, связанные с цитотоксическими лимфоцитами (поражение кожи, слизистой, почек, нервной и других систем) в) псевдо-аллергические. 3. Токсико-аллергические 4. Дисбактериоз.

Характер и выраженность побочного действия лекарства зависят от: • Уровня метаболизма и состояния иммунореактивности организма; • Распространенности и длительности патологического процесса • Массивности микобактериальной популяции • Сопутствующих заболеваний, возраста больного, предшествующего лечения • Вида применяемых препаратов • Степени безопасности лекарственного средства (N- до 0, 1%).

Антигены системы HLA – B 40, CW 1 ассоциированы с лекарственной непереносимостью. Маркеры резистентности к развитию лекарственной непереносимости – антигены HLA – A 11, A 28, B 15 Фенотип HLA – CW 3 – риск аллергии к антибиотикам. Фенотип HLA – Д 7 –ассоциирован с поливалентной лекарственной резистентностью. У больных с наследственным дефицитом глюкозо-6 -фосфатдегидрогеназы в эритроцитах крови – риск развития острого гемолитического криза приеме этамбутола и изониазида.
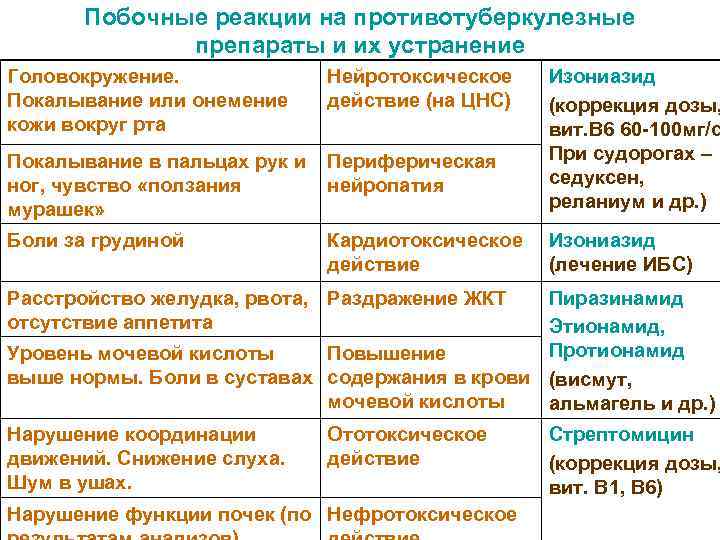
Побочные реакции на противотуберкулезные препараты и их устранение Головокружение. Нейротоксическое Изониазид Покалывание или онемение действие (на ЦНС) (коррекция дозы, кожи вокруг рта вит. В 6 60 -100 мг/с Покалывание в пальцах рук и Периферическая При судорогах – ног, чувство «ползания нейропатия седуксен, мурашек» реланиум и др. ) Боли за грудиной Кардиотоксическое Изониазид действие (лечение ИБС) Расстройство желудка, рвота, Раздражение ЖКТ Пиразинамид отсутствие аппетита Этионамид, Уровень мочевой кислоты Повышение Протионамид выше нормы. Боли в суставах содержания в крови (висмут, мочевой кислоты альмагель и др. ) Нарушение координации Ототоксическое Стрептомицин движений. Снижение слуха. действие (коррекция дозы, Шум в ушах. вит. В 1, В 6) Нарушение функции почек (по Нефротоксическое
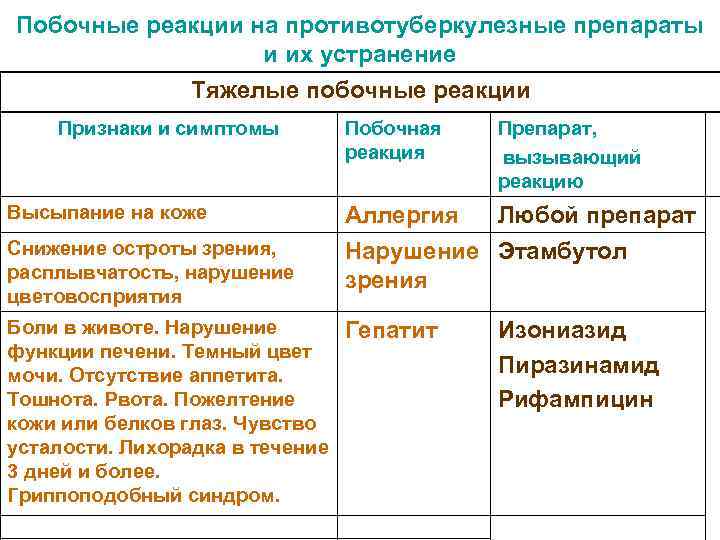
Побочные реакции на противотуберкулезные препараты и их устранение Тяжелые побочные реакции Признаки и симптомы Побочная Препарат, реакция вызывающий реакцию Высыпание на коже Аллергия Любой препарат Снижение остроты зрения, Нарушение Этамбутол расплывчатость, нарушение зрения цветовосприятия Боли в животе. Нарушение Гепатит Изониазид функции печени. Темный цвет мочи. Отсутствие аппетита. Пиразинамид Тошнота. Рвота. Пожелтение Рифампицин кожи или белков глаз. Чувство усталости. Лихорадка в течение 3 дней и более. Гриппоподобный синдром.
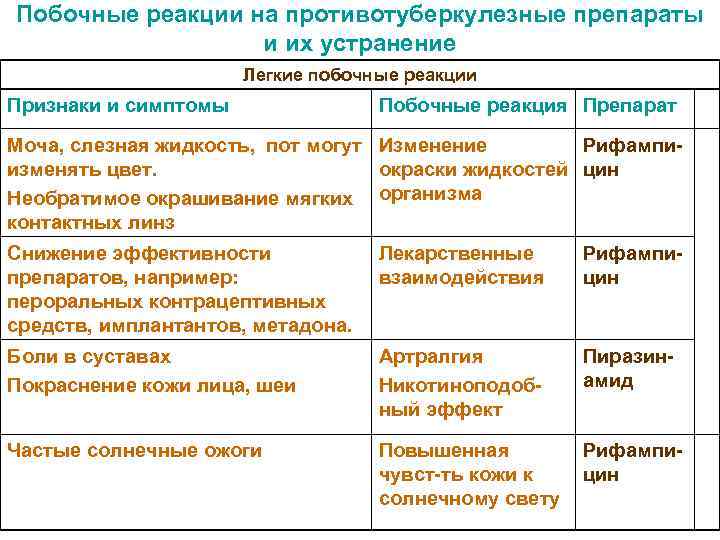
Побочные реакции на противотуберкулезные препараты и их устранение Легкие побочные реакции Признаки и симптомы Побочные реакция Препарат Моча, слезная жидкость, пот могут Изменение Рифампи- изменять цвет. окраски жидкостей цин Необратимое окрашивание мягких организма контактных линз Снижение эффективности Лекарственные Рифампи- препаратов, например: взаимодействия цин пероральных контрацептивных средств, имплантантов, метадона. Боли в суставах Артралгия Пиразин- Покраснение кожи лица, шеи Никотиноподоб- амид ный эффект Частые солнечные ожоги Повышенная Рифампи- чувст-ть кожи к цин солнечному свету
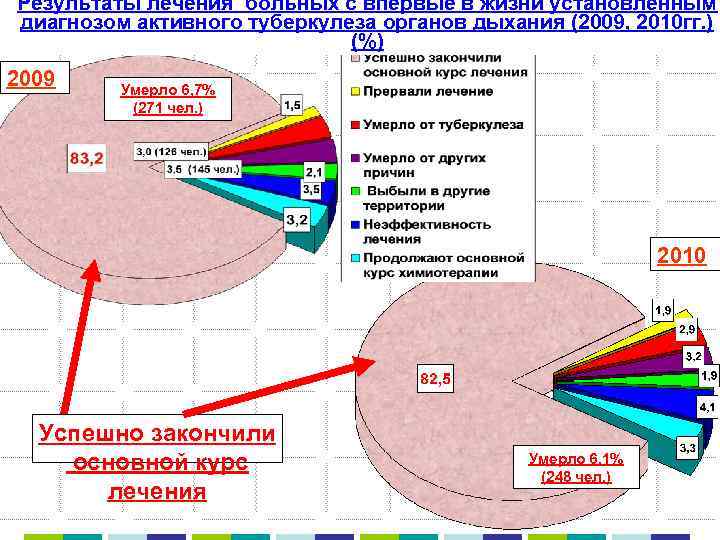
Результаты лечения больных с впервые в жизни установленным диагнозом активного туберкулеза органов дыхания (2009, 2010 гг. ) (%) 2009 Умерло 6, 7% (271 чел. ) 2010 Успешно закончили основной курс Умерло 6, 1% (248 чел. ) лечения
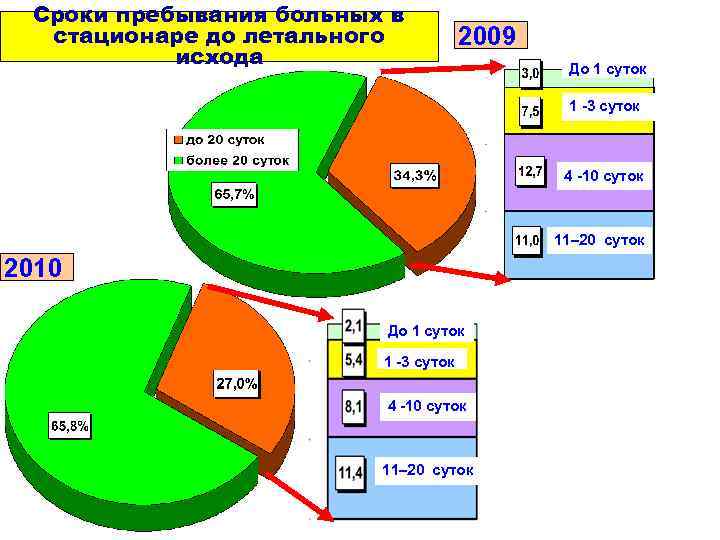
Сроки пребывания больных в стационаре до летального 2009 исхода До 1 суток 1 -3 суток 4 -10 суток 11– 20 суток 2010 До 1 суток 1 -3 суток 4 -10 суток 11– 20 суток
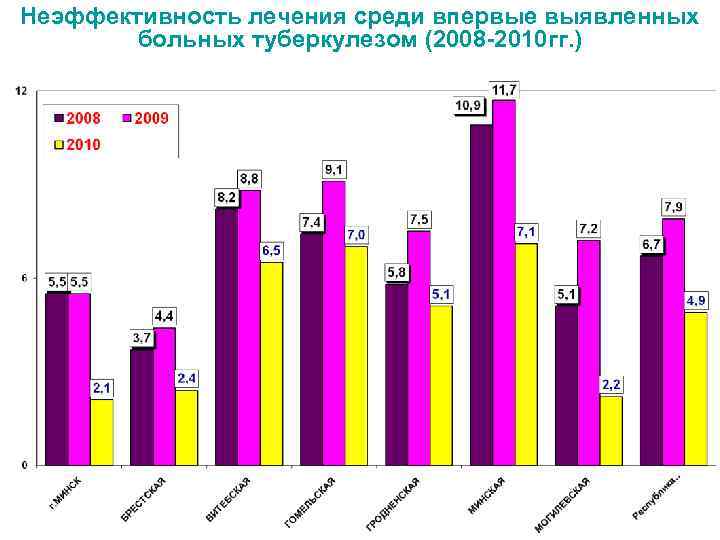
Неэффективность лечения среди впервые выявленных больных туберкулезом (2008 -2010 гг. )
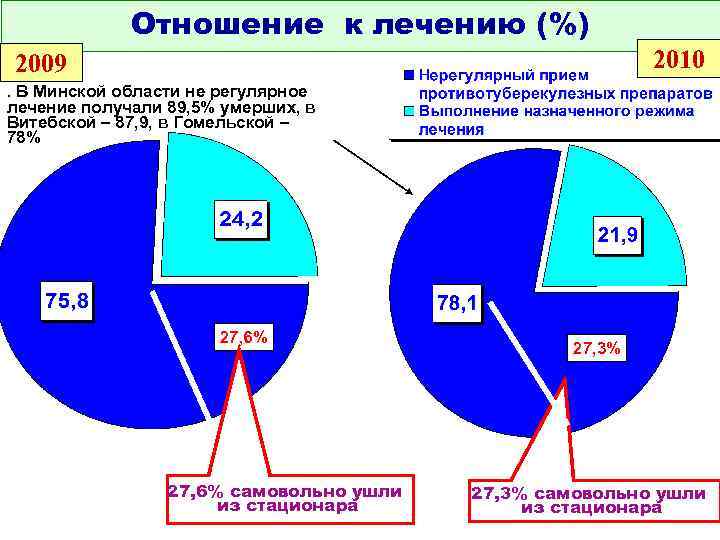
Отношение к лечению (%) 2009 2010. В Минской области не регулярное лечение получали 89, 5% умерших, в Витебской – 87, 9, в Гомельской – 78% 27, 6% 27, 3% 32, 7% 27, 6% самовольно ушли 27, 3% самовольно ушли из стационара

Хирургическое лечение больных ТОД • Цель оперативного лечения: удаление основного очага инфекции или создание условий для закрытия деструкции. • Операции делятся на: • радикальные: полное удаление патологических изменений (туберкулема, каверна) • условно-радикальные: в легких остаются немногочисленные очаги (множественные туберкулемы) • паллиативные: остаются множественные очаги или полости (созданы условия для заживления – торакопластика); односторонние операции при двустороннем процессе

Показания для оперативного лечения больных туберкулезом ТОД • Три группы показаний: жизненные, абсолютные (срочные), относительные (плановые): • Жизненные (без операции – фатальный исход в ближайшие часы): легочное кровотечение, которое невозможно остановить другими методами, напряженный спонтанный пневмоторакс

Показания для оперативного лечения больных туберкулезом ТОД • Абсолютные – при наличии у больного процесса, который не может быть излечен другими методами: туберкулема более 2 см; казеозная пневмония с МЛУ; цирротический туберкулез; односторонний ФКТ; рецидивирующий пневмоторакс; синдромы сдавления при первичном туберкулезе и др. • Относительные – наряду с данной операцией могут быть с успехом применены другие хирургические и терапевтические методы, при этом устраняются острые проявления. Применяются при хроническом, стабильном течении процесса ( лобэктомия при крупных остаточных кавернах и др. ).

Общие противопоказания к хирургическому лечению больных ТОД • Декомпенсация сердечно-сосудистой системы; ИБС, стенокардия III-IV функ. кл. ; нарушения сердечного ритма; гипертоническая болезнь II- IIIст. И др. • Пневмокониозы с ДН II-IIIст. • Эмфизема легких • Старческий возраст

• Виды операций: диагностические (различные биопсии), лечебные (торакопластика), лечебно- диагностические (видеоторакоскопия). • Оперативное вмешательство является этапом комплексного лечения больных ТБ, обязательным условием является химиотерапия до и после операции. • Операции по жизненным показаниям проводят без предварительной подготовки. • Основной вид лечебных операций – различные резекции (70%); реже проводятся - торакопластика, кавернотомия, удаление казеозных лимфатических узлов, плеврэктомия и др.

Показания для искусственного пневмоторакса • Ограниченные деструктивные процессы при неэффективной химиотерапии в течение 2 -3 мес. • Формирующиеся или эластичные каверны верхней доли легкого, IV, V, VI сегментов. • Лекарственная непереносимость. • МЛУ, XDR-ТБ легких. • Ограниченные диссеминации в фазе распада. • Кровохарканье, легочное кровотечение.

Механизм действия ИП Введение газа в плевральную полость нарушает молекулярное сцепление между листками плевры спадение и уменьшение эластическое напряжения легкого, ограничение его дыхательных движений развитие лимфо- и гемостаз, скорость лимфо- и кровотока не только не уменьшается, но даже усиливается постоянный обмен большого количества иммуннокомпетентных клеток в зоне поражения, более качественное воздействие на МБТ

Механизм действия ИП · Экссудативное воспаление стихает и сменяется пролиферативным. Пораженная часть легкого уменьшается спадение каверны и соприкосновение её стенок заживление каверны

. Аппарат коллапсотерапии
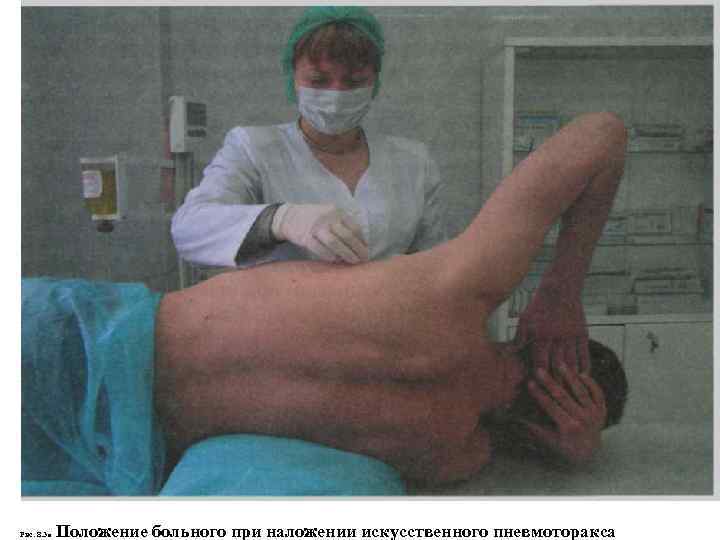
. Положение больного при наложении искусственного пневмоторакса Рис. 8. 3
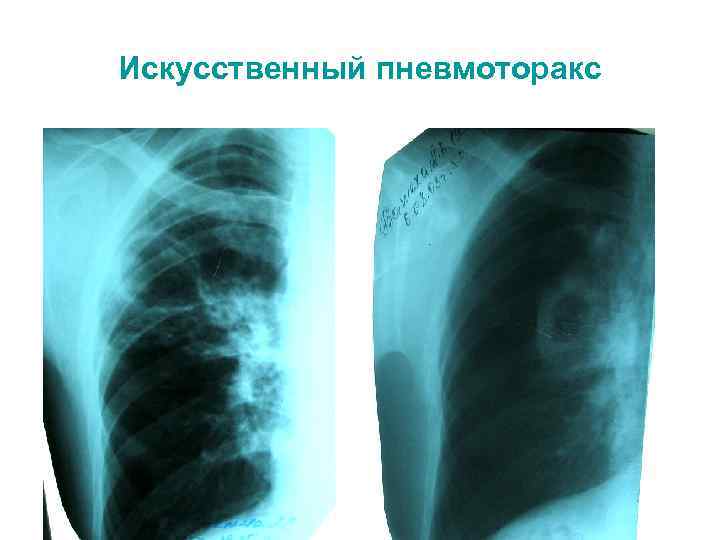
Искусственный пневмоторакс
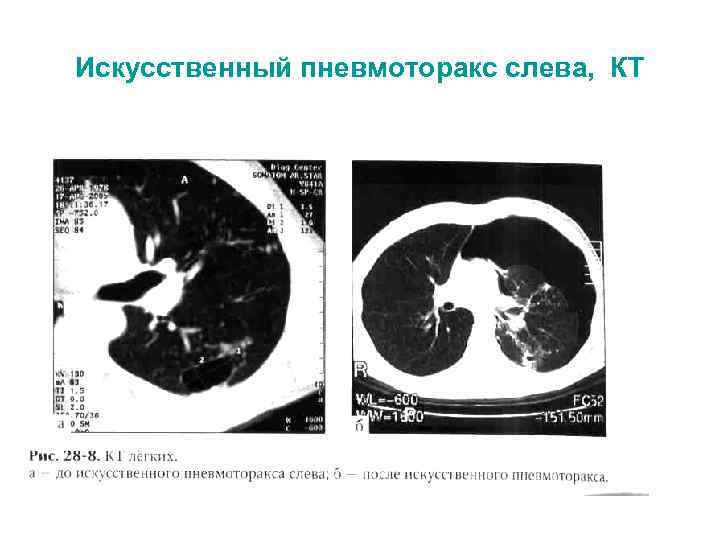
Искусственный пневмоторакс слева, КТ
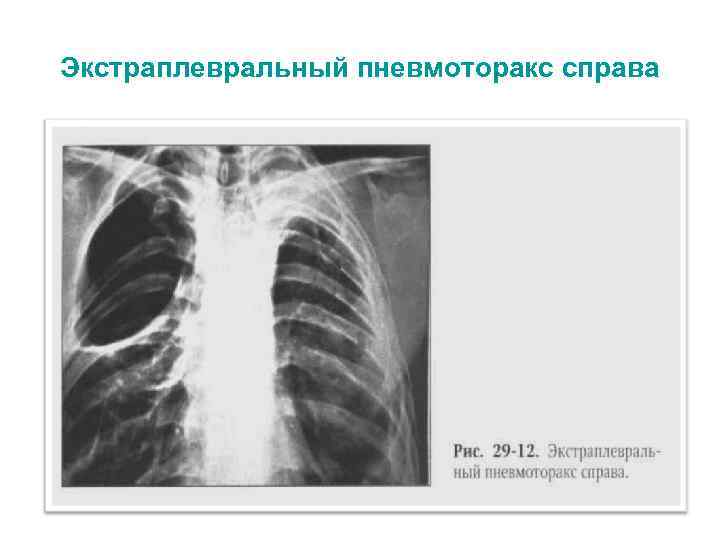
Экстраплевральный пневмоторакс справа
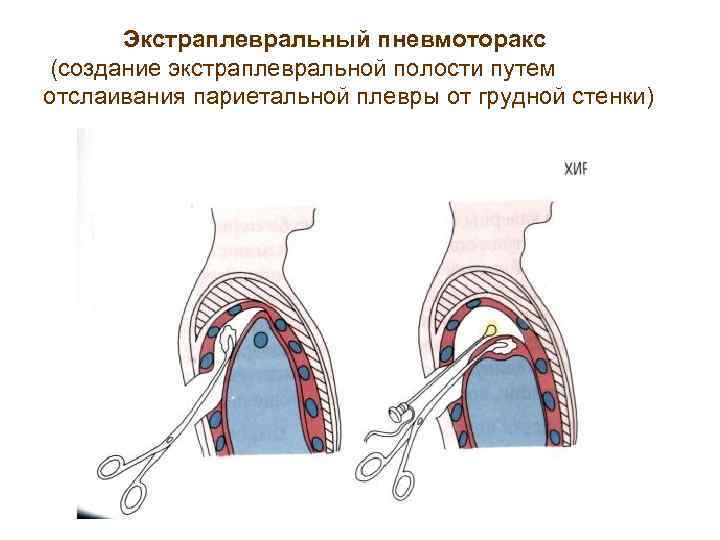
Экстраплевральный пневмоторакс (создание экстраплевральной полости путем отслаивания париетальной плевры от грудной стенки)

Противопоказания к проведению ИП • Казеозная пневмония • Фиброзные каверны , гигантские каверны, полости с уровнем жидкости • Эмпиема плевры • Множественные плевро-пульмональные сращения, грубые рубцы, связанные с плеврой • Поражения бронхов, дренирующих каверну • Выраженная дыхательная недостаточность
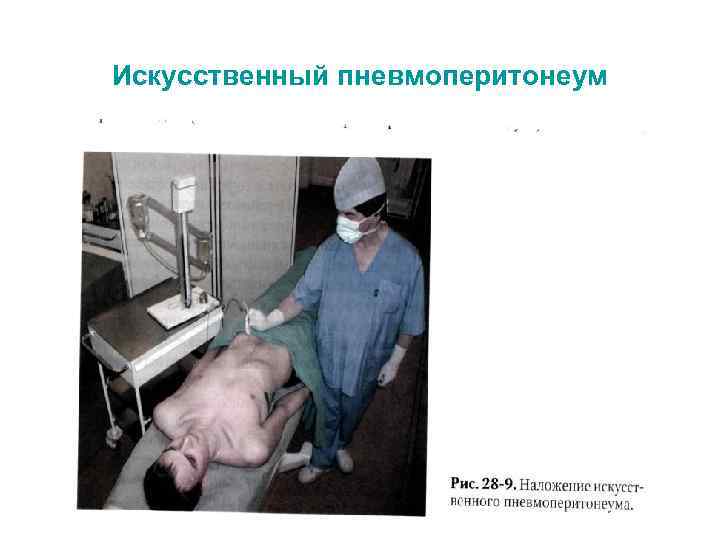
Искусственный пневмоперитонеум
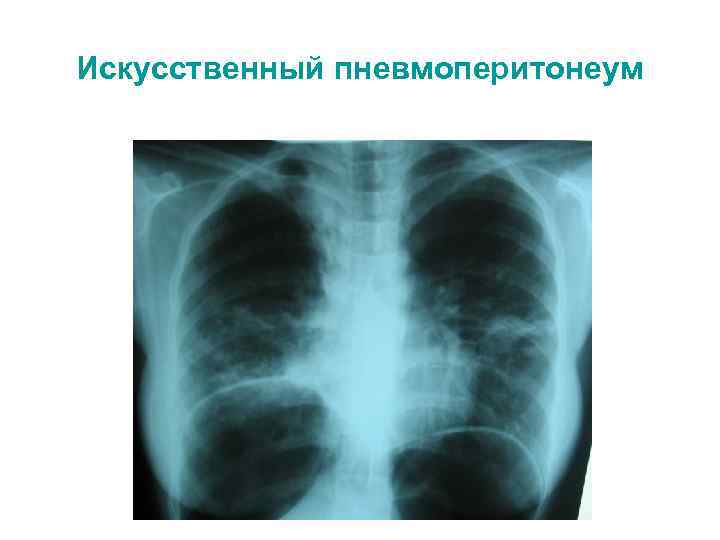
Искусственный пневмоперитонеум

Противопоказания к искусственному пневмоперитонеуму • милиарный туберкулез • «блокированные» каверны в базальных сегментах легких • ДН II-III степени • воспалительные процессы в брюшной полости; грыжи белой линии живота, паховой области • амилоидоз внутренних органов • заболевания ССС в фазе декомпенсации

Видеостойка и эндохирургический инструментарий для видеоторакоскопии.
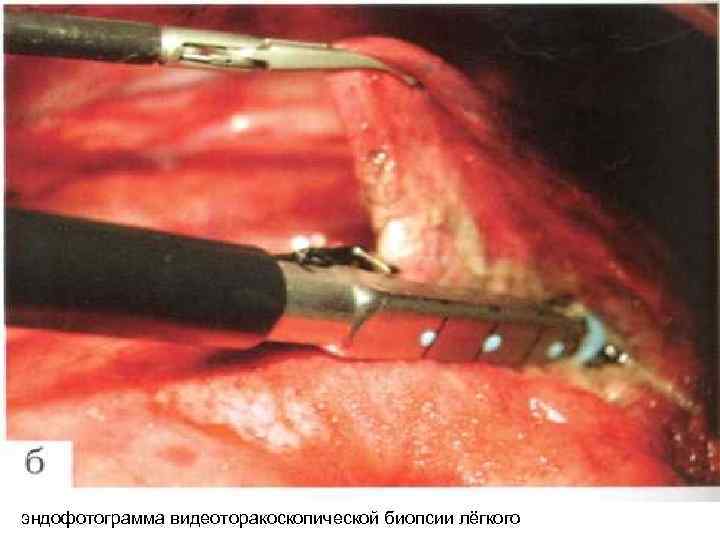
эндофотограмма видеоторакоскопической биопсии лёгкого
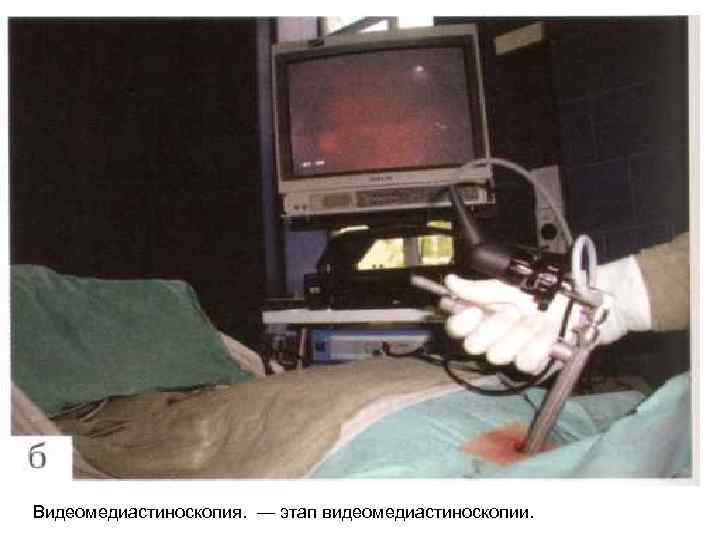
Видеомедиастиноскопия. — этап видеомедиастиноскопии.

Видеомедиастиноскопия. видеомедиастиноскоп с эндохирургическим инструментарием;
Лечение туберкулёза.ppt
- Количество слайдов: 88

