Кафедра фтизиопульмонологии БГМУ Классификация, первичные формы


Кафедра фтизиопульмонологии БГМУ Классификация, первичные формы туберкулеза лекция

План лекции 1. Классификация туберкулеза 2. Туберкулезная интоксикация у детей 3. Туберкулез внутригрудных лимфатических узлов 4. Первичный туберкулезный комплекс 5. Осложнения первичных форм туберкулеза 6. Туберкулезный плеврит 7. Хронически текущий первичный туберкулез
Классификация туберкулеза ♦ Laennec, Schonlein 1819 г. (ввели термин «туберкулез» ) ♦ Turban, Gerhardt 1898 -1902 гг. (апикокаудальная теория) ♦ Ranke 1898 -1902 гг. ♦ Albrecht, Fraenkel 1907 -1917 гг. ♦ Aschoff, Nicol 1922 г. ♦ Штернберг 1925 г. ♦ Рубинштейн 1926 г.

Клиническая классификация туберкулеза А. Основные клинические формы Группа I. Туберкулезная интоксикация у детей и подростков. Группа II. Туберкулез органов дыхания - Первичный туберкулезный комплекс - Туберкулез внутригрудных лимфатических узлов - Милиарный туберкулез - Диссеминированный туберкулез легких - Очаговый туберкулез легких - Инфильтративный туберкулез легких - Казеозная пневмония - Туберкулема легких - Кавернозный туберкулез - Фиброзно-кавернозный туберкулез легких - Цирротический туберкулез легких - Туберкулезный плеврит (в том числе эмпиема) - Туберкулез верхних дыхательн. путей, трахеи, бронхов и др. - Туберкулез органов дыхания, комбинированный с пылевыми проф. заболеваниями легких Группа III. Туберкулез других органов и систем.

Клиническая классификация туберкулеза Б. Характеристика туберкулезного процесса: ♦ локализация и протяженность (по долям и сегментам), в других органах – по локализации. ♦ фаза: а) инфильтрация, распад, обсеменение. б) рассасывание, уплотнение, обызвествление, рубцевание ♦ бактериовыделение: МБТ+, МБТ-. В. Осложнения: легочное кровотечение, кровохарканье, дыхательная недостаточность, спонтанный пневмоторакс, амилоидоз, легочно-сердечная недостаточность и др. Г. Остаточные изменения после излечения туберкулеза: БОИ (большие остаточные изменения), МОИ (малые остаточные изменения)

Диагноз формулируется в следующей последовательности: ♦ клиническая форма ♦ фаза процесса ♦ бактериовыделение (указывается вид лекарственной резистентности МБТ, если имеется) ♦ осложнения ♦ БОИ, МОИ, если имеются ♦ сопутствующие заболевания ♦ В диагнозе также отражается характер оперативного вмешательства по поводу туберкулеза. Исключение: Инфильтративный туберкулез верхней доли левого легкого, (фаза инфильтрации не указывается), МБТ+, МЛУ (H, R, S, Z), кровохарканье, ДН I.

• К бактериовыделителям (МБТ+) относятся больные, у которых МБТ найдены в выделяемых во внешнюю среду биологических жидкостях или патологическом отделяемом (содержимое свища и др. ) одним из стандартных лабораторных методов исследования при наличии клинико-рентгенологических данных, свидетельствующих об активности туберкулезного процесса При отсутствии явного источника бактериовыделения (при туберкулезе бронха и др. ) необходимо 2 -кратное обнаружение МБТ.

МКБ-10 МКБ -10 – международная классификация болезней десятого пересмотра – это международная статистическая система учета болезней и проблем, связанных со здоровьем населения. Обеспечивает: ♦ единство сбора информации о здоровье населения, распространенности заболеваний и их эпидемиологии как в одной стране, так и в разных странах мира ♦ дает возможность преобразовать словесные формулировки диагноза в буквенно-цифровой код для компьютерного хранения информации и её накопления ♦ создаёт условия для автоматизации сведений о здоровье человека

КЛИНИЧЕСКАЯ КЛАССИФИКАЦИЯ ТУБЕРКУЛЕЗА (согласно МКБ 10 пересмотра) А 15. 4, А 16. 3 Туберкулезная интоксикация у детей и подростков Туберкулез органов дыхания А 15. 4, А 16. 3 Первичный туберкулезный комплекс А 15. 4, А 16. 3 Туберкулез внутригрудных лимф. узлов А 19 Диссеминированный туберкулез легких А 19 Милиарный туберкулез А 15. 0 -А 15. 3, А 16. 0 -А 16. 2 Очаговый туберкулез легких А 15. 0 -А 15. 3, А 16. 0 -А 16. 2 Инфильтративный туберкулез легких А 15. 0 -А 15. 3, А 16. 0 -А 16. 2 Казеозная пневмония А 15. 0 -А 15. 3, А 16. 0 -А 16. 2 Кавернозный туберкулез легких А 15. 0 -А 15. 3, А 16. 0 -А 16. 2 Фиброзно-кавернозный туберкулез . легких А 15. 0 -А 15. 3, А 16. 0 -А 16. 2 Цирротический туберкулез легких А 15. 0 -А 15. 3, А 16. 0 -А 16. 2 Туберкулема легких А 15. 6, А 16. 5 Туберкулёзный плеврит (в том числе . эмпиема) А 15. 5, А 16. 4, А 15. 8, А 16. 8 Туберкулез бронхов, трахеи, верхних . дыхательных путей и др. ( полости рта, носа, глотки).

КЛИНИЧЕСКАЯ КЛАССИФИКАЦИЯ ТУБЕРКУЛЕЗА (согласно МКБ 10 пересмотра) J 65 Туберкулез органов дыхания, сочетающийся с пылевыми профессиональными заболеваниями легких (кониотуберкулез) Туберкулез других органов и систем А 17 Туберкулез мозговых оболочек и центральной нервной системы А 18. 0 Туберкулез костей и суставов А 18. 1 Туберкулез мочевых, половых органов А 18. 2 Туберкулез периферических лимфатических узлов А 18. 3 Туберкулез кишечника, брюшины и брыжеечных лимфатических узлов А 18. 4 Туберкулез кожи и подкожной клетчатки А 18. 5 Туберкулез глаза А 18. 6 Туберкулез уха А 18. 7 Туберкулез надпочечников А 18. 8 Туберкулез прочих органов R 76. 1 Вираж туберкулиновой пробы R 37. 0 Врожденный туберкулез D 86 Саркоидоз
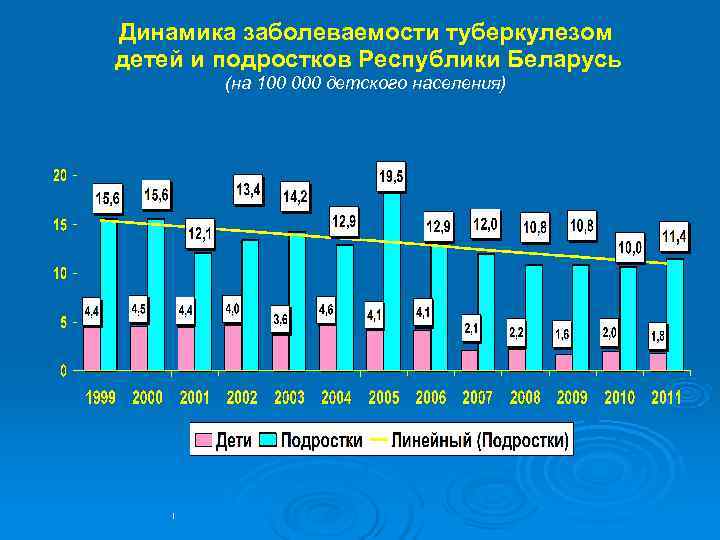
Динамика заболеваемости туберкулезом детей и подростков Республики Беларусь (на 100 000 детского населения)
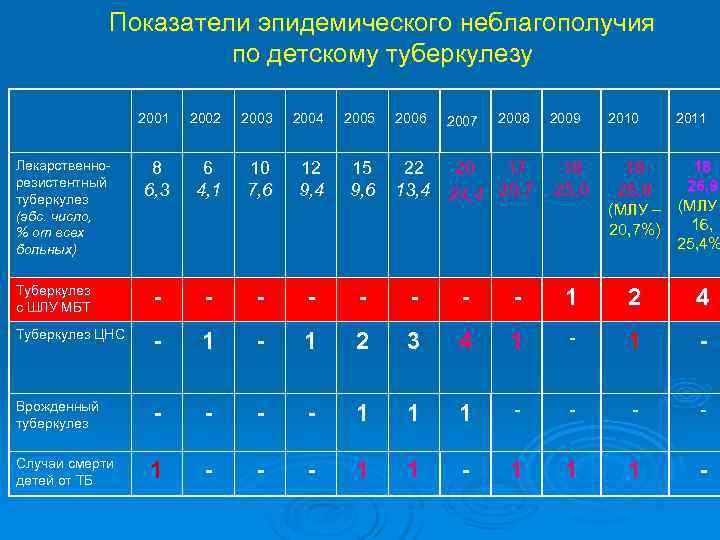
Показатели эпидемического неблагополучия по детскому туберкулезу 2001 2002 2003 2004 2005 2006 2007 2008 2009 2010 2011 Лекарственно- 8 6 10 12 15 22 20 17 18 18 18 резистентный 26, 9 туберкулез 6, 3 4, 1 7, 6 9, 4 9, 6 13, 4 24, 4 20, 7 25, 0 26, 8 (абс. число, (МЛУ – (МЛУ % от всех 20, 7%) 16, больных) 25, 4% Туберкулез с ШЛУ МБТ - - - - 1 2 4 Туберкулез ЦНС - 1 2 3 4 1 - Врожденный - - туберкулез - - 1 1 1 Случаи смерти детей от ТБ 1 - - - 1 1 1 -

Ø Диагностика активного туберкулеза у детей – это вызов для врача-педиатра… Ø Диагностика туберкулеза у ребенка насколько искусство, настолько и наука. (Аnn M. Loeffler, 2003).

Раннее выявление туберкулезной инфекции у детей подростков Ранним считают выявление у детей инфицирования туберкулезом до развития локальных легочных и внелегочных форм Основной метод выявления – туберкулинодиагностика (проба Манту)

Диагностическая роль туберкулиновой пробы Ø сложность дифференциальной диагностики с поствакцинальной аллергией в условиях повторных БЦЖ- вакцинаций, когда возможны ложно-положительные результаты Ø субъективная оценка размера папулы Ø отрицательный результат теста не достаточен для полного исключения туберкулезной инфекции, в особенности при иммунодефицитных состояниях Ø в условиях сплошной БЦЖ-вакцинации новорожденных первая положительная реакция на туберкулин у ребенка 2 -3 -х лет может быть проявлением поствакцинальной аллергии, а нарастание туберкулиновой чувствительности – проявлением «бустер» эффекта. Дифференциальная диагностика поствакцинальной аллергии и инфицирования туберкулезом у детей раннего возраста с полной гарантией не возможна Ø высокая затратность массовой туберкулинодиагностики

Своевременная диагностика туберкулезной инфекции у детей – это выявление туберкулеза на стадии малых или ограниченных форм, без полостей распада и бактериовыделения, когда возможно выздоровление без формирования остаточных изменений в органах Значительные трудности в диагностике создают: ♦ отсутствие патогномоничных симптомов и выраженный полиморфизм проявлений туберкулеза у детей ♦ часто малосимптомное начало и течение заболевания Нет ни одного симптома, который был бы характерен только для туберкулеза !

Методы верификации туберкулеза ♦ микробиологический – 30 -40% обнаружение МБТ в любом патологическом материале (у подростков 50 -60%) ♦ цито-гистологический – 3 -5% морфологическая картина туберкулезного воспаления в биопсийном материале ♦ результаты противотуберкулезной терапии – 60 -70%

Тщательно собранный анамнез с выяснением факторов, способствующих развитию заболевания: ♦ наличие и длительность контакта с больным туберкулезом в семье, квартире, в детском учреждении, по месту учебы ♦ наличие и эффективность вакцинаций БЦЖ ♦ динамика ежегодных туберкулиновых реакций ♦ сопутствующая хроническая патология органов дыхания, ЖКТ, мочевыделительной системы, сахарный диабет ♦ социальный, миграционный анамнез (социально дезадаптированные семьи, подростки, беженцы, переселенцы, контакт с вернувшимися из мест лишения свободы и др. )

Группы риска по развитию первичного туберкулеза 1. Дети и подростки, постоянно проживающие с больными туберкулезом лицами 2. Недавно инфицированные с высокой или гиперергической туберкулиновой чувствительностью 3. Дети, не вакцинированные БЦЖ 4. Тубинфицированные дети, перенесшие корь, ветряную оспу или коклюш 5. Дети и подростки из социально неблагополучных семей 6. Дети и подростки с явлениями иммунодефицита (ВИЧ-инфицированные, хронические заболевания, часто болеющие ОРВИ и др. )
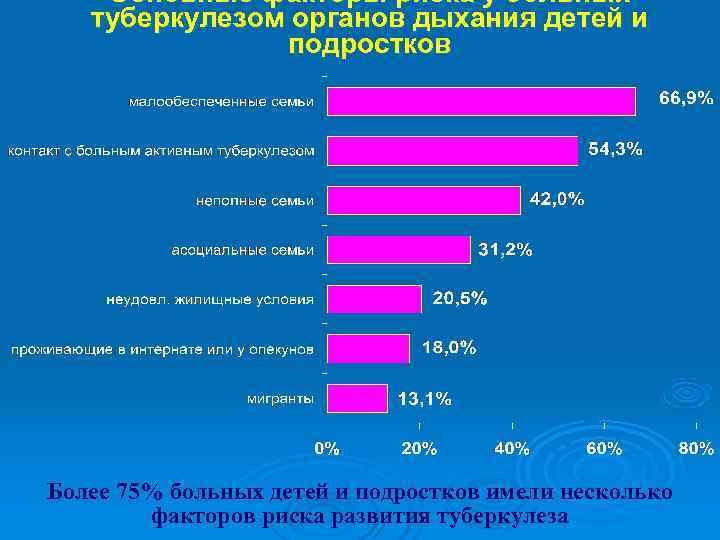
Основные факторы риска у больных туберкулезом органов дыхания детей и подростков Более 75% больных детей и подростков имели несколько факторов риска развития туберкулеза

Объективный осмотр ♦ может выявить симптомы интоксикации, параспецифические реакции (аллергические кератоконъюнктивиты, гепатоспленомегалия, узловатая эритема и др. ), ♦ микрополиаденопатию Физикальные данные на ранних стадиях заболевания малоинформативны
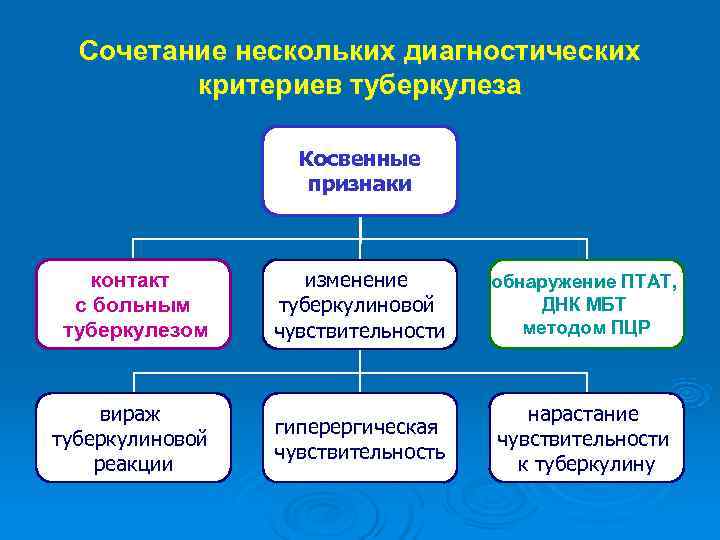
Сочетание нескольких диагностических критериев туберкулеза Косвенные признаки контакт изменение обнаружение ПТАТ, с больным туберкулиновой ДНК МБТ туберкулезом чувствительности методом ПЦР вираж нарастание гиперергическая туберкулиновой чувствительности чувствительность реакции к туберкулину

Ведущие рентгенологические синдромы туберкулеза органов дыхания ♦ Изменения в области корней легких или средостения ♦ Очаговые и инфильтративные изменения в легких ♦ Кальцинаты в легких и/или внутригрудных лимфатических узлах ♦ Диссеминации в легких ♦ Округлые образования в легких ♦ Полостные образования в легких (кольцевидные тени) ♦ Поражение серозных оболочек (плевры, перикарда)

Первичный туберкулез диагностируется: ♦ у 1% всех впервые выявленных больных туберкулезом ♦ у 10 - 20% детей, заболевших туберкулезом Наиболее уязвимы: дети в возрасте до года, подростки Чаще всего при первичном туберкулезе поражаются лимфатические узлы, легкие, плевра, реже – почки, суставы, брюшина.
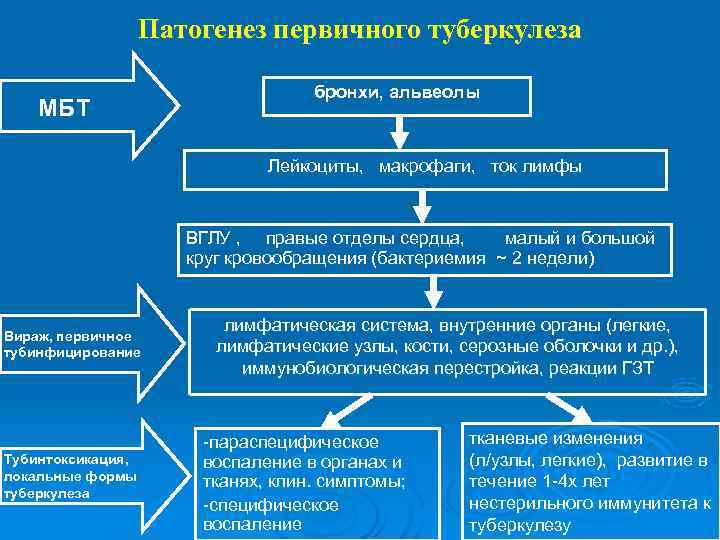
Патогенез первичного туберкулеза бронхи, альвеолы МБТ Лейкоциты, макрофаги, ток лимфы ВГЛУ , правые отделы сердца, малый и большой круг кровообращения (бактериемия ~ 2 недели) лимфатическая система, внутренние органы (легкие, Вираж, первичное тубинфицирование лимфатические узлы, кости, серозные оболочки и др. ), иммунобиологическая перестройка, реакции ГЗТ -параспецифическое тканевые изменения Тубинтоксикация, воспаление в органах и (л/узлы, легкие), развитие в локальные формы тканях, клин. симптомы; течение 1 -4 х лет туберкулеза -специфическое нестерильного иммунитета к воспаление туберкулезу

Различают: Первичные долокальные формы: ранняя и хроническая туберкулезная интоксикация (определяются только клинически) Первичные локальные формы: первичный туберкулезный комплекс, туберкулез внутригрудных лимфатических узлов. Первичные формы туберкулеза возникают непосредственно в процессе инфицирования. (в течение 1 -1, 5 лет после «виража» туб. реакции) Вторичные – развиваются спустя длительное время после первичного инфицирования. • Первичного генеза бывает диссеминированный туберкулез легких, туберкулезный менингит.

Отличительные особенности первичных форм туберкулеза (морфологические) 1. лимфотропность – вовлечение в патологический процесс лимфатической системы 2. лимфогематогенное рассеивание туберкулезной инфекции 3. выраженные параспецифические реакции в легком и других органах 4. выраженные перифокальные реакции вокруг специфического очага 5. наклонность к самопроизвольному заживлению с отложением извести

Отличительные признаки первичных форм туберкулеза (клинические) 1. Совпадают с «виражом» туберкулиновой чувствительности, или возникают на 1 -2 году инфекционного виража 2. Высокая или гиперергическая туберкулиновая чувствительность 3. Наличие параспецифических реакций (развитие клинических «масок туберкулеза» ) 4. Вовлечение в процесс лимфатической системы (микрополиаденопатия) 5. Наклонность к лимфогематогенной диссеминации 6. Вовлечение в процесс стенки бронхов 7. Наклонность к самоизлечению

Ранняя туберкулезная интоксикация – это стойко сохраняющийся клинический симптомокомплекс (синдром интоксикации, функциональные расстройства) у инфицированных МБТ детей и подростков (в том числе – с «виражом» туберкулиновой чувствительности), когда при тщательном клинико- рентгенологическом обследовании не удаётся выявить локальных туберкулезных изменений в органах и тканях и нет других причин для объяснения этих расстройств • Функциональные нарушения развиваются в результате действия антигенов и продуктов жизнедеятельности МБТ, циркулирующих в крови.

В основе функциональных изменений органов и тканей лежат токсико-аллергические (параспецифические) реакции тканей (неспецифические васкулиты, макрофагальные и лимфогистиоцитарные инфильтрации, фибриноидные некрозы), развивающиеся прежде всего в лимфатической ткани, легких, печени, селезенке, слизистых и серозных оболочках Первые симптомы заболевания могут появиться через 6 -8 недель от момента инфицирования МБТ, т. е. совпасть с «виражом» туберкулиновой реакции. Обычно функциональные нарушения формируются в течение первого года после «виража» Дальнейшее прогрессирование первичной туберкулезной инфекции приводит к более выраженным нарушениям функций органов и тканей, либо к развитию локальных форм заболевания

Основные диагностические критерии ранней туберкулезной интоксикации ♦ Факторы риска развития туберкулеза (тубконтакт, социальные, неэффективная вакцинация БЦЖ) ♦ Вираж туберкулиновой пробы ♦ Микрополиаденопатия ♦ R-грамма органов грудной клетки – норма ♦ Гепато-лиенальный синдром ♦ Параспецифические реакции (сыпь, конъюнктивит, боли в суставах) ♦ Изменения периферической крови (повышена СОЭ, лимфопения, сдвиг формулы влево, моноцитоз) ♦ Функциональные расстройства общего характера (лабильность нервной системы, АД, неврастенические расстройства, тахиаритмии и др. ) ♦ Отсутствие других заболеваний со сходной симптоматикой
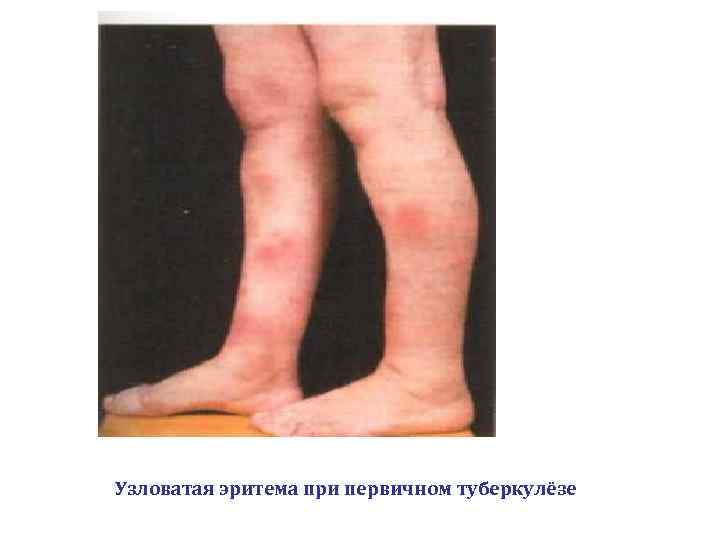
Узловатая эритема при первичном туберкулёзе

Хроническая туберкулезная интоксикация ♦ Проявление первичной туберкулезной инфекции ♦ Характеризуется особым состоянием реактивности организма, многообразными стойкими симптомами функциональных изменений, связанных с длительным существованием в организме туберкулезной инфекции (год и более после «виража» туберкулиновой чувствительности) ♦ Часто нейро-вегетативная дистония, головные боли, эмоциональная лабильность, нарушения сна, дефицит массы тела, нейроэндокринные дисфункции, повышенная утомляемость и т. п. ♦ Увеличение периферических лимфатических узлов (плотные, многих групп)

Для установления диагноза ранней и хронической туберкулезной интоксикации необходимо: ♦ подтверждение инфицирования МБТ ♦ наличие симптомокомплекса функциональных нарушений ♦ тщательное проведение дифференциальной диагностики: исключить заболевания ЛОР-органов, дисфункцию ЦНС, ревматизм, гипертиреоз, глистные инвазии, заболевания крови, пиелонефрит и др. Диагноз туберкулезной интоксикации устанавливается только в специализированном стационаре после тщательного обследования ребенка, подростка.

В случаях трудной дифференциальной диагностики туберкулезной интоксикации и неспецифических заболеваний дети и подростки наблюдаются в противотуберкулезном диспансере по « 0» группе учета в течение 6 месяцев. В сомнительных случаях возможно проведение пробного лечения противотуберкулезными препаратами в течение 3 -х месяцев. Положительная динамика подтвердит туберкулезную этиологию заболевания.

Туберкулез внутригрудных лимфатических узлов (ТВГЛУ) ♦ ТВГЛУ – специфическое туберкулезное поражение лимфатических узлов корня легкого и/или средостения ♦ самая частая клиническая локальная форма первичного туберкулеза (~70%), бывает у молодых людей до 30 лет ♦ в патогенезе значительную роль играет фактор лимфотропности МБТ ♦ чаще поражаются бронхопульмональные и трахеобронхиальные лимфатические узлы справа
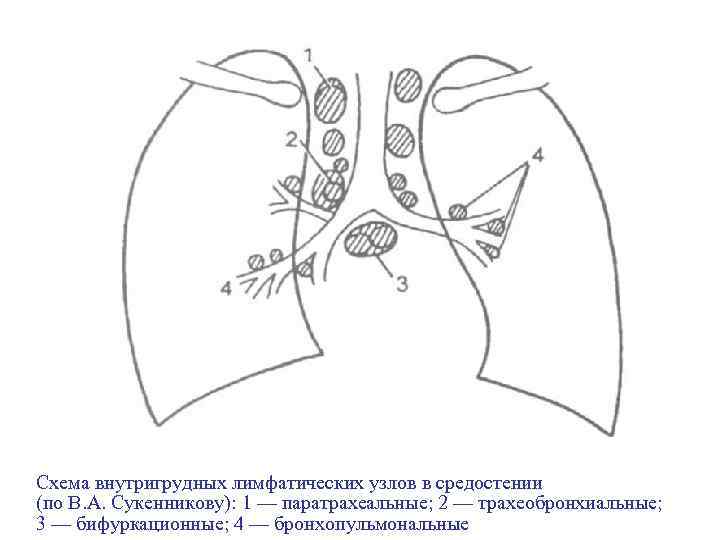
Схема внутригрудных лимфатических узлов в средостении (по В. А. Сукенникову): 1 — паратрахеальные; 2 — трахеобронхиальные; 3 — бифуркационные; 4 — бронхопульмональные
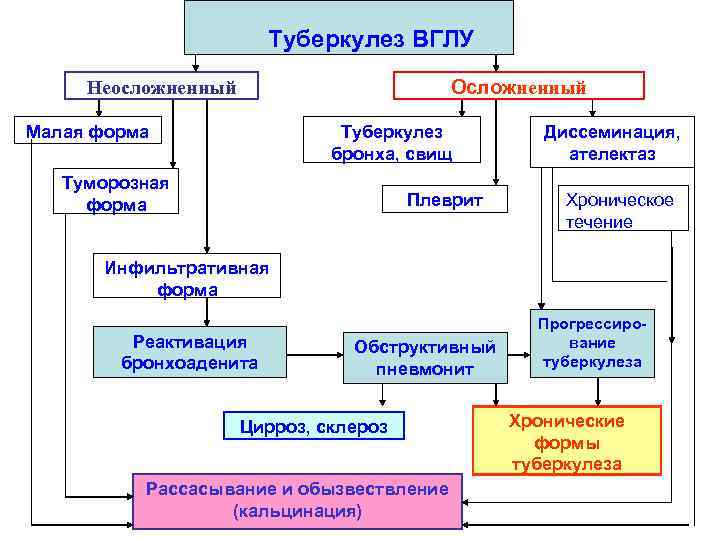
Туберкулез ВГЛУ Неосложненный Осложненный Малая форма Туберкулез Диссеминация, бронха, свищ ателектаз Туморозная форма Плеврит Хроническое течение Инфильтративная форма Прогрессиро- Реактивация Обструктивный вание бронхоаденита пневмонит туберкулеза Цирроз, склероз Хронические формы туберкулеза Рассасывание и обызвествление (кальцинация)

Малая форма ТВГЛУ ♦ лимфатические узлы 1 группы поражены частично, гиперплазия их незначительная, на рентгенограмме ОГК – норма или незначительные изменения легочного рисунка ♦ увеличение лимфоузлов выявляется при КТ обследовании ♦ клинические симптомы отсутствуют или выражены незначительно (интоксикационный синдром) ♦ течение благоприятное, чаще всего наступает полное рассасывание воспалительного процесса
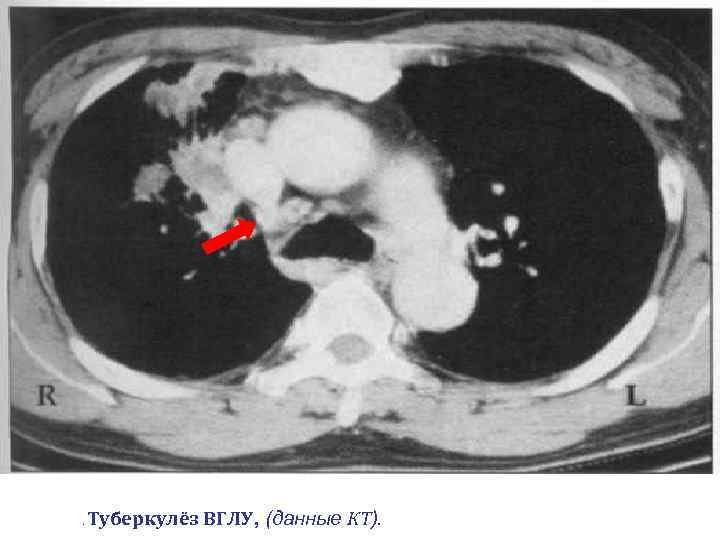
. Туберкулёз ВГЛУ, (данные КТ).
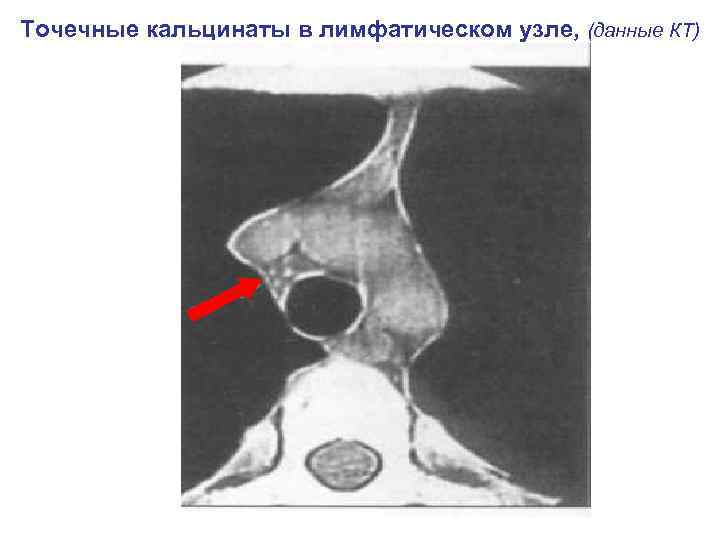
Точечные кальцинаты в лимфатическом узле, (данные КТ)

ТВГЛУ, туморозная форма ♦ осумкованные лимфатические узлы содержат казеоз, перифокальная реакция отсутствует. Часто в процесс вовлекается несколько групп л/узлов в виде конгломерата ♦ течение длительное, симптомы интоксикации выражены, кашель (бывает битональный), может быть волнообразное течение ♦ рентгенологический признак – четкость контуров расширенного корня легкого или средостения ♦ склонность к осложненному течению ♦ формируются кальцинаты, казеомы. Не бывает полного рассасывания
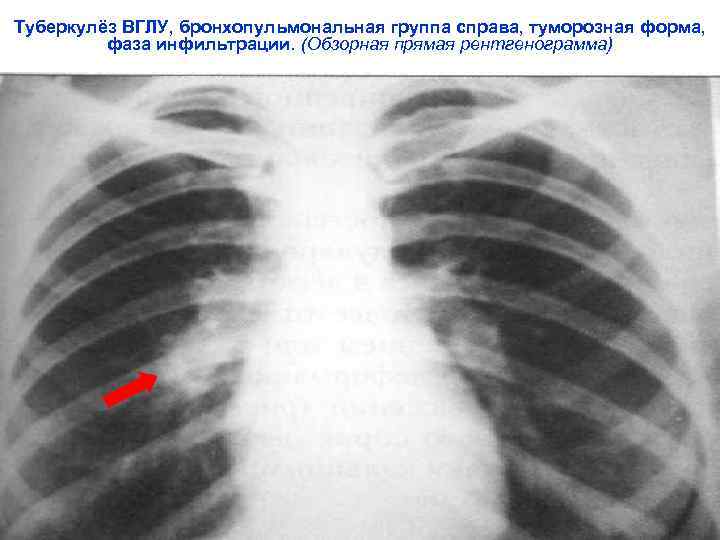
Туберкулёз ВГЛУ, бронхопульмональная группа справа, туморозная форма, фаза инфильтрации. (Обзорная прямая рентгенограмма)
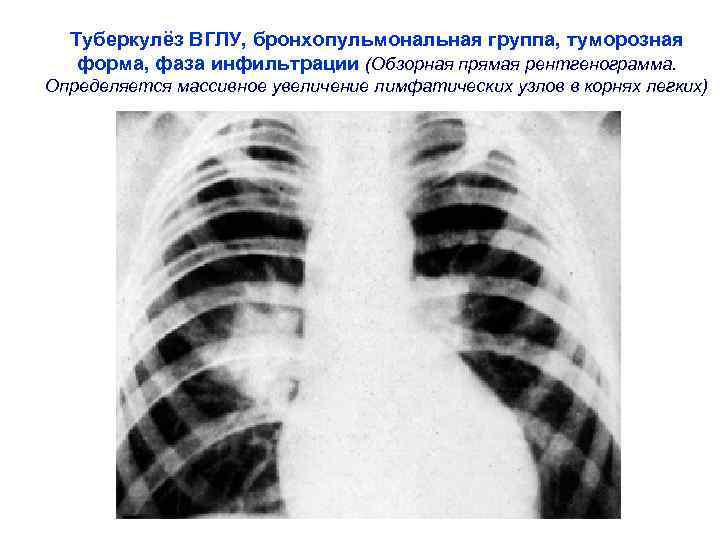
Туберкулёз ВГЛУ, бронхопульмональная группа, туморозная форма, фаза инфильтрации (Обзорная прямая рентгенограмма. Определяется массивное увеличение лимфатических узлов в корнях легких)

ТВГЛУ, инфильтративная форма ♦ лимфатические узлы полностью не изменены, воспалительный процесс выходит за капсулу с образованием неспецифического компонента воспаления перинодулярных тканей, клетчатки, сосудов, бронхов, средостения ♦ интоксикационный синдром, параспецифические реакции, кашель, чаще подострое течение ♦ рентгенологический признак – нечеткость контуров расширенного корня легкого ♦ кальцинаты в корне образуются не всегда
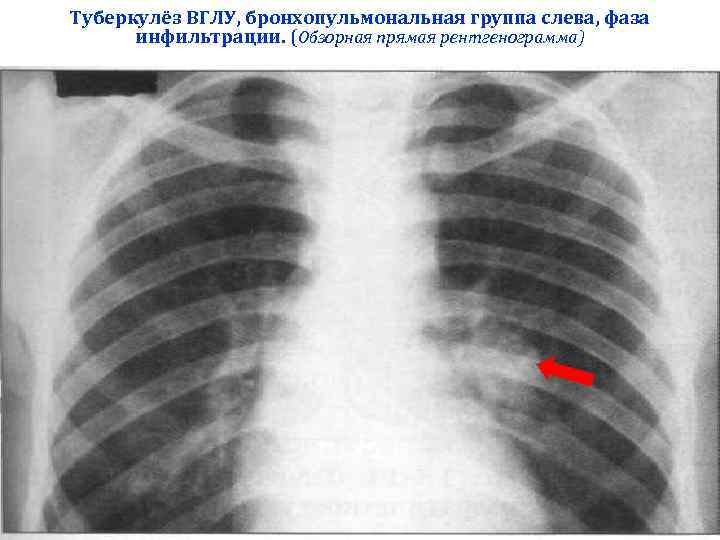
Туберкулёз ВГЛУ, бронхопульмональная группа слева, фаза инфильтрации. (Обзорная прямая рентгенограмма)

Клинические симптомы ТВГЛУ Видергоффера – расширение периферической венозной сети в 1, 2 межреберье по передней поверхности грудной клетки Франка – расширение мелких поверхностных сосудов в межлопаточной области Кораньи – притупление перкуторного звука по остистым отросткам грудных позвонков Де ла Кампа – притупление перкуторного звука в межлопаточной области на уровне II, IV грудных позвонков
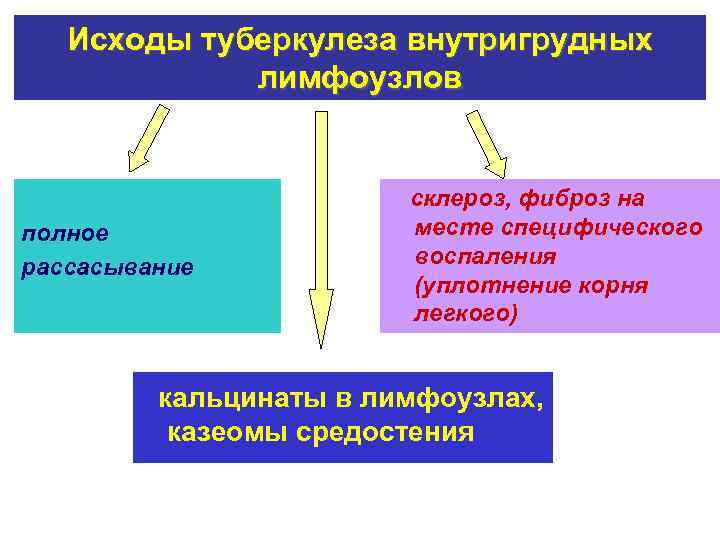
Исходы туберкулеза внутригрудных лимфоузлов склероз, фиброз на полное месте специфического рассасывание воспаления (уплотнение корня легкого) кальцинаты в лимфоузлах, казеомы средостения
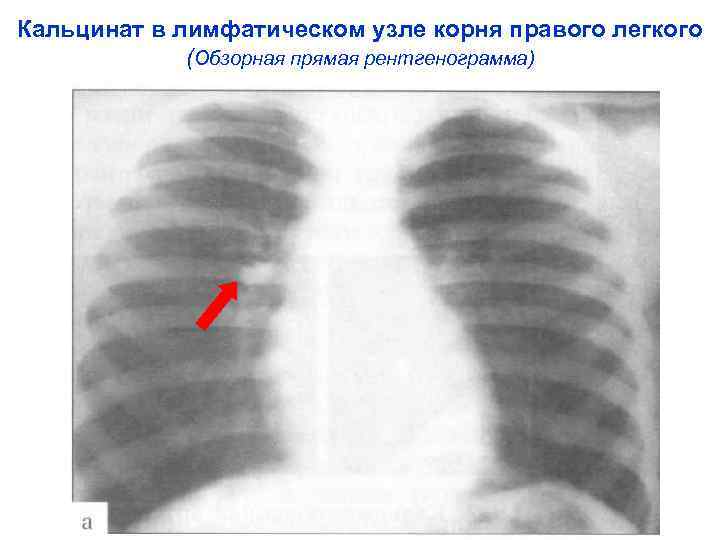
Кальцинат в лимфатическом узле корня правого легкого (Обзорная прямая рентгенограмма)
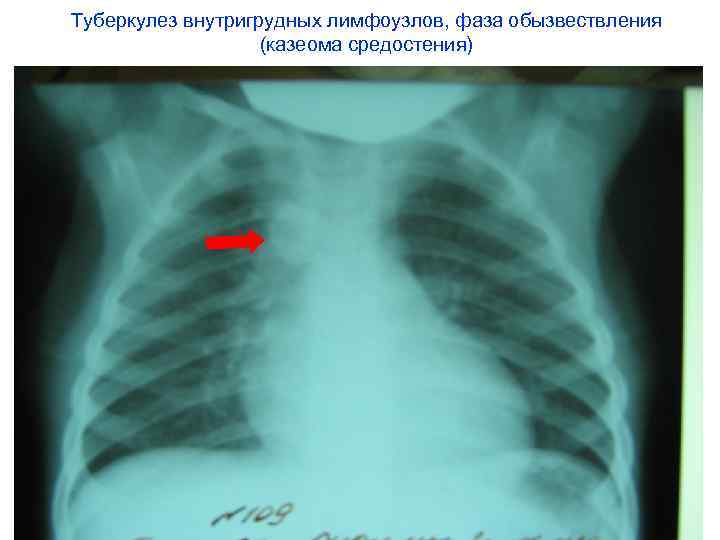
Туберкулез внутригрудных лимфоузлов, фаза обызвествления (казеома средостения)
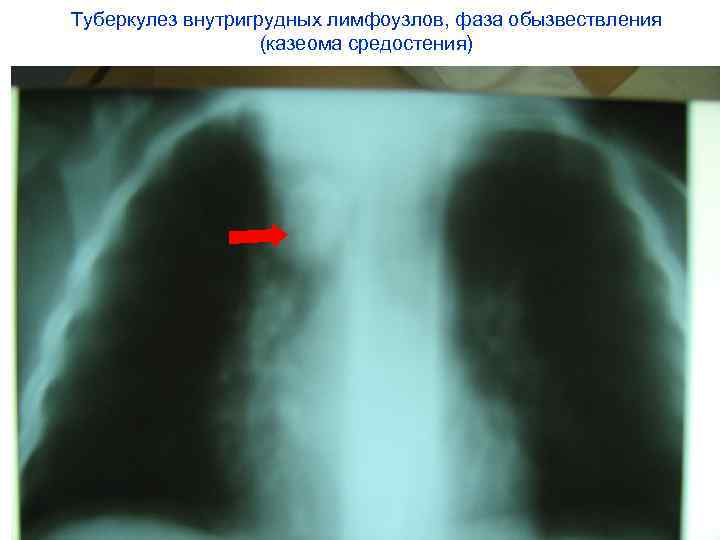
Туберкулез внутригрудных лимфоузлов, фаза обызвествления (казеома средостения)
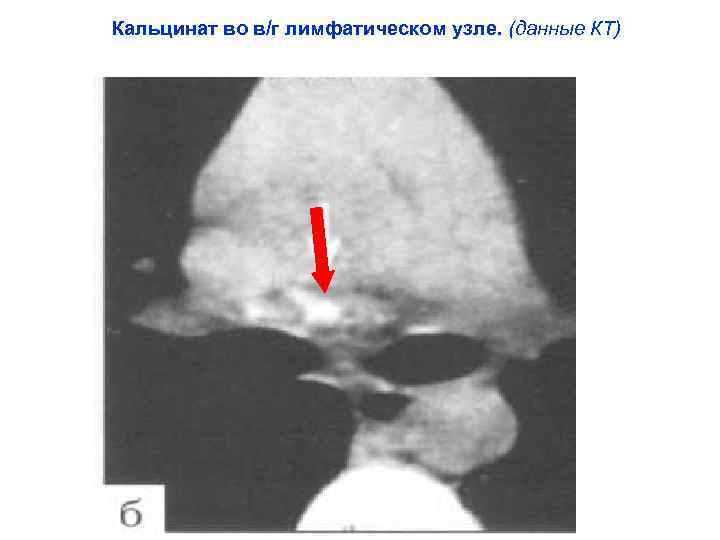
Кальцинат во в/г лимфатическом узле. (данные КТ)
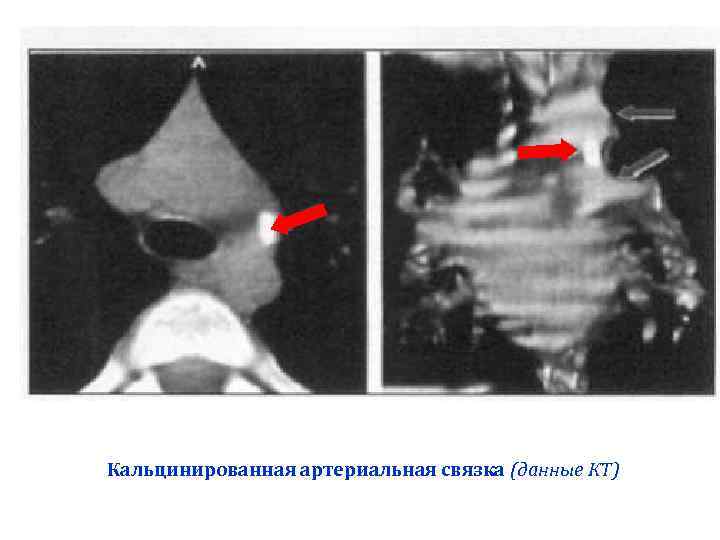
Кальцинированная артериальная связка (данные КТ)
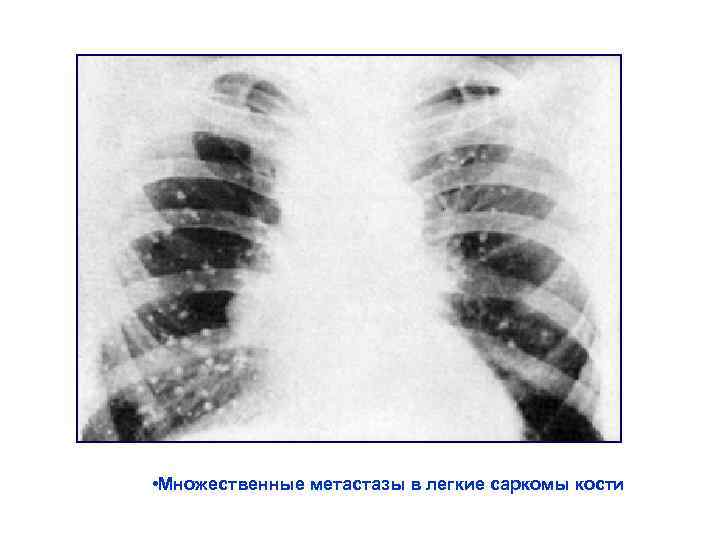
• Множественные метастазы в легкие саркомы кости

Первичный туберкулезный комплекс (ПТК) (Термин введен ученым Ранке, A. Гон описал один из элементов) ПТК – локальная форма первичного туберкулеза, при которой морфологически в лёгком определяется 3 (иногда 4) компонента: 1. первичный аффект в легком с перифокальной реакцией (легочный компонент) 2. туберкулезный регионарный лимфаденит (нодулярный компонент) 3. лимфангит (связывающая зона легочного и нодулярного компонента) 4. как правило, в процесс вовлекается плевра (четвертый компонент)

Первичный туберкулезный комплекс (ПТК) ♦ чаще всего этой формой первичного туберкулеза заболевают дети раннего возраста со сниженной резистентностью организма из очагов туберкулезной инфекции при массивном контакте, не вакцинированные (или не качественно вакцинированные) ♦ частота ПТК в структуре заболеваемости туберкулезом среди детей составляет ~9% ♦ в последние годы частота ПТК возрастает, что свидетельствует о неблагоприятной эпидситуации по туберкулезу
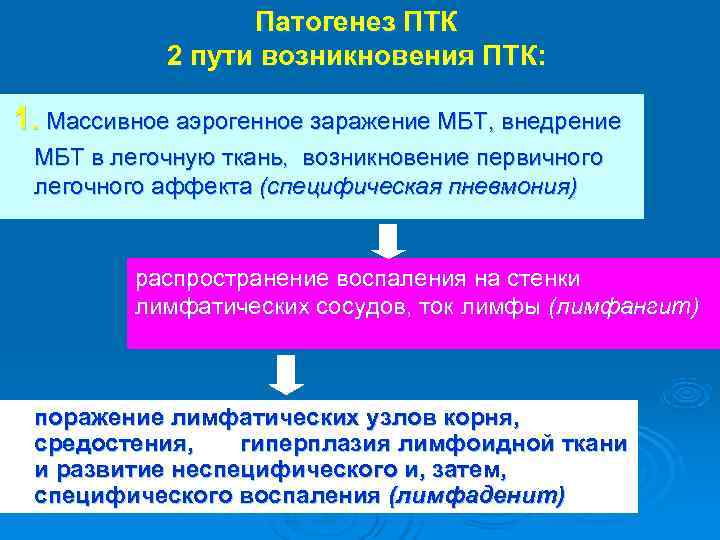
Патогенез ПТК 2 пути возникновения ПТК: 1. Массивное аэрогенное заражение МБТ, внедрение МБТ в легочную ткань, возникновение первичного легочного аффекта (специфическая пневмония) распространение воспаления на стенки лимфатических сосудов, ток лимфы (лимфангит) поражение лимфатических узлов корня, средостения, гиперплазия лимфоидной ткани и развитие неспецифического и, затем, специфического воспаления (лимфаденит)
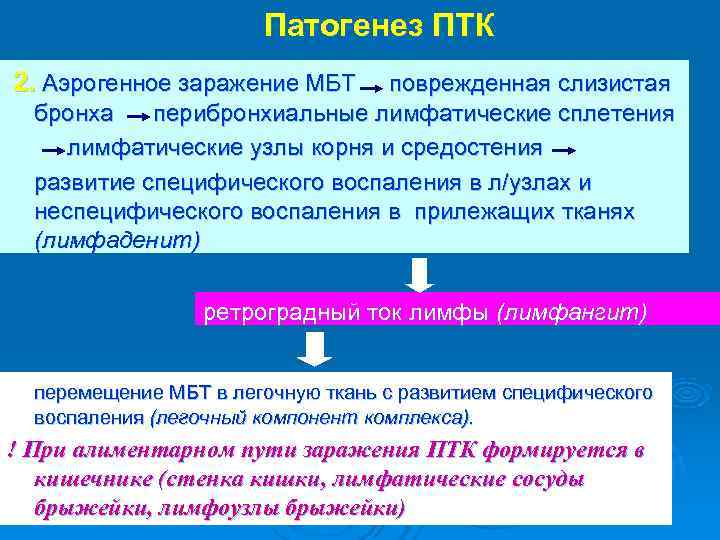
Патогенез ПТК 2. Аэрогенное заражение МБТ поврежденная слизистая бронха перибронхиальные лимфатические сплетения лимфатические узлы корня и средостения развитие специфического воспаления в л/узлах и неспецифического воспаления в прилежащих тканях (лимфаденит) ретроградный ток лимфы (лимфангит) перемещение МБТ в легочную ткань с развитием специфического воспаления (легочный компонент комплекса). ! При алиментарном пути заражения ПТК формируется в кишечнике (стенка кишки, лимфатические сосуды брыжейки, лимфоузлы брыжейки)
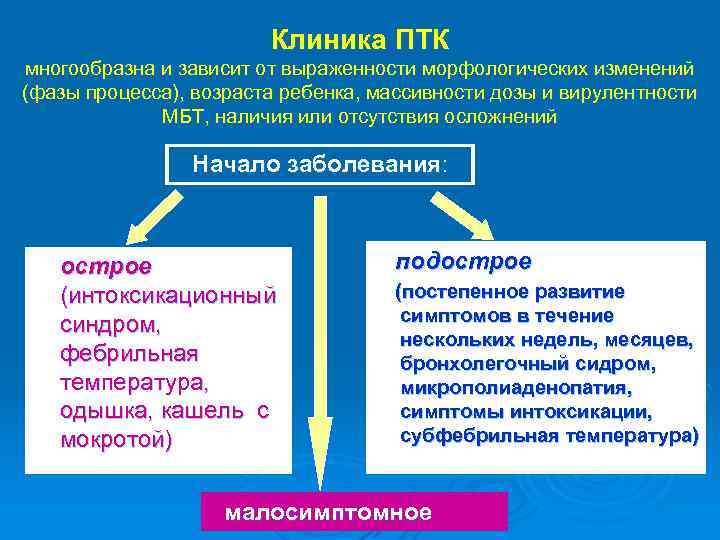
Клиника ПТК многообразна и зависит от выраженности морфологических изменений (фазы процесса), возраста ребенка, массивности дозы и вирулентности МБТ, наличия или отсутствия осложнений Начало заболевания: острое подострое (интоксикационный (постепенное развитие синдром, симптомов в течение нескольких недель, месяцев, фебрильная бронхолегочный сидром, температура, микрополиаденопатия, одышка, кашель с симптомы интоксикации, мокротой) субфебрильная температура) малосимптомное

Рентгенологические стадии первичного туберкулезного комплекса 1. Пневмоническая 2. Рассасывания ( «симптом биполярности» , наблюдается через 1 -3 мес. ) 3. Уплотнения ( через 8 -10 мес. ) 4. Обызвествления (очаги Гона, формируются через 12 и более месяцев). N. B. ! Признак кальцинации полиэтиологичен. Участки кальцинации во внутригрудных лимфатических узлах и ткани легкого могут быть при доброкачественных (гамартромах), злокачественных (mts остеогенной саркомы) опухолях, паразитарных, тератодермоидных кистах, оссифицирующих пневмопатиях.
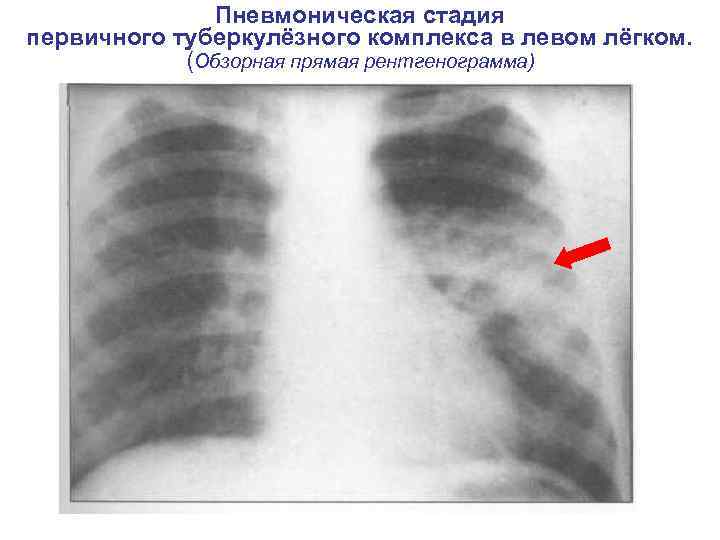
Пневмоническая стадия первичного туберкулёзного комплекса в левом лёгком. (Обзорная прямая рентгенограмма)
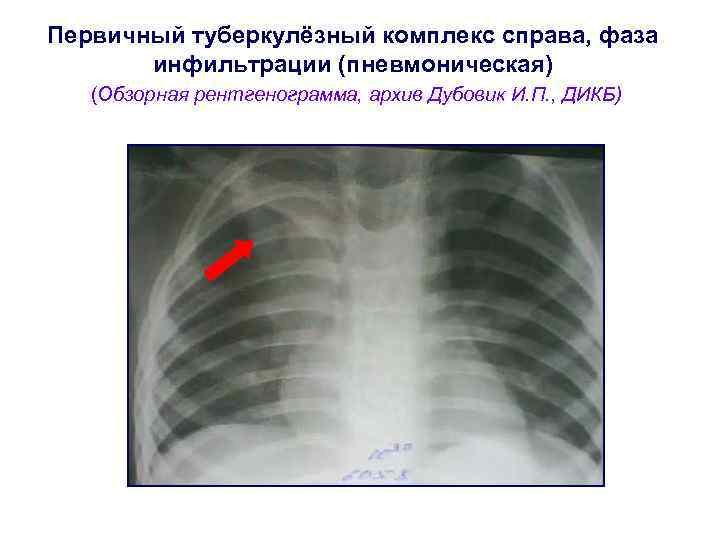
Первичный туберкулёзный комплекс справа, фаза инфильтрации (пневмоническая) (Обзорная рентгенограмма, архив Дубовик И. П. , ДИКБ)
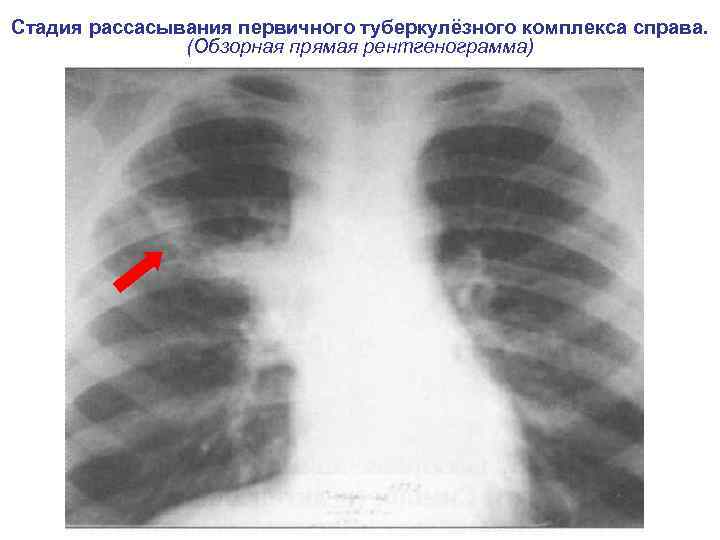
Стадия рассасывания первичного туберкулёзного комплекса справа. (Обзорная прямая рентгенограмма)
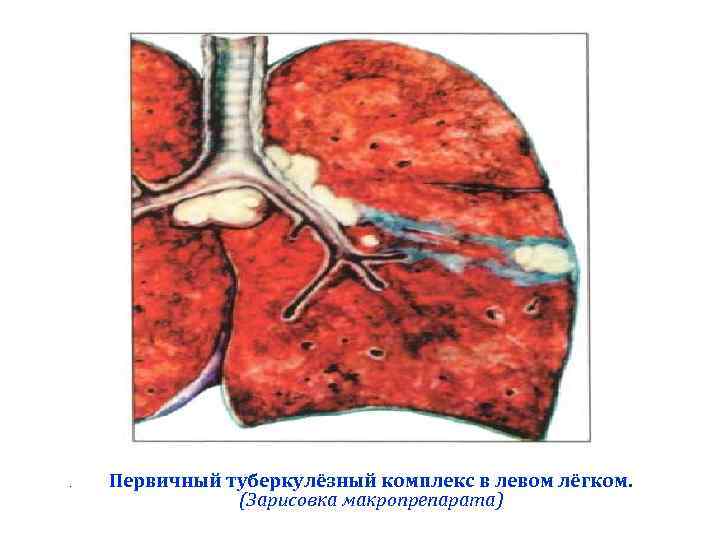
. Первичный туберкулёзный комплекс в левом лёгком. (Зарисовка макропрепарата)
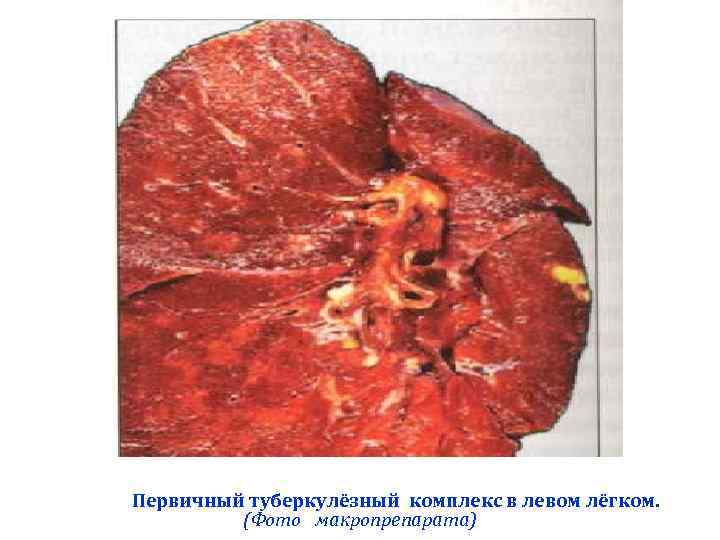
Первичный туберкулёзный комплекс в левом лёгком. (Фото макропрепарата)
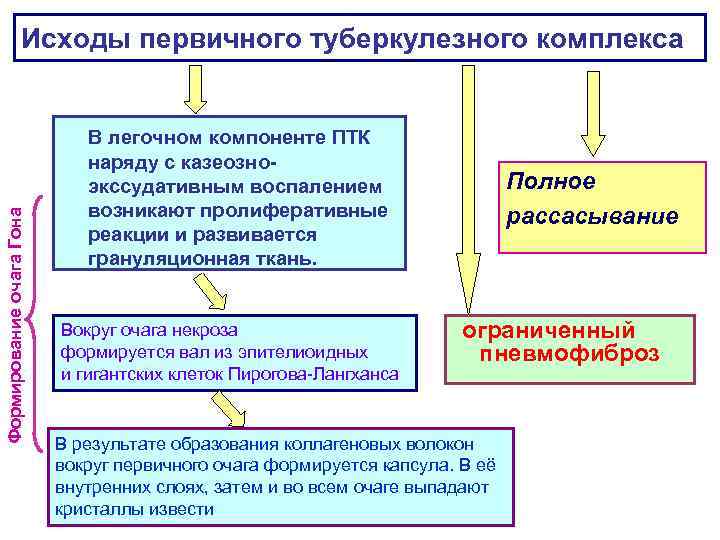
Исходы первичного туберкулезного комплекса В легочном компоненте ПТК наряду с казеозно- экссудативным воспалением Полное возникают пролиферативные рассасывание Формирование очага Гона реакции и развивается грануляционная ткань. Вокруг очага некроза ограниченный формируется вал из эпителиоидных пневмофиброз и гигантских клеток Пирогова-Лангханса В результате образования коллагеновых волокон вокруг первичного очага формируется капсула. В её внутренних слоях, затем и во всем очаге выпадают кристаллы извести
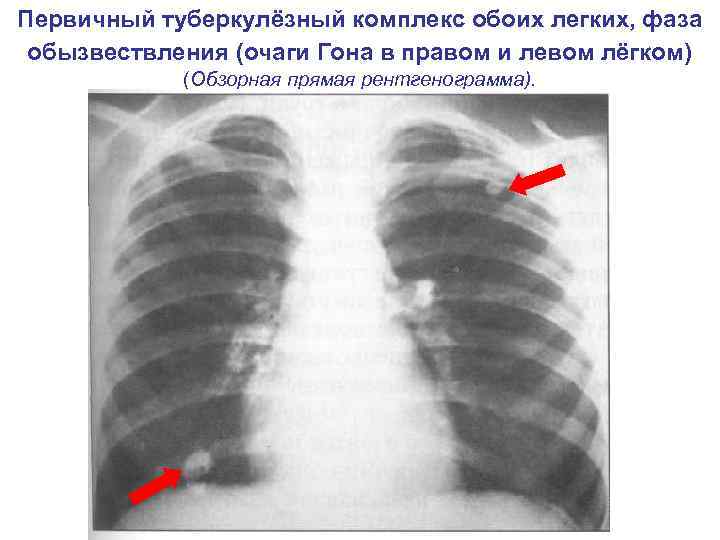
Первичный туберкулёзный комплекс обоих легких, фаза обызвествления (очаги Гона в правом и левом лёгком) (Обзорная прямая рентгенограмма).
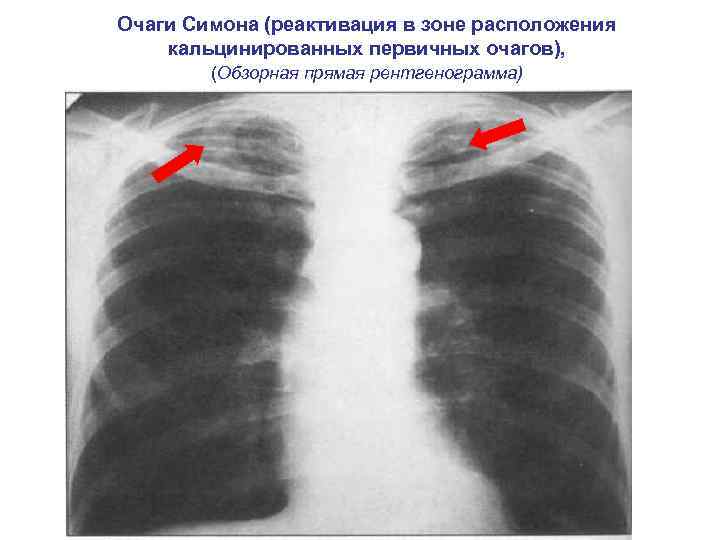
Очаги Симона (реактивация в зоне расположения кальцинированных первичных очагов), (Обзорная прямая рентгенограмма)

Осложнения первичных форм туберкулеза ТВГЛУ ПТК 1. Ателектазы 2. Туберкулез бронхов (с образованием свищей) 3. Бронхолегочные поражения 4. Гематогенная, лимфогенная диссеминация и развитие внелегочных форм туберкулеза (менингит) 5. Плевриты (экссудативные или фибринозные) 6. Генерализация инфекции 7. Первичная легочная каверна. 8. Прогрессирование первичного легочного очага (казеозная пневмония) 9. Кровохарканье 10. Спонтанный пневмоторакс
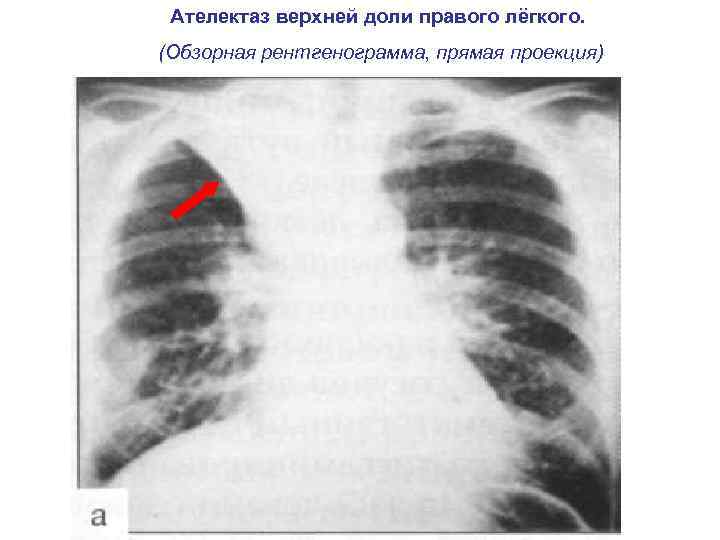
Ателектаз верхней доли правого лёгкого. (Обзорная рентгенограмма, прямая проекция)
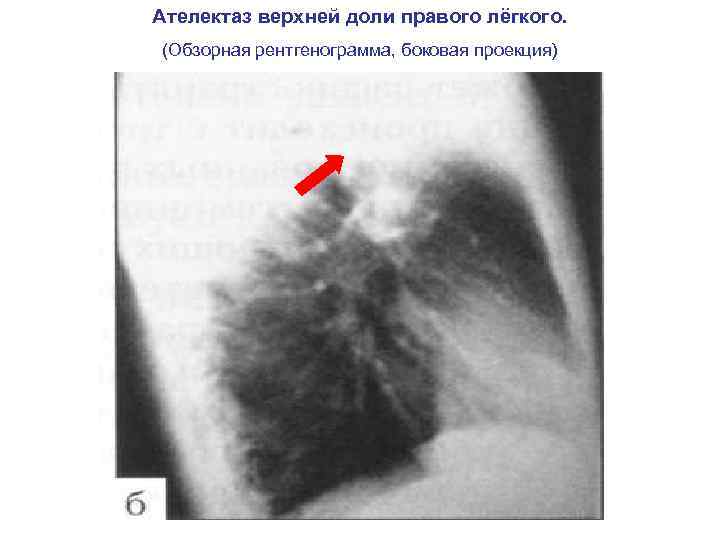
Ателектаз верхней доли правого лёгкого. (Обзорная рентгенограмма, боковая проекция)
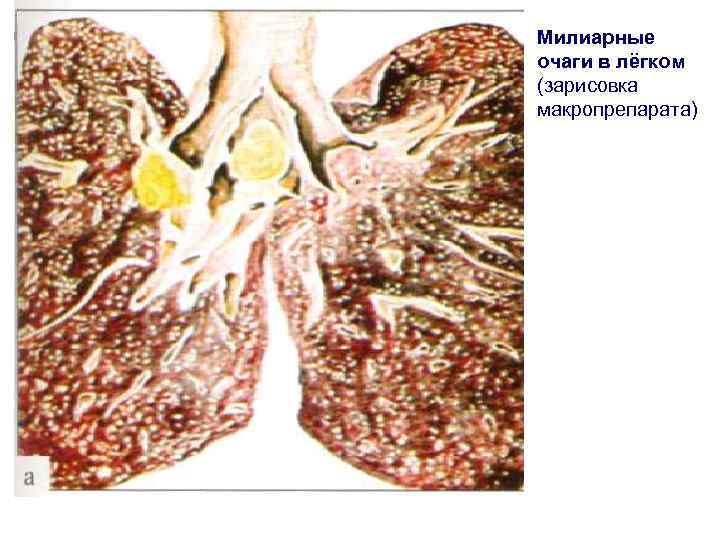
Милиарные очаги в лёгком (зарисовка макропрепарата)

Туберкулезный плеврит – клиническая форма туберкулеза органов дыхания, характеризующаяся воспалением плевры и накоплением экссудата в плевральной полости. Удельный вес плевритов – 6 -8% среди всех форм туберкулеза. Среди впервые выявленных больных туберкулезом органов дыхания плевриты составляют 5 – 25% Встречаются плевриты чаще у лиц молодого возраста.

Классификация плевритов А. по патогенетическому механизму развития: 1. аллергический 2. перифокальный 3. лимфо-гематогенный 4. туберкулез плевры Б. по клиническому течению: 1. фибринозный (сухой) 2. экссудативный В. по локализации: 1. верхушечный 4. медиастинальный 2. костальный 5. диафрагмальный 3. междолевой 6. панплеврит Г. по характеру экссудата: 1. серозный 2. серозно-гнойный 3. серозно-гемморагический 4. гнойный (эмпиема плевры) 5. хилезный 6. смешанный

Семиотика плеврита (гидроторакса) 1. односторонние боли в области грудной клетки на фоне катаральных симптомов 2. снижение дыхательной экскурсии гемиторакса 3. укорочение перкуторного звука 4. ослабление дыхания 5. опущение плеча 6. пациент лежит на пораженной стороне

Диагностика плевритов 1. жалобы, молодой возраст, анамнез (тубконтакт, группа детей СОП), 2. данные физикального исследования (осмотр, пальпация, перкуссия, аускультация) 3. результаты УЗИ и лучевой диагностики: рентгенограмма в прямой и боковой проекциях, КТ ОГК, рентгеноскопия 4. плевральная пункция с исследованием экссудата (клиническими, биохимическими, иммунологическими, бактериологическими) 5. туберкулинодиагностика 6. пункционная биопсия или плевроскопия (ВАТС) с биопсией плевры (морфологическая верификация)
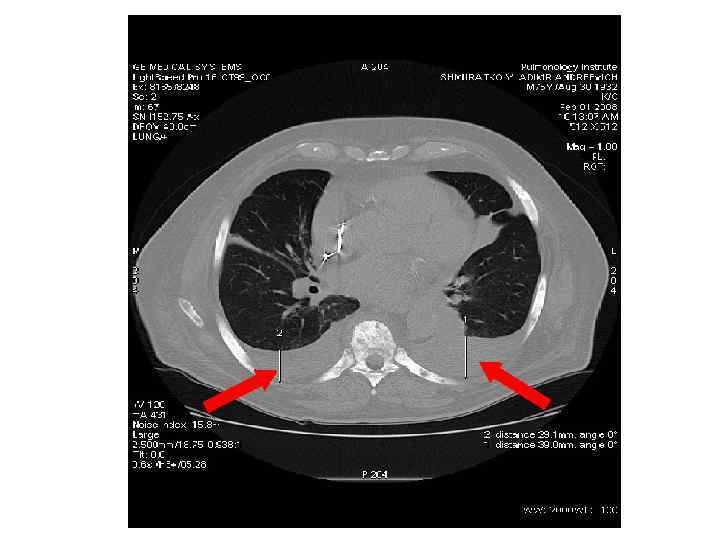
Плевральные изменения

Состав транссудата • Удельный вес – менее 1015 -1020 • Белок – менее 30 г/л • Глюкоза – как в сыворотке крови • ЛДГ (лактатдегидрогеназа) – менее 200 ед/л • ЛДГ пл. жид. / ЛДГ сыв. крови – менее 0, 6

Характер экссудата - удельный вес более 1015 - содержание белка в плевральном выпоте 30 г/л и более - соотношение общего белка плеврального выпота к общему количеству белка сыворотки крови > 0, 5 - соотношение ЛДГ плеврального выпота к ЛДГ сыворотки крови > 0, 6 - содержание ЛДГ в плевральном выпоте> 0, 45 от верхней границы нормы ЛДГ сыворотки крови - содержание холестерина в плевральном выпоте >450 мг/л - уровень АДА (аденозиндеаминаза) в плевральном выпоте и сыворотке крови повышен
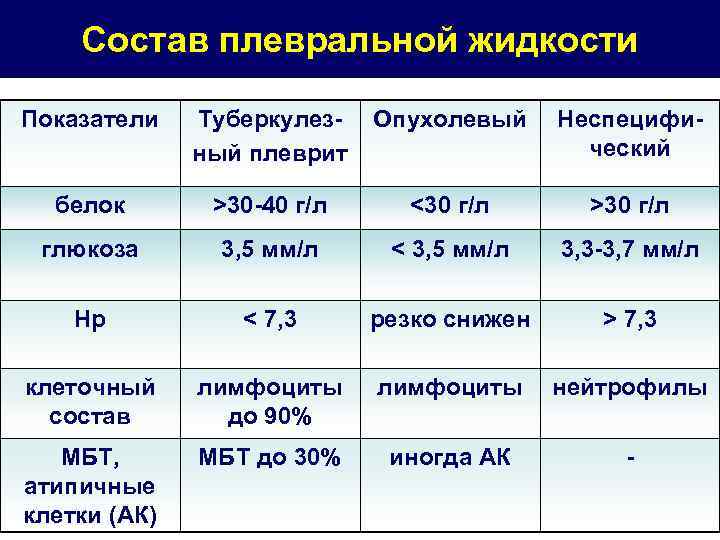
Состав плевральной жидкости Показатели Туберкулез- Опухолевый Неспецифи- ный плеврит ческий белок >30 -40 г/л <30 г/л >30 г/л глюкоза 3, 5 мм/л < 3, 5 мм/л 3, 3 -3, 7 мм/л Нр < 7, 3 резко снижен > 7, 3 клеточный лимфоциты нейтрофилы состав до 90% МБТ, МБТ до 30% иногда АК - атипичные клетки (АК)

Диагностика туберкулезного плеврита 1. Лучевая диагностика (R-графия, КТ), УЗИ (в динамике) 2. Бактериологическая диагностика (микроскопия мазка, посев плевральной жидкости, BACTEC, ПЦР, заражение лабораторных животных) 3. Биохимические исследования экссудата (белок, ЛДГ, глюкоза, АДА, клеточный состав и Ph) 4. Туберкулинодиагностика (проба Манту с 2 ТЕ ППД-Л, проба Коха с 50 -100 ТЕ) 5. Иммунодиагностика (ИФА определение ПТАТ в крови и экссудате, концентрация -интерферона) 6. Биопсия плевры (пункционная, игловая, торакоскопическая, открытая биопсия плевры) 7. Гистологическое и бактериологическое исследование биоптата 8. Диагностика ex jvantibus (Эффект от лечения )

Клинический пример Больной С. , 1993 г. р. , Брестская обл. , Барановичский р-н. , уч. 9 класса, поступил в дет. отд. РНПЦ Пи. Ф 24. 02. 09 Анамнез жизни: родился в срок, 2 -м ребенком. Привит БЦЖ в роддоме, ревакцинирован в 7 лет. Материально-бытовые условия не удовлетворительные. Проживает с отцом и братом, простудные заболевания редко. Контакт с больными туберкулезом соседом. Проба Манту: 1994 -2008 – сомнительная, 20. 02. 2008 – 16 мм. Анамнез болезни: заболел с начала февраля, повысилась температура тела до 39 С. Лечился амбулаторно, 15. 02. 09. появились боли в грудной клетке, госпитализирован в стационар с диагнозом «Пневмония» . Лечился цефтриаксоном, амикацином. Произведена плевральная пункция. Проба Ривольта положительная. В мазке: Л- 98%, Н – 2% , МБТ – Клинически: пониженного питания, субфебрильная температура тела, справа притупление легочного звука и резко ослабленное дыхание. На рентгенограмме органов грудной клетки (сл. слайд)

Рентгенологически: в правой плевральной полости – выпот до 3 -го ребра (однородное гомогенное затенение высокой интенсивности с верхней косой границей по линии Домуазо). В анализе крови: Л- 8, 3 х10/л, СОЭ-26 мм/ч. П-4%, Э-2%. Проба Манту с 2 ТЕ - 16 мм ( «вираж» ). ФВД: умеренные нарушения рестриктивного типа. Плевроскопия с биопсией плевры: Париетальная плевра воспалена, множественные белесоватые бугорки – 1 -2 мм. , большое количество фибрина. При морфологическои исследовании – туберкулезные гранулемы на разных стадиях развития. Назначено лечение 4 АБП, противовоспалительная (преднизолон), десенсибилизирующая терапия. Получены положительные клинико-лабораторные и рентгенологические результаты лечения (сл. слайд).

Исходы туберкулезного плеврита - полное рассасывание - образование плевродиафрагмальных и плеврокардиальных спаек (ПДС, ПКС) - слипчивый (адгезивный плеврит) - наложения на плевре, обызвествление листков плевры (инкрустация плевры) - плевропневмофиброз легкого - эмпиема плевры
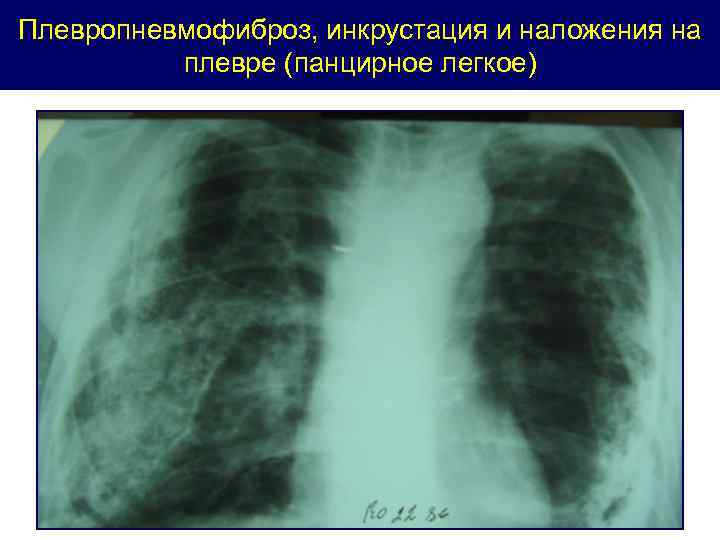
Плевропневмофиброз, инкрустация и наложения на плевре (панцирное легкое)

ХРОНИЧЕСКИ ТЕКУЩИЙ ПЕРВИЧНЫЙ ТУБЕРКУЛЕЗ – Процесс в лимфатических узлах ( внутригрудных, внутрибрюшных или периферических) неуклонно прогрессирует, захватывая новые группы л/узлов и распространяясь лимфогенно или бронхогенно. (описан в 1923 г. Швайцером В. Т. ) Характерные клинические признаки: ♦ стойкие симптомы интоксикации ♦ волнообразное течение ♦ полиморфизм морфологических проявлений ♦ высокая степень сенсибилизации ♦ «маски» хронически текущего туберкулеза (нервно-дистрофическая, эндокринная, сердечно- сосудистая, кроветворная, полисерозитная)

Хронически текущий первичный туберкулез Морфологически в лимфатических узлах определяется разнообразные изменения: склероз, кальцинация, казеоз, свежая экссудация. В процесс может вовлекаться бронхиальное дерево ( переход процесса на стенку бронха из незаживших л/узлов), серозные оболочки. Клиническая картина разнообразна и зависит от локализации (легкие, бронхи, серозные оболочки, кости, кожа, глаза и др. )

Признаки хронически текущего первичного туберкулеза ♦ болеют дети и взрослые ♦ длительное волнообразное течение (годами) с повторными обострениями и развитием осложнений (туберкулез бронхов, плевры, полисерозиты, внелегочные локализации и др. ) ♦ синдром интоксикации ♦ поражение других органов (печени, селезенки и др. ) ♦ гиперергическая туберкулиновая чувствительность в период обострения (высокая сенсибилизация) ♦ рентгенологический симптом: кальцинированные лимфатические узлы и/или свежее их поражение ♦ протекает под «масками» других заболеваний (нервно-дистрофическая, эндокринная, сердечно- сосудистая, ревматоидная, кроветворная и др. )

Локализация заболеваний в средостении Переднее средостение Центральное средостение Заднее средостение Опухоли Туберкулез ВГЛУ Неврогенные щитовидной железы образования Гиперплазия тимуса Лимфогранулематоз Натечный абсцесс Тератомы и Лимфосаркома Аневризма аорты дермоидные кисты лимфолейкоз Опухоли пищевода Целомические кисты Неспецифические Бронхо- и перикарда аденопатии (корь, энтерогенные коклюш, вирусные кисты инфекции) Жировые опухоли Саркоидоз средостения Аневризма дуги аорты, восходящего отдела коарктация аорты Нарушение гемодинамики при пороках сердца. Медиастинальный рак.

Морфологическая верификация диагноза Важное значение для диагностики имеет обнаружение следующих клеток: ♦ Клетки Березовского-Штенберга – характерны для лимфогранулематоза. Крупные, полиморфные, интенсивно окрашены, в ядре содержатся крупные нуклеолы ♦ Клетки злокачественных лимфом, замещающие нормальные клетки лимфатического узла, могут напоминать зрелые лимфоциты ♦ Атипичные клетки – при метастазах рака в лимфатические узлы, морфологические особенности помогут определить локализацию опухоли (почки, щитовидная железа, желудок, легкие и др. ) ♦ Элементы туберкулезной гранулемы – гигантские многоядерные клетки Пирогова-Лангханса, эпителиоидные клетки, бесструктурное вещество (казеоз). ♦ Лейкемические клетки – характерны для лейкозов, бластные формы.

Благодарю за внимание
Первичные формы туберкулёза.ppt
- Количество слайдов: 91

