ОПНи ПечН.ppt
- Количество слайдов: 64
 Кафедра анестезиологии, реаниматологии скорой медицинской помощи Ст. ГМУ и ОСТРАЯ ПОЧЕЧНАЯ И ПЕЧЕНОЧНАЯ НЕДОСТАТОЧНОСТЬ
Кафедра анестезиологии, реаниматологии скорой медицинской помощи Ст. ГМУ и ОСТРАЯ ПОЧЕЧНАЯ И ПЕЧЕНОЧНАЯ НЕДОСТАТОЧНОСТЬ
 Острая почечная недостаточность • Острая почечная недостаточность (ОПН) - угрожающее жизни состояние, обусловленное поражением почек, которые не обеспечивают выполнение своих двух важнейших функций - очищение организма от продуктов обмена путем их выведения и поддержания водно-электролитного баланса.
Острая почечная недостаточность • Острая почечная недостаточность (ОПН) - угрожающее жизни состояние, обусловленное поражением почек, которые не обеспечивают выполнение своих двух важнейших функций - очищение организма от продуктов обмена путем их выведения и поддержания водно-электролитного баланса.
 Острая почечная недостаточность Причины развития ОПН : • снижение почечного кровотока (преренальная причина 40 – 79% случаев); • непосредственное повреждение паренхимы почек (ренальная причина 10– 50% случаев); • обструкция мочевыводящих путей (постренальная причина или обструктивная проблема -10% случаев)
Острая почечная недостаточность Причины развития ОПН : • снижение почечного кровотока (преренальная причина 40 – 79% случаев); • непосредственное повреждение паренхимы почек (ренальная причина 10– 50% случаев); • обструкция мочевыводящих путей (постренальная причина или обструктивная проблема -10% случаев)
 Острая почечная недостаточность В зависимости от этиологических факторов различают: • Преренальную форму возникающую под воздействием внепочечных факторов: шок, кровопотеря, дегидратация, ОССН, ожоги и т. д. • Ренальную форму развивающуюся при повреждении нефрона нефротическими ядами (ртуть, этиленгликоль, уксусная кислота и др. ), лекарственными препаратами (антибиотики, сульфаниламиды, салицилаты и др. ), переливанием иногрупной крови и т. д. • Постренальную форму развивающуюся при механическом нарушении проходимости мочевыводящих путей (опухоли, аденома предстательной железы, камни в мочеточниках и др. )
Острая почечная недостаточность В зависимости от этиологических факторов различают: • Преренальную форму возникающую под воздействием внепочечных факторов: шок, кровопотеря, дегидратация, ОССН, ожоги и т. д. • Ренальную форму развивающуюся при повреждении нефрона нефротическими ядами (ртуть, этиленгликоль, уксусная кислота и др. ), лекарственными препаратами (антибиотики, сульфаниламиды, салицилаты и др. ), переливанием иногрупной крови и т. д. • Постренальную форму развивающуюся при механическом нарушении проходимости мочевыводящих путей (опухоли, аденома предстательной железы, камни в мочеточниках и др. )
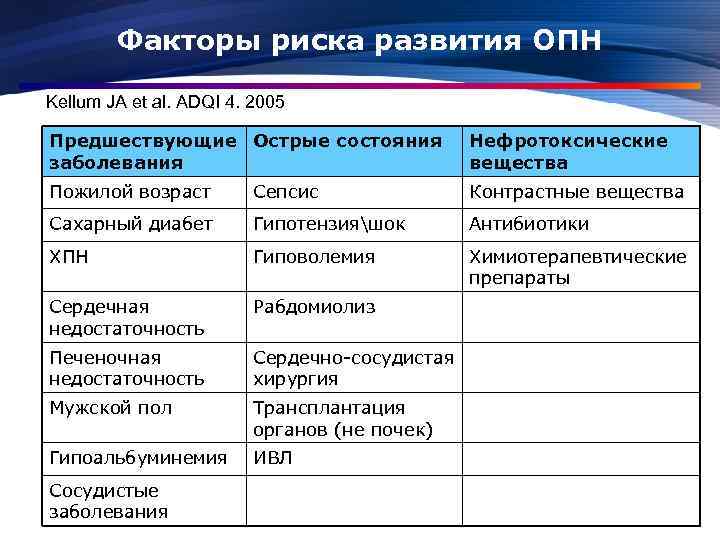 Факторы риска развития ОПН Kellum JA et al. ADQI 4. 2005 Предшествующие Острые состояния заболевания Нефротоксические вещества Пожилой возраст Сепсис Контрастные вещества Сахарный диабет Гипотензияшок Антибиотики ХПН Гиповолемия Химиотерапевтические препараты Сердечная недостаточность Рабдомиолиз Печеночная недостаточность Сердечно-сосудистая хирургия Мужской пол Трансплантация органов (не почек) Гипоальбуминемия ИВЛ Сосудистые заболевания
Факторы риска развития ОПН Kellum JA et al. ADQI 4. 2005 Предшествующие Острые состояния заболевания Нефротоксические вещества Пожилой возраст Сепсис Контрастные вещества Сахарный диабет Гипотензияшок Антибиотики ХПН Гиповолемия Химиотерапевтические препараты Сердечная недостаточность Рабдомиолиз Печеночная недостаточность Сердечно-сосудистая хирургия Мужской пол Трансплантация органов (не почек) Гипоальбуминемия ИВЛ Сосудистые заболевания
 Острая почечная недостаточность Стадии ОПН: • I ст (начальная) - до 10 сут. В клинической картине преобладают симптомы основного заболевания вызвавшего ОПН. О нарушении функции почек свидетельствует уменьшение диуреза. В моче появляется белок, эпителиальные клетки, гиалиновые цилиндры. • II ст (олигоанурии) - 6 - 8 сут: диурез снижается до 500 мл (олигурия), а в дальнейшем до 50 мл/сут (олигоанурия). Появляются признаки нарушения азотовыделительной и концентрационной функций почек: в крови нарастает уровень азотистых шлаков, электролитов, происходит задержка воды. Интоксикация, водно-электролитные нарушения проявляются беспокойством, сменяющимся апатией, угнетением сознания, тошнотой, рвотой, гипертермией, судорогами. Отмечается тахипноэ, тахикардия, нарушения ритма сердца. При потере электролитов (рвота, понос, пот) развивается гипотоническая гидратация (интерстициального и внеклеточного секторов), появляются признаки отека головного мозга, легких, сердечной недостаточности.
Острая почечная недостаточность Стадии ОПН: • I ст (начальная) - до 10 сут. В клинической картине преобладают симптомы основного заболевания вызвавшего ОПН. О нарушении функции почек свидетельствует уменьшение диуреза. В моче появляется белок, эпителиальные клетки, гиалиновые цилиндры. • II ст (олигоанурии) - 6 - 8 сут: диурез снижается до 500 мл (олигурия), а в дальнейшем до 50 мл/сут (олигоанурия). Появляются признаки нарушения азотовыделительной и концентрационной функций почек: в крови нарастает уровень азотистых шлаков, электролитов, происходит задержка воды. Интоксикация, водно-электролитные нарушения проявляются беспокойством, сменяющимся апатией, угнетением сознания, тошнотой, рвотой, гипертермией, судорогами. Отмечается тахипноэ, тахикардия, нарушения ритма сердца. При потере электролитов (рвота, понос, пот) развивается гипотоническая гидратация (интерстициального и внеклеточного секторов), появляются признаки отека головного мозга, легких, сердечной недостаточности.
 Острая почечная недостаточность Стадии ОПН: • III ст (восстановления диуреза и полиурии) - 4 - 5 сут: характеризуется увеличением диуреза на 200 -300 мл/сут. Вначале происходит восстановление клубочковой фильтрации, затем азотовыделительной и концентрационной способности. Постепенно диурез увеличивается до 3 - 5 л/сут, происходит значительная потеря электролитов (в первую очередь калия). • IY ст (восстановительная) - от нескольких месяцев до 2 лет. В различной степени последовательно восстанавливаются все почечные функции. При неблагоприятном течении ОПН развивается уремическая кома.
Острая почечная недостаточность Стадии ОПН: • III ст (восстановления диуреза и полиурии) - 4 - 5 сут: характеризуется увеличением диуреза на 200 -300 мл/сут. Вначале происходит восстановление клубочковой фильтрации, затем азотовыделительной и концентрационной способности. Постепенно диурез увеличивается до 3 - 5 л/сут, происходит значительная потеря электролитов (в первую очередь калия). • IY ст (восстановительная) - от нескольких месяцев до 2 лет. В различной степени последовательно восстанавливаются все почечные функции. При неблагоприятном течении ОПН развивается уремическая кома.
 Последствия ОПН для органов и систем СердечноØ Гиперволемия, кардиомиопатия, сосудистая система перикардит. Легкие Ø Отек легких, альвеолит, пневмония, легочные кровотечения. ЖКТ Ø Нарушение моторики, эрозии, язвы, ЖКК, панкреатит, колит. Нейромышечная Ø Нейропатия, миопатия, энцефалопатия система Иммунная система Ø Нарушения гуморального и клеточного иммунитета, иммуносупресия. Гематологические Ø Анемия, тромбоцитопения, коагулопатия нарушения Ø Инсулинрезистентность, Метаболические гиперлипидемия, активация белкового нарушения катаболизма, угнетение антиоксидантов Mehta RL. 2006
Последствия ОПН для органов и систем СердечноØ Гиперволемия, кардиомиопатия, сосудистая система перикардит. Легкие Ø Отек легких, альвеолит, пневмония, легочные кровотечения. ЖКТ Ø Нарушение моторики, эрозии, язвы, ЖКК, панкреатит, колит. Нейромышечная Ø Нейропатия, миопатия, энцефалопатия система Иммунная система Ø Нарушения гуморального и клеточного иммунитета, иммуносупресия. Гематологические Ø Анемия, тромбоцитопения, коагулопатия нарушения Ø Инсулинрезистентность, Метаболические гиперлипидемия, активация белкового нарушения катаболизма, угнетение антиоксидантов Mehta RL. 2006
 Интенсивная терапия ОПН ИТ преренальной ОПН: • Преренальная ОПН - это вторичное явление, связанное с гипоперфузией почек, поэтому ее лечение заключается, прежде всего, в терапии первопричины. • Если нарушение почечного кровотока связано с потерей жидкости (гиповолемия), то первой лечебной мерой является возмещение потерь и терапия гиповолемии и дегидратации. • Установление причины весьма важно для терапии сердечной недостаточности с синдромом малого выброса, так кардиогенный "малый сердечный выброс" является противопоказанием для массивной инфузионно-трансфузионной терапии, но является показанием для инотропной поддержки.
Интенсивная терапия ОПН ИТ преренальной ОПН: • Преренальная ОПН - это вторичное явление, связанное с гипоперфузией почек, поэтому ее лечение заключается, прежде всего, в терапии первопричины. • Если нарушение почечного кровотока связано с потерей жидкости (гиповолемия), то первой лечебной мерой является возмещение потерь и терапия гиповолемии и дегидратации. • Установление причины весьма важно для терапии сердечной недостаточности с синдромом малого выброса, так кардиогенный "малый сердечный выброс" является противопоказанием для массивной инфузионно-трансфузионной терапии, но является показанием для инотропной поддержки.
 Интенсивная терапия ОПН Интенсивная терапия ренальной формы ОПН Интенсивная терапия данной формы должна начинаться с профилактики, которая, способна или предотвратить, или уменьшить степень поражения почечного эпителия. • • Меры по профилактике включают в себя: ликвидация агрессивного фактора нормализация ОЦК и улучшение реологии и микроциркуляции исключение нефротоксических лекарственных препаратов обязательный мониторинг функции почки (содержание азотистых шлаков и электролитов плазмы крови, удельный вес и р. Н мочи).
Интенсивная терапия ОПН Интенсивная терапия ренальной формы ОПН Интенсивная терапия данной формы должна начинаться с профилактики, которая, способна или предотвратить, или уменьшить степень поражения почечного эпителия. • • Меры по профилактике включают в себя: ликвидация агрессивного фактора нормализация ОЦК и улучшение реологии и микроциркуляции исключение нефротоксических лекарственных препаратов обязательный мониторинг функции почки (содержание азотистых шлаков и электролитов плазмы крови, удельный вес и р. Н мочи).
 Интенсивная терапия ренальной ОПН (продолжение) • Терапия ренальной ОПН начинается с консервативной тактики, использование которой необходимо начать с того момента, что любая ОПН предполагается функциональной. Исходя из этого, стимуляция функции почки является обязательной для начального этапа интенсивной терапии ОПН. • После стабилизации волемического статуса, стимуляция функции почки представляет собой комбинацию следующих схем: спазмолитики , алкалинизация (ощелачивание) мочи и салуретики (петлевые диуретики). • Среди группы спазмолитиков препаратом выбора является группа ксантиновых препаратов - эуфиллин и дротаверин.
Интенсивная терапия ренальной ОПН (продолжение) • Терапия ренальной ОПН начинается с консервативной тактики, использование которой необходимо начать с того момента, что любая ОПН предполагается функциональной. Исходя из этого, стимуляция функции почки является обязательной для начального этапа интенсивной терапии ОПН. • После стабилизации волемического статуса, стимуляция функции почки представляет собой комбинацию следующих схем: спазмолитики , алкалинизация (ощелачивание) мочи и салуретики (петлевые диуретики). • Среди группы спазмолитиков препаратом выбора является группа ксантиновых препаратов - эуфиллин и дротаверин.
 Интенсивная терапия ренальной ОПН (продолжение) • • Необходимость алкалинизации (ощелачивания) мочи определяется следующими факторами: У большинства больных развивается метаболический ацидоз в связи с задержкой экскреции протонов почечными канальцами. В значительной степени ацидоз обусловлен накоплением в крови кислотных органических остатков, освобождающихся при катаболизме белков. Таким образом может освобождается до 50 -100 ммоль молочной кислоты и других органических кислот. Нарастание ацидоза обусловлено задержкой фосфатов и сульфатов. При существовании необходимости повысить растворимость определенных субстанций, которые выводятся почечными канальцами и способны выпадать в осадок с обструкцией канальцев нефрона (свободный гемоглобин, миоглобин, оксалаты). Экскреция протонов почечным эпителием способна увеличиться при обмене их на ионы бикарбонат.
Интенсивная терапия ренальной ОПН (продолжение) • • Необходимость алкалинизации (ощелачивания) мочи определяется следующими факторами: У большинства больных развивается метаболический ацидоз в связи с задержкой экскреции протонов почечными канальцами. В значительной степени ацидоз обусловлен накоплением в крови кислотных органических остатков, освобождающихся при катаболизме белков. Таким образом может освобождается до 50 -100 ммоль молочной кислоты и других органических кислот. Нарастание ацидоза обусловлено задержкой фосфатов и сульфатов. При существовании необходимости повысить растворимость определенных субстанций, которые выводятся почечными канальцами и способны выпадать в осадок с обструкцией канальцев нефрона (свободный гемоглобин, миоглобин, оксалаты). Экскреция протонов почечным эпителием способна увеличиться при обмене их на ионы бикарбонат.
 Интенсивная терапия ренальной ОПН (продолжение) • В повседневной практике наиболее популярен раствор бикарбоната натрия для коррекции ацидемии. Расчет инфузии бикарбоната натрия производится по стандартной формуле: Количество мл 4 % бикарбоната натрия = 0, 2 х ВЕ х М тела, где ВЕ - дефицит оснований по данным анализа КЩС, М тела - масса тела больного, 0, 2 - расчет внеклеточного пространства организма.
Интенсивная терапия ренальной ОПН (продолжение) • В повседневной практике наиболее популярен раствор бикарбоната натрия для коррекции ацидемии. Расчет инфузии бикарбоната натрия производится по стандартной формуле: Количество мл 4 % бикарбоната натрия = 0, 2 х ВЕ х М тела, где ВЕ - дефицит оснований по данным анализа КЩС, М тела - масса тела больного, 0, 2 - расчет внеклеточного пространства организма.
 Интенсивная терапия ренальной ОПН (продолжение) • Наиболее эффективными в терапии ОПН среди всей группы диуретиков предлагается использовать петлевые салуретики - лазикса и его синонимов. • Почечный эффект локализуется в толстом колене восходящего отдела петли Генле (откуда и следует название). Препарат приводит к блокаде реабсорбции натрия и хлора в петле Генле, таким образом, что нарушается эффект противоточно-концентрационного механизма в петле Генле и способствует реабсорбции воды и увеличению диуреза с гипоосмотической мочой. • Кроме того, лазикс вызывает почечную вазодилатацию путем изменения секреции простагландинов.
Интенсивная терапия ренальной ОПН (продолжение) • Наиболее эффективными в терапии ОПН среди всей группы диуретиков предлагается использовать петлевые салуретики - лазикса и его синонимов. • Почечный эффект локализуется в толстом колене восходящего отдела петли Генле (откуда и следует название). Препарат приводит к блокаде реабсорбции натрия и хлора в петле Генле, таким образом, что нарушается эффект противоточно-концентрационного механизма в петле Генле и способствует реабсорбции воды и увеличению диуреза с гипоосмотической мочой. • Кроме того, лазикс вызывает почечную вазодилатацию путем изменения секреции простагландинов.
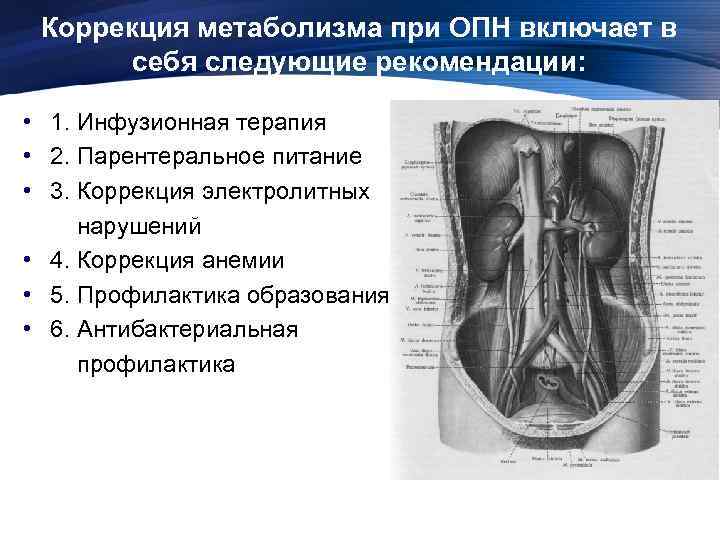 Коррекция метаболизма при ОПН включает в себя следующие рекомендации: • 1. Инфузионная терапия • 2. Парентеральное питание • 3. Коррекция электролитных нарушений • 4. Коррекция анемии • 5. Профилактика образования острых язв ЖКТ • 6. Антибактериальная профилактика
Коррекция метаболизма при ОПН включает в себя следующие рекомендации: • 1. Инфузионная терапия • 2. Парентеральное питание • 3. Коррекция электролитных нарушений • 4. Коррекция анемии • 5. Профилактика образования острых язв ЖКТ • 6. Антибактериальная профилактика
 Интенсивная терапия ренальной ОПН (продолжение) При назначении объема инфузионной терапии следует придерживаться формулы: Общий объем воды = объем выделенной мочи + 800 мл - 250 мл • 800 мл - это объем воды, выделяющийся с перспирацией через легкие и кожу при нормальной частоте дыхания, нормальной температуре. • 250 мл - приблизительный объем эндогенной воды, образующейся при катаболизме. • Следует помнить, что увеличение температуры на 10 С выше 37 увеличивает потребность организма на 500 мл; при увеличении частоты дыхания на 10 циклов выше 20 в минуту добавляет к инфузии еще 400 мл воды.
Интенсивная терапия ренальной ОПН (продолжение) При назначении объема инфузионной терапии следует придерживаться формулы: Общий объем воды = объем выделенной мочи + 800 мл - 250 мл • 800 мл - это объем воды, выделяющийся с перспирацией через легкие и кожу при нормальной частоте дыхания, нормальной температуре. • 250 мл - приблизительный объем эндогенной воды, образующейся при катаболизме. • Следует помнить, что увеличение температуры на 10 С выше 37 увеличивает потребность организма на 500 мл; при увеличении частоты дыхания на 10 циклов выше 20 в минуту добавляет к инфузии еще 400 мл воды.
 Интенсивная терапия ренальной ОПН (продолжение) • Парентеральное питание, преследует цель подавления катаболизма белков. Количество небелковых ккал должно составлять 2200 -2600 в сут. Следует помнить, что 1 г глюкозы дает 0, 5 мл свободной воды. Аминокислотные смеси следует вводить из расчета 0, 8 -1, 0 г/кг/м. т. /сутки. На гемодиализе потребность в аминокислотах вырастает до 1, 5 г/кг/м. т. /сутки. Коррекция электролитных нарушений: • наиболее значимым нарушением электролитного баланса является гиперкалиемия. Немедленным действием при определение гиперкалиемии являются: инфузия смеси Амбурже (100 мл 40 % раствора глюкозы + 10 ЕД инсулина + 10 мл 10 % раствора Сa. Cl) • инфузия натрия бикарбоната • стимуляция диуреза (если такая возможность не потеряна). Данная терапия способна принести эффект путем перераспределения калия в клеточное пространство и длится не более 6 ч. при неэффективности терапии следует обратиться к активным методам удаления калия.
Интенсивная терапия ренальной ОПН (продолжение) • Парентеральное питание, преследует цель подавления катаболизма белков. Количество небелковых ккал должно составлять 2200 -2600 в сут. Следует помнить, что 1 г глюкозы дает 0, 5 мл свободной воды. Аминокислотные смеси следует вводить из расчета 0, 8 -1, 0 г/кг/м. т. /сутки. На гемодиализе потребность в аминокислотах вырастает до 1, 5 г/кг/м. т. /сутки. Коррекция электролитных нарушений: • наиболее значимым нарушением электролитного баланса является гиперкалиемия. Немедленным действием при определение гиперкалиемии являются: инфузия смеси Амбурже (100 мл 40 % раствора глюкозы + 10 ЕД инсулина + 10 мл 10 % раствора Сa. Cl) • инфузия натрия бикарбоната • стимуляция диуреза (если такая возможность не потеряна). Данная терапия способна принести эффект путем перераспределения калия в клеточное пространство и длится не более 6 ч. при неэффективности терапии следует обратиться к активным методам удаления калия.
 Интенсивная терапия ренальной ОПН (продолжение) • в условиях уремической интоксикации возникает подавление эритропоэза токсического характера, что приводит к прогрессирующей анемии, что потребует коррекции препаратами крови. • Значительно усиливается опасность развития стрессовых повреждений слизистой ЖКТ и уремической гастроэнтеропатии. В такой ситуации резко возрастает опасность кровотечения, что требует активной диагностики и профилактики. Уремическая гастроэнтеропатия наиболее эффективно лечиться активным снижением содержания азотистых шлаков в крови, так как это нарушает патогенез их развития. С профилактической и лечебной целью рекомендуется использовать Н 2 -гистаминоблокаторы квамател 20 мг 2 раза в сутки в/в или омез 80 мг в течение 7 -10 дней.
Интенсивная терапия ренальной ОПН (продолжение) • в условиях уремической интоксикации возникает подавление эритропоэза токсического характера, что приводит к прогрессирующей анемии, что потребует коррекции препаратами крови. • Значительно усиливается опасность развития стрессовых повреждений слизистой ЖКТ и уремической гастроэнтеропатии. В такой ситуации резко возрастает опасность кровотечения, что требует активной диагностики и профилактики. Уремическая гастроэнтеропатия наиболее эффективно лечиться активным снижением содержания азотистых шлаков в крови, так как это нарушает патогенез их развития. С профилактической и лечебной целью рекомендуется использовать Н 2 -гистаминоблокаторы квамател 20 мг 2 раза в сутки в/в или омез 80 мг в течение 7 -10 дней.
 Интенсивная терапия ренальной ОПН (продолжение) • При уремии имеется высокая предрасположенность к инфекционным процессам Рекомендуемая комбинация антибактериальных препаратов: цефалоспорины III генерации + метронидазол • Неэффективность консервативного лечения ОПН и усиление азотемических нарушений являются показаниями для проведения методов диализной терапии. Показания для гемодиализа: • повышение мочевины более 30 ммоль/л, • повышение креатинина более 800 ммоль/л, • гиперкалиемия более 7 ммоль/л, с подтверждением ЭКГ: высокий и заостренный зубец «T» , расширение комплекса QRS, удлинение интервала «P-Q» и «Q-T» . • остаточного азота выше 80 ммоль/л; • уровень натрия плазмы ниже 130 ммоль/л; • р. Н крови 7, 2 и ниже. • гипергидратация при неэффективности иных методов борьбы.
Интенсивная терапия ренальной ОПН (продолжение) • При уремии имеется высокая предрасположенность к инфекционным процессам Рекомендуемая комбинация антибактериальных препаратов: цефалоспорины III генерации + метронидазол • Неэффективность консервативного лечения ОПН и усиление азотемических нарушений являются показаниями для проведения методов диализной терапии. Показания для гемодиализа: • повышение мочевины более 30 ммоль/л, • повышение креатинина более 800 ммоль/л, • гиперкалиемия более 7 ммоль/л, с подтверждением ЭКГ: высокий и заостренный зубец «T» , расширение комплекса QRS, удлинение интервала «P-Q» и «Q-T» . • остаточного азота выше 80 ммоль/л; • уровень натрия плазмы ниже 130 ммоль/л; • р. Н крови 7, 2 и ниже. • гипергидратация при неэффективности иных методов борьбы.
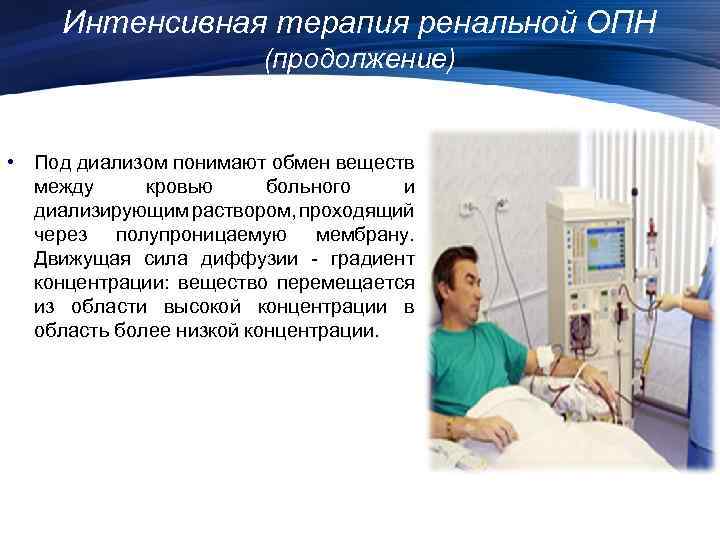 Интенсивная терапия ренальной ОПН (продолжение) • Под диализом понимают обмен веществ между кровью больного и диализирующим раствором, проходящий через полупроницаемую мембрану. Движущая сила диффузии - градиент концентрации: вещество перемещается из области высокой концентрации в область более низкой концентрации.
Интенсивная терапия ренальной ОПН (продолжение) • Под диализом понимают обмен веществ между кровью больного и диализирующим раствором, проходящий через полупроницаемую мембрану. Движущая сила диффузии - градиент концентрации: вещество перемещается из области высокой концентрации в область более низкой концентрации.
 Интенсивная терапия ренальной ОПН (продолжение) Противопоказания для процедуры гемодиализа: • декомпенсированная гиповолемия, • неостановленное внутреннее кровотечение, • кровоизлияния в мозг. При ситуации, когда гемодиализ показан абсолютно (т. е. без него не разорвать порочный круг полиорганной недостаточности), существует возможность проведения сеанса даже при наличии вышеописанных ситуаций. Дополнительными методами детоксикации организма при ОПН, которые могут быть проведены, являются: • плазмаферез, • энтеросорбция
Интенсивная терапия ренальной ОПН (продолжение) Противопоказания для процедуры гемодиализа: • декомпенсированная гиповолемия, • неостановленное внутреннее кровотечение, • кровоизлияния в мозг. При ситуации, когда гемодиализ показан абсолютно (т. е. без него не разорвать порочный круг полиорганной недостаточности), существует возможность проведения сеанса даже при наличии вышеописанных ситуаций. Дополнительными методами детоксикации организма при ОПН, которые могут быть проведены, являются: • плазмаферез, • энтеросорбция
 Интенсивная терапия ренальной ОПН (продолжение) • В стадии восстановления диуреза интенсивную терапию проводимую в олигоанурической стадии необходимо продолжить (исключая только стимуляцию диуреза), пока не восстановятся до нормы показатели диуреза, уровень электролитов, азотистых продуктов обмена осмолярности крови и мочи. Важно обращать внимание на объем инфузионной терапии, которая должна быть достаточной, чтобы предупредить дегидратацию.
Интенсивная терапия ренальной ОПН (продолжение) • В стадии восстановления диуреза интенсивную терапию проводимую в олигоанурической стадии необходимо продолжить (исключая только стимуляцию диуреза), пока не восстановятся до нормы показатели диуреза, уровень электролитов, азотистых продуктов обмена осмолярности крови и мочи. Важно обращать внимание на объем инфузионной терапии, которая должна быть достаточной, чтобы предупредить дегидратацию.
 Течение и прогноз при ОПН При не осложнённом течении вероятность полного восстановления функций почек у больных, переживших один эпизод ОПН, составляет 90% в течение последующих 6 недель. Восстановление функций после ОПН: • Полное в 35 - 40% случаев, • Частичное в 10 - 15%, • Переход в ХПН 1 - 3%.
Течение и прогноз при ОПН При не осложнённом течении вероятность полного восстановления функций почек у больных, переживших один эпизод ОПН, составляет 90% в течение последующих 6 недель. Восстановление функций после ОПН: • Полное в 35 - 40% случаев, • Частичное в 10 - 15%, • Переход в ХПН 1 - 3%.
 Синдром длительного сдавления (СДС) • полисистемное заболевание вследствие механической травмы мягких тканей, проявляющееся поэтапно возникающими нарушениями, обусловленными травматическим шоком, эндогенной токсемией и миоглобинурийным нефрозом.
Синдром длительного сдавления (СДС) • полисистемное заболевание вследствие механической травмы мягких тканей, проявляющееся поэтапно возникающими нарушениями, обусловленными травматическим шоком, эндогенной токсемией и миоглобинурийным нефрозом.
 Патогенез СДС складывается из трех компонентов: - болевого раздражения; - травматической токсемии; - массивной плазмапотери.
Патогенез СДС складывается из трех компонентов: - болевого раздражения; - травматической токсемии; - массивной плазмапотери.
 Формы течения СДС • Крайне тяжелая форма развивается при раздавливании обеих нижних конечностей в течении 8 и более часов и обычно заканчивается смертью на 1 -2 день после травмы при явлениях острой сердечной недостаточности. • Тяжелая форма возникает при раздавливании одной или обеих нижних конечностей в течении 6 -7 часов. Она протекает с типичными симптомами ОПН во всех периодах болезни. • Форма средней степени тяжести возникает при раздавливании мягких тканей конечностей в течении 4 -5 часов, протекает без выраженной сосудистой недостаточности в раннем периоде развития болезни и с легкой почечной недостаточностью в дальнейшем. • Легкая форма развивается при раздавливании мягких тканей отдельных сегментов конечностей длительностью до 4 часов. Нарушение функции сердечно-сосудистой системы и почек выражено слабо, часто остается незамеченным.
Формы течения СДС • Крайне тяжелая форма развивается при раздавливании обеих нижних конечностей в течении 8 и более часов и обычно заканчивается смертью на 1 -2 день после травмы при явлениях острой сердечной недостаточности. • Тяжелая форма возникает при раздавливании одной или обеих нижних конечностей в течении 6 -7 часов. Она протекает с типичными симптомами ОПН во всех периодах болезни. • Форма средней степени тяжести возникает при раздавливании мягких тканей конечностей в течении 4 -5 часов, протекает без выраженной сосудистой недостаточности в раннем периоде развития болезни и с легкой почечной недостаточностью в дальнейшем. • Легкая форма развивается при раздавливании мягких тканей отдельных сегментов конечностей длительностью до 4 часов. Нарушение функции сердечно-сосудистой системы и почек выражено слабо, часто остается незамеченным.
 Периоды течения СДС • Период компрессии исчисляется временем от момента начала компрессии до ее ликвидации. • Наиболее характерными клиническими симптомами данного периода является психическая депрессия, проявляющаяся апатией, сонливостью, заторможенностью. У некоторых больных отмечается психомоторное возбуждение. • Типичны жалобы на боли и чувство распирания в сдавленных частях тела, жажду, затрудненное дыхание. • При наличии сочетанной травмы будут преобладать симптомы ведущей патологии.
Периоды течения СДС • Период компрессии исчисляется временем от момента начала компрессии до ее ликвидации. • Наиболее характерными клиническими симптомами данного периода является психическая депрессия, проявляющаяся апатией, сонливостью, заторможенностью. У некоторых больных отмечается психомоторное возбуждение. • Типичны жалобы на боли и чувство распирания в сдавленных частях тела, жажду, затрудненное дыхание. • При наличии сочетанной травмы будут преобладать симптомы ведущей патологии.
 Периоды течения СДС В посткомпрессионном периоде СДС выделяют три периода: • • Ранний посткомпрессионный период (с момента освобождения от компрессии до 3 - суток) – характеризуется преобладанием симптомов – сердечно-сосудистой недостаточности. Основная причина смерти – ОСН. Если больной в этот период не умирает, у него отмечается некоторое субъективное улучшение состояния, однако оно быстро переходит в следующий период заболевания. Промежуточный период СДС (начинается с 4 -х и продолжается до 18 суток) – характеризуется развитием комбинированной интоксикации, обусловленной всасыванием продуктов распада, и нарастающей азотемией на фоне сформировавшейся ОПН. Преобладают симптомы олигоанурической фазы ОПН, протекающей, как правило, на фоне значительно выраженной гиперкалиемии и гиперфосфатемии. Развиваются общие и местные инфекционные осложнения. Причина смерти – ОПН. При положительном течениии заболевания на 9 -12 -й день наступает полиурическая фаза ОПН. Функция почек постепенно восстанавливается.
Периоды течения СДС В посткомпрессионном периоде СДС выделяют три периода: • • Ранний посткомпрессионный период (с момента освобождения от компрессии до 3 - суток) – характеризуется преобладанием симптомов – сердечно-сосудистой недостаточности. Основная причина смерти – ОСН. Если больной в этот период не умирает, у него отмечается некоторое субъективное улучшение состояния, однако оно быстро переходит в следующий период заболевания. Промежуточный период СДС (начинается с 4 -х и продолжается до 18 суток) – характеризуется развитием комбинированной интоксикации, обусловленной всасыванием продуктов распада, и нарастающей азотемией на фоне сформировавшейся ОПН. Преобладают симптомы олигоанурической фазы ОПН, протекающей, как правило, на фоне значительно выраженной гиперкалиемии и гиперфосфатемии. Развиваются общие и местные инфекционные осложнения. Причина смерти – ОПН. При положительном течениии заболевания на 9 -12 -й день наступает полиурическая фаза ОПН. Функция почек постепенно восстанавливается.
 Периоды течения СДС • Поздний (восстановительный) период (с 18 -х до 30 -45 суток) – характеризуется преобладанием симптомов полиурической фазы ОПН и местных симптомов, обусловленных повреждением мышц и нервов травмированной части тела. Купируются общие и местные инфекционные осложнения. Формируется четко выраженная атрофия пораженных мышц, контрактуры, ограничения подвижности суставов. К концу восстановительного периода нормализуется диурез, и начинается период выздоровления.
Периоды течения СДС • Поздний (восстановительный) период (с 18 -х до 30 -45 суток) – характеризуется преобладанием симптомов полиурической фазы ОПН и местных симптомов, обусловленных повреждением мышц и нервов травмированной части тела. Купируются общие и местные инфекционные осложнения. Формируется четко выраженная атрофия пораженных мышц, контрактуры, ограничения подвижности суставов. К концу восстановительного периода нормализуется диурез, и начинается период выздоровления.
 Классификация СДС по степени тяжести • 1 степень незначительный индуративный отек мягких тканей. Кожа бледная, на границе поражения выбухает над здоровой. Признаков нарушения кровообращения нет. Консервативная терапия дает благоприятный эффект. • 2 степень умеренно выраженный отек мягких тканей и их напряжение. Кожа бледная, с участками незначительного цианоза. Через 24 -36 часов могут образоваться пузыри с прозрачножелтоватым содержимым, при удалении которых обнаруживается влажная нежно-розовая поверхность. Усиление отека в последующие дни свидетельствует о нарушении лимфооттока и венозного кровообращения. Недостаточно адекватное консервативное лечение может привести к прогрессированию нарушения микроциркуляции, микротромбозам, нарастанию отека и сдавления мышечной ткани.
Классификация СДС по степени тяжести • 1 степень незначительный индуративный отек мягких тканей. Кожа бледная, на границе поражения выбухает над здоровой. Признаков нарушения кровообращения нет. Консервативная терапия дает благоприятный эффект. • 2 степень умеренно выраженный отек мягких тканей и их напряжение. Кожа бледная, с участками незначительного цианоза. Через 24 -36 часов могут образоваться пузыри с прозрачножелтоватым содержимым, при удалении которых обнаруживается влажная нежно-розовая поверхность. Усиление отека в последующие дни свидетельствует о нарушении лимфооттока и венозного кровообращения. Недостаточно адекватное консервативное лечение может привести к прогрессированию нарушения микроциркуляции, микротромбозам, нарастанию отека и сдавления мышечной ткани.
 Классификация СДС по степени тяжести • 3 степень выраженный индуративный отек и напряжение мягких тканей. Кожные покровы цианотичны и «мраморного» вида. Т 0 С кожи снижена. Через 12 -24 часа появляются пузыри с геморрагическим содержимым. Под эпидермисом обнаруживается влажная поверхность темно-красного цвета. Индуративный отек, цианоз быстро нарастают, что свидетельствует о грубых нарушениях микроциркуляции, тромбозе вен. Консервативное лечение неэффективно, приводит к некротическому процессу. Широкие лампасные разрезы с рассечением фасциальных футляров востанавливают кровоток, устраняют сдавление тканей. Обильная раневая плазмаррея снижает степень интоксикации.
Классификация СДС по степени тяжести • 3 степень выраженный индуративный отек и напряжение мягких тканей. Кожные покровы цианотичны и «мраморного» вида. Т 0 С кожи снижена. Через 12 -24 часа появляются пузыри с геморрагическим содержимым. Под эпидермисом обнаруживается влажная поверхность темно-красного цвета. Индуративный отек, цианоз быстро нарастают, что свидетельствует о грубых нарушениях микроциркуляции, тромбозе вен. Консервативное лечение неэффективно, приводит к некротическому процессу. Широкие лампасные разрезы с рассечением фасциальных футляров востанавливают кровоток, устраняют сдавление тканей. Обильная раневая плазмаррея снижает степень интоксикации.
 Классификация СДС по степени тяжести • 4 степень индуративный отек умеренно выражен, ткани резко напряжены. Кожные покровы синюшно-багрового цвета, холодные. Отдельные эпидермальные пузыри с геморрагическим содержимым. Под эпидермисом сухая цианотично-черная поверхность. В последующие дни отек практически не нарастает, что свидетельствует о глубоких нарушениях микроциркуляции, недостаточности артериального кровотока, распространении тромбирования венозных сосудов. Консервативное лечение неэффективно. Широкая фасциотомия обеспечивает максимально возможное восстановление кровообращения, позволяет ограничить некротический процесс в более дистальных отделах, снижает интенсивность всасывания токсических продуктов. В случае необходимости ампутация производится в более дистальных сегментах конечности.
Классификация СДС по степени тяжести • 4 степень индуративный отек умеренно выражен, ткани резко напряжены. Кожные покровы синюшно-багрового цвета, холодные. Отдельные эпидермальные пузыри с геморрагическим содержимым. Под эпидермисом сухая цианотично-черная поверхность. В последующие дни отек практически не нарастает, что свидетельствует о глубоких нарушениях микроциркуляции, недостаточности артериального кровотока, распространении тромбирования венозных сосудов. Консервативное лечение неэффективно. Широкая фасциотомия обеспечивает максимально возможное восстановление кровообращения, позволяет ограничить некротический процесс в более дистальных отделах, снижает интенсивность всасывания токсических продуктов. В случае необходимости ампутация производится в более дистальных сегментах конечности.
 Принципы лечения СДС (Р. Н. Лебедева и соавт. , 1995) • поддержка кровообращения и дыхания (коррекция волемии, кардиотоники, катехоламины, компоненты крови, ИВЛ); • своевременная хирургическая, травматологическая помощь (фасциотомия, некрэктомия, остеосинтез, ампутация конечностей, пластика дефектов ткани); • коррекция КЩС, водно-электролитного баланса; • детоксикация (гемодиализ, гемофильтрация, ультрофильтрация, гемосорбция, гепатопротекторы); • анальгезия, анестезия, психотропная терапия; • гипербарическая оксигенация; • энтеральное и парентеральное питание.
Принципы лечения СДС (Р. Н. Лебедева и соавт. , 1995) • поддержка кровообращения и дыхания (коррекция волемии, кардиотоники, катехоламины, компоненты крови, ИВЛ); • своевременная хирургическая, травматологическая помощь (фасциотомия, некрэктомия, остеосинтез, ампутация конечностей, пластика дефектов ткани); • коррекция КЩС, водно-электролитного баланса; • детоксикация (гемодиализ, гемофильтрация, ультрофильтрация, гемосорбция, гепатопротекторы); • анальгезия, анестезия, психотропная терапия; • гипербарическая оксигенация; • энтеральное и парентеральное питание.
 Интенсивная терапия СДС • • • Первая помощь должна включать в себя: освобождении из-под завала иммобилизацию поврежденной конечности, бинтование поврежденной конечности, назначение обезболивающих и седативных средств, транспортировка больного в стационар, во время транспортировки производится охлаждение пораженной конечности всеми доступными средствами.
Интенсивная терапия СДС • • • Первая помощь должна включать в себя: освобождении из-под завала иммобилизацию поврежденной конечности, бинтование поврежденной конечности, назначение обезболивающих и седативных средств, транспортировка больного в стационар, во время транспортировки производится охлаждение пораженной конечности всеми доступными средствами.
 Интенсивная терапия СДС Идеальным вариантом для оказания неотложной помощи на месте поражения является присутствие не менее двух спасателей. При освобождении из-под завала один из них освобождает конечность от сдавления, начиная от центра и к периферии, с целью предупреждения возникновения турникетного шока (синдром включения), другой одновременно в том же направлении бинтует конечность эластичным бинтом, умеренно сдавливая мягкие ткани – это значительно уменьшит приток венозной крови и предупреждает нарастание отека конечности.
Интенсивная терапия СДС Идеальным вариантом для оказания неотложной помощи на месте поражения является присутствие не менее двух спасателей. При освобождении из-под завала один из них освобождает конечность от сдавления, начиная от центра и к периферии, с целью предупреждения возникновения турникетного шока (синдром включения), другой одновременно в том же направлении бинтует конечность эластичным бинтом, умеренно сдавливая мягкие ткани – это значительно уменьшит приток венозной крови и предупреждает нарастание отека конечности.
 Интенсивная терапия СДС Первая врачебная помощь заключается: • • в налаживании инфузионной терапии (независимо от уровня АД), в проверке и коррекции иммобилизации, продолжении обезболивания, проведении седативной терапии по показаниям.
Интенсивная терапия СДС Первая врачебная помощь заключается: • • в налаживании инфузионной терапии (независимо от уровня АД), в проверке и коррекции иммобилизации, продолжении обезболивания, проведении седативной терапии по показаниям.
 Интенсивная терапия СДС Специализированная помощь - основной принцип оказания специализированной медицинской помощи больным с СДС – лечение ОПН с помощью диализно-фильтрационных методов лечения. В сочетании с симптоматической терапией. Данный вид помощи должен оказываться в лечебных учреждениях, имеющих необходимую аппаратуру и подготовленный медперсонал.
Интенсивная терапия СДС Специализированная помощь - основной принцип оказания специализированной медицинской помощи больным с СДС – лечение ОПН с помощью диализно-фильтрационных методов лечения. В сочетании с симптоматической терапией. Данный вид помощи должен оказываться в лечебных учреждениях, имеющих необходимую аппаратуру и подготовленный медперсонал.
 Экстракорпоральные методы детоксикации В основе тяжелых заболеваний лежит несостоятельность трех основных защитных систем организма: экскреторной, монооксигеназной (печени) и иммунной. Искусственное воспроизведение функций этих систем обеспечивается экстрокорпоральной детоксикацией.
Экстракорпоральные методы детоксикации В основе тяжелых заболеваний лежит несостоятельность трех основных защитных систем организма: экскреторной, монооксигеназной (печени) и иммунной. Искусственное воспроизведение функций этих систем обеспечивается экстрокорпоральной детоксикацией.
 ВИДЫ ЭКСТРАКОРПОРАЛЬНОЙ ДЕТОКСИКАЦИИ МЕМБРАННАЯ: 1. Гемодиализ 2. Ультрафильтрация 3. Гемофильтрация 4. Гемодиафильтрация 5. Плазмофильтрация 6. Перитонеальный диализ ГРАВИТАЦИОННАЯ: 1. Плазмоферез: а) дискретный б) аппаратный 2. Лейкоцитоферез 3. Тромбоцитоферез 4. Эритроцитоферез
ВИДЫ ЭКСТРАКОРПОРАЛЬНОЙ ДЕТОКСИКАЦИИ МЕМБРАННАЯ: 1. Гемодиализ 2. Ультрафильтрация 3. Гемофильтрация 4. Гемодиафильтрация 5. Плазмофильтрация 6. Перитонеальный диализ ГРАВИТАЦИОННАЯ: 1. Плазмоферез: а) дискретный б) аппаратный 2. Лейкоцитоферез 3. Тромбоцитоферез 4. Эритроцитоферез
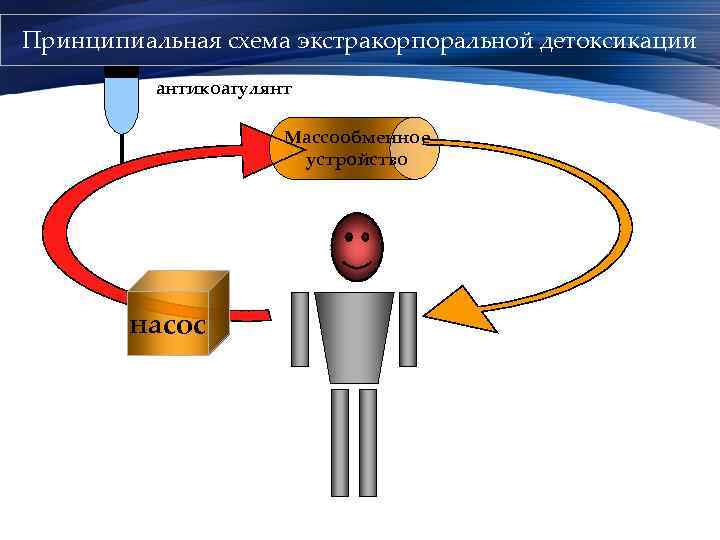 Принципиальная схема экстракорпоральной детоксикации антикоагулянт Массообменное устройство насос
Принципиальная схема экстракорпоральной детоксикации антикоагулянт Массообменное устройство насос
 Экстракорпоральные методы детоксикации • Гемосорбция - способ удаления из организма токсических среднемолекулярной перфузии крови заполненную сорбентом. веществ массы через при колонку углеродистым Сорбент контактируя непосредственно с кровью, забирает на себя токсичные вещества, а очищенная больному. кровь возвращается
Экстракорпоральные методы детоксикации • Гемосорбция - способ удаления из организма токсических среднемолекулярной перфузии крови заполненную сорбентом. веществ массы через при колонку углеродистым Сорбент контактируя непосредственно с кровью, забирает на себя токсичные вещества, а очищенная больному. кровь возвращается
 Экстракорпоральные методы детоксикации Плазмаферез Суть метода заключается в сепарации крови на форменные элементы и плазму. Форменные элементы крови в дальнейшем реинфузируют больному, а плазма, содержащая токсичные компоненты, удаляется. Плазмосорбция Отделенную после плазмофереза плазму подвергают обработке сорбентом. Токсичные вещества плазмы осождаются на колонке сорбента, а очищенная плазма возвращается в сосудистое русло больного.
Экстракорпоральные методы детоксикации Плазмаферез Суть метода заключается в сепарации крови на форменные элементы и плазму. Форменные элементы крови в дальнейшем реинфузируют больному, а плазма, содержащая токсичные компоненты, удаляется. Плазмосорбция Отделенную после плазмофереза плазму подвергают обработке сорбентом. Токсичные вещества плазмы осождаются на колонке сорбента, а очищенная плазма возвращается в сосудистое русло больного.
 Экстракорпоральные методы детоксикации Гемодиализ (искусственная почка). В основе метода лежит градиент концентрации низко - и среднемолекулярных соединений (мочевина, креатенин, электролиты), обмен которых через диализную мембрану осуществляется за счет броуновского движения молекул.
Экстракорпоральные методы детоксикации Гемодиализ (искусственная почка). В основе метода лежит градиент концентрации низко - и среднемолекулярных соединений (мочевина, креатенин, электролиты), обмен которых через диализную мембрану осуществляется за счет броуновского движения молекул.
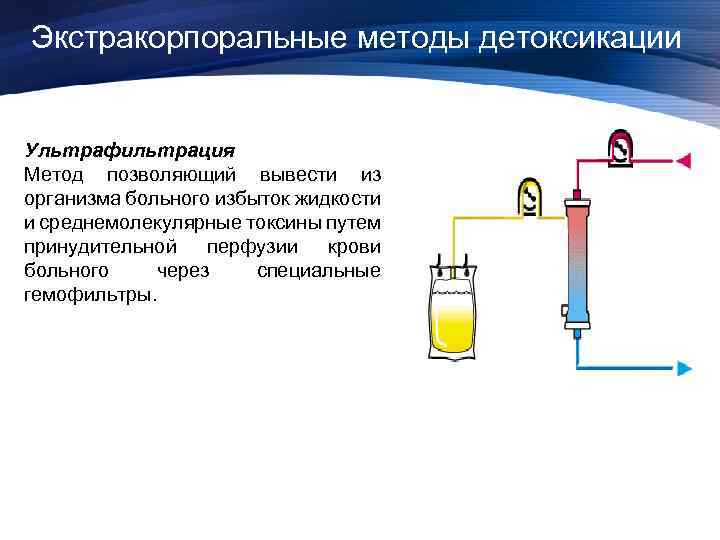 Экстракорпоральные методы детоксикации Ультрафильтрация Метод позволяющий вывести из организма больного избыток жидкости и среднемолекулярные токсины путем принудительной перфузии крови больного через специальные гемофильтры.
Экстракорпоральные методы детоксикации Ультрафильтрация Метод позволяющий вывести из организма больного избыток жидкости и среднемолекулярные токсины путем принудительной перфузии крови больного через специальные гемофильтры.
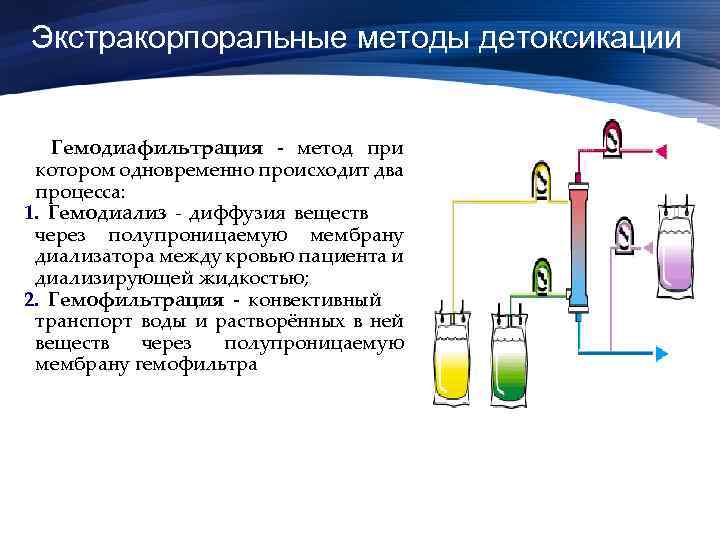 Экстракорпоральные методы детоксикации Гемодиафильтрация - метод при котором одновременно происходит два процесса: 1. Гемодиализ - диффузия веществ через полупроницаемую мембрану диализатора между кровью пациента и диализирующей жидкостью; 2. Гемофильтрация - конвективный транспорт воды и растворённых в ней веществ через полупроницаемую мембрану гемофильтра
Экстракорпоральные методы детоксикации Гемодиафильтрация - метод при котором одновременно происходит два процесса: 1. Гемодиализ - диффузия веществ через полупроницаемую мембрану диализатора между кровью пациента и диализирующей жидкостью; 2. Гемофильтрация - конвективный транспорт воды и растворённых в ней веществ через полупроницаемую мембрану гемофильтра
 Острая печеночная недостаточность • Острая печеночная недостаточность (ОПе. Н) – быстро нарастающее развитие тяжелого состояния, сопровождающегося резким нарушением всех функций печени, острым некрозом гепатоцитов.
Острая печеночная недостаточность • Острая печеночная недостаточность (ОПе. Н) – быстро нарастающее развитие тяжелого состояния, сопровождающегося резким нарушением всех функций печени, острым некрозом гепатоцитов.
 Острая печеночная недостаточность В зависимости от причин различают: • эндогенную • экзогенную • смешанную форму печеночно-клеточную недостаточность
Острая печеночная недостаточность В зависимости от причин различают: • эндогенную • экзогенную • смешанную форму печеночно-клеточную недостаточность
 Острая печеночная недостаточность В основе эндогенной формы ОПе. Н лежит массивный некроз печени, возникающий в результате прямого поражения ее паренхимы. Данное состояние может возникать под действием следующих факторов: • Гепатотоксическое и церебротоксическое действие метаболитов (триптофан, тирозин, метионин, масляная кислота). • Появления ложных медиаторов, замедляющих биогенные амины (норадреналин, допамин), что приводит к нарушению взаимодействия нейронов. • Освобождение и активация лизосомальных ферментов (особенно гидролаз). • Отек головного мозга при длительном течении комы. • Нарушение водно-солевого и КЩС, приводящее к задержке жидкости во внеклеточном пространстве и уменьшению ОЦК. • Возникновение коагулопатий (ДВС-синдром). • Присоединение нарушений функции почек (ОПН), легких (РДСВ).
Острая печеночная недостаточность В основе эндогенной формы ОПе. Н лежит массивный некроз печени, возникающий в результате прямого поражения ее паренхимы. Данное состояние может возникать под действием следующих факторов: • Гепатотоксическое и церебротоксическое действие метаболитов (триптофан, тирозин, метионин, масляная кислота). • Появления ложных медиаторов, замедляющих биогенные амины (норадреналин, допамин), что приводит к нарушению взаимодействия нейронов. • Освобождение и активация лизосомальных ферментов (особенно гидролаз). • Отек головного мозга при длительном течении комы. • Нарушение водно-солевого и КЩС, приводящее к задержке жидкости во внеклеточном пространстве и уменьшению ОЦК. • Возникновение коагулопатий (ДВС-синдром). • Присоединение нарушений функции почек (ОПН), легких (РДСВ).
 Острая печеночная недостаточность • Экзогенная (портокавальная) форма ОПе. Н развивается у больных циррозом печени. В нормальных условиях 80 % эндогенного аммиака метаболизируется печенью. При циррозе данный процесс нарушается, в результате чего происходит поражение ЦНС. • Смешанная форма ОПе. Н обычно протекает с преобладанием эндогенных факторов.
Острая печеночная недостаточность • Экзогенная (портокавальная) форма ОПе. Н развивается у больных циррозом печени. В нормальных условиях 80 % эндогенного аммиака метаболизируется печенью. При циррозе данный процесс нарушается, в результате чего происходит поражение ЦНС. • Смешанная форма ОПе. Н обычно протекает с преобладанием эндогенных факторов.
 Клиническая картина ОПе. Н • • • Характеризуется признаками: нарастающей энцефалопатии, прогрессирующей слабостью, вялостью, апатией, сменяющейся раздражительностью, упорной головной болью, сонливостью, тошнотой, потерей аппетита, горечью во рту нарушается ориентация во времени и месте, появляется бред, периоды психомоторного возбуждения, иногда эпилептиформные припадки. отмечается повышение сухожильных рефлексов на конечностях, клонус стоп. одним из наиболее типичных признаков является тремор мышц конечностей и лица (печеночный флап) - предвестник коматозного состояния.
Клиническая картина ОПе. Н • • • Характеризуется признаками: нарастающей энцефалопатии, прогрессирующей слабостью, вялостью, апатией, сменяющейся раздражительностью, упорной головной болью, сонливостью, тошнотой, потерей аппетита, горечью во рту нарушается ориентация во времени и месте, появляется бред, периоды психомоторного возбуждения, иногда эпилептиформные припадки. отмечается повышение сухожильных рефлексов на конечностях, клонус стоп. одним из наиболее типичных признаков является тремор мышц конечностей и лица (печеночный флап) - предвестник коматозного состояния.
 Клиническая картина ОПе. Н (продолжение) • в прекоматозном состоянии обнаруживается характерный признак повреждения печени «печеночный запах» изо рта, от пота и мочи (присутствие метилмеркаптана). • при нарастании явлений печеночно-клеточной недостаточности усиливается желтуха, не сопровождающаяся кожным зудом, • появляются отеки, асцит, • лихорадка, • петихиальные высыпания и кровоизлияния на коже и слизистых оболочках, • носовые кровотечения, кровотечения из варикозно расширенных вен пищевода.
Клиническая картина ОПе. Н (продолжение) • в прекоматозном состоянии обнаруживается характерный признак повреждения печени «печеночный запах» изо рта, от пота и мочи (присутствие метилмеркаптана). • при нарастании явлений печеночно-клеточной недостаточности усиливается желтуха, не сопровождающаяся кожным зудом, • появляются отеки, асцит, • лихорадка, • петихиальные высыпания и кровоизлияния на коже и слизистых оболочках, • носовые кровотечения, кровотечения из варикозно расширенных вен пищевода.
 Клиническая картина ОПе. Н (продолжение) Стадии энцефалопатии, обусловленной печеночной недостаточностью: • 1 стадия – изменчивое настроение, раздражительность, нарушение сна, частичная дезориентация, нарушение ментальных функций, астериксис – тремор, так называемое печеночное «порхание» . • II стадия – сомноленция, неправильное поведение, выраженный астериксис. • III стадия – ступор, выраженная спутанность сознания, кома с сохранением реакции на болевые раздражители. • IY стадия – кома с отсутствием реакции на болевые раздражители.
Клиническая картина ОПе. Н (продолжение) Стадии энцефалопатии, обусловленной печеночной недостаточностью: • 1 стадия – изменчивое настроение, раздражительность, нарушение сна, частичная дезориентация, нарушение ментальных функций, астериксис – тремор, так называемое печеночное «порхание» . • II стадия – сомноленция, неправильное поведение, выраженный астериксис. • III стадия – ступор, выраженная спутанность сознания, кома с сохранением реакции на болевые раздражители. • IY стадия – кома с отсутствием реакции на болевые раздражители.
 Диагностика ОПе. Н: Лабораторные методы обследования: • • • клинический анализ крови, общий анализ мочи глюкоза крови, билирубин, Ас. Т, Ал. Т, ГГТ, ЩФ мочевина, креатенин, коагулограмма КЩС, электролиты плазмы, осмолярность, общий белок и фракции
Диагностика ОПе. Н: Лабораторные методы обследования: • • • клинический анализ крови, общий анализ мочи глюкоза крови, билирубин, Ас. Т, Ал. Т, ГГТ, ЩФ мочевина, креатенин, коагулограмма КЩС, электролиты плазмы, осмолярность, общий белок и фракции
 Диагностика ОПе. Н: Инструментальные методы обследования: • • УЗИ печени, Оценка кровотока в воротной вене доплеровским методом, Биопсия печени, Компьютерная томография мозга и ЭЭГ при II стадии энцефалопатии
Диагностика ОПе. Н: Инструментальные методы обследования: • • УЗИ печени, Оценка кровотока в воротной вене доплеровским методом, Биопсия печени, Компьютерная томография мозга и ЭЭГ при II стадии энцефалопатии
 Диагностика ОПе. Н: Оценивая патологию печени следует: • Оценить тип гипербилирубинемии (конъюгированная, неконъюгированная); • Оценить тип повреждения печени (повреждение гепатоцита, холестаз, снижение синтетической функции печени). • Знать признаки повреждения гепатоцитов, • Наличие холестаза, • И уметь оценить синтетическую функцию печени.
Диагностика ОПе. Н: Оценивая патологию печени следует: • Оценить тип гипербилирубинемии (конъюгированная, неконъюгированная); • Оценить тип повреждения печени (повреждение гепатоцита, холестаз, снижение синтетической функции печени). • Знать признаки повреждения гепатоцитов, • Наличие холестаза, • И уметь оценить синтетическую функцию печени.
 Диагностика ОПе. Н С точки зрения патофизиологии все желтухи можно объединить в две группы в зависимости от типа гипербилирубинемии: • I. Повышение содержания неконъюгированного (несвязанного, непрямого) билирубина: • повышенная выработка билирубина – гемолиз, неэффективный гемопоэз; • нарушенный захват билирубина – синдром Жильбера, застойная сердечная недостаточность, порто-ковальные анастамозы, желтуха новорожденного; • нарушенная конъюгация билирубина – синдром Жильбера, синдром Криглера-Найяра, желтуха новорожденного.
Диагностика ОПе. Н С точки зрения патофизиологии все желтухи можно объединить в две группы в зависимости от типа гипербилирубинемии: • I. Повышение содержания неконъюгированного (несвязанного, непрямого) билирубина: • повышенная выработка билирубина – гемолиз, неэффективный гемопоэз; • нарушенный захват билирубина – синдром Жильбера, застойная сердечная недостаточность, порто-ковальные анастамозы, желтуха новорожденного; • нарушенная конъюгация билирубина – синдром Жильбера, синдром Криглера-Найяра, желтуха новорожденного.
 Диагностика ОПе. Н II. Повышение содержания конъюгированного (связанного, прямого) билирубина: • • нарушение канальцевой экскреции – повреждение гепатоцитов в результате вирусного, алкогольного гепатита или цирроза, внутрипеченочный холестаз беременных, нарушение транспорта конъюгированного билирубина (синдромы Дабина-Джонсона, Ротора); повреждение внутрипеченочных желчных протоков – первичный билиарный цирроз, первичный склерозирующий холангит, опухоли; повреждение внепеченочных желчных протоков – холедохолитиаз; первичный склерозирующий холангит, стриктуры и опухоли желчных протоков; холестаз – нарушение образования желчи в гепатоците (внутрипеченочный холестаз) или нарушение оттока желчи (внепеченочный холестаз). Внутрипеченочный холестаз может быть обусловлен острым (гепатиты, медикаменты) или хроническим повреждением гепатоцитов (циррозы, склерозирующий холангит, медикаменты, инфекция). Внепеченочный холестаз может быть обусловлен холедохолитиазом, стриктурами желчных протоков, склерозирующим холпнгитом, карциномой поджелудочной железы, ранкреатитом или атрезией желчных протоков.
Диагностика ОПе. Н II. Повышение содержания конъюгированного (связанного, прямого) билирубина: • • нарушение канальцевой экскреции – повреждение гепатоцитов в результате вирусного, алкогольного гепатита или цирроза, внутрипеченочный холестаз беременных, нарушение транспорта конъюгированного билирубина (синдромы Дабина-Джонсона, Ротора); повреждение внутрипеченочных желчных протоков – первичный билиарный цирроз, первичный склерозирующий холангит, опухоли; повреждение внепеченочных желчных протоков – холедохолитиаз; первичный склерозирующий холангит, стриктуры и опухоли желчных протоков; холестаз – нарушение образования желчи в гепатоците (внутрипеченочный холестаз) или нарушение оттока желчи (внепеченочный холестаз). Внутрипеченочный холестаз может быть обусловлен острым (гепатиты, медикаменты) или хроническим повреждением гепатоцитов (циррозы, склерозирующий холангит, медикаменты, инфекция). Внепеченочный холестаз может быть обусловлен холедохолитиазом, стриктурами желчных протоков, склерозирующим холпнгитом, карциномой поджелудочной железы, ранкреатитом или атрезией желчных протоков.
 Диагностика ОПе. Н Маркеры повреждения гепатоцитов: • • повышение Ас. АТ (аспаратаминотрансфераза), Ал. АТ (аланинаминотрансфераза), ГГТП (гамма-глутамилтранспептидаза, ЩФ (щелочная фофатаза), Маркеры холестаза: • • повышение ЩФ, ГГТП, ЛАП (сывороточной лейцинаминопептидазы) Снижение синтетической функции печени: • • • снижение альбумина, фибриногена, протромбина, факторов Y, YII, IX, большинства глобулинов (исключая гамма-глобулин), удлинение протромбинового времени.
Диагностика ОПе. Н Маркеры повреждения гепатоцитов: • • повышение Ас. АТ (аспаратаминотрансфераза), Ал. АТ (аланинаминотрансфераза), ГГТП (гамма-глутамилтранспептидаза, ЩФ (щелочная фофатаза), Маркеры холестаза: • • повышение ЩФ, ГГТП, ЛАП (сывороточной лейцинаминопептидазы) Снижение синтетической функции печени: • • • снижение альбумина, фибриногена, протромбина, факторов Y, YII, IX, большинства глобулинов (исключая гамма-глобулин), удлинение протромбинового времени.
 Лечение ОПе. Н: Лечение ОПе. Н должно быть комплексной и направлена на: • Устранение этиологического фактора; • Восстановления функции печеночных клеток; • Снижения активности кишечной флоры.
Лечение ОПе. Н: Лечение ОПе. Н должно быть комплексной и направлена на: • Устранение этиологического фактора; • Восстановления функции печеночных клеток; • Снижения активности кишечной флоры.
 Интенсивная терапия ОПе. Н • Пациент должен находиться на кровати с поднятым на 20° головным концом. • Контроль уровеня сознания, Ps, АД, глюкозы крови каждые 1 -4 ч, и температуры тела каждые 8 ч. • Обеспечение «правила трех катетров» : - зонд в желудок, - катетризация мочевого пузыря, - катетеризация центральной вены. • Мониторинг Sp. O 2, обеспечьте подачу кислорода через маску для поддержания Sp. O 2 > 90 %. • При снижении Sp. O 2 < 90%, прогрессировании энцефалопатии до 3 - 4 -й степени необходима интубация трахеи и перевод больного на ИВЛ.
Интенсивная терапия ОПе. Н • Пациент должен находиться на кровати с поднятым на 20° головным концом. • Контроль уровеня сознания, Ps, АД, глюкозы крови каждые 1 -4 ч, и температуры тела каждые 8 ч. • Обеспечение «правила трех катетров» : - зонд в желудок, - катетризация мочевого пузыря, - катетеризация центральной вены. • Мониторинг Sp. O 2, обеспечьте подачу кислорода через маску для поддержания Sp. O 2 > 90 %. • При снижении Sp. O 2 < 90%, прогрессировании энцефалопатии до 3 - 4 -й степени необходима интубация трахеи и перевод больного на ИВЛ.
 Интенсивная терапия ОПе. Н (продолжение) • Угнетение процессов гниения в кишечнике и нейтрализации аммиака: - высокие сифонные клизмы не менее 2 раз в сутки; - применение лактулозы. (Дюфалак, Нормазе) снижает образование и всасывание аммиака, способствует подавлению аммоний продуцирующей флоры кишечника. Лактулоза вводится по 30 мл каждые 3 ч до появления диареи, затем уменьшите дозу до 30 мл каждые 12 ч. - для использования в клизме разводят 300 мл сиропа препарата в 700 мл воды и заполняют все отделы толстого кишечника. - проведение деконтаминация кишечника (неомицин, олеандомицин по 2 гр per os). • Уменьшение содержания аммоний-содержащих соединений в крови: - усиливающие метаболизм в печени (гепа-мерц, орницетил); - связывающие ионы аммония в крови (глутаминовая кислота в/в 1% раствор 50 мл);
Интенсивная терапия ОПе. Н (продолжение) • Угнетение процессов гниения в кишечнике и нейтрализации аммиака: - высокие сифонные клизмы не менее 2 раз в сутки; - применение лактулозы. (Дюфалак, Нормазе) снижает образование и всасывание аммиака, способствует подавлению аммоний продуцирующей флоры кишечника. Лактулоза вводится по 30 мл каждые 3 ч до появления диареи, затем уменьшите дозу до 30 мл каждые 12 ч. - для использования в клизме разводят 300 мл сиропа препарата в 700 мл воды и заполняют все отделы толстого кишечника. - проведение деконтаминация кишечника (неомицин, олеандомицин по 2 гр per os). • Уменьшение содержания аммоний-содержащих соединений в крови: - усиливающие метаболизм в печени (гепа-мерц, орницетил); - связывающие ионы аммония в крови (глутаминовая кислота в/в 1% раствор 50 мл);
 Интенсивная терапия ОПе. Н (продолжение) • Подавление синтеза ложных нейротрансмиттеров - инфузия растворов аминокислот с высоким содержанием неразветвленных аминокислот (аминостерил-Гепа, гепастерил). • Подавление активности ГАМК-ергических рецепторов головного мозга (флумазенил). • Коррекция геморрагического синдрома: СЗП, криопреципитат, этамзилат, викасол, кальция глюконат. Если содержание тромбоцитов < 50 х 109/л, переливание Тромбоцитарной массы. • Коррекция электролитных нарушений: инфузия К - содержащих растворов, антагонисты альдостерона (альдактон). • Коррекция гипогликемии. С целью повышения уровня гликогена в гепатоцитах в/в введение 10 -40% раствора глюкозы с инсулином (1 ЕД на 4 гр глюкозы), в дозе 4 -6 гр/кг/сут.
Интенсивная терапия ОПе. Н (продолжение) • Подавление синтеза ложных нейротрансмиттеров - инфузия растворов аминокислот с высоким содержанием неразветвленных аминокислот (аминостерил-Гепа, гепастерил). • Подавление активности ГАМК-ергических рецепторов головного мозга (флумазенил). • Коррекция геморрагического синдрома: СЗП, криопреципитат, этамзилат, викасол, кальция глюконат. Если содержание тромбоцитов < 50 х 109/л, переливание Тромбоцитарной массы. • Коррекция электролитных нарушений: инфузия К - содержащих растворов, антагонисты альдостерона (альдактон). • Коррекция гипогликемии. С целью повышения уровня гликогена в гепатоцитах в/в введение 10 -40% раствора глюкозы с инсулином (1 ЕД на 4 гр глюкозы), в дозе 4 -6 гр/кг/сут.
 Интенсивная терапия ОПе. Н (продолжение) • Ликвидации отека гепатоцитов: - лазикс 1 -2 мг/кг стартовая разовая доза, при неэффективности увеличить; - эуфиллин 2, 4% -0, 6 мг/кг/час. • Профилактика кровотечений ЖКТ (блокаторы протонной помпы) • Лечение инфекций. В/в ципрофлоксацин - 200 -400 мг 2 раза в день. • Экстракорпоральная детоксикация: - плазмоферез, - плазмосорбция, - гемодиализ
Интенсивная терапия ОПе. Н (продолжение) • Ликвидации отека гепатоцитов: - лазикс 1 -2 мг/кг стартовая разовая доза, при неэффективности увеличить; - эуфиллин 2, 4% -0, 6 мг/кг/час. • Профилактика кровотечений ЖКТ (блокаторы протонной помпы) • Лечение инфекций. В/в ципрофлоксацин - 200 -400 мг 2 раза в день. • Экстракорпоральная детоксикация: - плазмоферез, - плазмосорбция, - гемодиализ
 Спасибо за внимание
Спасибо за внимание


