ГОСУДАРСТВЕННОЕ БЮДЖЕТНОЕ ОБРАЗОВАТЕЛЬНОЕ УЧРЕЖДЕНИЕ ВЫСШЕГО ПРОФЕССИОНАЛЬНОГО ОБРАЗОВАНИЯ КАЗАНСКИЙ


ГОСУДАРСТВЕННОЕ БЮДЖЕТНОЕ ОБРАЗОВАТЕЛЬНОЕ УЧРЕЖДЕНИЕ ВЫСШЕГО ПРОФЕССИОНАЛЬНОГО ОБРАЗОВАНИЯ КАЗАНСКИЙ ГОСУДАРСТВЕННЫЙ МЕДИЦИНСКИЙ УНИВЕРСИТЕТ МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ И СОЦИАЛЬНОГО РАЗВИТИЯ РОССИЙСКОЙ ФЕДЕРАЦИИ Доброкачественные опухоли яичника Выполнила: Мударисова Р.Р.

ЭПИДЕМИОЛОГИЯ Считают, что: одна из 70 новорождённых девочек в течение жизни заболеет опухолью яичника, а одна из 100 — умрёт от рака яичников. Опухоли и опухолевидные образования яичников составляют до 14% опухолей женских половых органов, ДОЯ — до 80% всех опухолей яичников. Почти каждая женщина в течение жизни сталкивается с тем или иным заболеванием, сопровождающимся увеличением яичника. Доброкачественные опухоли составляют 85% всех новообразований, а шанс, что у пациентки до 45 лет опухоль окажется злокачественной, составляет 1 из 15. Так, из числа больных с впервые зарегистрированным онкологическим заболеванием среди больных раком яичников умерло 31,1%. При этом позднее обнаружение среди взятых на учёт при раке молочной железы составило 37,8%, эндометрия — 20%, шейки матки — 39%, яичников — 65%!

Доброкачественные опухоли яичников (ДОЯ) Одна из самых актуальных проблем современной гинекологии, так как они возникают в любом возрасте, снижают репродуктивный потенциал женщины, являются показанием для оперативного лечения. Риск малигнизации остаётся высоким, результаты лечения злокачественных опухолей яичников неудовлетворительны, так как чаще больная обращается к врачу уже с запущенной стадией.

ГИСТОЛОГИЧЕСКАЯ КЛАССИФИКАЦИЯ ОПУХОЛЕЙ ЯИЧНИКОВ ВОЗ (2003) ПОВЕРХНОСТНЫЕ ЭПИТЕЛИАЛЬНОСТРОМАЛЬНЫЕ ОПУХОЛИ Серозные опухоли Муцинозные опухоли Эндометриоидные опухоли, включающие варианты с плоскоклеточной дифференцировкой Светлоклеточные опухоли Переходноклеточные опухоли Смешанные эпителиальные опухоли Недифференцируемые и неклассифицируемые опухоли Недифференцируемая карцинома. Аденокарцинома, другой специфичности. ОПУХОЛИ ПОЛОВОГО ТЯЖА И СТРОМАЛЬНЫЕ ГЕРМИНОГЕННЫЕ ОПУХОЛИ ГЕРМИНОГЕННЫЕ ОПУХОЛИ ПОЛОВОГО ТЯЖА ОПУХОЛИ СЕТИ ЯИЧНИКА НЕТИПИЧНЫЕ ОПУХОЛИ ОПУХОЛЕВИДНЫЕ ПРОЦЕССЫ ЛИМФОИДНЫЕ И ГЕМОПОЭТИЧЕСКИЕ ОПУХОЛИ ВТОРИЧНЫЕ ОПУХОЛИ
ЭТИОЛОГИЯ Этиология опухолей яичников неизвестна. Большую роль придают гормональным нарушениям и воспалению. Существует концепция повышенной овуляторной нагрузки на яичник.
Факторы риска опухолей яичника: раннее менархе; поздняя менопауза; нарушения репродуктивной функции; высококалорийная диета с большим содержанием насыщенных жирных кислот; генетическая предрасположенность; бесплодие; курение.
ПАТОГЕНЕЗ Патогенез опухолей яичников изучен недостаточно. Полагают, что: эпителиальные опухоли яичников развиваются из покровного эпителия в результате формирования инклюзионных кист, возможно, на фоне гипергонадотропинемии. Известно, что употребление с пищей растительной клетчатки приводит к выделению в просвет тонкого кишечника и повторному всасыванию в кровоток соединений со слабой эстрогенной активностью, увеличивающих синтез ГСПГ печенью. Этот механизм увеличивает содержание свободных стероидов в сыворотке крови. В патогенезе опухолей яичника доказана роль нарушений барьерных функций тонкой кишки и связанной с этим эндотоксинемии. Опухоли полового тяжа и стромальноклеточные опухоли развиваются из эмбриональных закладок на фоне гипергонадотропинемии и нереализованной репродуктивной функции.
КЛИНИЧЕСКАЯ КАРТИНА Специфических клинических проявлений неосложнённые ДОЯ не имеют. Жалобы на: Тупые, ноющие боли различной выраженности внизу живота, в поясничной и паховых областях. Ощущение тяжести внизу живота. Увеличение живота или появление "затвердения" в нем. Нарушение менструального цикла. Дизурические явления. Диспептические явления. Нарушения репродуктивной системы.
5 пальпатроных признаков: одностороннее или двустороннее; подвижность; болезненность; консистенция; размеры.

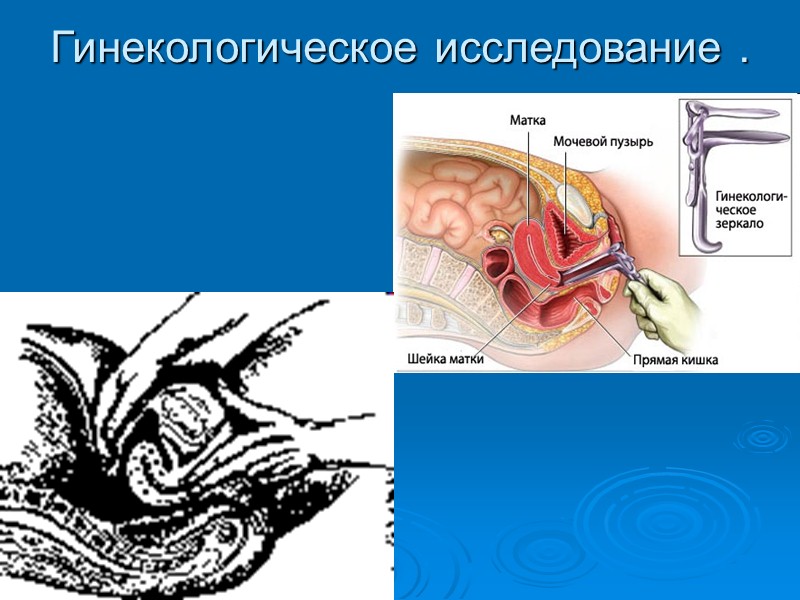
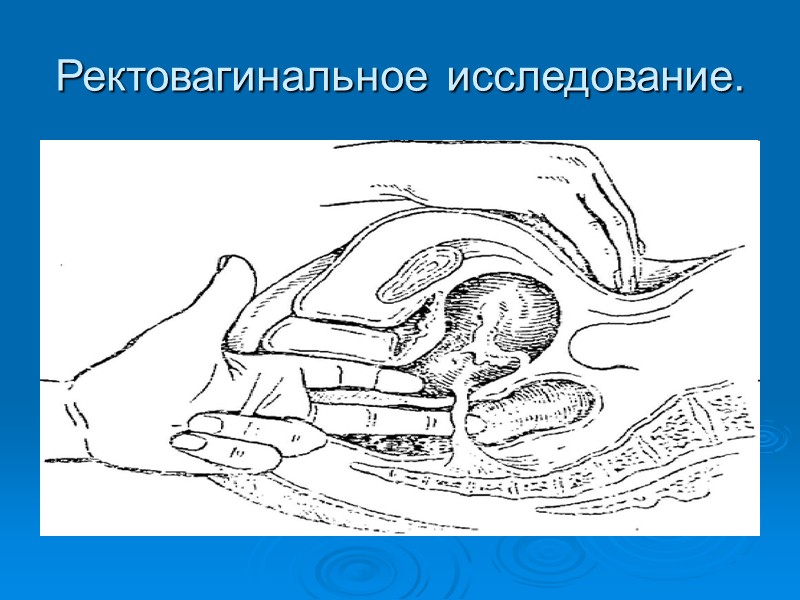
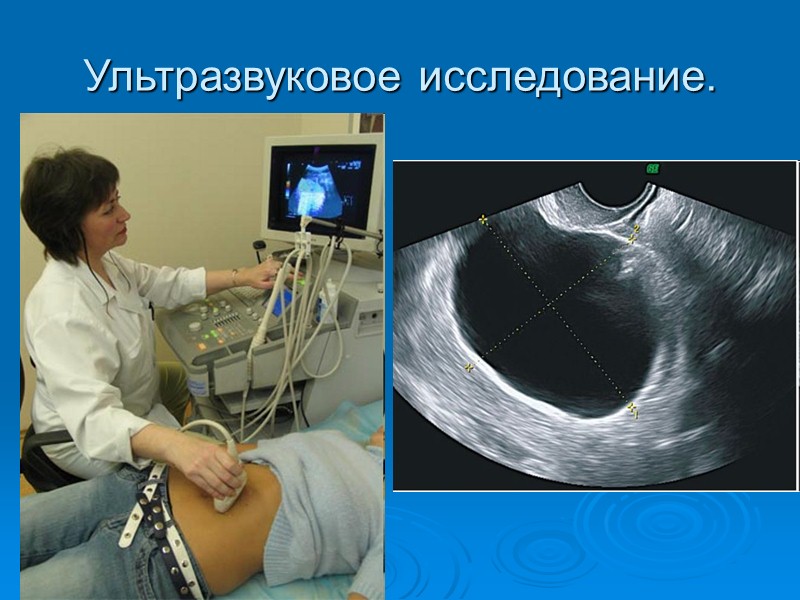
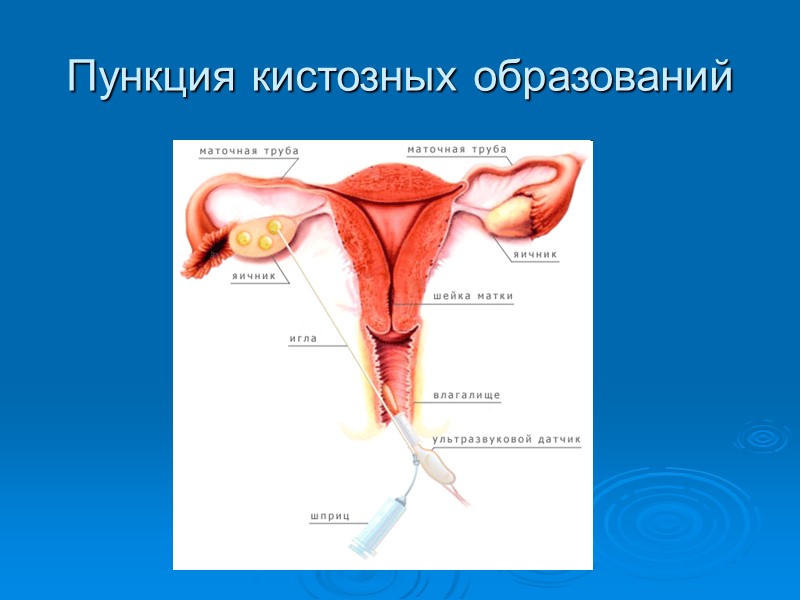
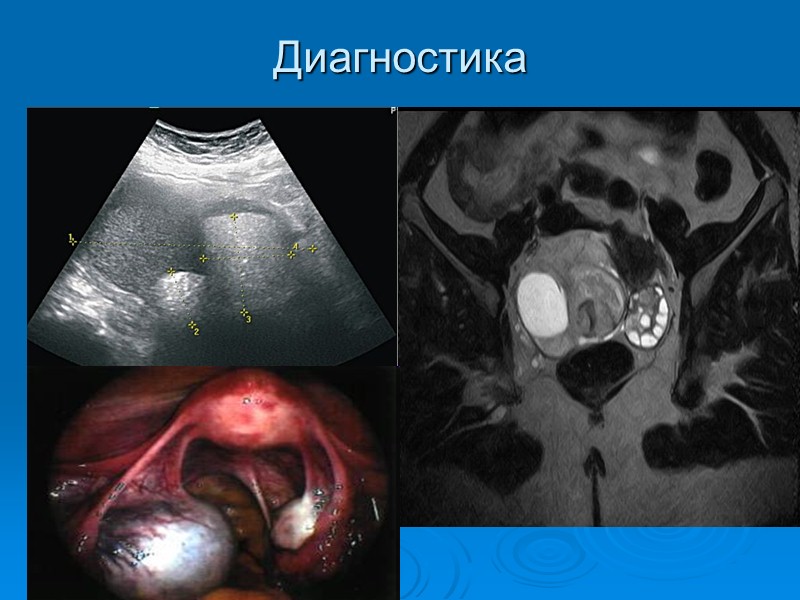
ДИАГНОСТИКА Порядок диагностики 1. Анамнез. 2. Гинекологическое исследование . 3. Ректовагинальное исследование . 4. Ультразвуковое исследование: с наполненным мочевым пузырем; трансвагинальная эхография. 5. Пункция кистозных образований с последующим цитоло-гическим исследованием полученной жидкости. 6. Цветовая допплерография (дифференциальная диагности¬ка доброкачественных и злокачественных опухолей). 7. Определение опухолеассоциированных маркеров, в част-ности, СА-125; СА-19,9; СА-72,4. 8. Компьютерная и/или магнитно-резонансная томография. 9. Рентгенография желудочно-кишечного тракта (для исклю-чения метастатической опухоли, рака Крукенберга). 10. Ирригоскопия, ректороманоскопия, колоноскопия. 11. Цитоскопия и экскреторная урография. 12. Лимфо- и ангиография (в исключительных случаях).

Анамнез
Гинекологическое исследование .
Ректовагинальное исследование.
Ультразвуковое исследование.
Пункция кистозных образований

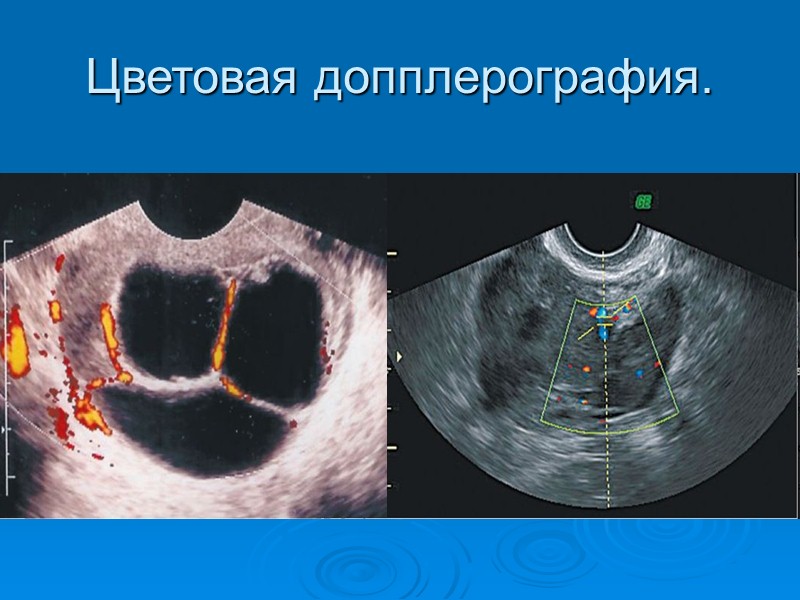
Цветовая допплерография.

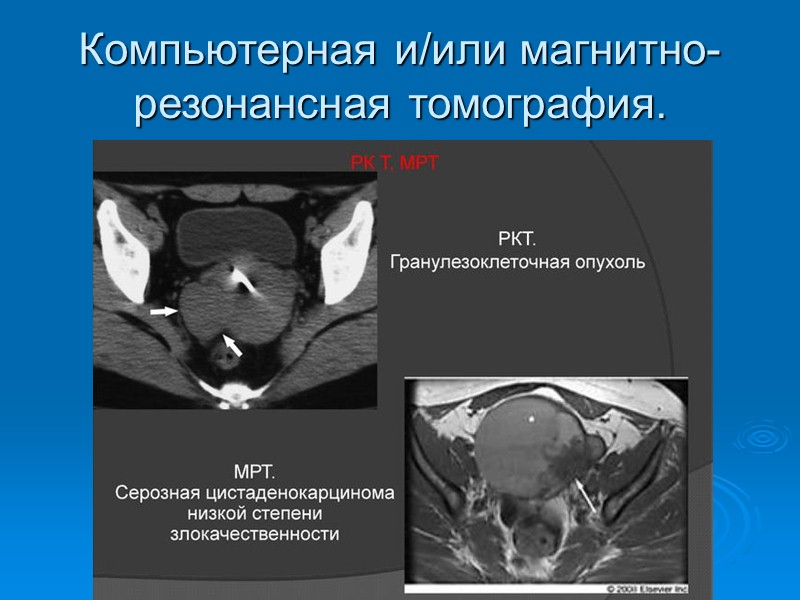
Компьютерная и/или магнитно-резонансная томография.

ЛЕЧЕНИЕ Хирургическое лечение Показания: ДОЯ и кисты яичников, сохраняющиеся в течение 4–6 месяцев, или размером более 6 см в диаметре Ретенционные кисты,сохраняющиеся в течение 1–3 менструальных циклов, а также если размеры ретенционного образования превышают 6 см в диаметре.
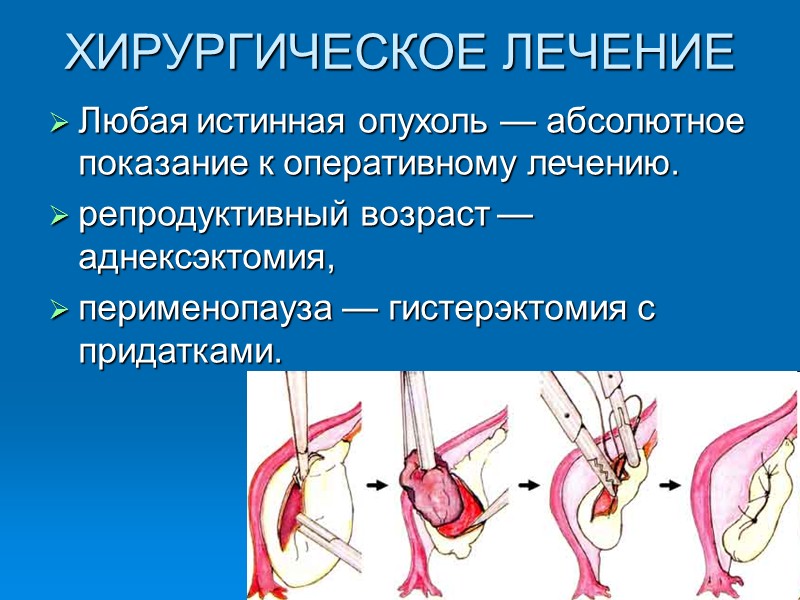
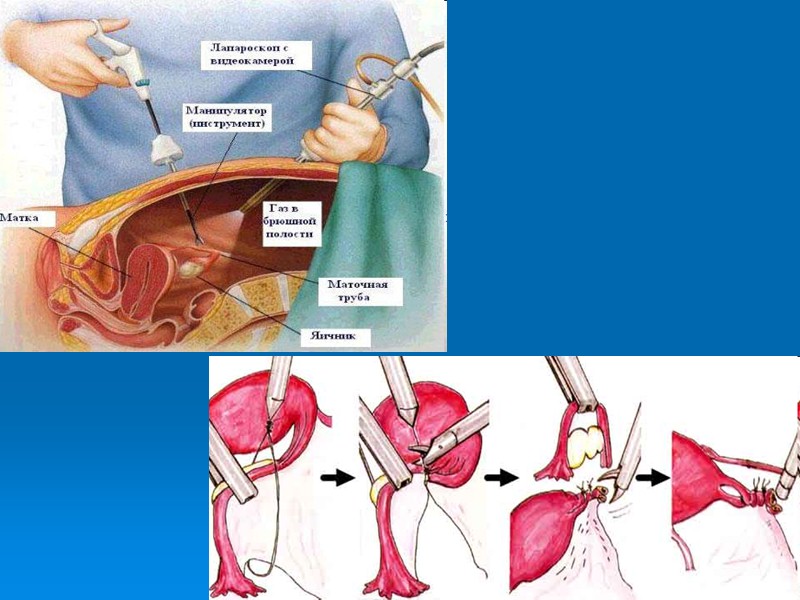
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ Любая истинная опухоль — абсолютное показание к оперативному лечению. репродуктивный возраст — аднексэктомия, перименопауза — гистерэктомия с придатками.

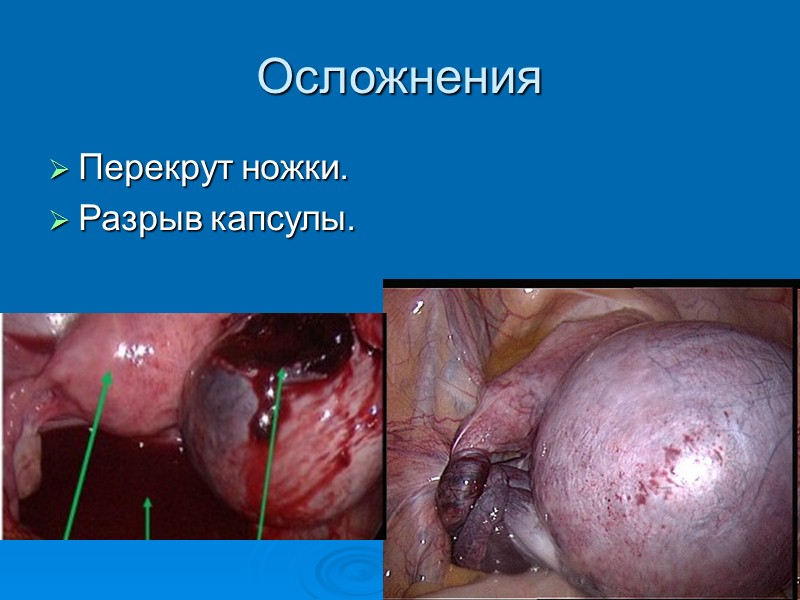
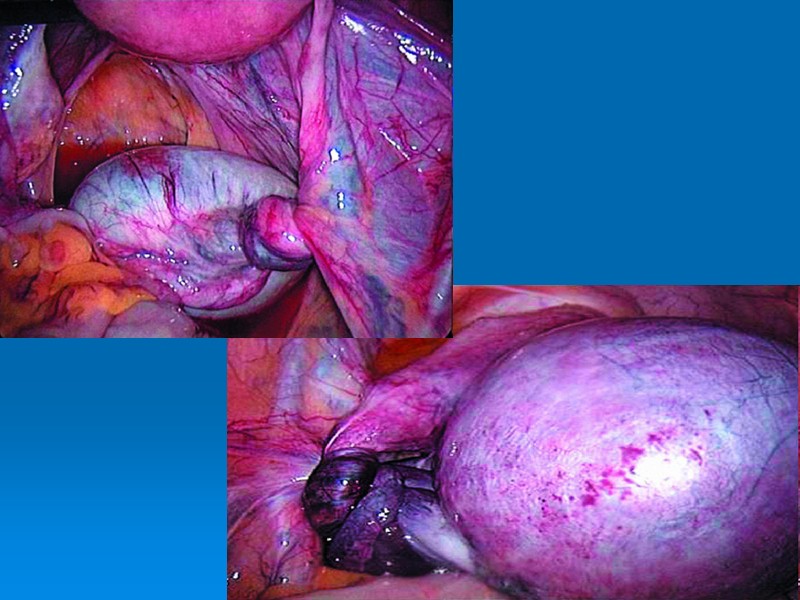
Осложнения Перекрут ножки. Разрыв капсулы.

Муцинозные опухоли Классификация Злокачественные: Аденокарцинома. Аденокарцинофиброма (злокачественная аденофиброма). Пограничные опухоли: Интестинальный тип. Эндоцервикальный тип. Доброкачественные: Цистаденома. Аденофиброма и цистаденофиброма. Муцинозная кистозная опухоль с пристеночными узлами. Муцинозная кистозная опухоль с псевдомиксомой брюшины.
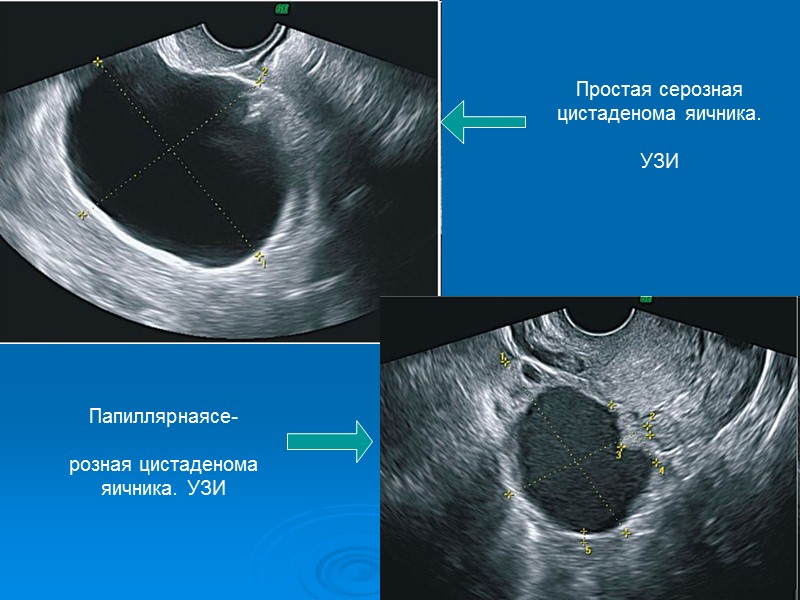
Муцинозная цистаденома. Опухоль выявляется во все периоды жизни, чаще - в постменопаузальном. Она покрыта низким кубическим эпителием. Подлежащая строма в стенке муцинозных цистаденом образована фиброзной тканью различной клеточной плотности, внутренняя поверхность выстлана высоким призматическим эпителием со светлой цитоплазмой, что в целом очень сходно с эпителием цервикальных желез. Муцинозные цистаденомы почти всегда многокамерные. Камеры заполнены слизистым содержимым, представляющим собой муцин. Истинным муцинозным цистаденомам не свойственны папиллярные структуры. Размеры муцинозной цистаденомы обычно диаметром 30-50 см. Наружная и внутренняя поверхности стенок гладкие. Стенки большой опухоли истончены. Содержимое камер слизистое или желеобразное, желтоватого, реже - бурого цвета, геморрагическое.
Серозная цистаденома. Серозная цистаденома покрыта низким кубическим эпителием, под которым располагается соединительнотканная строма. Внутренняя поверхность выстлана реснитчатым эпителием, напоминающим трубный, способным к пролиферации. Микроскопически определяется хорошо дифференцированный эпителий. Эпителий на отдельных участках может терять реснички, а местами даже отсутствовать, иногда он подвергается атрофии и слущиванию. Макроскопически поверхность опухоли гладкая, опухоль располагается сбоку от матки или в заднем своде. Чаще опухоль односторонняя, однокамерная, овоидной формы, тугоэластической консистенции. Цистаденома не достигает больших размеров, подвижная, безболезненная. Обычно содержимое опухоли представлено прозрачной серозной жидкостью соломенного цвета.

Морфология.

Клиника Жалобы на: Тупые, ноющие боли различной выраженности внизу живота, в поясничной и паховых областях. Ощущение тяжести внизу живота. Нарушение менструального цикла Дизурические явления. Диспептические явления. Нарушения репродуктивной системы.
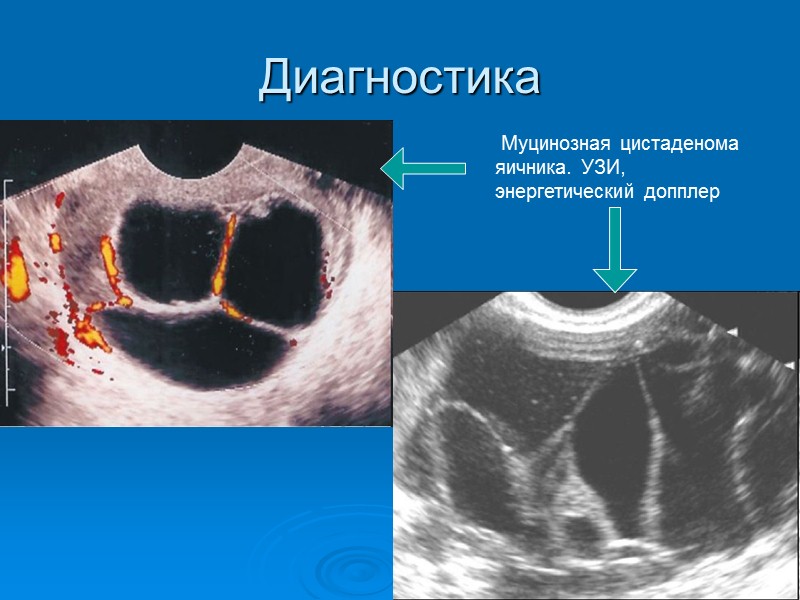
Диагностика Муцинозная цистаденома яичника. УЗИ, энергетический допплер
Простая серозная цистаденома яичника. УЗИ Папиллярнаясе- розная цистаденома яичника. УЗИ
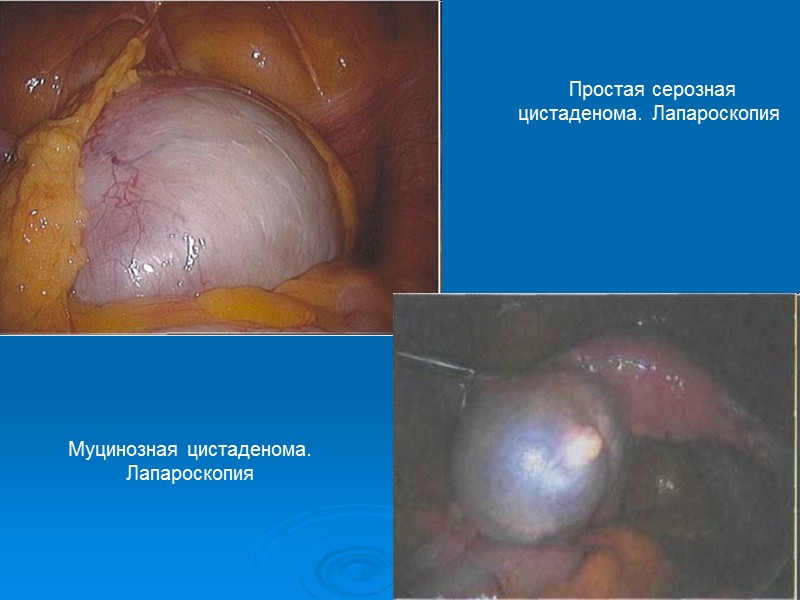
Простая серозная цистаденома. Лапароскопия Муцинозная цистаденома. Лапароскопия

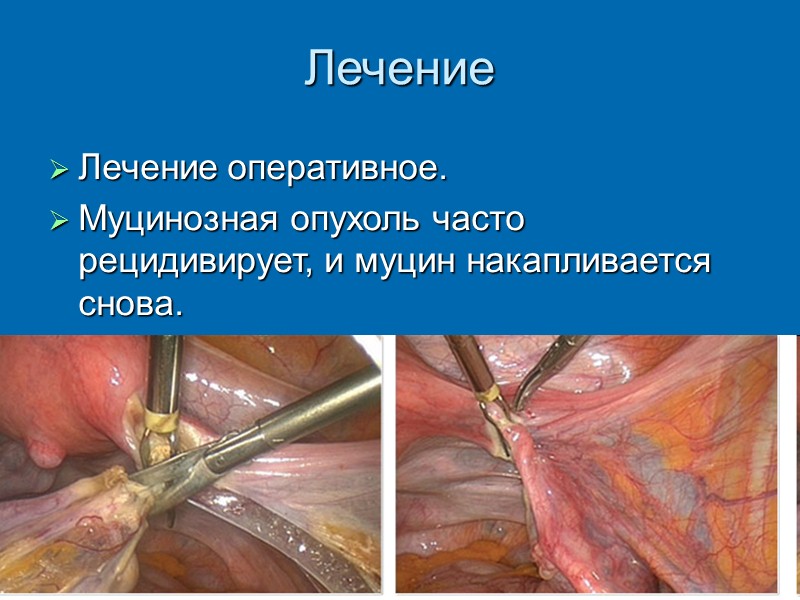
Лечение Лечение оперативное. Муцинозная опухоль часто рецидивирует, и муцин накапливается снова.

ГЕРМИНОГЕННЫЕ ОПУХОЛИ Примитивные герминогенные опухоли Эмбриональная карцинома Полиэмбриома Хориокарцинома, не связанная с беременностью Смешанные герминогенные опухоли (специфический компонент) Двуфазные и трёхфазные тератомы

ГЕРМИНОГЕННЫЕ ОПУХОЛИ Наиболее часто диагностируемая доброкачественная герминогенная опухоль — зрелая тератома. Возникают из первичных половых клеток эмбриональных гонад и их производных, из трех зародышевых листков - эктодермы, мезодермы и эндодермы.

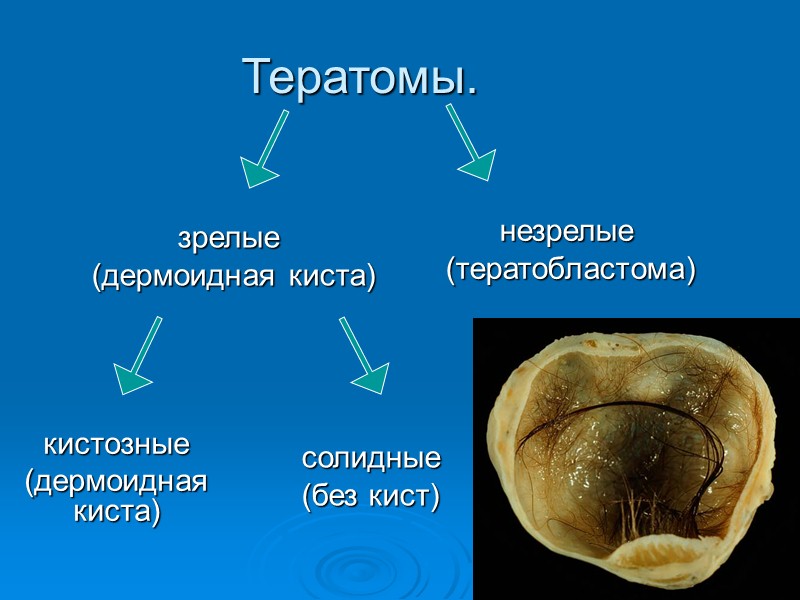
Тератомы. незрелые (тератобластома) зрелые (дермоидная киста) солидные (без кист) кистозные (дермоидная киста)
Диагностика
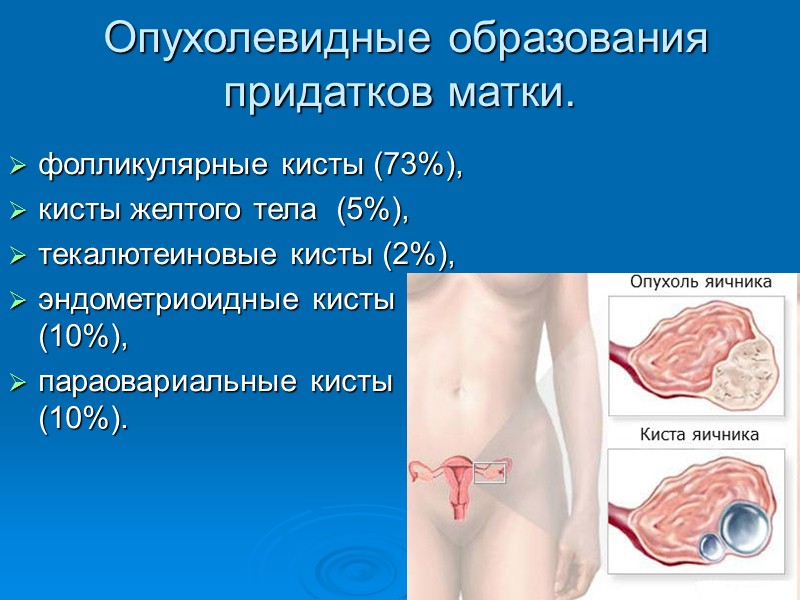
Опухолевидные образования придатков матки. фолликулярные кисты (73%), кисты желтого тела (5%), текалютеиновые кисты (2%), эндометриоидные кисты (10%), параовариальные кисты (10%).
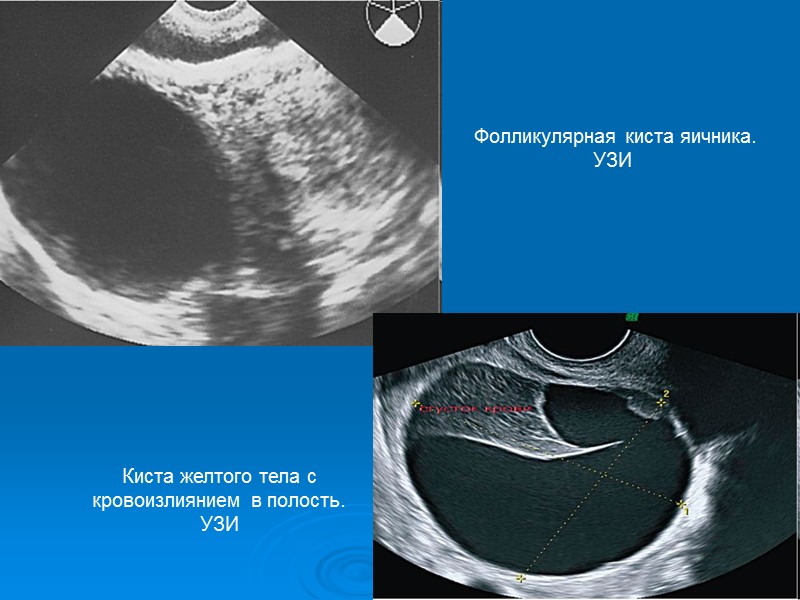
Фолликулярные кисты Возникают вследствие скопления жидкости в кистозно-атрезирующем фолликуле в результате гормональных нарушений. Они встречаются в основном в репродуктивном возрасте. Признаком перехода физиологического процесса созревания фолликула в патологическую фолликулярную кисту служит диаметр жидкостного образования более 30 мм. Жидкость накапливается в полости кисты в результате транссудации из кровеносных сосудов либо вследствие продолжающейся секреции ее гранулезным эпителием.

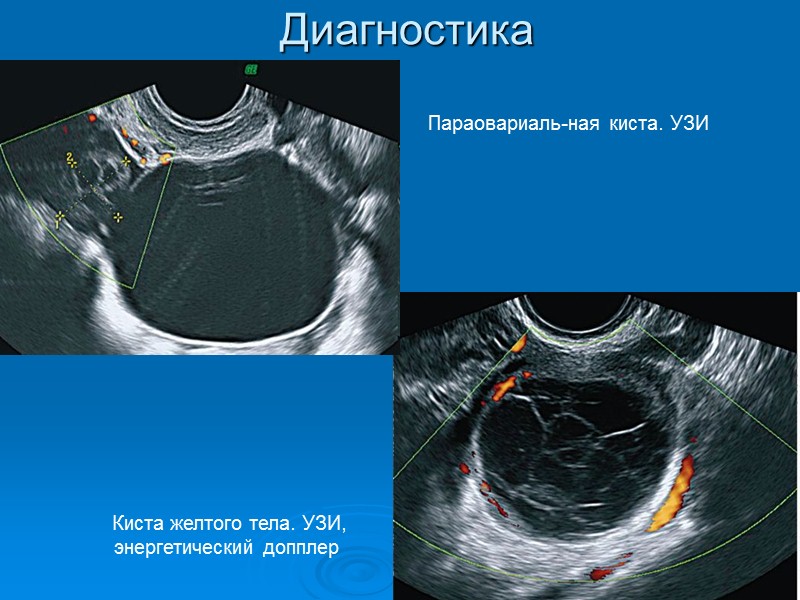
Киста желтого тела Возникает вследствие скопления жидкости в месте лопнувшего фолликула, иногда может содержать кровь. Возникают только при двухфазном менструальном цикле. Полагают, что эти кисты образуются в результате нарушения лимфо- и кровообращения в желтом теле; встречаются они в возрасте от 16 до 45 лет. Микроскопически в стенке кисты желтого тела выявляют лютеиновые и текалютеиновые клетки.
Параовариальные кисты Параовариальные кисты составляют от 8 до 16,4% всех образований яичников. Диагностируются в основном в возрасте от 20 до 40 лет, но могут встречаться у девочек, а также в пубертатном возрасте. Располагаются между листками широкой связки матки. Возникают из зачатков мезонефрального протока, оофорона, также из целомического эпителия. Кисты могут быть как небольшими (5-6 см), так и гигантскими, занимающими всю брюшную полость.

Диагностика Киста желтого тела. УЗИ, энергетический допплер Параовариаль-ная киста. УЗИ

Фолликулярная киста яичника. УЗИ Киста желтого тела с кровоизлиянием в полость. УЗИ
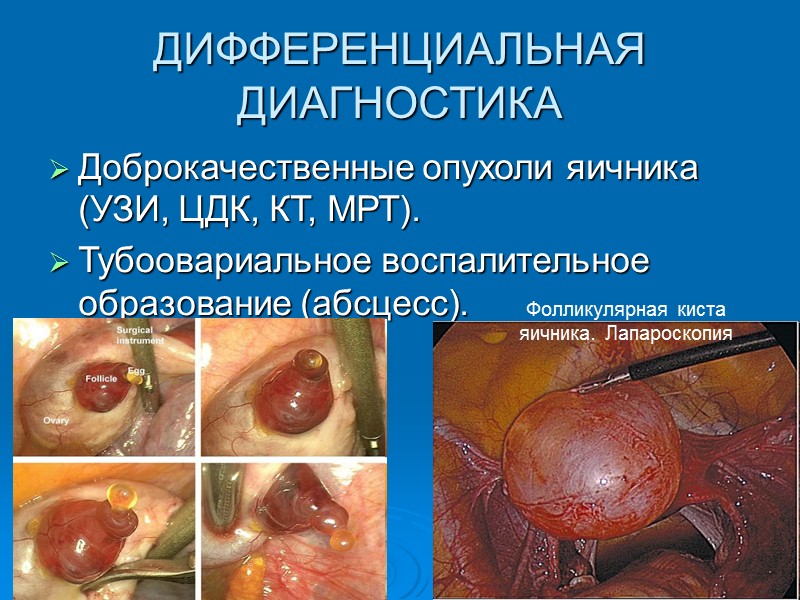
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА Доброкачественные опухоли яичника (УЗИ, ЦДК, КТ, МРТ). Тубоовариальное воспалительное образование (абсцесс). Фолликулярная киста яичника. Лапароскопия

ОПУХОЛИ ПОЛОВОГО ТЯЖА И СТРОМАЛЬНЫЕ Гранулёзостромальноклеточные опухоли Опухоли из клеток Сертоли Смешанные или неклассифицируемые опухоли стромы полового тяжа Стероидноклеточные опухоли

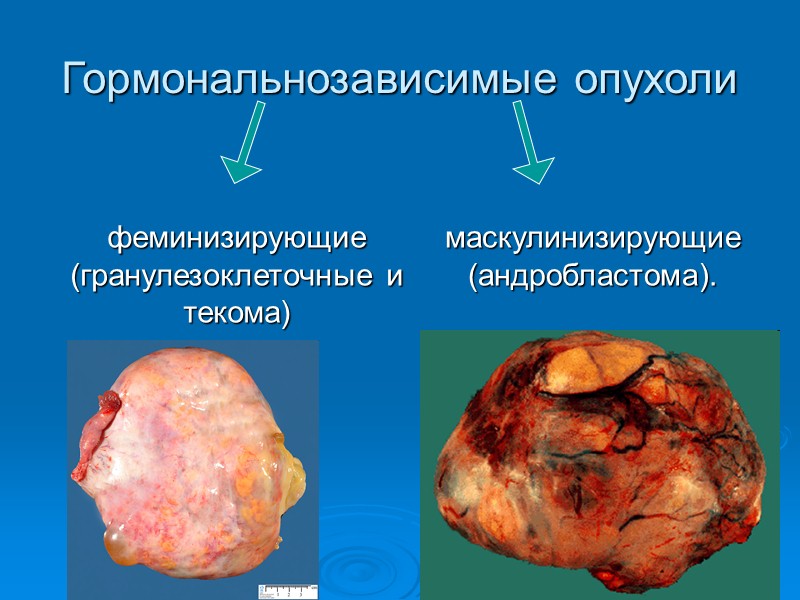
Гормональнозависимые опухоли феминизирующие (гранулезоклеточные и текома) маскулинизирующие (андробластома).

Гранулезоклеточная опухоль яичников. Составляет от 1 до 4% гормонпродуцирующих новообразований яичников, развивается из гранулезной ткани, сходной по строению с зернистым эпителием зреющего фолликула; чаще встречается в подростковом и репродуктивном периодах. «Ювенильный тип" обусловливает преждевременное половое созревание. В пожилом возрасте проявляются метроррагией. Односторонние образования диаметром от 4 до 20 см (в среднем 10-12 см), плотной или тугоэластической консистенции (в зависимости от доли фиброзной или текаматозной стромы), подвижные, гладкостенные, безболезненные. Имеет четкую капсулу, на разрезе -выраженную дольчатость и желтый цвет, очаговые кровоизлияния и поля некроза.

Андробластома Составляет около 1,5-2% всех новообразований яичников. Содержит клетки Сертоли-Лейдига (хилюсные и стромальные). Образующиеся в избытке андрогены угнетают функцию гипофиза, и в организме снижается выработка эстрогенов. Диаметр образования от 5 до 20 см. Капсула часто четко выражена, строение нередко дольчатое, на разрезе опухоль солидная, желтоватого, оранжевого или оранжево-серого цвета. Сохранившийся другой яичник всегда атрофичен, фиброзно изменен, как у женщин в постменопаузе. Основное клиническое проявление опухоли - вирилизация. Встречается у пациенток до 20 лет и у девочек.

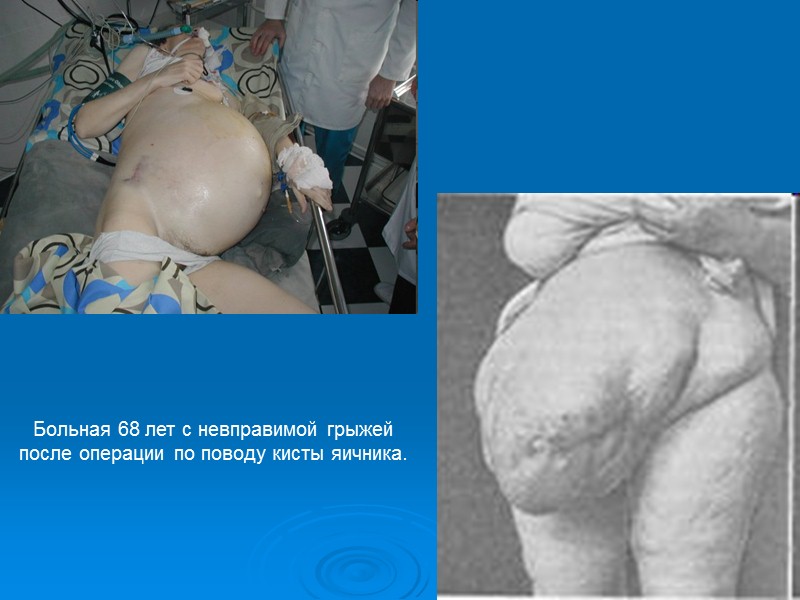
Больная 68 лет с невправимой грыжей после операции по поводу кисты яичника.

Спасибо за внимание!
21-opuholi_yaichnika_dobrokachestvennye.ppt
- Количество слайдов: 49

