Гемобластозы у детей.ppt
- Количество слайдов: 82

Гемобластозы у детей

Анатомо-физиологические особенности белой крови у детей
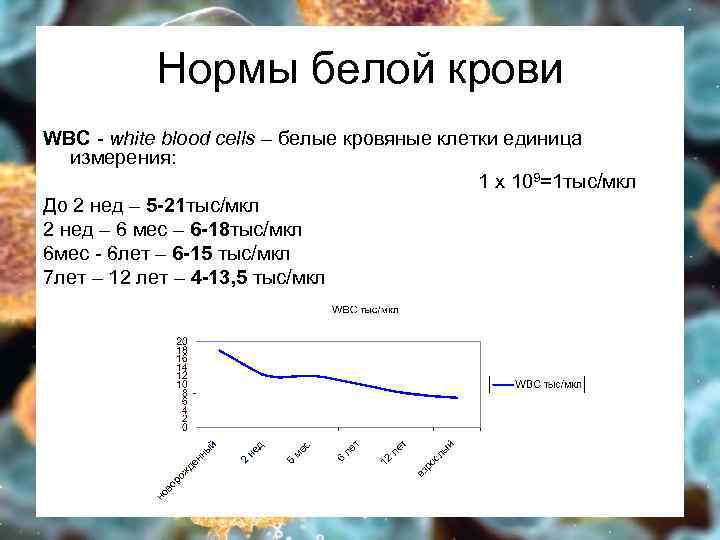
Нормы белой крови WBC - white blood cells – белые кровяные клетки единица измерения: 1 х 109=1 тыс/мкл До 2 нед – 5 -21 тыс/мкл 2 нед – 6 мес – 6 -18 тыс/мкл 6 мес - 6 лет – 6 -15 тыс/мкл 7 лет – 12 лет – 4 -13, 5 тыс/мкл
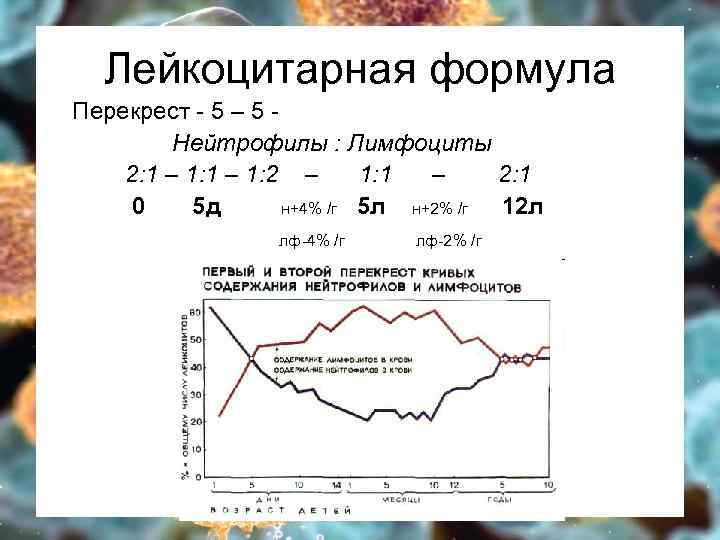
Лейкоцитарная формула Перекрест - 5 – 5 Нейтрофилы : Лимфоциты 2: 1 – 1: 2 – 1: 1 – 2: 1 0 5 д н+4% /г 5 л н+2% /г 12 л лф-4% /г лф-2% /г

Гемобластозы

Гемобластоз – это опухоль, субстратом которой являются клетки крови

Острые лейкозы
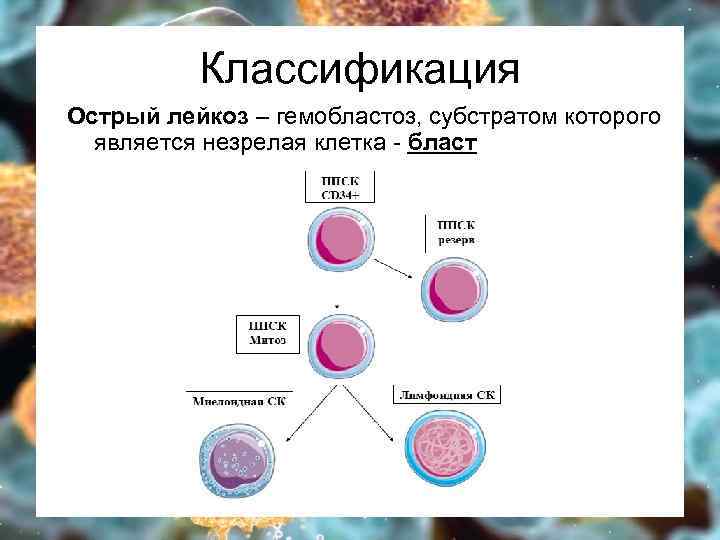
Классификация Острый лейкоз – гемобластоз, субстратом которого является незрелая клетка - бласт

Клиника ОЛЛ и ОНЛЛ клинически не отличимы! Синдромы: ГГАИИ • Гиперпластический • Геморрагический • Анемический • Интоксикационный • Инфекционных осложнений

Гиперпластический Ø Ø Ø Костный мозг – бластоз выше 20% (5 -20% - МДС) вытеснение нормальных ростков кроветворения – цитопения в ОАК Кожа и слизистые – лейкемиды, гиперплазия десен Периферические лимфоузлы чаще генерализованно Легкие – ДН Печень – гепатомегалия, печ. недост. Селезенка – спленомегалия, гиперспленизм Почки – ПН, олиго- и анурия Кости – боль в костях, переломы Кишечник – диаррея, мальабсорбция Яички/яичники – только при ОЛЛ ЦНС – общемозговая и локальная симптоматика
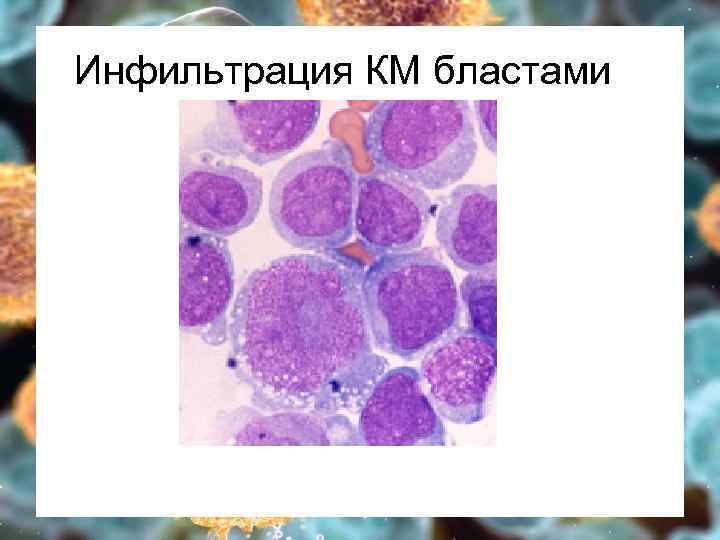
Инфильтрация КМ бластами
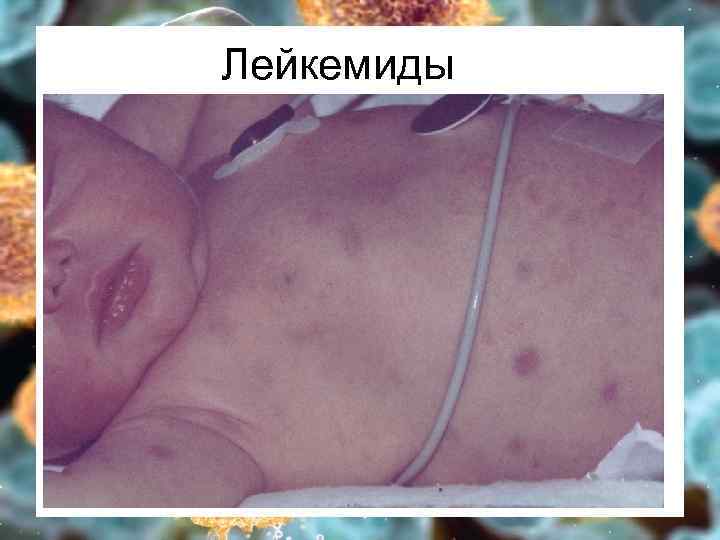
Лейкемиды
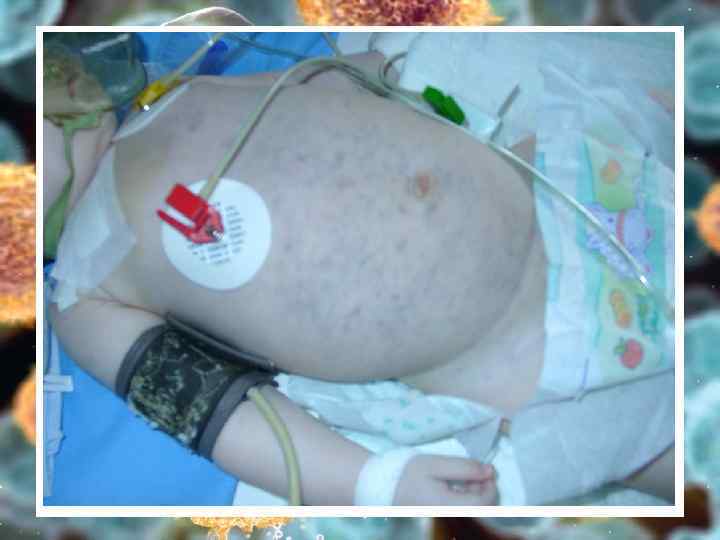
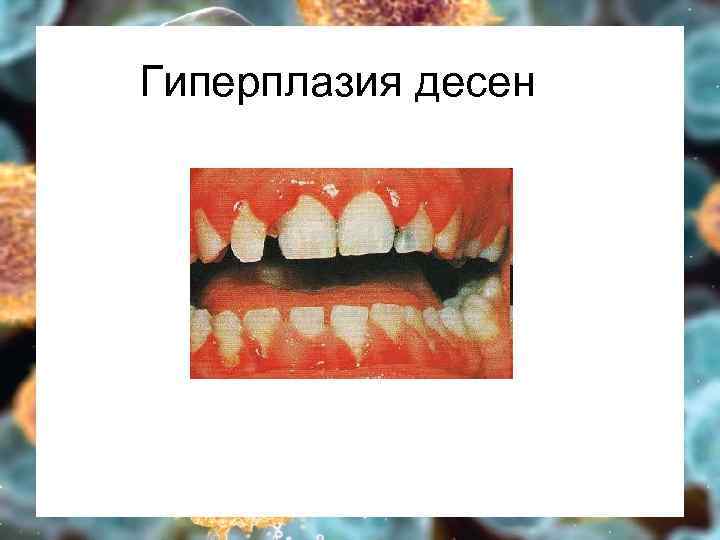
Гиперплазия десен
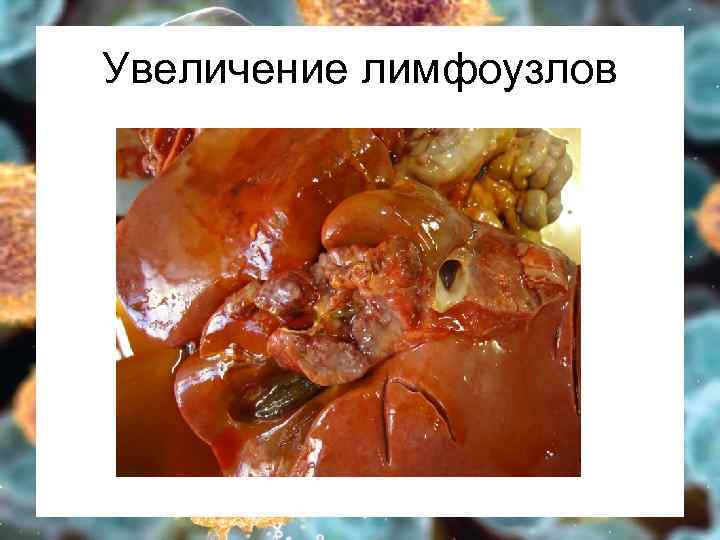
Увеличение лимфоузлов

Инфильтрация селезенки

Инфильтрация печени
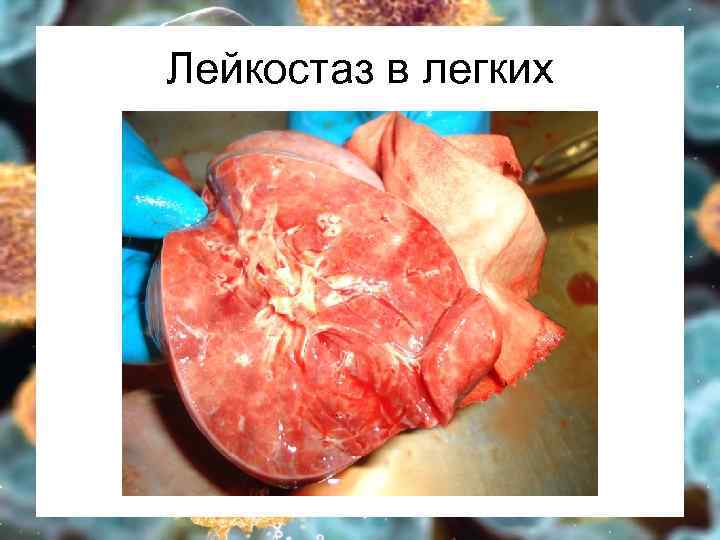
Лейкостаз в легких

Геморрагический Причины: Ø Тромбоцитопения, вследствие вытеснения мегакариоцитарного ростка их костного мозга Ø ДВС-синдром о. или хр. Из – за лизиса опухолевой ткани и выброса прокоагулянтов Ø Печеночная недостаточность – дефицит факторов свертывания, которые вырабатываются в печени Чаще микроциркуляторный тип кровоточивости – петехии на коже, слизистых, кровотечения из носа, десен, ЖКТ, матки. Могут быть кровоизлияния в ЦНС – часто путают с нейролейкозом

Анемический Анемия чаще макроцитарная гиперхромная, гипорегенераторная

Интоксикационный Причины: Ø Опухолевая масса «съедает» очень много питательных веществ и кислорода – истощение, гипоксия Ø Лизис опухолевых клеток – выброс токсичных метаболитов Ø Выработка опухолевыми клетками и собственной ИС провоспалительных цитокинов Клиника: § Фебрильная длительная лихорадка более 2 нед нет причины, гемокультуры нет не поддающаяся терапии АБ хорошо купируется цитостатиками § § Нарушение сознания, бред Тошнота, рвота, диаррея

Инфекционных осложнений Причины: Дефицит зрелых нейтрофилов и/или лимфоцитов Возбудители: • Зачастую оппортунистические микроорганизмы, плохо заживают раны, быстро развивается сепсис Грибы – Candida, Aspergillus и др Бактерии – любых видов, в т. ч атипичные, tbs Вирусы – Herpes, TORCH, EBV, CMV

ОАК 1. Тромбоцитопения 2. Анемия, гипорегенерация 3. Лейкопения менее 4 тыс/мкл или лейкоцитоз более 20 тыс/мкл 4. Нейтропения/лимфопения 5. Бласты, феномен «провала» , нет эоз, баз 6. ↑СОЭ




КМП • Бласты из одной гемопоэтической линии (клоны) их более 20%, если менее, то говорят о малопроцентном лейкозе • Угнетение и/или диспоэз других ростков

Дополнительные исследования КМ 1. Цитохимическое – позволяет отнести бласты к лимфоидному или миелоидному ростку (тест на миелопероксидазу, фосфолипиды, гликоген), отдельным клеточным линиям 2. Иммуноцитохимическое – определяет иммунные маркеры клеток (CD) 3. Цитогенетическое – определение аномалий кариотипа и хромосомных аберраций (делеции, транслокации, инверсии и др. ) 4. Молекулярно – генетическое – позволяет установить количество клеток с определенной аберрацией во всей массе костного мозга. Важно для контроля за терапией – MRD (minimal residual disease) – минимальная остаточная болезнь

Общие принципы лечения Лечение по протоколу! 1. Базисная терапия (ПХТ, ЛТ) – общая терапия и местная терапия ЦНС – интратекальные введения метотрексата, метилпреднизолона, цитозара 2. Сопроводительная терапия – • • Борьба с инфекцией (пневмоцисты, грибы, бактерии, вирусы) Заместительные трансфузии КК Инфузионная терапия, коррекция КЩС Антиэметики

Тактика лечения 1. 2. 3. 4. 5. Индукция ремиссии Консолидация ремиссии III и т. д. ТКМ, если этого требует протокол и есть донор
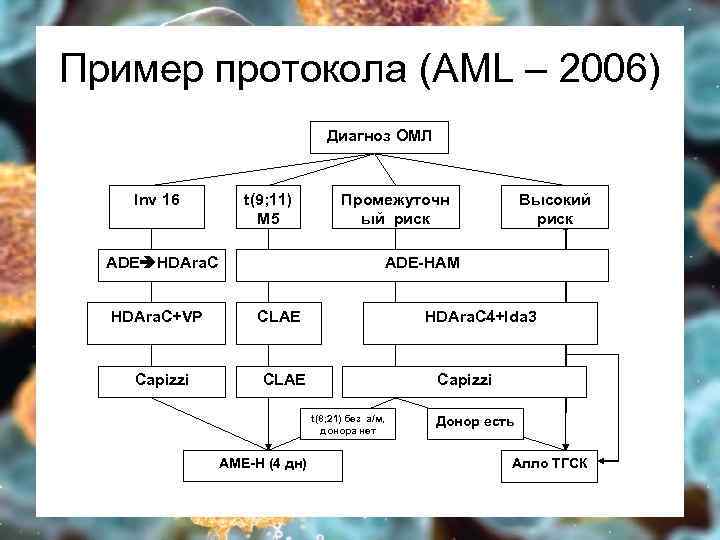
Пример протокола (AML – 2006) Диагноз ОМЛ Inv 16 t(9; 11) М 5 ADE HDAra. C+VP Capizzi Промежуточн ый риск Высокий риск ADE-HAM CLAE HDAra. C 4+Ida 3 CLAE Capizzi t(8; 21) без а/м, донора нет AME-H (4 дн) Донор есть Алло ТГСК

Ответ на терапию: • Полная ремиссия: отсутствие клинических симптомов лейкемии, <5% бластов в нормоклеточном костном мозге; >1, 0 х109/л гранулоцитов и >100 х109/л тромбоцитов в гемограмме; отсутствие экстрамедуллярного поражения. • Парциальная ремиссия: бласты >5%, но <15% в костном мозге, >1, 0 х109/л гранулоцитов и >100 х109/л тромбоцитов в гемограмме; отсутствие экстрамедуллярного поражения. • Полный ответ: бласты в костном мозге < 5%, но отсутствует восстановление гемопоэза. • Рефрактерность: отсутствие полной ремиссии после проведения индукции • Рецидив: > 10% бластов в костном мозге или любое экстрамедуллярное поражение не менее чем через 1 месяц после установления первой полной клинико-гематологической ремиссии.

Нейролейкоз – любое количество бластов в цитопрепарате, необъяснимое контаминацией ликвора периферической кровью или костным мозгом при ранении позвонков; или более 5 мононуклеаров в 1 мкл ликвора даже при отсутствии бластов; и/или симптомы поражения черепно-мозговых нервов или иная неврологическая симптоматика, связанная с хлоромным ростом.

ОЛЛ
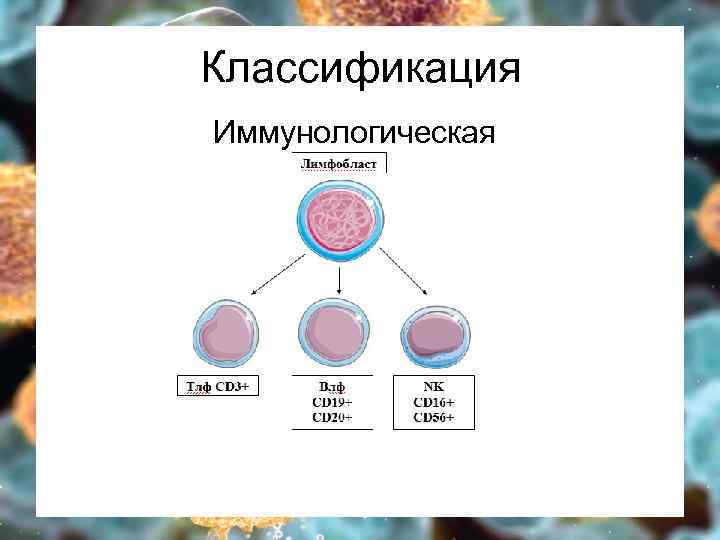
Классификация Иммунологическая
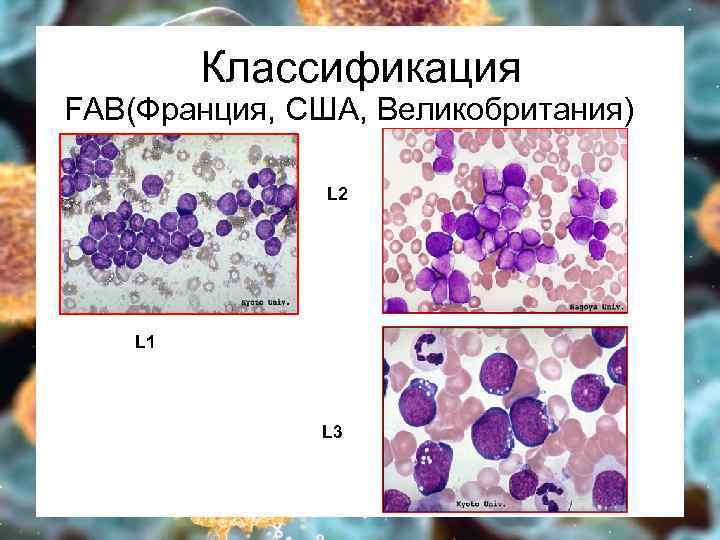
Классификация FAB(Франция, США, Великобритания) L 2 L 1 L 3

Особенности: • У детей чаще, чем у взрослых • Более выражена лимфаденопатия, реже гиперплазия десен, бывает инфильтрация яичек/яичников • Высокий лейкоцитоз, чаще более 50 тыс/мкл

Лечение • Консервативное по протоколу ALL-BFM 2000 – ремиссия до 90% • При неэффективности ТКМ

ОМЛ
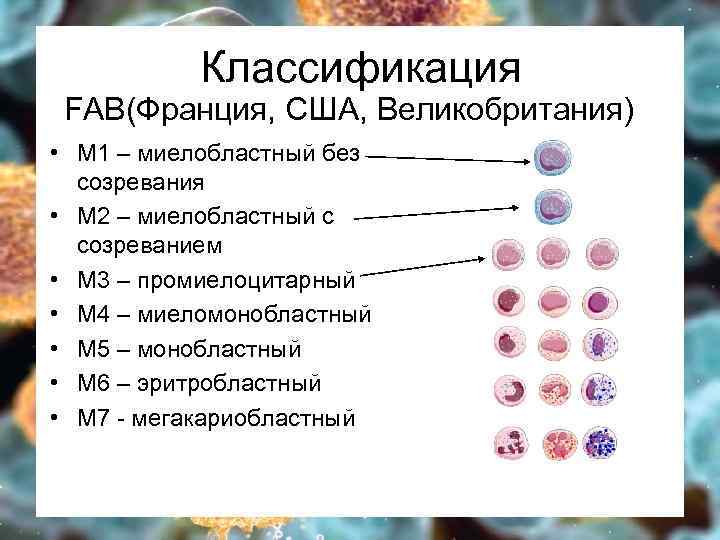
Классификация FAB(Франция, США, Великобритания) • М 1 – миелобластный без созревания • М 2 – миелобластный с созреванием • М 3 – промиелоцитарный • М 4 – миеломонобластный • М 5 – монобластный • М 6 – эритробластный • М 7 - мегакариобластный
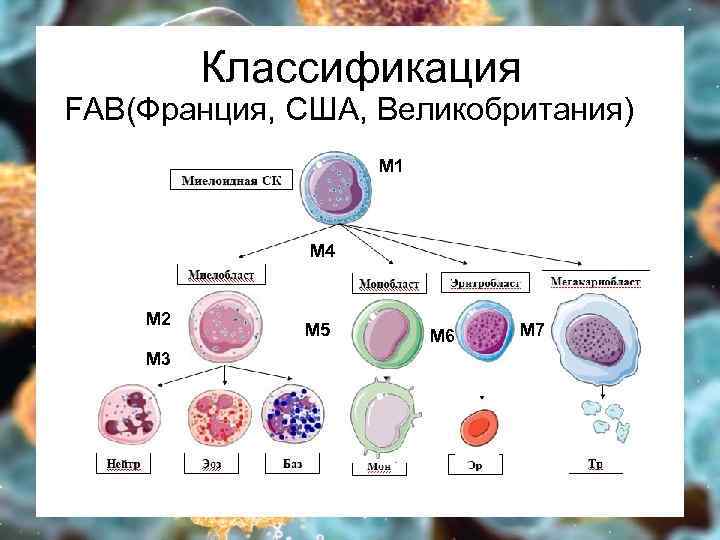
Классификация FAB(Франция, США, Великобритания) М 1 М 4 М 2 М 3 М 5 М 6 М 7

Особенности: • Более выражена гиперплазия десен, лейкемиды, гепатосленомегалия, не бывает инфильтрация яичек/яичников • Лейкоцитоз, обычно не более 50 тыс/мкл, чаще лейкопения • Плохой прогноз

Лечение М 1, М 2, М 4, М 5, М 6, М 7 • Консервативное при низком риске по протоколу AMLBFM 2008 • В ремиссии – алло - ТКМ М 3 • Консервативное по протоколу APL-BFM 2008 • В ремиссии – ауто - ТКМ

Хронические лейкозы

Определение Хронический лейкоз – гемобластоз, субстратом которого являются созревающие клетки У детей встречается только ХМЛ
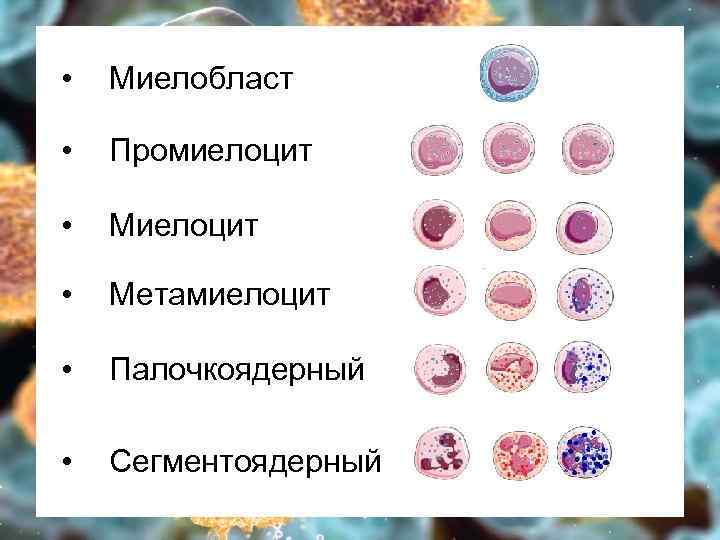
• Миелобласт • Промиелоцит • Метамиелоцит • Палочкоядерный • Сегментоядерный

Отличия ХМЛ от ОЛ Клиника 1. Начальная фаза 2. Персистирующая фаза 3. Бластный криз • • • У детей встречается реже Клиника более мягкая, на ранних стадиях течение бессимптомное, клинически более напоминает ОМЛ, но не так остро В период бластного криза не отличается от ОЛ

Отличия ХМЛ от ОЛ ОАК • Более мягкая анемия • Чаще тромбоцитоз (350 тыс/мкл -1 млн/мкл), а не тромбоцитопения • Выраженный лейкоцитоз, а не лейкопения • Нет лейкемоидного провала, наоборот много юных форм, сдвиг до миелобластов, промиелоцитов (чаще последних не более 5%) • Эозинофилия, базофилия
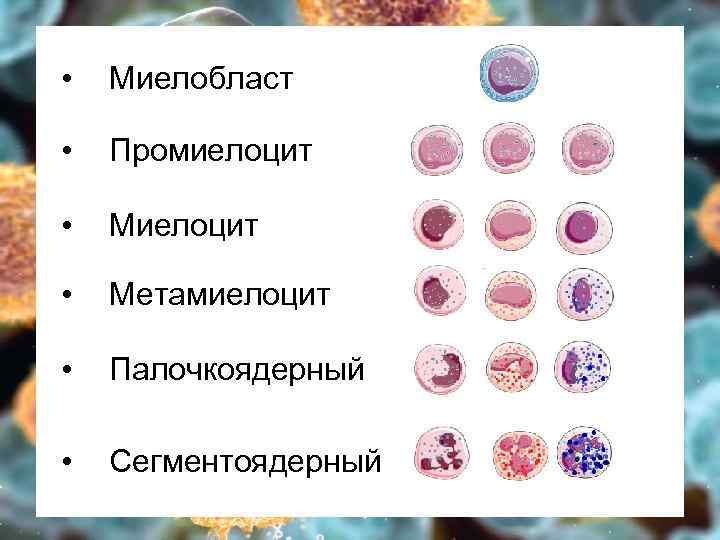
• Миелобласт • Промиелоцит • Метамиелоцит • Палочкоядерный • Сегментоядерный


Отличия ХМЛ от ОЛ КМП • Расширение миелоидного ростка, много форм на разной стадии созревания, бласты 5 -20% • Увеличение соотношение лейко : эритро до 12: 1 (в N 2: 1 – 4: 1) • «Пестрый КМ» Филадельфийская хромосома

Дифференциальный диагноз ХМЛ и лейкемоидных реакций ü ü ü При лейкемоидных реакциях Есть причинный фактор Редко лейкоцитоз более 30 тыс/мкл Сдвиг до бластов очень редок Повышены либо нейтр, либо эоз, либо лф, либо мон, взависимости от типа реакции (а не нейтр+эоз+баз сразу) ü Базофильных лейкемоидных реакций не бывает! ü В КМ картина очень сходна, однако бластоз небольшой ü ! ЩФ при ЛРрезко↑, при ХМЛ↓, вплоть до 0

Лечение • Консервативное Гливек • ТКМ при рецидиве

Лимфомы

Определение Лимфома – гемобластоз, субстратом которого являются зрелые лимфоциты клетки, покинувшие костный мозг
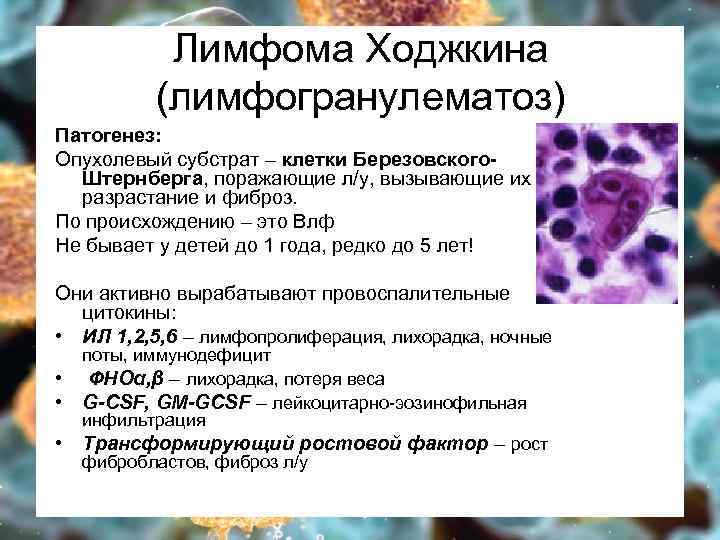
Лимфома Ходжкина (лимфогранулематоз) Патогенез: Опухолевый субстрат – клетки Березовского. Штернберга, поражающие л/у, вызывающие их разрастание и фиброз. По происхождению – это Влф Не бывает у детей до 1 года, редко до 5 лет! Они активно вырабатывают провоспалительные цитокины: • ИЛ 1, 2, 5, 6 – лимфопролиферация, лихорадка, ночные • • • поты, иммунодефицит ФНОα, β – лихорадка, потеря веса G-CSF, GM-GCSF – лейкоцитарно-эозинофильная инфильтрация Трансформирующий ростовой фактор – рост фибробластов, фиброз л/у

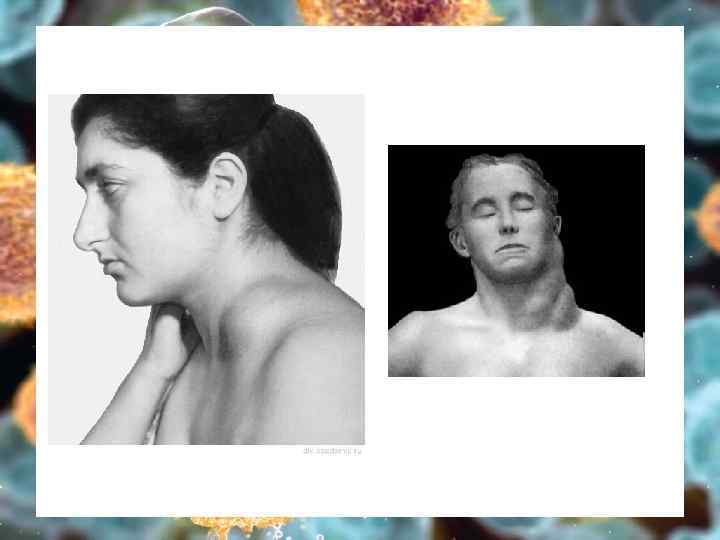
Клиника 1. Лимфоаденопатия Ø Ø Ø л/у плотные, подвижные, безболезненные в виде конгломератов - «мешок картошки» Увеличение постепенное, асимметричное 90% расположены выше диафрагмы – шейные, медиастинальные (СВПВ, дисфагия), реже – над- и подключичные, аксиллярные, внутрибрюшные, паховые
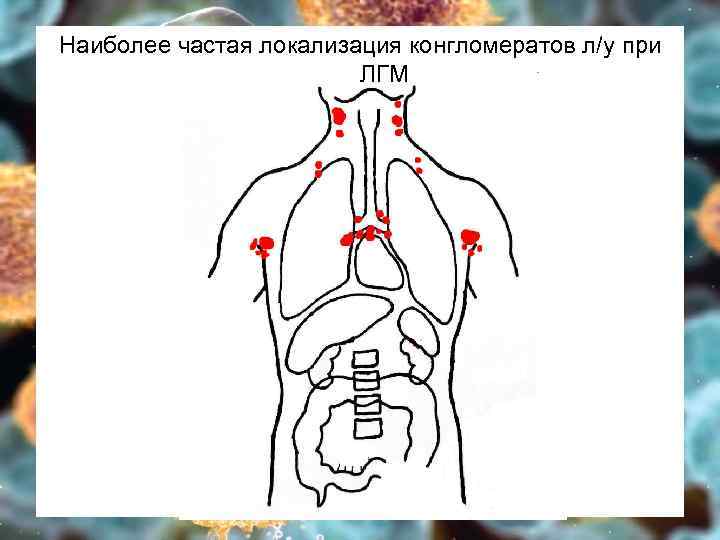
Наиболее частая локализация конгломератов л/у при ЛГМ

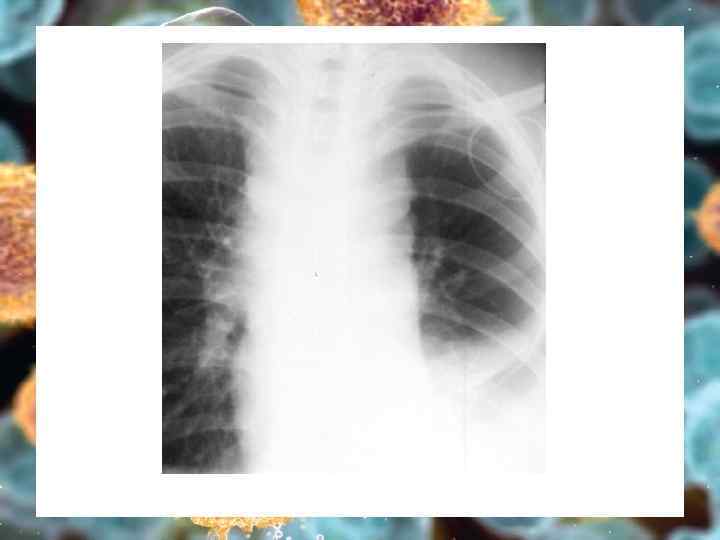
Клиника 2. Поражение других органов Ø Ø Ø Селезенка – спленомегалия Легкие – по-типу центрального рака, от центра – к периферии Редко – кожа, кости, КМ, печень Ø Крайне редко – спинной мозг, почки, ЩЖ 3. Цитокиновый синдром Ø Ø Ø Фебрильная лихорадка без причины более 2 нед не поддающаяся АБТ Ночные обильные поты Потеря веса

Лабораторная диагностика ОАК Ø Ø Ø Умеренный нейтрофилез Лимфопения ↑СОЭ Б/х Ø Изменения неспецифичны КМ Ø Нет специфических изменений при отсутствии инфильтраци Лучевые методы Ø Ø R-графия гр клетки УЗИ брюшной полости КТ, МРТ Радиоизотопная DS Биопсия л/у Ø Ø Специфичная морфология, клетки Березовского-Штернберга-Рид Иммуногистохимия (СD 15, CD 30, CD 20, CD 45, CD 79 а и др)
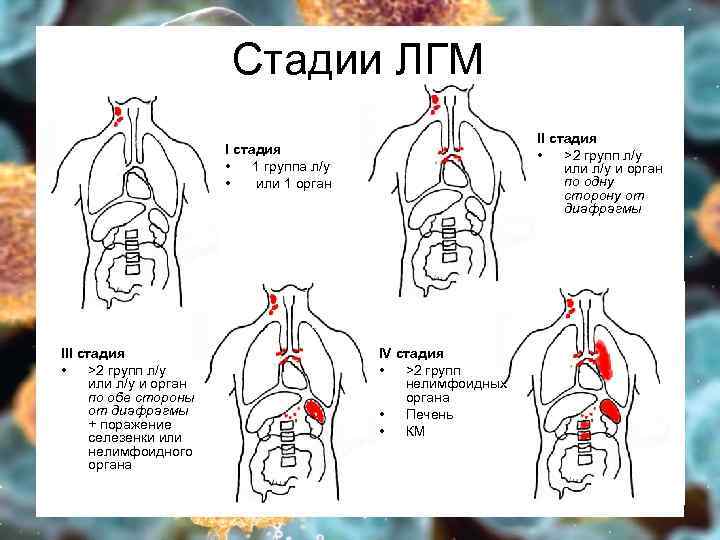
Стадии ЛГМ II стадия • >2 групп л/у или л/у и орган по одну сторону от диафрагмы I стадия • 1 группа л/у • или 1 орган III стадия • >2 групп л/у или л/у и орган по обе стороны от диафрагмы + поражение селезенки или нелимфоидного органа IV стадия • >2 групп нелимфоидных органа • Печень • КМ

Принципы лечения • ПХТ по протоколу DAL HD 90, (возможно амбулаторно при стадии I, II) • Облучение

Неходжкинские лимфомы Опухолевый субстрат - внекостномозговые клеткипредшественники иммунной системы различных линий и уровней дифференцировки Классификация: • В-клеточные (самая частая – лимфома Бёркитта) • Т-клеточные (лимфобластные)

Клиника НХЛ 1. Увеличение лимфоузлов и обусловленная этим локальная симптоматика: • • синдром верхней полой вены боли в животе, кишечная непроходимость 2. Экстранодальные поражения: желудок, почки, ЦНС, кости и др. 3. Отсутствие “общих” симптомов (лихорадки, интоксикации) у 2/3 детей с НХЛ

Локализация л/у при НХЛ • • • Брюшная полость – 40 -45% Средостение и тимус – 20 -25% Кольцо Пирогова – Вальдеера – 10 -15%
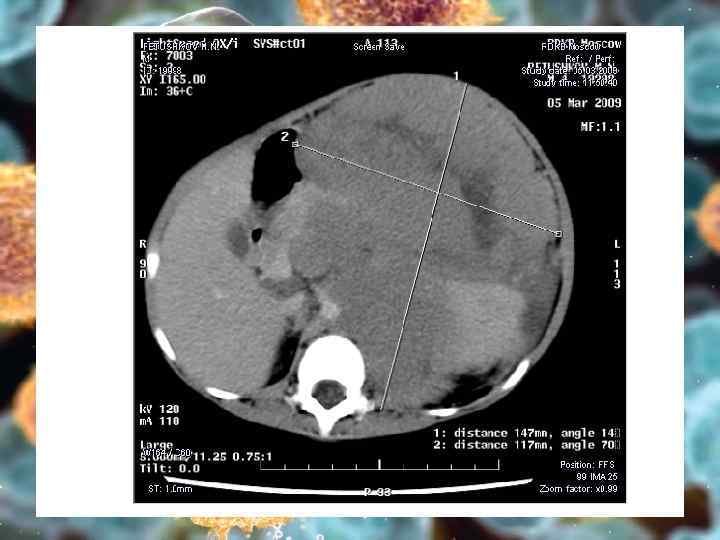
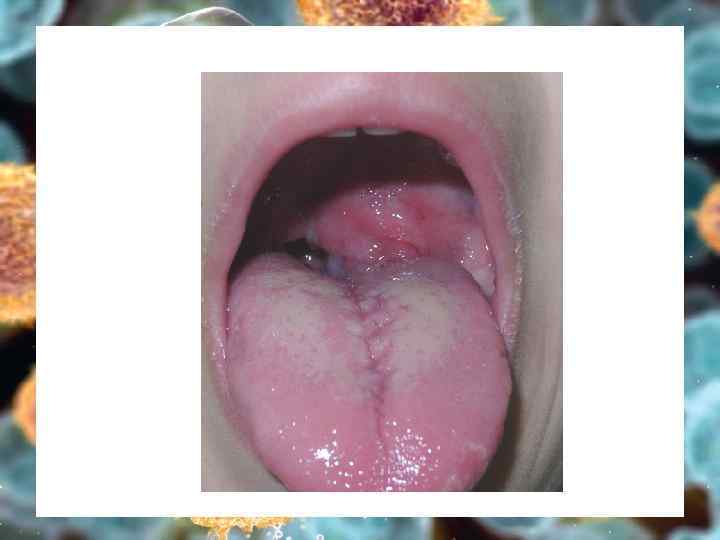
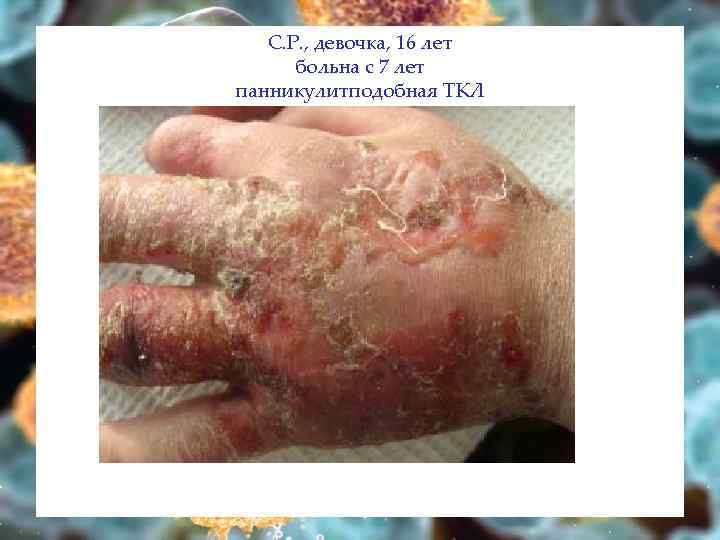
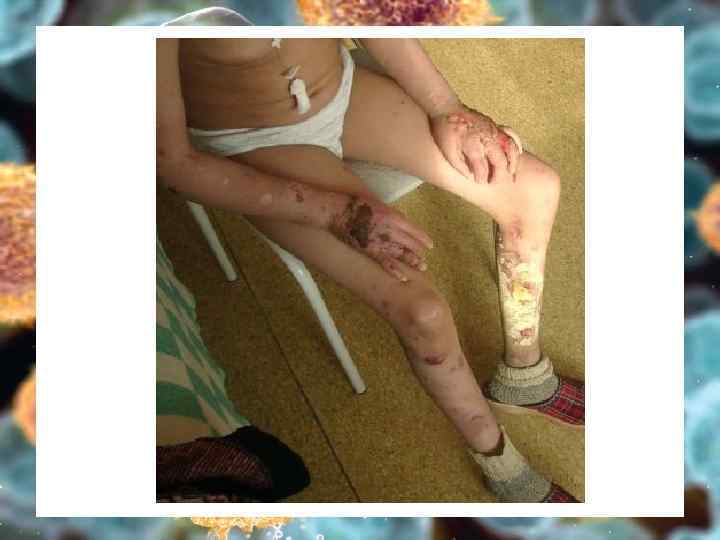
С. Р. , девочка, 16 лет больна с 7 лет панникулитподобная ТКЛ
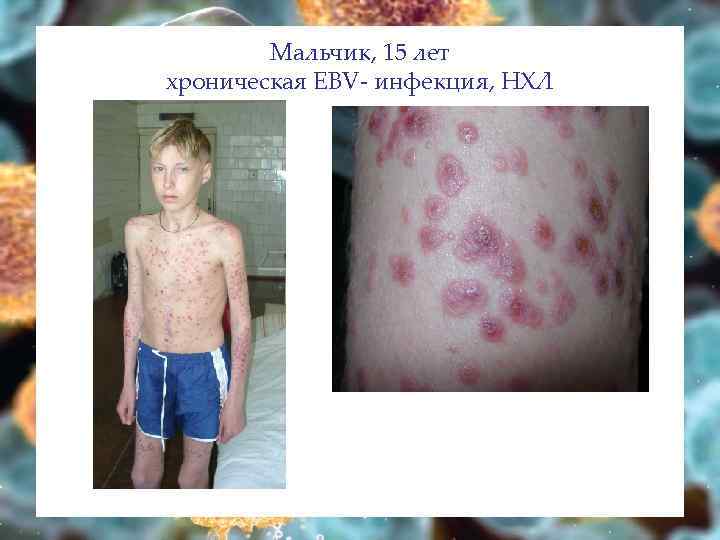
Мальчик, 15 лет хроническая EBV- инфекция, НХЛ

НХЛ у детей и подростков особенности клинических проявлений ü Многообразие презентаций, часто с жизнеугрожающих синдромов: синдромы сдавления, острого живота, почечной недостаточности, синдром лизиса опухоли, метаболические расстройства, парезы, слепота, судороги, тяжелые инфекции ü Первым больного с НХЛ может увидеть врач любой специальности!!!! ü Правильная инициальная тактика врача общей практики, хирурга, педиатра, невролога и др. во многом определяет прогноз НХЛ у детей и подростков

НХЛ у детей и подростков особенности тактики • при подозрении на НХЛ биопсия должна быть сделана по срочным показаниям – cito! • тонкоигольная пункционная биопсия задерживает диагностику НХЛ! • только хирургическая биопсия с последующим комплексным морфологическим и иммуноцитохимическим исследованием! • Диагностика не должна затягивать начало ПХТ – при подозрении на НХЛ не более 5 дней на раздумья

Принципы терапии • Проводится в зависимости от гистологического и морфологического варианта по протоколу NHL-BFM-2004

«Симптомы тревоги»

Клиника • Лимфоаденопатия генерализованная с безболезненными л/у более 1 см, особенно в виде конгломератов, над- и подключичной, внутригрудной, внутрибрюшной локализации при исключении инфекций, tbs • Гепатоспленомегалия при исключении портальных причин (на это указывает долгое заживление пупочной раны, перенесенные гепатиты в анамнезе), персистенции инфекций • Асцит, плеврит с неясной причиной • Затяжная фебрильная лихорадка более 2 недель, не поддающаяся АБТ. Исключить инфекционный мононуклеоз! • • Быстрое похудание Боли в костях без указаний на травмы Клиника инсультов, у детей Неясная сыпь с инфильтрацией на коже и слизистых • Оппортунистические инфекции

ОАК • Анемия с ↑МCV, гиперхромией, гипорегенерацией в сочетании с тромбоцитопенией и/или лейкопенией (лейкоцитозом), • Лейкоцитоз более 20 тыс/мкл или лейкопения менее 4 тыс/мкл, гранулоцитопения менее 1 тыс/мкл в сочетании с тяжелыми бактериальными и грибковыми инфекциями • Бласты, сдвиг лейкоформулы влево до миелобластов (в возрасте старше 2 нед) • Тромбоцитоз (более 600 тыс/мкл)
Гемобластозы у детей.ppt